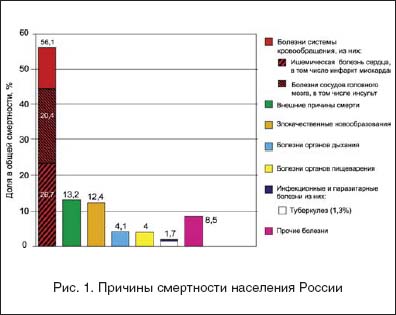
–°—А–µ–і–Є –њ—А–Є—З–Є–љ —Б—В–Њ–ї—М –≤—Л—Б–Њ–Ї–Њ–≥–Њ —В—А–∞–≤–Љ–∞—В–Є–Ј–Љ–∞ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ–µ –Љ–µ—Б—В–Њ –Ј–∞–љ–Є–Љ–∞–µ—В –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј. –Ґ–∞–Ї, –њ—А–Є –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –ї–Є—Ж –≤ –≤–Њ–Ј—А–∞—Б—В–µ 50 –ї–µ—В –Є —Б—В–∞—А—И–µ –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –Ї—А–Є—В–µ—А–Є—П–Љ–Є –Т–Ю–Ч –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј –≤—Л—П–≤–ї—П–µ—В—Б—П —Г 30,5–33,1% –ґ–µ–љ—Б–Ї–Њ–≥–Њ –Є 22,8–24,1% –Љ—Г–ґ—Б–Ї–Њ–≥–Њ –љ–∞—Б–µ–ї–µ–љ–Є—П –†–Њ—Б—Б–Є–Є, —З—В–Њ —Б–Њ—Б—В–∞–≤–ї—П–µ—В –±–Њ–ї–µ–µ 10 –Љ–ї–љ. —З–µ–ї–Њ–≤–µ–Ї [–Ь–Є—Е–∞–є–ї–Њ–≤ –Х.–Х., –С–µ–љ–µ–≤–Њ–ї–µ–љ—Б–Ї–∞—П –Ы.–Ш. –Є —Б–Њ–∞–≤—В. 1997]. –Ш —Н—В–∞ —Ж–Є—Д—А–∞ –±–µ–Ј —Г—З–µ—В–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Њ—Б—В–µ–Њ–њ–µ–љ–Є–µ–є. –Р, –Ї–∞–Ї –Є–Ј–≤–µ—Б—В–љ–Њ, –Њ—Б—В–µ–Њ–њ–µ–љ–Є—П –Є –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј —П–≤–ї—П—О—В—Б—П –њ–Њ—Б–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ—Л–Љ–Є –Ј–≤–µ–љ—М—П–Љ–Є –Њ–і–љ–Њ–≥–Њ –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ – –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ—Б—В—А—Г–Ї—В–Є–≤–љ–Њ–≥–Њ –њ–Њ—А–∞–ґ–µ–љ–Є—П –Ї–Њ—Б—В–љ–Њ–є —В–Ї–∞–љ–Є, –њ—А–Є–≤–Њ–і—П—Й–µ–≥–Њ –Ї —Б–љ–Є–ґ–µ–љ–Є—О –µ–µ –њ—А–Њ—З–љ–Њ—Б—В–Є –Є –≤—Л—Б–Њ–Ї–Њ–Љ—Г —А–Є—Б–Ї—Г –њ–µ—А–µ–ї–Њ–Љ–Њ–≤.
–°–µ–≥–Њ–і–љ—П, –Љ—Л —П–≤–ї—П–µ–Љ—Б—П —Б–≤–Є–і–µ—В–µ–ї—П–Љ–Є —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ–≥–Њ —А–∞–Ј—А—Л–≤–∞ –Љ–µ–ґ–і—Г —В–µ–Њ—А–µ—В–Є—З–µ—Б–Ї–Є–Љ–Є –Ј–љ–∞–љ–Є—П–Љ–Є –Њ –њ—А–Њ–±–ї–µ–Љ–µ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –Є –µ–≥–Њ –њ–Њ—Б–ї–µ–і—Б—В–≤–Є—П—Е –Є –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Њ–є —А–µ–∞–ї–Є–Ј–∞—Ж–Є–µ–є —Н—В–Є—Е –Ј–љ–∞–љ–Є–є. –Т —Б–∞–Љ–Њ–Љ –і–µ–ї–µ, –≤ 2006 –≥. –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ—Л –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є–Є –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –њ–Њ –≤–µ–і–µ–љ–Є—О –±–Њ–ї—М–љ—Л—Е —Б –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–Њ–Љ, —Н—В–Њ–Љ—Г –њ—А–µ–і—И–µ—Б—В–≤–Њ–≤–∞–ї–Є –Љ–∞—В–µ—А–Є–∞–ї—Л –і—А—Г–≥–Є—Е –Х–≤—А–Њ–њ–µ–є—Б–Ї–Є—Е –Є –Љ–µ–ґ–і—Г–љ–∞—А–Њ–і–љ—Л—Е –Њ–±—Й–µ—Б—В–≤, –Є–Ј—Г—З–∞—О—Й–Є—Е –≤–Њ–њ—А–Њ—Б—Л –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є, –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Є –ї–µ—З–µ–љ–Є—П –і–∞–љ–љ–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Ю–і–љ–∞–Ї–Њ, –≤ —А–µ–∞–ї—М–љ–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –і–Є–∞–≥–љ–Њ–Ј –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –≤ 98% —Б–ї—Г—З–∞–µ–≤ –њ–Њ—П–≤–ї—П–µ—В—Б—П —Г –њ–∞—Ж–Є–µ–љ—В–∞ —В–Њ–ї—М–Ї–Њ –њ–Њ—Б–ї–µ —Б–ї—Г—З–Є–≤—И–µ–≥–Њ—Б—П –∞—В—А–∞–≤–Љ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–µ—А–µ–ї–Њ–Љ–∞, –Є, –±–Њ–ї–µ–µ —З–µ–Љ –≤ 75% —Б–ї—Г—З–∞–µ–≤, –њ–Њ—Б–ї–µ –њ–Њ–≤—В–Њ—А–љ—Л—Е –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ [–С–µ–љ–µ–≤–Њ–ї–µ–љ—Б–Ї–∞—П –Ы.–Ш., 1998].
–Я–Њ –Љ–љ–µ–љ–Є—О —Н–Ї—Б–њ–µ—А—В–Њ–≤ –Ь–µ–ґ–і—Г–љ–∞—А–Њ–і–љ–Њ–≥–Њ —Д–Њ–љ–і–∞ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –≥–ї–∞–≤–љ–Њ–є –њ—А–Є—З–Є–љ–Њ–є —Б—В–Њ–ї—М –љ–µ—Г—В–µ—И–Є—В–µ–ї—М–љ–Њ–є —Б–Є—В—Г–∞—Ж–Є–Є —П–≤–ї—П–µ—В—Б—П –Њ—В—Б—Г—В—Б—В–≤–Є–µ —Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є [2005].
–Ґ—А–∞–і–Є—Ж–Є–Њ–љ–љ–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Њ–є –Є –ї–µ—З–µ–љ–Є–µ–Љ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –Ј–∞–љ–Є–Љ–∞—О—В—Б—П –≤—А–∞—З–Є —А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–Є, –≤ —А—П–і–µ —Б–ї—Г—З–∞–µ–≤ – —Н–љ–і–Њ–Ї—А–Є–љ–Њ–ї–Њ–≥–Є –Є –≥–Є–љ–µ–Ї–Њ–ї–Њ–≥–Є. –Ю–і–љ–∞–Ї–Њ, –Ї–∞–Ї –њ–Њ–Ї–∞–Ј–∞–ї–Є –љ–∞—И–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, —Г –±–Њ–ї–µ–µ 80% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Њ—Д–Є–ї—П –Є–Љ–µ—О—В—Б—П —Д–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞, –∞ —Г 64,2% –њ—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є –Ї–Њ—Б—В–љ–Њ–є –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є–Є –≤—Л—П–≤–ї—П–µ—В—Б—П –љ–µ –љ–Њ—А–Љ–∞–ї—М–љ–Њ –љ–Є–Ј–Ї–∞—П –Ь–Я–Ъ–Ґ, –≤ —В–Њ–Љ —З–Є—Б–ї–µ, —Г 37,2% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ – –Њ—Б—В–µ–Њ–њ–µ–љ–Є—П –Є —Г 27% – –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј [–Т–µ—А—В–Ї–Є–љ –Р.–Ы., –Э–∞—Г–Љ–Њ–≤ –Р.–Т., 2006].
–Я–Њ –і–∞–љ–љ—Л–Љ –Ј–∞—А—Г–±–µ–ґ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–µ–є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ–µ—А–µ–љ–µ—Б—И–Є—Е –Њ—Б—В–µ–Њ–њ–Њ—А–µ—В–Є—З–µ—Б–Ї–Є–є –њ–µ—А–µ–ї–Њ–Љ —И–µ–є–Ї–Є –±–µ–і—А–∞, –≤ 70% –Є–Љ–µ–µ—В—Б—П –њ–∞—В–Њ–ї–Њ–≥–Є—П —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В–Њ–є —Б–Є—Б—В–µ–Љ—Л [H. Diamond, S. Thornley, R.P. Smerdely, 1997]. –Т –љ–∞—И–µ–Љ –љ–∞–±–ї—О–і–µ–љ–Є–Є —В–∞–Ї–Є—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –±—Л–ї–Њ –±–Њ–ї–µ–µ 80%, –њ—А–Є —Н—В–Њ–Љ –љ–Є –Њ–і–Є–љ –Є–Ј –љ–Є—Е –і–Њ –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –њ–µ—А–µ–ї–Њ–Љ–∞ –љ–µ –Ј–љ–∞–ї –Њ —Б–≤–Њ–µ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–Є –Є, —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ, –љ–Є–Ї–∞–Ї–Њ–є —В–µ—А–∞–њ–Є–Є –Є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –њ–Њ –њ–Њ–≤–Њ–і—Г –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –љ–µ –њ–Њ–ї—Г—З–∞–ї [–Т–µ—А—В–Ї–Є–љ –Р.–Ы., –Э–∞—Г–Љ–Њ–≤ –Р.–Т., 2006]. –Р–љ–∞–ї–Њ–≥–Є—З–љ—Л–µ –і–∞–љ–љ—Л–µ –њ—А–Є–≤–Њ–і—П—В –Є –і—А—Г–≥–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–Є [–Ш.–Т. –С—Г–і–∞–љ–Њ–≤–∞ –Є —Б–Њ–∞–≤—В., 2005].
–¶–µ–ї—М—О –і–∞–љ–љ–Њ–є —А–∞–±–Њ—В—Л —П–≤–Є–ї–∞—Б—М –Њ—Ж–µ–љ–Ї–∞ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –Ь–Я–Ъ–Ґ —Г —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї—М–љ—Л—Е, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ—Л—Е –≤ –≥–Њ—А–Њ–і—Б–Ї–Њ–є –Ї–∞–±–Є–љ–µ—В –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –≤ 2005–2006 –≥–≥. –С—Л–ї–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Њ 1634 –њ–∞—Ж–Є–µ–љ—В–∞, —Б—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В –Ї–Њ—В–Њ—А—Л—Е —Б–Њ—Б—В–∞–≤–Є–ї 52,3±12,3 –≥–Њ–і–∞. –°—А–µ–і–Є –љ–Є—Е 87,1% –Є–Љ–µ–ї–Є —Д–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ (–і–Њ –њ–Њ—Б–µ—Й–µ–љ–Є–µ –Ї–∞–±–Є–љ–µ—В–∞ —А–∞–љ–µ–µ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј –±—Л–ї –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ –ї–Є—И—М —Г 1,2% –њ–∞—Ж–Є–µ–љ—В–Њ–≤), –љ–Є–Ј–Ї–Є–µ –Ј–љ–∞—З–µ–љ–Є—П –Ь–Я–Ъ–Ґ –±—Л–ї–Є –≤—Л—П–≤–ї–µ–љ—Л —Г 72,9% –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ—А–Є—З–µ–Љ, –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј —З–∞—Й–µ –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–ї—Б—П —Г –Љ—Г–ґ—З–Є–љ, –∞ –Њ—Б—В–µ–Њ–њ–µ–љ–Є—П – —Г –ґ–µ–љ—Й–Є–љ, —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ, 31,3% –Є 46,7% (—А–Є—Б. 2).
–Р–љ–∞–ї–Є–Ј –љ–Њ—А–Љ–∞–ї—М–љ–Њ–≥–Њ —А–∞—Б–њ—А–µ–і–µ–ї–µ–љ–Є—П —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ–Њ —Б—А–µ–і–љ–µ–Љ—Г –Ј–љ–∞—З–µ–љ–Є—О –њ–Њ—В–µ—А–Є –Ь–Я–Ъ–Ґ –і–µ–Љ–Њ–љ—Б—В—А–Є—А—Г–µ—В, —З—В–Њ –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –Є–Ј –љ–Є—Е –≤ —Б—А–µ–і–љ–µ–Љ –Є–Љ–µ—О—В 20–40% —Б–љ–Є–ґ–µ–љ–Є—П –њ–ї–Њ—В–љ–Њ—Б—В–Є –Ї–Њ—Б—В–љ–Њ–є —В–Ї–∞–љ–Є (—А–Є—Б. 3).
–Ъ–∞–Ї –≤–Є–і–љ–Њ –Є–Ј —А–Є—Б—Г–љ–Ї–∞ 4, –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є —Г –≤—Б–µ—Е –±–Њ–ї—М–љ—Л—Е, –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –Њ—В –љ–Њ–Ј–Њ–ї–Њ–≥–Є–Є, –Є–Љ–µ–ї–∞—Б—М —Б–љ–Є–ґ–µ–љ–љ–∞—П –Ь–Я–Ъ–Ґ, –Ї–Њ—В–Њ—А–∞—П —З–∞—Й–µ –≤—Л—П–≤–ї—П–ї–∞—Б—М (–≤ 65–80% —Б–ї—Г—З–∞–µ–≤) —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –љ–∞–Є–±–Њ–ї–µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ–є —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є: –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–µ–љ–Ј–Є–µ–є (–Р–У), —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ (–°–Ф), –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ—М—О —Б–µ—А–і—Ж–∞ (–Ш–С–°), —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ–Є –Њ–±—Б—В—А—Г–Ї—В–Є–≤–љ—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –ї–µ–≥–Ї–Є—Е (–•–Ю–С–Ы) –Є –Є—Е –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–µ–є.
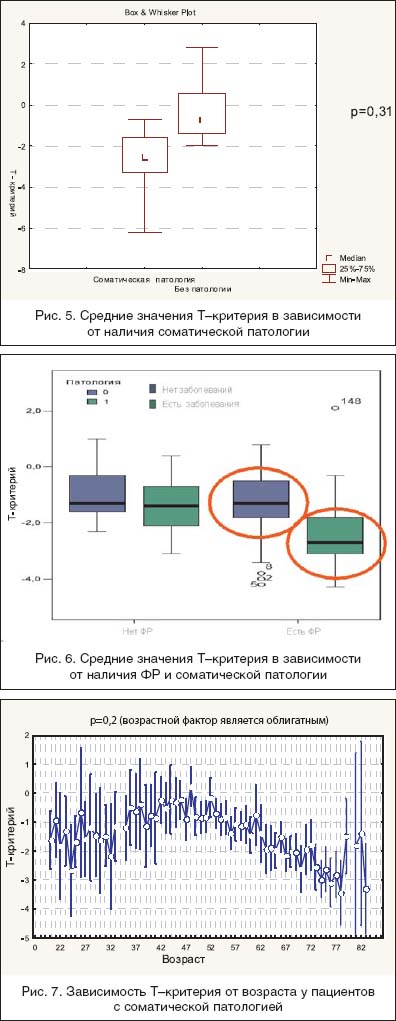
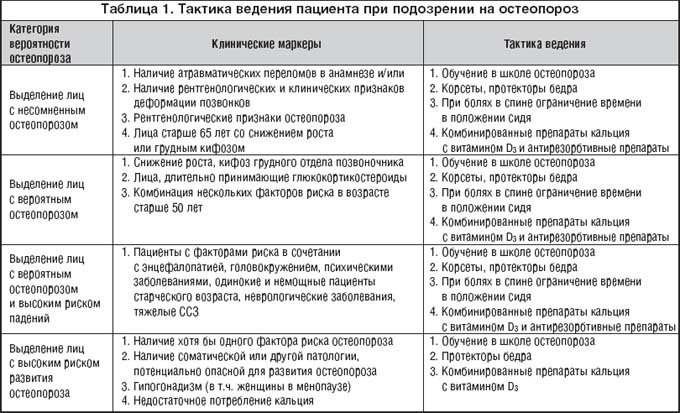
–°—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј, –њ—А–Њ–≤–µ–і–µ–љ–љ—Л–є —Г 347 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ (—Б–ї—Г—З–∞–є – –Ї–Њ–љ—В—А–Њ–ї—М) —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ—Л—Е –њ–Њ –≤–Њ–Ј—А–∞—Б—В—Г, –Ш–Ь–Ґ, –љ–Њ –њ—А–Є –љ–∞–ї–Є—З–Є–Є —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є –Є –±–µ–Ј –љ–µ–µ, –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–ї, —З—В–Њ –њ—А–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –љ–µ–Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е —Б—А–µ–і–љ–µ–µ –Ј–љ–∞—З–µ–љ–Є–µ –Ґ––Ї—А–Є—В–µ—А–Є—П —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г–µ—В (–2,45; (–3,3) – (–1,6)) SD. –£ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –±–µ–Ј —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –Ґ– –Ї—А–Є—В–µ—А–Є–є —А–∞–≤–µ–љ (–0,75; (–1,4) – (0,6)) SD (—А–Є—Б. 5). –С–Њ–ї–µ–µ —В–Њ–≥–Њ, —Е—Г–і—И–Є–µ –Ј–љ–∞—З–µ–љ–Є—П –Ґ––Ї—А–Є—В–µ—А–Є—П –±—Л–ї–Є –њ—А–Є —Б–Њ—З–µ—В–∞–љ–Є–Є —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –Є —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є (—А–Є—Б. 6).
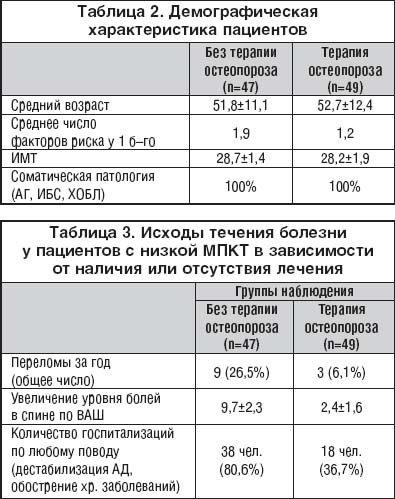
–Т–µ—А–Њ—П—В–љ–Њ, —З—В–Њ –љ–∞–ї–Є—З–Є–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є, –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –Њ—В –≤–Њ–Ј—А–∞—Б—В–∞ –њ–∞—Ж–Є–µ–љ—В–∞ (—А–Є—Б. 7), —П–≤–ї—П–µ—В—Б—П –Њ–і–љ–Є–Љ –Є–Ј —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞, –Є —Н—В–Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М —В–µ—А–∞–њ–µ–≤—В—Г –њ—А–Є —А–∞–Ј—А–∞–±–Њ—В–Ї–µ –њ—А–Њ–≥—А–∞–Љ–Љ –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ–Њ–≥–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Є –ї–µ—З–µ–љ–Є—П –±–Њ–ї—М–љ–Њ–≥–Њ.
–Ъ–∞–Ї–Є–µ –ґ–µ –њ–∞—Ж–Є–µ–љ—В—Л –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М –њ–Њ–і–ї–µ–ґ–∞—В –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—О —Б —Ж–µ–ї—М—О –≤—Л—П–≤–ї–µ–љ–Є—П –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞? –Х—Б—В–µ—Б—В–≤–µ–љ–љ–Њ, —Н—В–Њ –ї–Є—Ж–∞ —Б –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ–Є –Љ–∞—А–Ї–µ—А–∞–Љ–Є –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –Є–ї–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є —А–Є—Б–Ї–∞: –њ—А–µ–ґ–і–µ–≤—А–µ–Љ–µ–љ–љ–∞—П –Љ–µ–љ–Њ–њ–∞—Г–Ј–∞, –∞–љ–і—А–Њ–њ–∞—Г–Ј–∞, —Н—А–µ–Ї—В–Є–ї—М–љ–∞—П –і–Є—Б—Д—Г–љ–Ї—Ж–Є—П, –і–ї–Є—В–µ–ї—М–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –≥–ї—О–Ї–Њ–Ї–Њ—А—В–Є–Ї–Њ–Є–і–∞–Љ–Є, –љ–∞–ї–Є—З–Є–µ –∞—В—А–∞–≤–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –њ–µ—А–µ–ї–Њ–Љ–Њ–≤, —Б–µ–Љ–µ–є–љ—Л–є –∞–љ–∞–Љ–љ–µ–Ј —Б —Г–Ї–∞–Ј–∞–љ–Є–µ–Љ –љ–∞ –њ–µ—А–µ–ї–Њ–Љ—Л –Ї–Њ—Б—В–µ–є —Б–Ї–µ–ї–µ—В–∞ —Г –±–ї–Є–ґ–∞–є—И–Є—Е —А–Њ–і—Б—В–≤–µ–љ–љ–Є–Ї–Њ–≤, —Б–љ–Є–ґ–µ–љ–Є–µ —А–Њ—Б—В–∞ –±–Њ–ї–µ–µ —З–µ–Љ –љ–∞ 3 —Б–Љ, –Ї—Г—А–µ–љ–Є–µ –Є –∞–ї–Ї–Њ–≥–Њ–ї–Є–Ј–Љ. –Я—А–Є –љ–∞–ї–Є—З–Є–Є —Г –њ–∞—Ж–Є–µ–љ—В–∞ —Е–Њ—В—П –±—Л –Њ–і–љ–Њ–≥–Њ –Є–Ј –≤—Л—И–µ –њ–µ—А–µ—З–Є—Б–ї–µ–љ–љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –њ—А–µ–і–њ–Њ–ї–∞–≥–∞—В—М —Г –љ–Є—Е –љ–∞–ї–Є—З–Є–µ —Б–љ–Є–ґ–µ–љ–Є—П –Ь–Я–Ъ–Ґ –Є –љ–∞—З–Є–љ–∞—В—М –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї—Г –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞. –Ґ–∞–Ї–ґ–µ, –њ–Њ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є, –≤ —Н—В–Є—Е —Б–ї—Г—З–∞—П—Е, —Б–ї–µ–і—Г–µ—В –њ—А–Њ–≤–µ—Б—В–Є –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ.
–Я—А–Є –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –њ–∞—Ж–Є–µ–љ—В–∞ –≤–∞–ґ–љ–Њ —Г—З–Є—В—Л–≤–∞—В—М, —З—В–Њ —Б–≤–µ–і–µ–љ–Є—П –Њ –њ–µ—А–µ–ї–Њ–Љ–∞—Е —Б –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є —В—А–∞–≤–Љ–Њ–є – —Н—В–Њ –љ–µ —В–Њ–ї—М–Ї–Њ –∞–љ–∞–Љ–љ–µ—Б—В–Є—З–µ—Б–Ї–Є–µ —Б–≤–µ–і–µ–љ–Є—П, –њ–Њ—В—А–µ–±–Њ–≤–∞–≤—И–Є–µ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞ (—Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Є–µ –њ–Њ—Б–Њ–±–Є—П, –љ–∞–ї–Њ–ґ–µ–љ–Є–µ –≥–Є–њ—Б–Њ–≤—Л—Е –њ–Њ–≤—П–Ј–Њ–Ї –Є —В.–і.), –љ–Њ –Є –љ–µ –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ–љ—Л–µ –њ–µ—А–µ–ї–Њ–Љ—Л —В–µ–ї –њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤. –Ґ–∞–Ї, –њ—А–Є –∞–љ–∞–ї–Є–Ј–µ 15570 —А–µ–љ—В–≥–µ–љ–Њ–≥—А–∞–Љ–Љ (7239 –Љ—Г–ґ—З–Є–љ –Є 8331 –ґ–µ–љ—Й–Є–љ), –≤—Л–њ–Њ–ї–љ–µ–љ–љ—Л—Е —Б —Ж–µ–ї—М—О –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є —В–Њ–є –Є–ї–Є –Є–љ–Њ–є —В—А–∞–≤–Љ—Л, –Њ–Ї–∞–Ј–∞–ї–Њ—Б—М, —З—В–Њ –±–Њ–ї–µ–µ 20% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є–Љ–µ–ї–Є –њ–µ—А–µ–ї–Њ–Љ—Л –њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤ (–Њ—Ж–µ–љ–Ї–∞ –њ–Њ –Љ–µ—В–Њ–і—Г –Ш—Б—В–µ–ї–ї–∞), –њ—А–Є—З–µ–Љ —Г –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ —Н—В–Є –њ–µ—А–µ–ї–Њ–Љ—Л –±—Л–ї–Є –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ—Л –≤–њ–µ—А–≤—Л–µ [O `Neill T.W., F.Varlow J., 1996].
–Ъ–ї–Є–љ–Є—Ж–Є—Б—В–∞–Љ —Е–Њ—А–Њ—И–Њ –Є–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –њ—А–Є –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–µ –љ–µ—А–µ–і–Ї–Њ –Є–Љ–µ–µ—В—Б—П –љ–µ—Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–µ –Љ–µ–ґ–і—Г —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ–Њ–є –Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ–Є –њ—А–Њ—П–≤–ї–µ–љ–Є—П–Љ–Є –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ —В–µ–ї –њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤. –Э–µ—А–µ–і–Ї–Њ —В–µ–ї–∞ –њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤ –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ –љ–∞–Ї–∞–њ–ї–Є–≤–∞—О—В –Є–Ј–Љ–µ–љ–µ–љ–Є—П –Њ—Б—В–µ–Њ–њ–Њ—А–Њ—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Е–∞—А–∞–Ї—В–µ—А–∞, –≤—Б–ї–µ–і—Б—В–≤–Є–µ —Н—В–Њ–≥–Њ –Є—Е –њ–µ—А–µ–ї–Њ–Љ—Л –Њ–±—Л—З–љ–Њ –≤–Њ–Ј–љ–Є–Ї–∞—О—В –љ–µ –Њ–і–љ–Њ–Љ–Њ–Љ–µ–љ—В–љ–Њ, –∞ –≤ —В–µ—З–µ–љ–Є–µ –і–Њ–≤–Њ–ї—М–љ–Њ –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ–≥–Њ –≤—А–µ–Љ–µ–љ–Є. –Ъ–∞–Ї –њ—А–∞–≤–Є–ї–Њ, —Н—В–Њ –њ—А–Њ—П–≤–ї—П–µ—В—Б—П –≤ –≤–Є–і–µ –і–µ—Д–Њ—А–Љ–∞—Ж–Є–є —В–µ–ї –њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤, –љ–∞—А–∞—Б—В–∞—О—Й–Є—Е –њ–Њ –Љ–µ—А–µ —Б–љ–Є–ґ–µ–љ–Є—П –Ь–Я–Ъ–Ґ. –Я–Њ—Н—В–Њ–Љ—Г —В–∞–Ї –≤–∞–ґ–љ–Њ –Њ–±—А–∞—Й–∞—В—М –≤–љ–Є–Љ–∞–љ–Є–µ –љ–∞ —Б–љ–Є–ґ–µ–љ–Є–µ —А–Њ—Б—В–∞ –њ–∞—Ж–Є–µ–љ—В–∞. –Ф–ї—П –≤—Л—П–≤–ї–µ–љ–Є—П —Д–∞–Ї—В–∞ —Б–љ–Є–ґ–µ–љ–Є—П —А–Њ—Б—В–∞ –≤—А–∞—З—Г –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Б–Њ—Б—А–µ–і–Њ—В–Њ—З–Є—В—М –≤–љ–Є–Љ–∞–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–∞ –љ–∞ –Є–Ј–Љ–µ—А–µ–љ–љ–Њ–Љ —А–Њ—Б—В–µ, —Г—В–Њ—З–љ–Є—В—М, –љ–µ –Є–Ј–Љ–µ–љ–Є–ї—Б—П –ї–Є —А–Њ—Б—В –Ј–∞ –њ–Њ—Б–ї–µ–і–љ–µ–µ –≤—А–µ–Љ—П, –і–∞–ґ–µ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –Є–Ј–Љ–µ—А–µ–љ–љ—Л–Љ —А–Њ—Б—В–Њ–Љ –≤ –њ–Њ—Б–ї–µ–і–љ–Є–є —А–∞–Ј. –Ґ–∞–Ї–ґ–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ–±—А–∞—В–Є—В—М –≤–љ–Є–Љ–∞–љ–Є–µ –љ–∞ –Ї–Є—Д–Њ—В–Є—З–µ—Б–Ї—Г—О –і–µ—Д–Њ—А–Љ–∞—Ж–Є—О –≤ –≥—А—Г–і–љ–Њ–Љ –Њ—В–і–µ–ї–µ –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞ –Є –љ–∞ –ґ–∞–ї–Њ–±—Л –њ–∞—Ж–Є–µ–љ—В–∞ –љ–∞ –±–Њ–ї—М –≤ —Б–њ–Є–љ–µ.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –і–ї—П —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –і–Є–∞–≥–љ–Њ–Ј–∞ «–Ю–°–Ґ–Х–Ю–Я–Ю–†–Ю–Ч» –љ–µ–Њ–±—Е–Њ–і–Є–Љ—Л –і–≤–µ –Ї–ї—О—З–µ–≤—Л–µ –њ–Њ–Ј–Є—Ж–Є–Є:
– —А–µ–Ј—Г–ї—М—В–∞—В—Л –Ї–Њ—Б—В–љ–Њ–є –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є–Є (–Ґ––Ї—А–Є—В–µ—А–Є–є –і–Њ (–1)SD – –љ–Њ—А–Љ–∞ –Ь–Я–Ъ–Ґ, –Њ—В (–1) –і–Њ (–2,5)– –Њ—Б—В–µ–Њ–њ–µ–љ–Є—П, –Љ–µ–љ–µ–µ (–2,5)SD – –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј)
–Є/–Є–ї–Є
– —Б–≤–µ–і–µ–љ–Є—П –Њ –њ–µ—А–µ–ї–Њ–Љ–∞—Е —Б –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є —В—А–∞–≤–Љ–Њ–є.
–Ю–і–љ–∞–Ї–Њ, –≤ —Б–≤—П–Ј–Є —Б —В–µ–Љ, —З—В–Њ –љ–µ –≤—Б–µ–≥–і–∞ –Є–Љ–µ–µ—В—Б—П –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –њ—А–Њ–≤–µ—Б—В–Є –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –≤ –≤–Є–і—Г –µ–≥–Њ –Њ—В—Б—Г—В—Б—В–≤–Є—П –≤ –і–∞–љ–љ–Њ–Љ –ї–µ—З–µ–±–љ–Њ–Љ —Г—З—А–µ–ґ–і–µ–љ–Є–Є, –≤—А–∞—З –≤ –Њ–±—П–Ј–∞—В–µ–ї—М–љ–Њ–Љ –њ–Њ—А—П–і–Ї–µ –і–Њ–ї–ґ–µ–љ –≤—Л–њ–Њ–ї–љ–Є—В—М —В–∞–Ї—В–Є—З–µ—Б–Ї–Є–µ –і–µ–є—Б—В–≤–Є—П –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ—Л–µ –≤ —В–∞–±–ї–Є—Ж–µ 1.
–Я–ї–∞–љ–Є—А–Њ–≤–∞–љ–Є—О –ї—О–±–Њ–є –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–є —В–µ—А–∞–њ–Є–Є –њ—А–µ–і—И–µ—Б—В–≤—Г–µ—В –Њ–±—П–Ј–∞—В–µ–ї—М–љ–Њ–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –≤—Б–µ–Љ –±–Њ–ї—М–љ—Л–Љ —Б –љ–Є–Ј–Ї–Њ–є –Ь–Я–Ъ–Ґ –Є–ї–Є —Б —Д–∞–Ї—В–Њ—А–∞–Љ–Є —А–Є—Б–Ї–∞ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П –Є –≤–Є—В–∞–Љ–Є–љ–∞ D3. –Ь–µ—В–∞––∞–љ–∞–ї–Є–Ј —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л—Е –њ—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ—Л—Е –Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –њ–Њ–Ї–∞–Ј–∞–ї, —З—В–Њ –њ–Њ—В–µ—А—П –Ї–Њ—Б—В–љ–Њ–є –Љ–∞—Б—Б—Л —Г –ї–Є—Ж, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –∞–і–µ–Ї–≤–∞—В–љ–Њ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –Ї–∞–ї—М—Ж–Є—П, —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –љ–Є–ґ–µ 1% –≤ –≥–Њ–і, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї —Г –ї–Є—Ж, –љ–µ –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –Ї–∞–ї—М—Ж–Є–є, –Њ–љ–∞ –њ—А–µ–≤—Л—И–∞–µ—В 1% (—А<0,001).
–Ф–Њ—Б—В–∞—В–Њ—З–љ–Њ–µ –њ–Њ—В—А–µ–±–ї–µ–љ–Є–µ –Ї–∞–ї—М—Ж–Є—П – –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ–µ —Г—Б–ї–Њ–≤–Є–µ —Б–љ–Є–ґ–µ–љ–Є—П —А–Є—Б–Ї–∞ –Њ—Б—В–µ–Њ–њ–Њ—А–µ—В–Є—З–µ—Б–Ї–Є—Е –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –Ї–Њ—Б—В–µ–є —Б–Ї–µ–ї–µ—В–∞, –Њ—Б–Њ–±–µ–љ–љ–Њ –≤ –њ—А–Њ—Ж–µ—Б—Б–µ —Б—В–∞—А–µ–љ–Є—П –Њ—А–≥–∞–љ–Є–Ј–Љ–∞. –Ґ–µ–љ–і–µ–љ—Ж–Є—П –Ї —Г–≤–µ–ї–Є—З–µ–љ–Є—О —А–Є—Б–Ї–∞ –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –њ—А–Є –і–µ—Д–Є—Ж–Є—В–µ –Ї–∞–ї—М—Ж–Є—П —Б–Њ—Е—А–∞–љ—П–µ—В—Б—П –Є –њ–Њ—Б–ї–µ –Є—Б–Ї–ї—О—З–µ–љ–Є—П –њ–Њ—В–µ–љ—Ж–Є–∞–ї—М–љ–Њ–≥–Њ –≤–ї–Є—П–љ–Є—П –і—А—Г–≥–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—Й–Є—Е —А–∞–Ј–≤–Є—В–Є—О –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ (–Ї—Г—А–µ–љ–Є–µ, –њ—А–Є–µ–Љ –∞–ї–Ї–Њ–≥–Њ–ї—П, —Д–Є–Ј–Є—З–µ—Б–Ї–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М, –Љ–∞—Б—Б–∞ —В–µ–ї–∞ –Є –і—А.). –°–ї–µ–і—Г–µ—В –њ–Њ–і—З–µ—А–Ї–љ—Г—В—М, —З—В–Њ, —Е–Њ—В—П –∞–і–µ–Ї–≤–∞—В–љ–Њ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –Ї–∞–ї—М—Ж–Є—П, –≤ –њ—А–Є–љ—Ж–Є–њ–µ, —З–µ–ї–Њ–≤–µ–Ї –Љ–Њ–ґ–µ—В –њ–Њ–ї—Г—З–Є—В—М —Б –њ–Є—Й–µ–≤—Л–Љ–Є –њ—А–Њ–і—Г–Ї—В–∞–Љ–Є (–Љ–Њ–ї–Њ—З–љ—Л–µ –њ—А–Њ–і—Г–Ї—В—Л, –Ј–µ–ї–µ–љ—Л–µ —А–∞—Б—В–µ–љ–Є—П, –Љ–Њ—А—Б–Ї–∞—П —А—Л–±–∞, –≤–∞—Д–ї–Є –Є —В.–і.), –љ–Є–Ј–Ї–∞—П —Г—Б–≤–Њ—П–µ–Љ–Њ—Б—В—М –Ї–∞–ї—М—Ж–Є—П –њ—А–Є –≤—Л—Б–Њ–Ї–Њ–є –њ–Њ—В—А–µ–±–љ–Њ—Б—В–Є –≤ –љ–µ–Љ (1200–1500 –Љ–≥ –Ї–∞–ї—М—Ж–Є—П –≤ —Б—Г—В–Ї–Є) —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–Њ–Љ –Є–ї–Є –µ–≥–Њ —А–Є—Б–Ї–Њ–Љ, –і–∞–ґ–µ –њ—А–Є —Б–∞–Љ–Њ–Љ –њ–Њ–ї–љ–Њ—Ж–µ–љ–љ–Њ–Љ –њ–Є—В–∞–љ–Є–Є, –љ–µ –Љ–Њ–ґ–µ—В –Њ–±–µ—Б–њ–µ—З–Є—В—М –ґ–µ–ї–∞–µ–Љ—Л–є —А–µ–Ј—Г–ї—М—В–∞—В. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, —Б –≤–Њ–Ј—А–∞—Б—В–Њ–Љ —Б–љ–Є–ґ–∞–µ—В—Б—П –∞–±—Б–Њ—А–±—Ж–Є—П –Ї–∞–ї—М—Ж–Є—П, –∞ –Њ–Ї–Њ–ї–Њ 25% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–Њ–Љ –Є–Љ–µ—О—В –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М –ї–∞–Ї—В–∞–Ј—Л, –љ–µ —Г—Б–≤–∞–Є–≤–∞—О—В –Љ–Њ–ї–Њ—З–љ—Л–µ –њ—А–Њ–і—Г–Ї—В—Л –Є —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ –≤—Л–±–Є—А–∞—О—В –і–Є–µ—В—Г —Б –љ–Є–Ј–Ї–Є–Љ —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ–Љ –Ї–∞–ї—М—Ж–Є—П.
–Я–Њ—Н—В–Њ–Љ—Г –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–є –њ—А–Є–µ–Љ –Ї–∞–ї—М—Ж–Є—П –Є –≤–Є—В–∞–Љ–Є–љ–Њ–Љ D3 –≤ –≤–Є–і–µ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Њ—В–љ–Њ—Б–Є—В—Б—П –Ї —З–Є—Б–ї—Г –љ–∞–Є–±–Њ–ї–µ–µ –≤–∞–ґ–љ—Л—Е –Є —Г–љ–Є–≤–µ—А—Б–∞–ї—М–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Є –ї–µ—З–µ–љ–Є—П –ї—О–±—Л—Е —Д–Њ—А–Љ –Ю–Я, –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –Њ—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –і—А—Г–≥–Є—Е –∞–љ—В–Є–Њ—Б—В–µ–Њ–њ–Њ—А–µ—В–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤.
–У—А—Г–њ–њ–Њ–є —Н–Ї—Б–њ–µ—А—В–Њ–≤ –Р–Љ–µ—А–Є–Ї–∞–љ—Б–Ї–Њ–≥–Њ –Э–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ —Д–Њ–љ–і–∞ –њ–Њ –Є–Ј—Г—З–µ–љ–Є—О –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –±—Л–ї–Є —Б–і–µ–ї–∞–љ—Л —Б–ї–µ–і—Г—О—Й–Є–µ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є–µ –≤—Л–≤–Њ–і—Л, –Ї–∞—Б–∞—О—Й–Є–µ—Б—П –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Ї–∞–ї—М—Ж–Є—П –Є –≤–Є—В–∞–Љ–Є–љ–∞ D:
1. –Ф–ї—П –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –Ї–∞–ї—М—Ж–Є—П –Є –≤–Є—В–∞–Љ–Є–љ–∞ D –љ–µ –Њ–±—П–Ј–∞—В–µ–ї—М–љ–Њ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ –Ь–Я–Ъ–Ґ.
2. –Э–∞ —Д–Њ–љ–µ –ї–µ—З–µ–љ–Є—П –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –Ї–∞–ї—М—Ж–Є—П —А–Є—Б–Ї –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ —Б–љ–Є–ґ–∞–µ—В—Б—П –љ–µ –Љ–µ–љ–µ–µ —З–µ–Љ –љ–∞ 10%.
3. –£ –±–Њ–ї—М–љ—Л—Е —Б –і–µ—Д–Є—Ж–Є—В–Њ–Љ –≤–Є—В–∞–Љ–Є–љ–∞ D –ї–µ—З–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –Ї–∞–ї—М—Ж–Є—П –Є –≤–Є—В–∞–Љ–Є–љ–Њ–Љ D —Б–љ–Є–ґ–∞–µ—В —А–Є—Б–Ї –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –Ї–Њ—Б—В–µ–є —Б–Ї–µ–ї–µ—В–∞ –љ–∞ 30%.
4. –Р–і–µ–Ї–≤–∞—В–љ–Њ–µ –њ–Њ—В—А–µ–±–ї–µ–љ–Є–µ –Ї–∞–ї—М—Ж–Є—П (–њ–Є—Й–∞ –Є–ї–Є –і–Њ–±–∞–≤–ї–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П) —Б–ї–µ–і—Г–µ—В —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞—В—М –≤—Б–µ–Љ –ґ–µ–љ—Й–Є–љ–∞–Љ, –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –Њ—В –њ—А–Є–µ–Љ–∞ –і—А—Г–≥–Є—Е –∞–љ—В–Є–Њ—Б—В–µ–Њ–њ–Њ—А–µ—В–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤.
5. –Ы–µ—З–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –Ї–∞–ї—М—Ж–Є—П —Д–∞—А–Љ–∞–Ї–Њ—Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ —Г –ґ–µ–љ—Й–Є–љ –і–∞–ґ–µ —Б –љ–Њ—А–Љ–∞–ї—М–љ–Њ–є –Ь–Я–Ъ–Ґ.
6. –Э–∞–Ј–љ–∞—З–µ–љ–Є–µ –≤–Є—В–∞–Љ–Є–љ–∞ D (400–800 –Ь–Х/—Б—Г—В.) —Д–∞—А–Љ–∞–Ї–Њ—Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ —Г –ї–Є—Ж –њ–Њ–ґ–Є–ї–Њ–≥–Њ –Є —Б—В–∞—А—З–µ—Б–Ї–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞, –Є–Љ–µ—О—Й–Є—Е –њ—А–µ–і—А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–Њ—Б—В—М –Ї –і–µ—Д–Є—Ж–Є—В—Г –≤–Є—В–∞–Љ–Є–љ–∞ D.
–Ш—Б—Е–Њ–і—П –Є–Ј –≤—Л—И–µ—Б–Ї–∞–Ј–∞–љ–љ–Њ–≥–Њ, –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П —Б —Ж–µ–ї—М—О –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –Њ–±—Л—З–љ–Њ –љ–∞–Ј–љ–∞—З–∞—О—В –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –Ї–∞–ї—М—Ж–Є—П (–≤ –і–Њ–Ј–µ 1000 – 1200 –Љ–≥) –Є –≤–Є—В–∞–Љ–Є–љ–∞ D3 (–≤ –і–Њ–Ј–µ 400–800 –Љ–≥).
–Ю–і–љ–∞–Ї–Њ, —Е–Њ—А–Њ—И–Њ –Є–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –≥–Є–њ–Њ–Љ–∞–≥–љ–Є–µ–Љ–Є—П —В–∞–Ї–ґ–µ –Љ–Њ–ґ–µ—В –±—Л—В—М —Д–∞–Ї—В–Њ—А–Њ–Љ —А–Є—Б–Ї–∞ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е Reginster et al., (1989) –Є Tucker (1995) —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ –і–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ —Б—Л–≤–Њ—А–Њ—В–Њ—З–љ–Њ–≥–Њ –Љ–∞–≥–љ–Є—П –њ—А–Є –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–µ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –љ–Є–ґ–µ, –∞ —Г –њ–Њ–ґ–Є–ї—Л—Е –ґ–µ–љ—Й–Є–љ —Б –њ–Њ—В—А–µ–±–ї–µ–љ–Є–µ–Љ –Љ–∞–≥–љ–Є—П –Љ–µ–љ–µ–µ 187 –Љ–≥/—Б—Г—В. – –љ–Є–ґ–µ –Ь–Я–Ъ–Ґ. –Я—А–Є —Н—В–Њ–Љ –Љ–∞–≥–љ–Є–є —П–≤–ї—П–µ—В—Б—П –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ –њ–Њ–≤—Л—И–µ–љ–Є—П –±–Є–Њ–і–Њ—Б—В—Г–њ–љ–Њ—Б—В–Є –Ї–∞–ї—М—Ж–Є—П, –∞ –љ–∞–ї–Є—З–Є–µ –≥–Є–њ–Њ–Љ–∞–≥–љ–Є–µ–Љ–Є–Є —Г –±–Њ–ї—М–љ—Л—Е —Б —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є, —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ –Є –і—А—Г–≥–Њ–є —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є, —П–≤–ї—П–µ—В—Б—П –∞—А–≥—Г–Љ–µ–љ—В–Њ–Љ –≤ –њ–Њ–ї—М–Ј—Г –≤—Л–±–Њ—А–∞ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, —Б–Њ–і–µ—А–ґ–∞—Й–Є—Е, –њ–Њ–Љ–Є–Љ–Њ –Ї–∞–ї—М—Ж–Є—П –Є –≤–Є—В–∞–Љ–Є–љ–∞ D3, –Љ–∞–≥–љ–Є–є (–Т–Є—В—А—Г–Љ –Ю—Б—В–µ–Њ–Љ–∞–≥).
–Т —Б—А–∞–≤–љ–Є—В–µ–ї—М–љ–Њ–Љ –∞–љ–∞–ї–Є–Ј–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б–ї—Г—З–∞–є (n=49) – –Ї–Њ–љ—В—А–Њ–ї—М (n=47), —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ—Л—Е –њ–Њ –≤–Њ–Ј—А–∞—Б—В—Г, –Ш–Ь–Ґ, —В—П–ґ–µ—Б—В–Є —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є, –∞ —В–∞–Ї–ґ–µ —Д–∞–Ї—В–Њ—А–∞–Љ —А–Є—Б–Ї–∞ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ (—В–∞–±–ї. 2) –Љ—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є –љ–Є–Ј–Ї–Њ–є –Ь–Я–Ъ–Ґ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є (–Т–Є—В—А—Г–Љ –Ю—Б—В–µ–Њ–Љ–∞–≥ + –∞–љ—В–Є—А–µ–Ј–Њ—А–±—В–Є–≤–љ–∞—П —В–µ—А–∞–њ–Є—П –њ–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ).
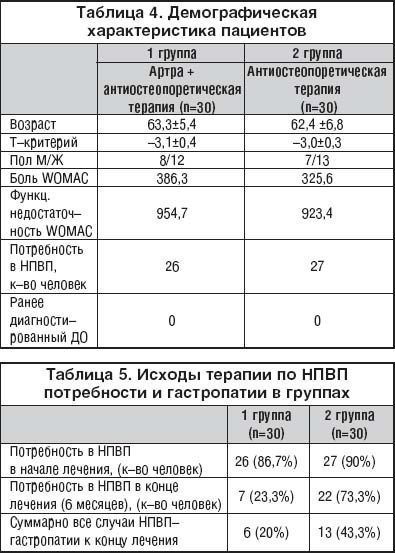
–Т —А–µ–Ј—Г–ї—М—В–∞—В–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Г –±–Њ–ї—М–љ—Л—Е, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е —В–µ—А–∞–њ–Є—О –Т–Є—В—А—Г–Љ –Ю—Б—В–µ–Њ–Љ–∞–≥ + –∞–љ—В–Є—А–µ–Ј–Њ—А–±—В–Є–≤–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л —В–µ—А–∞–њ–Є—П –њ–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ, –±—Л–ї–∞ –≤—Л—П–≤–ї–µ–љ–∞ –љ–µ —В–Њ–ї—М–Ї–Њ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–∞—П –і–Є–љ–∞–Љ–Є–Ї–∞ –Ь–Я–Ъ–Ґ (—А–Є—Б. 8), –љ–Њ —З—В–Њ –±–Њ–ї–µ–µ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ, —Б–љ–Є–ґ–µ–љ–Є–µ —З–∞—Б—В–Њ—В—Л –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ (–≤ —В.—З., –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –Ъ–Њ–ї–ї–Є—Б–∞, –±–µ–і—А–µ–љ–љ–Њ–є –Ї–Њ—Б—В–Є –Є —В–µ–ї –њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤) –Є —А–µ–≥—А–µ—Б—Б –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –≤ —Б–њ–Є–љ–µ (—В–∞–±–ї. 2).
–Я–Њ–Љ–Є–Љ–Њ —Н—В–Њ–≥–Њ, –Њ–±—А–∞—Й–∞–µ—В –љ–∞ —Б–µ–±—П –≤–љ–Є–Љ–∞–љ–Є–µ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ —З–∞—Б—В–Њ—В—Л –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–є –њ–Њ –њ–Њ–≤–Њ–і—Г –Њ–±–Њ—Б—В—А–µ–љ–Є—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є —Г –ї–µ—З–µ–љ–љ—Л—Е –±–Њ–ї—М–љ—Л—Е. –Ь–Њ–ґ–љ–Њ –њ–Њ–ї–∞–≥–∞—В—М, —З—В–Њ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –љ–µ –њ–Њ–ї—Г—З–∞—О—Й–Є—Е –∞–љ—В–Є–Њ—Б—В–µ–Њ–њ–Њ—А–µ—В–Є—З–µ—Б–Ї—Г—О —В–µ—А–∞–њ–Є—О, —Г–њ–Њ—А–љ—Л–є –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ—Л–є –љ–µ –Ї—Г–њ–Є—А—Г—О—Й–Є–Љ–Є—Б—П –±–Њ–ї—П–Љ–Є –≤ —Б–њ–Є–љ–µ –љ–∞ —Д–Њ–љ–µ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞, –њ—А–Њ–≤–Њ—Ж–Є—А—Г–µ—В –Њ–±–Њ—Б—В—А–µ–љ–Є–µ —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є, –Ї –њ—А–Є–Љ–µ—А—Г, –њ–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–µ–љ—П –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П.
–Ґ.–Њ. —В–µ—А–∞–њ–Є—П –љ–Є–Ј–Ї–Њ–є –Ь–Я–Ъ–Ґ —П–≤–ї—П–µ—В—Б—П –љ–µ —В–Њ–ї—М–Ї–Њ —Д–∞–Ї—В–Њ—А–Њ–Љ —Б–љ–Є–ґ–µ–љ–Є—П —З–∞—Б—В–Њ—В—Л –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –Є –ї–µ—В–∞–ї—М–љ–Њ—Б—В–Є –Њ—В –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ —И–µ–є–Ї–Є –±–µ–і—А–∞, –љ–Њ –Є —Д–∞–Ї—В–Њ—А–Њ–Љ —Б—В–∞–±–Є–ї—М–љ–Њ—Б—В–Є —В–µ—З–µ–љ–Є—П —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є –Є —Б–љ–Є–ґ–µ–љ–Є—П –ї–µ—В–∞–ї—М–љ–Њ—Б—В–Є –Њ—В —А–∞–Ј–љ—Л—Е –њ—А–Є—З–Є–љ.
–°—Г—Й–µ—Б—В–≤–µ–љ–љ—Л–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —В–µ—А–∞–њ–Є–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Њ—Д–Є–ї—П —Б –љ–Є–Ј–Ї–Њ–є –Ь–Я–Ъ–Ґ —П–≤–ї—П–µ—В—Б—П —Г–ї—Г—З—И–µ–љ–Є–µ –Ї–∞—З–µ—Б—В–≤–∞ –ґ–Є–Ј–љ–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –љ–µ–Њ—В—К–µ–Љ–ї–µ–Љ—Л–Љ —Б–Њ—Б—В–∞–≤–ї—П—О—Й–Є–Љ –Ї–Њ—В–Њ—А–Њ–≥–Њ —П–≤–ї—П–µ—В—Б—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–µ –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є–µ –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞.
–Ш–Ј –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л—Е –љ–∞–Љ–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –љ–Є–Ј–Ї–Њ–є –Ь–Я–Ъ–Ґ 855 –Є–Љ–µ–ї–Є –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ –≤ –Њ–±–ї–∞—Б—В–Є —Б–њ–Є–љ—Л, –Њ–і–љ–∞–Ї–Њ –њ—А–Є —Н—В–Њ–Љ –ї–Є—И—М —Г 6,6% –Є–Љ–µ–ї–Є—Б—М —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Є –Њ—Б—В–µ–Њ–њ–Њ—А–µ—В–Є—З–µ—Б–Ї–Њ–є –Ї–Њ–Љ–њ—А–µ—Б—Б–Є–Є —В–µ–ї –њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤. –£ –Њ—Б—В–∞–ї—М–љ—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –љ–Є–Ј–Ї–Њ–є –Ь–Я–Ъ–Ґ –±—Л–ї–Є –≤—Л—П–≤–ї–µ–љ—Л —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ–≥–Њ —Б–њ–Њ–љ–і–Є–ї–Њ–∞—А—В—А–Њ–Ј–∞ –Є/–Є–ї–Є –Њ—Б—В–µ–Њ—Е–Њ–љ–і—А–Њ–Ј–∞.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Є–Љ–µ—В—М –≤ –≤–Є–і—Г, —З—В–Њ –Њ—Б—В–µ–Њ–њ–µ–љ–Є—П –Є –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј –≤ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –љ–µ—А–µ–і–Ї–Њ —Б–Њ—З–µ—В–∞—О—В—Б—П —Б –і–µ–≥–µ–љ–µ—А–∞—В–Є–≤–љ—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞. –°—Г—Й–µ—Б—В–≤—Г–µ—В —Ж–µ–ї—Л–є —А—П–і –Њ–±—Й–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤, –њ—А–µ–і—А–∞—Б–њ–Њ–ї–∞–≥–∞—О—Й–Є—Е –Ї —А–∞–Ј–≤–Є—В–Є—О –і–∞–љ–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є. –Ъ –љ–Є–Љ –Њ—В–љ–Њ—Б—П—В –ґ–µ–љ—Б–Ї–Є–є –њ–Њ–ї, –њ–Њ–ґ–Є–ї–Њ–є –≤–Њ–Ј—А–∞—Б—В, –≥–µ–љ–µ—В–Є—З–µ—Б–Ї—Г—О –њ—А–µ–і—А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–Њ—Б—В—М (—Б–µ–Љ–µ–є–љ–∞—П –∞–≥—А–µ–≥–∞—Ж–Є—П –≥–µ–љ–∞ –Ї–Њ–ї–ї–∞–≥–µ–љ–∞ —В–Є–њ–∞ I –Є –і—А.), –і–µ—Д–Є—Ж–Є—В —Н—Б—В—А–Њ–≥–µ–љ–Њ–≤ –Є –≤–Є—В–∞–Љ–Є–љ–∞ D –Є –і—А.
–° –і—А—Г–≥–Њ–є —Б—В–Њ—А–Њ–љ—Л, –≤–Њ–њ—А–Њ—Б —Б–Њ—З–µ—В–∞–љ–Є—П –Њ—Б—В–µ–Њ–∞—А—В—А–Њ–Ј–∞ —Б –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–Њ–Љ —Б—З–Є—В–∞–µ—В—Б—П –≤–µ—Б—М–Љ–∞ –і–Є—Б–Ї—Г—В–∞–±–µ–ї—М–љ—Л–Љ. –Т –љ–µ–і–∞–≤–љ–Є—Е –њ–Њ–њ—Г–ї—П—Ж–Є–Њ–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е –±—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ —Г –±–Њ–ї—М–љ—Л—Е –Њ—Б—В–µ–Њ–∞—А—В—А–Њ–Ј–Њ–Љ –љ–∞–±–ї—О–і–∞–µ—В—Б—П —Б–љ–Є–ґ–µ–љ–Є–µ —А–Є—Б–Ї–∞ –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –Ї–Њ—Б—В–µ–є —Б–Ї–µ–ї–µ—В–∞ (–Ю–† –0,33–0,64), –Њ—Б–Њ–±–µ–љ–љ–Њ —И–µ–є–Ї–Є –±–µ–і—А–∞ [7]. –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П —А—П–і –њ—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ–± —В–Њ–Љ, —З—В–Њ —Г –±–Њ–ї—М–љ—Л—Е —Б –Њ—Б—В–µ–Њ–∞—А—В—А–Њ–Ј–Њ–Љ, –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Ь–Я–Ъ–Ґ, –љ–µ –љ–∞–±–ї—О–і–∞–µ—В—Б—П —Б–љ–Є–ґ–µ–љ–Є—П —А–Є—Б–Ї–∞ –љ–µ–њ–Њ–Ј–≤–Њ–љ–Њ—З–љ—Л—Е –њ–µ—А–µ–ї–Њ–Љ–Њ–≤, –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –±–Њ–ї—М–љ—Л–Љ–Є, –љ–µ —Б—В—А–∞–і–∞—О—Й–Є–Љ–Є –Њ—Б—В–µ–Њ–∞—А—В—А–Њ–Ј–Њ–Љ [Arden N.K., Nevitt M.C., Lane N.E., et al., 1999]. –С–Њ–ї–µ–µ —В–Њ–≥–Њ, —Г –±–Њ–ї—М–љ—Л—Е —Б –Ї–Њ–Ї—Б–∞—А—В—А–Њ–Ј–Њ–Љ –љ–∞–±–ї—О–і–∞–µ—В—Б—П 2–—Е –Ї—А–∞—В–љ–Њ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —А–Є—Б–Ї–∞ –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –±–µ–і—А–µ–љ–љ–Њ–є –Ї–Њ—Б—В–Є. –≠—В–Є –і–∞–љ–љ—Л–µ –Є–Љ–µ—О—В –Є—Б–Ї–ї—О—З–Є—В–µ–ї—М–љ–Њ –≤–∞–ґ–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ, —В–∞–Ї –Ї–∞–Ї —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –њ—А–Њ–≤–µ–і–µ–љ–Є—П –Љ–µ—А–Њ–њ—А–Є—П—В–Є–є –њ–Њ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ –Њ—Б—В–µ–Њ–њ–Њ—А–µ—В–Є—З–µ—Б–Ї–Є—Е –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –Ї–Њ—Б—В–µ–є —Б–Ї–µ–ї–µ—В–∞ –љ–µ —В–Њ–ї—М–Ї–Њ —Г –±–Њ–ї—М–љ—Л—Е –Њ—Б—В–µ–Њ–∞—А—В—А–Њ–Ј–Њ–Љ —Б–Њ —Б–љ–Є–ґ–µ–љ–љ–Њ–є, –љ–Њ –Є «–љ–Њ—А–Љ–∞–ї—М–љ–Њ–є» –Є –і–∞–ґ–µ «–њ–Њ–≤—Л—И–µ–љ–љ–Њ–є» –Ь–Я–Ъ–Ґ.
–°–ї–µ–і—Г–µ—В —В–∞–Ї–ґ–µ –њ—А–Є–љ–Є–Љ–∞—В—М –≤–Њ –≤–љ–Є–Љ–∞–љ–Є–µ, —З—В–Њ «–≤—Л—Б–Њ–Ї–∞—П» –Ь–Я–Ъ–Ґ –њ–Њ –і–∞–љ–љ—Л–Љ –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є–Є —З–∞—Б—В–Њ —П–≤–ї—П–µ—В—Б—П –∞—А—В–µ—Д–∞–Ї—В–Њ–Љ, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ—Л–Љ –і–µ–≥–µ–љ–µ—А–∞—В–Є–≤–љ—Л–Љ–Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ–Є —Г –ї–Є—Ж –њ–Њ–ґ–Є–ї–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ (–Њ—Б—В–µ–Њ—Д–Є—В—Л, —Б–Ї–Њ–ї–Є–Њ–Ј –Є –і—А.) [Belmont–Serrano M.A., Bloch D.A., Jones G., Nguyen T., Jones G., Nguyen T., Sambrook P.N., et al. 1995].
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј –Є –Њ—Б—В–µ–Њ–∞—А—В—А–Њ–Ј —П–≤–ї—П—О—В—Б—П –≤–Ј–∞–Є–Љ–Њ–і–Њ–њ–Њ–ї–љ—П—О—Й–Є–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є, —Б–Њ—З–µ—В–∞–љ–љ–Њ–µ —А–∞–Ј–≤–Є—В–Є–µ –Ї–Њ—В–Њ—А—Л—Е —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Б–љ–Є–ґ–∞–µ—В –Ї–∞—З–µ—Б—В–≤–Њ, –∞ –≤–µ—А–Њ—П—В–љ–Њ, –Є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –ґ–Є–Ј–љ–Є –ї–Є—Ж –њ–Њ–ґ–Є–ї–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –Є –±–Њ–ї—М–љ—Л—Е —Б —А–∞–Ј–ї–Є—З–љ–Њ–є —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є.
–Т —Б–≤—П–Ј–Є —Б –≤—Л—И–µ–Є–Ј–ї–Њ–ґ–µ–љ–љ—Л–Љ, –≤ —А–∞–Љ–Ї–∞—Е –Њ–Ї–∞–Ј–∞–љ–Є—П –њ–Њ–Љ–Њ—Й–Є –±–Њ–ї—М–љ—Л–Љ —Б –љ–Є–Ј–Ї–Њ–є –Ь–Я–Ъ–Ґ –Є –±–Њ–ї—П–Љ–Є –≤ —Б–њ–Є–љ–µ, –≤–Њ–њ—А–Њ—Б –љ–∞–Ј–љ–∞—З–µ–љ–Є—П —В–µ—А–∞–њ–Є–Є, –≤–ї–Є—П—О—Й–µ–є –љ–∞ —Б–Њ—Б—В–Њ—П–љ–Є–µ —Е—А—П—Й–µ–≤–Њ–є —В–Ї–∞–љ–Є, –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В—Б—П –≤–µ—Б—М–Љ–∞ –∞–Ї—В—Г–∞–ї—М–љ—Л–Љ.
–°—А–µ–і–Є –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л—Е 855 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ 73,5% –њ—А–Є–љ–Є–Љ–∞–ї–Є –Э–Я–Т–Я (–і–Є–Ї–ї–Њ—Д–µ–љ–∞–Ї –Є —В.–і.), –∞, —Г—З–Є—В—Л–≤–∞—П –љ–∞–ї–Є—З–Є–µ —Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –Є –і—А—Г–≥–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞, —А–∞–Ј–≤–Є—В–Є–µ –Э–Я–Т–Я––≥–∞—Б—В—А–Њ–њ–∞—В–Є–Є —Г –і–∞–љ–љ—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Љ–Њ–ґ–љ–Њ —Б—З–Є—В–∞—В—М –≤—Л—Б–Њ–Ї–Њ –≤–µ—А–Њ—П—В–љ—Л–Љ. –°–Њ–≥–ї–∞—Б–љ–Њ –∞–љ–∞–ї–Є–Ј—Г, –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–Љ—Г –Ъ–Њ–Љ–Є—В–µ—В–Њ–Љ –њ–Њ –Ї–Њ–љ—В—А–Њ–ї—О –Ј–∞ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є (FDA), –µ–ґ–µ–≥–Њ–і–љ–Њ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –Ц–Ъ–Ґ, —Б–≤—П–Ј–∞–љ–љ–Њ–µ —Б –њ—А–Є–µ–Љ–Њ–Љ –Э–Я–Т–Я, —П–≤–ї—П–µ—В—Б—П –њ—А–Є—З–Є–љ–Њ–є 100000–200000 –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–є –Є 10000–20000 —Б–Љ–µ—А—В–µ–ї—М–љ—Л—Е –Є—Б—Е–Њ–і–Њ–≤ [Fries J.F., Williams C.A., Bloch D.A., Michel B.A., 1991].
–≠—А–Њ–Ј–Є–Є –ґ–µ–ї—Г–і–Ї–∞ –Є –і–≤–µ–љ–∞–і—Ж–∞—В–Є–њ–µ—А—Б—В–љ–Њ–є –Ї–Є—И–Ї–Є, —Б–≤—П–Ј–∞–љ–љ—Л–µ —Б –њ—А–Є–µ–Љ–Њ–Љ –Э–Я–Т–Я, —З–∞—Б—В–Њ –љ–µ –њ—А–Њ—П–≤–ї—П—О—В—Б—П –Ї–∞–Ї–Њ–є––ї–Є–±–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї–Њ–є, –ї–Є–±–Њ —Г –±–Њ–ї—М–љ—Л—Е –Њ—В–Љ–µ—З–∞—О—В—Б—П –ї–Є—И—М –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –≤—Л—А–∞–ґ–µ–љ–љ—Л–µ, –≤—А–µ–Љ–µ–љ–∞–Љ–Є –≤–Њ–Ј–љ–Є–Ї–∞—О—Й–Є–µ –±–Њ–ї–Є –≤ —Н–њ–Є–≥–∞—Б—В—А–∞–ї—М–љ–Њ–є –Њ–±–ї–∞—Б—В–Є –Є/–Є–ї–Є –і–Є—Б–њ–µ–њ—Б–Є—З–µ—Б–Ї–Є–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞, –Ї–Њ—В–Њ—А—Л–Љ –њ–∞—Ж–Є–µ–љ—В—Л –љ–µ—А–µ–і–Ї–Њ –љ–µ –њ—А–Є–і–∞—О—В –Ј–љ–∞—З–µ–љ–Є—П –Є –љ–µ –Њ–±—А–∞—Й–∞—О—В—Б—П –Ј–∞ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й—М—О. –Я–Њ—Н—В–Њ–Љ—Г –≤ —Б–ї—Г—З–∞–µ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –Э–Я–Т–Я––≥–∞—Б—В—А–Њ–њ–∞—В–Є–Є –њ–ї–∞–љ–Є—А–Њ–≤–∞–љ–Є–µ —В–µ—А–∞–њ–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –±–Њ–ї–µ–≤—Л–Љ —Б–Є–љ–і—А–Њ–Љ–Њ–Љ –і–Њ–ї–ґ–љ–Њ –Њ—Б–љ–Њ–≤—Л–≤–∞—В—М—Б—П –љ–∞ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–Є—Е –Є–ї–Є –Є—Б–Ї–ї—О—З–Є—В—М –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –Э–Я–Т–Я (–љ–∞–њ—А–Є–Љ–µ—А, –Ї–∞–ї—М—Ж–Є—В–Њ–љ–Є–љ –њ—А–Є –Њ—Б—В–µ–Њ–њ–Њ—А–µ—В–Є—З–µ—Б–Ї–Є—Е –њ–µ—А–µ–ї–Њ–Љ–∞—Е —В–µ–ї –њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤), –Є–ї–Є —Б–Њ–Ї—А–∞—В–Є—В—М —Б—А–Њ–Ї –њ—А–Є–µ–Љ–∞ –Є –і–Њ–Ј—Л.
–°–Њ–≥–ї–∞—Б–љ–Њ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ WHO/ILAR, OARS, –Њ–±—П–Ј–∞—В–µ–ї—М–љ—Л–Љ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–Њ–Љ —В–µ—А–∞–њ–Є–Є –Њ—Б—В–µ–Њ–∞—А—В—А–Њ–Ј–∞ —П–≤–ї—П–µ—В—Б—П –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –Љ–µ–і–ї–µ–љ–љ–Њ––і–µ–є—Б—В–≤—Г—О—Й–Є—Е –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –Є–ї–Є —Б—В—Г–Ї—В—Г—А–љ–Њ––Љ–Њ–і–Є—Д–Є—Ж–Є—А—Г—О—Й–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –∞ –Є–Љ–µ–љ–љ–Њ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –≥–ї—О–Ї–Њ–Ј–∞–Љ–Є–љ–∞ (–У) –Є —Е–Њ–љ–і—А–Њ–Є—В–Є–љ–∞ —Б—Г–ї—М—Д–∞—В–∞ (–•–°). –Ю–і–љ–Є–Љ –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ –њ–µ—А—Б–њ–µ–Ї—В–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Н—В–Њ–є –≥—А—Г–њ–њ—Л —П–≤–ї—П–µ—В—Б—П –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л–є –њ—А–µ–њ–∞—А–∞—В –Р–†–Ґ–†–Р. –Т —Б–Њ—Б—В–∞–≤ –Р–†–Ґ–†–Р –≤—Е–Њ–і–Є—В 500 –Љ–≥ –•–° –Є 500 –Љ–≥ –≥–ї—О–Ї–Њ–Ј–∞–Љ–Є–љ–∞ –≥–Є–і—А–Њ—Е–ї–Њ—А–Є–і–∞ (–У–У). –°–Њ–≤–Љ–µ—Б—В–љ–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –•–° –Є –У –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї—Г—О –ї–µ—З–µ–±–љ—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞. –≠—В–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ —В–µ–Љ, —З—В–Њ –•–° –Є –У –Њ–Ї–∞–Ј—Л–≤–∞—О—В —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–љ–Њ–µ, –љ–Њ –љ–µ —Б–Њ–≤—Б–µ–Љ –Є–і–µ–љ—В–Є—З–љ–Њ–µ —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –і–µ–є—Б—В–≤–Є–µ –љ–∞ —А–∞–Ј–ї–Є—З–љ—Л–µ —Б—В—А—Г–Ї—В—Г—А—Л —Б—Г—Б—В–∞–≤–∞, –≤ —В–Њ–Љ —З–Є—Б–ї–µ –љ–∞ –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Љ —Е—А—П—Й–∞, –Є —Б–Њ–≤–Љ–µ—Б—В–љ–Њ–Љ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –і–Њ–њ–Њ–ї–љ—П—О—В –Є —Г—Б–Є–ї–Є–≤–∞—О—В –і–µ–є—Б—В–≤–Є–µ –і—А—Г–≥ –і—А—Г–≥–∞. –С–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –•–° –Є –У –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –Љ–Њ–љ–Њ–њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –і–Њ–Ї–∞–Ј–∞–љ–∞ –≤ —А—П–і–µ —Н–Ї—Б–њ–µ—А–Є–Љ–µ–љ—В–∞–ї—М–љ—Л—Е –Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є.
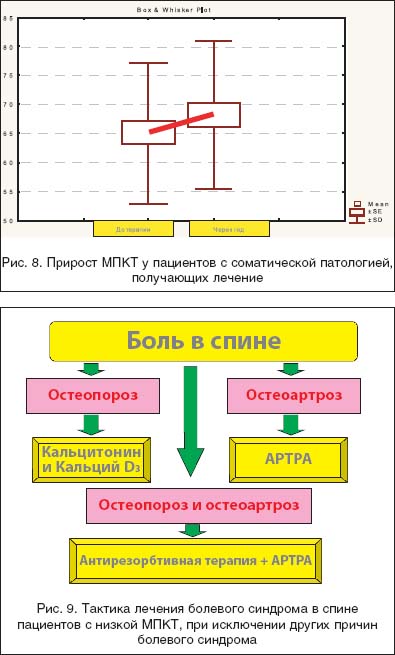
–Т —А–∞–Љ–Ї–∞—Е —А–∞–±–Њ—В—Л –≥–Њ—А–Њ–і—Б–Ї–Њ–≥–Њ —Ж–µ–љ—В—А–∞ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –љ–∞–Љ–Є —А–∞–Ј—А–∞–±–Њ—В–∞–љ–∞ —В–∞–Ї—В–Є–Ї–∞ –ї–µ—З–µ–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –±–Њ–ї–µ–≤—Л–Љ —Б–Є–љ–і—А–Њ–Љ–Њ–Љ, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–∞—П —Б–љ–Є–Ј–Є—В—М —З–∞—Б—В–Њ—В—Г –љ–∞–Ј–љ–∞—З–µ–љ–Є–є –Э–Я–Т–Я (—А–Є—Б. 9).
–Т —В–µ—З–µ–љ–Є–µ 6 –Љ–µ—Б—П—Ж–µ–≤ –Љ—Л –љ–∞–±–ї—О–і–∞–ї–Є 60 –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —Б—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В –Ї–Њ—В–Њ—А—Л—Е —Б–Њ—Б—В–∞–≤–Є–ї 62,3±4,7 –ї–µ—В. –С–Њ–ї—М–љ—Л–µ –±—Л–ї–Є —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ —А–∞–Ј–і–µ–ї–µ–љ—Л –љ–∞ 2 –≥—А—Г–њ–њ—Л: –≤ 1 –≥—А—Г–њ–њ—Г –≤–Њ—И–ї–Є –њ–∞—Ж–Є–µ–љ—В—Л, –Ї–Њ—В–Њ—А—Л–Љ –њ–Њ–Љ–Є–Љ–Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ–є –∞–љ—В–Є–Њ—Б—В–µ–Њ–њ–Њ—А–µ—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є (–њ—А–µ–њ–∞—А–∞—В—Л –Ї–∞–ї—М—Ж–Є—П –Є –≤–Є—В–∞–Љ–Є–љ–∞ D3 + –Ї–∞–ї—М—Ж–Є—В–Њ–љ–Є–љ) –љ–∞–Ј–љ–∞—З–∞–ї—Б—П –њ—А–µ–њ–∞—А–∞—В –Р–†–Ґ–†–Р, –≤–Њ 2 –≥—А—Г–њ–њ—Г – –њ–∞—Ж–Є–µ–љ—В—Л, –ї–Є—И—М —Б –∞–љ—В–Є–Њ—Б—В–µ–Њ–њ–Њ—А–µ—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–µ–є (—В–∞–±–ї. 4).
–У—А—Г–њ–њ—Л –±—Л–ї–Є —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ—Л –њ–Њ –≤–Њ–Ј—А–∞—Б—В—Г, –њ–Њ–ї—Г, —Г—А–Њ–≤–љ—О –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–є.
–І–µ—А–µ–Ј 6 –Љ–µ—Б—П—Ж–µ–≤ —В–µ—А–∞–њ–Є–Є –Љ—Л –љ–∞–±–ї—О–і–∞–ї–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Г—О —А–µ–≥—А–µ—Б—Б–Є—О –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –≤ –≥—А—Г–њ–њ–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –њ—А–µ–њ–∞—А–∞—В –Р–†–Ґ–†–Р. –Я—А–Є —Н—В–Њ–Љ —Б–Ї–Њ—А–Њ—Б—В—М —Е–Њ–і—М–±—Л 15 –Љ–µ—В—А–Њ–≤, –≤—Л—А–∞–ґ–µ–љ–љ–∞—П –≤ —Б, –≤ 1 –≥—А—Г–њ–њ–µ –њ–Њ—Б–ї–µ —В–µ—А–∞–њ–Є–Є —Б–Њ—Б—В–∞–≤–Є–ї–∞ 29,7 —Б –њ—А–Њ—В–Є–≤ 39,6 —Б –≤–Њ –≤—В–Њ—А–Њ–є –≥—А—Г–њ–њ–µ.
–° –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —В–Њ—З–Ї–Є –Ј—А–µ–љ–Є—П –≤–∞–ґ–љ–Њ–є –њ—А–µ–і—Б—В–∞–≤–ї—П–ї–∞—Б—М –Њ—Ж–µ–љ–Ї–∞ –њ–Њ—В—А–µ–±–љ–Њ—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–∞ –≤ –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞—О—Й–Є—Е –њ—А–µ–њ–∞—А–∞—В–∞—Е –Є —З–Є—Б–ї–Њ —Б–ї—Г—З–∞–µ–≤ —А–∞–Ј–≤–Є—В–Є—П –Э–Я–Т–Я––≥–∞—Б—В—А–Њ–њ–∞—В–Є–Є (—В–∞–±–ї. 5). –Ь–µ—В–Њ–і–∞–Љ–Є –Њ—Ж–µ–љ–Ї–Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є —В–µ—А–∞–њ–Є–Є —П–≤–Є–ї–Є—Б—М: –Њ—Ж–µ–љ–Ї–∞ —З–∞—Б—В–Њ—В—Л —А–∞–Ј–≤–Є—В–Є—П –Э–Я–Т–Я––≥–∞—Б—В—А–Њ–њ–∞—В–Є–Є –њ–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ –њ—А–Є–Ј–љ–∞–Ї–∞–Љ (–і–Є—Б–њ–µ–њ—Б–Є—П) –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–µ –≤—Б–µ–≥–Њ –Ї—Г—А—Б–∞ —В–µ—А–∞–њ–Є–Є –Є –і–∞–љ–љ—Л–Љ –≠–У–Ф–° —З–µ—А–µ–Ј 6 –Љ–µ—Б—П—Ж–µ–≤ –ї–µ—З–µ–љ–Є—П.
–Ъ–∞–Ї –≤–Є–і–љ–Њ –Є–Ј —В–∞–±–ї–Є—Ж—Л, –≤ –≥—А—Г–њ–њ–µ –±–Њ–ї—М–љ—Л—Е, –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е –њ—А–µ–њ–∞—А–∞—В –Р–†–Ґ–†–Р, –Ї –Ї–Њ–љ—Ж—Г –ї–µ—З–µ–љ–Є—П —В–Њ–ї—М–Ї–Њ 23,3% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –љ—Г–ґ–і–∞–ї–Є—Б—М –≤ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–Љ –њ—А–Є–µ–Љ–µ –Э–Я–Т–Я –њ—А–Њ—В–Є–≤ 73,3% –≤ –≥—А—Г–њ–њ–µ –Ї–Њ–љ—В—А–Њ–ї—П, —З—В–Њ, –њ–Њ––≤–Є–і–Є–Љ–Њ–Љ—Г, –Є –њ–Њ–≤–ї–Є—П–ї–Њ –љ–∞ —З–∞—Б—В–Њ—В—Г —Б–ї—Г—З–∞–µ–≤ –Э–Я–Т–Я––≥–∞—Б—В—А–Њ–њ–∞—В–Є–Є (–Ї–∞–Ї –љ–∞ —Б–ї—Г—З–∞–Є –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –і–Є—Б–њ–µ–њ—Б–Є–Є, —В–∞–Ї –Є —Н—А–Њ–Ј–Є–≤–љ—Л—Е –њ–Њ—А–∞–ґ–µ–љ–Є–є). –Т –≥—А—Г–њ–њ–µ –±–Њ–ї—М–љ—Л—Е, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –Р–†–Ґ–†–Р, –Э–Я–Т–Я––≥–∞—Б—В—А–Њ–њ–∞—В–Є—П –±—Л–ї–∞ –≤—Л—П–≤–ї–µ–љ–∞ –ї–Є—И—М —Г 20% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ—А–Њ—В–Є–≤ 43,3% –≤–Њ –≤—В–Њ—А–Њ–є –≥—А—Г–њ–њ–µ.
–Р–љ–∞–ї–Є–Ј —Б—Г–±—К–µ–Ї—В–Є–≤–љ–Њ–є –Њ—Ж–µ–љ–Ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —В–µ—А–∞–њ–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–Љ –≤ 1 –≥—А—Г–њ–њ–µ –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–ї –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –±–Њ–ї—М—И–µ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Њ—Ж–µ–љ–Є–≤—И–Є—Е —В–µ—А–∞–њ–Є—О –Ї–∞–Ї –Њ—В–ї–Є—З–љ—Г—О –Є —Е–Њ—А–Њ—И—Г—О, –≤ –Њ—В–ї–Є—З–Є–µ –Њ—В 2 –≥—А—Г–њ–њ—Л, –≥–і–µ –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –њ–∞—Ж–Є–µ–љ—В—Л –Њ—Ж–µ–љ–Є–ї–Є —В–µ—А–∞–њ–Є—О –Ї–∞–Ї —Г–і–Њ–≤–ї–µ—В–≤–Њ—А–Є—В–µ–ї—М–љ—Г—О –Є –њ–ї–Њ—Е—Г—О.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ—А–Є –≤—Л—П–≤–ї–µ–љ–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –љ–Є–Ј–Ї–Њ–є –Ь–Я–Ъ–Ґ –Є –±–Њ–ї—М—О –≤ —Б–њ–Є–љ–µ, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ—А–Њ–≤–µ—Б—В–Є –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ—Г—О –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї—Г –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –Є –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –≤—Л—П–≤–ї–µ–љ–љ–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є –њ—А–Њ–≤–µ—Б—В–Є –∞–і–µ–Ї–≤–∞—В–љ—Г—О —В–µ—А–∞–њ–Є—О –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞. –Х—Б–ї–Є –і–Є–∞–≥–љ–Њ—Б—В–Є—А—Г–µ—В—Б—П –Ї–Њ–Љ–њ—А–µ—Б—Б–Є–Њ–љ–љ—Л–є –њ–µ—А–µ–ї–Њ–Љ —В–µ–ї –њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤, —В–Њ –њ—А–Є –Њ–±—П–Ј–∞—В–µ–ї—М–љ–Њ–Љ –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П –Є –≤–Є—В–∞–Љ–Є–љ–∞ D3, —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–µ–є –љ–∞–Ј–љ–∞—З–Є—В—М –њ–∞—Ж–Є–µ–љ—В—Г –Ї–∞–ї—М—Ж–Є—В–Њ–љ–Є–љ. –Р –њ—А–Є –љ–∞–ї–Є—З–Є–Є —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –Њ—Б—В–µ–Њ—Е–Њ–љ–і—А–Њ–Ј–∞/—Б–њ–Њ–љ–і–Є–ї–Њ–∞—А—В—А–Њ–Ј–∞ —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ —Б—В—А—Г–Ї—В—Г—А–љ–Њ––Љ–Њ–і–Є—Д–Є—Ж–Є—А—Г—О—Й–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ (–љ–∞–њ—А–Є–Љ–µ—А, –Р–†–Ґ–†–Р), –Ї–∞–Ї —Б —Ж–µ–ї—М—О –±–Њ–ї–µ–µ –њ–Њ–ї–љ–Њ–≥–Њ –Є –±—Л—Б—В—А–Њ–≥–Њ –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є—П –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, —В–∞–Ї –Є —Б —В–Њ—З–Ї–Є –Ј—А–µ–љ–Є—П –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є —В–µ—А–∞–њ–Є–Є.