Проблемы диагностики Пн связаны, в первую очередь, с многообразием клинических и патоморфологических форм, а также с отсутствием единых критериев. Выраженный клинический полиморфизм Пн и отсутствие специфического лечения обусловливают обращаемость пациентов к врачам различных специальностей (рис. 1). Это нередко приводит к позднему диагнозу и, следовательно, неадекватной тактике курации этих больных.
Единая общепринятая классификация Пн на сегодняшний день отсутствует. Ряд авторов предложили группировать Пн в зависимости от этиологии и патоморфологической картины. В соответствии с преимущественным преобладанием воспалительных изменений в соединительнотканных перегородках (септах) или жировых дольках выделяют септальный (СПн) и лобулярный Пн (ЛПн). Оба типа Пн могут протекать с признаками васкулита и без такового, что находит отражение в клинической картине заболевания [1–4].
Типичный представитель СПн – узловатая эритема (УЭ). Это неспецифический иммуновоспалительный синдром, развивающийся в результате различных причин (инфекции, саркоидоз, аутоиммунные заболевания, прием лекарственных препаратов, воспалительные заболевания кишечника, беременность, злокачественные новообразования и др.). Выделяют первичную (идиопатическую) и вторичную УЭ. Спектр клинических проявлений УЭ обусловлен этиологическим фактором, состоянием иммунной системы больного, локализацией патологического процесса и его распространенностью [2, 5].
Успех диагностики УЭ зависит от тщательно собранных жалоб, анамнеза, клинической картины, результатов лабораторных и инструментальных исследований.
Наблюдение 1
Пациентка Ф., 31 год. Обратилась в январе 2013 г. в ФГБУ «НИИР им. В.А. Насоновой» РАМН. С 15-летнего возраста страдает хроническим рецидивирующим тонзиллитом, по поводу чего периодически принимала антибактериальные препараты. В 2009 г. во время фолликулярной ангины впервые возникли 5 болезненных узлов на левой голени, диагностирована УЭ, проведено лечение дексаметазоном в/в в суммарной дозе 16 мг с положительным эффектом. В июле 2012 г. – обострение тонзиллита и появление 2-х узлов на голенях, получала гомеопатическую терапию, клиническая симптоматика регрессировала через 2 мес. В декабре 2012 г. на фоне обострения тонзиллита отмечен рецидив болезненных узловатых образований на переднемедиальной и задней поверхностях голеней.
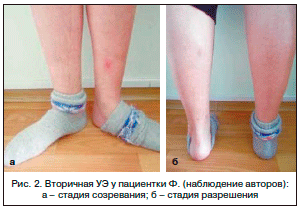
При осмотре состояние относительно удовлетворительное. Нормостенического телосложения, рост – 165 см, вес – 64 кг. Слизистые оболочки нормальной окраски. Гипертрофия миндалин. Температура тела – 36,8°С. На переднемедиальной и задней поверхностях голеней – 3 узла в стадии созревания и разрешения (рис. 2 а, б) диаметром 1,5–2 см. Выраженность боли при пальпации узла по визуальной аналоговой шкале (ВАШ) – 60 мм. Имеется симптом «цветущего синяка» (рис. 2б). Другие патологические изменения при физикальном обследовании не обнаружены.
Результаты лабораторных исследований: гемоглобин (Hb) –120 г/л, эритроциты – 4,3х1012/л, лейкоциты – 8,6х109/л, лимфоциты – 19%, тромбоциты – 321х109/л, скорость оседания эритроцитов (СОЭ) – 18 мм/ч, антистрептолизин О (АСЛО) – 800 Ед/мл. Значения глюкозы, холестерина, трансаминаз, креатинина, ферритина, общего белка, иммуноглобулина (Ig) Е,
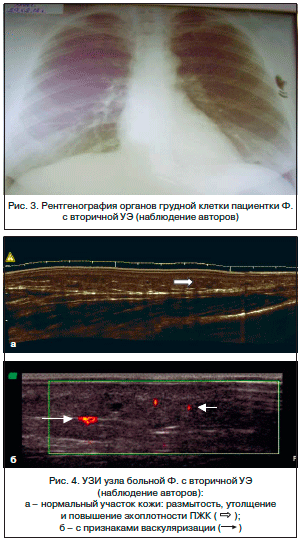
С-реактивного белка (СРБ), ревматоидного фактора (РФ), антител к ДНК, криоглобулинов – в пределах нормы. Проба Манту – 5 мм. При рентгенографии органов грудной клетки данных о наличии патологических изменений в паренхиме легких, средостении и увеличении внутригрудных лимфатических узлов не получено (рис. 3). Эхокардиография (Эхо-КГ) – патологии не выявлено. Ультразвуковая допплерография (УЗДГ) вен и артерий нижних конечностей – без патологии. Проведено УЗИ узла: участок кожи не изменен, в подкожно-жировой клетчатке (ПЖК) имеется участок размытости, утолщения с повышенной эхоплотностью с признаками васкуляризации (рис. 4 а, б).
Диагноз: вторичная УЭ, стадия 2–3. Хронический тонзиллит. В результате применения бензатина бензилпенициллина 2 400 000 ЕД 1 раз в 3 нед., нестероидных противовоспалительных (НПВП), сосудистых препаратов, локальной терапии (клобетазол мазь, гепарин натрий) и охранительного режима через 3 нед. заболевание регрессировало. В течение года обострений не отмечалось.
Несмотря на достаточно большой перечень этиологических факторов, с высокой частотой УЭ диагностируется при относительно небольшом числе заболеваний. К числу последних относится саркоидоз, который по частоте ассоциаций с УЭ делит 1–2-е места со стрептококковой инфекцией.
Наблюдение 2
Пациентка Л., 25 лет. Поступила в ФГБУ «НИИР им. В.А. Насоновой» РАМН в январе 2014 г. с жалобами на множественные резко болезненные узлы на верхних и нижних конечностях, полиартралгии, припухлость голеностопных и лучезапястных суставов, повышение температуры тела до 38,8°С, повышенную потливость.
Считает себя больной с 7 декабря 2013 г., когда впервые развился артрит голеностопных суставов, через 2 сут появились 2 резко болезненных узла на задней поверхности левой голени. В течение нескольких дней сформировались множественные (10) резко болезненные гиперемированные узлы с захватом всей поверхности обеих голеней, температура тела повысилась до 38°С, увеличилась потливость. Осмотрена терапевтом по месту жительства – диагностирован вероятный реактивный артрит. Проведено лечение дексаметазоном 8 мг в/в с положительным эффектом (узлы регрессировали). 18 декабря 2013 г. – повторное развитие болезненных узлов на всех поверхностях обеих голеней, артрит голеностопных суставов, лихорадочный синдром. Диагноз прежний, проведено лечение дексаметазоном 12 мг/сут в/в с быстрым, но непродолжительным эффектом (узлы и артрит голеностопных суставов уменьшились). В дальнейшем в течение 1 мес. – двукратный рецидив заболевания с развитием вышеуказанной симптоматики. Проведена терапия бетаметазоном 40 мг № 1, нимесулидом 200 мг/сут и локальная терапия – эффект кратковременный.
При осмотре состояние относительно удовлетворительное. Температура тела – 37,8°С. Множественные (30) резко болезненные (ВАШ боли 100 мм) гиперемированные узлы диаметром от 2 до 7 см на верхних и нижних конечностях (рис. 5 а, б, в). Артриты лучезапястных и голеностопных суставов. Контрактура левого локтевого сустава. Боль при пальпации и движении в мелких суставах кистей и стоп, лучезапястных, плечевых, локтевых, коленных и голеностопных суставах. Периферические лимфоузлы не увеличены. Органы и системы – без особенностей.
Лабораторные исследования: Hb – 105 г/л, лейкоциты – 12,6х109/л, палочкоядерные нейтрофилы – 5%, СОЭ – 54 мм/ч, СРБ – 121,0 (норма – 0–5,0) мг/л. Значения глюкозы, холестерина, трансаминаз, креатинина, ферритина, общего белка, IgЕ, РФ, антинуклеарного фактора, антител к ДНК, ANCA р/с, криоглобулинов, комплемента (С3/С4), АСЛО, α1-антитрипсина – в пределах нормы. Анализ мочи – без патологии. Проба Манту – 5 мм. На компьютерной томограмме (КТ) грудной клетки – увеличение внутригрудных лимфоузлов до 21 мм, признаки хронического бронхита (рис. 6). УЗИ внутренних органов, Эхо-КГ, УЗДГ вен нижних конечностей – патологии не выявлено.
УЗИ узла: в ПЖК определяется участок уплотнения с «глыбчатостью», отсутствие анэхогенных участков и васкуляризации (рис. 7).
Консультация пульмонолога: на основании данных анамнеза, клинико-лабораторной картины диагностирован саркоидоз внутригрудных лимфатических узлов 1 стадии.
Таким образом, в результате проведенного комплексного обследования поставлен диагноз: синдром Лефгрена, саркоидоз внутригрудных лимфатических узлов, стадия 1, активность 3; вторичная УЭ острого течения, стадия 2; полиартрит; лихорадочный синдром.
Учитывая высокую клинико-лабораторную активность заболевания, проведено лечение дексаметазоном в/в в суммарной дозе 70 мг в сочетании с циклофосфамидом 600 мг в/м с последующим пероральным приемом метилпреднизолона в дозе 8 мг/сут и еженедельным введением циклофосфамида по 200 мг в/м в сочетании с НПВП и сосудистыми препаратами. На фоне проводимой терапии уменьшились болезненность, интенсивность и диаметр уплотнений (рис. 5 г, д, е), нормализовалась температура тела, снизилась лабораторная активность процесса (СОЭ – 24 мм/ч, СРБ – 7,6 мг/л). Больная остается под наблюдением ФГБУ «НИИР им. В.А. Насоновой» РАМН.
Разнообразие заболеваний, которые имеют схожую с УЭ клиническую картину, обусловливает необходимость тщательной дифференциальной диагностики. Несвоевременное и некорректное проведение последней нередко приводит к хронизации течения фонового заболевания и задержке начала адекватной терапии.
Наблюдение 3
Пациентка К., 36 лет. Обратилась в ФГБУ «НИИР им. В.А. Насоновой» РАМН в январе 2014 г. с жалобами на ноющую боль и болезненное уплотнение кожи левой голени. Считает себя больной с 2012 г., когда после острой респираторной вирусной инфекции возникло болезненное уплотнение на левой голени. Диагностирован тромбофлебит. Проведено лечение сосудистыми препаратами и физиопроцедурами с положительным эффектом. В апреле 2013 г. возникло болезненное уплотнение на медиальной поверхности левой голени. При обследовании лабораторные показатели воспалительной активности – в пределах нормы. При УЗДГ вен нижних конечностей обнаружены признаки недостаточности перфорантных вен средней трети голеней, больше слева. В связи с прогрессированием заболевания и недостаточной эффективностью терапии пациентка направлена на консультацию в ФГБУ «НИИР им. В.А. Насоновой» РАМН.
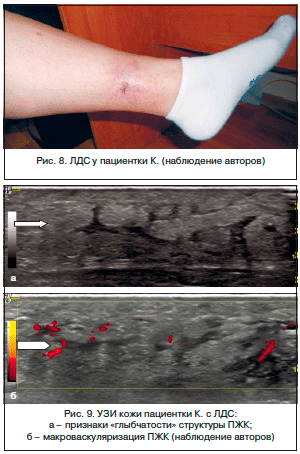
При осмотре на медиальной поверхности нижней трети левой голени – диффузное «опоясывающее» овальное уплотнение размерами 4х8 см (рис. 8). Боль при пальпации уплотнения – 60 мм по ВАШ. Плотный отек голеней. Мышечная система – без патологии. Другие патологические изменения при физикальном обследовании не обнаружены.
Лабораторные исследования; значения Hb, лейкоцитов, СОЭ, ферритина, креатинина, трансаминаз, СРБ, РФ, антител к ДНК, антинуклеарных антител, антинейтрофильных цитоплазматических антител, АСЛО, криоглобулинов, С3с, С4с, IgG- и IgM-антител к кардиолипину, D-димера, α1-антитрипсина – в пределах нормы. Проба Манту – 3 мм. На КТ грудной клетки свежих очаговых и инфильтративных изменений в легких не выявлено. УЗИ внутренних органов – слабо выраженные диффузные изменения паренхимы печени и поджелудочной железы. Данные цветового дуплексного сканирования сосудов – проходимость вен нижних конечностей сохранена, недостаточность перфорантной вены в средней трети левой голени. УЗИ узла: имеется утолщение ПЖК, «глыбчатость» структуры с макроваскуляризацией (рис. 9 а, б).
Патоморфологическое исследование биоптата кожи и ПЖК: в дерме множество сосудов разного калибра с утолщением, склерозированными стенками. Коллагеновые волокна нижней трети дермы утолщенные, склерозированные, местами гиалинизированные (рис. 10).
Консультация хирурга-флеболога: варикозное расширение вен нижних конечностей без язв. Хроническая венозная недостаточность (ХВН), класс IV.
Диагноз: ЛПн хронического течения, липодерматосклероз (ЛДС). Варикозное расширение вен нижних конечностей без язв. ХВН, класс IV.
Учитывая низкую клинико-лабораторную активность заболевания, проведено лечение гидроксихлорохином 600 мг/сут, нимесулидом 200 мг/сут, диосмин+гесперидином 1 г/сут, этилметилгидроксипиридина сукцинатом 750 мг/сут с постепенным снижением дозы и отменой препаратов, мезотерапия пораженных областей ног, рекомендовано ношение компрессионного трикотажа 2 степени компрессии.
В результате проведенного лечения через 1 мес. отмечена положительная динамика: значительно уменьшились уплотнение в нижней трети обеих голеней и признаки венозной недостаточности. Пациентка вернулась к обычному образу жизни и труду.
Обсуждение
В настоящей статье представлены 3 наиболее частых и типичных на сегодняшний день случая дифференциальной диагностики УЭ.
У первой пациентки имело место классическое течение УЭ, развившейся после перенесенной А-стрептококковой инфекции глотки, с преимущественной локализацией процесса на переднемедиальных поверхностях голеней и полным быстрым обратным развитием в результате комплексной антибактериальной, противовоспалительной и сосудистой терапии. Необходимо подчеркнуть особую цветовую динамику поражений кожи при УЭ в зависимости от стадии процесса – от бледно-красной до желто-зеленой окраски (феномен «цветения синяка»). Такая динамика окраски довольно характерна для УЭ и позволяет диагностировать заболевание даже на поздней стадии. Узелки полностью исчезают через 3–6 нед. (возможно дольше) без атрофии или образования рубцов.
Суставной синдром в виде артралгий и/или артритов, которые развиваются одновременно с кожными изменениями или за 2–4 нед. до появления последних, встречается более чем у 50% больных УЭ. Наиболее часто поражаются голеностопные, коленные и лучезапястные суставы. Нередко наблюдается утренняя скованность. Артрит(ы) разрешается(-ются) в течение нескольких недель, но артралгии и скованность могут сохраняться до 6 мес. Деформации и деструктивные изменения в суставах не развиваются. Клеточный состав синовиальной жидкости не изменен, РФ отсутствует [1, 5].
Несмотря на то, что УЭ нередко развивается после А-стрептококковой инфекции и протекает с суставным синдромом, сердечная патология в форме эндокардита или эндомиокардита у таких пациентов не выявляется. Не усугубляется тяжесть клапанной патологии и при возникновении УЭ у больных с ревматическими пороками сердца. Таким образом, не отрицая вообще возможности развития данного синдрома у больных с достоверным ревматическим анамнезом, следует подчеркнуть, что УЭ не является отражением активности ревматического процесса и не характерна для острой ревматической лихорадки как таковой.
УЭ, развивающаяся в рамках саркоидоза, имеет ряд особенностей, многие из которых наблюдались у нашей второй больной, а именно:
- интенсивный отек нижних конечностей, часто предшествующий появлению УЭ;
- выраженность артралгий и периартикулярных изменений, преимущественно голеностопных, реже – коленных и лучезапястных суставов;
- обширная распространенность и множественность элементов УЭ, а также тенденция их к слиянию;
- преимущественная локализация УЭ на заднебоковых поверхностях голеней, над коленными суставами, в области бедер и предплечий;
- крупные размеры элементов УЭ (>2 см в диаметре);
- нередко повышение антител к иерсиниям и А-полисахариду стрептококка при отсутствии клинических симптомов инфекций, вызываемых этими возбудителями;
- клинические признаки поражения бронхолегочной системы: одышка, кашель, боль в грудной клетке.
Сочетание УЭ с прикорневой лимфаденопатией, поражением суставов и лихорадочным синдромом составляет классическую тетраду симптомов, характерных для острого варианта течения саркоидоза, получившего название синдрома Лефгрена. Однако увеличение внутригрудных лимфоузлов у больных УЭ может также наблюдаться при туберкулезе, А-стрептококковой инфекции, инфекции, вызванной Chlamydia pneumoniae, лимфогранулематозе, кокцидиомикозе, гистоплазмозе и неходжкинской лимфоме.
Следует подчеркнуть, что УЭ, развившаяся в рамках синдрома Лефгрена, не содержит саркоидных гранулем, поэтому биопсия ее элементов не информативна в плане верификации саркоидоза. В то же время высокую диагностическую значимость имеет гистологическое исследование одной из саркоидозных бляшек, которые обычно локализуются симметрично на коже туловища, ягодиц, конечностей и лица. Они представляют собой безболезненные четко очерченные возвышающиеся участки уплотнения кожи багрово-синюшной окраски по периферии и атрофичные более бледные в центре. Саркоидозные бляшки – одно из системных проявлений хронического саркоидоза [6].
К заболеваниям, которые имеют схожую с УЭ клиническую картину и нередко имитируют ее, относится ЛДС, диагностированный у третьей пациентки. Это состояние представляет собой дегенеративно-дистрофические изменения ПЖК, принадлежит к группе преимущественно ЛПн, возникает чаще у женщин среднего возраста, страдающих ожирением и ХВН [1, 3, 7, 8]. Встречаемость отечного синдрома и трофических нарушений (гиперпигментация, ЛДС, экзема) на фоне ХВН варьирует от 3 до 11% [8]. Их развитие, как правило, обусловлено неадекватным лечением или отсутствием такового, что нередко связано с поздним обращением пациента за медицинской помощью.
Для ЛДС характерно острое начало с развитием болезненных гиперемированных уплотнений на коже нижней трети голени, чаще в области медиальной лодыжки. При прогрессировании склероза и атрофии ПЖК и переходе процесса в хроническую стадию в очаге поражения наблюдаются гиперпигментация, индурация кожи вплоть до формирования деревянистой плотности с четкой демаркационной линией. Вследствие этого развивается характерная деформация нижней трети голени по типу «бокала» (что наблюдалось у нашей пациентки). В дальнейшем при отсутствии лечения венозной патологии формируются трофические язвы.
Проведение УЗИ кожи и ПЖК представляется, несомненно, перспективным для верификации диагноза у таких больных. Наиболее важные преимущества данного метода – неинвазивность, безболезненность, возможность многократного применения для мониторирования течения болезни и оценки эффективности лечения, а также документирование всех особенностей с последующим сравнительным анализом.
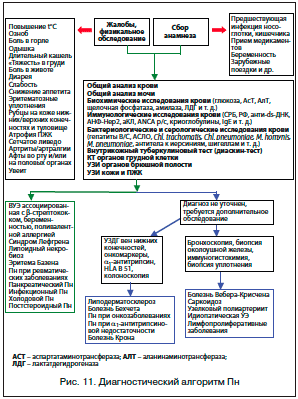
В настоящее время нами предложен вариант диагностического алгоритма, предусматривающий несколько этапов обследования для больных Пн (рис. 11). Предварительные результаты показали, что эффективность разработанного алгоритма в диагностике Пн составила 93,4% [9], однако для дальнейшей оценки его чувствительности и специфичности необходимы дальнейшие исследования.
В заключение необходимо подчеркнуть, что Пн представляют собой мультидисциплинарную проблему и могут встретиться в практике клиницистов различных специальностей. Многообразие форм и вариантов течения Пн требует проведения тщательного опроса, всестороннего клинико-лабораторного и инструментального обследования больного с целью верификации диагноза и своевременного назначения адекватной терапии.