–†–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –Є —В—П–ґ–µ—Б—В—М —Н—В–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є, —Б–ї–Њ–ґ–љ–Њ—Б—В—М –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є—Е –Љ–µ—Е–∞–љ–Є–Ј–Љ–Њ–≤, –≥–µ—В–µ—А–Њ–≥–µ–љ–љ–Њ—Б—В—М –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Д–Њ—А–Љ –Є —В–µ—З–µ–љ–Є—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –і–µ–ї–∞—О—В –µ–≥–Њ —В–µ—А–∞–њ–Є—О —Б–µ—А—М–µ–Ј–љ–Њ–є –Ј–∞–і–∞—З–µ–є. –†–Р –љ–µ–≥–∞—В–Є–≤–љ–Њ –≤–ї–Є—П–µ—В –љ–µ —В–Њ–ї—М–Ї–Њ –љ–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є —З–ї–µ–љ–Њ–≤ –Є—Е —Б–µ–Љ–µ–є, –љ–Њ –Є –љ–∞ –Њ–±—Й–µ—Б—В–≤–Њ –≤ —Ж–µ–ї–Њ–Љ –≤ —Б–≤—П–Ј–Є —Б –љ–µ—В—А—Г–і–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М—О, —Б–љ–Є–ґ–µ–љ–Є–µ–Љ –њ—А–Њ–Є–Ј–≤–Њ–і–Є—В–µ–ї—М–љ–Њ—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М—О —А–µ—Б—Г—А—Б–Њ–µ–Љ–Ї–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й–Є, —З—В–Њ –њ–Њ–і—З–µ—А–Ї–Є–≤–∞–µ—В –≤–∞–ґ–љ–Њ—Б—В—М —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–≥–Њ –≤–µ–і–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е [3,4].
–Ч–∞ –њ–Њ—Б–ї–µ–і–љ–Є–µ –і–≤–∞ –і–µ—Б—П—В–Є–ї–µ—В–Є—П –Њ–њ—В–Є–Љ–Є–Ј–∞—Ж–Є—П –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П —Б–Є–љ—В–µ—В–Є—З–µ—Б–Ї–Є—Е –±–∞–Ј–Є—Б–љ—Л—Е –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ (–С–Я–Т–Я) –Є –њ–Њ—П–≤–ї–µ–љ–Є–µ –≥–µ–љ–љ–Њ––Є–љ–ґ–µ–љ–µ—А–љ—Л—Е –±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ (–У–Ш–С–Я) —Б–і–µ–ї–∞–ї–Є –≤–Њ–Ј–Љ–Њ–ґ–љ—Л–Љ–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–µ –њ–Њ–і–∞–≤–ї–µ–љ–Є–µ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П, —В–Њ—А–Љ–Њ–ґ–µ–љ–Є–µ –і–µ—Б—В—А—Г–Ї—Ж–Є–Є —Б—Г—Б—В–∞–≤–Њ–≤ –Є —Г–ї—Г—З—И–µ–љ–Є–µ —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ –ї–µ—З–µ–љ–Є—П –≤ —Ж–µ–ї–Њ–Љ. –¶–µ–ї–Є –ї–µ—З–µ–љ–Є—П –Є–Ј–Љ–µ–љ–Є–ї–Є—Б—М –Њ—В –Ї–Њ–љ—В—А–Њ–ї—П —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї–Є –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П –Є –і–Њ—Б—В–Є–ґ–µ–љ–Є—П –љ–Є–Ј–Ї–Њ–≥–Њ —Г—А–Њ–≤–љ—П –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –і–Њ –і–Њ—Б—В–Є–ґ–µ–љ–Є—П –Є –њ–Њ–і–і–µ—А–ґ–∞–љ–Є—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —А–µ–Љ–Є—Б—Б–Є–Є —Г –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–≥–Њ —З–Є—Б–ї–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –Т –і–Њ–њ–Њ–ї–љ–µ–љ–Є–µ –Ї –њ–Њ–і–∞–≤–ї–µ–љ–Є—О –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П —В–Њ—А–Љ–Њ–ґ–µ–љ–Є–µ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П —Б—Г—Б—В–∞–≤–љ–Њ–є –і–µ—Б—В—А—Г–Ї—Ж–Є–Є —Б—Г—Б—В–∞–≤–Њ–≤ —В–∞–Ї–ґ–µ —Б—В–∞–ї–Њ –≤–∞–ґ–љ–Њ–є –Є –і–Њ—Б—В–Є–ґ–Є–Љ–Њ–є —Ж–µ–ї—М—О [5]. –Э–∞–Ї–Њ–љ–µ—Ж, —Б –њ–Њ–Љ–Њ—Й—М—О —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–є —В–µ—А–∞–њ–Є–Є –≤–Њ–Ј–Љ–Њ–ґ–љ—Л —Б–Њ—Е—А–∞–љ–µ–љ–Є–µ –Є –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–µ–є, —Б–љ–Є–ґ–µ–љ–Є–µ –≤–µ—А–Њ—П—В–љ–Њ—Б—В–Є —А–∞–Ј–≤–Є—В–Є—П —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–є –†–Р –њ–∞—В–Њ–ї–Њ–≥–Є–Є (–∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј), –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ –Ї–∞—З–µ—Б—В–≤–∞ –ґ–Є–Ј–љ–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –∞ —В–∞–Ї–ґ–µ —Б–Њ—Е—А–∞–љ–µ–љ–Є–µ –Є—Е —Б–Њ—Ж–Є–∞–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є.
–Ю—Ж–µ–љ–Ї–∞ –Є—Б—Е–Њ–і–Њ–≤ –†–Р, –Њ—Б–љ–Њ–≤–∞–љ–љ–∞—П –љ–∞ –∞–љ–∞–ї–Є–Ј–µ –Љ–љ–Њ–≥–Њ–ї–µ—В–љ–µ–є –і–Є–љ–∞–Љ–Є–Ї–Є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П –±–Њ–ї–µ–Ј–љ–Є –≤ –і–ї–Є—В–µ–ї—М–љ—Л—Е –Ї–Њ–≥–Њ—А—В–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е –Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –љ–∞–±–ї—О–і–µ–љ–Є—П—Е, –њ–Њ–Ј–≤–Њ–ї—П–µ—В —Б–і–µ–ї–∞—В—М —Б–ї–µ–і—Г—О—Й–Є–µ –Њ—Б–љ–Њ–≤–љ—Л–µ –≤—Л–≤–Њ–і—Л –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–µ–є –Ї–Њ–љ—В—А–Њ–ї—П –љ–∞–і –±–Њ–ї–µ–Ј–љ—М—О [6–14]:
• –†–Р – –≥–µ—В–µ—А–Њ–≥–µ–љ–љ–Њ–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ –њ–Њ –Ї–ї–Є–љ–Є–Ї–Њ––Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–∞–Љ, –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є —Б–Ї–Њ—А–Њ—Б—В–Є –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П –і–µ—Б—В—А—Г–Ї—В–Є–≤–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є;
• –Њ—Б–љ–Њ–≤–љ—Л–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є, –Њ–њ—А–µ–і–µ–ї—П—О—Й–Є–Љ–Є –Є—Б—Е–Њ–і—Л –†–Р, —П–≤–ї—П—О—В—Б—П –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –Є –њ–µ—А—Б–Є—Б—В–µ–љ—Ж–Є—П –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П;
• –љ–∞ —А–∞–љ–љ–µ–є —Б—В–∞–і–Є–Є –±–Њ–ї–µ–Ј–љ–Є –ї–µ—З–µ–љ–Є–µ –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ;
• —А–∞–љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–љ–∞—П –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–∞—П —В–µ—А–∞–њ–Є—П –њ–Њ–Ј–≤–Њ–ї—П–µ—В –≤ —В–Њ–є –Є–ї–Є –Є–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –Ї–Њ–љ—В—А–Њ–ї–Є—А–Њ–≤–∞—В—М –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –†–Р, –≤–Ї–ї—О—З–∞—П –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М —А–∞–Ј–≤–Є—В–Є—П —Б—В–Њ–є–Ї–Њ –љ–Є–Ј–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –±–Њ–ї–µ–Ј–љ–Є –Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —А–µ–Љ–Є—Б—Б–Є–Є;
• —А–∞–Ј–ї–Є—З–љ—Л–µ –Љ–µ—В–Њ–і—Л –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є –Љ–Њ–≥—Г—В –Њ–±–ї–∞–і–∞—В—М –љ–µ–Њ–і–Є–љ–∞–Ї–Њ–≤—Л–Љ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–Њ–Љ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є —В–Њ—А–Љ–Њ–ґ–µ–љ–Є—П —Б—В—А—Г–Ї—В—Г—А–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є.
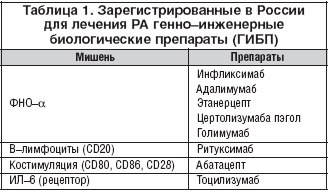
–Ю–і–љ–Є–Љ –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ –≤–∞–ґ–љ—Л—Е –і–Њ—Б—В–Є–ґ–µ–љ–Є–є –≤ –ї–µ—З–µ–љ–Є–Є –†–Р —Б—В–∞–ї–Њ –≤–љ–µ–і—А–µ–љ–Є–µ —В–µ—А–∞–њ–Є–Є –У–Ш–С–Я. –Т –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –§–µ–і–µ—А–∞—Ж–Є–Є –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ–Њ –і–ї—П –ї–µ—З–µ–љ–Є—П –†–Р 8 –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Н—В–Њ–є –≥—А—Г–њ–њ—Л (—В–∞–±–ї. 1). –Х—Б–ї–Є –ї–µ—З–µ–љ–Є–µ –С–Я–Т–Я, –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В–Њ–Љ, —П–≤–ї—П–µ—В—Б—П –Њ—Б–љ–Њ–≤–Њ–є –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–є —В–µ—А–∞–њ–Є–Є –†–Р [1,2,13,14], —В–Њ –У–Ш–С–Я – –Њ—Б–љ–Њ–≤–љ–Њ–µ —Б—А–µ–і—Б—В–≤–Њ –њ—А–µ–Њ–і–Њ–ї–µ–љ–Є—П –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ–є —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є —Г –±–Њ–ї—М–љ—Л—Е —Б —В—П–ґ–µ–ї—Л–Љ, —В–Њ—А–њ–Є–і–љ—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ –±–Њ–ї–µ–Ј–љ–Є. –Т–љ–µ–і—А–µ–љ–Є–µ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –∞–≥—А–µ—Б—Б–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є –†–Р –Є–Ј–Љ–µ–љ–Є–ї–Њ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–Є–µ –Њ —Ж–µ–ї–Є –ї–µ—З–µ–љ–Є—П – –Ї–∞–Ї —Г–Ї–∞–Ј—Л–≤–∞–ї–Њ—Б—М –≤—Л—И–µ, —Н—В–Њ –і–Њ—Б—В–Є–ґ–µ–љ–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —А–µ–Љ–Є—Б—Б–Є–Є —Г –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ [15,16].
–Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –≤–∞–ґ–љ–Њ—Б—В—М –≤–љ–µ–і—А–µ–љ–Є—П –љ–Њ–≤—Л—Е –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –Њ–њ—В–Є–Љ–∞–ї—М–љ–∞—П —Б—В—А–∞—В–µ–≥–Є—П –ї–µ—З–µ–љ–Є—П –њ—А–Є–Ј–љ–∞–µ—В—Б—П –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –≥–ї–∞–≤–љ—Л–Љ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–Њ–Љ –і–Њ—Б—В–Є–ґ–µ–љ–Є—П —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Г—Б–њ–µ—Е–∞. –Ю—Б–љ–Њ–≤–љ—Л–Љ–Є –њ—А–Є–љ—Ж–Є–њ–∞–Љ–Є —Г—Б–њ–µ—И–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –†–Р –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –і–∞–љ–љ—Л—Е –Ї—А—Г–њ–љ–Њ–≥–Њ –Љ–µ—В–∞–∞–љ–∞–ї–Є–Ј–∞ [17] —П–≤–ї—П—О—В—Б—П:
• –љ–µ–Љ–µ–і–ї–µ–љ–љ–Њ–µ –љ–∞—З–∞–ї–Њ –∞–Ї—В–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є –њ–Њ—Б–ї–µ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –і–Є–∞–≥–љ–Њ–Ј–∞;
• –∞–Ї—В–Є–≤–љ–Њ–µ –≤–µ–і–µ–љ–Є–µ –±–Њ–ї—М–љ–Њ–≥–Њ, —В—Й–∞—В–µ–ї—М–љ—Л–є –Ї–Њ–љ—В—А–Њ–ї—М –µ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П;
• –њ–Њ–і–±–Њ—А –љ–Њ–≤–Њ–є —Б—Е–µ–Љ—Л —В–µ—А–∞–њ–Є–Є –њ—А–Є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ—А–µ–і—Л–і—Г—Й–µ–є.
–≠—В–Є –њ—А–Є–љ—Ж–Є–њ—Л –Њ—Б–љ–Њ–≤–∞–љ—Л –љ–∞ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –±–Њ–ї—М—И–Њ–є –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ–Њ–є –±–∞–Ј–µ. –Я—А–Є —Н—В–Њ–Љ –∞–≤—В–Њ—А—Л –Љ–µ—В–∞–∞–љ–∞–ї–Є–Ј–∞ —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ –Њ—В–Љ–µ—З–∞—О—В, —З—В–Њ –љ–µ—В –Њ—Б–љ–Њ–≤–∞–љ–Є–є —Б—З–Є—В–∞—В—М, —З—В–Њ –Ї–∞–Ї–∞—П– –ї–Є–±–Њ –Ї–Њ–љ–Ї—А–µ—В–љ–∞—П —Б—Е–µ–Љ–∞ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Є–Љ–µ–µ—В —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Л–µ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–∞ –њ–µ—А–µ–і –і—А—Г–≥–Є–Љ–Є.
–Я–∞—А–∞–і–Є–≥–Љ–∞ –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П
–љ–∞ —А–∞–љ–љ–µ–є —Б—В–∞–і–Є–Є –†–Р
–Ф–ї—П –±–Њ–ї—М–љ—Л—Е —А–∞–љ–љ–Є–Љ –†–Р —З–µ—В–Ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –∞–Ї—В–Є–≤–љ–∞—П —В–µ—А–∞–њ–Є—П –С–Я–Т–Я, –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В–Њ–Љ, –љ–∞—З–∞—В–∞—П —Б—А–∞–Ј—Г –њ–Њ—Б–ї–µ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –і–Є–∞–≥–љ–Њ–Ј–∞, —Н—Д—Д–µ–Ї—В–Є–≤–љ–∞ –љ–µ —В–Њ–ї—М–Ї–Њ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –њ–Њ–і–∞–≤–ї–µ–љ–Є—П —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї–Є (–±–Њ–ї–Є –Є —Б–Ї–Њ–≤–∞–љ–љ–Њ—Б—В–Є), –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є, —Б–љ–Є–ґ–µ–љ–Є—П –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є, –љ–Њ –Є –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є—П –Є–љ–≤–∞–ї–Є–і–Є–Ј–∞—Ж–Є–Є (—Б–Љ. –љ–Є–ґ–µ), –≤–Ї–ї—О—З–∞—П –Ј–∞–Љ–µ–і–ї–µ–љ–Є–µ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П –і–µ—Б—В—А—Г–Ї—В–Є–≤–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≤ —Б—Г—Б—В–∞–≤–∞—Е. –Ы–µ—З–µ–љ–Є–µ —Б –њ–Њ–Љ–Њ—Й—М—О —Б–Є–љ—В–µ—В–Є—З–µ—Б–Ї–Є—Е DMARDs (–Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В, –ї–µ—Д–ї—Г–љ–Њ–Љ–Є–і –Є–ї–Є —Б—Г–ї—М—Д–∞—Б–∞–ї–∞–Ј–Є–љ) –љ–µ —В–Њ–ї—М–Ї–Њ —П–≤–ї—П–µ—В—Б—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–Љ [18–21], –љ–Њ –Є —Б–њ–Њ—Б–Њ–±–љ–Њ –њ–Њ–і–∞–≤–ї—П—В—М —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–µ [20,22]. –Ф–ї—П –У–Ш–С–Я —В–∞–Ї–ґ–µ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –њ–Њ–Ї–∞–Ј–∞–љ–∞ –≤—Л—Б–Њ–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –†–Р –Є –Ј–∞–Љ–µ–і–ї–µ–љ–Є—П —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П [23].
–Я–∞—А–∞–і–Є–≥–Љ–∞ —А–∞–љ–љ–µ–≥–Њ –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П —Б–Њ—Б—В–Њ–Є—В –≤ –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ –±—Л—Б—В—А–Њ–Љ –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –∞–≥—А–µ—Б—Б–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є –†–Р —Б—А–∞–Ј—Г –њ–Њ—Б–ї–µ –≤–µ—А–Є—Д–Є–Ї–∞—Ж–Є–Є –і–Є–∞–≥–љ–Њ–Ј–∞. –§–Є–љ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Б–Є–љ—В–µ—В–Є—З–µ—Б–Ї–Є–Љ–Є –С–Я–Т–Я –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є–µ–є –С–Я–Т–Я (FIN–RACO) –≤ –≥—А—Г–њ–њ–µ —А–∞–љ–љ–µ–≥–Њ –†–Р [24] –њ–Њ–Ї–∞–Ј–∞–ї–Њ, —З—В–Њ –≤ —В–µ—З–µ–љ–Є–µ 2 –ї–µ—В —Г 71% –±–Њ–ї—М–љ—Л—Е –≤ –≥—А—Г–њ–њ–µ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –С–Я–Т–Я –±—Л–ї –і–Њ—Б—В–Є–≥–љ—Г—В 50% –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є –Њ—В–≤–µ—В (ACR50) –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б 58% –њ—А–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–Є –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є–Є. –Ш–љ—В–µ—А–µ—Б–љ–Њ, —З—В–Њ —З–µ—А–µ–Ј 5 –ї–µ—В –Њ–±–µ –≥—А—Г–њ–њ—Л –Є–Љ–µ–ї–Є —Б—Е–Њ–ґ–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є —Г–ї—Г—З—И–µ–љ–Є—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ–∞—А–∞–Љ–µ—В—А–Њ–≤ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є, –љ–Њ –≤ –≥—А—Г–њ–њ–µ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –±—Л–ї–Њ –≤—Л—П–≤–ї–µ–љ–Њ –Ј–љ–∞—З–Є–Љ–Њ –Љ–µ–љ–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–µ —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–µ [25]. –Ь–µ—В–∞–∞–љ–∞–ї–Є–Ј, —Б—А–∞–≤–љ–Є–≤–∞—О—Й–Є–є —А–∞–љ–љ–µ–µ (–і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Љ–µ–љ–µ–µ 2 –ї–µ—В) –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –С–Я–Т–Я –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –Њ—В—Б—А–Њ—З–µ–љ–љ—Л–Љ –љ–∞ –±–Њ–ї–µ–µ –њ–Њ–Ј–і–љ–Є–µ —Б—А–Њ–Ї–Є –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ–Љ —Б–Є–љ—В–µ—В–Є—З–µ—Б–Ї–Є—Е –С–Я–Т–Я, –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–ї –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ –і–Њ–ї–≥–Њ—Б—А–Њ—З–љ—Л—Е —В–µ–Љ–њ–Њ–≤ —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –†–Р, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –С–Я–Т–Я –љ–∞ —А–∞–љ–љ–Є—Е —Б—В–∞–і–Є—П—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П [26].
–¶–µ–ї–µ–љ–∞–њ—А–∞–≤–ї–µ–љ–љ–∞—П —В–µ—А–∞–њ–Є—П
–Є –ґ–µ—Б—В–Ї–Є–є –Ї–Њ–љ—В—А–Њ–ї—М –њ—А–Є –†–Р
–Ф–Њ —Б–Є—Е –њ–Њ—А –Љ–љ–Њ–≥–Є–µ –Є–Ј —А–µ—И–µ–љ–Є–є, –њ—А–Є–љ–Є–Љ–∞–µ–Љ—Л—Е –≤—А–∞—З–∞–Љ–Є –і–ї—П –Є–љ–Є—Ж–Є–Є—А–Њ–≤–∞–љ–Є—П –Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П —В–µ—А–∞–њ–Є–Є –†–Р, –Њ–њ–Є—А–∞—О—В—Б—П –љ–∞ —Б—Г–±—К–µ–Ї—В–Є–≤–љ—Л–µ –Њ—Ж–µ–љ–Ї–Є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є –≤—А–∞—З–Њ–Љ –Є –њ–∞—Ж–Є–µ–љ—В–Њ–Љ. –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П —Б–µ–є—З–∞—Б —А–∞–Ј—А–∞–±–Њ—В–∞–љ—Л –Є –∞–њ—А–Њ–±–Є—А–Њ–≤–∞–љ—Л, –∞ —В–∞–Ї–ґ–µ —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ—Л –≤—А–∞—З–µ–±–љ—Л–Љ–Є —Б–Њ–Њ–±—Й–µ—Б—В–≤–∞–Љ–Є –Є –≤–Њ –Љ–љ–Њ–≥–Є—Е —Б—В—А–∞–љ–∞—Е –Њ—Д–Є—Ж–Є–∞–ї—М–љ–Њ –њ—А–Є–љ—П—В—Л –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –Є–љ—Б—В—А—Г–Љ–µ–љ—В—Л –і–ї—П –Ї–Њ–ї–Є—З–µ—Б—В–≤–µ–љ–љ–Њ–є –Њ—Ж–µ–љ–Ї–Є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–∞ [1,2].
–Я—А–Є –†–Р –≤ —В–µ—З–µ–љ–Є–µ –њ–Њ—Б–ї–µ–і–љ–µ–≥–Њ –і–µ—Б—П—В–Є–ї–µ—В–Є—П –∞–Ї—В–Є–≤–љ–Њ –Є—Б–њ–Њ–ї—М–Ј—Г–µ—В—Б—П –Ј–∞–Є–Љ—Б—В–≤–Њ–≤–∞–љ–љ–∞—П –Є–Ј –і—А—Г–≥–Є—Е –Њ–±–ї–∞—Б—В–µ–є –Љ–µ–і–Є—Ж–Є–љ—Л, —В–∞–Ї–Є—Е –Ї–∞–Ї –і–Є–∞–±–µ—В–Њ–ї–Њ–≥–Є—П, –њ–∞—А–∞–і–Є–≥–Љ–∞ «–ґ–µ—Б—В–Ї–Њ–≥–Њ –Ї–Њ–љ—В—А–Њ–ї—П» —Б–Њ—Б—В–Њ—П–љ–Є—П –±–Њ–ї—М–љ–Њ–≥–Њ. –Т –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е –Ї—А—Г–њ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е (TICORA, BeST, CAMERA, —Г–ґ–µ —Г–њ–Њ–Љ–Є–љ–∞–≤—И–µ–µ—Б—П FIN–RACO) –±—Л–ї–Є –њ–Њ–ї—Г—З–µ–љ—Л –≤–∞–ґ–љ—Л–µ –і–∞–љ–љ—Л–µ, –њ–Њ–Ї–∞–Ј—Л–≤–∞—О—Й–Є–µ, —З—В–Њ –Љ–Њ–ґ–љ–Њ —Г–ї—Г—З—И–Є—В—М –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –Є—Б—Е–Њ–і—Л —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –†–Р –±–µ–Ј –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –Є–љ–љ–Њ–≤–∞—Ж–Є–Њ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –∞ —В–Њ–ї—М–Ї–Њ –Є—Б–њ–Њ–ї—М–Ј—Г—П –∞–Ї—В–Є–≤–љ–Њ–µ –≤–µ–і–µ–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–∞ —Б –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ–Љ –Ї–Њ–љ–Ї—А–µ—В–љ—Л—Е —Ж–µ–ї–µ–є –ї–µ—З–µ–љ–Є—П –Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–µ–љ–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –Њ—Ж–µ–љ–Ї–Є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –±–Њ–ї–µ–Ј–љ–Є [24,27–29].
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є TICORA [28] –≤ –≥—А—Г–њ–њ–µ «–ґ–µ—Б—В–Ї–Њ–≥–Њ –Ї–Њ–љ—В—А–Њ–ї—П», –Є–ї–Є –≥—А—Г–њ–њ–µ –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є, –ї–µ—З–µ–љ–Є–µ —Б—В–∞–љ–і–∞—А—В–љ—Л–Љ–Є –С–Я–Т–Я —Г—Б–Є–ї–Є–≤–∞–ї–Њ—Б—М, –µ—Б–ї–Є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –±–Њ–ї–µ–Ј–љ–Є –≤–Њ –≤—А–µ–Љ—П –≤–Є–Ј–Є—В–∞ –Ї —А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥—Г –±—Л–ї–∞ –≤—Л—И–µ, —З–µ–Љ –Ї–Њ–љ–Ї—А–µ—В–љ—Л–µ —Ж–µ–ї–µ–≤—Л–µ –Ј–љ–∞—З–µ–љ–Є—П –Є–љ–і–µ–Ї—Б–Њ–≤ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є. –Т –≥—А—Г–њ–њ–µ –Њ–±—Л—З–љ–Њ–є —В–µ—А–∞–њ–Є–Є –њ—А–Є –Њ—Б–Љ–Њ—В—А–µ –Ї–∞–ґ–і—Л–µ 3 –Љ–µ—Б. –Є–Ј–Љ–µ–љ–µ–љ–Є—П —В–µ—А–∞–њ–Є–Є –±—Л–ї–Є –Њ—Б–љ–Њ–≤–∞–љ—Л –љ–∞ —А–µ—И–µ–љ–Є–Є –≤—А–∞—З–∞, –∞ –љ–µ –љ–∞ –Њ—Ж–µ–љ–Ї–µ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є–ї–Є –њ—А–Њ–≤–Њ–і–Є–ї–Є—Б—М —Б —Г—З–µ—В–Њ–Љ –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–є —Ж–µ–ї–Є. –Т —А–µ–Ј—Г–ї—М—В–∞—В–µ –≥—А—Г–њ–њ–∞ –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Е–∞—А–∞–Ї—В–µ—А–Є–Ј–Њ–≤–∞–ї–∞—Б—М –±–Њ–ї–µ–µ –љ–Є–Ј–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О –±–Њ–ї–µ–Ј–љ–Є –Є –≤—Л—Б–Њ–Ї–Њ–є —З–∞—Б—В–Њ—В–Њ–є –і–Њ—Б—В–Є–ґ–µ–љ–Є—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —А–µ–Љ–Є—Б—Б–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –≥—А—Г–њ–њ–Њ–є –Њ–±—Л—З–љ–Њ–є —В–µ—А–∞–њ–Є–Є.
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є CAMERA –њ—А–Є —А–∞–љ–љ–µ–Љ –†–Р [29] —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤ –≥—А—Г–њ–њ–µ –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є –і–Њ–Ј–∞ –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В–∞ –њ–µ—А–µ—Б–Љ–∞—В—А–Є–≤–∞–ї–∞—Б—М –µ–ґ–µ–Љ–µ—Б—П—З–љ–Њ –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –Њ—В–≤–µ—В–∞ –љ–∞ —В–µ—А–∞–њ–Є—О –њ—Г—В–µ–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–µ–љ–љ–Њ–є –Њ—Ж–µ–љ–Ї–Є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –±–Њ–ї–µ–Ј–љ–Є —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –Ї–Њ–Љ–њ—М—О—В–µ—А–љ–Њ–є –њ—А–Њ–≥—А–∞–Љ–Љ—Л –і–ї—П –њ—А–Є–љ—П—В–Є—П —А–µ—И–µ–љ–Є—П. –Т —А–µ–Ј—Г–ї—М—В–∞—В–µ —В–∞–Ї–ґ–µ –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ —Г–ї—Г—З—И–µ–љ–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ—В–≤–µ—В–∞ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –≥—А—Г–њ–њ–Њ–є —Б –Њ–±—Л—З–љ–Њ–є –Љ–µ—В–Њ–і–Є–Ї–Њ–є –≤–µ–і–µ–љ–Є—П. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–і—В–≤–µ—А–і–Є–ї–Є, —З—В–Њ —Ж–µ–ї–µ–љ–∞–њ—А–∞–≤–ї–µ–љ–љ–∞—П —В–µ—А–∞–њ–Є—П –†–Р —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–µ–љ–љ—Л—Е –Њ—Ж–µ–љ–Њ–Ї –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –њ—А–Є–≤–Њ–і–Є—В –Ї –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–Љ—Г —Г–ї—Г—З—И–µ–љ–Є—О –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Е–Њ–і–Њ–≤.
–°—В—А–∞—В–µ–≥–Є—П «Treat to target» –
«–Ы–µ—З–µ–љ–Є–µ –і–Њ –і–Њ—Б—В–Є–ґ–µ–љ–Є—П —Ж–µ–ї–Є»
–°–Њ–≤—А–µ–Љ–µ–љ–љ–∞—П –њ–∞—А–∞–і–Є–≥–Љ–∞ –≤–µ–і–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е –†–Р –±—Л–ї–∞ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–∞ –≤ 2010 –≥. –≤ –Љ–µ–ґ–і—Г–љ–∞—А–Њ–і–љ–Њ–є –њ—А–Њ–≥—А–∞–Љ–Љ–µ «Treat to target» (T2T) – «–Ы–µ—З–µ–љ–Є–µ –і–Њ –і–Њ—Б—В–Є–ґ–µ–љ–Є—П —Ж–µ–ї–Є» [30,31]. –Т –њ—А–Њ–≥—А–∞–Љ–Љ–µ –Ґ2–Ґ –љ–µ —Г–Ї–∞–Ј—Л–≤–∞—О—В—Б—П –Ї–Њ–љ–Ї—А–µ—В–љ—Л–µ –Љ–µ—В–Њ–і—Л –ї–µ—З–µ–љ–Є—П, –љ–Њ –Њ–±–Њ–Ј–љ–∞—З–µ–љ—Л –Њ–±—Й–Є–µ –њ—А–Є–љ—Ж–Є–њ—Л –Є —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –њ–Њ –Њ–њ—В–Є–Љ–∞–ї—М–љ–Њ–Љ—Г –≤–µ–і–µ–љ–Є—О –±–Њ–ї—М–љ—Л—Е. –Ф–Њ—Б—В–Є–≥–љ—Г—В—Л–є –Ї–Њ–љ—Б–µ–љ—Б—Г—Б –Њ—Б–љ–Њ–≤—Л–≤–∞–µ—В—Б—П –љ–∞ –і–∞–љ–љ—Л—Е, –њ–Њ–ї—Г—З–µ–љ–љ—Л—Е –њ—А–Є —Б–Є—Б—В–µ–Љ–љ–Њ–Љ –∞–љ–∞–ї–Є–Ј–µ –ї–Є—В–µ—А–∞—В—Г—А—Л, –≤ –Ї–Њ—В–Њ—А–Њ–є –Њ–њ–Є—Б—Л–≤–∞—О—В—Б—П —Б—В—А–∞—В–µ–≥–Є—З–µ—Б–Ї–Є–µ —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–µ –њ–Њ–і—Е–Њ–і—Л, –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—О—Й–Є–µ –љ–∞–Є–ї—Г—З—И–Є–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л. –Я–Њ—Б–ї–µ–і–љ–Є–µ –њ–Њ–ї–Њ–ґ–µ–љ–Є—П –±—Л–ї–Є –њ—А–Є–љ—П—В—Л –≤ –Љ–∞—А—В–µ 2009 –≥., –≤ –Є—Е —А–∞–Ј—А–∞–±–Њ—В–Ї–µ –њ—А–Є–љ—П–ї–Є —Г—З–∞—Б—В–Є–µ 60 —Н–Ї—Б–њ–µ—А—В–Њ–≤ –Є–Ј 25 —Б—В—А–∞–љ –Х–≤—А–Њ–њ—Л, –°–µ–≤–µ—А–љ–Њ–є –Є –Ы–∞—В–Є–љ—Б–Ї–Њ–є –Р–Љ–µ—А–Є–Ї–Є, –ѓ–њ–Њ–љ–Є–Є –Є –Р–≤—Б—В—А–∞–ї–Є–Є, –∞ —В–∞–Ї–ґ–µ –њ—А–µ–і—Б—В–∞–≤–Є—В–µ–ї–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –Т —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П—Е –љ–µ —Г–њ–Њ–Љ–Є–љ–∞–µ—В—Б—П –љ–Є–Ї–∞–Ї–Є—Е –Ї–Њ–љ–Ї—А–µ—В–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –∞ —В–∞–Ї–ґ–µ –Ї–ї–∞—Б—Б–Њ–≤ –њ—А–µ–њ–∞—А–∞—В–Њ–≤; –њ–µ—А–≤–Њ—Б—В–µ–њ–µ–љ–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –Ј–і–µ—Б—М –њ—А–Є–і–∞–µ—В—Б—П —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–Љ —Б—В—А–∞—В–µ–≥–Є—П–Љ, –љ–∞—Ж–µ–ї–µ–љ–љ—Л–Љ –љ–∞ —Г–ї—Г—З—И–µ–љ–Є–µ –њ–Њ–Љ–Њ—Й–Є –њ–∞—Ж–Є–µ–љ—В–∞–Љ —Б –†–Р.
–Ю–±—Й–Є–µ –њ—А–Є–љ—Ж–Є–њ—Л –Ґ2–Ґ —Б—Д–Њ—А–Љ—Г–ї–Є—А–Њ–≤–∞–љ—Л —Б–ї–µ–і—Г—О—Й–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ:
–Р. –Ы–µ—З–µ–љ–Є–µ –†–Р —Б–ї–µ–і—Г–µ—В –њ—А–Њ–≤–Њ–і–Є—В—М –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є —Б–Њ–≤–Љ–µ—Б—В–љ–Њ–≥–Њ —А–µ—И–µ–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–∞ –Є –≤—А–∞—З–∞–—А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–∞.
B. –Ю—Б–љ–Њ–≤–љ–∞—П —Ж–µ–ї—М –њ—А–Є –ї–µ—З–µ–љ–Є–Є –±–Њ–ї—М–љ–Њ–≥–Њ –†–Р — –Њ–±–µ—Б–њ–µ—З–Є—В—М –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ–µ —Б–Њ—Е—А–∞–љ–µ–љ–Є–µ –≤—Л—Б–Њ–Ї–Њ–≥–Њ –Ї–∞—З–µ—Б—В–≤–∞ –ґ–Є–Ј–љ–Є, —Б–≤—П–Ј–∞–љ–љ–Њ–≥–Њ —Б —Б–Њ—Б—В–Њ—П–љ–Є–µ–Љ –Ј–і–Њ—А–Њ–≤—М—П, –њ—Г—В–µ–Љ –Ї–Њ–љ—В—А–Њ–ї—П –љ–∞–і —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї–Њ–є, –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є—П —Б—В—А—Г–Ї—В—Г—А–љ–Њ–≥–Њ –њ–Њ—А–∞–ґ–µ–љ–Є—П —Б—Г—Б—В–∞–≤–Њ–≤, –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є–Є —Д—Г–љ–Ї—Ж–Є–Є –Є —Г–≤–µ–ї–Є—З–µ–љ–Є—П —Б–Њ—Ж–Є–∞–ї—М–љ—Л—Е –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–µ–є –њ–∞—Ж–Є–µ–љ—В–∞.
C. –Я–Њ–і–∞–≤–ї–µ–љ–Є–µ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П – –≤–∞–ґ–љ–µ–є—И–Є–є —Б–њ–Њ—Б–Њ–± –і–Њ—Б—В–Є–ґ–µ–љ–Є—П —Н—В–Њ–є —Ж–µ–ї–Є.
D. –Ы–µ—З–µ–љ–Є–µ –і–Њ –і–Њ—Б—В–Є–ґ–µ–љ–Є—П —Ж–µ–ї–Є —Б –њ–Њ–Љ–Њ—Й—М—О –Њ—Ж–µ–љ–Ї–Є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–µ–≥–Њ –њ–Њ–і–±–Њ—А–∞ —В–µ—А–∞–њ–Є–Є —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –Њ–њ—В–Є–Љ–Є–Ј–∞—Ж–Є–Є –Є—Б—Е–Њ–і–Њ–≤ –њ—А–Є –†–Р.
–Э–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –Њ–±—Й–Є—Е –њ—А–Є–љ—Ж–Є–њ–Њ–≤ –Љ–µ–ґ–і—Г–љ–∞—А–Њ–і–љ—Л–Љ –Ї–Њ–Љ–Є—В–µ—В–Њ–Љ —А–∞–Ј—А–∞–±–Њ—В–∞–љ—Л 10 —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є –Ґ2–Ґ –њ–Њ –ї–µ—З–µ–љ–Є—О –†–Р –і–Њ –і–Њ—Б—В–Є–ґ–µ–љ–Є—П —Ж–µ–ї–Є, –Њ—Б–љ–Њ–≤–∞–љ–љ—Л—Е –љ–∞ –љ–∞—Г—З–љ—Л—Е –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М—Б—В–≤–∞—Е –Є –Љ–љ–µ–љ–Є–Є —Н–Ї—Б–њ–µ—А—В–Њ–≤.
1. –Я–µ—А–≤–Є—З–љ–∞—П —Ж–µ–ї—М –ї–µ—З–µ–љ–Є—П –†–Р – –і–Њ—Б—В–Є–ґ–µ–љ–Є–µ —Б–Њ—Б—В–Њ—П–љ–Є—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —А–µ–Љ–Є—Б—Б–Є–Є.
2. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —А–µ–Љ–Є—Б—Б–Є—П –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П –Ї–∞–Ї –Њ—В—Б—Г—В—Б—В–≤–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –Ј–љ–∞—З–Є–Љ–Њ–є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є.
3. –•–Њ—В—П –Њ—Б–љ–Њ–≤–љ–Њ–є —Ж–µ–ї—М—О –Њ—Б—В–∞–µ—В—Б—П –і–Њ—Б—В–Є–ґ–µ–љ–Є–µ —А–µ–Љ–Є—Б—Б–Є–Є, –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –Є–Љ–µ—О—Й–Є—Е—Б—П –љ–∞—Г—З–љ—Л—Е –і–∞–љ–љ—Л—Е –і–Њ–њ—Г—Б—В–Є–Љ–Њ —Б—З–Є—В–∞—В—М –њ—А–Є–µ–Љ–ї–µ–Љ–Њ–є –∞–ї—М—В–µ—А–љ–∞—В–Є–≤–љ–Њ–є —Ж–µ–ї—М—О –ї–µ—З–µ–љ–Є—П –і–Њ—Б—В–Є–ґ–µ–љ–Є–µ –љ–Є–Ј–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –†–Р, –Њ—Б–Њ–±–µ–љ–љ–Њ –њ—А–Є —Б—В–∞–±–Є–ї—М–љ–Њ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–Є –Є –і–ї–Є—В–µ–ї—М–љ–Њ –њ—А–Њ—В–µ–Ї–∞—О—Й–µ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–Є.
4. –Ф–Њ —В–µ—Е –њ–Њ—А, –њ–Њ–Ї–∞ –љ–µ –±—Г–і–µ—В –і–Њ—Б—В–Є–≥–љ—Г—В–∞ —Ж–µ–ї—М –ї–µ—З–µ–љ–Є—П, –њ–µ—А–µ—Б–Љ–Њ—В—А –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ—Б—Г—Й–µ—Б—В–≤–ї—П—В—М –љ–µ —А–µ–ґ–µ 1 —А–∞–Ј–∞ –≤ 3 –Љ–µ—Б.
5. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —А–µ–≥—Г–ї—П—А–љ–Њ –Њ—Ж–µ–љ–Є–≤–∞—В—М –Є –і–Њ–Ї—Г–Љ–µ–љ—В–Є—А–Њ–≤–∞—В—М –і–∞–љ–љ—Л–µ –Њ–± –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П: —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Г–Љ–µ—А–µ–љ–љ–Њ–є/–≤—Л—Б–Њ–Ї–Њ–є —Б—В–µ–њ–µ–љ—М—О –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є – –µ–ґ–µ–Љ–µ—Б—П—З–љ–Њ, —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б–Њ —Б—В–Њ–є–Ї–Њ –љ–Є–Ј–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О –Є–ї–Є –≤ —Б–Њ—Б—В–Њ—П–љ–Є–Є —А–µ–Љ–Є—Б—Б–Є–Є – —А–µ–ґ–µ (1 —А–∞–Ј –≤ 3–6 –Љ–µ—Б.).
6. –Т –Ї–∞–ґ–і–Њ–і–љ–µ–≤–љ–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –і–ї—П –њ—А–Є–љ—П—В–Є—П —А–µ—И–µ–љ–Є–є –Њ –ї–µ—З–µ–љ–Є–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –≤–∞–ї–Є–і–Є—А–Њ–≤–∞–љ–љ—Л–µ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ—Л–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –≤–Ї–ї—О—З–∞—О—Й–Є–µ –Њ—Ж–µ–љ–Ї—Г —Б–Њ—Б—В–Њ—П–љ–Є—П —Б—Г—Б—В–∞–≤–Њ–≤.
7. –Я–Њ–Љ–Є–Љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –њ—А–Є –њ—А–Є–љ—П—В–Є–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —А–µ—И–µ–љ–Є–є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М —Б—В—А—Г–Ї—В—Г—А–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –Є –љ–∞—А—Г—И–µ–љ–Є—П —Д—Г–љ–Ї—Ж–Є–Є.
8. –Ъ –ґ–µ–ї–∞–µ–Љ–Њ–є —Ж–µ–ї–Є –ї–µ—З–µ–љ–Є—П –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Б—В—А–µ–Љ–Є—В—М—Б—П –≤ —В–µ—З–µ–љ–Є–µ –≤—Б–µ–≥–Њ –њ–µ—А–Є–Њ–і–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П.
9. –Э–∞ –≤—Л–±–Њ—А (–Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–≥–Њ) –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є —Ж–µ–ї–µ–≤—Л—Е –њ–∞—А–∞–Љ–µ—В—А–Њ–≤ –Љ–Њ–≥—Г—В –њ–Њ–≤–ї–Є—П—В—М —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л–µ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–∞ –Є —А–Є—Б–Ї–Є, —Б–≤—П–Ј–∞–љ–љ—Л–µ —Б –њ—А–Є–µ–Љ–Њ–Љ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤.
10. –Я–∞—Ж–Є–µ–љ—В –і–Њ–ї–ґ–µ–љ –±—Л—В—М –≤ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –Є–љ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ –Њ —Ж–µ–ї–Є –ї–µ—З–µ–љ–Є—П –Є –Ј–∞–њ–ї–∞–љ–Є—А–Њ–≤–∞–љ–љ–Њ–є —Б—В—А–∞—В–µ–≥–Є–Є –і–ї—П –і–Њ—Б—В–Є–ґ–µ–љ–Є—П —Н—В–Њ–є —Ж–µ–ї–Є –њ–Њ–і –љ–∞–±–ї—О–і–µ–љ–Є–µ–Љ —А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–∞.
–Р–ї–≥–Њ—А–Є—В–Љ –≤–µ–і–µ–љ–Є—П –±–Њ–ї—М–љ–Њ–≥–Њ —Б –†–Р –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б–Њ —Б—В—А–∞—В–µ–≥–Є–µ–є –Ґ2–Ґ –Љ–Њ–ґ–µ—В –±—Л—В—М –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ –≤ –≥—А–∞—Д–Є—З–µ—Б–Ї–Њ–є —Д–Њ—А–Љ–µ (—А–Є—Б. 1).
–Ф–ї—П —А–Њ—Б—Б–Є–є—Б–Ї–Њ–є —А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–Є –Њ—Б–Њ–±–µ–љ–љ–Њ –≤–∞–ґ–љ—Л —Б–ї–µ–і—Г—О—Й–Є–µ –њ—А–Є–љ—Ж–Є–њ—Л –Є–љ–Є—Ж–Є–∞—В–Є–≤—Л –Ґ2–Ґ [31]:
1. –Э–∞—Ж–µ–ї–µ–љ–љ–Њ—Б—В—М –љ–∞ —Б–Њ—Е—А–∞–љ–µ–љ–Є–µ –Ї–∞—З–µ—Б—В–≤–∞ –ґ–Є–Ј–љ–Є –Є —Б–Њ—Ж–Є–∞–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є (–≤ –њ—А–Њ—В–Є–≤–Њ–≤–µ—Б –Ј–∞—З–∞—Б—В—Г—О –Є–Љ–µ—О—Й–µ–є –Љ–µ—Б—В–Њ –њ—А–∞–Ї—В–Є–Ї–µ –±—Л—Б—В—А–Њ–≥–Њ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—П –Є–љ–≤–∞–ї–Є–і–љ–Њ—Б—В–Є).
2. –Ґ—Й–∞—В–µ–ї—М–љ—Л–є –Ї–Њ–љ—В—А–Њ–ї—М –љ–∞–і –њ—А–Њ—Ж–µ—Б—Б–Њ–Љ –ї–µ—З–µ–љ–Є—П —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е –Є–љ—В–µ–≥—А–∞–ї—М–љ—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –±–Њ–ї–µ–Ј–љ–Є –Є, —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ, –њ–Њ–≤—Л—И–µ–љ–Є–µ —А–Њ–ї–Є —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В–∞–—А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–∞ –≤ —Б–Є—Б—В–µ–Љ–µ –Њ–Ї–∞–Ј–∞–љ–Є—П –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й–Є.
3. –Р–Ї—В–Є–≤–љ–Њ–µ –њ–Њ–і–∞–≤–ї–µ–љ–Є–µ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ —Б —Ж–µ–ї—М—О –і–Њ—Б—В–Є–ґ–µ–љ–Є—П —А–µ–Љ–Є—Б—Б–Є–Є, —З—В–Њ —Б—В–∞–ї–Њ –≤–Њ–Ј–Љ–Њ–ґ–љ—Л–Љ –±–ї–∞–≥–Њ–і–∞—А—П –≤–љ–µ–і—А–µ–љ–Є—О –У–Ш–С–Я.
4. –Я–Њ–і–і–µ—А–ґ–∞–љ–Є–µ –і–Њ—Б—В–Є–≥–љ—Г—В–Њ–≥–Њ —Г–ї—Г—З—И–µ–љ–Є—П –њ—А–Є –њ–Њ–Љ–Њ—Й–Є —Ж–µ–ї–µ–љ–∞–њ—А–∞–≤–ї–µ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –≤ –њ–µ—А–Є–Њ–і –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П (—Д–∞–Ї—В–Є—З–µ—Б–Ї–Є – –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є –≤—Б–µ–є –ґ–Є–Ј–љ–Є –±–Њ–ї—М–љ–Њ–≥–Њ), —З—В–Њ –і–Є–Ї—В—Г–µ—В –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М —Г–ї—Г—З—И–µ–љ–Є—П –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–≥–Њ —Б–љ–∞–±–ґ–µ–љ–Є—П.
–Ю—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –Ї–Њ–љ–Ї—А–µ—В–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Є —Б—Е–µ–Љ –ї–µ—З–µ–љ–Є—П —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –Њ—Б–љ–Њ–≤—Л–≤–∞—О—В—Б—П –љ–∞ –і–∞–љ–љ—Л—Е –Ї—А—Г–њ–љ—Л—Е –Љ–µ—В–∞–∞–љ–∞–ї–Є–Ј–Њ–≤. –Т –Њ—В–љ–Њ—И–µ–љ–Є–Є —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л—Е (—Б–Є–љ—В–µ—В–Є—З–µ—Б–Ї–Є—Е) –С–Я–Т–Я, —В–∞–Ї–Є—Е –Ї–∞–Ї –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В, –ї–µ—Д–ї—Г–љ–Њ–Љ–Є–і –Є –і—А., –Ї–Њ—В–Њ—А—Л–µ –і–Њ —Б–Є—Е –њ–Њ—А —П–≤–ї—П—О—В—Б—П –Њ—Б–љ–Њ–≤–Њ–є –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є –†–Р, –Њ–±–Њ—Б–љ–Њ–≤–∞–љ—Л —Б–ї–µ–і—Г—О—Й–Є–µ –≤—Л–≤–Њ–і—Л [32]:
• –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В —Б—А–µ–і–Є –≤—Б–µ—Е —Б–Є–љ—В–µ—В–Є—З–µ—Б–Ї–Є—Е –С–Я–Т–Я –љ–∞–Є–±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–µ–љ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –†–Р –Є —Б—В—А—Г–Ї—В—Г—А–љ—Л—Е –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є–є;
• –ї–µ—Д–ї—Г–љ–Њ–Љ–Є–і –±–ї–Є–Ј–Њ–Ї –Ї –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В—Г –њ–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є;
• —Б—Г–ї—М—Д–∞—Б–∞–ї–∞–Ј–Є–љ –Є —Б–Њ–ї–Є –Ј–Њ–ї–Њ—В–∞ (–Є–љ—К–µ–Ї—Ж–Є–Њ–љ–љ—Л–µ) —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї–Є –Є —Б—В—А—Г–Ї—В—Г—А–љ—Л—Е –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є–є;
• —Ж–Є–Ї–ї–Њ—Б–њ–Њ—А–Є–љ, –≥–Є–і—А–Њ–Ї—Б–Є—Е–ї–Њ—А–Њ—Е–Є–љ, –Љ–Є–љ–Њ—Ж–Є–Ї–ї–Є–љ, —В–∞–Ї—А–Њ–ї–Є–Љ—Г—Б —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є —Б—Г—Б—В–∞–≤–љ–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞;
• –∞—Г—А–∞–љ–Њ—Д–Є–љ –Є –Ф––њ–µ–љ–Є—Ж–Є–ї–ї–∞–Љ–Є–љ –љ–µ –Є–Љ–µ—О—В —Б—В—А–Њ–≥–Њ –і–Њ–Ї–∞–Ј–∞–љ–љ–Њ–≥–Њ –њ—А–µ–≤–Њ—Б—Е–Њ–і—Б—В–≤–∞ –љ–∞–і –њ–ї–∞—Ж–µ–±–Њ;
• —Ж–Є–Ї–ї–Њ—Д–Њ—Б—Д–∞–Љ–Є–і –Є –∞–Ј–∞—В–Є–Њ–њ—А–Є–љ –њ–Њ–≤—Л—И–∞—О—В —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –Њ–њ—Г—Е–Њ–ї–µ–є –Є –Є–љ—Д–µ–Ї—Ж–Є–є.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Б–Є—Б—В–µ–Љ–∞—В–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј –њ–Њ–і—В–≤–µ—А–і–Є–ї, —З—В–Њ –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В –Ј–∞—Б–ї—Г–ґ–µ–љ–љ–Њ –Ј–∞–љ–Є–Љ–∞–µ—В –њ–Њ–Ј–Є—Ж–Є—О «–Ј–Њ–ї–Њ—В–Њ–≥–Њ —Б—В–∞–љ–і–∞—А—В–∞» –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є –†–Р –Є –і–Њ–ї–ґ–µ–љ –љ–∞–Ј–љ–∞—З–∞—В—М—Б—П (–њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є–є) –≤ –Ї–∞—З–µ—Б—В–≤–µ –њ—А–µ–њ–∞—А–∞—В–∞ –њ–µ—А–≤–Њ–є –ї–Є–љ–Є–Є —Б—А–µ–і–Є –С–Я–Т–Я.
–Т–∞–ґ–љ—Л–Љ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–Њ–Љ –ї–µ—З–µ–љ–Є—П –†–Р –Њ—Б—В–∞—О—В—Б—П –≥–ї—О–Ї–Њ–Ї–Њ—А—В–Є–Ї–Њ–Є–і—Л (–У–Ъ). –Ш–Ј–≤–µ—Б—В–љ—Л —Б–ї–µ–і—Г—О—Й–Є–µ –Њ—Б–љ–Њ–≤–љ—Л–µ —Д–∞–Ї—В—Л, –Ї–∞—Б–∞—О—Й–Є–µ—Б—П –Є—Е –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –њ—А–Є –†–Р [33]:
• –У–Ъ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л –≤ –Ї–∞—З–µ—Б—В–≤–µ –±—А–Є–і–ґ–—В–µ—А–∞–њ–Є–Є (—В–Њ –µ—Б—В—М –њ—А–Є –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –Ї—А–∞—В–Ї–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–Љ –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –≤ –љ–Є–Ј–Ї–Є—Е –Є —Б—А–µ–і–љ–Є—Е –і–Њ–Ј–∞—Е –љ–∞ –њ–µ—А–Є–Њ–і –і–Њ —А–∞–Ј–≤–µ—А—В—Л–≤–∞–љ–Є—П –і–µ–є—Б—В–≤–Є—П –С–Я–Т–Я –ї–Є–±–Њ –њ—А–Є —Б–Љ–µ–љ–µ –±–∞–Ј–Є—Б–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤);
• –њ—А–Є —А–∞–љ–љ–µ–Љ –†–Р –љ–Є–Ј–Ї–Є–µ –і–Њ–Ј—Л –У–Ъ (≤7,5 –Љ–≥/—Б—Г—В. –≤ –њ–µ—А–µ—Б—З–µ—В–µ –љ–∞ –њ—А–µ–і–љ–Є–Ј–Њ–ї–Њ–љ) –Љ–Њ–≥—Г—В —Г–Љ–µ–љ—М—И–∞—В—М —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–µ;
• –њ—А–Є —А–∞–Ј–≤–µ—А–љ—Г—В–Њ–Љ –Є –њ–Њ–Ј–і–љ–µ–Љ –†–Р –і–Њ–Ј—Л –У–Ъ ≤15 –Љ–≥/—Б—Г—В. —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—В —Б–љ–Є–ґ–µ–љ–Є—О –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –±–Њ–ї–µ–Ј–љ–Є;
• –і–Њ–Ј–∞ –У–Ъ –Љ–Њ–ґ–µ—В –Љ–µ–і–ї–µ–љ–љ–Њ —Б–љ–Є–ґ–∞—В—М—Б—П –њ–Њ –і–Њ—Б—В–Є–ґ–µ–љ–Є–Є —Г—Б–њ–µ—Е–∞.
–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –љ–∞–Є–±–Њ–ї–µ–µ –і–Є–љ–∞–Љ–Є—З–љ–Њ —А–∞–Ј–≤–Є–≤–∞—О—Й–∞—П—Б—П –≥—А—Г–њ–њ–∞ –∞–љ—В–Є—А–µ–≤–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е —Б—А–µ–і—Б—В–≤ – –У–Ш–С–Я –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–∞ –≤ –†–Њ—Б—Б–Є–Є 8 –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є, –Є–Љ–µ—О—Й–Є–Љ–Є —А–∞–Ј–ї–Є—З–љ—Л–µ –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л –і–µ–є—Б—В–≤–Є—П –Є –љ–∞–њ—А–∞–≤–ї–µ–љ–љ—Л–Љ–Є –њ—А–Њ—В–Є–≤ —А–∞–Ј–ї–Є—З–љ—Л—Е –Љ–Њ–ї–µ–Ї—Г–ї––Љ–Є—И–µ–љ–µ–є (—В–∞–±–ї. 1). –Э–∞–Є–±–Њ–ї–µ–µ –і–ї–Є—В–µ–ї—М–љ–Њ –Є —И–Є—А–Њ–Ї–Њ –њ—А–Є–Љ–µ–љ—П—О—Й–Є–Љ–Є—Б—П –≤ —А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–Є–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є —Б—А–µ–і–Є –У–Ш–С–Я —П–≤–ї—П—О—В—Б—П –Є–љ–≥–Є–±–Є—В–Њ—А—Л —Д–∞–Ї—В–Њ—А–∞ –љ–µ–Ї—А–Њ–Ј–∞ –Њ–њ—Г—Е–Њ–ї–Є–α (–§–Э–Ю–α), –Ї –Ї–Њ—В–Њ—А—Л–Љ –Њ—В–љ–Њ—Б—П—В—Б—П –Љ–Њ–љ–Њ–Ї–ї–Њ–љ–∞–ї—М–љ—Л–µ –∞–љ—В–Є—В–µ–ї–∞ –Є–љ—Д–ї–Є–Ї—Б–Є–Љ–∞–±, –∞–і–∞–ї–Є–Љ—Г–Љ–∞–± –Є –≥–Њ–ї–Є–Љ—Г–Љ–∞–±, —А–µ–Ї–Њ–Љ–±–Є–љ–∞–љ—В–љ–∞—П –Љ–Њ–ї–µ–Ї—Г–ї–∞, —Б–Њ–і–µ—А–ґ–∞—Й–∞—П —А–∞—Б—В–≤–Њ—А–Є–Љ—Л–є —А–µ—Ж–µ–њ—В–Њ—А –§–Э–Ю–α, – —Н—В–∞–љ–µ—А—Ж–µ–њ—В, –Є –њ—А–µ–њ–∞—А–∞—В, —Б–Њ–і–µ—А–ґ–∞—Й–Є–є –Я–≠–У–Є–ї–Є—А–Њ–≤–∞–љ–љ—Л–є Fab–—Д—А–∞–≥–Љ–µ–љ—В –∞–љ—В–Є—В–µ–ї–∞ –Ї –§–Э–Ю–α —Ж–µ—А—В–Њ–ї–Є–Ј—Г–Љ–∞–±–∞ –њ—Н–≥–Њ–ї. –Ш–љ–≥–Є–±–Є—В–Њ—А—Л –§–Э–Ю–α —В—А–∞–і–Є—Ж–Є–Њ–љ–љ–Њ —Б—З–Є—В–∞—О—В—Б—П –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –њ–µ—А–≤–Њ–≥–Њ —А—П–і–∞ –±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –Є–Љ–µ–љ–љ–Њ –Њ–љ–Є (—В–Њ—З–љ–µ–µ, –Є–љ—Д–ї–Є–Ї—Б–Є–Љ–∞–± –Є —Н—В–∞–љ–µ—А—Ж–µ–њ—В) –±—Л–ї–Є –њ–µ—А–≤—Л–Љ–Є –≤ –Љ–Є—А–µ –њ—А–µ–і—Б—В–∞–≤–Є—В–µ–ї—П–Љ–Є –У–Ш–С–Я –Є –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –љ–Є—Е –Є–Љ–µ–µ—В—Б—П –љ–∞–Є–±–Њ–ї—М—И–∞—П –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ–∞—П –±–∞–Ј–∞ –њ—А–Є –†–Р. –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –љ–∞–Ї–Њ–њ–ї–µ–љ–љ—Л–µ –Ј–∞ –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –і–∞–љ–љ—Л–µ –≥–Њ–≤–Њ—А—П—В –Њ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –≤ –Ї–∞—З–µ—Б—В–≤–µ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ–µ—А–≤–Њ–≥–Њ —А—П–і–∞ –±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є –Є –і—А—Г–≥–Є—Е –У–Ш–С–Я, —В–∞–Ї–Є—Е –Ї–∞–Ї —А–Є—В—Г–Ї—Б–Є–Љ–∞–± –Є–ї–Є —В–Њ—Ж–Є–ї–Є–Ј—Г–Љ–∞–±.
–°–Њ–≥–ї–∞—Б–љ–Њ –і–∞–љ–љ—Л–Љ –Њ–і–љ–Њ–≥–Њ –Є–Ј –Ї—А—Г–њ–љ—Л—Е —Б–Є—Б—В–µ–Љ–∞—В–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л—Е –∞–љ–∞–ї–Є–Ј–Њ–≤ [34], –љ–∞–Є–±–Њ–ї–µ–µ –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ—Л–Љ–Є —П–≤–ї—П—О—В—Б—П —Б–ї–µ–і—Г—О—Й–Є–µ –і–∞–љ–љ—Л–µ –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –У–Ш–С–Я –њ—А–Є –†–Р:
• —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л –њ—А–Є –њ–µ—А–≤–Є—З–љ–Њ–Љ –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є —Г –±–Њ–ї—М–љ—Л—Е, –љ–µ –њ–Њ–ї—Г—З–∞–≤—И–Є—Е —А–∞–љ–µ–µ –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В: –Є–љ—Д–ї–Є–Ї—Б–Є–Љ–∞–±, –∞–і–∞–ї–Є–Љ—Г–Љ–∞–±, —Н—В–∞–љ–µ—А—Ж–µ–њ—В, –∞–±–∞—В–∞—Ж–µ–њ—В;
• —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л —Г –±–Њ–ї—М–љ—Л—Е —Б –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М—О –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В–∞: –Є–љ—Д–ї–Є–Ї—Б–Є–Љ–∞–±, –∞–і–∞–ї–Є–Љ—Г–Љ–∞–±, —Н—В–∞–љ–µ—А—Ж–µ–њ—В, —А–Є—В—Г–Ї—Б–Є–Љ–∞–±, —В–Њ—Ж–Є–ї–Є–Ј—Г–Љ–∞–±, –∞–±–∞—В–∞—Ж–µ–њ—В;
• –њ—А–Є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ–Љ –Њ—В–≤–µ—В–µ –љ–∞ –Є–љ–≥–Є–±–Є—В–Њ—А—Л –§–Э–Ю —Н—Д—Д–µ–Ї—В–Є–≤–µ–љ –њ–µ—А–µ—Е–Њ–і –љ–∞ —А–Є—В—Г–Ї—Б–Є–Љ–∞–±, —В–Њ—Ж–Є–ї–Є–Ј—Г–Љ–∞–±, –∞–±–∞—В–∞—Ж–µ–њ—В;
• –њ–µ—А–µ–Ї–ї—О—З–µ–љ–Є–µ –љ–∞ –і—А—Г–≥–Њ–є –∞–љ—В–Є––§–Э–Ю –њ—А–Є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ–Љ —Н—Д—Д–µ–Ї—В–µ –њ–µ—А–≤–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –Є–Ј —Н—В–Њ–є –≥—А—Г–њ–њ—Л –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, –љ–Њ –Љ–µ–љ–µ–µ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Њ —Д–∞–Ї—В–∞–Љ–Є;
• –Є–љ–≥–Є–±–Є—В–Њ—А—Л –§–Э–Ю –њ–Њ–≤—Л—И–∞—О—В –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М –Є–љ—Д–µ–Ї—Ж–Є–є.
–Т —А–∞–Љ–Ї–∞—Е –і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є –Х–≤—А–Њ–њ–µ–є—Б–Ї–Њ–є –∞–љ—В–Є—А–µ–≤–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є –ї–Є–≥–Є (European League Against Rheumatism (EULAR)) –≤ 2010 –≥. —Б–Њ–Ј–і–∞–љ—Л –љ–Њ–≤—Л–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –њ–Њ –ї–µ—З–µ–љ–Є—О –†–Р [35]. –Ю–љ–Є —В–∞–Ї –ґ–µ, –Ї–∞–Ї –Є –њ—А–Њ–≥—А–∞–Љ–Љ–∞ –Ґ2–Ґ, —Б–Њ–і–µ—А–ґ–∞—В –Њ—Б–љ–Њ–≤–љ—Л–µ –њ—А–Є–љ—Ж–Є–њ—Л –Є —Б–Њ–±—Б—В–≤–µ–љ–љ–Њ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є. –Ю—Б–љ–Њ–≤–љ—Л–µ –њ—А–Є–љ—Ж–Є–њ—Л —Б—Д–Њ—А–Љ—Г–ї–Є—А–Њ–≤–∞–љ—Л —В–∞–Ї:
• —А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–Є – —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В—Л, –Ї–Њ—В–Њ—А—Л–µ –њ–µ—А–≤–Є—З–љ–Њ –Ј–∞–љ–Є–Љ–∞—О—В—Б—П –±–Њ–ї—М–љ—Л–Љ–Є –†–Р;
• –ї–µ—З–µ–љ–Є–µ –±–Њ–ї—М–љ—Л—Е –†–Р –і–Њ–ї–ґ–љ–Њ –±—Л—В—М –љ–∞–њ—А–∞–≤–ї–µ–љ–Њ –љ–∞ –љ–∞–Є–ї—Г—З—И–Є–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –Є –±–∞–Ј–Є—А–Њ–≤–∞—В—М—Б—П –љ–∞ —Б–Њ–≤–Љ–µ—Б—В–љ–Њ–Љ —А–µ—И–µ–љ–Є–Є –≤—А–∞—З–∞ –Є –њ–∞—Ж–Є–µ–љ—В–∞;
• –†–Р – –і–Њ—А–Њ–≥–Њ–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є—Е —А–∞—Б—Е–Њ–і–Њ–≤ –Є —А–∞—Б—Е–Њ–і–Њ–≤, —Б–≤—П–Ј–∞–љ–љ—Л—Е —Б–Њ —Б–љ–Є–ґ–µ–љ–Є–µ–Љ –њ—А–Њ–Є–Ј–≤–Њ–і–Є—В–µ–ї—М–љ–Њ—Б—В–Є, —Н—В–Є –Њ–±—Б—В–Њ—П—В–µ–ї—М—Б—В–≤–∞ –і–Њ–ї–ґ–љ—Л —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—В—М—Б—П –ї–µ—З–∞—Й–Є–Љ —А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–Њ–Љ.
–†–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є EULAR –њ–Њ –ї–µ—З–µ–љ–Є—О –†–Р –≤ –Ї—А–∞—В–Ї–Њ–є —Д–Њ—А–Љ–µ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –љ–Є–ґ–µ:
1. –Ъ–∞–Ї —В–Њ–ї—М–Ї–Њ –±–Њ–ї—М–љ–Њ–Љ—Г —Г—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–µ—В—Б—П –і–Є–∞–≥–љ–Њ–Ј –†–Р, –µ–Љ—Г —Б—А–∞–Ј—Г –і–Њ–ї–ґ–љ–Њ –±—Л—В—М –љ–∞–Ј–љ–∞—З–µ–љ–Њ –ї–µ—З–µ–љ–Є–µ —Б–Є–љ—В–µ—В–Є—З–µ—Б–Ї–Є–Љ –С–Я–Т–Я.
2. –¶–µ–ї—М –ї–µ—З–µ–љ–Є—П – –Ї–∞–Ї –Љ–Њ–ґ–љ–Њ –±–Њ–ї–µ–µ –±—Л—Б—В—А–Њ–µ –і–Њ—Б—В–Є–ґ–µ–љ–Є–µ —А–µ–Љ–Є—Б—Б–Є–Є –Є–ї–Є –љ–Є–Ј–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –±–Њ–ї–µ–Ј–љ–Є —Г –Ї–∞–ґ–і–Њ–≥–Њ –њ–∞—Ж–Є–µ–љ—В–∞. –Х—Б–ї–Є —Н—В–∞ —Ж–µ–ї—М –љ–µ –і–Њ—Б—В–Є–≥–∞–µ—В—Б—П, –љ–µ–Њ–±—Е–Њ–і–Є–Љ –њ–Њ–і–±–Њ—А —В–µ—А–∞–њ–Є–Є –њ—Г—В–µ–Љ –µ–µ —З–∞—Б—В–Њ–≥–Њ –Љ–Њ–љ–Є—В–Њ—А–Є–љ–≥–∞ (–Ї–∞–ґ–і—Л–µ 1–3 –Љ–µ—Б.).
3. –Ь–µ—В–Њ—В—А–µ–Ї—Б–∞—В –і–Њ–ї–ґ–µ–љ –±—Л—В—М —З–∞—Б—В—М—О –њ–µ—А–≤–Њ–є —Б—В—А–∞—В–µ–≥–Є—З–µ—Б–Ї–Њ–є —Б—Е–µ–Љ—Л –ї–µ—З–µ–љ–Є—П —Г –±–Њ–ї—М–љ—Л—Е –∞–Ї—В–Є–≤–љ—Л–Љ –†–Р.
4. –Т —Б–ї—Г—З–∞–µ –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є–є –Ї –љ–∞–Ј–љ–∞—З–µ–љ–Є—О –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В–∞ (–Є–ї–Є –µ–≥–Њ –љ–µ–њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є) —Б–ї–µ–і—Г—О—Й–Є–µ –С–Я–Т–Я –і–Њ–ї–ґ–љ—Л –Њ–±—Б—Г–ґ–і–∞—В—М—Б—П –≤ –Ї–∞—З–µ—Б—В–≤–µ (–њ–µ—А–≤–Њ–є) —Б—В—А–∞—В–µ–≥–Є–Є –ї–µ—З–µ–љ–Є—П: —Б—Г–ї—М—Д–∞—Б–∞–ї–∞–Ј–Є–љ, –ї–µ—Д–ї—Г–љ–Њ–Љ–Є–і –Є —Б–Њ–ї–Є –Ј–Њ–ї–Њ—В–∞ (–Є–љ—К–µ–Ї—Ж–Є–Є).
5. –Ф–ї—П –±–Њ–ї—М–љ—Л—Е, —А–∞–љ–µ–µ –љ–µ –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –С–Я–Т–Я, —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є—П, –∞ –љ–µ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–∞—П —В–µ—А–∞–њ–Є—П —Б–Є–љ—В–µ—В–Є—З–µ—Б–Ї–Є–Љ–Є –С–Я–Т–Я.
6. –У–Ъ –Љ–Њ–≥—Г—В –±—Л—В—М –њ–Њ–ї–µ–Ј–љ—Л –≤ –Ї–∞—З–µ—Б—В–≤–µ –њ–µ—А–≤–Њ–љ–∞—З–∞–ї—М–љ–Њ–≥–Њ –Љ–µ—В–Њ–і–∞ —В–µ—А–∞–њ–Є–Є (–Ї—А–∞—В–Ї–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–≥–Њ) –≤ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є —Б —Б–Є–љ—В–µ—В–Є—З–µ—Б–Ї–Є–Љ –С–Я–Т–Я.
7. –Х—Б–ї–Є –њ–Њ—Б–ї–µ –њ–µ—А–≤–Њ–љ–∞—З–∞–ї—М–љ–Њ–≥–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –С–Я–Т–Я —Ж–µ–ї—М —В–µ—А–∞–њ–Є–Є –љ–µ –і–Њ—Б—В–Є–≥–љ—Г—В–∞, —В–Њ –њ—А–Є –љ–∞–ї–Є—З–Є–Є —Д–∞–Ї—В–Њ—А–Њ–≤ –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–≥–Њ –њ—А–Њ–≥–љ–Њ–Ј–∞ (–њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–µ —В–µ—Б—В—Л –љ–∞ —А–µ–≤–Љ–∞—В–Њ–Є–і–љ—Л–є —Д–∞–Ї—В–Њ—А –Є –∞–љ—В–Є—Ж–Є—В—А—Г–ї–ї–Є–љ–Њ–≤—Л–µ –∞–љ—В–Є—В–µ–ї–∞, —А–∞–љ–љ–µ–µ –њ–Њ—П–≤–ї–µ–љ–Є–µ —Н—А–Њ–Ј–Є–є, –±—Л—Б—В—А–Њ–µ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–µ, –≤—Л—Б–Њ–Ї–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –±–Њ–ї–µ–Ј–љ–Є) –і–Њ–ї–ґ–љ–Њ –±—Л—В—М –Њ–±—Б—Г–ґ–і–µ–љ–Њ –і–Њ–±–∞–≤–ї–µ–љ–Є–µ –У–Ш–С–Я, –∞ –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є —Д–∞–Ї—В–Њ—А–Њ–≤ –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–≥–Њ –њ—А–Њ–≥–љ–Њ–Ј–∞ – –њ–µ—А–µ–Ї–ї—О—З–µ–љ–Є–µ –љ–∞ –і—А—Г–≥–Њ–є —Б–Є–љ—В–µ—В–Є—З–µ—Б–Ї–Є–є –С–Я–Т–Я.
8. –С–Њ–ї—М–љ—Л–Љ, –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ –Њ—В–≤–µ—З–∞—О—Й–Є–Љ –љ–∞ –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В –Є/–Є–ї–Є –і—А—Г–≥–Є–µ —Б–Є–љ—В–µ—В–Є—З–µ—Б–Ї–Є–µ –С–Я–Т–Я, –і–Њ–ї–ґ–љ—Л –±—Л—В—М –љ–∞–Ј–љ–∞—З–µ–љ—Л –У–Ш–С–Я. –Ґ–µ–Ї—Г—Й–∞—П –њ—А–∞–Ї—В–Є–Ї–∞ —Б–Њ—Б—В–Њ–Є—В –≤ –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –Є–љ–≥–Є–±–Є—В–Њ—А–∞ –§–Э–Ю–α, –Ї–Њ—В–Њ—А—Л–є –і–Њ–ї–ґ–µ–љ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞—В—М—Б—П —Б –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В–Њ–Љ.
9. –Я—А–Є –љ–µ—Г–і–∞—З–µ (–љ–µ—Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є–ї–Є –љ–µ–њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є) —В–µ—А–∞–њ–Є–Є –њ–µ—А–≤—Л–Љ –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–Љ –§–Э–Ю –њ–∞—Ж–Є–µ–љ—В—Г –і–Њ–ї–ґ–µ–љ –±—Л—В—М –љ–∞–Ј–љ–∞—З–µ–љ –≤—В–Њ—А–Њ–є –Є–љ–≥–Є–±–Є—В–Њ—А –§–Э–Ю, –∞–±–∞—В–∞—Ж–µ–њ—В, —А–Є—В—Г–Ї—Б–Є–Љ–∞–± –Є–ї–Є —В–Њ—Ж–Є–ї–Є–Ј—Г–Љ–∞–±.
10. –Я—А–Є —А–µ—Д—А–∞–Ї—В–µ—А–љ–Њ–Љ —В—П–ґ–µ–ї–Њ–Љ –†–Р –ї–Є–±–Њ –њ—А–Є –љ–∞–ї–Є—З–Є–Є –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є–є –Ї –У–Ш–С–Я –Є–ї–Є —Г–Ї–∞–Ј–∞–љ–љ—Л–Љ —А–∞–љ–µ–µ —Б–Є–љ—В–µ—В–Є—З–µ—Б–Ї–Є–Љ –С–Я–Т–Я –Љ–Њ–ґ–µ—В –Њ–±—Б—Г–ґ–і–∞—В—М—Б—П –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ —Б–ї–µ–і—Г—О—Й–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –≤ –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є–Є –Є–ї–Є –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є —Б –≤—Л—И–µ—Г–Ї–∞–Ј–∞–љ–љ—Л–Љ–Є —Б—А–µ–і—Б—В–≤–∞–Љ–Є: –∞–Ј–∞—В–Є–Њ–њ—А–Є–љ, —Ж–Є–Ї–ї–Њ—Б–њ–Њ—А–Є–љ –Р, —Ж–Є–Ї–ї–Њ—Д–Њ—Б—Д–∞–Љ–Є–і.
11. –°—В—А–∞—В–µ–≥–Є–Є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –і–Њ–ї–ґ–љ—Л –њ—А–Є–Љ–µ–љ—П—В—М—Б—П —Г –Ї–∞–ґ–і–Њ–≥–Њ –њ–∞—Ж–Є–µ–љ—В–∞, –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М —Г –±–Њ–ї—М–љ—Л—Е —Б –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–Љ–Є –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є.
12. –Х—Б–ї–Є —Г –±–Њ–ї—М–љ–Њ–≥–Њ —Б—В–Њ–є–Ї–∞—П —А–µ–Љ–Є—Б—Б–Є—П, —В–Њ –і–Њ–Ј–∞ –У–Ъ –і–Њ–ї–ґ–љ–∞ –±—Л—В—М —Б–љ–Є–ґ–µ–љ–∞, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –Њ–±—Б—Г–ґ–і–µ–љ–Є–µ —Б–љ–Є–ґ–µ–љ–Є—П –і–Њ–Ј—Л –У–Ш–С–Я, –Њ—Б–Њ–±–µ–љ–љ–Њ –µ—Б–ї–Є —Н—В–∞ —В–µ—А–∞–њ–Є—П –Ї–Њ–Љ–±–Є–љ–Є—А—Г–µ—В—Б—П —Б —Б–Є–љ—В–µ—В–Є—З–µ—Б–Ї–Є–Љ –С–Я–Т–Я.
13. –Т —Б–ї—Г—З–∞–µ –і–ї–Є—В–µ–ї—М–љ–Њ–є —Г—Б—В–Њ–є—З–Є–≤–Њ–є —А–µ–Љ–Є—Б—Б–Є–Є –Љ–Њ–ґ–µ—В –±—Л—В—М –Њ–±—Б—Г–ґ–і–µ–љ–Њ –Њ—Б—В–Њ—А–Њ–ґ–љ–Њ–µ —В–Є—В—А–Њ–≤–∞–љ–Є–µ –і–Њ–Ј—Л –С–Я–Т–Я –Ї–∞–Ї –Њ–±—Й–µ–µ —А–µ—И–µ–љ–Є–µ –≤—А–∞—З–∞ –Є –њ–∞—Ж–Є–µ–љ—В–∞.
14. –£ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Є–Љ–µ—О—Й–Є—Е —Д–∞–Ї—В–Њ—А—Л –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–≥–Њ –њ—А–Њ–≥–љ–Њ–Ј–∞ –Є —А–∞–љ–µ–µ –љ–µ –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –С–Я–Т–Я, –Љ–Њ–ґ–µ—В –±—Л—В—М –Њ–±—Б—Г–ґ–і–µ–љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В–∞ –≤ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є —Б –У–Ш–С–Я (–≤ –Ї–∞—З–µ—Б—В–≤–µ –њ–µ—А–≤–Њ–є —Б—Е–µ–Љ—Л –ї–µ—З–µ–љ–Є—П).
15. –Я—А–Є –њ–Њ–і–±–Њ—А–µ —В–µ—А–∞–њ–Є–Є, –Ї—А–Њ–Љ–µ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –±–Њ–ї–µ–Ј–љ–Є, –і–Њ–ї–ґ–љ—Л —Г—З–Є—В—Л–≤–∞—В—М—Б—П —В–∞–Ї–Є–µ —Д–∞–Ї—В–Њ—А—Л, –Ї–∞–Ї –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–µ —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є, —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є —Б–Њ–Њ–±—А–∞–ґ–µ–љ–Є—П –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –ї–µ—З–µ–љ–Є—П.
–Т –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П—Е EULAR –њ–Њ –ї–µ—З–µ–љ–Є—О –†–Р –і–µ–ї–∞–µ—В—Б—П –∞–Ї—Ж–µ–љ—В –љ–∞ –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ —А–∞–љ–љ–µ–µ –љ–∞—З–∞–ї–Њ —В–µ—А–∞–њ–Є–Є —Б–Є–ї—М–љ–Њ–і–µ–є—Б—В–≤—Г—О—Й–Є–Љ–Є –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ—Л–Љ–Є —Б—А–µ–і—Б—В–≤–∞–Љ–Є, —В–∞–Ї–Є–Љ–Є –Ї–∞–Ї –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В –Є –У–Ш–С–Я. –Я—А–Є —Н—В–Њ–Љ –і–ї—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Є–Љ–µ—О—Й–Є—Е —Б–µ—А—М–µ–Ј–љ—Л–є –њ—А–Њ–≥–љ–Њ–Ј, –њ—А–Є–Ј–љ–∞–µ—В—Б—П –≤–Њ–Ј–Љ–Њ–ґ–љ—Л–Љ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В–∞ –Є –У–Ш–С–Я –≤ –Ї–∞—З–µ—Б—В–≤–µ –њ–µ—А–≤–Њ–є —Б—Е–µ–Љ—Л –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є.
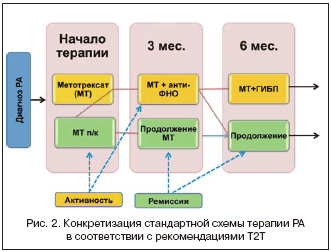
–Ф–ї—П –њ—А–∞–Ї—В–Є–Ї–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–∞ –Ї–Њ–љ–Ї—А–µ—В–Є–Ј–∞—Ж–Є—П –∞–ї–≥–Њ—А–Є—В–Љ–∞ –Ґ2–Ґ. –° —Г—З–µ—В–Њ–Љ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є EULAR –Љ–Њ–ґ–µ—В –±—Л—В—М –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–∞ –њ—А–Є–љ—Ж–Є–њ–Є–∞–ї—М–љ–∞—П —Б—Е–µ–Љ–∞ (—А–Є—Б. 2). –Ы–µ—З–µ–љ–Є–µ –і–Њ–ї–ґ–љ–Њ –љ–∞—З–Є–љ–∞—В—М—Б—П —Б –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В–∞, –Њ–њ—В–Є–Љ–∞–ї—М–љ–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –µ–≥–Њ —Д–Њ—А–Љ—Л –і–ї—П –њ–Њ–і–Ї–Њ–ґ–љ—Л—Е –Є–љ—К–µ–Ї—Ж–Є–є, –Ї–Њ—В–Њ—А–∞—П –Љ–Њ–ґ–µ—В –±—Л—В—М –±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–є –Є —Е–Њ—А–Њ—И–Њ –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ–є –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –њ–µ—А–Њ—А–∞–ї—М–љ—Л–Љ–Є —Д–Њ—А–Љ–∞–Љ–Є. –Я—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –±–Њ–ї—М–љ–Њ–є –і–Њ–ї–ґ–µ–љ –њ–µ—А–µ–≤–Њ–і–Є—В—М—Б—П –љ–∞ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є—О –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В–∞ –Є –У–Ш–С–Я. –Т —Б–ї—Г—З–∞–µ –і–Њ—Б—В–Є–ґ–µ–љ–Є—П —Г—Б–њ–µ—Е–∞ —Б–Њ—Е—А–∞–љ—П–µ—В—Б—П –њ–Њ—Б–ї–µ–і–љ—П—П —Б—Е–µ–Љ–∞ –ї–µ—З–µ–љ–Є—П, –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –і–Њ—Б—В–Є–ґ–µ–љ–Є—П —Ж–µ–ї–Є —В–µ—А–∞–њ–Є—П –≤–љ–Њ–≤—М –њ–µ—А–µ—Б–Љ–∞—В—А–Є–≤–∞–µ—В—Б—П –µ–ґ–µ–Ї–≤–∞—А—В–∞–ї—М–љ–Њ.
–Ь–µ–і–Є–Ї–Њ–—Б–Њ—Ж–Є–∞–ї—М–љ—Л–µ –њ–Њ—Б–ї–µ–і—Б—В–≤–Є—П –≤–љ–µ–і—А–µ–љ–Є—П —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є —Б—В—А–∞—В–µ–≥–Є–Є –ї–µ—З–µ–љ–Є—П –†–Р
–Т —Б—В—А–∞–љ–∞—Е, –≥–і–µ —А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П –њ–Њ–Љ–Њ—Й—М –љ–∞—Б–µ–ї–µ–љ–Є—О –і–Њ—Б—В–∞—В–Њ—З–љ–Њ —А–∞–Ј–≤–Є—В–∞, –Ї –љ–∞—Б—В–Њ—П—Й–µ–Љ—Г –≤—А–µ–Љ–µ–љ–Є –њ–Њ–ї—Г—З–µ–љ—Л —Г–±–µ–і–Є—В–µ–ї—М–љ—Л–µ –і–∞–љ–љ—Л–µ –Њ –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л—Е –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л—Е —Б–і–≤–Є–≥–∞—Е –≤ –њ–ї–∞–љ–µ —Б–љ–Є–ґ–µ–љ–Є—П –±—А–µ–Љ–µ–љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –і–ї—П –Њ–±—Й–µ—Б—В–≤–∞. –Ю–і–љ–Є–Љ –Є–Ј –≤–∞–ґ–љ–µ–є—И–Є—Е –њ–Њ—Б–ї–µ–і—Б—В–≤–Є–є –≤–љ–µ–і—А–µ–љ–Є—П —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є —Б—В—А–∞—В–µ–≥–Є–Є –∞–≥—А–µ—Б—Б–Є–≤–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –†–Р —Б—В–∞–ї–Њ —Б–љ–Є–ґ–µ–љ–Є–µ —Б—В–Њ–є–Ї–Њ–є –љ–µ—В—А—Г–і–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤.
–Ґ–∞–Ї, –њ–Њ –і–∞–љ–љ—Л–Љ –®–≤–µ–і—Б–Ї–Њ–≥–Њ –љ–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ —А–µ–≥–Є—Б—В—А–∞ —Б–Њ—Ж–Є–∞–ї—М–љ–Њ–≥–Њ —Б—В—А–∞—Е–Њ–≤–∞–љ–Є—П (Swedish National Social Insurance Register) [36], –≤ 1990–—Е –≥–≥. –†–Р –±—Л–ї –њ—А–Є—З–Є–љ–Њ–є –њ–Њ—З—В–Є 2% –≤—Б–µ—Е —Б–ї—Г—З–∞–µ–≤ —Б—В–Њ–є–Ї–Њ–є –љ–µ—В—А—Г–і–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є, —В—А–µ–±–Њ–≤–∞–≤—И–µ–є –≤—Л–њ–ї–∞—В—Л –њ–µ–љ—Б–Є–Є. –≠—В–Њ—В –њ—А–Њ—Ж–µ–љ—В —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ (–і–Њ 1,5%) —Б–љ–Є–Ј–Є–ї—Б—П —Г–ґ–µ –Ї 2000 –≥., –∞ –Ї 2009 –≥. —Г–Љ–µ–љ—М—И–Є–ї—Б—П –≤–і–≤–Њ–µ (1%). –Т –§–Є–љ–ї—П–љ–і–Є–Є [37] –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М —Б–љ–Є–ґ–µ–љ–Є–µ –Є–љ–≤–∞–ї–Є–і–Є–Ј–∞—Ж–Є–Є –±–Њ–ї—М–љ—Л—Е –†–Р —Б –њ–Њ—В–µ—А–µ–є —В—А—Г–і–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –≤ –њ–µ—А–≤—Л–µ 2 –≥–Њ–і–∞ –Њ—В –љ–∞—З–∞–ї–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —Б 8,9% –≤ 2000 –≥. –і–Њ 4,8% –≤ 2007 –≥. –Т —Б–Њ–Њ–±—Й–µ–љ–Є–Є –Є–Ј –°–®–Р [38] –Њ—В–Љ–µ—З–µ–љ–Њ, —З—В–Њ —Б–љ–Є–ґ–µ–љ–Є–µ —А–Є—Б–Ї–∞ –љ–µ—В—А—Г–і–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М —Г–ґ–µ –њ—А–Є —Б—А–∞–≤–љ–µ–љ–Є–Є –≥—А—Г–њ–њ –±–Њ–ї—М–љ—Л—Е –†–Р, –≤–Ј—П—В—Л—Е –њ–Њ–і –љ–∞–±–ї—О–і–µ–љ–Є–µ –≤ –љ–∞—З–∞–ї–µ –Є –≤ –Ї–Њ–љ—Ж–µ 1990–—Е –≥–≥.
–Т —В–Њ –ґ–µ –≤—А–µ–Љ—П, –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ —Е–Њ—А–Њ—И–Є–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –≤ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –≤ –љ–µ–Ї–Њ—В–Њ—А—Л—Е –Ї–Њ–≥–Њ—А—В–∞—Е –±–Њ–ї—М–љ—Л—Е –†–Р, –љ–∞–њ—А–Є–Љ–µ—А, –њ—А–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–Є –∞–і–∞–ї–Є–Љ—Г–Љ–∞–±–∞ [39,40], –і—А—Г–≥–Є–µ –Ї–Њ–≥–Њ—А—В–љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П [41], –∞ —В–∞–Ї–ґ–µ –Љ–µ—В–∞–∞–љ–∞–ї–Є–Ј—Л [42] –њ–Њ–Ї–∞–Ј—Л–≤–∞—О—В, —З—В–Њ —Б–∞–Љ–Њ –њ–Њ —Б–µ–±–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –У–Ш–С–Я –љ–µ –і–∞–µ—В —Б—В–Њ–ї—М –≤—Л—А–∞–ґ–µ–љ–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –Є–љ–≤–∞–ї–Є–і–Є–Ј–∞—Ж–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Є–Љ–µ–љ–љ–Њ –љ–Њ–≤–∞—П —Б—В—А–∞—В–µ–≥–Є—П –ї–µ—З–µ–љ–Є—П –†–Р –њ–Њ—Б–ї—Г–ґ–Є–ї–∞ –њ—А–Є—З–Є–љ–Њ–є –і–ї—П —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ–≥–Њ —Б–љ–Є–ґ–µ–љ–Є—П —Б—В–Њ–є–Ї–Њ–є –љ–µ—В—А—Г–і–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є.
–Х—Й–µ –Њ–і–љ–Є–Љ –≤–∞–ґ–љ—Л–Љ –њ–Њ—Б–ї–µ–і—Б—В–≤–Є–µ–Љ –Є–Ј–Љ–µ–љ–µ–љ–Є—П —Б—В—А–∞—В–µ–≥–Є–Є –ї–µ—З–µ–љ–Є—П –†–Р —П–≤–ї—П–µ—В—Б—П —Б–љ–Є–ґ–µ–љ–Є–µ –њ–Њ—В—А–µ–±–љ–Њ—Б—В–Є –≤ –Ї—А—Г–њ–љ—Л—Е –Њ—А—В–Њ–њ–µ–і–Њ–—Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Є—Е –Њ–њ–µ—А–∞—Ж–Є—П—Е, —В–∞–Ї–Є—Е –Ї–∞–Ї —Н–љ–і–Њ–њ—А–Њ—В–µ–Ј–Є—А–Њ–≤–∞–љ–Є–µ —Б—Г—Б—В–∞–≤–Њ–≤ [43]. –ѓ—А–Ї–Є–Љ –њ—А–Є–Љ–µ—А–Њ–Љ –Љ–Њ–≥—Г—В —Б–ї—Г–ґ–Є—В—М —Б–Њ–Њ–±—Й–µ–љ–Є—П –Є–Ј —Б–Ї–∞–љ–і–Є–љ–∞–≤—Б–Ї–Є—Е —Б—В—А–∞–љ. –Ґ–∞–Ї, —Б–Њ–≥–ї–∞—Б–љ–Њ –і–∞–љ–љ—Л–Љ —И–≤–µ–і—Б–Ї–Є—Е —А–µ–≥–Є—Б—В—А–Њ–≤ [44], –Ј–∞ –њ–µ—А–Є–Њ–і —Б 1998 –њ–Њ 2006 –≥. —З–∞—Б—В–Њ—В–∞ –њ—А–Њ–≤–µ–і–µ–љ–Є—П —В–Њ—В–∞–ї—М–љ–Њ–≥–Њ —Н–љ–і–Њ–њ—А–Њ—В–µ–Ј–Є—А–Њ–≤–∞–љ–Є—П –±–µ–і—А–∞ —Г –±–Њ–ї—М–љ—Л—Е –†–Р —Б–љ–Є–Ј–Є–ї–∞—Б—М —В–∞–Ї–ґ–µ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –≤–і–≤–Њ–µ (—Б 12,6 –і–Њ 6,6 –љ–∞ 1000 –њ–∞—Ж–Є–µ–љ—В–Њ–≤). –°–њ—А–∞–≤–µ–і–ї–Є–≤–Њ—Б—В–Є —А–∞–і–Є –љ–∞–і–Њ –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ —В–∞–Ї–Њ–є –Ј–∞–Ї–Њ–љ–Њ–Љ–µ—А–љ–Њ—Б—В–Є –љ–µ –±—Л–ї–Њ –≤—Л—П–≤–ї–µ–љ–Њ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є —В–Њ—В–∞–ї—М–љ–Њ–є –∞—А—В—А–Њ–њ–ї–∞—Б—В–Є–Ї–Є –Ї–Њ–ї–µ–љ–љ–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞. –Я–Њ–і–Њ–±–љ—Л–µ —Б–Њ–Њ–±—Й–µ–љ–Є—П –Њ —Б–љ–Є–ґ–µ–љ–Є–Є –њ–Њ—В—А–µ–±–љ–Њ—Б—В–Є –≤ –Њ—А—В–Њ–њ–µ–і–Є—З–µ—Б–Ї–Њ–є —Е–Є—А—Г—А–≥–Є–Є –њ—А–Є –†–Р –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї—П–Љ–Є —А–∞–Ј–ї–Є—З–љ—Л—Е —Б—В—А–∞–љ —Б —А–∞–Ј–љ—Л–Љ–Є —Г—А–Њ–≤–љ—П–Љ–Є —Д–Є–љ–∞–љ—Б–Є—А–Њ–≤–∞–љ–Є—П –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й–Є, —В–∞–Ї–Є—Е –Ї–∞–Ї –°–®–Р [45], –ѓ–њ–Њ–љ–Є—П [46] –Є –С—А–∞–Ј–Є–ї–Є—П [47]. –Ю–±—А–∞—Й–∞–µ—В –љ–∞ —Б–µ–±—П –≤–љ–Є–Љ–∞–љ–Є–µ —В–Њ, —З—В–Њ —Н—В–∞ —В–µ–љ–і–µ–љ—Ж–Є—П –љ–∞–Љ–µ—В–Є–ї–∞—Б—М —Г–ґ–µ –Ї –љ–∞—З–∞–ї—Г 2000–—Е –≥–≥., –≤ «–і–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї—Г—О» —Н—А—Г —В–µ—А–∞–њ–Є–Є –†–Р (—Н—В–Њ –≥–Њ–≤–Њ—А–Є—В –Њ —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ–Љ –Ј–љ–∞—З–µ–љ–Є–Є –Ї–Њ–љ—Ж–µ–њ—Ж–Є–Є —А–∞–љ–љ–µ–є –∞–≥—А–µ—Б—Б–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –Љ–µ—В–Њ—В—А–µ–Ї—Б–∞—В–∞ –Є –і—А—Г–≥–Є—Е –∞–Ї—В–Є–≤–љ—Л—Е –С–Я–Т–Я), –Є –њ—А–Њ–і–Њ–ї–ґ–Є–ї–∞ —А–∞–Ј–≤–Є–≤–∞—В—М—Б—П —Б —И–Є—А–Њ–Ї–Є–Љ –≤–љ–µ–і—А–µ–љ–Є–µ–Љ –У–Ш–С–Я.
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ
–° —А–Њ—Б—В–Њ–Љ —З–Є—Б–ї–∞ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –і–ї—П –ї–µ—З–µ–љ–Є—П –†–Р –≤—А–∞—З–Є –Є –њ–∞—Ж–Є–µ–љ—В—Л —Б—В–∞–ї–Ї–Є–≤–∞—О—В—Б—П —Б –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М—О –њ—А–Є–љ—П—В–Є—П —В—А—Г–і–љ—Л—Е —А–µ—И–µ–љ–Є–є, –Ї–∞—Б–∞—О—Й–Є—Е—Б—П –Є–љ–Є—Ж–Є–Є—А–Њ–≤–∞–љ–Є—П –Є –њ—А–µ–Ї—А–∞—Й–µ–љ–Є—П —А–∞–Ј–љ—Л—Е –≤–Є–і–Њ–≤ –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–є —В–µ—А–∞–њ–Є–Є. –Ь–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–і—В–≤–µ—А–ґ–і–∞—О—В –≤–∞–ґ–љ–Њ—Б—В—М –≤—Л–±–Њ—А–∞ –њ—А–∞–≤–Є–ї—М–љ–Њ–є —Б—В—А–∞—В–µ–≥–Є–Є –≤–µ–і–µ–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–∞, –Ї–Њ—В–Њ—А–∞—П –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –љ–∞–Є–±–Њ–ї–µ–µ –Ї–Њ–љ—Ж–µ–љ—В—А–Є—А–Њ–≤–∞–љ–љ–Њ –≤—Л—А–∞–ґ–µ–љ–∞ –≤ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П—Е –Ґ2–Ґ. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –≤–Ї–ї—О—З–µ–љ–Є–µ —Н—В–Њ–є —Б—В—А–∞—В–µ–≥–Є–Є –≤ —А—Г—В–Є–љ–љ—Г—О –Ї–ї–Є–љ–Є—З–µ—Б–Ї—Г—О –њ—А–∞–Ї—В–Є–Ї—Г —Б —Ж–µ–ї—М—О –Њ–њ—В–Є–Љ–Є–Ј–∞—Ж–Є–Є —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ –ї–µ—З–µ–љ–Є—П –Є —Б–љ–Є–ґ–µ–љ–Є—П —Г—Й–µ—А–±–∞, –Ї–Њ—В–Њ—А—Л–є –†–Р –љ–∞–љ–Њ—Б–Є—В –Њ–±—Й–µ—Б—В–≤—Г.
![–†–Є—Б. 1. –Р–ї–≥–Њ—А–Є—В–Љ —Ж–µ–ї–µ–љ–∞–њ—А–∞–≤–ї–µ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –†–Р –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б–Њ —Б—В—А–∞—В–µ–≥–Є–µ–є ¬ЂTreat to target¬ї [30]](/data/articles/Image/t20/n30/1504-2.gif)
–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є. –†–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–Є—П. / –Я–Њ–і —А–µ–і. –Х.–Ы. –Э–∞—Б–Њ–љ–Њ–≤–∞. –Ь.: –У–≠–Ю–Ґ–Р–†––Ь–µ–і–Є–∞, 2010.
2. –†–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–Є—П: –љ–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–µ —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ. / –Я–Њ–і —А–µ–і. –Х.–Ы. –Э–∞—Б–Њ–љ–Њ–≤–∞ –Ь.: –У–≠–Ю–Ґ–Р–†––Ь–µ–і–Є–∞, 2008. 720 —Б.
3. –Э–∞—Б–Њ–љ–Њ–≤ –Х.–Ы. –†–µ–≤–Љ–∞—В–Њ–Є–і–љ—Л–є –∞—А—В—А–Є—В –Ї–∞–Ї –Њ–±—Й–µ–Љ–µ–і–Є—Ж–Є–љ—Б–Ї–∞—П –њ—А–Њ–±–ї–µ–Љ–∞ // –Ґ–µ—А. –∞—А—Е–Є–≤. 2004. вДЦ 5. –°. 5–7.
4. Mease P.J. Improving the routine management of rheumatoid arthritis: the value of tight control // J. Rheumatol. 2010. Vol. 3. –†. 1570–1578.
5. Agarwal S.K. Core Management Principles in Rheumatoid Arthritis to Help Guide Managed Care Professionals // Journal of Managed Care Pharmacy. 2011. Vol. 17. –†. 3–9.
6. –Э–∞—Б–Њ–љ–Њ–≤ –Х.–Ы. –Я–Њ—З–µ–Љ—Г –љ–µ–Њ–±—Е–Њ–і–Є–Љ–∞ —А–∞–љ–љ—П—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Є –ї–µ—З–µ–љ–Є–µ —А–µ–≤–Љ–∞—В–Њ–Є–і–љ–Њ–≥–Њ –∞—А—В—А–Є—В–∞? // –†–Ь–Ц. 2002. –Ґ. 10. вДЦ 22. –°. 1009–1010.
7. Emery P. Therapeutic approaches for early rheumatoid arthritis. How e–∞rly? How aggresive? // Br. J. Rheumatol. 1995. Vol. 34. –†. 87–90.
8. –Ъ–∞—А–∞—В–µ–µ–≤ –Ф.–Х., –Ш–≤–∞–љ–Њ–≤–∞ –Ь.–Ь., –С–∞–ї–∞–±–∞–љ–Њ–≤–∞ –†.–Ь., –Р–Ї–Є–Љ–Њ–≤–∞ –Ґ.–§. –Р–љ–∞–ї–Є–Ј –ї–µ—В–∞–ї—М–љ—Л—Е –Є—Б—Е–Њ–і–Њ–≤ —А–µ–≤–Љ–∞—В–Њ–Є–і–љ–Њ–≥–Њ –∞—А—В—А–Є—В–∞ –њ—А–Є –і–ї–Є—В–µ–ї—М–љ–Њ–Љ –љ–∞–±–ї—О–і–µ–љ–Є–Є // –†–Њ—Б—Б–є—Б–Ї–∞—П —А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–Є—П 1998. вДЦ 1. –°. 17–28.
9. Emery P., Breedveld F.C., Dougados M. et al. Early referral recommendation for newly diagnosed rheumatoid arthritis: evidence based development of a clinical guide // Ann. Rheum. Dis. 2002. Vol. 61. –†. 290–297.
10. –Э–∞—Б–Њ–љ–Њ–≤ –Х.–Ы. –§–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є—П —А–µ–≤–Љ–∞—В–Њ–Є–і–љ–Њ–≥–Њ –∞—А—В—А–Є—В–∞ —Б –њ–Њ–Ј–Є—Ж–Є–є –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Л: –љ–Њ–≤—Л–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є // –†–Ь–Ц. 2002. –Ґ. 10. вДЦ 6. –°. 294–302.
11. –Ъ–∞—А–∞—В–µ–µ–≤ –Ф.–Х. –†–µ—В—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ–∞—П –Њ—Ж–µ–љ–Ї–∞ –Љ–љ–Њ–≥–Њ–ї–µ—В–љ–µ–є –±–∞–Ј–Є—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Г –±–Њ–ї—М–љ—Л—Е —А–µ–≤–Љ–∞—В–Њ–Є–і–љ—Л–Љ –∞—А—В—А–Є—В–Њ–Љ // –Э–∞—Г—З–љ–Њ––њ—А–∞–Ї—В–Є—З–µ—Б–Ї–∞—П —А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–Є—П. 2003. вДЦ 3. –°. 32–36.
12. –Ъ–∞—А–∞—В–µ–µ–≤ –Ф.–Х. –Ю—Б–љ–Њ–≤–љ—Л–µ —В–µ–љ–і–µ–љ—Ж–Є–Є –Є –≤–∞—А–Є–∞–±–µ–ї—М–љ–Њ—Б—В—М —Н–≤–Њ–ї—О—Ж–Є–Є —А–µ–≤–Љ–∞—В–Њ–Є–і–љ–Њ–≥–Њ –∞—А—В—А–Є—В–∞: —А–µ–Ј—Г–ї—М—В–∞—В—Л –Љ–љ–Њ–≥–Њ–ї–µ—В–љ–µ–≥–Њ –љ–∞–±–ї—О–і–µ–љ–Є—П // –Э–∞—Г—З–љ–Њ––њ—А–∞–Ї—В–Є—З–µ—Б–Ї–∞—П —А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–Є—П. 2004. вДЦ 1. –°. 8–14.
13. –Э–∞—Б–Њ–љ–Њ–≤ –Х.–Ы., –Ъ–∞—А–∞—В–µ–µ–≤ –Ф.–Х., –І–Є—З–∞—Б–Њ–≤–∞ –Э.–Т., –І–µ–Љ–µ—А–Є—Б –Э.–Р. –°–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ —Б—В–∞–љ–і–∞—А—В—Л —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є–Є —А–µ–≤–Љ–∞—В–Њ–Є–і–љ–Њ–≥–Њ –∞—А—В—А–Є—В–∞ // –Ъ–ї–Є–љ. —Д–∞—А–Љ–∞–Ї–Њ–ї. —В–µ—А–∞–њ–Є—П. 2005. вДЦ 1. –°. 72–75.
14. –Ъ–∞—А–∞—В–µ–µ–≤ –Ф.–Х., –Ы—Г—З–Є—Е–Є–љ–∞ –Х.–Ы., –Ґ–Њ–≥–Є–Ј–±–∞–µ–≤ –У. –°–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –њ—А–Є–љ—Ж–Є–њ—Л –≤–µ–і–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е —А–∞–љ–љ–Є–Љ –∞—А—В—А–Є—В–Њ–Љ // –†–Ь–Ц. 2008. –Ґ. 16. вДЦ 24. –°. 1610–1615.
15. Smolen J.S., Aletaha D., Machold K.P. Therapeutic strategies in early rheumatoid arthritis. Best Pract. Res // Clin. Rheumatol. 2005. Vol. 19. –†. 163–177.
16. –Ъ–∞—А–∞—В–µ–µ–≤ –Ф.–Х. –Э–Є–Ј–Ї–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Є —А–µ–Љ–Є—Б—Б–Є—П –њ—А–Є —А–µ–≤–Љ–∞—В–Њ–Є–і–љ–Њ–Љ –∞—А—В—А–Є—В–µ: –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ, –Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Є –Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –∞—Б–њ–µ–Ї—В—Л // –Э–∞—Г—З–љ–Њ––њ—А–∞–Ї—В–Є—З–µ—Б–Ї–∞—П —А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–Є—П. 2009. вДЦ 5. –°. 4–12.
17. Knevel R., Schoels M., Huizinga T. et al. Current evidence of a strategic approach to the management of rheumatoid arthritis with the disease modifying anti–rheumatic drugs: a systematic literature review informing the EULAR recommendations for the management of rheumatoid arthritis // Ann. Rheum. Dis. 2010. Vol. 69. –†. 987–994.
18. Weinblatt M.E., Coblyn J.S., Fox D.A. et al. Efficacy of low–dose methotrexate in rheumatoid arthritis // N Engl J Med. 1985. Vol. 312. –†. 818–822.
19. Williams H.J., Willkens R.F., Samuelson C.O. Jr. et al. Comparison of low– dose oral pulse methotrexate and placebo in the treatment of rheumatoid arthritis. A controlled clinical trial // Arthritis Rheum. 1985. Vol. 28. –†. 721–730.
20. Cohen S., Cannon G.W., Schiff M. et al. Two–year, blinded, random– ized, controlled trial of treatment of active rheumatoid arthritis with leflunomide compared with methotrexate. Utilization of leflunomide in the Treatment of Rheumatoid Arthritis Trial Investigator Group // Arthritis Rheum. 2001. Vol. 44. –†. 1984–1992.
21. Smolen J.S., Kalden J.R., Scott D.L. et al. Efficacy and safety of leflunomide compared with placebo and sulphasalazine in active rheumatoid arthritis: a double–blind, randomised, multicentre trial. European Leflunomide Study Group // Lancet. 1999. Vol. 353 (9149).–†. 259–266.
22. Sharp J.T., Strand V., Leung H., Hurley F., Loew–Friedrich I. Treatment with leflunomide slows radiographic progression of rheumatoid arthritis: results from three randomized controlled trials of leflunomide in patients with active rheumatoid arthritis. Leflunomide Rheumatoid Arthritis Investigators Group // Arthritis Rheum. 2000. Vol. 43. –†. 495–505.
23. Furst D.E., Keystone E.C., Braun J. et al. Updated consensus statement on biological agents for the treatment of rheumatic diseases, 2011 // Ann Rheum Dis. 2012. Vol. 71. Suppl 2. –†. 2–45.
24. Mottonen T., Hannonen P., Leirisalo–Repo M. et al. Comparison of com– bination therapy with single–drug therapy in early rheumatoid arthritis: a randomised trial. FIN–RACo trial group // Lancet. 1999. Vol. 353 (9164). –†. 1568–1573.
25. Korpela M., Laasonen L., Hannonen P. et al. Retardation of joint damage in patients with early rheumatoid arthritis by initial aggressive treatment with disease–modifying antirheumatic drugs: five–year experience from the FIN–RACo study // Arthritis Rheum. 2004. Vol. 50. –†. 2072–2081.
26. Finckh A., Liang M.H., van Herckenrode C.M., de Pablo P. Long–term impact of early treatment on radiographic progression in rheumatoid arthri– tis: A meta–analysis // Arthritis Rheum. 2006. Vol. 55. –†. 864–872.
27. Goekoop–Ruiterman Y.P., de Vries–Bouwstra J.K., Allaart C.F. et al. Clinical and radiographic outcomes of four different treatment strategies in patients with early rheumatoid arthritis (the BeSt study): a randomized, controlled trial // Arthritis Rheum. 2005. Vol. 52. –†. 3381–3390.
28. Grigor C., Capell H., Stirling A. et al. Effect of a treatment strategy of tight control for rheumatoid arthritis (the TICORA study): a single–blind ran– domised controlled trial // Lancet. 2004. Vol. 364 (9430). –†. 263–269.
29. Verstappen S.M., Jacobs J.W., van der Veen M.J. et al. Utrecht Rheumatoid Arthritis Cohort study group. Intensive treatment with methotrexate in early rheumatoid arthritis: aiming for remission. Computer Assisted Management in Early Rheumatoid Arthritis (CAMERA, an open–label strategy trial) // Ann Rheum Dis. 2007. Vol. 66. –†. 1443–1149.
30. Smolen J., Aletaha D., Bijlsma J. et al. Treating rheumatoid arthritis to target: recommendations of an international task force // Ann Rheum Dis. 2010. Vol. 69. –†. 631–637.
31. –Ъ–∞—А–∞—В–µ–µ–≤ –Ф.–Х. –Р–Ї–∞–і–µ–Љ–Є—П —А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–Є–Є –љ–∞ —А–Њ—Б—Б–Є–є—Б–Ї–Њ–є –Ј–µ–Љ–ї–µ // Consilium medicum. 2010, —Н–Ї—Б—В—А–∞––≤—Л–њ—Г—Б–Ї. –°. 3–14.
32. Gaujoux–Viala C., Smolen J., Landewe R. et al. Current evidence for the management of rheumatoid arthritis with synthetic disease modifying anti–rheumatic drugs: a systematic literature review in forming the EULAR recommendations for the management of rheumatoid arthritis // Ann. Rheum. Dis. 2010. Vol. 69. –†. 1004–1009.
33. Gorter S., Bijlsma J., Cutolo M. et al. Current evidence for the management of rheumatoid arthritis with glucocorticoids: a systematic literature review informing the EULAR recommendations for the management of rheumatoid arthritis // Ann. Rheum. Dis. 2010. Vol. 69. –†. 1010–1014.
34. Nam J., Winthrop K., Cutolo M. et al. Current evidence for the management of rheumatoid arthritis with biological disease modifying anti–rheumatic drugs: a systematic literature review informing the EULAR recommendations for the management of RA // Ann. Rheum. Dis. 2010. Vol. 69. –†. 976–986.
35. Smolen J., Landewe R., Breedveld F. et al. EULAR recommendations for the management of rheumatoid arthritis with synthetic and biological disease–modifying antirheumatic drugs // Ann. Rheum. Dis. 2010. Vol. 69. –†. 964–975.
36. Hallert E., Husberg M., Bernfort L. The incidence of permanent work disability in patients with rheumatoid arthritis in Sweden 1990–2010: before and after introduction of biologic agents // Rheumatology (Oxford). 2012. Vol. 51. –†. 338–346.
37. Rantalaiho V.M., Kautiainen H., Jarvenpaa S. et al. Decline in work disability caused by early rheumatoid arthritis: results from a nationwide Finnish register, 2000–8 // Ann Rheum Dis. 2012, Jun 7. [Epub ahead of print].
38. Nikiphorou E., Guh D., Bansback N. et al. Work disability rates in RA. Results from an inception cohort with 24 years follow–up. Rheumatology (Oxford). 2012. Vol. 51. –†. 385–392.
39. Kruger K., Wollenhaupt J., Lorenz H.M. et al. Reduction in sickness absence in patients with rheumatoid arthritis receiving adalimumab: data from a German non interventional study // Rheumatol Int. 2011, Dec 30. [Epub ahead of print], doi: 10.1007/s00296–011–2033–5. Epub 2011 Aug 6.
40. Kleinert S., Tony H.P., Krause A. et al. Impact of patient and disease characteristics on therapeutic success during adalimumab treatment of patients with rheumatoid arthritis: data from a German noninterventional observational study // Rheumatol Int. 20, Vol. 32. –†. 2759–2767.
41. Allaire S., Wolfe F., Niu J. et al. Evaluation of the effect of anti–tumor necrosis factor agent use on rheumatoid arthritis work disability: the jury is still out // Arthritis Rheum. 2008, Aug 15. Vol. 59 (8). –†. 1082–1089.
42. Wee M.M., Lems W.F., Usan H. et al. The effect of biological agents on work participation in rheumatoid arthritis patients: a systematic review // Ann Rheum Dis. 2012. Vol. 71. –†. 161–171.
43. Khan N., Sokka T. Declining needs for total joint replacements for rheumatoid arthritis // Arthritis Research & Therapy. 2011. Vol. 13. –†. 130–131.
44. Hekmat K., Jacobsson L., Nilsson J–A., et al. Decrease in the incidence of total hip arthroplasties in patients with rheumatoid arthritis – results from a well defined population in south Sweden // Arthritis Res Ther. 2011. Vol. 13. R67.
45. Da Silva E., Doran M.F., Crowson C.S. et al. Declining use of orthopedic surgery in patients with rheumatoid arthritis? Results of a long–term, population–based assessment // Arthritis Rheum. 2003. Vol. 49. –†. 216–220.
46. Momohara S., Inoue E., Ikari K. et l. Decrease in orthopaedic operations, including total joint replacements, in patients with rheumatoid arthritis between 2001 and 2007: data from Japanese outpatients in a single institute–based large observational cohort (IORRA) // Ann Rheum Dis. 2010. Vol. 69. –†. 312–313.
47. De Piano L.P., Golmia R.P., Scheinberg M.A. Decreased need of large joint replacement in patients with rheumatoid arthritis in a specialized Brazilian center // Clin Rheumatol. 2011. Vol. 30. –†. 549–550.












