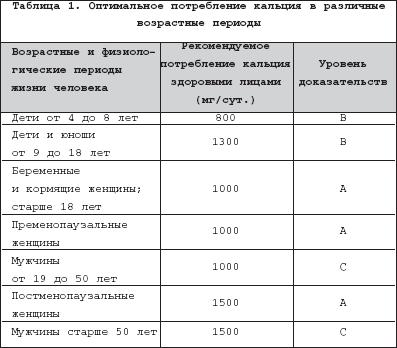
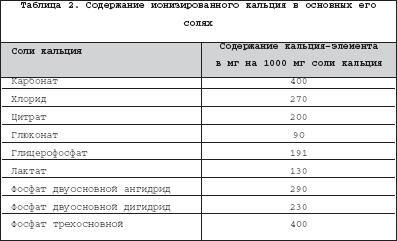
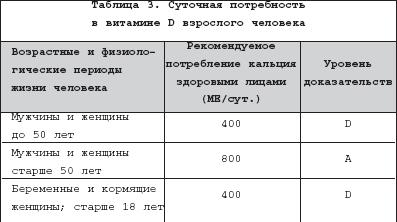
Современные научные данные свидетельствуют, что дефицит кальция может приводить к развитию широкого спектра заболеваний пожилого и старческого возраста, не ограничивающегося остеопоротическим процессом. В силу патогенетических особенностей, кроме остеопороза, в ряду так называемых «кальций–дефицитных» болезней рассматривают в настоящее время дегенеративные болезни позвоночника (остеохондроз/спондилез) и суставов (остеоартроз), а также артериосклероз. Кальций, существующий в ионизированном и связанном с другими молекулами состоянии, принимает участие в регуляции важнейших физиологических процессов, составляющих основу функциональной активности большинства клеток организма, в том числе секреции ряда ключевых гормонов, ферментов и белков. В организме человека содержится приблизительно 1000 мг кальция , из которых 99% находится в скелете в форме гидроксиапатита и 1% – во внеклеточной жидкости и мягких тканях. Содержание кальция во внеклеточной жидкости находится под строгим гормональным контролем и весьма стабильно. При этом на концентрацию ионов кальция большое влияние оказывает содержание белков в сыворотке крови, а основным белком, связывающим кальций, является альбумин. Кальций поступает в организм с пищей. Наибольшее количество кальция содержится в молочных продуктах, рыбе, некоторых овощах, фруктах, хлебе и мясе. Потребность в кальции здорового взрослого человека в различные периоды жизни составляет 1000–1500 мг кальция–элемента в сутки. Причем в суточном рационе при условии употребления 1–2 стаканов молока и 100 г творога содержится не более 600–800 мг кальция, что требует дополнительного введения около 500 мг солей этого элемента. Кроме того, из поступающего с пищей кальция у взрослого человека в кишечнике всасывается менее половины, и только у детей в период быстрого роста и у женщин в периоды беременности и лактации всасывание кальция увеличивается, в то время как у пожилых лиц отмечается значительное снижение всасывания кальция. При этом основная часть кальция всасывается в проксимальных отделах тонкого кишечника путем активного транспорта, а в более дистальных отделах эффективность всасывания снижается и происходит за счет ограниченной диффузии под влиянием витамина D3. Секреция кальция в просвет кишечника постоянна и не зависит от его всасывания, она составляет 0,1 – 0,2 г в сутки. У взрослых здоровых людей экскреция кальция с мочой составляет около 0,1–0,4 г в сутки и снижается при недостаточном потреблении кальция. Поддержание положительного баланса кальция зависит от интенсивности его всасывания в кишечнике. Недостаточность паратиреоидного гормона и/или витамина D, а также выраженный дефицит кальция в пище могут предъявлять к кальциевому гомеостазу такие требования, которые не удается компенсировать задержкой выведения кальция почками, что приводит к отрицательному кальциевому балансу. Предотвратить снижение кальция во внеклеточной жидкости способна усиленная костная резорбция, но только ценой прогрессирующей остеопении [2]. Увеличение же потребления кальция способствует достижению положительного кальциевого баланса и поддержанию костной резорбции на минимальном уровне. Поскольку 99% кальция содержится в костной ткани, именно «скелетный» кальций определяет прочность костей скелета и служит основным резервуаром кальция в организме человека [13,16]. Ежедневно кости скелета поглощают и выделяют примерно 0,5 мг кальция. При неадекватном потреблении кальция рост кости в длину и ширину не уменьшается, но при этом образуется кость с более тонким кортикальным слоем и меньшим числом трабекул. Это происходит вследствие изменения баланса между процессами костеобразования (формации) и резорбции кости, при этом усиливается эндостально–трабекулярная резорбция. Адекватное потребление кальция в детстве и подростковом возрасте является наиболее важным фактором достижения оптимальной массы костей и их размеров. Недостаток кальция в период роста организма приводит к снижению пика костной массы, что может стать причиной повышенного риска переломов даже у молодых [20]. Признанным считается тот факт, что достаточное потребление кальция повышает костную массу у физически активных детей [13]. Имеются данные, что минеральная плотность костной ткани (МПКТ) у взрослых женщин находится в прямой зависимости от потребления молока в детстве и юности, а прироста пика костной массы на 5–10% можно достичь за счет увеличения потребления кальция в раннем возрасте. Причем такое повышение МПКТ позволяет снизить риск переломов бедра в течение последующей жизни на 25–50% [21]. Для кальция считается доказанной способность замедлять возраст–зависимую потерю МПКТ и снижать риск переломов вследствие остеопороза [23,29]. Нормы потребления кальция, приводимые в отдельных национальных рекомендациях, несколько различаются [25,26], хотя можно отметить основные общие позиции: потребление кальция с возрастом у детей постепенно увеличивается, максимум приходится на возраст формирования пика костной массы (9–24 года); затем потребность в кальции становится несколько меньше, возрастая лишь в периоды беременности и лактации у женщин; далее наступление менопаузы и старение организма вновь требуют увеличения поступления кальция с пищей (табл. 1). Следует отметить, что адекватное потребление кальция необходимо на протяжении всей жизни [23]. При этом очень часто возникает вопрос об опасности возникновения мочекаменной болезни при употреблении кальция. В настоящее время доказано, что потребление кальция до 2500 мг/сут. не вызывает гиперкальциурию или формирование камней в почках. Однако пациенты с нарушенной функцией почек не должны принимать чрезмерное количество кальция (более 2500 мг/сут.) и обязаны консультироваться с врачом [29]. В последнее время основное внимание в профилактике остеопороза уделяется достаточному поступлению в организм кальция с пищей. Вместе с тем абсорбция кальция зависит от многих факторов (состояния желудочно–кишечного тракта, вида и качества пищи, уровня витамина D, приема определенных медикаментов и т.д.), снижается с возрастом и по мере увеличения длительности менопаузы. При этом считается, что пища обеспечивает в среднем около 50% потребности организма в кальции с широкой индивидуальной вариабельностью [1]. Исходя из этого, в зависимости от потребностей организма в кальции (в среднем для взрослого 1000–1500 мг/сут.), необходимо дополнительно вводить соли кальция, учитывая содержание в них ионизированного кальция–элемента (табл. 2). Следует учитывать, что биодоступность солей кальция зависит и от свойств самого организма. Так, всасывание карбоната кальция уменьшается при снижении желудочной секреции у пожилых больных, а также на фоне лечения блокаторами H2–гистаминовых рецепторов [22]. Напротив, всасывание цитрата кальция менее зависит от состояния желудочной секреции, а его биодоступность выше, чем карбоната кальция. Пациентам с мочекаменной болезнью предпочтительнее назначение цитрата кальция, не влияющего на процесс нефролитиаза [11]. Считается более предпочтительным вечерний прием кальция, так как это позволяет подавить циркадное усиление костной резорбции в ночное время [15]. Хотя имеются данные, по которым прием утренней и вечерней доз кальция оказывает сходный эффект на секрецию ПТГ и ионизированный кальций сыворотки крови, как показатели немедленной реакции организма на прием препаратов кальция [24]. При этом однократный прием кальция не должен превышать 500 мг, что улучшает его абсорбцию [11]. На фоне приема препаратов кальция необходимо соблюдать водный режим (6–8 стаканов жидкости в сутки) и ограничивать потребление поваренной соли, так как избыток натрия повышает экскрецию кальция с мочой [4]. При приеме препаратов кальция наиболее частым побочным эффектом является возникновение запоров. В этом случае необходимо увеличить потребление воды и продуктов растительного происхождения. При передозировке препаратами кальция возможно возникновение гиперкальциемии, гиперкальциурии, образование конкрементов в почках и эктопическое отложение кальция в различных органах. Вместе с тем при увеличении потребления кальция эффективность его абсорбции снижается, и это уменьшает опасность кальциевой интоксикации, т.е. срабатывает адаптивный механизм, который может быть неэффективным при дозе кальция, превышающей 4000 мг в сутки [11]. Следует подчеркнуть, что во всех проводившихся исследованиях, где дозы кальция не превышали 1500 мг в сутки, не отмечено образования камней в почках и других осложнений [10,18,28]. Более того, в нескольких популяционных исследованиях выявлена обратная зависимость между количеством потребляемого кальция и риском образования камней. Протективный эффект кальция, по мнению авторов, обусловлен тем, что он связывает оксалаты и фосфаты в кишечнике, предотвращая их избыточную экскрецию с мочой, способствующую образованию конкрементов [17]. Несмотря на то, что самостоятельный антиостеопоротический эффект кальция значительно уступает другим антирезорбтивным препаратам, большинство исследований показало преимущество комбинации основного препарата с кальцием по сравнению с монотерапией этим препаратом . Практически ни одна терапевтическая программа не планируется без включения препаратов кальция, что обусловлено в основном гипокальциемическим действием большинства антирезорбтивных препаратов (бисфосфонаты, кальцитонины). Кроме того, прием кальция после прекращения терапии антиостеопоротическими препаратами позволяет затормозить реактивное усиление костной резорбции (феномен «рикошета») [8]. Таким образом, прием кальция является обязательным компонентом профилактики и лечения остеопороза. Однако использование препаратов кальция неразрывно связано с применением витамина D. Витамин D необходим для обеспечения абсорбции кальция и регуляции костного метаболизма. Известно, что увеличение возраста ассоциируется со снижением уровня 1,25–ОН витамина D3, ухудшением функции почек, уменьшением времени пребывания на солнце и нарушением способности кожи вырабатывать витамин D. Недостаточность или явный дефицит витамина D может вызвать вторичный гиперпаратиреоидизм, что ведет к повышению костного метаболизма [23]. При этом убедительно доказано, что витамин D3 (холекальциферол) более предпочтителен, чем витамин D2 (эргокальциферол) в плане лечения и профилактики остеопоротического процесса [16]. В кишечнике витамин D3 осуществляет регуляцию активного всасывания поступающего с пищей кальция – процесса, почти полностью зависящего от действия этого гормона, а в почках он, наряду с другими кальциемическими гормонами, регулирует реабсорбцию кальция в петле Генле [12]. Кальцитриол стимулирует активность остеобластов и способствует минерализации костного матрикса. В то же время он увеличивает активность и число остеокластов, что стимулирует костную резорбцию, хотя имеются данные о подавлении кальцитриолом повышенной костной резорбции. Метаболиты витамина D3 способствуют формированию микромозолей в костях и заживлению микропереломов, что повышает прочность и плотность костной ткани [30]. Согласно последним национальным рекомендациям рекомендуемые дозы витамина D могут быть как указано в таблице 3. В литературе имеются данные, что у 60% больных остеопорозом первого типа концентрация в сыворотке 25–ОН витамина D снижена. Снижение продукции витамина D3 ведет также к нарушению нормального функционирования нервно–мышечного аппарата, так как проведение импульса с двигательных нервов на поперечно–полосатую мускулатуру и сократимость последней являются кальций–зависимыми процессами. Ввиду этого дефицит витамина D3 имеет значение в нарушении двигательной активности и координации движений пожилых пациентов, повышая риск падений [12]. При назначении 400 МЕ витамина D уже происходит снижение уровня ПТГ, наблюдается увеличение мышечной силы, повышается устойчивость тела, нормализуется артериальное давление, что ведет к уменьшению вероятности падений на 30–40% [1,6,19]. У детей и стариков особенно часто наблюдается гиповитаминоз D, преимущественно в осенне–зимний период, когда недостаточна инсоляция, что особенно актуально для наших пациентов в связи с географическим положением основной территории России. Bо многих странах мира основным пищевым источником витамина D служат молоко и молочные продукты, маргарин и растительные масла, специально обогащенные витамином D [3]. С целью профилактики остеопороза рекомендуется использовать нативные препараты витамина D3. Побочными эффектами применения витамина D могут быть гиперкальциемия, повышение активности печеночных ферментов, мочевины и креатинина, реже – зуд, сыпь, повышение артериального давления. При возникновении побочных эффектов или повышении уровня кальция выше 2,75 ммоль/л рекомендуется отменить лечение на 7–10 дней, а затем возобновить его с использованием уменьшенной на 50% дозы под клиническим и лабораторным контролем [12]. Следует отметить тот факт, что, по данным проведенных исследований, прием только витамина D либо только кальция не оказывает такого положительного влияния на МПКТ и риск переломов костей скелета, как их сочетанный прием. Так, в проспективном контролируемом исследовании 3270 пожилых женщин, проживающих в домах престарелых, добавление 1200 мг элементарного кальция и 800 МЕ витамина D в сутки привело к снижению переломов бедра на 43% и других непозвоночных переломов – на 32% [5]. При этом применение комбинации кальция и витамина D3 ассоциируется с достоверным снижением риска переломов бедра у пожилых. Исходя из вышесказанного в настоящее время для профилактики остеопороза необходимо адекватное потребление кальция и витамина D с продуктами питания или в качестве медикаментозной поддержки (уровень доказательств А) [13,16,23,29]. При этом для лечения остеопороза кальций и витамин D не используются как монотерапия, но они являются необходимой базовой добавкой к лечению (уровень доказательств А) [16]. Относительно применения кальция и витамина D в 1998 г. группа экспертов Американского национального фонда по изучению остеопороза представила следующие рекомендации: 1. Для назначения кальция и витамина D не обязательно определение МПКТ. 2. Лечение препаратами кальция экономически эффективно даже у женщин с нормальной МПКТ. 3. Назначение витамина D (400–800 МЕ/сут.) особенно экономически эффективно у лиц пожилого и старческого возраста, имеющих предрасположенность к дефициту витамина D. 4. На фоне лечения препаратами кальция и витамина D риск переломов снижается не менее чем на 10%. 5. У больных с дефицитом витамина D лечение препаратами кальция и витамином D снижает риск переломов костей скелета на 30%. 6. Адекватное потребление кальция (пища или препараты кальция) следует рекомендовать всем женщинам, независимо от приема других антиостеопоротических препаратов. Сегодня на фармацевтическом рынке имеется достаточное количество комплексных лекарственных препаратов кальция и витамина D. Одним из таких препаратов является Кальций–D3 Никомед , одна таблетка которого содержит 500 мг кальция элемента в виде его соли – карбоната и 200 МЕ витамина D3. Удобные жевательные таблетки с приятным апельсиновым вкусом повышают приверженность к лечению данным препаратом как взрослых пациентов (даже у женщин с нормальной МПКТ), так и детей в течение года. Препарат прошел необходимые клинические контролируемые исследования, в ходе которых доказал свою высокую эффективность и безопасность. Таблетки еще одной формы препарата Кальций–D3 Никомед форте содержат столько же кальция (500 мг) и в 2 раза больше витамина D3 (400 МЕ), что позволяет использовать их у лиц с повышенной потребностью в витамине D. Постоянный прием этой формы препарата особенно эффективен у лиц пожилого и старческого возраста, имеющих предрасположенность к дефициту витамина D, а также рекомендуется всем больным, получающим глюкокортикоиды. Обе формы препарата предполагают ежедневный прием двух таблеток в день с соблюдением общих правил к препаратам кальция (водный режим, диета). В последние годы появились данные о том, что витамин D принимает участие в метаболизме нетолько костной, но и хрящевой ткани. В частности, было показано, что витамин D стимулирует синтез протеогликана хондроцитами, модулирует активность металлопротеиназ, принимающих участие в разрушении хряща [7,9]. В недавно проведенных исследованиях было показано, что у больных с гонартрозом снижение потребления витамина D c пищей и низкий уровень 25–ОН витамина D в сыворотке ассоциируется с 3–кратным увеличением риска прогрессирования рентгенологически манифестного остеоартроза по сравнению с женщинами, имеющими нормальный уровень витамина D [14]. Более того, недавно было высказано предположение о том, что потеря костной массы и дегенеративные изменения в позвоночнике – патогенетически взаимосвязанные процессы, имеющие общую тенденцию к прогрессированию с возрастом. Наряду с этим имеются сведения об отрицательной корреляции между 1,25 (ОН) – витамином D в сыворотке крови и васкулярной кальцификацией у лиц с высоким и умеренным риском коронарных заболеваний сердца. Была выявлена связь между снижением МПКТ в позвоночнике, шейке бедренной кости и увеличением содержания кальция в коронарных артериях [14], что увеличивает риск сосудистых осложнений (таких, как инфаркт миокарда) и ухудшает исход хирургических операций на сосудах. Таким образом, достаточное употребление кальция и витамина D, вероятно, может служить профилактикой не только остеопороза, но и некоторых других хронических заболеваний.
Литература
1. Беневоленская Л.И. – Общие принципы профилактики остеопороза и переломов //Тезисы третьего Российского симпозиума по остеопорозу.
СПб.: Бостон–спектр. 2000.– с.58–60
2. Внутренние болезни – Под ред. Е. Браунвальда, К.Дж. Иссельбахера,
Р.Г. Петерсдорфа, Д.Д. Вилсон, Д.Б. Мартина, А.С. Фаучи.– М., «Меди-
цина»,1997 г. т.9, с. 348–371
3..Доценко В.А. – Лечебно–профилактическое питание.– Вопр. питания,
2001– №1–с.21–25
4. Лесняк О.М. Питание и здоровый образ жизни в профилактике и ле-
чении остеопороза.//Клиническая медицина.1998.№3.с.4–7
5. Лоренс Б. Риггз,Джозеф Л. Мелтон III– Остеопороз.– СПб.: ЗАО «Из-
дательство БИНОМ», 2000г.–с.
6. Марченкова Л.А. Остеопороз: достижения и перспективы (материалы
Всемирного конгресса по остеопорозу, 15–18 июня 2000г., г.Чикаго,
США).// Остеопороз и остеопатии.2000.№3.с.2–5.
7. Насонов Е.Л. Остеопороз и остеоартроз: взаимоисключающие или вза-
имодополняющие болезни?– Consilium medicum 2000; 6: 248.
8. Насонов Е.Л. – Роль кальция, витамина D и тиазидных диуретиков в
профилактике и лечении остеопороза. // Русский Медицинский Жур-
нал.1997.№5.–с.978–982.
9. Е.Л. Насонов, И. А. Скрипникова, В. А. Насонова – Проблема остео-
пороза в ревматологии. М., Стин, 1997.
10. Рожинская Л.Я. Соли кальция в профилактике и лечении остеопоро-
за.// Остеопороз и остеопатии.1998.№1.с.43–45
11. Руководство по остеопорозу –Под ред. Л. И. Беневоленской– М.,
«Бином»,2003–с.261–288,320–346
12. Г.Я. Шварц– Фармакотерапия остеопороза – М., Медицинское инфор-
мационное агентство,2002г.–с.239–284,315–324
13. American assoсiation of clinical endocrinologists medical guidelines
for clinical practice for the prevention and treatment of postmenopausal
osteoporosis: 2001 Edition, with selected updates for
2003 (США, 2003).
14. Barengolts E.L., Berman M., Kukreja S.C. et al. Osteoporosis and
coronary atherosclerosis in asymptomatic postmenopausal women.
Calcif. Tissue Int. 1998;62:209–213.
15. Blumsohn A., Herrington K., Hannow R.A. et al. The effects of
calcium supplementation on the circadian rhythm of bone resorbtion.J. Clin. Endocrinol. 1994;79:730–735
16. 2002 clinical practice guidelines for the diagnosis and management
of osteoporosis in Canada (Канада, 2002).
17. Curban G.C., Willett W.C., Rimm E.B. et al. A prospective study
of dietary calcium and other nutrients and risk symptomatic kidney
stones. New Engl. J. Med. 1993;328:833–838
18. Domrongkitchaiporn S. Risk of calcium oxalate nephrolithiasis
after calcium or combined calcium and calcitriol supplementation in
postmenopausal women. Osteoporosis Int. 2000;11(6):486–492
19. Gallagher J.C. The effects of calcitriol on falls and fractures
and physical performance tests. J. Steroid. Biochem. Mol.
Biol.2004;89–90(1–5):497–501
20. Goulding A., Cannan R., Williams S. M., et al. Bone mineral density
in girls with forearm fractures. J. Bone Miner. Res., 1198; 13: 143–148
21. Heaney R.P., Abrams S., Dawson–Hughes B. et al. Peak bone mass.
Osteoporosis Int., 2000;11:929–937
22. Hurwitz C.H., Argeh R.J., Hurwitz A. et al. Gastric acidity in
older adults.//Jama,1997;278:659–662
23. ICSI Health Care Guideline: Diagnosis and Treatment of
Osteoporosis (США, 2003).
24. Karkkainen M.U. – Does it make difference how and when you take
your calcium? The acute effects of calcium on calcium and bone metabolism.
Am. J. Clin. Nutr. 2001;74(3): 335–342
25. NAS: Optimal Calcium Intake. Osteoporosis Clinical Updates, 2002;
3(2):3
26. NIH: Optimal Calcium Intake. NIH Consrnsus Statement 1994; June
6–8;12:1–22
27. Osteoporosis: review of the evidence for prevention, diagnosis,
and treatment and cost–effectiveness analysis. Osteoporosis Int.
1998;8 (suppl.4):31–35.
28. Sakhaee K., Poindexter J.R., Griffith C.S. –Stone forming risk
of calcium citrate supplementation in healthy postmenopausal women.
J.Urol. 2004;172(3):958–961
29. SIGN national clinical guideline –Management of osteoporosis
(Шотландия, 2003).
30. Vitamin D. Feldman D., Glorieux F.H., Pike J.W.(eds) Academic
Press, San Diego (California), 1997;1285















