Введение
Для пациентов в терминальной стадии хронической обструктивной болезни легких (ХОБЛ) характерно развитие хронической дыхательной недостаточности (ХДН), которая ассоциируется с повышенной летальностью [1]. На этой стадии заболевания возможности лечения ограничены, поскольку доказано, что только длительная кислородная терапия (ДКТ) продлевает жизнь таким больным [2]. В 2013 г. в Санкт-Петербурге был открыт Городской пульмонологический центр (ГПЦ), основной задачей которого является организация ДКТ пациентам с ХДН. С момента открытия ГПЦ были обеспечены кислородными концентраторами 543 пациента с ХДН. Применение ДКТ способствовало снижению числа госпитализаций и летальности [3]. Было выявлено положительное влияние на клиническое течение заболевания (уменьшение выраженности одышки, увеличение толерантности к физическим нагрузкам), легочную гемодинамику и функцию диафрагмы [4]. В то же время было показано, что как только у пациентов развивается прогрессирующая гиперкапническая дыхательная недостаточность (ГДН), эффективность ДКТ обычно снижается и возникает необходимость дополнения респираторной терапии неинвазивной вентиляцией легких (НВЛ) [5]. Пациенты с ХОБЛ на стадии развития хронической гиперкапнии чаще попадают в стационар, а после госпитализации у них существенно сокращается время до следующего обострения [6]. Кроме того, наличие гиперкапнии является определяющим фактором смертности [7]. С учетом вышеизложенного с большой долей уверенности можно констатировать, что коррекция гиперкапнии способствует улучшению прогноза у таких пациентов.
Неинвазивная вентиляция легких — метод респираторной поддержки, предусматривающий использование всех известных вспомогательных режимов вентиляции, носовых или лицевых масок, шлемов, без применения инвазивного доступа — эндотрахеальной или трахеостомической трубки [8]. Хотя нет никаких сомнений в том, что длительная НВЛ улучшает исходы у пациентов с рестриктивными заболеваниями легких и нервно-мышечными заболеваниями [9], но доказательств преимущества применения этого метода у больных ХОБЛ с ГДН долгое время не было. Большинство первоначальных рандомизированных контролируемых исследований (РКИ) не выявили явного улучшения газообмена, функции легких и влияния на симптомы [10, 11]. Так, C. Casanova et al. [11] не обнаружили значительного снижения летальности среди пациентов, получавших НВЛ в дополнение к стандартной помощи (включая ДКТ). В исследовании E. Clini et al. [12] в ходе 24-месячного наблюдения 122 пациентов в стабильном периоде ХОБЛ также не было обнаружено значительного влияния НВЛ на снижение риска смерти [12]. В 2011 г. были опубликованы результаты исследования RECOVER, в котором изучалась эффективность НВЛ при включении в мультидисциплинарную программу легочной реабилитации больных стабильной тяжелой ХОБЛ [7]. Выявлено, что добавление НВЛ снизило частоту сердечных сокращений и уменьшило одышку, а также стабилизировало или даже увеличило объем форсированного выдоха в 1-ю секунду (ОФВ1) в течение всего периода исследования (2 года). T. Köhnlein et al. [13] в большом РКИ показали, что лечение пациентов с ХОБЛ, страдающих тяжелой формой хронической ГДН, с помощью НВЛ значительно улучшает выживаемость.
Несмотря на то, что клиническая эффективность НВЛ у больных ХОБЛ с ГДН была продемонстрирована в многочисленных зарубежных исследованиях, длительное время не было рекомендаций о сроках назначения и показаниях к НВЛ. В настоящее время отсутствуют рекомендации по скорости оптимального снижения PaCO2, а также информация о необходимости нормализации PaCO2. В 2019 и 2020 гг. European Respiratory Society и American Thoracic Society опубликовали рекомендации по длительному применению НВЛ, предлагающие использовать этот метод респираторной терапии у больных ХОБЛ с сопутствующей гиперкапнией в стабильном периоде заболевания [14, 15]. У пациентов, госпитализированных по поводу обострения заболевания с острой ГДН, предлагается повторная оценка статуса пациента для определения целесообразности применения НВЛ через 2–4 нед. после разрешения острого периода.
Цель исследования: определить роль НВЛ в комплексной респираторной терапии ХОБЛ, осложненной хронической ГДН.
Материал и методы
Проспективное исследование проведено на базе НИИ пульмонологии ПСПбГМУ им. акад. И.П. Павлова, СПб ГБУЗ «Введенская больница». Было обследовано 30 больных ХОБЛ тяжелой степени тяжести (группа D [16]) с хронической ГДН в период ремиссии ХОБЛ. К критериям исключения относились клинически значимая сопутствующая патология, перенесенные хирургические вмешательства на органах грудной клетки, острый инфаркт миокарда, острые нарушения мозгового кровообращения в анамнезе. Все пациенты получали базисную терапию, согласно Федеральным клиническим рекомендациям по диагностике и лечению ХОБЛ [17]. Пациентов включали в исследование только после подписания информированного согласия.
Было сформировано 2 группы. Первую группу (n=14) составили больные ХОБЛ с ГДН, получавшие НВЛ и ДКТ, 2-ю группу (n=16) — больные ХОБЛ с ГДН, получавшие только ДКТ. Пациентам 1-й группы назначали НВЛ в режиме BiLevel (аппарат «BMC RESmart GII BPAP System T-30T», BMC Medical Co., Ltd) 3 ч в день ежедневно и кислородотерапию (INVACARE perfecto 2, INVACARE, Германия) 16 ч в день, поток 3 л/мин. Пациенты 2-й группы получали только ДКТ в режиме 16 ч в день, поток 3 л/мин. Указанную терапию пациенты получали в течение 2 нед. стационарного лечения и далее на протяжении года. Через 12 мес. пациентов обследовали повторно.
Тяжесть одышки оценивали по шкале модифицированного вопросника Британского медицинского исследовательского совета (Modified Medical Research Counsil (mMRC) questionnaire).
Переносимость физической нагрузки оценивали с помощью теста 6-минутной ходьбы («6-минутная шаговая проба»). Тестирование пациентов проводилось в больничном коридоре после 15-минутного отдыха.
Всем пациентам проводили пульсоксиметрию с определением сатурации кислорода в крови (SpO2) и анализ газового состава артериальной крови, полученной путем катетеризации лучевой артерии, с определением парциального напряжения кислорода (PaO2) и углекислого газа (PaCO2).
Спирометрию выполняли на приборе для комплексного исследования функциональных показателей легких «Masterscreen» фирмы Erich Jaeger GmbH (Германия). Определяли жизненную емкость легких (ЖЕЛ), форсированную ЖЕЛ (ФЖЕЛ), ОФВ1, индекс Генслера (ОФВ1/ФЖЕЛ).
Оценку систолического давления в легочной артерии (СДЛА) проводили при непрерывной волновой допплерографии на аппарате экспертного класса «GEVIVID 7 Dimension» (General Electrics, США) с применением матриксного мультичастотного датчика 2–4 МГц.
Математическая обработка результатов исследования проводилась с помощью пакета прикладных статистических программ Statistica for Windows V.7.0. Предварительно оценивали соответствие исследуемых выборок закону нормального распределения с помощью критерия Шапиро — Уилка. Если распределение признаков в группах соответствовало нормальному закону распределения, для сравнения групповых средних использовали параметрический t-критерий Стьюдента. В противном случае использовали непараметрические методы. Определение числовых характеристик переменных с вычислением средней арифметической и средней квадратической ошибки было проведено с помощью описательной статистики.
Результаты и обсуждение
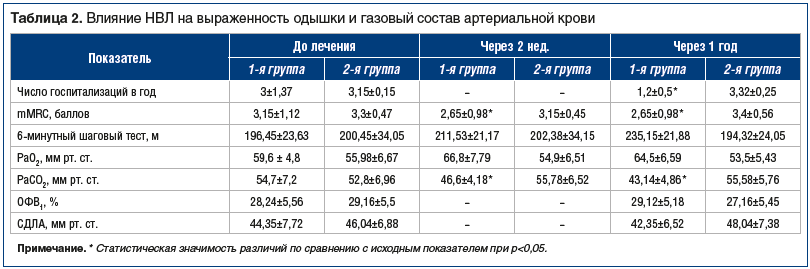
Анализируемые группы существенно не различались по возрасту, полу и стажу курения (табл. 1). Длительность заболевания в соответствии с анамнезом и число обострений в год достоверно не различались в группах. У всех больных исходно определялись низкие показатели PаО2, повышение парциального напряжения углекислого газа в артериальной крови (табл. 2). Пациенты обеих групп существенно не различались по параметрам вентиляционной функции легких, прежде всего по показателям ОФВ1. У всех пациентов индекс Генслера был <0,7, отмечалась низкая насыщенность крови кислородом: показатель SpO2 в 1-й и 2-й группах был равен 86,75±3,13% и 87,3±3,18% соответственно. Пациенты жаловались на одышку и снижение толерантности к физической нагрузке, у них также имела место легочная гипертензия.

Через 2 нед. использования НВЛ и ДКТ у пациентов 1-й группы уменьшалась выраженность одышки, появлялась тенденция к увеличению толерантности к физической нагрузке, а также наблюдалось значительное снижение PaCO2 и увеличение PaO2 (см. табл. 2).
Одними из первых, кто обратил внимание на важность НВЛ в улучшении параметров газообмена, была исследовательская группа под руководством O. Diaz [5]. При использовании НВЛ 3 ч в день 5 дней в неделю в течение 3 нед. подряд отмечено почти 50-процентное уменьшение нагрузки на диафрагму и значительное снижение PaCO2 на 8,4 мм рт. ст. (95% доверительный интервал (ДИ) 5,5–11,4), а также увеличение PaO2 на 8,5 мм рт. ст. (95% ДИ 5,2–11,2). Помимо этого наблюдалось значительное снижение функциональной остаточной емкости, что указывало на уменьшение гиперинфляции, а также увеличение ОФВ1 и ФЖЕЛ. W. Windisch et al. [18] в нескольких исследованиях показали, что при использовании НВЛ с высоким давлением на вдохе и большой частотой дыхания может быть достигнуто значительное снижение, а во многих случаях — нормализация PaCO2 и существенное увеличение PaO2.
В то же время 12 РКИ показали, что на фоне НВЛ PaCO2 снижается в среднем на 3,37 мм рт. ст. (95% ДИ 0,99–5,75, умеренная достоверность), а PaO2 увеличивается на 3,09 мм рт. ст. (95% ДИ 1,45–4,74, умеренная достоверность) [7, 13, 14, 19, 20]. Этот минимальный эффект может быть связан с тем, что параметры НВЛ не были титрованы до целевых нормальных уровней PaCO2.
Хотя прямая связь между нарушениями газообмена и работой дыхания до конца не изучена, известно, что гипоксемия может отрицательно влиять на мышечную силу и выносливость в том числе и дыхательных мышц, а хроническая гиперкапния приводит к их дисфункции и нарушает работу иммунной системы [5, 21]. Основной целью длительного использования НВЛ при ХОБЛ является уменьшение дисфункции диафрагмы и восстановление контроля над спонтанным дыханием, что должно привести к разрешению гиперкапнии и улучшению оксигенации крови [22]. Кроме этого, НВЛ обеспечивает наиболее эффективное поступление кислорода при ДКТ. Адекватной оксигенации при НВЛ может способствовать вовлечение в процесс газообмена недостаточно вентилируемых структурно-функциональных единиц респираторной зоны. При НВЛ также нивелируется «усталость вспомогательной дыхательной мускулатуры» и снижается гиперинфляция [5, 22].
После выписки из стационара пациенты 1-й группы продолжали использовать НВЛ и кислородотерапию в аналогичном режиме на протяжении 1 года. На фоне длительного применения НВЛ и ДКТ снизилась выраженность одышки и увеличилась толерантность к физической нагрузке (см. табл. 2), в то время как среди пациентов, получавших только ДКТ, наблюдалось прогрессирующее усиление одышки и уменьшение дистанции при выполнении теста 6-минутной ходьбы. Кроме того, применение НВЛ на протяжении года способствовало уменьшению числа госпитализаций по поводу тяжелых обострений ХОБЛ (см. табл. 2). Следует учесть, что долгосрочный прогноз после госпитализации при ХОБЛ неблагоприятен, 5-летняя смертность составляет около 50% [23]. В связи с этим одной из основных задач лечения ХОБЛ является уменьшение числа госпитализаций, связанных с заболеванием, особенно у пациентов с высоким риском развития острой ГДН. Известно, что НВЛ, инициированная у больных в стабильном состоянии, может снизить число будущих госпитализаций. Так, E. Clini et al. [12] сообщили, что число госпитализаций было ниже при одновременном проведении НВЛ и ДКТ, чем при использовании только кислородного режима (-45% против +27%). Такая же закономерность продемонстрирована в исследовании T. Köhnlein et al. [13]. Авторы показали, что у больных, получавших НВЛ, наблюдалось более выраженное снижение числа экстренных госпитализаций по сравнению с контрольной группой, где больные получали только ДКТ (2,2 и 3,1 обострения на одного пациента в год соответственно).
Достоверного влияния НВЛ на параметры вентиляционной функции легких у пациентов 1-й группы выявлено не было. Однако у этих больных отмечено улучшение газообмена: снижение РаСО2 и тенденция к повышению РаО2 (см. табл. 2).
Помимо отмеченных выше позитивных клинико-функциональных изменений на фоне сочетанного применения ДКТ и НВЛ, отмечалась тенденция к снижению СДЛА. При этом в группе пациентов, получавших только ДКТ, выявлена тенденция к повышению этого показателя, что может свидетельствовать о прогрессировании поражения сосудистой зоны малого круга кровообращения (см. табл. 2). В доступной литературе сведения о влиянии НВЛ на гемодинамические показатели малого круга кровообращения отсутствуют.
Заключение
Развитие гипоксической дыхательной недостаточности у пациентов с ХОБЛ существенно ограничивает терапевтические возможности и ухудшает прогноз. На этом этапе ведущая роль в менеджменте больных отводится респираторной терапии, в которой основную нишу заслуженно занимает ДКТ. Именно этот метод лечения позволяет снизить частоту обострений, летальность и улучшить качество жизни больных в терминальной стадии ХОБЛ. Применение НВЛ на фоне ДКТ способствует не только улучшению параметров газообмена и клинического состояния (уменьшение выраженности одышки, увеличение толерантности к физическим нагрузкам), но и снижению числа тяжелых обострений, требующих госпитализации.
У пациентов, получающих ДКТ, для своевременного выявления ГДН и назначения НВЛ необходимо регулярно контролировать показатели газообмена не только методом пульсоксиметрии, но и определяя парциальное напряжение кислорода и углекислого газа в артериальной крови.












