–Т–≤–µ–і–µ–љ–Є–µ
–Ю–ґ–Є—А–µ–љ–Є–µ —Б–µ–≥–Њ–і–љ—П —П–≤–ї—П–µ—В—Б—П –Њ–і–љ–Є–Љ –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є. –Т —А–µ–Ј—Г–ї—М—В–∞—В–µ –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ—Л—Е —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–є, –≤ —В. —З. –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–µ–љ–Ј–Є–Є (–Р–У) –Є —Б–Є–љ–і—А–Њ–Љ–∞ –Њ–±—Б—В—А—Г–Ї—В–Є–≤–љ–Њ–≥–Њ –∞–њ–љ–Њ—Н —Б–љ–∞ (–°–Ю–Р–°), –≤ –≥–Њ–і –њ–Њ–≥–Є–±–∞—О—В 2,8 –Љ–ї–љ –ї—О–і–µ–є [1]. –Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –Р–У, –≤–Њ–Ј–љ–Є–Ї–∞—О—Й–∞—П –њ—А–Є –Љ–Њ—А–±–Є–і–љ–Њ–Љ –Њ–ґ–Є—А–µ–љ–Є–Є, –љ–µ –Ј–∞–≤–Є—Б–Є—В –Њ—В –≤–Њ–Ј—А–∞—Б—В–∞ –Є –≤—Л–Ј—Л–≤–∞–µ—В—Б—П –Љ–љ–Њ–ґ–µ—Б—В–≤–Њ–Љ —Д–∞–Ї—В–Њ—А–Њ–≤. –£ –±–Њ–ї—М—И–µ–є —З–∞—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ II –Є III —Б—В–µ–њ–µ–љ–Є –≤—Л—П–≤–ї—П—О—В—Б—П –≥–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є—П –Є –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М. –Ш–љ—Б—Г–ї–Є–љ —Б–њ–Њ—Б–Њ–±–µ–љ –Њ–Ї–∞–Ј—Л–≤–∞—В—М –њ—А—П–Љ–Њ–µ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ –љ–∞ —В–Њ–љ—Г—Б –Љ–Є–Њ—Ж–Є—В–Њ–≤ —Б—В–µ–љ–Ї–Є —Б–Њ—Б—Г–і–Њ–≤ –Є –Є–Ј–Љ–µ–љ—П—В—М –∞–Ї—В–Є–≤–љ–Њ—Б—В—М ќ≤-–∞–і—А–µ–љ–Њ—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ —Б–Њ—Б—Г–і–Є—Б—В–Њ–є —Б—В–µ–љ–Ї–Є. –Я–Њ–Љ–Є–Љ–Њ —Н—В–Њ–≥–Њ, –≥–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є—П —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –њ–Њ–≤—Л—И–µ–љ–Є—О –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —Б–Є–Љ–њ–∞—В–Њ–∞–і—А–µ–љ–∞–ї–Њ–≤–Њ–є –Є —А–µ–љ–Є–љ-–∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ–Њ–≤–Њ–є —Б–Є—Б—В–µ–Љ, —Г—Б–Є–ї–Є–≤–∞–µ—В —А–µ–∞–±—Б–Њ—А–±—Ж–Є—О –љ–∞—В—А–Є—П –Є –≤–Њ–і—Л –≤ –њ–Њ—З–Ї–∞—Е. –Т —Б–ї—Г—З–∞–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Є–Ј–±—Л—В–Ї–∞ –Є–љ—Б—Г–ї–Є–љ–∞ —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ –љ–∞—В—А–Є—П –≤ –Ї—А–Њ–≤–Є –Є –љ–µ–њ–Њ—Б—А–µ–і—Б—В–≤–µ–љ–љ–Њ –≤ —Б–Њ—Б—Г–і–Є—Б—В–Њ–є —Б—В–µ–љ–Ї–µ –≤–Њ–Ј—А–∞—Б—В–∞–µ—В, —З—В–Њ –њ–Њ–≤—Л—И–∞–µ—В –µ–µ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї –њ—А–µ—Б—Б–Њ—А–љ—Л–Љ –∞–≥–µ–љ—В–∞–Љ [2, 3].
–£ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ, –Њ—Б–Њ–±–µ–љ–љ–Њ –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ—Л–Љ, —Г–≤–µ–ї–Є—З–µ–љ–∞ —Б–µ–Ї—А–µ—Ж–Є—П 17-–≥–Є–і—А–Њ–Ї—Б–Є–Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–Њ–≤ (–Љ–µ—В–∞–±–Њ–ї–Є—В–Њ–≤ –Ї–Њ—А—В–Є–Ј–Њ–ї–∞), –∞ —В–∞–Ї–ґ–µ, –≤ –Њ—В–ї–Є—З–Є–µ –Њ—В –ї–Є—Ж –±–µ–Ј –Њ–ґ–Є—А–µ–љ–Є—П, –љ–µ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –њ–Њ–і–∞–≤–ї–µ–љ–Є—П —Б–µ–Ї—А–µ—Ж–Є–Є –Ї–Њ—А—В–Є–Ј–Њ–ї–∞ –≤ –Њ—В–≤–µ—В –љ–∞ –≤–≤–µ–і–µ–љ–Є–µ 0,5 –Љ–≥ –і–µ–Ї—Б–∞–Љ–µ—В–∞–Ј–Њ–љ–∞ [3]. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, —Г –±–Њ–ї—М–љ—Л—Е —Б –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ—Л–Љ –Њ–ґ–Є—А–µ–љ–Є–µ–Љ –≤ –∞–і–Є–њ–Њ—Ж–Є—В–∞—Е —Г–≤–µ–ї–Є—З–µ–љ–∞ —Н–Ї—Б–њ—А–µ—Б—Б–Є—П 11ќ≤-–≥–Є–і—А–Њ–Ї—Б–Є—Б—В–µ—А–Њ–Є–і-–і–µ–≥–Є–і—А–Њ–≥–µ–љ–∞–Ј—Л 1 —В–Є–њ–∞, –Ї–Њ—В–Њ—А–∞—П —Г—Б–Є–ї–Є–≤–∞–µ—В —В–Ї–∞–љ–µ–≤—Л–µ —Н—Д—Д–µ–Ї—В—Л –Ї–Њ—А—В–Є–Ј–Њ–ї–∞ [4]. –Ю–±–ї–∞–і–∞—П –Љ–Є–љ–µ—А–∞–ї–Њ–Ї–Њ—А—В–Є–Ї–Њ–Є–і–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ, –Ї–Њ—А—В–Є–Ј–Њ–ї —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –Ј–∞–і–µ—А–ґ–Ї–µ –љ–∞—В—А–Є—П –Є –≤–Њ–і—Л, –∞ —В–∞–Ї–ґ–µ —Д–Є–Ї—Б–∞—Ж–Є–Є –љ–∞—В—А–Є—П –≤ —Б–Њ—Б—Г–і–Є—Б—В–Њ–є —Б—В–µ–љ–Ї–µ, —З—В–Њ —Г—Б–Є–ї–Є–≤–∞–µ—В –≤–∞–Ј–Њ–њ—А–µ—Б—Б–Њ—А–љ—Л–µ –≤–ї–Є—П–љ–Є—П. –Я–Њ–Љ–Є–Љ–Њ —Н—В–Њ–≥–Њ, –Ї–Њ—А—В–Є–Ј–Њ–ї –Ї–Њ—Б–≤–µ–љ–љ–Њ –њ–Њ—В–µ–љ—Ж–Є—А—Г–µ—В –і–µ–є—Б—В–≤–Є–µ –∞–і—А–µ–љ–∞–ї–Є–љ–∞ –Є –љ–Њ—А–∞–і—А–µ–љ–∞–ї–Є–љ–∞.
–Ґ–∞–Ї–ґ–µ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —В—П–ґ–µ–ї—Л–Љ –Њ–ґ–Є—А–µ–љ–Є–µ–Љ —З–∞—Б—В–Њ –≤—Б—В—А–µ—З–∞–µ—В—Б—П –°–Ю–Р–°, —З—В–Њ —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В —А–∞–Ј–≤–Є—В–Є—О –Є –њ–Њ–і–і–µ—А–ґ–∞–љ–Є—О –Р–У [5]. –Я–µ—А–Є–Њ–і –∞–њ–љ–Њ—Н –Є —Б–≤—П–Ј–∞–љ–љ—Л–µ —Б –љ–Є–Љ –љ–µ–њ–Њ–ї–љ—Л–µ –њ—А–Њ–±—Г–ґ–і–µ–љ–Є—П –≤–µ–і—Г—В –Ї –њ–Њ–≤—Л—И–µ–љ–Є—О –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –љ–µ—А–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л, —З—В–Њ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ —Г—А–Њ–≤–љ—П –Ї–∞—В–µ—Е–Њ–ї–∞–Љ–Є–љ–Њ–≤ –≤ –њ–ї–∞–Ј–Љ–µ –Ї—А–Њ–≤–Є –Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–є –≤–∞–Ј–Њ–Ї–Њ–љ—Б—В—А–Є–Ї—Ж–Є–µ–є. –Я–Њ—Б—В–Њ—П–љ–љ–∞—П —З—А–µ–Ј–Љ–µ—А–љ–∞—П —Б—В–Є–Љ—Г–ї—П—Ж–Є—П —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –љ–µ—А–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –≤–µ–і–µ—В –Ї —Б–љ–Є–ґ–µ–љ–Є—О —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –±–∞—А–Њ—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ –Є –Ї –∞–Ї—В–Є–≤–∞—Ж–Є–Є —А–µ–љ–Є–љ-–∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ-–∞–ї—М–і–Њ—Б—В–µ—А–Њ–љ–Њ–≤–Њ–є —Б–Є—Б—В–µ–Љ—Л, —З—В–Њ –њ–Њ–і–і–µ—А–ґ–Є–≤–∞–µ—В –Р–У [6, 7].
–Ъ–∞–Ї –Є–Ј–≤–µ—Б—В–љ–Њ, —Б–љ–Є–ґ–µ–љ–Є–µ –Љ–∞—Б—Б—Л —В–µ–ї–∞ –њ—А–Є–≤–Њ–і–Є—В –Ї —Г–Љ–µ–љ—М—И–µ–љ–Є—О –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –Ї–Њ–Љ–Њ—А–±–Є–і–љ—Л—Е —Б–Њ—Б—В–Њ—П–љ–Є–є, –≤ —В. —З. –Р–У –Є –°–Ю–Р–°.
–Э–∞–Є–±–Њ–ї—М—И—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –≤ –ї–µ—З–µ–љ–Є–Є –Љ–Њ—А–±–Є–і–љ–Њ–≥–Њ –Њ–ґ–Є—А–µ–љ–Є—П –і–Њ–Ї–∞–Ј–∞–ї–Є –Љ–µ—В–Њ–і—Л –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–є (–Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Њ–є) —Е–Є—А—Г—А–≥–Є–Є, –Њ–і–љ–∞–Ї–Њ –≤–љ–µ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –Є–Ј–±—А–∞–љ–љ–Њ–≥–Њ —В–Є–њ–∞ –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞ —Г —З–∞—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤ –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –њ–Њ–≤—В–Њ—А–љ—Л–є –љ–∞–±–Њ—А –Љ–∞—Б—Б—Л —В–µ–ї–∞ (–Я–Э–Ь–Ґ) [8вАУ10]. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Ј–љ–∞—З–Є–Љ–Њ—Б—В—М –Я–Э–Ь–Ґ –Є–Ј—Г—З–µ–љ–∞ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ; –≤–Њ –Љ–љ–Њ–≥–Є—Е —А–∞–±–Њ—В–∞—Е –Ј–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Л–є –Я–Э–Ь–Ґ –њ—А–Є–љ–Є–Љ–∞—О—В 10вАУ25% –Њ—В –њ–Њ—В–µ—А—П–љ–љ–Њ–є –Љ–∞—Б—Б—Л —В–µ–ї–∞ [11, 12].
–Т —Б–≤—П–Ј–Є —Б —Н—В–Є–Љ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В—Б—П –∞–Ї—В—Г–∞–ї—М–љ—Л–Љ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–Њ–≥–Њ –Я–Э–Ь–Ґ –Є –Є–Ј—Г—З–µ–љ–Є–µ –µ–≥–Њ —Б–≤—П–Ј–Є —Б –Р–У –Є –°–Ю–Р–°.
–¶–µ–ї—М: –Њ–њ—А–µ–і–µ–ї–Є—В—М –≤–µ–ї–Є—З–Є–љ—Г –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–Њ–≥–Њ –Я–Э–Ь–Ґ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Љ–Њ–ї–Њ–і–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ –њ–Њ—Б–ї–µ –њ–µ—А–µ–љ–µ—Б–µ–љ–љ—Л—Е –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Є—Е –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤ –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –і–Є–љ–∞–Љ–Є–Ї–Є –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ—Л—Е —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–є.
–Ь–∞—В–µ—А–Є–∞–ї –Є –Љ–µ—В–Њ–і—Л
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –≤–Ї–ї—О—З–Є–ї–Є 98 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ (67 –ґ–µ–љ—Й–Є–љ, 31 –Љ—Г–ґ—З–Є–љ–∞) —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ II –Є III —Б—В–µ–њ–µ–љ–Є, –њ–µ—А–µ–љ–µ—Б—И–Є—Е –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–µ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–Њ (—А—Г–Ї–∞–≤–љ–∞—П –≥–∞—Б—В—А–Њ–њ–ї–∞—Б—В–Є–Ї–∞, n=68, –≥–∞—Б—В—А–Њ—И—Г–љ—В–Є—А–Њ–≤–∞–љ–Є–µ, n=30). –°—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В –Є—Е —Б–Њ—Б—В–∞–≤–Є–ї 35,5¬±6,1 –≥–Њ–і–∞ (23вАУ45 –ї–µ—В), –Ј–љ–∞—З–Є–Љ—Л—Е —А–∞–Ј–ї–Є—З–Є–є –њ–Њ –≤–Њ–Ј—А–∞—Б—В—Г –Љ–µ–ґ–і—Г –Љ—Г–ґ—З–Є–љ–∞–Љ–Є –Є –ґ–µ–љ—Й–Є–љ–∞–Љ–Є –љ–µ –±—Л–ї–Њ.
–Э–∞–±–Њ—А –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ –≥—А—Г–њ–њ –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–ї–Є —Б –Љ–∞—П 2014 –≥. –њ–Њ –Є—О–љ—М 2016 –≥. –Т—А–µ–Љ—П –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–≥–Њ –љ–∞–±–ї—О–і–µ–љ–Є—П —Б–Њ—Б—В–∞–≤–Є–ї–Њ –Њ—В 3,1 –і–Њ 4,1 –≥–Њ–і–∞, –≤ —Б—А–µ–і–љ–µ–Љ 3,6 –≥–Њ–і–∞. –Ш—Б—Е–Њ–і–љ–Њ –Њ–њ—А–µ–і–µ–ї—П–ї–Є –Љ–∞—Б—Б—Г —В–µ–ї–∞, –Є–љ–і–µ–Ї—Б –Љ–∞—Б—Б—Л —В–µ–ї–∞ (–Ш–Ь–Ґ), —Б–Є—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–µ –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–µ –і–∞–≤–ї–µ–љ–Є–µ (–°–Р–Ф) –Є –і–Є–∞—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–µ –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–µ –і–∞–≤–ї–µ–љ–Є–µ (–Ф–Р–Ф), –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–µ –Ї—А–Є—В–µ—А–Є–Є –°–Ю–Р–°.
–Ф–Є–љ–∞–Љ–Є–Ї—Г –Љ–∞—Б—Б—Л —В–µ–ї–∞, –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П (–Р–Ф) –Є —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –°–Ю–Р–° –Њ—Ж–µ–љ–Є–≤–∞–ї–Є —З–µ—А–µ–Ј 6, 12, 18, 24, 30 –Є 36 –Љ–µ—Б. –њ–Њ—Б–ї–µ –≤—Л–њ–Њ–ї–љ–µ–љ–Є—П –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–є –Њ–њ–µ—А–∞—Ж–Є–Є. –Я–Њ–Љ–Є–Љ–Њ —Н—В–Њ–≥–Њ, –і–ї—П –Ї–∞–ґ–і–Њ–≥–Њ –њ–∞—Ж–Є–µ–љ—В–∞ —А–µ—В—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ–Њ –Њ—Ж–µ–љ–Є–≤–∞–ї–Є –≤—А–µ–Љ—П –љ–∞—Б—В—Г–њ–ї–µ–љ–Є—П —В–Њ—З–Ї–Є –љ–∞–і–Є—А (–Љ–Є–љ–Є–Љ–∞–ї—М–љ–Њ–є –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–є –Љ–∞—Б—Б—Л —В–µ–ї–∞). –Ф–ї—П –Њ—Ж–µ–љ–Ї–Є –і–Є–љ–∞–Љ–Є–Ї–Є –Љ–∞—Б—Б—Л —В–µ–ї–∞ –≤ –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Є—Б—М —Б–ї–µ–і—Г—О—Й–Є–µ –њ–∞—А–∞–Љ–µ—В—А—Л, —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–љ—Л–µ –Ь–µ–ґ–і—Г–љ–∞—А–Њ–і–љ–Њ–є —Д–µ–і–µ—А–∞—Ж–Є–µ–є —Е–Є—А—Г—А–≥–Є–Є –Њ–ґ–Є—А–µ–љ–Є—П –Є –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є (The International Federation for the Surgery of obesity and metabolic disorders, IFSO) –≤ 2015 –≥.: –Ш–Ь–Ґ, –Я–Э–Ь–Ґ, –°–Р–Ф –Є –Ф–Р–Ф.
–Ш–Ь–Ґ –Њ–њ—А–µ–і–µ–ї—П–ї—Б—П –њ–Њ —Д–Њ—А–Љ—Г–ї–µ: –Љ–∞—Б—Б–∞ —В–µ–ї–∞ (–Ї–≥) / —А–Њ—Б—В (–Љ)2; –Љ–∞—Б—Б–Њ–є —В–µ–ї–∞ –≤ —В–Њ—З–Ї–µ –љ–∞–і–Є—А —Б—З–Є—В–∞–ї–∞—Б—М –Љ–Є–љ–Є–Љ–∞–ї—М–љ–∞—П –Љ–∞—Б—Б–∞ —В–µ–ї–∞, –і–Њ—Б—В–Є–≥–љ—Г—В–∞—П –≤ –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ. –Я–Э–Ь–Ґ —А–∞—Б—Б—З–Є—В—Л–≤–∞–ї—Б—П –њ–Њ —Б–ї–µ–і—Г—О—Й–µ–є —Д–Њ—А–Љ—Г–ї–µ:
–Я–Э–Ь–Ґ (%) = 100 √Ч
(–Ь–Ґ —В–µ–Ї—Г—Й–∞—П вАУ –Ь–Ґ –≤ —В–Њ—З–Ї–µ –љ–∞–і–Є—А)
–Я–Э–Ь–Ґ (–Ь–Ґ –Є—Б—Е–Њ–і–љ–Њ вАФ –Ь–Ґ –≤ —В–Њ—З–Ї–µ –љ–∞–і–Є—А)
–≥–і–µ –Ь–Ґ вАФ –Љ–∞—Б—Б–∞ —В–µ–ї–∞.
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Л–Љ —Б—З–Є—В–∞–ї–Є –Я–Э–Ь–Ґ, –њ—А–Є–≤–Њ–і—П—Й–Є–є –Ї –Ј–љ–∞—З–Є–Љ–Њ–Љ—Г —Г—Е—Г–і—И–µ–љ–Є—О –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ—Л—Е —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–є.
–Ш–Ј–Љ–µ—А–µ–љ–Є–µ –Р–Ф –≤—Л–њ–Њ–ї–љ—П–ї–Њ—Б—М –њ–Њ –Љ–µ—В–Њ–і—Г –Ъ–Њ—А–Њ—В–Ї–Њ–≤–∞ —Б —Б–Њ–±–ї—О–і–µ–љ–Є–µ–Љ –њ—А–∞–≤–Є–ї –Є–Ј–Љ–µ—А–µ–љ–Є—П (–†–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –њ–Њ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ, –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Є –ї–µ—З–µ–љ–Є—О –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–µ–љ–Ј–Є–Є —Н–Ї—Б–њ–µ—А—В–Њ–≤ –Т–Э–Ю–Ъ 2010 –≥. [13]). –Ч–∞ –Р–У –њ—А–Є–љ–Є–Љ–∞–ї–Њ—Б—М –њ–Њ–≤—Л—И–µ–љ–Є–µ –°–Р–Ф –і–Њ 140 –Љ–Љ —А—В. —Б—В. –Є –±–Њ–ї–µ–µ –Є/–Є–ї–Є –њ–Њ–≤—Л—И–µ–љ–Є–µ –Ф–Р–Ф –і–Њ 90 –Љ–Љ —А—В. —Б—В. –Є –±–Њ–ї–µ–µ.
–Ф–Є–∞–≥–љ–Њ–Ј –°–Ю–Р–° —Г—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–ї—Б—П –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ–Є –њ–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Є –ї–µ—З–µ–љ–Є—О –°–Ю–Р–° —Г –≤–Ј—А–Њ—Б–ї—Л—Е –†–Њ—Б—Б–Є–є—Б–Ї–Њ–≥–Њ –Њ–±—Й–µ—Б—В–≤–∞ —Б–Њ–Љ–љ–Њ–ї–Њ–≥–Њ–≤ 2018 –≥. [14].
–°—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј: —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–∞—П –Њ–±—А–∞–±–Њ—В–Ї–∞ —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ—А–Њ–≤–µ–і–µ–љ–∞ —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –њ—А–Њ–≥—А–∞–Љ–Љ–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л Statistica for Windows (–≤–µ—А—Б–Є—П 10). –Я—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Њ–є –Њ–±—А–∞–±–Њ—В–Ї–Є –і–∞–љ–љ—Л—Е –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Є –Љ–µ—В–Њ–і—Л –Њ–њ–Є—Б–∞—В–µ–ї—М–љ–Њ–є, –∞ —В–∞–Ї–ґ–µ –љ–µ–њ–∞—А–∞–Љ–µ—В—А–Є—З–µ—Б–Ї–Њ–є —Б—В–∞—В–Є—Б—В–Є–Ї–Є: –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ—Б—В—М —А–∞–Ј–ї–Є—З–Є–є —Б—А–µ–і–љ–Є—Е –Ј–љ–∞—З–µ–љ–Є–є –Њ–њ—А–µ–і–µ–ї—П–ї–∞—Б—М —Б –њ–Њ–Љ–Њ—Й—М—О –Ї—А–Є—В–µ—А–Є—П –Ь–∞–љ–љ–∞ вАФ –£–Є—В–љ–Є, –і–ї—П –Ј–∞–≤–Є—Б–Є–Љ—Л—Е –≤—Л–±–Њ—А–Њ–Ї –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї—Б—П –Ї—А–Є—В–µ—А–Є–є –Т–Є–ї–Ї–Њ–Ї—Б–Њ–љ–∞. –Ч–љ–∞—З–Є–Љ—Л–Љ–Є —Б—З–Є—В–∞–ї–Є—Б—М —А–∞–Ј–ї–Є—З–Є—П –њ—А–Є —А <0,05.
–†–µ–Ј—Г–ї—М—В–∞—В—Л
–Ш—Б—Е–Њ–і–љ–Њ –Ш–Ь–Ґ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤ —Б—А–µ–і–љ–µ–Љ —Б–Њ—Б—В–∞–≤–Є–ї 44,3¬±9,7 –Ї–≥/–Љ2; —Г –Љ—Г–ґ—З–Є–љ –Ш–Ь–Ґ –±—Л–ї —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–Њ –≤—Л—И–µ, —З–µ–Љ —Г –ґ–µ–љ—Й–Є–љ (51,3¬±11,5 –њ—А–Њ—В–Є–≤ 41,4¬±7,1 –Ї–≥/–Љ2 —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ, —А=0,000). –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –Ш–Ь–Ґ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є–Ј –≥—А—Г–њ–њ —А—Г–Ї–∞–≤–љ–Њ–є –≥–∞—Б—В—А–Њ–њ–ї–∞—Б—В–Є–Ї–Є –Є –≥–∞—Б—В—А–Њ—И—Г–љ—В–Є—А–Њ–≤–∞–љ–Є—П —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–Њ –љ–µ —А–∞–Ј–ї–Є—З–∞–ї—Б—П (—А>0,05).
–Ш—Б—Е–Њ–і–љ–Њ –Р–У –±—Л–ї–∞ –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ–∞ —Г 61 (62,8%) –њ–∞—Ж–Є–µ–љ—В–∞, –њ—А–Є —Н—В–Њ–Љ –і–Њ–ї—П –Љ—Г–ґ—З–Є–љ —Б –Р–У –±—Л–ї–∞ –Ј–љ–∞—З–Є–Љ–Њ –≤—Л—И–µ, —З–µ–Љ –і–Њ–ї—П –ґ–µ–љ—Й–Є–љ (90,3% –Є 53,7% —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ, —А<0,05). –°—А–µ–і–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≤—Л—П–≤–ї–µ–љ–љ–Њ–є –Р–У 27 (44,3%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –љ–µ –њ–Њ–ї—Г—З–∞–ї–Є —А–µ–≥—Г–ї—П—А–љ–Њ–є –∞–љ—В–Є–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є; 20 (32,8%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ–Њ–ї—Г—З–∞–ї–Є –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є—О –Є–љ–≥–Є–±–Є—В–Њ—А–∞–Љ–Є –Р–Я–§ / –∞–љ—В–∞–≥–Њ–љ–Є—Б—В–∞–Љ–Є —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ –Ї –∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ—Г II —В–Є–њ–∞; 14 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ (22,9%) –њ–Њ–ї—Г—З–∞–ї–Є —В–µ—А–∞–њ–Є—О –Є–љ–≥–Є–±–Є—В–Њ—А–∞–Љ–Є –Р–Я–§ / –∞–љ—В–∞–≥–Њ–љ–Є—Б—В–∞–Љ–Є —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ –Ї –∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ—Г II —В–Є–њ–∞ –≤ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є —Б —В–Є–∞–Ј–Є–і–љ—Л–Љ–Є –і–Є—Г—А–µ—В–Є–Ї–∞–Љ–Є –Є/–Є–ї–Є –±–ї–Њ–Ї–∞—В–Њ—А–∞–Љ–Є –Ї–∞–ї—М—Ж–Є–µ–≤—Л—Е –Ї–∞–љ–∞–ї–Њ–≤. –Ш—Б—Е–Њ–і–љ–Њ –љ–µ –±—Л–ї–Њ –≤—Л—П–≤–ї–µ–љ–Њ –Ј–љ–∞—З–Є–Љ—Л—Е —А–∞–Ј–ї–Є—З–Є–є –≤ —Г—А–Њ–≤–љ—П—Е –°–Р–Ф –Є –Ф–Р–Ф –Љ–µ–ґ–і—Г –Љ—Г–ґ—З–Є–љ–∞–Љ–Є –Є –ґ–µ–љ—Й–Є–љ–∞–Љ–Є —Б –Р–У (—А>0,05); —Б—А–µ–і–љ–µ–µ –°–Р–Ф —Б–Њ—Б—В–∞–≤–Є–ї–Њ 156,8¬±17,6 –Љ–Љ —А—В. —Б—В., —Б—А–µ–і–љ–µ–µ –Ф–Р–Ф вАФ 99,4¬±10,7 –Љ–Љ —А—В. —Б—В.
–Ф–Є–∞–≥–љ–Њ–Ј –°–Ю–Р–° –±—Л–ї —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ —Г 36% –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ—А–Є —Н—В–Њ–Љ —Г –Љ—Г–ґ—З–Є–љ –і–∞–љ–љ—Л–є —Б–Є–љ–і—А–Њ–Љ –≤—Б—В—А–µ—З–∞–ї—Б—П —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–Њ —З–∞—Й–µ, —З–µ–Љ —Г –ґ–µ–љ—Й–Є–љ (87,0% –њ—А–Њ—В–Є–≤ 14,9% —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ, —А<0,05). –Ф–≤–Њ–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ–Њ–ї—Г—З–∞–ї–Є CPAP-—В–µ—А–∞–њ–Є—О (—А–µ–ґ–Є–Љ –Є—Б–Ї—Г—Б—Б—В–≤–µ–љ–љ–Њ–є –≤–µ–љ—В–Є–ї—П—Ж–Є–Є –ї–µ–≥–Ї–Є—Е –њ–Њ—Б—В–Њ—П–љ–љ—Л–Љ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–Љ –і–∞–≤–ї–µ–љ–Є–µ–Љ вАФ continuous positive airway pressure) —Б –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ. –Ф–∞–љ–љ—Л–µ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 1.
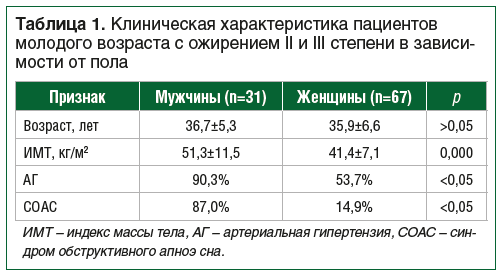
–Ъ–∞–Ї –≤–Є–і–љ–Њ –Є–Ј –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ—Л—Е –і–∞–љ–љ—Л—Е, —Б—А–µ–і–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Љ–Њ–ї–Њ–і–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ —Г –Љ—Г–ґ—З–Є–љ –≤—Л—П–≤–ї–µ–љ –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–є –Є–љ–і–µ–Ї—Б –Љ–∞—Б—Б—Л —В–µ–ї–∞ –Є —З–∞—Й–µ –≤—Б—В—А–µ—З–∞–ї–Є—Б—М –Р–У –Є –°–Ю–Р–°.
–Т—А–µ–Љ—П –і–Њ—Б—В–Є–ґ–µ–љ–Є—П –Љ–Є–љ–Є–Љ–∞–ї—М–љ–Њ–є –Љ–∞—Б—Б—Л —В–µ–ї–∞ –њ–Њ—Б–ї–µ –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞ (—В–Њ—З–Ї–∞ –љ–∞–і–Є—А) —Б–Њ—Б—В–∞–≤–ї—П–ї–Њ –≤ —Б—А–µ–і–љ–µ–Љ 12,8 –Љ–µ—Б.; —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Л—Е —А–∞–Ј–ї–Є—З–Є–є –њ–Њ –≤—А–µ–Љ–µ–љ–Є –і–Њ—Б—В–Є–ґ–µ–љ–Є–Є —В–Њ—З–Ї–Є –љ–∞–і–Є—А –Є –Ш–Ь–Ґ –≤ —В–Њ—З–Ї–µ –љ–∞–і–Є—А (–≤ —Б—А–µ–і–љ–µ–Љ 31,8¬±8,3 –Ї–≥/–Љ2) –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —В–Є–њ–∞ –Њ–њ–µ—А–∞—Ж–Є–Є –љ–µ –≤—Л—П–≤–ї–µ–љ–Њ (—А>0,05).
–І–µ—А–µ–Ј 1 –≥–Њ–і –њ–Њ—Б–ї–µ –њ–µ—А–µ–љ–µ—Б–µ–љ–љ–Њ–≥–Њ –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Є—Б—Е–Њ–і–љ–Њ–є –Р–У —Г—А–Њ–≤–µ–љ—М –°–Р–Ф –Є –Ф–Р–Ф —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–Њ —Б–љ–Є–Ј–Є–ї—Б—П –Є —Б–Њ—Б—В–∞–≤–Є–ї –≤ —Б—А–µ–і–љ–µ–Љ 134,6¬±11,7 –Љ–Љ —А—В. —Б—В. –Є 84,5¬±10,9 –Љ–Љ —А—В. —Б—В. —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ (—А=0,000, —А=0,000 —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ). –¶–µ–ї–µ–≤—Л—Е –Ј–љ–∞—З–µ–љ–Є–є –°–Р–Ф –Є –Ф–Р–Ф (–Љ–µ–љ–µ–µ 140 –Є 90 –Љ–Љ —А—В. —Б—В. —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ) –і–Њ—Б—В–Є–≥–ї–Є 49,2% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Є—Б—Е–Њ–і–љ–Њ–є –Р–У, –њ—А–Є —Н—В–Њ–Љ –і–Њ–ї–Є –Љ—Г–ґ—З–Є–љ –Є –ґ–µ–љ—Й–Є–љ, –і–Њ—Б—В–Є–≥—И–Є—Е —Ж–µ–ї–µ–≤—Л—Е –Ј–љ–∞—З–µ–љ–Є–є –Р–Ф, –±—Л–ї–Є —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ—Л (50,0% –Є 41,8% —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ). –°—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Л—Е —А–∞–Ј–ї–Є—З–Є–є –њ–Њ —Г—А–Њ–≤–љ—О –°–Р–Ф –Є –Ф–Р–Ф –Љ–µ–ґ–і—Г –Љ—Г–ґ—З–Є–љ–∞–Љ–Є –Є –ґ–µ–љ—Й–Є–љ–∞–Љ–Є –љ–µ –≤—Л—П–≤–ї–µ–љ–Њ (—А>0,05). –£ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Є—Б—Е–Њ–і–љ–Њ –љ–µ –Є–Љ–µ–≤—И–Є—Е –Р–У, —З–µ—А–µ–Ј 1 –≥–Њ–і –њ–Њ—Б–ї–µ –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞ –Ј–љ–∞—З–Є–Љ–Њ–≥–Њ —Б–љ–Є–ґ–µ–љ–Є—П –°–Р–Ф –Є –Ф–Р–Ф –љ–µ –≤—Л—П–≤–ї–µ–љ–Њ. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –°–Ю–Р–°, –њ–Њ –і–∞–љ–љ—Л–Љ –Њ–њ—А–Њ—Б–∞ —З–µ—А–µ–Ј 1 –≥–Њ–і –њ–Њ—Б–ї–µ –њ–µ—А–µ–љ–µ—Б–µ–љ–љ–Њ–≥–Њ –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞, —Б–Њ—Е—А–∞–љ–Є–ї–Є—Б—М —Г 13 (48,1%) –Є–Ј 27 –Љ—Г–ґ—З–Є–љ –Є —Г 7 (70,0%) –Є–Ј 10 –ґ–µ–љ—Й–Є–љ, —З—В–Њ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –њ—А–µ–і–њ–Њ–ї–Њ–ґ–Є—В—М –Љ–µ–љ—М—И–Є–є –≤–Ї–ї–∞–і –Њ–ґ–Є—А–µ–љ–Є—П –≤ –Ї–ї–Є–љ–Є—З–µ—Б–Ї—Г—О –Ї–∞—А—В–Є–љ—Г –°–Ю–Р–° —Г –ґ–µ–љ—Й–Є–љ.
–І–µ—А–µ–Ј 3 –≥–Њ–і–∞ –њ–Њ—Б–ї–µ –њ–µ—А–µ–љ–µ—Б–µ–љ–љ–Њ–≥–Њ –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞ –±—Л–ї–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Њ 77 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ (–ґ–µ–љ—Й–Є–љ вАФ 53). –£ —З–∞—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —А–∞–Ј–≤–Є–ї—Б—П –Я–Э–Ь–Ґ. –Я—А–Є —Н—В–Њ–Љ –Я–Э–Ь–Ґ –Љ–µ–љ–µ–µ 10% —А–∞—Б—Ж–µ–љ–Є–≤–∞–ї—Б—П –Ї–∞–Ї —Д–∞–Ј–∞ –њ–ї–∞—В–Њ (–њ–Њ–і–і–µ—А–ґ–∞–љ–Є–µ –і–Њ—Б—В–Є–≥–љ—Г—В–Њ–є –Љ–∞—Б—Б—Л —В–µ–ї–∞). –Я–Њ –Я–Э–Ь–Ґ –њ–∞—Ж–Є–µ–љ—В—Л —А–∞—Б–њ—А–µ–і–µ–ї–Є–ї–Є—Б—М —Б–ї–µ–і—Г—О—Й–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ: –Я–Э–Ь–Ґ 10вАУ14,9% вАФ 14 (18,2%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Я–Э–Ь–Ґ 15вАУ24,9% вАФ 20 (26,0%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Я–Э–Ь–Ґ 25% –Є –±–Њ–ї–µ–µ вАУ 28 (36,4%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –Ю—Б—В–∞–≤—И–Є–µ—Б—П (19,4%) 15 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–ї–Є –Я–Э–Ь–Ґ –Љ–µ–љ–µ–µ 10% –Є–ї–Є –њ—А–Њ–і–Њ–ї–ґ–∞–ї–Є —Б–љ–Є–ґ–∞—В—М –Љ–∞—Б—Б—Г —В–µ–ї–∞ –Ї 3-–Љ—Г –≥–Њ–і—Г –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–≥–Њ –њ–µ—А–Є–Њ–і–∞. –°—А–µ–і–љ–Є–є –Я–Э–Ь–Ґ —Б–Њ—Б—В–∞–≤–Є–ї 25,6¬±18,02%.
–Т –≥—А—Г–њ–њ–∞—Е —Б –Я–Э–Ь–Ґ –Љ–µ–љ–µ–µ 15% –Ї 3-–Љ—Г –≥–Њ–і—Г –њ–Њ—Б–ї–µ –Њ–њ–µ—А–∞—Ж–Є–Є –љ–µ –±—Л–ї–Њ –≤—Л—П–≤–ї–µ–љ–Њ —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–Њ–≥–Њ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –°–Р–Ф –Є –Ф–Р–Ф –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б 1-–Љ –≥–Њ–і–Њ–Љ –њ–Њ—Б–ї–µ –Њ–њ–µ—А–∞—Ж–Є–Є (—А>0,05). –У—А—Г–њ–њ—Л, –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–≤—И–Є–µ –Я–Э–Ь–Ґ 15вАУ24,9% –Є –Я–Э–Ь–Ґ –±–Њ–ї–µ–µ 25% –Ї 3-–Љ—Г –≥–Њ–і—Г –њ–Њ—Б–ї–µ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞, –Є–Љ–µ–ї–Є –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–µ –Ј–љ–∞—З–µ–љ–Є—П –°–Р–Ф (—А=0,036; —А=0,022 —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ) –Є –Ф–Р–Ф (—А=0,025; —А=0,019 —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ) (—В–∞–±–ї. 2).
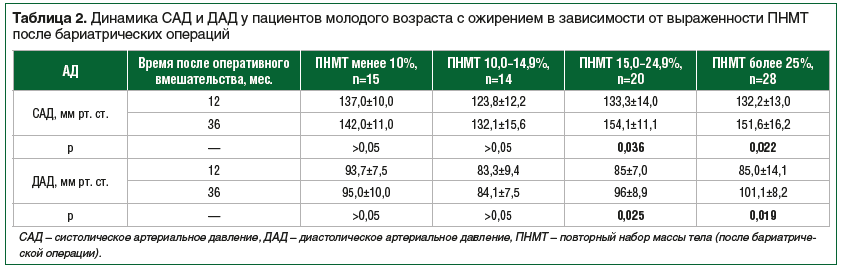
–І–µ—А–µ–Ј 3 –≥–Њ–і–∞ –њ–Њ—Б–ї–µ –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞ –°–Ю–Р–° –Ј–љ–∞—З–Є–Љ–Њ —З–∞—Й–µ –≤—Л—П–≤–ї—П–ї—Б—П —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Я–Э–Ь–Ґ –±–Њ–ї–µ–µ 25%, —З–µ–Љ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤ —Д–∞–Ј–µ –њ–ї–∞—В–Њ (–Я–Э–Ь–Ґ –Љ–µ–љ–µ–µ 10%) (—А<0,05).
–£ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Я–Э–Ь–Ґ –±–Њ–ї–µ–µ 15% –≤—Л—П–≤–ї–µ–љ—Л —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Л–µ —А–∞–Ј–ї–Є—З–Є—П –њ–Њ —Г—А–Њ–≤–љ—О –°–Р–Ф –Є –Ф–Р–Ф —З–µ—А–µ–Ј 12 –Є —З–µ—А–µ–Ј 36 –Љ–µ—Б. –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–≥–Њ –њ–µ—А–Є–Њ–і–∞ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –і–∞–љ–љ—Л–Љ–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Я–Э–Ь–Ґ –Љ–µ–љ–µ–µ 15%.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Я–Э–Ь–Ґ –±–Њ–ї–µ–µ 15% –±—Л–ї –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ —Б–Њ —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Л–Љ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –°–Р–Ф –Є –Ф–Р–Ф, —З—В–Њ –њ–Њ–Ј–≤–Њ–ї—П–µ—В —Б—З–Є—В–∞—В—М –Я–Э–Ь–Ґ –±–Њ–ї–µ–µ 15% –љ–∞–Є–±–Њ–ї–µ–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Л–Љ. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Л–є –Я–Э–Ь–Ґ –±—Л–ї –≤—Л—П–≤–ї–µ–љ —Г 62,4% –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –°—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Л—Е —А–∞–Ј–ї–Є—З–Є–є –њ–Њ —З–∞—Б—В–Њ—В–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–Њ–≥–Њ –Я–Э–Ь–Ґ –Љ–µ–ґ–і—Г –ґ–µ–љ—Й–Є–љ–∞–Љ–Є –Є –Љ—Г–ґ—З–Є–љ–∞–Љ–Є –љ–µ –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–ї–Є (—А>0,05).
–Ю–±—Б—Г–ґ–і–µ–љ–Є–µ
–Т –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –Р–У –≤—Л—П–≤–ї–µ–љ–∞ —Г 62,8% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Љ–Њ–ї–Њ–і–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є —Г—З–∞—Б—В–≤–Њ–≤–∞–ї–Є –њ–∞—Ж–Є–µ–љ—В—Л –Љ–Њ–ї–Њ–ґ–µ 45 –ї–µ—В, —З—В–Њ–±—Л –Љ–Є–љ–Є–Љ–Є–Ј–Є—А–Њ–≤–∞—В—М –≤–ї–Є—П–љ–Є–µ –≤–Њ–Ј—А–∞—Б—В–∞ –љ–∞ –Р–Ф, –∞ —В–∞–Ї–ґ–µ –Є—Б–Ї–ї—О—З–Є—В—М –≤–Ї–ї–∞–і –Ї–ї–Є–Љ–∞–Ї—В–µ—А–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ (68,3% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ вАФ –ґ–µ–љ—Й–Є–љ—Л). –°—А–µ–і–Є –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Г –Љ—Г–ґ—З–Є–љ –Ј–љ–∞—З–Є–Љ–Њ —З–∞—Й–µ –≤—Б—В—А–µ—З–∞–ї–Є—Б—М –Є –Р–У, –Є –°–Ю–Р–°, —З—В–Њ –Љ–Њ–ґ–µ—В –±—Л—В—М —Б–≤—П–Ј–∞–љ–Њ —Б–Њ –Ј–љ–∞—З–Є–Љ–Њ –±√≥–ї—М—И–Є–Љ –Є—Б—Е–Њ–і–љ—Л–Љ –Ш–Ь–Ґ —Г –Љ—Г–ґ—З–Є–љ.
–Т–ї–Є—П–љ–Є–µ —Б–љ–Є–ґ–µ–љ–Є—П –Љ–∞—Б—Б—Л —В–µ–ї–∞ –љ–∞ —В–µ—З–µ–љ–Є–µ –Р–У –Є –°–Ю–Р–° –±—Л–ї–Њ –і–Њ–Ї–∞–Ј–∞–љ–Њ –≤–Њ –Љ–љ–Њ–ґ–µ—Б—В–≤–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є. –С–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Є–µ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞, –Ї–∞–Ї –Є –і—А—Г–≥–Є–µ –Љ–µ—В–Њ–і—Л –ї–µ—З–µ–љ–Є—П –Њ–ґ–Є—А–µ–љ–Є—П, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—В —Г–Љ–µ–љ—М—И–µ–љ–Є—О –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ—Л—Е —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–є. –Ґ–∞–Ї, –≤ —А–∞–±–Њ—В–µ Noel et al. (2017) –њ–Њ—Б–ї–µ –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–є —А—Г–Ї–∞–≤–љ–Њ–є –≥–∞—Б—В—А–Њ–њ–ї–∞—Б—В–Є–Ї–Є —Б—А–µ–і–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Є—Б—Е–Њ–і–љ–Њ–є –Р–У —Ж–µ–ї–µ–≤—Л–µ –Ј–љ–∞—З–µ–љ–Є—П –Р–Ф –±—Л–ї–Є —Г 59,4% [15]. –Т –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –Ј–љ–∞—З–Є–Љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ –Р–Ф –њ—А–Њ–Є–Ј–Њ—И–ї–Њ —Г 49,2% –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ–Њ–ї—Г—З–µ–љ–љ—Л–µ –≤ —В–µ–Ї—Г—Й–µ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є —А–µ–Ј—Г–ї—М—В–∞—В—Л —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—В –ї–Є—В–µ—А–∞—В—Г—А–љ—Л–Љ –і–∞–љ–љ—Л–Љ.
–Т–љ–µ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –Љ–µ—В–Њ–і–∞ –ї–µ—З–µ–љ–Є—П –Њ–ґ–Є—А–µ–љ–Є—П —Г —З–∞—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –Я–Э–Ь–Ґ. –Р–Ї—В–Є–≤–љ–Њ –Њ–±—Б—Г–ґ–і–∞–µ—В—Б—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Ј–љ–∞—З–Є–Љ–Њ—Б—В—М –Я–Э–Ь–Ґ –њ–Њ—Б–ї–µ –њ—А–µ–і–њ—А–Є–љ—П—В—Л—Е –њ–Њ–њ—Л—В–Њ–Ї –ї–µ—З–µ–љ–Є—П –Њ–ґ–Є—А–µ–љ–Є—П, –≤ —В. —З. –њ–Њ—Б–ї–µ –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Є—Е –Њ–њ–µ—А–∞—Ж–Є–є. –Т–Њ –Љ–љ–Њ–≥–Є—Е —А–∞–±–Њ—В–∞—Е –Ј–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Л–є –Я–Э–Ь–Ґ –њ—А–Є–љ–Є–Љ–∞—О—В 10вАУ25% –Њ—В –њ–Њ—В–µ—А—П–љ–љ–Њ–є –Љ–∞—Б—Б—Л —В–µ–ї–∞ [11, 12]. –Т –њ—А–Є–≤–µ–і–µ–љ–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Л–Љ —Б—З–Є—В–∞–ї–Є –Я–Э–Ь–Ґ –±–Њ–ї–µ–µ 15%, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г —В–∞–Ї–Є–µ –Ј–љ–∞—З–µ–љ–Є—П –Я–Э–Ь–Ґ –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ—Л —Б–Њ –Ј–љ–∞—З–Є–Љ—Л–Љ –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ –°–Р–Ф –Є/–Є–ї–Є –Ф–Р–Ф –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є, –љ–∞–±–ї—О–і–∞–µ–Љ—Л–Љ–Є —З–µ—А–µ–Ј 12 –Љ–µ—Б. –њ–Њ—Б–ї–µ –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞ (–≤ —Б—А–µ–і–љ–µ–Љ –Є–Љ–µ–љ–љ–Њ –≤ —Н—В–Њ—В –њ–µ—А–Є–Њ–і –њ–∞—Ж–Є–µ–љ—В—Л –і–Њ—Б—В–Є–≥–∞–ї–Є –Љ–Є–љ–Є–Љ–∞–ї—М–љ–Њ–є –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–є –Љ–∞—Б—Б—Л —В–µ–ї–∞).
–°–Њ–≥–ї–∞—Б–љ–Њ –ї–Є—В–µ—А–∞—В—Г—А–љ—Л–Љ –і–∞–љ–љ—Л–Љ –њ–Њ—Б–ї–µ –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Є—Е –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤ –Я–Э–Ь–Ґ –≤—Б—В—А–µ—З–∞–µ—В—Б—П —Г 15вАУ40% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —Б—А–Њ–Ї–∞ –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–≥–Њ –љ–∞–±–ї—О–і–µ–љ–Є—П –Є —В–Є–њ–∞ –≤—Л–њ–Њ–ї–љ—П–µ–Љ–Њ–є –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–є –Њ–њ–µ—А–∞—Ж–Є–Є [8, 10]. –Т —В–µ–Ї—Г—Й–µ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Л–є –Я–Э–Ь–Ґ –±—Л–ї –≤—Л—П–≤–ї–µ–љ —Г 62,4% –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —З—В–Њ –њ—А–µ–≤—Л—И–∞–µ—В –ї–Є—В–µ—А–∞—В—Г—А–љ—Л–µ –і–∞–љ–љ—Л–µ. –Я–Њ–і–Њ–±–љ—Л–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –Љ–Њ–≥—Г—В –±—Л—В—М —Б–≤—П–Ј–∞–љ—Л —Б —В–µ–Љ, —З—В–Њ –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –±—Л–ї–Є –≤–Ї–ї—О—З–µ–љ—Л –њ–∞—Ж–Є–µ–љ—В—Л –Љ–Њ–ї–Њ–і–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞. –Я—А–Њ—Ж–µ—Б—Б—Л –∞–Ї—В–Є–≤–љ–Њ–≥–Њ –љ–∞–±–Њ—А–∞ –Љ–∞—Б—Б—Л —В–µ–ї–∞, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –њ—А–Њ–Є—Б—Е–Њ–і—П—В –Є–Љ–µ–љ–љ–Њ –≤ –Љ–Њ–ї–Њ–і–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є Shantavasinkul et al. (2016), –њ–Њ—Б–≤—П—Й–µ–љ–љ–Њ–Љ –љ–∞–±–ї—О–і–µ–љ–Є—О 1426 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ (15,8% вАФ –Љ—Г–ґ—З–Є–љ—Л) –њ–Њ—Б–ї–µ –≥–∞—Б—В—А–Њ—И—Г–љ—В–Є—А–Њ–≤–∞–љ–Є—П, –≤–Њ–Ј—А–∞—Б—В –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Я–Э–Ь–Ґ –±—Л–ї —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Љ–µ–љ—М—И–µ, —З–µ–Љ –≤–Њ–Ј—А–∞—Б—В –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –±–µ–Ј –Я–Э–Ь–Ґ, вАФ 42,3¬±9,8 –≥–Њ–і–∞ –Є 45,7¬±10,8 –≥–Њ–і–∞ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ (—А=0,001). –°–Њ–≥–ї–∞—Б–љ–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ, –њ–Њ–ї—Г—З–µ–љ–љ—Л–Љ –≤ –і–∞–љ–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –±–Њ–ї–µ–µ –Љ–Њ–ї–Њ–і–Њ–є –≤–Њ–Ј—А–∞—Б—В –љ–∞ –Љ–Њ–Љ–µ–љ—В –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–є –Њ–њ–µ—А–∞—Ж–Є–Є —Б–∞–Љ –њ–Њ —Б–µ–±–µ —П–≤–ї—П–µ—В—Б—П –њ—А–µ–і–Є–Ї—В–Њ—А–Њ–Љ –Я–Э–Ь–Ґ [9]. –Я–Њ–Љ–Є–Љ–Њ —Н—В–Њ–≥–Њ, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М, —З—В–Њ –њ–Њ–ґ–Є–ї—Л–µ –њ–∞—Ж–Є–µ–љ—В—Л, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –±–Њ–ї–µ–µ –Љ–Њ—В–Є–≤–Є—А–Њ–≤–∞–љ—Л –љ–∞ —Г–і–µ—А–ґ–∞–љ–Є–µ –і–Њ—Б—В–Є–≥–љ—Г—В–Њ–є –Љ–∞—Б—Б—Л —В–µ–ї–∞ –≤ —Б–≤—П–Ј–Є —Б –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М—О –Ї–Њ–Љ–Њ—А–±–Є–і–љ–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є.
–Т—Л–≤–Њ–і—Л
–£ 62,8% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –і–Њ 45 –ї–µ—В —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ II –Є III —Б—В–µ–њ–µ–љ–Є –≤—Л—П–≤–ї–µ–љ–∞ –Р–У —А–∞–Ј–ї–Є—З–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –°—А–µ–і–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ, –њ–µ—А–µ–љ–µ—Б—И–Є—Е –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї—Г—О –Њ–њ–µ—А–∞—Ж–Є—О, –Љ—Г–ґ—З–Є–љ—Л –Є–Љ–µ–ї–Є –Ј–љ–∞—З–Є–Љ–Њ –±–Њ–ї—М—И–Є–є –Ш–Ь–Ґ, –∞ —В–∞–Ї–ґ–µ —З–∞—Й–µ —Б—В—А–∞–і–∞–ї–Є –Р–У –Є –°–Ю–Р–°.
–£ 49,2% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —З–µ—А–µ–Ј 12 –Љ–µ—Б. –њ–Њ—Б–ї–µ –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–є –Њ–њ–µ—А–∞—Ж–Є–Є –і–Њ—Б—В–Є–≥–љ—Г—В—Л —Ж–µ–ї–µ–≤—Л–µ –Ј–љ–∞—З–µ–љ–Є—П –Р–Ф; –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є–Є –Љ–µ–ґ–і—Г –њ–Њ–ї–Њ–Љ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є —Б–љ–Є–ґ–µ–љ–Є–µ–Љ –°–Р–Ф –Є –Ф–Р–Ф –љ–µ –≤—Л—П–≤–ї–µ–љ–Њ.
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Л–є –Я–Э–Ь–Ґ –±–Њ–ї–µ–µ 15% —З–µ—А–µ–Ј 36 –Љ–µ—Б. –њ–Њ—Б–ї–µ –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–є –Њ–њ–µ—А–∞—Ж–Є–Є –≤—Л—П–≤–ї—П–ї—Б—П —Г 62,4% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Љ–Њ–ї–Њ–ґ–µ 45 –ї–µ—В. –Я–Э–Ь–Ґ –±–Њ–ї–µ–µ 15% –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ —Б–Њ –Ј–љ–∞—З–Є–Љ—Л–Љ –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ –°–Р–Ф –Є –Ф–Р–Ф.
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Љ–µ—В–Њ–і–Њ–≤ –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–є —Е–Є—А—Г—А–≥–Є–Є –≤ –ї–µ—З–µ–љ–Є–Є —В—П–ґ–µ–ї–Њ–≥–Њ –Њ–ґ–Є—А–µ–љ–Є—П –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В—Б—П –љ–µ–њ—А–Њ—Б—В–Њ–є –Ј–∞–і–∞—З–µ–є. –Т–∞–ґ–љ–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–Њ–±–ї–µ–Љ–Њ–є —П–≤–ї—П–µ—В—Б—П –Я–Э–Ь–Ґ, –њ—А–µ–њ—П—В—Б—В–≤—Г—О—Й–Є–є –і–Њ—Б—В–Є–ґ–µ–љ–Є—О —А–µ–Љ–Є—Б—Б–Є–Є –Њ–ґ–Є—А–µ–љ–Є—П –Є –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ—Л—Е —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–є, —В–∞–Ї–Є—Е –Ї–∞–Ї –Р–У –Є –°–Ю–Р–°. –Я–Њ–Є—Б–Ї –њ—А–µ–і–Є–Ї—В–Њ—А–Њ–≤ –Я–Э–Ь–Ґ –Є –њ—А–Њ–≥–љ–Њ–Ј–Є—А–Њ–≤–∞–љ–Є–µ –Є—Б—Е–Њ–і–Њ–≤ –±–∞—А–Є–∞—В—А–Є—З–µ—Б–Ї–Є—Е –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤ —Г –±–Њ–ї—М–љ—Л—Е —Б —В—П–ґ–µ–ї—Л–Љ –Њ–ґ–Є—А–µ–љ–Є–µ–Љ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В—Б—П –њ–µ—А—Б–њ–µ–Ї—В–Є–≤–љ–Њ–є –Ј–∞–і–∞—З–µ–є —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Л.












