–Ф–Њ –љ–µ–і–∞–≤–љ–µ–≥–Њ –≤—А–µ–Љ–µ–љ–Є –Њ –њ–µ—А–≤–Є—З–љ–Њ–Љ –≥–Є–њ–µ—А–њ–∞—А–∞—В–Є—А–µ–Њ–Ј–µ (–Я–У–Я–Ґ) –≥–Њ–≤–Њ—А–Є–ї–Є –Ї–∞–Ї –Њ–± –Њ–і–љ–Њ–Љ –Є–Ј —А–µ–і–Ї–Є—Е —Н–љ–і–Њ–Ї—А–Є–љ–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –Ї–Њ—В–Њ—А–Њ–µ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –љ–∞—А—Г—И–µ–љ–Є–µ–Љ
–Ш–Ј–Љ–µ–љ–µ–љ–Є—П –≤ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–Є–Є –Њ–± –Є—Б—В–Є–љ–љ–Њ–є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є —Н—В–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –њ—А–Њ–Є–Ј–Њ—И–ї–Є –њ–Њ—Б–ї–µ —И–Є—А–Њ–Ї–Њ–≥–Њ –≤–љ–µ–і—А–µ–љ–Є—П –≤ —Б—В–∞–љ–і–∞—А—В–љ–Њ–µ –±–Є–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Ї—А–Њ–≤–Є –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—П –Њ–±—Й–µ–≥–Њ –Є –Є–Њ–љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –Ї–∞–ї—М—Ж–Є—П. –≠—В–Њ –њ–Њ–Ј–≤–Њ–ї–Є–ї–Њ –≥–Њ–≤–Њ—А–Є—В—М –Њ –Я–У–Я–Ґ –Ї–∞–Ї –Њ –±–Њ–ї–µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ–Љ —Н–љ–і–Њ–Ї—А–Є–љ–љ–Њ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–Є. –Я–Њ –і–∞–љ–љ—Л–Љ —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –Я–У–Я–Ґ –Ї–Њ–ї–µ–±–ї–µ—В—Б—П –Њ—В 3,2 —Б–ї—Г—З–∞–µ–≤ –љ–∞ 100 —В—Л—Б. –ґ–Є—В–µ–ї–µ–є –≤ –®–≤–µ–є—Ж–∞—А–Є–Є –і–Њ 7,8 —Б–ї—Г—З–∞–µ–≤ –љ–∞ 100 —В—Л—Б. –ґ–Є—В–µ–ї–µ–є –≤ –°–®–Р. –†–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –Я–У–Я–Ґ —Б—А–µ–і–Є –Љ–Њ–ї–Њ–і—Л—Е –Љ—Г–ґ—З–Є–љ –Є –ґ–µ–љ—Й–Є–љ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –Њ–і–Є–љ–∞–Ї–Њ–≤–∞, –њ—А–Є —Н—В–Њ–Љ —Б –≤–Њ–Ј—А–∞—Б—В–Њ–Љ —Г –ґ–µ–љ—Й–Є–љ –њ–Њ–і–≤–µ—А–ґ–µ–љ–љ–Њ—Б—В—М —Н—В–Њ–Љ—Г –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—О —Б—В–∞–љ–Њ–≤–Є—В—Б—П –≤ 3 —А–∞–Ј–∞ –≤—Л—И–µ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –Љ—Г–ґ—З–Є–љ–∞–Љ–Є. –Я–Њ –і–∞–љ–љ—Л–Љ –≠–љ–і–Њ–Ї—А–Є–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –і–Є—Б–њ–∞–љ—Б–µ—А–∞ (–≠–Ф) –Ф–µ–њ–∞—А—В–∞–Љ–µ–љ—В–∞ –Ј–і—А–∞–≤–Њ–Њ—Е—А–∞–љ–µ–љ–Є—П –≥. –Ь–Њ—Б–Ї–≤—Л, –Я–У–Я–Ґ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ –≤–Њ –≤—Б–µ—Е –≥—А—Г–њ–њ–∞—Е –љ–∞—Б–µ–ї–µ–љ–Є—П, –Њ–і–љ–∞–Ї–Њ –Њ—В–Љ–µ—З–∞–µ—В—Б—П –µ–≥–Њ –њ—А–µ–Њ–±–ї–∞–і–∞–љ–Є–µ –≤ —Б—В–∞—А—И–µ–є –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є –≥—А—Г–њ–њ–µ. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –Я–У–Я–Ґ –і–Є–∞–≥–љ–Њ—Б—В–Є—А—Г–µ—В—Б—П —Г –ґ–µ–љ—Й–Є–љ –≤ –≤–Њ–Ј—А–∞—Б—В–µ —Б—В–∞—А—И–µ 55 –ї–µ—В. –°—А–µ–і–Є 302 –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Њ–±—А–∞—В–Є–≤—И–Є—Е—Б—П –≤ –≠–Ф —Б –≤–њ–µ—А–≤—Л–µ –≤—Л—П–≤–ї–µ–љ–љ—Л–Љ –Я–У–Я–Ґ, –±—Л–ї–Њ 290 –ґ–µ–љ—Й–Є–љ –Є 12 –Љ—Г–ґ—З–Є–љ.
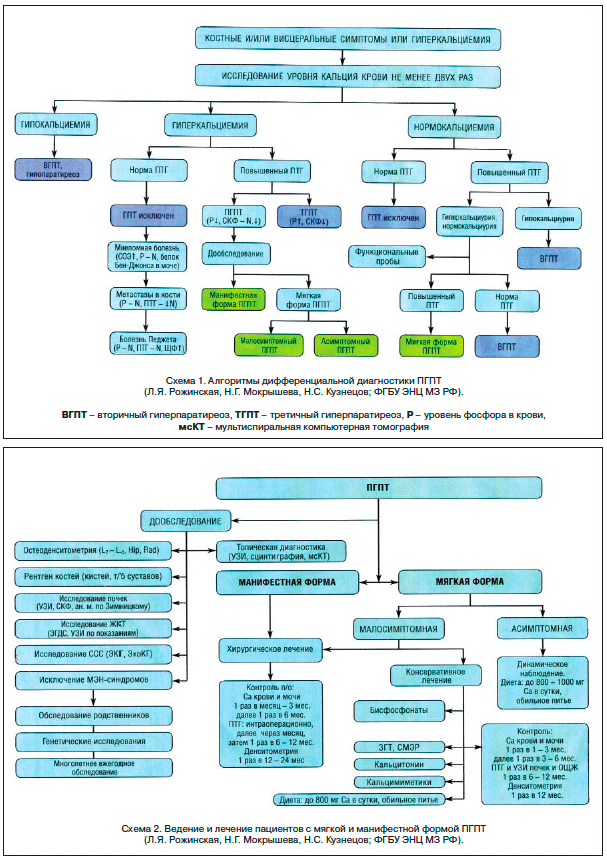
–Ф–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –њ–µ—А–≤–Є—З–љ–Њ–≥–Њ –≥–Є–њ–µ—А–њ–∞—А–∞—В–Є—А–µ–Њ–Ј–∞
–†–∞–Ј–≤–Є—В–Є–µ –Я–У–Я–Ґ –≤ 80–85% —Б–ї—Г—З–∞–µ–≤ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ –∞–і–µ–љ–Њ–Љ–Њ–є –Њ–і–љ–Њ–є –Є–Ј —З–µ—В—Л—А–µ—Е –Њ–Ї–Њ–ї–Њ—Й–Є—В–Њ–≤–Є–і–љ—Л—Е –ґ–µ–ї–µ–Ј (–Ю–©–Ц), –≤ 10–15% —Б–ї—Г—З–∞–µ–≤ –љ–∞–±–ї—О–і–∞–µ—В—Б—П –≥–Є–њ–µ—А–њ–ї–∞–Ј–Є—П –Њ–і–љ–Њ–є –Є–ї–Є –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е –Ю–©–Ц –Є–ї–Є –Љ–љ–Њ–ґ–µ—Б—В–≤–µ–љ–љ—Л–µ –∞–і–µ–љ–Њ–Љ—Л [5]. –Ґ–Њ–њ–Є—З–µ—Б–Ї—Г—О –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї—Г –∞–і–µ–љ–Њ–Љ—Л –Ю–©–Ц –њ—А–Њ–≤–Њ–і—П—В —Б –њ–Њ–Љ–Њ—Й—М—О —Г–ї—М—В—А–∞–Ј–≤—Г–Ї–Њ–≤–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П (–£–Ч–Ш). –Ш–љ—Д–Њ—А–Љ–∞—В–Є–≤–љ–Њ—Б—В—М —Н—В–Њ–≥–Њ –Љ–µ—В–Њ–і–∞ –і–Њ—Б—В–Є–≥–∞–µ—В 95%, –Њ–і–љ–∞–Ї–Њ –њ—А–Є –Љ–∞—Б—Б–µ –ґ–µ–ї–µ–Ј—Л –Љ–µ–љ–µ–µ 0,5 –≥ —Б–љ–Є–ґ–∞–µ—В—Б—П –і–Њ 30%. –Ъ–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –∞–і–µ–љ–Њ–Љ—Л –Ю–©–Ц –≤–Є–Ј—Г–∞–ї–Є–Ј–Є—А—Г—О—В—Б—П –њ—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є —Б—Ж–Є–љ—В–Є–≥—А–∞—Д–Є–Є —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ —В–µ—Е–љ–µ—В—А–Є–ї–∞. –І—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М —Н—В–Њ–≥–Њ –Љ–µ—В–Њ–і–∞ –њ—А–Є –∞–і–µ–љ–Њ–Љ–µ –Ю–©–Ц –і–Њ—Б—В–Є–≥–∞–µ—В 100%, –∞ –њ—А–Є –≥–Є–њ–µ—А–њ–ї–∞–Ј–Є–Є –Ю–©–Ц — 75%. –≠–Ї—В–Њ–њ–Є—А–Њ–≤–∞–љ–љ–∞—П –∞–і–µ–љ–Њ–Љ–∞ –Ю–©–Ц –Љ–Њ–ґ–µ—В –љ–∞–±–ї—О–і–∞—В—М—Б—П –≤ 20% —Б–ї—Г—З–∞–µ–≤ –Є –љ–µ –≤—Б–µ–≥–і–∞ –≤—Л—П–≤–ї—П–µ—В—Б—П –љ–∞ —Б—Ж–Є–љ—В–Є–≥—А–∞—Д–Є–Є. –Т —Н—В–Њ–Љ —Б–ї—Г—З–∞–µ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ –њ—А–Њ–≤–Њ–і—П—В –Љ—Г–ї—М—В–Є—Б–њ–Є—А–∞–ї—М–љ—Г—О –Ї–Њ–Љ–њ—М—О—В–µ—А–љ—Г—О —В–Њ–Љ–Њ–≥—А–∞—Д–Є—О –Њ—А–≥–∞–љ–Њ–≤ –≥–Њ–ї–Њ–≤—Л –Є —И–µ–Є –і–ї—П –≤—Л—П–≤–ї–µ–љ–Є—П –∞–і–µ–љ–Њ–Љ—Л –≤ –њ–µ—А–µ–і–љ–µ–Љ —Б—А–µ–і–Њ—Б—В–µ–љ–Є–Є, –њ–µ—А–Є–Ї–∞—А–і–µ, –њ–Њ–Ј–∞–і–Є–њ–Є—Й–µ–≤–Њ–і–љ–Њ–Љ –њ—А–Њ—Б—В—А–∞–љ—Б—В–≤–µ.
–Ы–∞–±–Њ—А–∞—В–Њ—А–љ—Л–µ –Љ–µ—В–Њ–і—Л –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Я–У–Я–Ґ –Њ—Б–љ–Њ–≤—Л–≤–∞—О—В—Б—П –љ–∞ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–Є –њ–∞—А–∞—В–≥–Њ—А–Љ–Њ–љ–∞ (–Я–Ґ–У), —Б–≤–Њ–±–Њ–і–љ–Њ–≥–Њ –Є –Є–Њ–љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –Ї–∞–ї—М—Ж–Є—П, —Д–Њ—Б—Д–Њ—А–∞, —Й–µ–ї–Њ—З–љ–Њ–є —Д–Њ—Б—Д–∞—В–∞–Ј—Л, –Ї—А–µ–∞—В–Є–љ–Є–љ–∞, –≤–Є—В–∞–Љ–Є–љ–∞ D –≤ –Ї—А–Њ–≤–Є, –Ї–∞–ї—М—Ж–Є—П –Є —Д–Њ—Б—Д–Њ—А–∞ –≤ —Б—Г—В–Њ—З–љ–Њ–є –Љ–Њ—З–µ [3].
–Я–∞—В–Њ–≥–µ–љ–µ–Ј –Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Ї–Њ—Б—В–љ–Њ-–≤–Є—Б—Ж–µ—А–∞–ї—М–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –њ–µ—А–≤–Є—З–љ–Њ–≥–Њ –≥–Є–њ–µ—А–њ–∞—А–∞—В–Є—А–µ–Њ–Ј–∞
–Ю—Б–љ–Њ–≤–љ—Л–Љ–Є
–Я–Њ—А–∞–ґ–µ–љ–Є–µ
–Ю–њ–Њ—Б—А–µ–і–Њ–≤–∞–љ–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ –Я–Ґ–У –љ–∞ –Ї–Њ—Б—В–љ—Г—О —В–Ї–∞–љ—М —Б–≤—П–Ј–∞–љ–Њ —Б –µ–≥–Њ –і–µ–є—Б—В–≤–Є–µ–Љ –љ–∞ –њ–Њ—З–µ—З–љ—Л–µ –Ї–∞–љ–∞–ї—М—Ж—Л. –Я–Ґ–У, —Б–љ–Є–ґ–∞—П —А–µ–∞–±—Б–Њ—А–±—Ж–Є—О —Д–Њ—Б—Д–∞—В–Њ–≤ –≤ –њ–Њ—З–µ—З–љ—Л—Е –Ї–∞–љ–∞–ї—М—Ж–∞—Е, —Г—Б–Є–ї–Є–≤–∞–µ—В —Д–Њ—Б—Д–∞—В—Г—А–Є—О, —З—В–Њ –њ—А–Є–≤–Њ–і–Є—В –Ї —Б–љ–Є–ґ–µ–љ–Є—О —Г—А–Њ–≤–љ—П —Д–Њ—Б—Д–∞—В–∞ –≤ –њ–ї–∞–Ј–Љ–µ –Ї—А–Њ–≤–Є –Є –Љ–Њ–±–Є–ї–Є–Ј–∞—Ж–Є–Є –Ї–∞–ї—М—Ж–Є—П –Є–Ј –Ї–Њ—Б—В–µ–є [20].
–Ю—Б—В–µ–Њ–њ–Њ—А–Њ—В–Є—З–µ—Б–Ї–Є–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≤ –Ї–Њ—Б—В—П—Е –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞ –≤–∞—А—М–Є—А—Г—О—В –Њ—В –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є –Ї–Њ—Б—В–µ–є –≤–њ–ї–Њ—В—М –і–Њ –Ї–Њ–Љ–њ—А–µ—Б—Б–Є–Њ–љ–љ—Л—Е –њ–µ—А–µ–ї–Њ–Љ–Њ–≤. –Э–∞–Є–±–Њ–ї—М—И–Є–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –Њ–±–љ–∞—А—Г–ґ–Є–≤–∞—О—В—Б—П –≤ –Ї–Њ—Б—В—П—Е, –Є–Љ–µ—О—Й–Є—Е –Ї–Њ—А—В–Є–Ї–∞–ї—М–љ–Њ–µ —Б—В—А–Њ–µ–љ–Є–µ. –Ъ–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –±–Њ–ї—М–љ—Л–µ –њ—А–µ–і—К—П–≤–ї—П—О—В –ґ–∞–ї–Њ–±—Л –љ–∞ –Љ—Л—И–µ—З–љ—Г—О —Б–ї–∞–±–Њ—Б—В—М, –±–Њ–ї–Є –≤ –Ї–Њ—Б—В—П—Е, —З–∞—Б—В—Л–µ –њ–µ—А–µ–ї–Њ–Љ—Л, —Г–Љ–µ–љ—М—И–µ–љ–Є–µ —А–Њ—Б—В–∞ –Ј–∞ –≤—А–µ–Љ—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –†–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –њ—А–Є –Я–У–Я–Ґ –≤ 2 —А–∞–Ј–∞ –≤—Л—И–µ –≤ –Ї–Њ—Б—В—П—Е, –Є–Љ–µ—О—Й–Є—Е –Ї–∞–Ї –Ї–Њ—А—В–Є–Ї–∞–ї—М–љ–Њ–µ, —В–∞–Ї –Є —В—А–∞–±–µ–Ї—Г–ї—П—А–љ–Њ–µ —Б—В—А–Њ–µ–љ–Є–µ [25].
–Ф–ї—П –≤—Л—П–≤–ї–µ–љ–Є—П –Ї–Њ—Б—В–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –Я–У–Я–Ґ –њ—А–Њ–≤–Њ–і–Є—В—Б—П –і–≤—Г—Е—Н–љ–µ—А–≥–µ—В–Є—З–µ—Б–Ї–∞—П —А–µ–љ—В–≥–µ–љ–Њ–≤—Б–Ї–∞—П –∞–±—Б–Њ—А–±—Ж–Є–Њ–Љ–µ—В—А–Є—П –і–Є—Б—В–∞–ї—М–љ–Њ–≥–Њ –Њ—В–і–µ–ї–∞ –ї—Г—З–µ–≤–Њ–є –Ї–Њ—Б—В–Є, –њ–Њ—П—Б–љ–Є—З–љ–Њ–≥–Њ –Њ—В–і–µ–ї–∞ –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞, –њ—А–Њ–Ї—Б–Є–Љ–∞–ї—М–љ—Л—Е –Њ—В–і–µ–ї–Њ–≤ –±–µ–і—А–µ–љ–љ—Л—Е –Ї–Њ—Б—В–µ–є. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М –≤–Ї–ї—О—З–µ–љ–Є—П –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –і–Є—Б—В–∞–ї—М–љ–Њ–≥–Њ –Њ—В–і–µ–ї–∞ –ї—Г—З–µ–≤–Њ–є –Ї–Њ—Б—В–Є –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–∞ –љ–∞–Є–±–Њ–ї–µ–µ –Ј–љ–∞—З–Є–Љ—Л–Љ —Б–љ–Є–ґ–µ–љ–Є–µ–Љ –Ь–Я–Ъ–Ґ –≤ —Н—В–Њ–є –Њ–±–ї–∞—Б—В–Є –њ—А–Є –Я–У–Я–Ґ.
–Я—А–Є —В—П–ґ–µ–ї–Њ–Љ –Љ–∞–љ–Є—Д–µ—Б—В–љ–Њ–Љ —В–µ—З–µ–љ–Є–Є –Я–У–Я–Ґ —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –≤—Л—П–≤–Є—В—М —В—П–ґ–µ–ї—Л–µ –Ї–Њ—Б—В–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П:
–Т—Б–µ–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ —Б –Я–У–Я–Ґ –њ—А–Њ–≤–Њ–і—П—В –£–Ч–Ш –њ–Њ—З–µ–Ї, –Њ–њ—А–µ–і–µ–ї—П—О—В —Б–Ї–Њ—А–Њ—Б—В—М –Ї–ї—Г–±–Њ—З–Ї–Њ–≤–Њ–є —Д–Є–ї—М—В—А–∞—Ж–Є–Є (–°–Ъ–§) –і–ї—П –≤—Л—П–≤–ї–µ–љ–Є—П –≤–Є—Б—Ж–µ—А–∞–ї—М–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є.
–°—В—А—Г–Ї—В—Г—А–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –Ї–Њ—А–Њ–љ–∞—А–љ—Л—Е —Б–Њ—Б—Г–і–Њ–≤ –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –њ–Њ—А–∞–ґ–µ–љ–Є—П
–Ч–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Ц–Ъ–Ґ —В–∞–Ї–ґ–µ –љ–∞–њ—А—П–Љ—Г—О —Б–≤—П–Ј–∞–љ—Л —Б –≥–Є–њ–µ—А–Ї–∞–ї—М—Ж–Є–µ–Љ–Є–µ–є, –Ї–Њ—В–Њ—А–∞—П –њ—А–Є–≤–Њ–і–Є—В –Ї –њ–Њ–≤—Л—И–µ–љ–Є—О —Б–µ–Ї—А–µ—Ж–Є–Є –≥–∞—Б—В—А–Є–љ–∞ –Є —Б–Њ–ї—П–љ–Њ–є –Ї–Є—Б–ї–Њ—В—Л. –£ 50% –±–Њ–ї—М–љ—Л—Е —Б –Я–У–Я–Ґ –Њ—В–Љ–µ—З–∞–µ—В—Б—П —А–∞–Ј–≤–Є—В–Є–µ –њ–µ–њ—В–Є—З–µ—Б–Ї–Є—Е —П–Ј–≤ –ґ–µ–ї—Г–і–Ї–∞ –Є –і–≤–µ–љ–∞–і—Ж–∞—В–Є–њ–µ—А—Б—В–љ–Њ–є –Ї–Є—И–Ї–Є. –Ґ–µ—З–µ–љ–Є–µ —П–Ј–≤–µ–љ–љ–Њ–є –±–Њ–ї–µ–Ј–љ–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Я–У–Я–Ґ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П —В–Њ—И–љ–Њ—В–Њ–є, —А–≤–Њ—В–Њ–є, –∞–љ–Њ—А–µ–Ї—Б–Є–µ–є, –±–Њ–ї—М—О –≤ —Н–њ–Є–≥–∞—Б—В—А–∞–ї—М–љ–Њ–є –Њ–±–ї–∞—Б—В–Є [4]. –Ф–ї—П –≤—Л—П–≤–ї–µ–љ–Є—П –≤–Є—Б—Ж–µ—А–∞–ї—М–љ—Л—Е
–Т–µ–і–µ–љ–Є–µ –Є –ї–µ—З–µ–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —А–∞–Ј–љ—Л–Љ–Є —Д–Њ—А–Љ–∞–Љ–Є –њ–µ—А–≤–Є—З–љ–Њ–≥–Њ –≥–Є–њ–µ—А–њ–∞—А–∞—В–Є—А–µ–Њ–Ј–∞
–Т –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —Г—А–Њ–≤–љ—П –Ї–∞–ї—М—Ж–Є—П, –љ–∞–ї–Є—З–Є—П –Ї–Њ—Б—В–љ—Л—Е, –≤–Є—Б—Ж–µ—А–∞–ї—М–љ—Л—Е –Є–ї–Є
–Ь—П–≥–Ї–∞—П —Д–Њ—А–Љ–∞ –Я–У–Я–Ґ –Љ–Њ–ґ–µ—В –±—Л—В—М –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ–∞:
- –њ—А–Є –љ–Њ—А–Љ–Њ–Ї–∞–ї—М—Ж–Є–µ–Љ–Є–Є –Є–ї–Є —Г—А–Њ–≤–љ–µ –Ї–∞–ї—М—Ж–Є—П –≤ —Б—Л–≤–Њ—А–Њ—В–Ї–µ –Ї—А–Њ–≤–Є, –њ—А–µ–≤—Л—И–∞—О—Й–µ–Љ –≤–µ—А—Е–љ—О—О –≥—А–∞–љ–Є—Ж—Г –љ–Њ—А–Љ—Л –љ–µ –±–Њ–ї–µ–µ —З–µ–Љ –љ–∞ 0,25 –Љ–Љ–Њ–ї—М/–ї;
- –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –≤–Є—Б—Ж–µ—А–∞–ї—М–љ—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Я–У–Я–Ґ;
- –њ–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є–Є –Ь–Я–Ъ–Ґ —Б–љ–Є–ґ–µ–љ–∞ –њ–Њ
–Ґ-–Ї—А–Є—В–µ—А–Є—О –љ–µ –±–Њ–ї–µ–µ —З–µ–Љ –љ–∞ 2,5 SD; - –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ –Њ—В—Б—Г—В—Б—В–≤—Г—О—В —Г–Ї–∞–Ј–∞–љ–Є—П –љ–∞ –љ–Є–Ј–Ї–Њ—В—А–∞–≤–Љ–∞—В–Є—З–љ—Л–µ –њ–µ—А–µ–ї–Њ–Љ—Л [3].
–Т –њ–Њ—Б–ї–µ–і–љ–µ–µ –≤—А–µ–Љ—П —З–∞—Б—В–Њ—В–∞ –≤—Л—П–≤–ї–µ–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Љ—П–≥–Ї–Њ–є —Д–Њ—А–Љ–Њ–є –Я–У–Я–Ґ –≤–Њ–Ј—А–Њ—Б–ї–∞ –і–Њ 80% [26].
–£ 40% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –љ–Њ—А–Љ–Њ–Ї–∞–ї—М—Ж–Є–µ–Љ–Є—З–µ—Б–Ї–Њ–є —Д–Њ—А–Љ–Њ–є –Я–У–Я–Ґ –≤ —В–µ—З–µ–љ–Є–µ
–Т–µ–і–µ–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Љ—П–≥–Ї–Њ–є, –Љ–∞–ї–Њ—Б–Є–Љ–њ—В–Њ–Љ–љ–Њ–є —Д–Њ—А–Љ–Њ–є –Я–У–Я–Ґ —Б –Њ—Б—В–µ–Њ–њ–µ–љ–Є–µ–є –±–µ–Ј –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –Ї–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ–Њ–µ. –Т—Б–µ–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –і–Є–µ—В–∞ —Б –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ–Љ —Г–њ–Њ—В—А–µ–±–ї–µ–љ–Є—П –Ї–∞–ї—М—Ж–Є—П –і–Њ 800–1000 –Љ–≥/—Б—Г—В –Є —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –њ–Њ—В—А–µ–±–ї–µ–љ–Є—П –ґ–Є–і–Ї–Њ—Б—В–Є –і–Њ 1,5–2,0 –ї [23]. –Х—Б–ї–Є –≤ –њ—А–Њ—Ж–µ—Б—Б–µ –і–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Њ–≥–Њ –љ–∞–±–ї—О–і–µ–љ–Є—П –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Б–љ–Є–ґ–µ–љ–Є–µ –Ь–Я–Ъ–Ґ —Б —А–∞–Ј–≤–Є—В–Є–µ–Љ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞, –њ–∞—Ж–Є–µ–љ—В–∞–Љ –љ–∞–Ј–љ–∞—З–∞—О—В –њ—А–µ–њ–∞—А–∞—В—Л –Є–Ј –≥—А—Г–њ–њ—Л –±–Є—Б—Д–Њ—Б—Д–Њ–љ–∞—В–Њ–≤. –С–Є—Б—Д–Њ—Б—Д–Њ–љ–∞—В—Л (–С–§) –њ—А–µ–і—Б—В–∞–≤–ї—П—О—В —Б–Њ–±–Њ–є –∞–љ–∞–ї–Њ–≥–Є –љ–µ–Њ—А–≥–∞–љ–Є—З–µ—Б–Ї–Є—Е –њ–Є—А–Њ—Д–Њ—Б—Д–∞—В–Њ–≤. –§–Њ—Б—Д–∞—В–љ—Л–µ –≥—А—Г–њ–њ—Л –С–§ –Є–Љ–µ—О—В –і–≤–µ –Њ—Б–љ–Њ–≤–љ—Л–µ —Д—Г–љ–Ї—Ж–Є–Є: —Б–≤—П–Ј—М —Б –Ї–ї–µ—В–Њ—З–љ—Л–Љ –Љ–Є–љ–µ—А–∞–ї–Њ–Љ –Є
–Т –њ–Њ—Б–ї–µ–і–љ–µ–µ –≤—А–µ–Љ—П –њ–Њ—П–≤–Є–ї–∞—Б—М –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—П –≤—В–Њ—А–Є—З–љ–Њ–≥–Њ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Я–У–Я–Ґ —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –Љ–Њ–љ–Њ–Ї–ї–Њ–љ–∞–ї—М–љ—Л—Е —З–µ–ї–Њ–≤–µ—З–µ—Б–Ї–Є—Е –∞–љ—В–Є—В–µ–ї –Ї RANKL (–і–µ–љ–Њ—Б—Г–Љ–∞–±). –Т –Њ—В–ї–Є—З–Є–µ –Њ—В –і—А—Г–≥–Є—Е –∞–љ—В–Є—А–µ–Ј–Њ—А–±—В–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ (–±–Є—Б—Д–Њ—Б—Д–Њ–љ–∞—В–Њ–≤) –і–µ–љ–Њ—Б—Г–Љ–∞–± —Г–Љ–µ–љ—М—И–∞–µ—В –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–µ –Њ—Б—В–µ–Њ–Ї–ї–∞—Б—В–Њ–≤, –љ–µ –љ–∞—А—Г—И–∞—П –њ—А–Є —Н—В–Њ–Љ —Д—Г–љ–Ї—Ж–Є—О –Ј—А–µ–ї—Л—Е –Ї–ї–µ—В–Њ–Ї. –Ф–µ–љ–Њ—Б—Г–Љ–∞–± (60 –Љ–≥ —Е 1 —А–∞–Ј –≤ 6 –Љ–µ—Б.) –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–ї –ї—Г—З—И–Є–є —А–µ–Ј—Г–ї—М—В–∞—В –≤ –њ–ї–∞–љ–µ –њ–Њ–≤—Л—И–µ–љ–Є—П –Љ–Є–љ–µ—А–∞–ї—М–љ–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є –Ї–Њ—А—В–Є–Ї–∞–ї—М–љ–Њ–є –Є —В—А–∞–±–µ–Ї—Г–ї—П—А–љ–Њ–є –Ї–Њ—Б—В–љ–Њ–є —В–Ї–∞–љ–Є –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –∞–ї–µ–љ–і—А–Њ–љ–∞—В–Њ–Љ (70 –Љ–≥ —Е 1 —А–∞–Ј –≤ –љ–µ–і–µ–ї—О). –Э–∞–Ј–љ–∞—З–µ–љ–Є–µ –і–µ–љ–Њ—Б—Г–Љ–∞–±–∞ –њ–Њ—Б–ї–µ —В–µ—А–∞–њ–Є–Є –±–Є—Б—Д–Њ—Б—Д–Њ–љ–∞—В–∞–Љ–Є (–∞–ї–µ–љ–і—А–Њ–љ–∞—В–Њ–Љ) –њ—А–Є–≤–Њ–і–Є—В –Ї –і–∞–ї—М–љ–µ–є—И–µ–Љ—Г –њ–Њ–≤—Л—И–µ–љ–Є—О –Ь–Я–Ъ–Ґ [27].
–Ь–∞–љ–Є—Д–µ—Б—В–љ–∞—П —Д–Њ—А–Љ–∞ –Я–У–Я–Ґ –і–Є–∞–≥–љ–Њ—Б—В–Є—А—Г–µ—В—Б—П, –µ—Б–ї–Є:
- —Г—А–Њ–≤–µ–љ—М –Њ–±—Й–µ–≥–Њ –Ї–∞–ї—М—Ж–Є—П –≤ –Ї—А–Њ–≤–Є –±–Њ–ї–µ–µ —З–µ–Љ –љ–∞ 0,25 –Љ–Љ–Њ–ї—М/–ї –≤—Л—И–µ –≤–µ—А—Е–љ–µ–є –≥—А–∞–љ–Є—Ж—Л –љ–Њ—А–Љ—Л;
- –Є–Љ–µ—О—В—Б—П –Ї–Њ—Б—В–љ—Л–µ, –≤–Є—Б—Ж–µ—А–∞–ї—М–љ—Л–µ –Є–ї–Є
–Ї–Њ—Б—В–љ–Њ-–≤–Є—Б—Ж–µ—А–∞–ї—М–љ—Л–µ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П –Я–У–Я–Ґ.
–Я—А–Є —Г—А–Њ–≤–љ–µ –Ї–∞–ї—М—Ж–Є—П –≤—Л—И–µ 3,0 –Љ–Љ–Њ–ї—М/–ї —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ —А–∞–Ј–≤–Є—В–Є–µ –њ—Б–Є—Е–Њ–Ј–∞ [8]. –£—А–Њ–≤–µ–љ—М –Ї–∞–ї—М—Ж–Є—П –≤ –і–Є–∞–њ–∞–Ј–Њ–љ–µ 3,5–4,0 –Љ–Љ–Њ–ї—М/–ї –Љ–Њ–ґ–µ—В —Б—В–∞—В—М –њ—А–Є—З–Є–љ–Њ–є —А–∞–Ј–≤–Є—В–Є—П –≥–Є–њ–µ—А–Ї–∞–ї—М—Ж–Є–µ–Љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Ї—А–Є–Ј–∞, –њ—А–Є –Ї–Њ—В–Њ—А–Њ–Љ –ї–µ—В–∞–ї—М–љ–Њ—Б—В—М –і–Њ—Б—В–Є–≥–∞–µ—В 50–60%.
–Я—А–Є –≤—Л—П–≤–ї–µ–љ–Є–Є –Љ–∞–љ–Є—Д–µ—Б—В–љ–Њ–є —Д–Њ—А–Љ—Л –Я–У–Я–Ґ —Б —Г—В–Њ—З–љ–µ–љ–љ–Њ–є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–µ–є –∞–і–µ–љ–Њ–Љ—Л –Ю–©–Ц —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–Њ –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ. –Я—А–Є –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е —А–µ–Ј—Г–ї—М—В–∞—В–∞—Е –£–Ч–Ш –Є —Б—Ж–Є–љ—В–Є–≥—А–∞—Д–Є–Є –Ю–©–Ц, –Ь–°–Ъ–Ґ –Њ—А–≥–∞–љ–Њ–≤ —Б—А–µ–і–Њ—Б—В–µ–љ–Є—П –Є —И–µ–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≤—Л—Б–Њ–Ї–Є–Љ —Г—А–Њ–≤–љ–µ–Љ –Ї–∞–ї—М—Ж–Є—П –Є –Я–Ґ–У –Є –њ—А–Є –љ–∞–ї–Є—З–Є–Є –Ї–Њ—Б—В–љ—Л—Е –Є –≤–Є—Б—Ж–µ—А–∞–ї—М–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–µ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–Њ —Б —А–µ–≤–Є–Ј–Є–µ–є –≤—Б–µ—Е –Ј–Њ–љ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ–≥–Њ —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–Є—П –Ю–©–Ц. –Ф–ї—П –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є—П —Г—Б–њ–µ—И–љ–Њ–≥–Њ —Г–і–∞–ї–µ–љ–Є—П –∞–і–µ–љ–Њ–Љ—Л –Ю–©–Ц —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –Є–љ—В—А–∞–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–µ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –Я–Ґ–У [4].
–£–і–∞–ї–µ–љ–Є–µ –∞–і–µ–љ–Њ–Љ—Л –Ю–©–Ц —П–≤–ї—П–µ—В—Б—П —Б–∞–Љ—Л–Љ —А–∞–і–Є–Ї–∞–ї—М–љ—Л–Љ –Љ–µ—В–Њ–і–Њ–Љ –ї–µ—З–µ–љ–Є—П –Я–У–Я–Ґ. –Я–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ—Л–Љ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–µ–Љ –Я–У–Я–Ґ —П–≤–ї—П–µ—В—Б—П —Б—В–Њ–є–Ї–∞—П –Є–ї–Є —В—А–∞–љ–Ј–Є—В–Њ—А–љ–∞—П –≥–Є–њ–Њ–Ї–∞–ї—М—Ж–Є–µ–Љ–Є—П. –Т —Б–≤—П–Ј–Є —Б —Н—В–Є–Љ –њ–∞—Ж–Є–µ–љ—В—Л –і–ї–Є—В–µ–ї—М–љ–Њ–µ –≤—А–µ–Љ—П –љ—Г–ґ–і–∞—О—В—Б—П –≤ –њ—А–Є–µ–Љ–µ –∞–Ї—В–Є–≤–љ—Л—Е –Љ–µ—В–∞–±–Њ–ї–Є—В–Њ–≤ –≤–Є—В–∞–Љ–Є–љ–∞ D (–∞–ї—М—Д–∞–Ї–∞–ї—М—Ж–Є–і–Њ–ї, –Ї–∞–ї—М—Ж–Є—В—А–Є–Њ–ї) –Є –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П. –Т –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ —Б—А–µ–і–љ—П—П –і–Њ–Ј–∞ –∞–ї—М—Д–∞–Ї–∞–ї—М—Ж–Є–і–Њ–ї–∞ –Љ–Њ–ґ–µ—В —Б–Њ—Б—В–∞–≤–ї—П—В—М 1,75 –Љ–Ї–≥/—Б—Г—В, —Б—А–µ–і–љ—П—П –і–Њ–Ј–∞ –Ї–∞–ї—М—Ж–Є—П — –і–Њ 2000 –Љ–≥/—Б—Г—В. –Я—А–Є —Б—В–Њ–є–Ї–Њ–є –љ–Њ—А–Љ–Њ–Ї–∞–ї—М—Ж–Є–µ–Љ–Є–Є –і–Њ–Ј—Л –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ —Б–љ–Є–ґ–∞—О—В –і–Њ –њ–Њ–і–і–µ—А–ґ–Є–≤–∞—О—Й–Є—Е — 1,0–1,5 –Љ–Ї–≥ –∞–Ї—В–Є–≤–љ—Л—Е –Љ–µ—В–∞–±–Њ–ї–Є—В–Њ–≤ –≤–Є—В–∞–Љ–Є–љ–∞ D –Є 1000 –Љ–≥ –Ї–∞–ї—М—Ж–Є—П –≤ —Б—Г—В–Ї–Є [4]. –•–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–µ –ї–µ—З–µ–љ–Є–µ –Є –њ—А–Є–µ–Љ –≤ –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –∞–Ї—В–Є–≤–љ—Л—Е –Љ–µ—В–∞–±–Њ–ї–Є—В–Њ–≤ –≤–Є—В–∞–Љ–Є–љ–∞ D –Є –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П –њ—А–Є–≤–Њ–і—П—В –Ї –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–Љ—Г –њ–Њ–≤—Л—И–µ–љ–Є—О –Ь–Я–Ъ–Ґ –≤ —В–µ—З–µ–љ–Є–µ 12 –Љ–µ—Б. –Ц–µ–љ—Й–Є–љ–∞–Љ –≤ –Љ–µ–љ–Њ–њ–∞—Г–Ј–µ —Б —П–≤–ї–µ–љ–Є—П–Љ–Є —В—П–ґ–µ–ї–Њ–≥–Њ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞ –њ–Њ—Б–ї–µ –њ—А–Є–µ–Љ–∞ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П –Є –∞–ї—М—Д–∞–Ї–∞–ї—М—Ж–Є–і–Њ–ї–∞ –≤ —В–µ—З–µ–љ–Є–µ –≥–Њ–і–∞ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Є–Ј –≥—А—Г–њ–њ—Л –±–Є—Б—Д–Њ—Б—Д–Њ–љ–∞—В–Њ–≤.
–Ъ–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ–Њ–µ –≤–µ–і–µ–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Љ–∞–љ–Є—Д–µ—Б—В–љ–Њ–є —Д–Њ—А–Љ–Њ–є –Я–У–Я–Ґ –њ—А–Њ–≤–Њ–і–Є—В—Б—П:
- –њ—А–Є —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–µ–Љ —В–µ—З–µ–љ–Є–Є –≥–Є–њ–µ—А–њ–∞—А–∞—В–Є—А–µ–Њ–Ј–∞;
- –њ–Њ—Б–ї–µ –љ–µ—А–∞–і–Є–Ї–∞–ї—М–љ–Њ –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–є –Њ–њ–µ—А–∞—Ж–Є–Є;
- –њ—А–Є –љ–∞–ї–Є—З–Є–Є –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є–є –Ї —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–Љ—Г –ї–µ—З–µ–љ–Є—О (—В—П–ґ–µ–ї—Л–µ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П);
- –њ—А–Є –∞—В–Є–њ–Є—З–љ–Њ —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–Њ–є –∞–і–µ–љ–Њ–Љ–µ –Ю–©–Ц;
- –њ—А–Є –љ–µ–≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –≤–Є–Ј—Г–∞–ї–Є–Ј–Є—А–Њ–≤–∞—В—М –∞–і–µ–љ–Њ–Љ—Г –љ–∞ —Б—Ж–Є–љ—В–Є–≥—А–∞—Д–Є–Є –Ю–©–Ц, –Ь–°–Ъ–Ґ –Њ—А–≥–∞–љ–Њ–≤ —Б—А–µ–і–Њ—Б—В–µ–љ–Є—П –Є —И–µ–Є.
–Я–∞—Ж–Є–µ–љ—В—Л –љ–∞—Е–Њ–і—П—В—Б—П –њ–Њ–і –і–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Є–Љ –љ–∞–±–ї—О–і–µ–љ–Є–µ–Љ, –≤–Є–Ј—Г–∞–ї–Є–Ј–Є—А—Г—О—Й–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –∞–і–µ–љ–Њ–Љ—Л –њ—А–Њ–≤–Њ–і—П—В—Б—П 1 —А–∞–Ј –≤ 12 –Љ–µ—Б.
–Я—А–Є –Љ–∞–љ–Є—Д–µ—Б—В–љ–Њ–є —Д–Њ—А–Љ–µ –Я–У–Я–Ґ –љ–∞–±–ї—О–і–∞–µ—В—Б—П –≤—Л—Б–Њ–Ї–Є–є —Г—А–Њ–≤–µ–љ—М –Ї–∞–ї—М—Ж–Є—П –≤ –Ї—А–Њ–≤–Є. –Т —Б–≤—П–Ј–Є —Б —Н—В–Є–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ –љ–∞–Ј–љ–∞—З–∞–µ—В—Б—П –∞–ї–ї–Њ—Б—В–µ—А–Є—З–µ—Б–Ї–Є–є –Љ–Њ–і—Г–ї—П—В–Њ—А –Ї–∞–ї—М—Ж–Є–є—З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ–≥–Њ —А–µ—Ж–µ–њ—В–Њ—А–∞ (CaSR) — —Ж–Є–љ–∞–Ї–∞–ї—М—Ж–µ—В [17, 24]. –Э–∞—З–∞–ї—М–љ–∞—П –і–Њ–Ј–∞ –њ—А–µ–њ–∞—А–∞—В–∞ —Б–Њ—Б—В–∞–≤–ї—П–µ—В 30 –Љ–≥/—Б—Г—В —Б –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–Љ —В–Є—В—А–Њ–≤–∞–љ–Є–µ–Љ –Ї–∞–ґ–і—Л–µ 2–4 –љ–µ–і. –і–Њ –і–Њ—Б—В–Є–ґ–µ–љ–Є—П —Ж–µ–ї–µ–≤–Њ–≥–Њ —Г—А–Њ–≤–љ—П –Ї–∞–ї—М—Ж–Є—П. –Ь–∞–Ї—Б–Є–Љ–∞–ї—М–љ–∞—П –і–Њ–Ј–∞ –њ—А–µ–њ–∞—А–∞—В–∞ — 90 –Љ–≥ —Е 4 —А./—Б—Г—В. –Я—А–µ–њ–∞—А–∞—В –њ—А–Є–љ–Є–Љ–∞–µ—В—Б—П –њ–µ—А–Њ—А–∞–ї—М–љ–Њ –≤–Њ –≤—А–µ–Љ—П –њ—А–Є–µ–Љ–∞ –њ–Є—Й–Є –Є–ї–Є —Б—А–∞–Ј—Г –њ–Њ—Б–ї–µ –љ–µ–≥–Њ. –Ф–Њ–Ј–∞ –њ—А–µ–њ–∞—А–∞—В–∞ —В–Є—В—А—Г–µ—В—Б—П –њ–Њ–і –Ї–Њ–љ—В—А–Њ–ї–µ–Љ —Г—А–Њ–≤–љ–µ–є –Њ–±—Й–µ–≥–Њ –Є –Є–Њ–љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –Ї–∞–ї—М—Ж–Є—П, —Н–Ї—Б–Ї—А–µ—Ж–Є–Є –Ї–∞–ї—М—Ж–Є—П –Є —Д–Њ—Б—Д–Њ—А–∞ —Б –Љ–Њ—З–Њ–є [9, 18].
–Э–∞ —Д–Њ–љ–µ
–Я–∞—Ж–Є–µ–љ—В–∞–Љ —Б –Љ–∞–љ–Є—Д–µ—Б—В–љ–Њ–є —Д–Њ—А–Љ–Њ–є –Я–У–Я–Ґ —Б —В—П–ґ–µ–ї—Л–Љ–Є –Ї–Њ—Б—В–љ—Л–Љ–Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П–Љ–Є –і–ї—П –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є—П –і–∞–ї—М–љ–µ–є—И–µ–є –њ–Њ—В–µ—А–Є –Ї–Њ—Б—В–љ–Њ–є –Љ–∞—Б—Б—Л –Є —Б–љ–Є–ґ–µ–љ–Є—П —А–Є—Б–Ї–∞ –њ–µ—А–µ–ї–Њ–Љ–Њ–≤ –љ–∞–Ј–љ–∞—З–∞–µ—В—Б—П –∞–љ—В–Є—А–µ–Ј–Њ—А–±—В–Є–≤–љ–∞—П —В–µ—А–∞–њ–Є—П –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –Є–Ј –≥—А—Г–њ–њ—Л –±–Є—Б—Д–Њ—Б—Д–Њ–љ–∞—В–Њ–≤.
–Я–µ—А–≤–Є—З–љ—Л–є –≥–Є–њ–µ—А–њ–∞—А–∞—В–Є—А–µ–Њ–Ј –≤ —Б–Њ—Б—В–∞–≤–µ —Б–Є–љ–і—А–Њ–Љ–∞ –Љ–љ–Њ–ґ–µ—Б—В–≤–µ–љ–љ—Л—Е —Н–љ–і–Њ–Ї—А–Є–љ–љ—Л—Е –љ–µ–Њ–њ–ї–∞–Ј–Є–є (
–Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М, —З—В–Њ –≥–Є–њ–µ—А–њ–∞—А–∞—В–Є—А–µ–Њ–Ј, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ—Л–є –∞–і–µ–љ–Њ–Љ–Њ–є –Є–ї–Є –≥–Є–њ–µ—А–њ–ї–∞–Ј–Є–µ–є –Ю–©–Ц, –≤ 1–2% —Б–ї—Г—З–∞–µ–≤ –Љ–Њ–ґ–µ—В –±—Л—В—М —З–∞—Б—В—М—О —Б–Є–љ–і—А–Њ–Љ–∞ –Љ–љ–Њ–ґ–µ—Б—В–≤–µ–љ–љ—Л—Е —Н–љ–і–Њ–Ї—А–Є–љ–љ—Л—Е –љ–µ–Њ–њ–ї–∞–Ј–Є–є (
–°–Є–љ–і—А–Њ–Љ –Ь–≠–Э
–°–Є–љ–і—А–Њ–Љ –Ь–≠–Э
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Я–У–Я–Ґ —П–≤–ї—П–µ—В—Б—П —В—П–ґ–µ–ї—Л–Љ –Є–љ–≤–∞–ї–Є–і–Є–Ј–Є—А—Г—О—Й–Є–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ–Љ. –Т—Л—П–≤–ї–µ–љ–Є–µ –Я–У–Я–Ґ –љ–∞ —А–∞–љ–љ–Є—Е —Н—В–∞–њ–∞—Е –Є –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–µ —Г–і–∞–ї–µ–љ–Є–µ –∞–і–µ–љ–Њ–Љ—Л –Ю–©–Ц –њ–Њ–Ј–≤–Њ–ї—П—О—В –њ—А–µ–і—Г–њ—А–µ–і–Є—В—М —А–∞–Ј–≤–Є—В–Є–µ












