–±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞
–Ф–Є—Б—Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ вАФ –Ї–Њ–Љ–њ–ї–µ–Ї—Б –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤, —А–∞–Ј–≤–Є–≤–∞—О—Й–Є—Е—Б—П –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ –Љ–Њ—В–Њ—А–љ–Њ-—В–Њ–љ–Є—З–µ—Б–Ї–Њ–є –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –ґ–µ–ї—З–љ–Њ–≥–Њ –њ—Г–Ј—Л—А—П (–Ц–Я), –ґ–µ–ї—З–љ—Л—Е –њ—А–Њ—В–Њ–Ї–Њ–≤ –Є —Б—Д–Є–љ–Ї—В–µ—А–Њ–≤. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ –њ–Њ–і—А–∞–Ј–і–µ–ї—П—О—В –љ–∞ 2 –Њ—Б–љ–Њ–≤–љ—Л—Е —В–Є–њ–∞: –і–Є—Б—Д—Г–љ–Ї—Ж–Є—О –Ц–Я –Є –і–Є—Б—Д—Г–љ–Ї—Ж–Є—О —Б—Д–Є–љ–Ї—В–µ—А–∞ –Ю–і–і–Є (–°–Ю).
–Ф–Є—Б—Д—Г–љ–Ї—Ж–Є—П –°–Ю вАФ –љ–∞—А—Г—И–µ–љ–Є–µ –љ–Њ—А–Љ–∞–ї—М–љ–Њ–є —Б–Њ–Ї—А–∞—В–Є—В–µ–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –°–Ю, —Б–ї–µ–і—Б—В–≤–Є–µ–Љ –Ї–Њ—В–Њ—А–Њ–є —П–≤–ї—П–µ—В—Б—П –љ–∞—А—Г—И–µ–љ–Є–µ –Њ—В—В–Њ–Ї–∞ –ґ–µ–ї—З–Є –Є —Б–µ–Ї—А–µ—В–∞ –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л –≤ 12-–њ–µ—А—Б—В–љ—Г—О –Ї–Є—И–Ї—Г.
–§—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–∞—П –њ–∞—В–Њ–ї–Њ–≥–Є—П –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ –њ—А–Є —Ж–µ–ї–µ–љ–∞–њ—А–∞–≤–ї–µ–љ–љ–Њ–Љ —Б–њ–ї–Њ—И–љ–Њ–Љ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –љ–∞—Б–µ–ї–µ–љ–Є—П —Б–Њ—Б—В–∞–≤–ї—П–µ—В –Њ–Ї–Њ–ї–Њ 4%. –Т —Б—В—А—Г–Ї—В—Г—А–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –ґ–µ–ї—З–µ–≤—Л–≤–Њ–і—П—Й–Є—Е –њ—Г—В–µ–є —Г –≤–Ј—А–Њ—Б–ї—Л—Е —З–∞—Б—В–Њ—В–∞ –њ–µ—А–≤–Є—З–љ—Л—Е –і–Є—Б—Д—Г–љ–Ї—Ж–Є–є –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ —Б–Њ—Б—В–∞–≤–ї—П–µ—В 10вАУ12%, —Г –і–µ—В–µ–є вАФ 24% [1вАУ3].
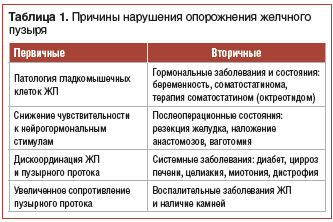
–†–∞–Ј–ї–Є—З–∞—О—В –њ–µ—А–≤–Є—З–љ—Л–µ –Є –≤—В–Њ—А–Є—З–љ—Л–µ –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞. –Т –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є–Є –њ–µ—А–≤–Є—З–љ—Л—Е –і–Є—Б—Д—Г–љ–Ї—Ж–Є–є –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ –Љ–Њ–≥—Г—В –Є–Љ–µ—В—М –Ј–љ–∞—З–µ–љ–Є–µ –і–µ—В—Б–Ї–Є–µ –њ—Б–Є—Е–Њ–≥–µ–љ–Є–Є –Є –љ–µ–≤—А–Њ—В–Є–Ј–∞—Ж–Є—П –ї–Є—З–љ–Њ—Б—В–Є, –≥–Њ—А–Љ–Њ–љ–∞–ї—М–љ—Л–µ –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є (–љ–∞—З–∞–ї–Њ –Љ–µ–љ—Б—В—А—Г–∞—Ж–Є–є), —Б–Є—Б—В–µ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–µ –љ–∞—А—Г—И–µ–љ–Є–µ —А–µ–ґ–Є–Љ–∞ –њ–Є—В–∞–љ–Є—П, –љ–µ–∞–і–µ–Ї–≤–∞—В–љ–Њ–µ –Є –љ–µ—Б–±–∞–ї–∞–љ—Б–Є—А–Њ–≤–∞–љ–љ–Њ–µ –њ–Є—В–∞–љ–Є–µ, –≥—А—Г–±—Л–µ –і–Є–µ—В–Є—З–µ—Б–Ї–Є–µ –њ–Њ–≥—А–µ—И–љ–Њ—Б—В–Є, –і–µ—В—Б–Ї–Є–µ –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–µ –Є –≤–Є—А—Г—Б–љ—Л–µ –Є–љ—Д–µ–Ї—Ж–Є–Є –Є –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–Є, –≥–µ–ї—М–Љ–Є–љ—В–Њ–Ј—Л –Є –њ–∞—А–∞–Ј–Є—В–Њ–Ј—Л, –њ–Є—Й–µ–≤–∞—П –Є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–∞—П –∞–ї–ї–µ—А–≥–Є—П.
–Т—В–Њ—А–Є—З–љ—Л–µ –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ —А–∞–Ј–≤–Є–≤–∞—О—В—Б—П –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ –Њ—А–≥–∞–љ–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –њ–Є—Й–µ–≤–∞—А–Є—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л (–ґ–µ–ї—Г–і–Ї–∞ –Є 12-–њ–µ—А—Б—В–љ–Њ–є –Ї–Є—И–Ї–Є, —В–Њ–љ–Ї–Њ–≥–Њ –Є —В–Њ–ї—Б—В–Њ–≥–Њ –Ї–Є—И–µ—З–љ–Є–Ї–∞, –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л, –Ц–Я –Є –њ–µ—З–µ–љ–Є); –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ—Л—Е —Б–Њ—Б—В–Њ—П–љ–Є–є (—А–µ–Ј–µ–Ї—Ж–Є–Є –ґ–µ–ї—Г–і–Ї–∞, –љ–∞–ї–Њ–ґ–µ–љ–Є—П –∞–љ–∞—Б—В–Њ–Љ–Њ–Ј–Њ–≤, –≤–∞–≥–Њ—В–Њ–Љ–Є–Є); –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –і—А—Г–≥–Є—Е –Њ—А–≥–∞–љ–Њ–≤ –Є —Б–Є—Б—В–µ–Љ –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –≤–Є—Б—Ж–µ—А–Њ-–≤–Є—Б—Ж–µ—А–∞–ї—М–љ—Л—Е —А–µ—Д–ї–µ–Ї—Б–Њ–≤ (–і–Є–∞–±–µ—В, –Љ–Є–Њ—В–Њ–љ–Є—П –Є –і—А.).
–Т —В–∞–±–ї–Є—Ж–µ 1 –њ–µ—А–µ—З–Є—Б–ї–µ–љ—Л –≤–Њ–Ј–Љ–Њ–ґ–љ—Л–µ –њ—А–Є—З–Є–љ—Л –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –Ц–Я.
–°–Ю –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б–Њ–±–Њ–є —Д–Є–±—А–Њ–Ј–љ–Њ-–Љ—Л—И–µ—З–љ—Л–є —Д—Г—В–ї—П—А, –Њ–Ї—А—Г–ґ–∞—О—Й–Є–є –Ї–Њ–љ–µ—З–љ—Л–µ —Г—З–∞—Б—В–Ї–Є –Њ–±—Й–µ–≥–Њ –ґ–µ–ї—З–љ–Њ–≥–Њ –Є –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Њ—В–Њ–Ї–Њ–≤ –Є –Њ–±—Й–Є–є –Ї–∞–љ–∞–ї –≤ –Љ–µ—Б—В–µ –Є—Е –њ—А–Њ—Е–Њ–ґ–і–µ–љ–Є—П —З–µ—А–µ–Ј —Б—В–µ–љ–Ї—Г 12-–њ–µ—А—Б—В–љ–Њ–є –Ї–Є—И–Ї–Є.
–°–Ю –≤—Л–њ–Њ–ї–љ—П–µ—В —В—А–Є –Њ—Б–љ–Њ–≤–љ—Л–µ —Д—Г–љ–Ї—Ж–Є–Є:
—А–µ–≥—Г–ї–Є—А—Г–µ—В —В–Њ–Ї –ґ–µ–ї—З–Є –Є –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Њ–Ї–∞ –≤ 12-–њ–µ—А—Б—В–љ–Њ–є –Ї–Є—И–Ї–µ;
–њ—А–µ–і–Њ—В–≤—А–∞—Й–∞–µ—В —А–µ—Д–ї—О–Ї—Б —Б–Њ–і–µ—А–ґ–Є–Љ–Њ–≥–Њ 12-–њ–µ—А—Б—В–љ–Њ–є –Ї–Є—И–Ї–Є –≤ –Њ–±—Й–Є–є –ґ–µ–ї—З–љ—Л–є –Є –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Є–є –њ—А–Њ—В–Њ–Ї–Є;
–Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В –љ–∞–Ї–Њ–њ–ї–µ–љ–Є–µ –≤ –Ц–Я –њ–µ—З–µ–љ–Њ—З–љ–Њ–є –ґ–µ–ї—З–Є.
–≠—В–Є —Д—Г–љ–Ї—Ж–Є–Є —Б–≤—П–Ј–∞–љ—Л —Б–Њ —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М—О —Б—Д–Є–љ–Ї—В–µ—А–∞ —А–µ–≥—Г–ї–Є—А–Њ–≤–∞—В—М –≥—А–∞–і–Є–µ–љ—В –і–∞–≤–ї–µ–љ–Є—П –Љ–µ–ґ–і—Г —Б–Є—Б—В–µ–Љ–Њ–є –њ—А–Њ—В–Њ–Ї–Њ–≤ –Є 12-–њ–µ—А—Б—В–љ–Њ–є –Ї–Є—И–Ї–Є.
–Э–∞—А—Г—И–µ–љ–Є—П —Д—Г–љ–Ї—Ж–Є–Є –°–Ю –Љ–Њ–≥—Г—В –±—Л—В—М —Б–≤—П–Ј–∞–љ—Л —Б –Љ—Л—И–µ—З–љ–Њ–є –і–Є—Б–Ї–Є–љ–µ–Ј–Є–µ–є (–њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Б–њ–∞–Ј–Љ) –Є–ї–Є —Б–Њ—З–µ—В–∞—В—М—Б—П —Б–Њ —Б—В—А—Г–Ї—В—Г—А–љ—Л–Љ–Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ–Є, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є, —Б–Њ —Б—В–µ–љ–Њ–Ј–Њ–Љ. –Ю—Б–љ–Њ–≤–љ—Л–µ —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —Д–∞–Ї—В–Њ—А—Л –Є –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л —А–∞–Ј–≤–Є—В–Є—П –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –°–Ю –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 2.

–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П —И–Є—А–Њ–Ї–Њ –Є—Б–њ–Њ–ї—М–Ј—Г–µ—В—Б—П —Б–ї–µ–і—Г—О—Й–∞—П –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—П —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ (–§–†–С–Ґ).
I. –Я–Њ —Н—В–Є–Њ–ї–Њ–≥–Є–Є: 1) –њ–µ—А–≤–Є—З–љ—Л–µ –і–Є—Б–Ї–Є–љ–µ–Ј–Є–Є, –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞—О—Й–Є–µ –љ–∞—А—Г—И–µ–љ–Є–µ –Њ—В—В–Њ–Ї–∞ –ґ–µ–ї—З–Є –Є/–Є–ї–Є –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–µ–Ї—А–µ—В–∞ –≤ 12-–њ–µ—А—Б—В–љ—Г—О –Ї–Є—И–Ї—Г –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –Њ—А–≥–∞–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ—П—В—Б—В–≤–Є–є; 2) –≤—В–Њ—А–Є—З–љ—Л–µ –і–Є—Б–Ї–Є–љ–µ–Ј–Є–Є –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞, —Б–Њ—З–µ—В–∞—О—Й–Є–µ—Б—П —Б –Њ—А–≥–∞–љ–Є—З–µ—Б–Ї–Є–Љ–Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ–Є –Ц–Я –Є –°–Ю.
II. –Я–Њ –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є: 1) –і–Є—Б—Д—Г–љ–Ї—Ж–Є—П –Ц–Я; 2) –і–Є—Б—Д—Г–љ–Ї—Ж–Є—П –°–Ю.
III. –Я–Њ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–Љ—Г —Б–Њ—Б—В–Њ—П–љ–Є—О: 1) –≥–Є–њ–µ—А—Д—Г–љ–Ї—Ж–Є—П; 2) –≥–Є–њ–Њ—Д—Г–љ–Ї—Ж–Є—П.
–Т —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –Ь–Ъ–С-10 –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ –Љ–Њ–≥—Г—В –±—Л—В—М –Њ—В–љ–µ—Б–µ–љ—Л –Ї 2-–Љ —А—Г–±—А–Є–Ї–∞–Љ –Ъ82.8 (–і–Є—Б–Ї–Є–љ–µ–Ј–Є—П –Ц–Я –Є –њ—Г–Ј—Л—А–љ–Њ–≥–Њ –њ—А–Њ—В–Њ–Ї–∞) –Є –Ъ83.4 (—Б–њ–∞–Ј–Љ –°–Ю).
–Т –†–Є–Љ—Б–Ї–Є—Е –Ї—А–Є—В–µ—А–Є—П—Е IV [4, 5] –§–†–С–Ґ –њ–Њ—Б–≤—П—Й–µ–љ —А–∞–Ј–і–µ–ї –Х ¬Ђ–†–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –ґ–µ–ї—З–љ–Њ–≥–Њ –њ—Г–Ј—Л—А—П –Є —Б—Д–Є–љ–Ї—В–µ—А–∞ –Ю–і–і–Є¬ї, –≤ —А–∞–Љ–Ї–∞—Е –Ї–Њ—В–Њ—А–Њ–≥–Њ –≤—Л–і–µ–ї—П—О—В —Б–ї–µ–і—Г—О—Й–Є–µ –њ–Њ–і—А–∞–Ј–і–µ–ї—Л:
–Х1 ¬Ђ–С–Є–ї–Є–∞—А–љ–∞—П –±–Њ–ї—М¬ї;
–Х1–∞. ¬Ђ–§—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–Њ –Ц–Я¬ї;
–Х1b. ¬Ђ–§—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–Њ –°–Ю –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В–Є–њ–∞¬ї;
–Х2 ¬Ђ–§—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–Њ –°–Ю –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ —В–Є–њ–∞¬ї.
–Ф–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞
–Т —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ–Є –†–Є–Љ—Б–Ї–Є—Е –Ї—А–Є—В–µ—А–Є–µ–≤ IV –≤—Л–і–µ–ї–µ–љ—Л –Є—Е –Њ—Б–љ–Њ–≤–љ—Л–µ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–µ –Ї—А–Є—В–µ—А–Є–Є [5]. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Ї–∞—А—В–Є–љ–∞ –Є –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ-–Є–љ—Б—В—А—Г–Љ–µ–љ—В–∞–ї—М–љ—Л–µ –Љ–µ—В–Њ–і—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ—А–Є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –§–†–С–Ґ –љ–∞—Е–Њ–і—П—В—Б—П –≤ —В–µ—Б–љ–Њ–є –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј–Є –Љ–µ–ґ–і—Г —Б–Њ–±–Њ–є.–Ъ –Ї–ї–Є–љ–Є–Ї–Њ-–і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–Љ –Ї—А–Є—В–µ—А–Є—П–Љ –§–†–С–Ґ –Х1 ¬Ђ–С–Є–ї–Є–∞—А–љ–∞—П –±–Њ–ї—М¬ї –Њ—В–љ–Њ—Б—П—В—Б—П —Н–њ–Є–Ј–Њ–і—Л –±–Њ–ї–µ–є –≤ —Н–њ–Є–≥–∞—Б—В—А–Є–Є –Є/–Є–ї–Є –њ—А–∞–≤–Њ–Љ –њ–Њ–і—А–µ–±–µ—А—М–µ (–њ—А–∞–≤–Њ–Љ –≤–µ—А—Е–љ–µ–Љ –Ї–≤–∞–і—А–∞–љ—В–µ –ґ–Є–≤–Њ—В–∞) –њ—А–Є –Њ–±—П–Ј–∞—В–µ–ї—М–љ–Њ–Љ –љ–∞–ї–Є—З–Є–Є –љ–Є–ґ–µ–њ–µ—А–µ—З–Є—Б–ї–µ–љ–љ—Л—Е —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї:
–±–Њ–ї—М –Љ–Њ–ґ–µ—В –±—Л—В—М –њ–Њ—Б—В–Њ—П–љ–љ–Њ–є –Є–ї–Є –Є–Љ–µ—В—М –љ–∞—А–∞—Б—В–∞—О—Й–Є–є —Е–∞—А–∞–Ї—В–µ—А, –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М—О 30 –Љ–Є–љ –Є –±–Њ–ї–µ–µ;
–±–Њ–ї—М –њ–Њ–≤—В–Њ—А—П–µ—В—Б—П —Б —А–∞–Ј–љ—Л–Љ–Є –Є–љ—В–µ—А–≤–∞–ї–∞–Љ–Є (–љ–µ –µ–ґ–µ–і–љ–µ–≤–љ–Њ);
–±–Њ–ї—М (—Г–Љ–µ—А–µ–љ–љ–∞—П –Є–ї–Є —Б–Є–ї—М–љ–∞—П) –љ–∞—А—Г—И–∞–µ—В –і–љ–µ–≤–љ—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Є–ї–Є —В—А–µ–±—Г–µ—В –Њ–±—А–∞—Й–µ–љ–Є—П –Ј–∞ –љ–µ–Њ—В–ї–Њ–ґ–љ–Њ–є –њ–Њ–Љ–Њ—Й—М—О (–Є–ї–Є –і–∞–ґ–µ –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–Є);
–љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ (<20%) –Љ–Њ–ґ–µ—В –±—Л—В—М —Б–≤—П–Ј–∞–љ–∞ —Б –њ–µ—А–Є—Б—В–∞–ї—М—В–Є–Ї–Њ–є –Ї–Є—И–µ—З–љ–Є–Ї–∞;
–љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ (<20%) –Љ–Њ–ґ–µ—В —Г—Б—В—А–∞–љ—П—В—М—Б—П —Б–Љ–µ–љ–Њ–є –њ–Њ–ї–Њ–ґ–µ–љ–Є—П —В–µ–ї–∞ –Є–ї–Є –њ—А–Є–µ–Љ–Њ–Љ –Ї–Є—Б–ї–Њ—В–Њ—Б—Г–њ—А–µ—Б—Б–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤.
–Ъ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–Љ/–≤—Б–њ–Њ–Љ–Њ–≥–∞—В–µ–ї—М–љ—Л–Љ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–Љ –Ї—А–Є—В–µ—А–Є—П–Љ –Њ—В–љ–Њ—Б–Є—В—Б—П –≤–Њ–Ј–Љ–Њ–ґ–љ–∞—П —Б–≤—П–Ј—М –±–Њ–ї–Є —Б –Њ–і–љ–Є–Љ –Є–ї–Є –љ–µ—Б–Ї–Њ–ї—М–Ї–Є–Љ–Є —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ–Є:
—В–Њ—И–љ–Њ—В–Њ–є –Є —А–≤–Њ—В–Њ–є;
–Є—А—А–∞–і–Є–∞—Ж–Є–µ–є –≤ —Б–њ–Є–љ—Г –Є/–Є–ї–Є –≤ –њ—А–∞–≤—Г—О –њ–Њ–і–ї–Њ–њ–∞—В–Њ—З–љ—Г—О –Є–ї–Є –њ–Њ–і–Ї–ї—О—З–Є—З–љ—Г—О –Њ–±–ї–∞—Б—В—М, —И–µ—О;
–њ—А–Њ–±—Г–ґ–і–µ–љ–Є–µ–Љ —Б—А–µ–і–Є –љ–Њ—З–Є.
–Ю —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–Љ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–µ –Ц–Я (–Х1–∞) —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –љ–∞–ї–Є—З–Є–µ –±–Є–ї–Є–∞—А–љ–Њ–є –±–Њ–ї–Є (–Х1), –Њ—В—Б—Г—В—Б—В–≤–Є–µ –Ї–∞–Љ–љ–µ–є –≤ –Ц–Я –Є–ї–Є –і—А—Г–≥–Њ–є —Б—В—А—Г–Ї—В—Г—А–љ–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є (–±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —Б–ї–∞–і–ґ–∞). –Ъ—А–Є—В–µ—А–Є–Є –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є—П вАФ –љ–Є–Ј–Ї–∞—П —Д—А–∞–Ї—Ж–Є—П –≤—Л–±—А–Њ—Б–∞ –љ–∞ —Б—Ж–Є–љ—В–Є–≥—А–∞—Д–Є–Є –Ц–Я (–Љ–µ–љ–µ–µ 40%), –љ–Њ—А–Љ–∞–ї—М–љ—Л–є —Г—А–Њ–≤–µ–љ—М –њ–µ—З–µ–љ–Њ—З–љ—Л—Е —Д–µ—А–Љ–µ–љ—В–Њ–≤ (–∞—Б–њ–∞—А—В–∞—В–∞–Љ–Є–љ–Њ—В—А–∞–љ—Б—Д–µ—А–∞–Ј—Л (–Р–°–Ґ), –∞–ї–∞–љ–Є–љ–∞–Љ–Є–љ–Њ—В—А–∞–љ—Б—Д–µ—А–∞–Ј—Л (–Р–Ы–Ґ), —Й–µ–ї–Њ—З–љ–Њ–є —Д–Њ—Б—Д–∞—В–∞–Ј—Л (–©–§)), –Ї–Њ–љ—К—О–≥–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –±–Є–ї–Є—А—Г–±–Є–љ–∞ –Є –∞–Љ–Є–ї–∞–Ј—Л/–ї–Є–њ–∞–Ј—Л.
–Т–∞–ґ–љ–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –≤—Л—Б–Њ–Ї–Њ–Ї–∞—З–µ—Б—В–≤–µ–љ–љ—Л—Е –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є—Е –Љ–µ—В–Њ–і–Њ–≤, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є —Н–љ–і–Њ—Б–Ї–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ —Г–ї—М—В—А–∞–Ј–≤—Г–Ї–Њ–≤–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П (–£–Ч–Ш), —П–≤–ї—П—О—Й–µ–≥–Њ—Б—П –±–Њ–ї–µ–µ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ—Л–Љ –Љ–µ—В–Њ–і–Њ–Љ –і–ї—П –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—П –љ–∞–ї–Є—З–Є—П –Ї–∞–Љ–љ–µ–є –Љ–∞–ї–Њ–≥–Њ —А–∞–Ј–Љ–µ—А–∞ –Є –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —Б–ї–∞–і–ґ–∞, –љ–µ–±–Њ–ї—М—И–Є—Е –Њ–њ—Г—Е–Њ–ї–µ–є –Є –µ–і–≤–∞ —А–∞–Ј–ї–Є—З–Є–Љ—Л—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–∞. –Т –Ї–∞—З–µ—Б—В–≤–µ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є—Е –Љ–µ—В–Њ–і–Њ–≤ —В–∞–Ї–ґ–µ –Љ–Њ–≥—Г—В –њ—А–Є–Љ–µ–љ—П—В—М—Б—П –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ –љ–Є–Ј–Ї–Њ–є —Д—А–∞–Ї—Ж–Є–Є –≤—Л–±—А–Њ—Б–∞ –Ц–Я –њ—А–Є —Б—В–Є–Љ—Г–ї—П—Ж–Є–Є —Е–Њ–ї–µ—Ж–Є—Б—В–Њ–Ї–Є–љ–Є–љ–Њ–Љ, –£–Ч–Ш –њ–Њ—Б–ї–µ —Б—В–Є–Љ—Г–ї—П—Ж–Є–Є –ґ–Є—А–Њ—Б–Њ–і–µ—А–ґ–∞—Й–µ–є –њ–Є—Й–µ–є –Є–ї–Є —Е–Њ–ї–µ—Ж–Є—Б—В–Њ–Ї–Є–љ–Є–љ–Њ–Љ, –Ї–Њ–Љ–њ—М—О—В–µ—А–љ–∞—П —В–Њ–Љ–Њ–≥—А–∞—Д–Є—П (–Ъ–Ґ) –Є –Љ–∞–≥–љ–Є—В–љ–Њ-—А–µ–Ј–Њ–љ–∞–љ—Б–љ–∞—П —Е–Њ–ї–∞–љ–≥–Є–Њ–њ–∞–љ–Ї—А–µ–∞—В–Њ–≥—А–∞—Д–Є—П (–Ь–†–•–Я–У).
–Ъ –Ї–ї–Є–љ–Є–Ї–Њ-–і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–Љ –Ї—А–Є—В–µ—А–Є—П–Љ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ –°–Ю –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В–Є–њ–∞ (–Х1b) –Њ—В–љ–Њ—Б—П—В—Б—П: 1) –љ–∞–ї–Є—З–Є–µ –±–Є–ї–Є–∞—А–љ–Њ–є –±–Њ–ї–Є (–Х1); 2) —В—А–∞–љ–Ј–Є—В–Њ—А–љ–Њ–µ –њ–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –њ–µ—З–µ–љ–Њ—З–љ—Л—Е —Д–µ—А–Љ–µ–љ—В–Њ–≤ (–Р–°–Ґ, –Р–Ы–Ґ, –©–§) –Є–ї–Є —А–∞—Б—И–Є—А–µ–љ–љ—Л–є –ґ–µ–ї—З–љ—Л–є –њ—А–Њ—В–Њ–Ї (>12 –Љ–Љ); 3) –Њ—В—Б—Г—В—Б—В–≤–Є–µ –Ї–Њ–љ–Ї—А–µ–Љ–µ–љ—В–Њ–≤ –≤ –ґ–µ–ї—З–љ–Њ–Љ –њ—А–Њ—В–Њ–Ї–µ –Є–ї–Є –і—А—Г–≥–Њ–є —Б—В—А—Г–Ї—В—Г—А–љ–Њ–є/–Њ—А–≥–∞–љ–Є—З–µ—Б–Ї–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є. –Ъ –≤—Б–њ–Њ–Љ–Њ–≥–∞—В–µ–ї—М–љ—Л–Љ –Ї—А–Є—В–µ—А–Є—П–Љ –Њ—В–љ–µ—Б–µ–љ—Л: 1) –љ–Њ—А–Љ–∞–ї—М–љ—Л–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –∞–Љ–Є–ї–∞–Ј—Л/–ї–Є–њ–∞–Ј—Л; 2) –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –Љ–∞–љ–Њ–Љ–µ—В—А–Є–Є –°–Ю; 3) —А–µ–Ј—Г–ї—М—В–∞—В—Л –≥–µ–њ–∞—В–Њ–±–Є–ї–Є–∞—А–љ–Њ–є —Б—Ж–Є–љ—В–Є–≥—А–∞—Д–Є–Є.
–Ф–ї—П —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –°–Ю –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ —В–Є–њ–∞ (E2) —Е–∞—А–∞–Ї—В–µ—А–љ—Л —Б–ї–µ–і—Г—О—Й–Є–µ –Ї–ї–Є–љ–Є–Ї–Њ-
–і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–µ –Ї—А–Є—В–µ—А–Є–Є: 1) –і–Њ–Ї—Г–Љ–µ–љ—В–Є—А–Њ–≤–∞–љ–љ—Л–µ –њ–Њ–≤—В–Њ—А—П—О—Й–Є–µ—Б—П —Н–њ–Є–Ј–Њ–і—Л –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є/–њ–∞–љ–Ї—А–µ–∞—В–Є—В–∞ (—В–Є–њ–Є—З–љ–∞—П –±–Њ–ї—М, —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–∞—П—Б—П —В—А–∞–љ–Ј–Є—В–Њ—А–љ—Л–Љ –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ —Г—А–Њ–≤–љ–µ–є –∞–Љ–Є–ї–∞–Ј—Л –Є–ї–Є –ї–Є–њ–∞–Ј—Л >3 —А–∞–Ј –Њ—В –љ–Њ—А–Љ—Л –Є/–Є–ї–Є –љ–∞–ї–Є—З–Є–µ –≤–Є–Ј—Г–∞–ї—М–љ—Л—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –Њ—Б—В—А–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–∞); 2) –Њ—В—Б—Г—В—Б—В–≤–Є–µ –і—А—Г–≥–Є—Е —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–∞; 3) –љ–µ–≥–∞—В–Є–≤–љ–Њ–µ —Н–љ–і–Њ—Б–Ї–Њ–њ–Є—З–µ—Б–Ї–Њ–µ –£–Ч–Ш; 4) –∞–љ–Њ–Љ–∞–ї—М–љ–∞—П –Љ–∞–љ–Њ–Љ–µ—В—А–Є—П —Б—Д–Є–љ–Ї—В–µ—А–∞.
–Т–∞–ґ–љ–Њ –љ–µ –Ј–∞–±—Л–≤–∞—В—М –Њ ¬Ђ—Б–Є–Љ–њ—В–Њ–Љ–∞—Е —В—А–µ–≤–Њ–≥–Є¬ї, –љ–∞–ї–Є—З–Є–µ –Ї–Њ—В–Њ—А—Л—Е —Г –±–Њ–ї—М–љ–Њ–≥–Њ –Є—Б–Ї–ї—О—З–∞–µ—В –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П –Є —В—А–µ–±—Г–µ—В —В—Й–∞—В–µ–ї—М–љ–Њ–≥–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–∞:
–њ–Њ–≤—Л—И–µ–љ–Є–µ —В–µ–Љ–њ–µ—А–∞—В—Г—А—Л —В–µ–ї–∞ –і–Њ 37,4¬∞ –° –Є –≤—Л—И–µ,
—Г–≤–µ–ї–Є—З–µ–љ–Є–µ –њ–µ—З–µ–љ–Є, —Б–µ–ї–µ–Ј–µ–љ–Ї–Є, —Й–Є—В–Њ–≤–Є–і–љ–Њ–є –ґ–µ–ї–µ–Ј—Л –Є –і—А—Г–≥–Є–µ –Њ—В–Ї–ї–Њ–љ–µ–љ–Є—П –≤ —Б—В–∞—В—Г—Б–µ,
–∞–љ–µ–Љ–Є—П,
–ї–µ–є–Ї–Њ—Ж–Є—В–Њ–Ј,
—Г–≤–µ–ї–Є—З–µ–љ–Є–µ –°–Ю–≠,
–Ї—А–Њ–≤—М –≤ –Ї–∞–ї–µ,
–њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ—Л–µ –Њ—В–Ї–ї–Њ–љ–µ–љ–Є—П –≤ –±–Є–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Є—Е –∞–љ–∞–ї–Є–Ј–∞—Е –Ї—А–Њ–≤–Є,
–њ–Њ—Б—В–Њ—П–љ–љ–∞—П –±–Њ–ї—М –≤ –ґ–Є–≤–Њ—В–µ,
–љ–µ–Љ–Њ—В–Є–≤–Є—А–Њ–≤–∞–љ–љ–∞—П –њ–Њ—В–µ—А—П –Љ–∞—Б—Б—Л —В–µ–ї–∞,
–њ–µ—А–≤–Њ–µ –њ–Њ—П–≤–ї–µ–љ–Є–µ —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ —Г –ї–Є—Ж —Б—В–∞—А—И–µ 50 –ї–µ—В (–Ј–∞ –Є—Б–Ї–ї—О—З–µ–љ–Є–µ–Љ —А–∞–Ј–≤–Є—В–Є—П —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –њ–Њ—Б–ї–µ —Е–Њ–ї–µ—Ж–Є—Б—В—Н–Ї—В–Њ–Љ–Є–Є),
–Њ–љ–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≥–µ–њ–∞—В–Њ–±–Є–ї–Є–∞—А–љ–Њ–є –Ј–Њ–љ—Л –Є –ґ–µ–ї—Г–і–Њ—З–љ–Њ-–Ї–Є—И–µ—З–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ —Г –±–ї–Є–ґ–∞–є—И–Є—Е —А–Њ–і—Б—В–≤–µ–љ–љ–Є–Ї–Њ–≤ [2, 6].
–Ы–µ—З–µ–љ–Є–µ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞
–Ы–µ—З–µ–љ–Є–µ –§–†–С–Ґ –њ—А–µ–і—Г—Б–Љ–∞—В—А–Є–≤–∞–µ—В —Б–њ–Њ–љ—В–∞–љ–љ—Г—О —А–µ–≥—А–µ—Б—Б–Є—О —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤, –і–Є–µ—В–Њ—В–µ—А–∞–њ–Є—О, –њ—А–Њ–≤–µ–і–µ–љ–Є–µ –њ—Б–Є—Е–Њ—В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є—Е –Љ–µ—А–Њ–њ—А–Є—П—В–Є–є, –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ—Г—О —В–µ—А–∞–њ–Є—О (—Б–њ–∞–Ј–Љ–Њ–ї–Є—В–Є–Ї–Є, –±–ї–Њ–Ї–∞—В–Њ—А—Л –Љ–µ–і–ї–µ–љ–љ—Л—Е –Ї–∞–ї—М—Ж–Є–µ–≤—Л—Е –Ї–∞–љ–∞–ї–Њ–≤, –љ–µ–є—А–Њ–Љ–Њ–і—Г–ї—П—В–Њ—А—Л, –њ—А–Є–µ–Љ —Г—А—Б–Њ–і–µ–Ј–Њ–Ї—Б–Є—Е–Њ–ї–µ–≤–Њ–є –Ї–Є—Б–ї–Њ—В—Л (–£–Ф–•–Ъ)) [5, 7]. –Я—А–Є –љ–µ—Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є—Е –Љ–µ—В–Њ–і–Њ–≤ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–µ –ї–µ—З–µ–љ–Є–µ.–Т–∞–ґ–љ–Њ–µ –Љ–µ—Б—В–Њ –≤ —Б–Є—Б—В–µ–Љ–µ –ї–µ—З–µ–±–љ—Л—Е –Љ–µ—А–Њ–њ—А–Є—П—В–Є–є –Ј–∞–љ–Є–Љ–∞–µ—В –і–Є–µ—В–Њ—В–µ—А–∞–њ–Є—П [1, 2]. –Ю–±—Й–Є–Љ –њ—А–Є–љ—Ж–Є–њ–Њ–Љ –і–Є–µ—В—Л —П–≤–ї—П–µ—В—Б—П —А–µ–ґ–Є–Љ –њ–Є—В–∞–љ–Є—П —Б —З–∞—Б—В—Л–Љ –њ—А–Є–µ–Љ–Њ–Љ –љ–µ–±–Њ–ї—М—И–Њ–≥–Њ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –њ–Є—Й–Є (5вАУ6-—А–∞–Ј–Њ–≤–Њ–µ –њ–Є—В–∞–љ–Є–µ), —З—В–Њ —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є–Є –і–∞–≤–ї–µ–љ–Є—П –≤ 12-–њ–µ—А—Б—В–љ–Њ–є –Ї–Є—И–Ї–µ –Є —А–µ–≥—Г–ї–Є—А—Г–µ—В –Њ–њ–Њ—А–Њ–ґ–љ–µ–љ–Є–µ –Ц–Я –Є –њ—А–Њ—В–Њ–Ї–Њ–≤–Њ–є —Б–Є—Б—В–µ–Љ—Л.
–Ш–Ј —А–∞—Ж–Є–Њ–љ–∞ –Є—Б–Ї–ї—О—З–∞—О—В—Б—П –∞–ї–Ї–Њ–≥–Њ–ї—М–љ—Л–µ –љ–∞–њ–Є—В–Ї–Є, –≥–∞–Ј–Є—А–Њ–≤–∞–љ–љ–∞—П –≤–Њ–і–∞, –Ї–Њ–њ—З–µ–љ—Л–µ, –ґ–Є—А–љ—Л–µ –Є –ґ–∞—А–µ–љ—Л–µ –±–ї—О–і–∞, –њ—А–Є–њ—А–∞–≤—Л –≤ —Б–≤—П–Ј–Є —Б —В–µ–Љ, —З—В–Њ –Њ–љ–Є –Љ–Њ–≥—Г—В –≤—Л–Ј–≤–∞—В—М —Б–њ–∞–Ј–Љ –°–Ю.
–Т –і–Є–µ—В–Є—З–µ—Б–Ї–Њ–Љ —А–∞—Ж–Є–Њ–љ–µ —Г—З–Є—В—Л–≤–∞—О—В –≤–ї–Є—П–љ–Є–µ –Њ—В–і–µ–ї—М–љ—Л—Е –њ–Є—Й–µ–≤—Л—Е –≤–µ—Й–µ—Б—В–≤ –љ–∞ –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є—О –Љ–Њ—В–Њ—А–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –Ц–Я –Є –ґ–µ–ї—З–µ–≤—Л–≤–Њ–і—П—Й–Є—Е –њ—Г—В–µ–є. –Ґ–∞–Ї, –њ—А–Є –≥–Є–њ–µ—А–Ї–Є–љ–µ—В–Є—З–µ—Б–Ї–Њ–Љ —В–Є–њ–µ –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –і–Њ–ї–ґ–љ–Њ –±—Л—В—М —А–µ–Ј–Ї–Њ –Њ–≥—А–∞–љ–Є—З–µ–љ–Њ —Г–њ–Њ—В—А–µ–±–ї–µ–љ–Є–µ –њ—А–Њ–і—Г–Ї—В–Њ–≤, —Б—В–Є–Љ—Г–ї–Є—А—Г—О—Й–Є—Е —Б–Њ–Ї—А–∞—Й–µ–љ–Є–µ –Ц–Я: –ґ–Є–≤–Њ—В–љ—Л—Е –ґ–Є—А–Њ–≤, —А–∞—Б—В–Є—В–µ–ї—М–љ–Њ–≥–Њ –Љ–∞—Б–ї–∞, –љ–∞–≤–∞—А–Є—Б—В—Л—Е –Љ—П—Б–љ—Л—Е, —А—Л–±–љ—Л—Е, –≥—А–Є–±–љ—Л—Е –±—Г–ї—М–Њ–љ–Њ–≤.
–Я—А–Є –≥–Є–њ–Њ—В–Њ–љ–Є–Є –Ц–Я –±–Њ–ї—М–љ—Л–Љ —Б–Њ–≤–µ—В—Г—О—В –≤–≤–µ—Б—В–Є –≤ —А–∞—Ж–Є–Њ–љ –љ–µ–Ї—А–µ–њ–Ї–Є–µ –Љ—П—Б–љ—Л–µ –Є —А—Л–±–љ—Л–µ –±—Г–ї—М–Њ–љ—Л, —Б–ї–Є–≤–Ї–Є, —Б–Љ–µ—В–∞–љ—Г, —А–∞—Б—В–Є—В–µ–ї—М–љ—Л–µ –Љ–∞—Б–ї–∞, —П–є—Ж–∞ –≤—Б–Љ—П—В–Ї—Г. –†–∞—Б—В–Є—В–µ–ї—М–љ–Њ–µ –Љ–∞—Б–ї–Њ –љ–∞–Ј–љ–∞—З–∞—О—В –њ–Њ —З–∞–є–љ–Њ–є –ї–Њ–ґ–Ї–µ 2вАУ3 —А–∞–Ј–∞ –≤ –і–µ–љ—М –Ј–∞ 30 –Љ–Є–љ –і–Њ –µ–і—Л –≤ —В–µ—З–µ–љ–Є–µ 2вАУ3-—Е –љ–µ–і. –Ф–ї—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Ј–∞–њ–Њ—А–Њ–≤ —А–µ–Ї–Њ–Љ–µ–љ–і—Г—О—В—Б—П –њ—А–Њ–і—Г–Ї—В—Л, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—Й–Є–µ –Њ–њ–Њ—А–Њ–ґ–љ–µ–љ–Є—О –Ї–Є—И–µ—З–љ–Є–Ї–∞: –Љ–Њ—А–Ї–Њ–≤—М, —В—Л–Ї–≤–∞, –Ї–∞–±–∞—З–Ї–Є, –Ј–µ–ї–µ–љ—М, –∞—А–±—Г–Ј—Л, –і—Л–љ–Є, —З–µ—А–љ–Њ—Б–ї–Є–≤, –Ї—Г—А–∞–≥–∞, –∞–њ–µ–ї—М—Б–Є–љ—Л, –≥—А—Г—И–Є, –Љ–µ–і. –Ш—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –њ–Є—Й–µ–≤—Л—Е –Њ—В—А—Г–±–µ–є –њ—А–Є –і–Њ—Б—В–∞—В–Њ—З–љ–Њ–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–µ –≤–Њ–і—Л –≤–∞–ґ–љ–Њ –љ–µ —В–Њ–ї—М–Ї–Њ –і–ї—П —А–∞–±–Њ—В—Л –Ї–Є—И–µ—З–љ–Є–Ї–∞, –љ–Њ –Є –і–ї—П –Љ–Њ—В–Њ—А–Є–Ї–Є –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ –Є –Ц–Я.
–Ф–Є–µ—В–Є—З–µ—Б–Ї–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –Ј–∞–љ–Є–Љ–∞—О—В –≤–µ–і—Г—Й–µ–µ –Љ–µ—Б—В–Њ –Є –≤ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—П –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —Б–ї–∞–і–ґ–∞ –Є–ї–Є –Ї–Њ–љ–Ї—А–µ–Љ–µ–љ—В–Њ–≤ –≤–Њ –≤–љ–µ–њ–µ—З–µ–љ–Њ—З–љ–Њ–є –±–Є–ї–Є–∞—А–љ–Њ–є —Б–Є—Б—В–µ–Љ–µ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–Љ–Є —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞–Љ–Є –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞:
–Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ (–љ–Њ –љ–µ –њ–Њ–ї–љ–Њ–µ –Є—Б–Ї–ї—О—З–µ–љ–Є–µ) –њ—А–Є–µ–Љ–∞ –њ—А–Њ–і—Г–Ї—В–Њ–≤, —Б–Њ–і–µ—А–ґ–∞—Й–Є—Е —Е–Њ–ї–µ—Б—В–µ—А–Є–љ (–ґ–Є—А—Л –ґ–Є–≤–Њ—В–љ–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П) –Є –ґ–Є—А–љ—Л–µ –Ї–Є—Б–ї–Њ—В—Л (–ґ–Є—А—Л, –њ—А–Њ—И–µ–і—И–Є–µ —В–µ—А–Љ–Є—З–µ—Б–Ї—Г—О –Њ–±—А–∞–±–Њ—В–Ї—Г —Б–≤—Л—И–µ 100¬∞ –°, вАФ –ґ–∞—А–µ–љ—Л–µ –њ—А–Њ–і—Г–Ї—В—Л);
–Љ–µ–і–ї–µ–љ–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ –Љ–∞—Б—Б—Л —В–µ–ї–∞;
–њ—А–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–Є –љ–Є–Ј–Ї–Њ–Ї–∞–ї–Њ—А–Є–є–љ—Л—Е –і–Є–µ—В, –≥–Њ–ї–Њ–і–∞–љ–Є–Є, –њ—А–Њ–≤–µ–і–µ–љ–Є–Є —И—Г–љ—В–Є—А—Г—О—Й–Є—Е –Њ–њ–µ—А–∞—Ж–Є–є –њ–Њ–Ї–∞–Ј–∞–љ–Њ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –£–Ф–•–Ъ 10вАУ15 –Љ–≥/–Ї–≥/—Б—Г—В;
—А–µ–≥—Г–ї—П—А–љ—Л–є 4вАУ6-–Ї—А–∞—В–љ—Л–є –њ—А–Є–µ–Љ –њ–Є—Й–Є;
–і–Њ–±–∞–≤–ї–µ–љ–Є–µ –≤ –њ–Є—Й–µ–≤–Њ–є —А–∞—Ж–Є–Њ–љ –њ–Є—Й–µ–≤—Л—Е –≤–Њ–ї–Њ–Ї–Њ–љ –≤ –≤–Є–і–µ –њ—А–Њ–і—Г–Ї—В–Њ–≤ —А–∞—Б—В–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П –Є–ї–Є –њ–Є—Й–µ–≤—Л—Е –і–Њ–±–∞–≤–Њ–Ї (–Њ—В—А—Г–±–Є –Є –і—А.). –Я—А–Є —Н—В–Њ–Љ –Њ–≤–Њ—Й–Є,
—Д—А—Г–Ї—В—Л, —В—А–∞–≤—Л –ї—Г—З—И–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М —В–µ—А–Љ–Є—З–µ—Б–Ї–Є –Њ–±—А–∞–±–Њ—В–∞–љ–љ—Л–Љ–Є (–Њ—В–≤–∞—А–љ—Л–µ, –Ј–∞–њ–µ—З–µ–љ–љ—Л–µ);
–Њ–±–µ—Б–њ–µ—З–µ–љ–Є–µ –µ–ґ–µ–і–љ–µ–≤–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–≥–Њ —Б—В—Г–ї–∞.
–Т –†–Є–Љ—Б–Ї–Є—Е –Ї—А–Є—В–µ—А–Є—П—Е IV –њ—А–Є –Њ–±—Б—Г–ґ–і–µ–љ–Є–Є —А–∞–Ј–ї–Є—З–љ—Л—Е –њ–Њ–і—Е–Њ–і–Њ–≤ –Ї –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–є —В–µ—А–∞–њ–Є–Є –§–†–С–Ґ –Њ—В–Љ–µ—З–∞–µ—В—Б—П, —З—В–Њ –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –Є–Ј –њ—А–µ–і–ї–Њ–ґ–µ–љ–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ —В—А–µ–±—Г–µ—В –і–∞–ї—М–љ–µ–є—И–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є [5].
–С–Є–Њ—А–µ–≥—Г–ї—П—Ж–Є–Њ–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л
–° —Г—З–µ—В–Њ–Љ –Љ–љ–Њ–≥–Њ—Д–∞–Ї—В–Њ—А–љ–Њ—Б—В–Є –Є –њ–Њ–ї–Є—Н—В–Є–Њ–ї–Њ–≥–Є—З–љ–Њ—Б—В–Є –§–†–С–Ґ –і–Њ–њ–Њ–ї–љ–µ–љ–Є–µ–Љ –Ї –Ї–ї–∞—Б—Б–Є—З–µ—Б–Ї–Є–Љ, –Њ–±—Й–µ–њ—А–Є–љ—П—В—Л–Љ –Љ–µ—В–Њ–і–∞–Љ –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Љ–Њ–≥—Г—В –±—Л—В—М –±–Є–Њ—А–µ–≥—Г–ї—П—Ж–Є–Њ–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л (–С—А–Я) [8].–С—А–Я –њ—А–µ–і—Б—В–∞–≤–ї—П—О—В —Б–Њ–±–Њ–є –Ї–Њ–Љ–њ–ї–µ–Ї—Б—Л, –Є–Ј–≥–Њ—В–Њ–≤–ї–µ–љ–љ—Л–µ –њ–Њ –≥–Њ–Љ–µ–Њ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є —В–µ—Е–љ–Њ–ї–Њ–≥–Є–Є –Є —Б–Њ–і–µ—А–ґ–∞—Й–Є–µ –Љ–∞–ї—Л–µ –і–Њ–Ј—Л –≤–µ—Й–µ—Б—В–≤ —А–∞—Б—В–Є—В–µ–ї—М–љ–Њ–≥–Њ, –ґ–Є–≤–Њ—В–љ–Њ–≥–Њ –Є –Љ–Є–љ–µ—А–∞–ї—М–љ–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П.
–Ъ–Њ–Љ–њ–ї–µ–Ї—Б–љ—Л–µ –С—А–Я –Є–Љ–µ—О—В —А—П–і —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤, —Б–≤—П–Ј–∞–љ–љ—Л—Е —Б –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ –њ–Њ–±–Њ—З–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤ –њ—А–Є –Є—Е –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–Є, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М—О –і–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П, –Є—Е –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –Њ–њ—В–Є–Љ–Є–Ј–Є—А–Њ–≤–∞—В—М –±–∞–Ј–Є—Б–љ—Г—О —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є—О, –Њ–љ–Є –Њ—В–ї–Є—З–∞—О—В—Б—П –Љ–љ–Њ–≥–Њ—Б—В–Њ—А–Њ–љ–љ–Є–Љ –Є –Љ—П–≥–Ї–Є–Љ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ–Љ –љ–µ —В–Њ–ї—М–Ї–Њ –љ–∞ –њ–Њ—А–∞–ґ–µ–љ–љ—Л–є –Њ—А–≥–∞–љ, –љ–Њ –Є –љ–∞ –Њ—А–≥–∞–љ–Є–Ј–Љ –≤ —Ж–µ–ї–Њ–Љ. –Т –Њ—В–ї–Є—З–Є–µ –Њ—В –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –∞–ї–ї–Њ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Л, –≤–Њ–Ј–і–µ–є—Б—В–≤—Г—О—Й–Є—Е –љ–∞ –Њ—А–≥–∞–љ–Є–Ј–Љ –њ–Њ –њ—А–Є–љ—Ж–Є–њ—Г –Ј–∞–Љ–µ—Й–µ–љ–Є—П, –њ–Њ–і–∞–≤–ї–µ–љ–Є—П, –Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є–Є –Є –∞–љ—В–∞–≥–Њ–љ–Є–Ј–Љ–∞, –С—А–Я –і–µ–є—Б—В–≤—Г—О—В –њ–Њ –њ—А–Є–љ—Ж–Є–њ—Г —А–µ–≥—Г–ї–Є—А–Њ–≤–∞–љ–Є—П, –Є–љ–Є—Ж–Є–Є—А–Њ–≤–∞–љ–Є—П, –∞–Ї—В–Є–≤–Є–Ј–∞—Ж–Є–Є —Д—Г–љ–Ї—Ж–Є–є –Њ—А–≥–∞–љ–Є–Ј–Љ–∞. –С—А–Я –Њ–Ї–∞–Ј—Л–≤–∞—О—В –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–µ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ –љ–∞ —А–∞–Ј–љ—Л–µ –Ј–≤–µ–љ—М—П –њ–∞—В–Њ–≥–µ–љ–µ–Ј–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, —З—В–Њ –Њ—Б–Њ–±–µ–љ–љ–Њ –≤–∞–ґ–љ–Њ –њ—А–Є –њ–∞—В–Њ–ї–Њ–≥–Є–Є –≥–µ–њ–∞—В–Њ–±–Є–ї–Є–∞—А–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л.
–С—А–Я –њ–ї–∞–≤–љ–Њ –Є–љ—В–µ–≥—А–Є—А—Г—О—В—Б—П –≤ —Б–Є—Б—В–µ–Љ–љ—Г—О –Є –±–Є–Њ—А–µ–≥—Г–ї—П—Ж–Є–Њ–љ–љ—Г—О –Љ–µ–і–Є—Ж–Є–љ—Г [9] –Є –Љ–Њ–≥—Г—В –њ—А–Є–Љ–µ–љ—П—В—М—Б—П –≤ –Ї–∞—З–µ—Б—В–≤–µ –±–∞–Ј–Є—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є –ї–Є–±–Њ –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –Ї–ї–∞—Б—Б–Є—З–µ—Б–Ї–Њ–є –∞–ї–ї–Њ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–µ–є [8, 10].
–Я—А–Њ–≤–µ–і–µ–љ–Є–µ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є –њ–∞—В–Њ–ї–Њ–≥–Є–Є –≥–µ–њ–∞—В–Њ–±–Є–ї–Є–∞—А–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –С—А–Я —Д–∞—А–Љ–∞—Ж–µ–≤—В–Є—З–µ—Б–Ї–Њ–є –Ї–Њ–Љ–њ–∞–љ–Є–Є ¬Ђ–С–Є–Њ–ї–Њ–≥–Є—И–µ –•–∞–є–ї—М–Љ–Є—В—В–µ–ї—М –•–µ–µ–ї—М –У–Љ–±–•¬ї, –У–µ—А–Љ–∞–љ–Є—П.
–Э–∞–ї–Є—З–Є–µ —Б–Є–Љ–њ—В–Њ–Љ–Њ–Ї–Њ–Љ–њ–ї–µ–Ї—Б–∞ –§–†–С–Ґ (–і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –Ц–Я –Є –ґ–µ–ї—З–µ–≤—Л–≤–Њ–і—П—Й–Є—Е –њ—Г—В–µ–є) —П–≤–ї—П–µ—В—Б—П —З–∞—Б—В–Њ–є —Б–Њ—Б—В–∞–≤–ї—П—О—Й–µ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ—Л –љ–µ–∞–ї–Ї–Њ–≥–Њ–ї—М–љ–Њ–є –ґ–Є—А–Њ–≤–Њ–є –±–Њ–ї–µ–Ј–љ–Є –њ–µ—З–µ–љ–Є (–Э–Р–Ц–С–Я) вАФ –і–Њ 30% –±–Њ–ї—М–љ—Л—Е –њ—А–µ–і—К—П–≤–ї—П—О—В –ґ–∞–ї–Њ–±—Л –љ–∞ –±–Њ–ї–Є –Є –і–Є—Б–Ї–Њ–Љ—Д–Њ—А—В –≤ –њ—А–∞–≤–Њ–Љ –њ–Њ–і—А–µ–±–µ—А—М–µ, —Б–≤—П–Ј–∞–љ–љ—Л–µ —Б –њ—А–Є–µ–Љ–Њ–Љ –њ–Є—Й–Є [11вАУ15].
–У–µ–њ–∞—А –Ї–Њ–Љ–њ–Њ–Ј–Є—В—Г–Љ¬Ѓ (Hep–∞r compositum¬Ѓ) –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б–Њ–±–Њ–є –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ—Л–є –С—А–Я, –≤–Ї–ї—О—З–∞—О—Й–Є–є 26 –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–Њ–≤, –≤ —В. —З. —Б—Г–Є—Б-–Њ—А–≥–∞–љ–љ—Л–µ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В—Л, –Ї–Њ—В–Њ—А—Л–µ –њ–Њ–ї—Г—З–∞—О—В –Є–Ј –Њ—А–≥–∞–љ–Њ–≤ –њ–Њ—А–Њ—Б—П—В –Є –≥–Њ—В–Њ–≤—П—В –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б —В—А–µ–±–Њ–≤–∞–љ–Є—П–Љ–Є –≥–Њ–Љ–µ–Њ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –§–∞—А–Љ–∞–Ї–Њ–њ–µ–Є. –°—Г–Є—Б-–Њ—А–≥–∞–љ–љ—Л–µ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В—Л –Љ—П–≥–Ї–Њ –≤–Њ–Ј–і–µ–є—Б—В–≤—Г—О—В –љ–∞ –Є–Љ–Љ—Г–љ–љ—Г—О —Б–Є—Б—В–µ–Љ—Г, –Ј–∞–њ—Г—Б–Ї–∞—П –Є–Љ–Љ—Г–љ–љ—Л–µ —А–µ–∞–Ї—Ж–Є–Є –∞–љ—В–Є–≥–µ–љ/–∞–љ—В–Є—В–µ–ї–Њ, —Б –њ–Њ–Љ–Њ—Й—М—О –Ї–Њ—В–Њ—А—Л—Е —Г–і–∞–ї—П—О—В—Б—П –њ–Њ–≤—А–µ–ґ–і–µ–љ–љ—Л–µ –Ї–ї–µ—В–Ї–Є –Є–ї–Є –Є—Е —Д—А–∞–≥–Љ–µ–љ—В—Л, –Њ–±—А–∞–Ј–Њ–≤–∞–≤—И–Є–µ—Б—П –≤—Б–ї–µ–і—Б—В–≤–Є–µ –љ–µ–Ї—А–Њ–Ј–∞ –Є–ї–Є –∞–њ–Њ–њ—В–Њ–Ј–∞. –Т —Б–Њ—Б—В–∞–≤–µ –њ—А–µ–њ–∞—А–∞—В–∞ –≤ –Њ—А–≥–∞–љ–Є–Ј–Љ –≤–≤–Њ–і—П—В—Б—П —В–∞–Ї–ґ–µ –±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –∞–Ї—В–Є–≤–љ—Л–µ –≤–µ—Й–µ—Б—В–≤–∞, —А–µ–≥—Г–ї–Є—А—Г—О—Й–Є–µ —А–∞–±–Њ—В—Г –≤–љ—Г—В—А–Є–Ї–ї–µ—В–Њ—З–љ—Л—Е —Д–µ—А–Љ–µ–љ—В–Њ–≤ –Є –∞–Ї—В–Є–≤–Є—А—Г—О—Й–Є–µ –≤—Б–µ –Ј–≤–µ–љ—М—П –Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ –і—Л—Е–∞–љ–Є—П; –≥–Є—Б—В–∞–Љ–Є–љ –≤ –≤—Л—Б–Њ–Ї–Њ–Љ —А–∞–Ј–≤–µ–і–µ–љ–Є–Є, –Ї–Њ—В–Њ—А—Л–є –і–µ–±–ї–Њ–Ї–Є—А—Г–µ—В —А–µ—Ж–µ–њ—В–Њ—А—Л, —Б–≤—П–Ј–∞–љ–љ—Л–µ —Б —Н–љ–і–Њ–≥–µ–љ–љ—Л–Љ –≥–Є—Б—В–∞–Љ–Є–љ–Њ–Љ, –≤—Л–і–µ–ї—П—О—Й–Є–Љ—Б—П –њ—А–Є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є—П—Е.
–Ъ –Њ—Б–љ–Њ–≤–љ—Л–Љ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ –њ—А–µ–њ–∞—А–∞—В–∞ –У–µ–њ–∞—А –Ї–Њ–Љ–њ–Њ–Ј–Є—В—Г–Љ¬Ѓ –Њ—В–љ–Њ—Б—П—В—Б—П –Њ—Б—В—А—Л–µ –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Ц–Я –Є –њ–µ—З–µ–љ–Є. –≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –њ—А–µ–њ–∞—А–∞—В–∞ –У–µ–њ–∞—А –Ї–Њ–Љ–њ–Њ–Ј–Є—В—Г–Љ¬Ѓ –Њ—В–Љ–µ—З–µ–љ—Л –≤ —А—П–і–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ –Є –њ–µ—З–µ–љ–Є [8, 16вАУ20].
–Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є –С—А–Я —Б –≤–Ї–ї—О—З–µ–љ–Є–µ–Љ –У–µ–њ–∞—А –Ї–Њ–Љ–њ–Њ–Ј–Є—В—Г–Љ¬Ѓ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ —Е–Њ–ї–µ—Ж–Є—Б—В–Є—В–Њ–Љ –њ—А–Є–≤–Њ–і–Є—В –Ї –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є–Є –Њ–±—Й–µ–є –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є —Ж–Є—А–Ї—Г–ї–Є—А—Г—О—Й–Є—Е –Є–Љ–Љ—Г–љ–љ—Л—Е –Ї–Њ–Љ–њ–ї–µ–Ї—Б–Њ–≤ (–¶–Ш–Ъ) –Є –Є—Е –Љ–Њ–ї–µ–Ї—Г–ї—П—А–љ–Њ–≥–Њ —Б–Њ—Б—В–∞–≤–∞ [19, 20].
–Т –і—А—Г–≥–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –У–µ–њ–∞—А –Ї–Њ–Љ–њ–Њ–Ј–Є—В—Г–Љ¬Ѓ –Є –Ы–Є–Љ—Д–Њ–Љ–Є–Њ–Ј–Њ—В¬Ѓ –≤ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Э–Р–Ц–С–Я —Б–њ–Њ—Б–Њ–±—Б—В–≤–Њ–≤–∞–ї–Њ –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є–Є –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –Є –њ—А–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е —Ж–Є—В–Њ–Ї–Є–љ–Њ–≤ –≤ —Б—Л–≤–Њ—А–Њ—В–Ї–µ –Ї—А–Њ–≤–Є –±–Њ–ї—М–љ—Л—Е —Б –љ–µ–∞–ї–Ї–Њ–≥–Њ–ї—М–љ—Л–Љ —Б—В–µ–∞—В–Њ–≥–µ–њ–∞—В–Є—В–Њ–Љ (–Э–Р–°–У) [16]. –Х—Й–µ –≤ –Њ–і–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –њ—А–Є –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є —Н—В–Њ–є –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Э–Р–°–У –±—Л–ї–Є –Њ—В–Љ–µ—З–µ–љ—Л —Г–ї—Г—З—И–µ–љ–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї–Є, —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е –њ—А–Њ–± –њ–µ—З–µ–љ–Є, –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є—П —Б–Њ–і–µ—А–ґ–∞–љ–Є—П –≤ –Ї—А–Њ–≤–Є –њ—А–Њ–і—Г–Ї—В–Њ–≤ –њ–µ—А–µ–Ї–Є—Б–љ–Њ–≥–Њ –Њ–Ї–Є—Б–ї–µ–љ–Є—П –ї–Є–њ–Є–і–Њ–≤ вАФ –Љ–∞–ї–Њ–љ–Њ–≤–Њ–≥–Њ –і–Є–∞–ї—М–і–µ–≥–Є–і–∞ –Є –і–Є–µ–љ–Њ–≤—Л—Е –Ї–Њ–љ—К—О–≥–∞—В–Њ–≤, –≤ —Ж–µ–ї–Њ–Љ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є—П —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –і–Њ—Б—В–Є–ґ–µ–љ–Є—О —А–µ–Љ–Є—Б—Б–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П [17, 18].
–У–µ–њ–∞—А –Ї–Њ–Љ–њ–Њ–Ј–Є—В—Г–Љ¬Ѓ –Є –Ы–Є–Љ—Д–Њ–Љ–Є–Њ–Ј–Њ—В¬Ѓ –≤ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–µ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є —А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–Њ–Љ –љ–∞ —Д–Њ–љ–µ –Њ–ґ–Є—А–µ–љ–Є—П –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–ї–Є –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –љ–∞ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ –≥–Њ–Љ–µ–Њ—Б—В–∞–Ј–∞, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є, —Б–њ–Њ—Б–Њ–±—Б—В–≤–Њ–≤–∞–ї–Є —Б–љ–Є–ґ–µ–љ–Є—О –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ –њ–µ—А–µ–Ї–Є—Б–љ–Њ–≥–Њ –Њ–Ї–Є—Б–ї–µ–љ–Є—П –ї–Є–њ–Є–і–Њ–≤ [21].
–£ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ–Є –і–Є—Д—Д—Г–Ј–љ—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –њ–µ—З–µ–љ–Є –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є—П 2-—Е –С—А–Я –У–µ–њ–∞—А –Ї–Њ–Љ–њ–Њ–Ј–Є—В—Г–Љ¬Ѓ –Є –•–µ–њ–µ–ї—М¬Ѓ –њ—А–Є–≤–µ–ї–∞ –Ї —Г–Љ–µ–љ—М—И–µ–љ–Є—О –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є —Ж–Є—В–Њ–ї–Є—В–Є—З–µ—Б–Ї–Њ–≥–Њ –Є —Е–Њ–ї–µ—Б—В–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–Њ–≤, —Г–ї—Г—З—И–µ–љ–Є—О –њ–Є–≥–Љ–µ–љ—В–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –њ–µ—З–µ–љ–Є (–љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є—П —Г—А–Њ–≤–љ—П –Њ–±—Й–µ–≥–Њ –±–Є–ї–Є—А—Г–±–Є–љ–∞), –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–Љ—Г –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б —Н—В–Є–Љ–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є —Г –≥—А—Г–њ–њ—Л –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е —Н—Б—Б–µ–љ—Ж–Є–∞–ї—М–љ—Л–µ —Д–Њ—Б—Д–Њ–ї–Є–њ–Є–і—Л. –£–ї—Г—З—И–µ–љ–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –њ–Є–≥–Љ–µ–љ—В–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ –±—Л–ї–Њ –Њ—В–Љ–µ—З–µ–љ–Њ –Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Б–Є–љ–і—А–Њ–Љ–Њ–Љ –Ц–Є–ї—М–±–µ—А–∞ [8].
–У–µ–њ–∞—А –Ї–Њ–Љ–њ–Њ–Ј–Є—В—Г–Љ¬Ѓ –≤—Л–њ—Г—Б–Ї–∞–µ—В—Б—П –≤ –≤–Є–і–µ —А–∞—Б—В–≤–Њ—А–∞ –і–ї—П –Є–љ—К–µ–Ї—Ж–Є–є 2,2 –Љ–ї/–∞–Љ–њ. вДЦ 5 –Є 100. –°–њ–Њ—Б–Њ–± –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Є –і–Њ–Ј—Л: 1вАУ3 —А–∞–Ј–∞ –≤ –љ–µ–і–µ–ї—О –њ–Њ 1 –∞–Љ–њ—Г–ї–µ –≤–љ—Г—В—А–Є–Љ—Л—И–µ—З–љ–Њ, –њ–Њ–і–Ї–Њ–ґ–љ–Њ. –Ъ—Г—А—Б —В–µ—А–∞–њ–Є–Є –њ—А–Є –Њ—Б—В—А—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е вАФ 3вАУ5 –љ–µ–і.; –њ—А–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е вАФ –љ–µ –Љ–µ–љ–µ–µ 4вАУ8 –љ–µ–і.
–Я–Њ–Ї–∞–Ј–∞–љ–Є—П –Ї –њ—А–Є–Љ–µ–љ–µ–љ–Є—О –њ—А–µ–њ–∞—А–∞—В–∞ –•–µ–њ–µ–ї—М¬Ѓ (Hepeel¬Ѓ) вАФ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–∞—П —В–µ—А–∞–њ–Є—П –љ–∞—А—Г—И–µ–љ–Є–є —Д—Г–љ–Ї—Ж–Є–є –њ–µ—З–µ–љ–Є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–є –Є —В–Њ–Ї—Б–Є—З–µ—Б–Ї–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є. –Ъ–Њ–Љ–њ–ї–µ–Ї—Б–љ—Л–є –њ—А–µ–њ–∞—А–∞—В –•–µ–њ–µ–ї—М¬Ѓ —Б–Њ—Б—В–Њ–Є—В –Є–Ј —А–∞–Ј–≤–µ–і–µ–љ–љ—Л—Е —Н–Ї—Б—В—А–∞–Ї—В–Њ–≤ 7 —А–∞—Б—В–Є—В–µ–ї—М–љ—Л—Е —В—А–∞–≤, –Њ–±–ї–∞–і–∞—О—Й–Є—Е –≥–µ–њ–∞—В–Њ–њ—А–Њ—В–µ–Ї—В–Њ—А–љ—Л–Љ –і–µ–є—Б—В–≤–Є–µ–Љ [22, 23].
–≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –њ—А–µ–њ–∞—А–∞—В–∞ –•–µ–њ–µ–ї—М¬Ѓ, –≤—Л–њ—Г—Б–Ї–∞–µ–Љ–Њ–≥–Њ –≤ –≤–Є–і–µ —В–∞–±–ї–µ—В–Њ–Ї –і–ї—П —А–∞—Б—Б–∞—Б—Л–≤–∞–љ–Є—П, —В–∞–Ї–ґ–µ –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–љ–∞ –≤ —А—П–і–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є –≥–µ–њ–∞—В–Њ–±–Є–ї–Є–∞—А–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –≤ –Ї–∞—З–µ—Б—В–≤–µ —А–µ–≥—Г–ї—П—В–Њ—А–∞ –∞–љ—В–Є–Њ–Ї—Б–Є–і–∞–љ—В–љ—Л—Е –Є –њ—А–Њ–ї–Є—Д–µ—А–∞—В–Є–≤–љ—Л—Е –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ –≤ –њ–µ—З–µ–љ–Є [22вАУ28].
–Ґ–∞–Ї–ґ–µ –±—Л–ї–∞ –Њ—В–Љ–µ—З–µ–љ–∞ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–∞—П –і–Њ—Б—В–Њ–≤–µ—А–љ–∞—П –і–Є–љ–∞–Љ–Є–Ї–∞ –њ—А–Њ—П–≤–ї–µ–љ–Є–є –±–Њ–ї–µ–≤–Њ–≥–Њ, –і–Є—Б–њ–µ–њ—Б–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–Њ–≤ –Є –±–Њ–ї–µ–µ —А–∞–љ–љ–µ–≥–Њ —Б–љ–Є–ґ–µ–љ–Є—П –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –°–Ю–≠ –Є –ї–µ–є–Ї–Њ—Ж–Є—В–Њ–Ј–∞ –≤ –њ–µ—А–Є–Њ–і –Њ–±–Њ—Б—В—А–µ–љ–Є—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –љ–µ–Ї–∞–ї—М–Ї—Г–ї–µ–Ј–љ–Њ–≥–Њ —Е–Њ–ї–µ—Ж–Є—Б—В–Є—В–∞, –∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–є –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ—М—О —Б–µ—А–і—Ж–∞ –±—Л–ї–Њ –Њ—В–Љ–µ—З–µ–љ–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –Њ–±—Й–µ–≥–Њ —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ (–•–°) –Є –•–° –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–љ–Њ–≤ –≤—Л—Б–Њ–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є [25].
–У–µ–њ–∞—В–Њ–њ—А–Њ—В–µ–Ї—В–Є–≤–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞ –•–µ–њ–µ–ї—М¬Ѓ –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–љ–Њ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –і–ї–Є—В–µ–ї—М–љ–Њ –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Г—О –њ—А–Њ—В–Є–≤–Њ—В—Г–±–µ—А–Ї—Г–ї–µ–Ј–љ—Г—О —В–µ—А–∞–њ–Є—О, —З—В–Њ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–ї–Њ—Б—М —Б–љ–Є–ґ–µ–љ–Є–µ–Љ —Б–Њ–і–µ—А–ґ–∞–љ–Є—П –Є–Љ–Љ—Г–љ–Њ–≥–ї–Њ–±—Г–ї–Є–љ–Њ–≤ Ig–Р, Ig–Ь, IgG, Ig–Х, –¶–Ш–Ъ, –Р–Ы–Ґ, –Р–°–Ґ –Є –Њ–±—Й–µ–≥–Њ –±–Є–ї–Є—А—Г–±–Є–љ–∞ –Є –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ –≥–µ–њ–∞—В–Њ—В–Њ–Ї—Б–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є–є [24].
–°–њ–Њ—Б–Њ–± –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Є –і–Њ–Ј—Л –њ—А–µ–њ–∞—А–∞—В–∞ –•–µ–њ–µ–ї—М¬Ѓ вАФ –њ–Њ 1 —В–∞–±–ї–µ—В–Ї–µ 3 —А./—Б—Г—В. –Ґ–∞–±–ї–µ—В–Ї—Г —Б–ї–µ–і—Г–µ—В –і–µ—А–ґ–∞—В—М –≤–Њ —А—В—Г –і–Њ –њ–Њ–ї–љ–Њ–≥–Њ —А–∞—Б—Б–∞—Б—Л–≤–∞–љ–Є—П. –Ъ—Г—А—Б —В–µ—А–∞–њ–Є–Є —Б–Њ—Б—В–∞–≤–ї—П–µ—В 2вАУ3 –љ–µ–і.
–І–∞—Б—В–Њ –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—В—Б—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ–Њ–є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –і—Г–Њ–і–µ–љ–Є—В–∞ [29], –і—Г–Њ–і–µ–љ–Њ–≥–∞—Б—В—А–∞–ї—М–љ—Л–Љ —А–µ—Д–ї—О–Ї—Б–Њ–Љ –ґ–µ–ї—З–Є [30], —З—В–Њ –њ—А–Є–≤–Њ–і–Є—В –Ї —А–∞–Ј–≤–Є—В–Є—О —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –≥–∞—Б—В—А–Є—В–∞ [31, 32], –∞ –њ—А–Є –љ–∞–ї–Є—З–Є–Є –≥–∞—Б—В—А–Њ—Н–Ј–Њ—Д–∞–≥–µ–∞–ї—М–љ–Њ–≥–Њ —А–µ—Д–ї—О–Ї—Б–∞ вАФ –Ї –њ–Њ—П–≤–ї–µ–љ–Є—О —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –≥–∞—Б—В—А–Њ—Н–Ј–Њ—Д–∞–≥–µ–∞–ї—М–љ–Њ–є —А–µ—Д–ї—О–Ї—Б–љ–Њ–є –±–Њ–ї–µ–Ј–љ–Є (–У–≠–†–С) [33].
–Ъ–ї–∞—Б—Б–Є—З–µ—Б–Ї–Є–Љ–Є –њ—А–Є–Ј–љ–∞–Ї–∞–Љ–Є –њ–Њ—А–∞–ґ–µ–љ–Є—П –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ —П–≤–ї—П—О—В—Б—П –Њ–≥—А–∞–љ–Є—З–µ–љ–љ–∞—П –ґ–µ–ї—В—Г—И–љ–Њ—Б—В—М, —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–∞—П –њ–Њ –љ–∞—А—Г–ґ–љ–Њ–Љ—Г –Ї—А–∞—О –Љ—П–≥–Ї–Њ–≥–Њ –љ–µ–±–∞, –Є –љ–∞–ї–µ—В –ґ–µ–ї—В–Њ–≤–∞—В–Њ–≥–Њ —Ж–≤–µ—В–∞ –љ–∞ —Б–њ–Є–љ–Ї–µ —П–Ј—Л–Ї–∞. –І–∞—Б—В–Њ –њ–∞—В–Њ–ї–Њ–≥–Є—П –Ц–Я –Є –ґ–µ–ї—З–µ–≤—Л–≤–Њ–і—П—Й–Є—Е –њ—Г—В–µ–є —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –њ–Њ—П–≤–ї–µ–љ–Є–µ–Љ —Е–∞—А–∞–Ї—В–µ—А–љ–Њ–≥–Њ –≥–Њ—А—М–Ї–Њ–≤–∞—В–Њ–≥–Њ –њ—А–Є–≤–Ї—Г—Б–∞ –Є–ї–Є —З—Г–≤—Б—В–≤–∞ –≥–Њ—А–µ—З–Є –≤–Њ —А—В—Г, –Є–Ј–Љ–µ–љ–µ–љ–Є–µ–Љ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –≤–Ї—Г—Б–Њ–≤–Њ–≥–Њ –∞–љ–∞–ї–Є–Ј–∞—В–Њ—А–∞ [34, 35].
–Я—А–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –і–Є—Д—Д—Г–Ј–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е –њ–µ—З–µ–љ–Є –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В—Л–Љ –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –њ–Њ–ї–Њ—Б—В–Є —А—В–∞ —П–≤–ї—П–µ—В—Б—П –Ї–∞—В–∞—А–∞–ї—М–љ—Л–є —Б—В–Њ–Љ–∞—В–Є—В. –Я–Њ–≤—Л—И–µ–љ–љ–∞—П –Ї—А–Њ–≤–Њ—В–Њ—З–Є–≤–Њ—Б—В—М –і–µ—Б–µ–љ –Є —А–∞–Ј–ї–Є—З–љ—Л–µ —Д–Њ—А–Љ—Л –≥–Є–љ–≥–Є–≤–Є—В–∞ вАФ –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В—Л–µ —Б–Є–Љ–њ—В–Њ–Љ—Л –≤—Б–µ—Е —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –њ–µ—З–µ–љ–Є. –°–ї–Є–Ј–Є—Б—В–∞—П –Њ–±–Њ–ї–Њ—З–Ї–∞ –і–µ—Б–µ–љ —З–∞—Б—В–Њ —Ж–Є–∞–љ–Њ—В–Є—З–љ–∞. –Ґ–Є–њ–Є—З–љ—Л–Љ–Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ–Є —П–≤–ї—П—О—В—Б—П –Ї–∞—В–∞—А–∞–ї—М–љ—Л–є –≥–ї–Њ—Б—Б–Є—В, –Њ—В–µ—З–љ–Њ—Б—В—М —П–Ј—Л–Ї–∞, —Ж–Є–∞–љ–Њ—В–Є—З–љ–∞—П –Њ–Ї—А–∞—Б–Ї–∞ –µ–≥–Њ –±–Њ–Ї–Њ–≤–Њ–є –Є –љ–Є–ґ–љ–µ–є –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–Є, –∞—В—А–Њ—Д–Є—П –љ–Є—В–µ–≤–Є–і–љ—Л—Е —Б–Њ—Б–Њ—З–Ї–Њ–≤ —П–Ј—Л–Ї–∞. –Я–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Љ–Њ–≥—Г—В –љ–∞–±–ї—О–і–∞—В—М—Б—П –≤ –≤–Є–і–µ –Є–Ј–Љ–µ–љ–µ–љ–Є–є –Њ–Ї—А–∞—Б–Ї–Є —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є —П–Ј—Л–Ї–∞, —Г—З–∞—Б—В–Ї–Њ–≤ –і–µ—Б–Ї–≤–∞–Љ–∞—Ж–Є–Є –Є —А–∞–Ј—А–∞—Б—В–∞–љ–Є—П –Њ—В–і–µ–ї—М–љ—Л—Е —Г—З–∞—Б—В–Ї–Њ–≤ –µ–≥–Њ —Н–њ–Є—В–µ–ї–Є—П, –њ–Њ—П–≤–ї–µ–љ–Є—П –±–Њ—А–Њ–Ј–і –љ–∞ —Б–њ–Є–љ–Ї–µ —П–Ј—Л–Ї–∞ [36].
–Т–Њ–Ј–Љ–Њ–ґ–љ—Л –≥–Є–њ–µ—А–µ–Љ–Є—П, –Њ—В–µ—З–љ–Њ—Б—В—М –Є –љ–∞–±—Г—Е–∞–љ–Є–µ –Љ—П–≥–Ї–Њ–≥–Њ –љ–µ–±–∞. –°—Г–±—К–µ–Ї—В–Є–≤–љ—Л–Љ —Б–Є–Љ–њ—В–Њ–Љ–Њ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —П–≤–ї—П–µ—В—Б—П –њ–∞—А–µ—Б—В–µ–Ј–Є—П —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –њ–Њ–ї–Њ—Б—В–Є —А—В–∞. –І—Г–≤—Б—В–≤–Њ –ґ–ґ–µ–љ–Є—П –Є –±–Њ–ї–µ–Ј–љ–µ–љ–љ–Њ—Б—В–Є —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –љ–µ—А–µ–і–Ї–Њ —Б–Њ—З–µ—В–∞–µ—В—Б—П —Б –Њ—Й—Г—Й–µ–љ–Є–µ–Љ –Ј—Г–і–∞, –Њ—Б–Њ–±–µ–љ–љ–Њ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–≥–Њ –≤ –Њ–±–ї–∞—Б—В–Є –љ–µ–±–∞ [37].
–Т –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є –і–∞–љ–љ–Њ–є –Ї–∞—В–µ–≥–Њ—А–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞ –Ь—Г–Ї–Њ–Ј–∞ –Ї–Њ–Љ–њ–Њ–Ј–Є—В—Г–Љ¬Ѓ, –Ї –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ–љ—Л–Љ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ –Ї–Њ—В–Њ—А–Њ–≥–Њ –Њ—В–љ–Њ—Б—П—В—Б—П –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —Б–ї–Є–Ј–Є—Б—В—Л—Е –Њ–±–Њ–ї–Њ—З–µ–Ї —А–∞–Ј–ї–Є—З–љ–Њ–є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є, –≤ —В. —З. –ґ–µ–ї—Г–і–Њ—З–љ–Њ-–Ї–Є—И–µ—З–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞, –∞ —В–∞–Ї–ґ–µ –≤–µ—А—Е–љ–Є—Е –Є –љ–Є–ґ–љ–Є—Е –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є, –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤—Л, –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞—В–µ–ї—М–љ–Њ–≥–Њ –Ї–∞–љ–∞–ї–∞.
–Ь—Г–Ї–Њ–Ј–∞ –Ї–Њ–Љ–њ–Њ–Ј–Є—В—Г–Љ¬Ѓ (Mucosa compositum¬Ѓ) –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б–Њ–±–Њ–є –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ—Л–є –С—А–Я, –≤–Ї–ї—О—З–∞—О—Й–Є–є 32 –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–∞. –≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –С—А–Я –Ь—Г–Ї–Њ–Ј–∞ –Ї–Њ–Љ–њ–Њ–Ј–Є—В—Г–Љ¬Ѓ –њ—А–Є –њ–∞—В–Њ–ї–Њ–≥–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –њ–Є—Й–µ–≤–∞—А–Є—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –≤ —Б–Њ—Б—В–∞–≤–µ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–љ–∞ –≤ —Ж–µ–ї–Њ–Љ —А—П–і–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є [38вАУ48].
–Т–Ї–ї—О—З–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞ –Ь—Г–Ї–Њ–Ј–∞ –Ї–Њ–Љ–њ–Њ–Ј–Є—В—Г–Љ¬Ѓ –≤ —Б–Њ—Б—В–∞–≤ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є –У–≠–†–С –њ–Њ–Ј–≤–Њ–ї—П–µ—В –љ–µ —В–Њ–ї—М–Ї–Њ –њ–Њ–≤—Л—Б–Є—В—М –Ї–ї–Є–љ–Є—З–µ—Б–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М —Б—В–∞–љ–і–∞—А—В–љ–Њ–≥–Њ –Ї—Г—А—Б–∞ –ї–µ—З–µ–љ–Є—П, –љ–Њ –Є —Г–≤–µ–ї–Є—З–Є—В—М —Б—А–Њ–Ї —А–µ–Љ–Є—Б—Б–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П [42, 45, 47, 48]. –Ш—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ —Г –±–Њ–ї—М–љ—Л—Е —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ –Ї–Њ–ї–Є—В–Њ–Љ –Є —Б–Є–љ–і—А–Њ–Љ–Њ–Љ —А–∞–Ј–і—А–∞–ґ–µ–љ–љ–Њ–≥–Њ –Ї–Є—И–µ—З–љ–Є–Ї–∞ –Ь—Г–Ї–Њ–Ј–∞ –Ї–Њ–Љ–њ–Њ–Ј–Є—В—Г–Љ¬Ѓ –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –њ—А–Њ–±–Є–Њ—В–Є–Ї–Њ–Љ –њ–Њ–Ї–∞–Ј–∞–ї–Њ –±–Њ–ї—М—И—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М, —З–µ–Љ –≤ –≥—А—Г–њ–њ–µ –±–Њ–ї—М–љ—Л—Е, –љ–µ –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –С—А–Я.
–Я—А–µ–њ–∞—А–∞—В –Ь—Г–Ї–Њ–Ј–∞ –Ї–Њ–Љ–њ–Њ–Ј–Є—В—Г–Љ¬Ѓ —Б –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є –±–Є–Њ—Б—В–Є–Љ—Г–ї–Є—А—Г—О—Й–Є–Љ–Є –Є –Є–Љ–Љ—Г–љ–Њ–Љ–Њ–і—Г–ї–Є—А—Г—О—Й–Є–Љ–Є —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є –Ј–∞—Б–ї—Г–ґ–Є–≤–∞–µ—В –≤–љ–Є–Љ–∞–љ–Є—П –Є —Б —В–Њ—З–Ї–Є –Ј—А–µ–љ–Є—П –Њ–њ—В–Є–Љ–Є–Ј–∞—Ж–Є–Є —А—П–і–∞ –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ –і–µ–Ј–Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–Є. –≠—В–Њ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–µ —Б—А–µ–і—Б—В–≤–Њ, —Б–Њ–Ј–і–∞–љ–љ–Њ–µ –љ–∞ –Њ—Б–љ–Њ–≤–µ –≤—Л—В—П–ґ–µ–Ї –Є–Ј —Б–ї–Є–Ј–Є—Б—В—Л—Е –Њ–±–Њ–ї–Њ—З–µ–Ї —А–∞–Ј–ї–Є—З–љ–Њ–є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є, —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ –њ–Њ–і–і–µ—А–ґ–Є–≤–∞–µ—В —Д—Г–љ–Ї—Ж–Є—О —В–∞–Ї–Є—Е —Б–Є—Б—В–µ–Љ, –Ї–∞–Ї —Ж–Є—В–Њ—Е—А–Њ–Љ –†450, –†-–≥–ї–Є–Ї–Њ–њ—А–Њ—В–µ–Є–љ –Є –Ї–∞—В–Є–Њ–љ/–∞–љ–Є–Њ–љ-—В—А–∞–љ—Б–њ–Њ—А—В–Є—А—Г—О—Й–∞—П —Б–Є—Б—В–µ–Љ–∞ вАФ –≤–∞–ґ–љ—Л—Е —Н–ї–µ–Љ–µ–љ—В–Њ–≤ —А–∞–Ј–ї–Є—З–љ—Л—Е —Д–∞–Ј –і–µ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–Є [44, 49].
–Ь—Г–Ї–Њ–Ј–∞ –Ї–Њ–њ–Њ–Ј–Є—В—Г–Љ¬Ѓ –≤—Л–њ—Г—Б–Ї–∞–µ—В—Б—П –≤ —А–∞—Б—В–≤–Њ—А–µ –і–ї—П –Є–љ—К–µ–Ї—Ж–Є–є 2,2 –Љ–ї/–∞–Љ–њ. вДЦ 5 –Є 100. –°–њ–Њ—Б–Њ–± –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Є –і–Њ–Ј—Л: –њ—А–Є –Њ—Б—В—А—Л—Е —Б—В–∞–і–Є—П—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П вАФ –њ–Њ 1 –∞–Љ–њ—Г–ї–µ –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤—Л—Е 3-—Е –і–љ–µ–є, –Ј–∞—В–µ–Љ 1вАУ3 —А–∞–Ј–∞ –≤ –љ–µ–і–µ–ї—О –њ–Њ 1 –∞–Љ–њ—Г–ї–µ –≤–љ—Г—В—А–Є–Љ—Л—И–µ—З–љ–Њ, –њ–Њ–і–Ї–Њ–ґ–љ–Њ. –Ъ—Г—А—Б —В–µ—А–∞–њ–Є–Є –њ—А–Є –Њ—Б—В—А—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е вАФ 2вАУ5 –љ–µ–і.; –њ—А–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е (–Њ—Б–Њ–±–µ–љ–љ–Њ –≥–∞—Б—В—А–Є—В—Л, –Ї–Њ–ї–Є—В—Л) вАФ –љ–µ –Љ–µ–љ–µ–µ 6 –љ–µ–і.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Є–Љ–µ—О—Й–Є–є—Б—П –Њ–њ—Л—В –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –±–Є–Њ—А–µ–≥—Г–ї—П—Ж–Є–Њ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –У–µ–њ–∞—А –Ї–Њ–Љ–њ–Њ–Ј–Є—В—Г–Љ¬Ѓ, –•–µ–њ–µ–ї—М¬Ѓ, –Ь—Г–Ї–Њ–Ј–∞ –Ї–Њ–Љ–њ–Њ–Ј–Є—В—Г–Љ¬Ѓ –њ—А–Є –њ–∞—В–Њ–ї–Њ–≥–Є–Є –≥–µ–њ–∞—В–Њ–±–Є–ї–Є–∞—А–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –і–µ–Љ–Њ–љ—Б—В—А–Є—А—Г–µ—В –Є—Е —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М, –њ—А–µ–і–њ–Њ–ї–∞–≥–∞–µ—В –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –Є—Е –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –≤ —Б–Њ—Б—В–∞–≤–µ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –±–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ –Є –і—А—Г–≥–Є—Е –±–Њ–ї–µ–Ј–љ–µ–є –њ–Є—Й–µ–≤–∞—А–Є—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л.












