История создания, совершенствования с точки зрения безопасности и внедрения в широкую клиническую практику по разным показаниям АСК весьма интересна [4, 5]. Выделенный продукт коры ивы, известной еще в античном мире, был в 1828 г. идентифицирован в качестве активного вещества, получившего название салицин. В 1852 г. Charles Gerchard определил молекулярную структуру салициловой кислоты, заменил гидроксильную группу на ацетильную и впервые синтезировал АСК. К сожалению, получившееся соединение было нестойким и в дальнейшем не привлекло фармакологов. Более удачливым оказался Herman Kolbe в 1859 г., благодаря которому стало возможным промышленное производство АСК. В 1897 г. была разработана устойчивая и более удобная форма АСК со значительным уменьшением нежелательных эффектов лекарства. В то время и на протяжении еще более чем 50 последующих лет АСК использовалась исключительно как противовоспалительное, жаропонижающее и анальгезирующее средство.
Влияние АСК на активность тромбоцитов было впервые описано в 1954 г. Bounameaux. В 1967 г. Quiсk обнаружил, что АСК увеличивает время кровотечения. Однако ингибиторный эффект АСК в отношении синтеза тромбоксана не был известен до 1970-х гг. В 1971 г. Vane et al. была опубликована работа (удостоенная Нобелевской премии), в которой было описано дозозависимое действие АСК на синтез простагландинов. Нemler et al. в 1976 г. была идентифицирована и выделена фармакологическая цель действия АСК – фермент циклооксигеназа (ЦОГ).
Механизм действия АСК
По современным представлениям, АСК необратимо ацетилирует гидроксильную группу в положении 530 в молекуле ЦОГ – фермента, который встречается в двух изоферментных формах (циклооксигеназа-1 и циклооксигеназа-2) и катализирует биосинтез простагландинов и других эйкозаноидов. ЦОГ-1 – основная форма фермента, встречающаяся в большинстве клеток [3] и определяющая физиологические функции простагландинов, включая контроль над локальной тканевой перфузией, гемостазом и защитой слизистых оболочек [4]. ЦОГ-2 содержится в организме в незначительном количестве, но ее уровень резко возрастает под влиянием различных воспалительных и митогенных стимулов [5]. ЦОГ-2 в 50–100 раз менее чувствительна к действию АСК [6], чем ЦОГ-1, что объясняет то, почему ее противовоспалительные дозы значительно превышают антитромботические. Антитромбоцитарный эффект АСК связан с необратимым ингибированием ЦОГ-1 тромбоцитов, следствием которого является уменьшение образования тромбоксана А2 – одного из основных индукторов агрегации, а также мощного вазоконстриктора, высвобождающегося из тромбоцитов при их активации.Эффективность АСК при лечении и профилактике ССЗ была установлена для широкого диапазона доз – от 30–50 до 1500 мг/сут [7]. В последние годы АСК, согласно рекомендациям, назначают в малых дозах, что вполне обоснованно как с фармакологической, так и с клинической точки зрения. Показано, что однократный прием АСК в дозе 160 мг достаточен для практически полного подавления образования тромбоксана А2 в тромбоцитах, и такой же эффект достигается через несколько дней при регулярном приеме 30–50 мг/сут (кумулятивное действие) [8]. С учетом того, что АСК ацетилирует ЦОГ-1 во всех тканях, включая эндотелиальные клетки, одновременно с уменьшением синтеза тромбоксана А2 АСК, по крайней мере в высоких дозах, может тормозить образование простациклина – природного антиагреганта и вазодилататора. Как показали клинические исследования, более высокие дозы АСК значительного снижения антитромботического эффекта не вызывают [9].
В образовании простациклина принимают участие ЦОГ–1 и -2, а в синтезе тромбоксана А2 основная роль принадлежит ЦОГ-1, в связи с этим АСК в дозах от 30 до 100 мг, блокируя только ЦОГ-1, вызывает преимущественное снижение образования тромбоксана А2, в то время как уровень простациклина остается достаточно высоким благодаря сохранению активности ЦОГ-2. Будучи безъядерными клетками, тромбоциты не синтезируют белки. Необратимое ингибирование ЦОГ-1 и отсутствие возможности ее ресинтеза приводят к тому, что блокада образования тромбоксана А2 под действием АСК сохраняется на протяжении всей жизни тромбоцитов – в течение 7–10 дней, в то время как действие АСК на синтез простациклина менее продолжительно и зависит от частоты приема препарата [10]. Важно также отметить то, что поэтому антитромбоцитарный эффект препарата не зависит от его распределения в системном кровотоке [11]. Биохимическая селективность малых доз АСК связана с наибольшим воздействием препарата на ЦОГ-1 тромбоцитов в системе портального кровообращения. Поэтому больший ингибирующий эффект оказывается на тромбоциты, а не на сосудистую стенку, где происходит образование простациклина.
При неотложных клинических состояниях, таких как острый коронарный синдром или острый ишемический инсульт, когда необходимо быстрое и полное ингибирование тромбоксан А2-зависимой активации тромбоцитов, показано использование нагрузочной дозы АСК – 160–325 мг. В остальных клинических ситуациях для длительного применения оптимальная доза АСК – 75–100 мг/сут [12].
Однако в обзоре Campbell 2007 г. был сделан вывод о том, что доступные в настоящее время данные клинических исследований не подтверждают рутинное длительное использование АСК в дозах более чем 75–81 мг/сут для профилактики ССО [13]. Более высокие дозы АСК не демонстрируют большей эффективности, но ассоциированы с увеличением риска кровотечений. Подобный вывод был сделан на основании результатов исследования CHARISMA: доза АСК 75–81 мг может быть оптимальной по профилю эффективности и безопасности у больных, длительно принимающих аспирин, особенно в составе двойной антитромбоцитарной терапии [14].
Новые данные об эффективности АСК
Большой интерес представляют результаты 2-х недавно завершившихся крупных исследований по оценке эффективности АСК в современных условиях. В исследовании Sundstroem был проанализирован шведский регистр с 2005 по 2009 г. [15]. Регистр охватывал 601 527 больных, принимавших АСК в низких кардиопротективных дозах. Целью исследования был ответ на вопрос: на сколько возрастают сердечно-сосудистые риски, связанные с прекращением приема препарата или наличием длительных перерывов в его приеме. В исследовании были проанализированы пациенты, которым АСК была назначена с целью первичной или вторичной профилактики. Препарат назначался в дозе от 75 мг до 160 мг/сут. Среди пациентов было больше женщин – примерно 52%, возраст больных – старше 40 лет. Средняя медиана длительности приема составила 3 года, средняя приверженность лечению во время терапии АСК – более 80%. Всего за время исследования было зарегистрировано 62 690 сердечно-сосудистых событий. Было выявлено, что пациенты, прекратившие лечение АСК, имели достоверно более высокий сердечно-сосудистый риск (ОР=1,37 (95% ДИ, 1,34–1,41), т. е. возникает 1 сердечно-сосудистое событие за 1 год у 76 пациентов, отменивших терапию, что эквивалентно 13,5 события на 1000 пациенто-лет.Анализ подгрупп в этом исследовании показал, что у пациентов старше 70 лет и с предшествующими ССЗ риск развития сердечно-сосудистого события из-за прекращения приема препарата оказался значительно выше. Тогда как лечение АСК, наряду с применением пероральных антикоагулянтов или других антиагрегантных препаратов, было связано с более низким увеличением риска сердечно-сосудистых событий, чем при отсутствии АСК (рис. 2). Большинство (54%) больных использовали АСК для вторичной профилактики. Среди них прекращение приема препарата было связано с ростом на 46% частоты сердечно-сосудистых событий, что соответствует абсолютному увеличению риска на 28,0 на 1000 человеко-лет риска, или на 1 дополнительное сердечно-сосудистое событие в год для каждых 36 пациентов, которые прекратили прием АСК. Среди 46% больных, которые использовали АСК в качестве первичной профилактики, прекращение приема было связано с 28-процентным увеличением частоты сердечно-сосудистых событий, по сравнению с продолжением приема АСК; абсолютное увеличение риска на 6,9 на 1000 человеко-лет риска, или 1 дополнительное сердечно-сосудистое событие в год на 146 пациентов, прекративших прием АСК (рис. 3).

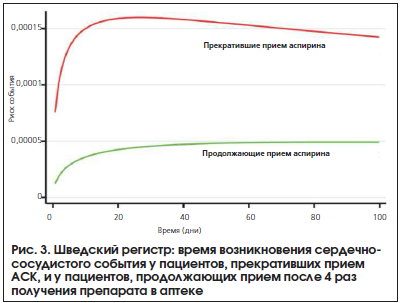
Исследователи отметили также высокий уровень прекращения приема препарата вскоре после инициации лечения: 1 из 5 пациентов, которым АСК была назначена впервые, прекращал прием препарата в первый же месяц после назначения, и еще 1 из 5 прекращал прием в течение первого года от начала терапии.
Таким образом, было показано, что прекращение приема АСК связано со значительным увеличением риска развития сердечно-сосудистых событий (>30%). Риск увеличивался сразу после прекращения лечения и не уменьшался со временем. Сохранение приверженности приему низкой дозы АСК при отсутствии противопоказаний – крупных операций и кровотечений является важной целью терапии пациента с ССЗ.
Новыми данными, подтвердившими эффективность АСК у пациентов с заболеваниями, связанными с атеросклерозом (стабильное течение ИБС и/или атеросклероза периферических артерий), стали результаты плацебо-контролируемого исследования III фазы COMPASS [16]. В этом исследовании изучалось влияние ингибитора Xa-фактора свертывания крови ривароксабана в монотерапии и в комбинации с АСК на риск развития сердечно-сосудистой смерти, инсульта и ИМ у этой группы пациентов с очень высоким сердечно-сосудистым риском. Особенностью исследования было наличие группы, которая получала монотерапию АСК в низких дозах, что позволило дополнительно оценить эффективность такой терапии в современных условиях.
Пациенты в исследовании были рандомизированы для получения либо ривароксабана 2,5 мг 2 р./сут в дополнение к приему АСК 100 мг 1 р./сут, либо только ривароксабана 5 мг 2 р./сут, либо только АСК 100 мг 1 р./сут (3 группы). В течение исследования пациенты уже получали согласно рекомендациям антигипертензивную, липидснижающую и гипогликемическую терапию с необходимым контролем целевых показателей в большинстве случаев. Первичной конечной точкой являлась сумма таких конечных точек, как смерть от сердечно-сосудистых причин, инсульт и ИМ. Всего в исследование было включено 27 395 пациентов со стабильным атеросклеротическим заболеванием. Исследование было прекращено досрочно через 23 мес. Данные исследования COMPASS были представлены на Европейском конгрессе кардиологов (ESC) в августе 2017 г. с одновременной публикацией [16].
Было показано, что в группе получавших комбинацию ривароксабана в дозе 2,5 мг 2 р./сут и АСК на 24% был ниже риск развития событий первичной конечной точки по сравнению с группой принимавших только АСК (табл. 1). Несмотря на то что в группе комбинированной терапии наблюдалось также увеличение общего числа кровотечений, чистая клиническая выгода по-прежнему предполагала преимущество комбинации.
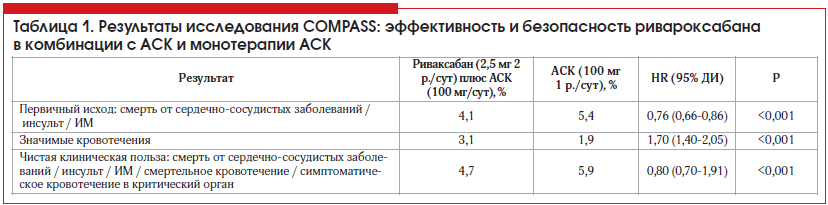
В группе комбинированной терапии – АСК и ривароксабан также было показано значительное снижение смертности от ССЗ (1,7% против 2,2%, ОР 0,78, р=0,02) и смерти от всех причин (3,4% против 4,1%, ОР 0,82, р=0,01), хотя количество больших кровотечений возрастало на 70% (3,1% против 1,9%, ОР 1,70, р<0,0001).
В группе пациентов, принимающих только ривароксабан по 5 мг 2 р./ сут, по сравнению с группой монотерапии АСК не наблюдалось значимых различий в частоте развития оцениваемых сердечно-сосудистых событий, однако достоверно увеличилось общее число случаев кровотечения (табл. 2). Эти результаты свидетельствуют о том, что терапия АСК в низких дозах по-прежнему сохраняет эффективность в снижении риска сердечно-сосудистых осложнений у пациентов с ИБС с или без атеросклеротического поражения периферических артерий и остается достаточно безопасной. В то же время терапия новым оральным антикоагулянтом по своим профилактическим эффектам не оказалась лучше традиционной антиагрегантной терапии (АСК в низких дозах), но повышала риск кровотечений.

Что касается перспектив клинического применения комбинации ривароксабан + АСК, то в сопутствующей публикации редакционной статье один из ведущих мировых экспертов в этой области – проф. E. Braunwald (США) отметил, что результаты исследования COMPASS представляют собой важный шаг вперед в лечении пациентов с очень высоким сердечно-сосудистым риском и в ближайшей перспективе, вероятно, изменят практические рекомендации по их ведению [17]. Базовой терапией таких пациентов остается АСК в низких дозах, к которой целесообразно присоединять терапию ривароксабаном. АСК в низких дозах сохраняет свои позиции как один из основных препаратов для лечения и многих других пациентов с заболеваниями, связанными с атеротромбозом, что недавно нашло отражение в новых рекомендациях ESC по двойной антиагрегантной терапии [18] и ведению пациентов с острым ИМ с подъемом сегмента ST [19].












