–Т–∞–ґ–љ–Њ—Б—В—М –∞–Ї—В–Є–≤–љ–Њ–≥–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є—П —Б—В–∞—В–Є–љ–Њ–≤ –њ—А–Є —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є —Б–∞—Е–∞—А–љ–Њ–Љ –і–Є–∞–±–µ—В–µ, –≤—Л—Б–Њ–Ї–Њ–є –≥–Є–њ–µ—А–ї–Є–њ–Є–і–µ–Љ–Є–Є, –Љ–Њ–Ј–≥–Њ–≤—Л—Е –Є–љ—Б—Г–ї—М—В–∞—Е, –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л—Е —Д–Њ—А–Љ –Ш–С–° –љ–µ–Њ—Б–њ–Њ—А–Є–Љ–Њ –і–Њ–Ї–∞–Ј–∞–љ–∞ –≤ —В–∞–Ї–Є—Е –Ї—А—Г–њ–љ—Л—Е –Є—Б–њ—Л—В–∞–љ–Є—П—Е, –Ї–∞–Ї Heart Protection Study, PROSPER, SPARCL –Є –і—А. –Ю–і–љ–∞–Ї–Њ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–µ–є –±–µ–Ј –≤—Л—А–∞–ґ–µ–љ–љ–Њ–≥–Њ –Њ—В—П–≥–Њ—Й–µ–љ–љ–Њ–≥–Њ —Д–Њ–љ–∞ —Б—В–µ–њ–µ–љ—М –∞–≥—А–µ—Б—Б–Є–≤–љ–Њ—Б—В–Є –≥–Є–њ–Њ–ї–Є–њ–Є–і–µ–Љ–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є –њ–Њ–Ї–∞ –љ–µ —Б—В–Њ–ї—М –Њ–і–љ–Њ–Ј–љ–∞—З–љ–∞. –Ф–Њ—Б—В–∞—В–Њ—З–љ–Њ –і–∞–≤–љ–Њ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ, —З—В–Њ –і–µ–є—Б—В–≤–Є–µ —Б—В–∞—В–Є–љ–Њ–≤ –љ–∞ –ї–Є–њ–Є–і—Л –љ–µ –Ј–∞–≤–Є—Б–Є—В –Њ—В –≤–µ–ї–Є—З–Є–љ—Л –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П [1]. –Ю–і–љ–∞–Ї–Њ –і–Њ –њ–Њ—Б–ї–µ–і–љ–µ–≥–Њ –≤—А–µ–Љ–µ–љ–Є –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ—Л–µ –і–∞–љ–љ—Л–µ –Њ –њ–Њ—А–Њ–≥–Њ–≤—Л—Е –Є —Ж–µ–ї–µ–≤—Л—Е —Г—А–Њ–≤–љ—П—Е –ї–Є–њ–Є–і–Њ–≤, –Њ —Б—Е–µ–Љ–∞—Е –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –Є –і–Њ–Ј–∞—Е —Б—В–∞—В–Є–љ–Њ–≤ –њ—А–Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є –љ–µ –±—Л–ї–Є —Б—В–∞–љ–і–∞—А—В–Є–Ј–Є—А–Њ–≤–∞–љ—Л –Є –і–Њ–њ—Г—Б–Ї–∞–ї–Є —А–∞–Ј–ї–Є—З–љ—Л–µ —В–Њ–ї–Ї–Њ–≤–∞–љ–Є—П. –С–µ–Ј—Г—Б–ї–Њ–≤–љ–Њ, –≥–ї–∞–≤–љ–Њ–є –Ј–∞–і–∞—З–µ–є –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Б—В–∞—В–Є–љ–Њ–≤ —Г –≤—Б–µ—Е –±–Њ–ї—М–љ—Л—Е —П–≤–ї—П–µ—В—Б—П –Ј–∞–Љ–µ–і–ї–µ–љ–Є–µ –њ–Њ—П–≤–ї–µ–љ–Є—П –Є –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞.
–Ґ–µ—Б–љ–∞—П —Б–≤—П–Ј—М –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞ –Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є –Њ—В–Љ–µ—З–µ–љ–∞ –і–∞–≤–љ–Њ. –Х—Й–µ –≤ —Б–µ—А–µ–і–Є–љ–µ 60–—Е –≥–Њ–і–Њ–≤ –њ—А–Њ—И–ї–Њ–≥–Њ –≤–µ–Ї–∞ –≤—Л–і–∞—О—Й–Є–є—Б—П –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л–є —В–µ—А–∞–њ–µ–≤—В –Р.–Ы. –Ь—П—Б–љ–Є–Ї–Њ–≤ –њ–Є—Б–∞–ї: «–Я—А–Є –Њ–±—Й–µ–є –Њ—Ж–µ–љ–Ї–µ –њ—А–Њ–±–ї–µ–Љ—Л –≤–Ј–∞–Є–Љ–Њ–Њ—В–љ–Њ—И–µ–љ–Є—П –≥–Є–њ–µ—А—В–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ–Є –Є –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞ –Љ–Њ–ґ–љ–Њ —Б—Д–Њ—А–Љ—Г–ї–Є—А–Њ–≤–∞—В—М –і–≤–µ —В–Њ—З–Ї–Є –Ј—А–µ–љ–Є—П. –°–Њ–≥–ї–∞—Б–љ–Њ –Њ–і–љ–Њ–є –Є–Ј –љ–Є—Е, –≥–Є–њ–µ—А—В–Њ–љ–Є—З–µ—Б–Ї–∞—П –±–Њ–ї–µ–Ј–љ—М –Є –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј —П–≤–ї—П—О—В—Б—П –і–≤—Г–Љ—П —Б–Њ–≤–µ—А—И–µ–љ–љ–Њ —А–∞–Ј–љ—Л–Љ–Є –љ–Њ–Ј–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ–Є –µ–і–Є–љ–Є—Ж–∞–Љ–Є: –Њ–і–љ–∞ (–≥–Є–њ–µ—А—В–Њ–љ–Є—П) – –±–Њ–ї–µ–Ј–љ—М –љ–µ—А–≤–љ–∞—П, –і—А—Г–≥–∞—П (–∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј) – –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–∞—П; –Њ–і–љ–∞ – —З–Є—Б—В–Њ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–∞—П (—Г—Б–Є–ї–µ–љ–Є–µ —В–Њ–љ—Г—Б–∞ —Б–Њ—Б—Г–і–Њ–≤), –і—А—Г–≥–∞—П – –Њ—А–≥–∞–љ–Є—З–µ—Б–Ї–∞—П (–ї–Є–њ–Њ–Є–і–Њ–Ј, –±–ї—П—И–Ї–Є). –І–∞—Б—В–Њ–µ —Б–Њ—З–µ—В–∞–љ–Є–µ —Н—В–Є—Е –і–≤—Г—Е —А–∞–Ј–ї–Є—З–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ –љ–µ–Ї–Њ—В–Њ—А—Л–Љ–Є –Њ–±—Й–Є–Љ–Є –і–ї—П –Њ–±–µ–Є—Е —Д–Њ—А–Љ —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ–Є –Є –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є. –Ю–±–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤–Ј–∞–Є–Љ–љ–Њ –≤–ї–Є—П—О—В –і—А—Г–≥ –љ–∞ –і—А—Г–≥–∞. –Я—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –Љ—Л –≤—Б—В—А–µ—З–∞–µ–Љ—Б—П –Є —Б —З–Є—Б—В—Л–Љ–Є —Б–ї—Г—З–∞—П–Љ–Є –Њ–±–Њ–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –Є —Б–Њ —Б–ї—Г—З–∞—П–Љ–Є –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л–Љ–Є, —Б –њ—А–µ–Њ–±–ї–∞–і–∞–љ–Є–µ–Љ —В–Њ –Њ–і–љ–Њ–≥–Њ, —В–Њ –і—А—Г–≥–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –°–ї–Њ–≤–Њ–Љ, —Н—В–Њ –і–≤–µ —А–∞–Ј–љ—Л–µ, –љ–Њ –≤–Ј–∞–Є–Љ–Њ–≤–ї–Є—П—О—Й–Є–µ –±–Њ–ї–µ–Ј–љ–Є.
–Ф—А—Г–≥–∞—П —В–Њ—З–Ї–∞ –Ј—А–µ–љ–Є—П –љ–∞ –≤–Ј–∞–Є–Љ–Њ–Њ—В–љ–Њ—И–µ–љ–Є—П –≥–Є–њ–µ—А—В–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ–Є –Є –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞ –Љ–Њ–ґ–µ—В –±—Л—В—М —Б—Д–Њ—А–Љ—Г–ї–Є—А–Њ–≤–∞–љ–∞ —В–∞–Ї: —Б—Г—Й–µ—Б—В–≤—Г–µ—В –µ–і–Є–љ–∞—П –±–Њ–ї–µ–Ј–љ—М, –Ї–Њ—В–Њ—А–∞—П –њ—А–Њ—П–≤–ї—П–µ—В—Б—П –≤ –Њ–і–љ–Є—Е —Б–ї—Г—З–∞—П—Е –Ї–ї–Є–љ–Є–Ї–Њ––∞–љ–∞—В–Њ–Љ–Є—З–µ—Б–Ї–Є–Љ —Б–Є–љ–і—А–Њ–Љ–Њ–Љ –≥–Є–њ–µ—А—В–Њ–љ–Є–Є, –≤ –і—А—Г–≥–Є—Е —Б–ї—Г—З–∞—П—Е – –Ї–ї–Є–љ–Є–Ї–Њ––∞–љ–∞—В–Њ–Љ–Є—З–µ—Б–Ї–Є–Љ —Б–Є–љ–і—А–Њ–Љ–Њ–Љ –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞, –∞ —З–∞—Й–µ –Є —В–µ–Љ, –Є –і—А—Г–≥–Є–Љ –±–Њ–ї–µ–Ј–љ–µ–љ–љ—Л–Љ –њ—А–Њ—Ж–µ—Б—Б–Њ–Љ –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ» [2].
–Ф–µ–є—Б—В–≤–Є—В–µ–ї—М–љ–Њ, –∞—А—В–µ—А–Є–∞–ї—М–љ–∞—П –≥–Є–њ–µ—А—В–Њ–љ–Є—П – –≤–∞–ґ–љ–µ–є—И–Є–є —Д–∞–Ї—В–Њ—А –∞—В–µ—А–Њ–≥–µ–љ–µ–Ј–∞. –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ —В–Њ, —З—В–Њ –Є–Ј–≤–µ—Б—В–љ–Њ —Г–ґ–µ –±–Њ–ї–µ–µ –і–≤—Г—Е—Б–Њ—В —Д–∞–Ї—В–Њ—А–Њ–≤ –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –Є –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞, –≤—Л—Б–Њ–Ї–Њ–µ –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–µ –і–∞–≤–ї–µ–љ–Є–µ –њ–Њ––њ—А–µ–ґ–љ–µ–Љ—Г –Њ—Б—В–∞–µ—В—Б—П –≤–∞–ґ–љ–µ–є—И–Є–Љ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–Њ–Љ «–±–Њ–ї—М—И–Њ–є —В—А–Њ–є–Ї–Є» (–≥–Є–њ–µ—А—В–Њ–љ–Є—П, –Ї—Г—А–µ–љ–Є–µ –Є –≥–Є–њ–µ—А—Е–Њ–ї–µ—Б—В–µ—А–Є–љ–µ–Љ–Є—П). –Ш—И–µ–Љ–Є—З–µ—Б–Ї–∞—П –±–Њ–ї–µ–Ј–љ—М —Б–µ—А–і—Ж–∞ –Ї–∞–Ї –њ—А–Њ—П–≤–ї–µ–љ–Є–µ –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞ –Ї–Њ—А–Њ–љ–∞—А–љ—Л—Е –∞—А—В–µ—А–Є–є – –Њ–і–Є–љ –Є–Ј —Б–∞–Љ—Л—Е —З–∞—Б—В—Л—Е —Б–њ—Г—В–љ–Є–Ї–Њ–≤ –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є, –љ–µ—А–µ–і–Ї–Њ –њ—А–Є–≤–Њ–і—П—Й–Є–є –Ї —Д–∞—В–∞–ї—М–љ–Њ–Љ—Г –Є—Б—Е–Њ–і—Г. –Я—А–Є –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є —Г –±–Њ–ї—М–љ–Њ–≥–Њ –≤—Б–µ—Е —В—А–µ—Е —Г–Ї–∞–Ј–∞–љ–љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї —Б–µ—А–і–µ—З–љ–Њ–є —Б–Љ–µ—А—В–Є –≤–Њ–Ј—А–∞—Б—В–∞–µ—В –≤ 8 —А–∞–Ј, –њ—А–Є –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є –і–≤—Г—Е —Д–∞–Ї—В–Њ—А–Њ–≤ – –≤ 4 —А–∞–Ј–∞, –њ—А–Є –љ–∞–ї–Є—З–Є–Є –Њ–і–љ–Њ–≥–Њ —Д–∞–Ї—В–Њ—А–∞ – –≤ 2 —А–∞–Ј–∞ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б —В–∞–Ї–Њ–≤—Л–Љ —Г –ї—О–і–µ–є —В–Њ–≥–Њ –ґ–µ –≤–Њ–Ј—А–∞—Б—В–∞ –±–µ–Ј —Г–њ–Њ–Љ—П–љ—Г—В—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ [1]. –Ш–Ј–≤–µ—Б—В–љ–Њ —В–∞–Ї–ґ–µ, —З—В–Њ –њ–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–љ—П —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ –љ–∞ 1% –њ–Њ–≤—Л—И–∞–µ—В —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –Ш–С–° –љ–∞ 2%. –Я—А–Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–і–Њ–≤ –љ–Є–Ј–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є (–•–° –Ы–Э–Я) –Њ–±—Л—З–љ–Њ –Њ—Б—В–∞–µ—В—Б—П –≤ –њ—А–µ–і–µ–ї–∞—Е –љ–Њ—А–Љ—Л –Є–ї–Є —Б–ї–µ–≥–Ї–∞ –њ–Њ–≤—Л—И–µ–љ–Њ, –∞ –≥–ї–∞–≤–љ—Л–Љ–Є –њ—А–Є–Ј–љ–∞–Ї–∞–Љ–Є –і–Є—Б–ї–Є–њ–Є–і–µ–Љ–Є–Є –±—Л–≤–∞—О—В —Б–љ–Є–ґ–µ–љ–Є–µ —Г—А–Њ–≤–љ—П —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–і–Њ–≤ –≤—Л—Б–Њ–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є (–•–° –Ы–Т–Я) –Є –њ–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–љ—П —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–і–Њ–≤ –Њ—З–µ–љ—М –љ–Є–Ј–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є (–•–° –Ы–Ю–Э–Я). –Я–Њ–і–Њ–±–љ—Л–µ —Б–і–≤–Є–≥–Є –ї–Є–њ–Є–і–љ–Њ–≥–Њ —Б–њ–µ–Ї—В—А–∞ –Ї—А–Њ–≤–Є –њ—А–Є—Б—Г—Й–Є 40–85% –±–Њ–ї—М–љ—Л—Е —Б –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–µ–є [1,3].
–Т –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л —И–Є—А–Њ–Ї–Њ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є–µ –Є –Ї–ї–Є–љ–Є–Ї–Њ–—Н–Ї—Б–њ–µ—А–Є–Љ–µ–љ—В–∞–ї—М–љ–Њ–µ –Њ–±–Њ—Б–љ–Њ–≤–∞–љ–Є–µ –њ–Њ–ї—Г—З–Є–ї–∞ –Ї–Њ–љ—Ж–µ–њ—Ж–Є—П –Њ –≤–∞–ґ–љ–Њ–є —А–Њ–ї–Є —Н–љ–і–Њ—В–µ–ї–Є—П –Ї–∞–Ї –Њ—А–≥–∞–љ–∞––Љ–Є—И–µ–љ–Є –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞ –Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є [4,5]. –С–∞—А—М–µ—А–љ–∞—П —А–Њ–ї—М —Н–љ–і–Њ—В–µ–ї–Є—П, –Ї–∞–Ї –∞–Ї—В–Є–≤–љ–Њ–≥–Њ –Њ—А–≥–∞–љ–∞, –Њ–њ—А–µ–і–µ–ї—П–µ—В –µ–≥–Њ –≥–ї–∞–≤–љ—Г—О —А–Њ–ї—М – –њ–Њ–і–і–µ—А–ґ–∞–љ–Є–µ –≥–Њ–Љ–µ–Њ—Б—В–∞–Ј–∞ –њ—Г—В–µ–Љ —А–µ–≥—Г–ї—П—Ж–Є–Є —А–∞–≤–љ–Њ–≤–µ—Б–љ–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П –њ—А–Њ—В–Є–≤–Њ–њ–Њ–ї–Њ–ґ–љ—Л—Е –њ—А–Њ—Ж–µ—Б—Б–Њ–≤: —В–Њ–љ—Г—Б–∞ —Б–Њ—Б—Г–і–Њ–≤ (–≤–∞–Ј–Њ–і–Є–ї–∞—В–∞—Ж–Є—П –Є –≤–∞–Ј–Њ–Ї–Њ–љ—Б—В—А–Є–Ї—Ж–Є—П); –∞–љ–∞—В–Њ–Љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Б—В—А–Њ–µ–љ–Є—П —Б–Њ—Б—Г–і–Њ–≤ (—Б–Є–љ—В–µ–Ј –Є —Г–≥–љ–µ—В–µ–љ–Є–µ —А–Њ—Б—В–Њ–≤—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤), –≥–µ–Љ–Њ—Б—В–∞–Ј–∞ (—Б–Є–љ—В–µ–Ј –Є –Є–љ–≥–Є–±–Є—А–Њ–≤–∞–љ–Є–µ —Д–Є–±—А–Є–љ–Њ–ї–Є—В–Є—З–µ—Б–Ї–Є—Е –Є –∞–≥—А–µ–≥–∞—Ж–Є–Њ–љ–љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤) –Є –Љ–µ—Б—В–љ–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П (—Б–µ–Ї—А–µ—Ж–Є—П –њ—А–Њ– –Є –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е —Б—Г–±—Б—В–∞–љ—Ж–Є–є). –Ю—З–µ–≤–Є–і–љ–Њ, —З—В–Њ –Ї–∞–ґ–і–∞—П –Є–Ј –њ–µ—А–µ—З–Є—Б–ї–µ–љ–љ—Л—Е —Д—Г–љ–Ї—Ж–Є–є —Н–љ–і–Њ—В–µ–ї–Є—П –љ–∞–њ—А—П–Љ—Г—О –Є–ї–Є –Ї–Њ—Б–≤–µ–љ–љ–Њ —Б–≤—П–Ј–∞–љ–∞ —Б —А–∞–Ј–≤–Є—В–Є–µ–Љ –Є –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–µ–Љ –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞, –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є –Є –Є—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є.
–≠–≤–Њ–ї—О—Ж–Є—П –Ј–∞–і–∞—З –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є –≤ –њ–Њ—Б–ї–µ–і–љ–Є–µ 2 –і–µ—Б—П—В–Є–ї–µ—В–Є—П –Ї–Њ–љ–Ї—А–µ—В–Є–Ј–Є—А–Њ–≤–∞–ї–∞—Б—М –љ–µ —В–Њ–ї—М–Ї–Њ –і–Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є —Б—В–Њ–є–Ї–Њ–≥–Њ —Б–љ–Є–ґ–µ–љ–Є—П –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П, –љ–Њ –Є –і–Њ –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–≥–Њ —Б–љ–Є–ґ–µ–љ–Є—П —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ (–Ї—Г—А–µ–љ–Є–µ, –≥–Є–њ–µ—А–ї–Є–њ–Є–і–µ–Љ–Є—П, –Њ–ґ–Є—А–µ–љ–Є–µ, —Б–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В). –Ю–і–љ–∞–Ї–Њ, –љ–∞—А—П–і—Г —Б –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ–Љ –љ–∞ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –≤—Б–µ —Б–Њ—Б—В–∞–≤–ї—П—О—Й–Є–µ —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В–Њ–≥–Њ —А–Є—Б–Ї–∞, –Ј–∞—Й–Є—В–∞ –ґ–Є–Ј–љ–µ–љ–љ–Њ –≤–∞–ґ–љ—Л—Е –Њ—А–≥–∞–љ–Њ–≤ –≤ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є—Е —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П—Е –Њ–њ—А–µ–і–µ–ї–µ–љ–∞ –љ–µ—З–µ—В–Ї–Њ. –Ъ –љ–∞—Б—В–Њ—П—Й–µ–Љ—Г –≤—А–µ–Љ–µ–љ–Є –љ–∞—Г—З–љ—Л–µ –і–∞–љ–љ—Л–µ (–≤ —В–Њ–Љ —З–Є—Б–ї–µ –њ–Њ–ї—Г—З–µ–љ–љ—Л–µ –њ–Њ –Ї—А–Є—В–µ—А–Є—П–Љ –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Л) –њ–Њ–Ј–≤–Њ–ї—П—О—В —Б—З–Є—В–∞—В—М –Њ—А–≥–∞–љ–Њ–њ—А–Њ—В–µ–Ї—Ж–Є—О —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ–є —Ж–µ–ї—М—О –≤ —Е–Њ–і–µ –ї–µ—З–µ–љ–Є—П –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є [4]. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М –≤–Ї–ї—О—З–µ–љ–Є—П —Б–Њ—Б—Г–і–Њ–≤ –≤ –њ–µ—А–µ—З–µ–љ—М —Ж–µ–ї–µ–є –Њ—А–≥–∞–љ–Њ–њ—А–Њ—В–µ–Ї—Ж–Є–Є –≤–њ–Њ–ї–љ–µ –Њ—З–µ–≤–Є–і–љ–∞. –Т–∞–ґ–љ–µ–є—И–Є–Љ–Є —Б—А–µ–і—Б—В–≤–∞–Љ–Є –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П —Б—В—А—Г–Ї—В—Г—А–љ–Њ–є –Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є —Ж–µ–ї–Њ—Б—В–љ–Њ—Б—В–Є –Ї—А—Г–њ–љ—Л—Е –Є –Љ–µ–ї–Ї–Є—Е —Б–Њ—Б—Г–і–Њ–≤ —П–≤–ї—П–µ—В—Б—П –љ–µ —В–Њ–ї—М–Ї–Њ —Б—В–Њ–є–Ї–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ —Б–Є—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ –Є –і–Є–∞—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ –Р–Ф, –љ–Њ –Є –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ —Н–љ–і–Њ—В–µ–ї–Є–∞–ї—М–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –∞—А—В–µ—А–Є–є. –Т —Н—В–Њ–Љ –њ–ї–∞–љ–µ –њ–µ—А—Б–њ–µ–Ї—В–Є–≤—Л —Б—В–∞—В–Є–љ–Њ–≤ –≤–µ—Б—М–Љ–∞ –Њ–±–љ–∞–і–µ–ґ–Є–≤–∞—О—В. –Ф–µ–є—Б—В–≤–Є—В–µ–ї—М–љ–Њ, –≤ —А–∞–љ–љ–Є—Е —Н–Ї—Б–њ–µ—А–Є–Љ–µ–љ—В–∞–ї—М–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е —Б–Њ–Њ–±—Й–∞–ї–Њ—Б—М –Њ —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ–є –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —Б—В–∞—В–Є–љ–Њ–≤, –Њ—Б–Њ–±–µ–љ–љ–Њ –њ—А–Є —Б–Њ—З–µ—В–∞–љ–Є–Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є —Б –≤—Л—Б–Њ–Ї–Њ–є –≥–Є–њ–µ—А—Е–Њ–ї–µ—Б—В–µ—А–Є–љ–µ–Љ–Є–µ–є [1,6]. –Ґ–Њ–Љ—Г –±—Л–ї–Њ –Љ–љ–Њ–ґ–µ—Б—В–≤–Њ –њ—А–µ–і–њ–Њ—Б—Л–ї–Њ–Ї. –Ю—Б–Њ–±—Л–є –∞–Ї—Ж–µ–љ—В –і–µ–ї–∞–ї—Б—П –љ–∞ —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є —Б—В–∞—В–Є–љ–Њ–≤ –∞–Ї—В–Є–≤–Є–Ј–Є—А–Њ–≤–∞—В—М —Н–љ–і–Њ—В–µ–ї–Є–∞–ї—М–љ—Л–є —Б–Є–љ—В–µ–Ј –Њ–Ї—Б–Є–і–∞ –∞–Ј–Њ—В–∞ (NO), –Њ–±–ї–∞–і–∞—О—Й–Є–є, –Ї–∞–Ї –Є–Ј–≤–µ—Б—В–љ–Њ, –Љ–Њ—Й–љ—Л–Љ –≤–∞–Ј–Њ–і–Є–ї–∞—В–Є—А—Г—О—Й–Є–Љ –і–µ–є—Б—В–≤–Є–µ–Љ. –Ю–і–љ–∞–Ї–Њ –≤ —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б–њ—Л—В–∞–љ–Є—П—Е —А–µ–Ј—Г–ї—М—В–∞—В—Л –Њ–Ї–∞–Ј–∞–ї–Є—Б—М —Б–Ї—А–Њ–Љ–љ–µ–µ –Њ–ґ–Є–і–∞–≤—И–Є—Е—Б—П. –Т –Ї—А—Г–њ–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є ALLHAT –Ј–љ–∞—З–Є–Љ–Њ–≥–Њ –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –њ—А–∞–≤–∞—Б—В–∞—В–Є–љ–∞ –і–Њ–Ї–∞–Ј–∞—В—М –љ–µ —Г–і–∞–ї–Њ—Б—М. –Т –Є—Б–њ—Л—В–∞–љ–Є–Є U–°SD Statin Study –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ —Б–Є–Љ–≤–∞—Б—В–∞—В–Є–љ–∞ –Є–ї–Є –њ—А–∞–≤–∞—Б—В–∞—В–Є–љ–∞ –љ–∞ —Д–Њ–љ–µ –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–ї–Њ—Б—М —Б–љ–Є–ґ–µ–љ–Є–µ–Љ –Р–Ф –љ–∞ 2,8/2,7 –Љ–Љ —А—В.—Б—В. –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –њ–ї–∞—Ж–µ–±–Њ. –Э–µ—Б–Ї–Њ–ї—М–Ї–Њ –њ–Њ–Ј–ґ–µ, –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є ASCOT–LLA –±—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –∞—В–Њ—А–≤–∞—Б—В–∞—В–Є–љ –љ–∞ —Д–Њ–љ–µ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–Њ–є –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ —Б–љ–Є–Ј–Є–ї —Б–Є—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–µ –Є –і–Є–∞—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–µ –Р–Ф –љ–∞ 1,1/0,7 –Љ–Љ —А—В.—Б—В. —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ [4,7]. –Ч–і–µ—Б—М –љ—Г–ґ–љ–Њ —Б–і–µ–ї–∞—В—М –Њ–і–љ—Г –≤–∞–ґ–љ—Г—О –Њ–≥–Њ–≤–Њ—А–Ї—Г: –≤ –њ–µ—А–µ—З–Є—Б–ї–µ–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е –і–Њ–њ—Г—Б–Ї–∞–ї–Њ—Б—М –њ–Њ–≤—Л—И–µ–љ–Є–µ –і–Њ–Ј, –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–Є–µ –Є –Ј–∞–Љ–µ–љ–∞ –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ—А–Є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ–Љ —Б–љ–Є–ґ–µ–љ–Є–Є –Р–Ф. –І—В–Њ–±—Л –Є—Б–Ї–ї—О—З–Є—В—М –≤–ї–Є—П–љ–Є–µ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–≥–Њ –ї–µ—З–µ–љ–Є—П, P. Strazzullo –Є —Б–Њ–∞–≤—В. –≤–Ї–ї—О—З–Є–ї–Є –≤ –Љ–µ—В–∞––∞–љ–∞–ї–Є–Ј 2007 –≥. –і–∞–љ–љ—Л–µ 828 –±–Њ–ї—М–љ—Л—Е –Є–Ј 20 —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л—Е –Є—Б–њ—Л—В–∞–љ–Є–є, –≤ –Ї–Њ—В–Њ—А—Л—Е —Б—В–∞—В–Є–љ—Л –љ–∞–Ј–љ–∞—З–∞–ї–Є—Б—М –љ–∞ —Д–Њ–љ–µ –љ–µ–Є–Ј–Љ–µ–љ–љ—Л—Е –і–Њ–Ј –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ [8]. –Ю–Ї–∞–Ј–∞–ї–Њ—Б—М, —З—В–Њ —Б—В–∞—В–Є–љ—Л –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Б–љ–Є–Ј–Є–ї–Є —В–Њ–ї—М–Ї–Њ —Б–Є—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–µ –Р–Ф – –љ–∞ 1,9 –Љ–Љ —А—В.—Б—В., —В–Њ–≥–і–∞ –Ї–∞–Ї –і–Є–∞—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–µ –Р–Ф —Б–љ–Є–Ј–Є–ї–Њ—Б—М –љ–µ–і–Њ—Б—В–Њ–≤–µ—А–љ–Њ – –љ–∞ 0,9 –Љ–Љ —А—В.—Б—В. –Э–µ—Б–Ї–Њ–ї—М–Ї–Њ –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ–µ –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ —Б—В–∞—В–Є–љ–Њ–≤ –±—Л–ї–Њ —Г –ї–Є—Ж —Б –Є—Б—Е–Њ–і–љ–Њ –≤—Л—Б–Њ–Ї–Є–Љ–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є –Р–Ф. –Я—А–Є —Б–Є—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–Љ –Р–Ф>130 –Љ–Љ —А—В.—Б—В. –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ —Б—В–∞—В–Є–љ–Њ–≤ –њ—А–Є–≤–µ–ї–Њ –Ї –µ–≥–Њ —Б–љ–Є–ґ–µ–љ–Є—О –љ–∞ 4 –Љ–Љ —А—В.—Б—В., –∞ –Є—Б—Е–Њ–і–љ–Њ–µ –і–Є–∞—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–µ –Р–Ф>80 –Љ–Љ —А—В.—Б—В. —Б–љ–Є–Ј–Є–ї–Њ—Б—М –љ–∞ —Д–Њ–љ–µ —Б—В–∞—В–Є–љ–Њ–≤ –љ–∞ 1,2 –Љ–Љ —А—В.—Б—В. –І—В–Њ –Ј–љ–∞—З–∞—В —Н—В–Є —Ж–Є—Д—А—Л –і–ї—П –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Њ–≥–Њ –≤—А–∞—З–∞? –С–µ–Ј—Г—Б–ї–Њ–≤–љ–Њ, –≤ –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ–Њ–є —Б—Е–µ–Љ–µ –ї–µ—З–µ–љ–Є—П –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–≥–Њ –±–Њ–ї—М–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В —Б —В–∞–Ї–Њ–є –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М—О –≤—А—П–і –ї–Є –±—Г–і–µ—В –Њ—Б–љ–Њ–≤–љ—Л–Љ. –Ю–і–љ–∞–Ї–Њ –≤ –Љ–∞—Б—И—В–∞–±–∞—Е –њ–Њ–њ—Г–ї—П—Ж–Є–Є –і–∞–ґ–µ —В–∞–Ї–Њ–µ –і–Њ–±–∞–≤–Њ—З–љ–Њ–µ –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ —Б–њ–Њ—Б–Њ–±–љ–Њ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Б–љ–Є–Ј–Є—В—М –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В—М –Є —Б–Љ–µ—А—В–љ–Њ—Б—В—М —Б—А–µ–і–Є –ї–Є—Ж —Б –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–µ–є.
–Ш –≤—Б–µ –ґ–µ –Њ–ґ–Є–і–∞–µ–Љ–Њ–µ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–µ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–µ –і–µ–є—Б—В–≤–Є–µ —Б—В–∞—В–Є–љ–Њ–≤ –њ—А–Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є –љ–∞ —Д–Њ–љ–µ –љ–Њ—А–Љ–∞–ї—М–љ—Л—Е –Є–ї–Є –њ–Њ–≥—А–∞–љ–Є—З–љ–Њ –њ–Њ–≤—Л—И–µ–љ–љ—Л—Е —Г—А–Њ–≤–љ–µ–є –ї–Є–њ–Є–і–Њ–≤, –њ–Њ––≤–Є–і–Є–Љ–Њ–Љ—Г, –≤—А—П–і –ї–Є —Б—В–Њ–Є—В —Б–≤—П–Ј—Л–≤–∞—В—М –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М —Б –Є—Е –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ. –Т–µ—Б–Ї–Є–Љ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є–µ–Љ —Н—В–Њ–≥–Њ —Б—В–∞–ї–Є —А–µ–Ј—Г–ї—М—В–∞—В—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П ASCOT – –Њ–і–љ–Њ–≥–Њ –Є–Ј –Ї—А—Г–њ–љ–µ–є—И–Є—Е —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л—Е –Є—Б–њ—Л—В–∞–љ–Є–є –≤ –Њ–±–ї–∞—Б—В–Є –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є. –І–∞—Б—В—М —Н—В–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, ASCOT–LLA, –±—Л–ї–∞ –њ–Њ—Б–≤—П—Й–µ–љ–∞ –Є–Ј—Г—З–µ–љ–Є—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –∞—В–Њ—А–≤–∞—Б—В–∞—В–Є–љ–∞ —Г –ї–Є—Ж —Б –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–µ–є –±–µ–Ј —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –Ш–С–° –њ—А–Є —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–є —Г–Љ–µ—А–µ–љ–љ–Њ–є –≥–Є–њ–µ—А—Е–Њ–ї–µ—Б—В–µ—А–Є–љ–µ–Љ–Є–Є (—Г—А–Њ–≤–µ–љ—М –Њ–±—Й–µ–≥–Њ —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ <6,5 –Љ–Љ–Њ–ї—М/–ї). –Т—Б–µ–≥–Њ –≤ –Є—Б–њ—Л—В–∞–љ–Є–Є –±—Л–ї–Њ —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–Њ 19257 –±–Њ–ї—М–љ—Л—Е, –Є–Ј –љ–Є—Е –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є –∞—В–Њ—А–≤–∞—Б—В–∞—В–Є–љ–∞ —Б –њ–ї–∞—Ж–µ–±–Њ —Г—З–∞—Б—В–≤–Њ–≤–∞–ї–Є 10305 –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –Т —В–µ—З–µ–љ–Є–µ 3,3 –ї–µ—В —Б—А–µ–і–Є –ї–Є—Ж, –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е –∞—В–Њ—А–≤–∞—Б—В–∞—В–Є–љ, –њ—А–Њ–Є–Ј–Њ—И–ї–Њ 100 —Б–ї—Г—З–∞–µ–≤ –љ–µ—Д–∞—В–∞–ї—М–љ–Њ–≥–Њ –Є–љ—Д–∞—А–Ї—В–∞ –Є —Б–Љ–µ—А—В–Є –Њ—В –Ш–С–°. –Ч–∞ —Н—В–Њ –ґ–µ –≤—А–µ–Љ—П –≤ –≥—А—Г–њ–њ–µ –њ–ї–∞—Ж–µ–±–Њ –њ—А–Њ–Є–Ј–Њ—И–ї–Њ 154 –њ–Њ–і–Њ–±–љ—Л—Е —Б–ї—Г—З–∞—П. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ–Њ –і–∞–љ–љ–Њ–Љ—Г –Ї—А–Є—В–µ—А–Є—О –∞—В–Њ—А–≤–∞—Б—В–∞—В–Є–љ –Њ–Ї–∞–Ј–∞–ї—Б—П –љ–∞ —В—А–µ—В—М —Н—Д—Д–µ–Ї—В–Є–≤–љ–µ–µ –њ–ї–∞—Ж–µ–±–Њ. –Я—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–µ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–Њ –∞—В–Њ—А–≤–∞—Б—В–∞—В–Є–љ–∞ —Б—В–∞–ї–Њ –Ј–∞–Љ–µ—В–љ—Л–Љ —Г–ґ–µ –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤–Њ–≥–Њ –≥–Њ–і–∞ –ї–µ—З–µ–љ–Є—П. –Э–∞ —Д–Њ–љ–µ –∞—В–Њ—А–≤–∞—Б—В–∞—В–Є–љ–∞ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Б–љ–Є–Ј–Є–ї–∞—Б—М —З–∞—Б—В–Њ—В–∞ —Д–∞—В–∞–ї—М–љ—Л—Е –Є –љ–µ—Д–∞—В–∞–ї—М–љ—Л—Е –Є–љ—Б—Г–ї—М—В–Њ–≤, —Б—Г–Љ–Љ–∞—А–љ—Л–µ —А–Є—Б–Ї–Є —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Є –Ї–Њ—А–Њ–љ–∞—А–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є. –Ъ 12––Љ—Г –Љ–µ—Б—П—Ж—Г —В–µ—А–∞–њ–Є–Є –∞—В–Њ—А–≤–∞—Б—В–∞—В–Є–љ, –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –њ–ї–∞—Ж–µ–±–Њ, –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Б–љ–Є–Ј–Є–ї —Г—А–Њ–≤–µ–љ—М –Њ–±—Й–µ–≥–Њ —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ –љ–∞ 1,3 –Љ–Љ–Њ–ї—М/–ї, –∞ –Ї 3––Љ—Г –≥–Њ–і—Г – –µ—Й–µ –љ–∞ 1,1 –Љ–Љ–Њ–ї—М/–ї. –≠—В–Є –і–∞–љ–љ—Л–µ —Б—В–∞–ї–Є –њ–Њ–≤–Њ–і–Њ–Љ –і–ї—П –і–Њ—Б—А–Њ—З–љ–Њ–≥–Њ –њ—А–µ–Ї—А–∞—Й–µ–љ–Є—П –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П ASCOT–LLA –≤–≤–Є–і—Г —Г–±–µ–і–Є—В–µ–ї—М–љ–Њ–є –њ–Њ–ї—М–Ј—Л –∞—В–Њ—А–≤–∞—Б—В–∞—В–Є–љ–∞ –Є –љ–µ—Н—В–Є—З–љ–Њ—Б—В–Є –і–∞–ї—М–љ–µ–є—И–µ–≥–Њ –њ—А–Є–µ–Љ–∞ –њ–ї–∞—Ж–µ–±–Њ –≥—А—Г–њ–њ–Њ–є —Б—А–∞–≤–љ–µ–љ–Є—П.
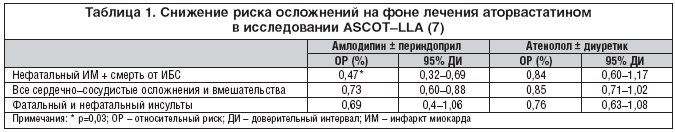
–Т 2005 –≥. –љ–∞ –µ–ґ–µ–≥–Њ–і–љ–Њ–є –љ–∞—Г—З–љ–Њ–є —Б–µ—Б—Б–Є–Є –∞–Љ–µ—А–Є–Ї–∞–љ—Б–Ї–Њ–є –Р—Б—Б–Њ—Ж–Є–∞—Ж–Є–Є –°–µ—А–і—Ж–∞ –±—Л–ї–Є –Њ–±–љ–∞—А–Њ–і–Њ–≤–∞–љ—Л –љ–Њ–≤—Л–µ –і–∞–љ–љ—Л–µ, –Ї–∞—Б–∞—О—Й–Є–µ—Б—П ASCOT–LLA [7]. –Ю–Ї–∞–Ј–∞–ї–Њ—Б—М, —З—В–Њ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є—П –∞—В–Њ—А–≤–∞—Б—В–∞—В–Є–љ–∞ —Б –∞–Љ–ї–Њ–і–Є–њ–Є–љ–Њ–Љ —Б–љ–Є–Ј–Є–ї–∞ —Б—Г–Љ–Љ–∞—А–љ—Л–є —А–Є—Б–Ї –љ–µ—Д–∞—В–∞–ї—М–љ–Њ–≥–Њ –Є–љ—Д–∞—А–Ї—В–∞ –Є —Б–Љ–µ—А—В–Є –Њ—В –Ш–С–° –љ–∞ 53%, –±–Њ–ї—М—И–µ, —З–µ–Љ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є—П –∞–Љ–ї–Њ–і–Є–њ–Є–љ–∞ —Б –њ–ї–∞—Ж–µ–±–Њ, —В–Њ–≥–і–∞ –Ї–∞–Ї –∞—В–µ–љ–Њ–ї–Њ–ї —Б –∞—В–Њ—А–≤–∞—Б—В–∞—В–Є–љ–Њ–Љ –њ–Њ —Н—В–Њ–Љ—Г –Ї—А–Є—В–µ—А–Є—О –Њ–Ї–∞–Ј–∞–ї–Є—Б—М –ї–Є—И—М –љ–∞ 16% —Н—Д—Д–µ–Ї—В–Є–≤–љ–µ–µ, —З–µ–Љ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є—П –∞—В–µ–љ–Њ–ї–Њ–ї–∞ —Б –њ–ї–∞—Ж–µ–±–Њ (—В–∞–±–ї. 1). –Ґ–Њ—З–љ—Л–µ –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л —Н—В–Њ–≥–Њ —П–≤–ї–µ–љ–Є—П –њ–Њ–Ї–∞ –љ–µ—П—Б–љ—Л. F. Messerli –љ–∞–Ј–≤–∞–ї —Н—В–Є –і–∞–љ–љ—Л–µ —Б–∞–Љ—Л–Љ–Є –Є–љ—В–µ—А–µ—Б–љ—Л–Љ–Є –Є –њ–µ—А—Б–њ–µ–Ї—В–Є–≤–љ—Л–Љ–Є —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ–Є –≤—Б–µ–≥–Њ –њ—А–Њ–µ–Ї—В–∞ ASCOT.
–Т —Б–µ—А–µ–і–Є–љ–µ 2007 –≥. –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ—Л –љ–Њ–≤—Л–µ –Х–≤—А–Њ–њ–µ–є—Б–Ї–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –њ–Њ –ї–µ—З–µ–љ–Є—О –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є [9]. –Я–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –њ—А–µ–і—Л–і—Г—Й–µ–є –≤–µ—А—Б–Є–µ–є 2003 –≥. —А–∞–Ј–і–µ–ї, –Ї–∞—Б–∞—О—Й–Є–є—Б—П –≥–Є–њ–Њ–ї–Є–њ–Є–і–µ–Љ–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є, –њ—А–µ—В–µ—А–њ–µ–ї –Ј–∞–Љ–µ—В–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П. –Т—Б–µ–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ —Б –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–µ–є –Є –і—А—Г–≥–Є–Љ–Є –і–Њ–Ї–∞–Ј–∞–љ–љ—Л–Љ–Є —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –Є/–Є–ї–Є —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–Њ –∞–Ї—В–Є–≤–љ–Њ–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ —Б—В–∞—В–Є–љ–Њ–≤ —Б —Ж–µ–ї—М—О —Б–љ–Є–ґ–µ–љ–Є—П –Њ–±—Й–µ–≥–Њ —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ –Ї—А–Њ–≤–Є <4,5 –Љ–Љ–Њ–ї—М/–ї (<175 –Љ–≥/–і–ї), –∞ —Г—А–Њ–≤–љ—П –•–° –Ы–Э–Я – <2,5 –Љ–Љ–Њ–ї—М/–ї (<100 –Љ–≥/–і–ї). –£ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–µ–є –Є –љ–Њ—А–Љ–∞–ї—М–љ—Л–Љ–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є –Њ–±—Й–µ–≥–Њ —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ –Є –•–° –Ы–Э–Я —Б–ї–µ–і—Г–µ—В –Њ—Ж–µ–љ–Є—В—М —А–Є—Б–Ї —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –њ–Њ –і—А—Г–≥–Є–Љ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ. –Х—Б–ї–Є —Н—В–Њ—В —А–Є—Б–Ї —А–∞–≤–µ–љ –Є–ї–Є –њ—А–µ–≤—Л—И–∞–µ—В 20% –≤ —В–µ—З–µ–љ–Є–µ –±–ї–Є–ґ–∞–є—И–Є—Е 10 –ї–µ—В, —В–Њ, –љ–µ–≤–Ј–Є—А–∞—П –љ–∞ –љ–Њ—А–Љ–∞–ї—М–љ—Г—О –ї–Є–њ–Є–і–Њ–≥—А–∞–Љ–Љ—Г, –і–∞–љ–љ—Л–Љ –±–Њ–ї—М–љ—Л–Љ —Б–ї–µ–і—Г–µ—В –љ–∞–Ј–љ–∞—З–∞—В—М —Б—В–∞—В–Є–љ—Л. –≠—В–Њ —Б–њ—А–∞–≤–µ–і–ї–Є–≤–Њ –Є –Ї–Њ–≥–і–∞ —А–Є—Б–Ї —Б–Љ–µ—А—В–Є –Њ—В —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є —А–∞–≤–µ–љ –Є–ї–Є –њ—А–µ–≤—Л—И–∞–µ—В 5%. –£ –і–∞–љ–љ–Њ–є –Ї–∞—В–µ–≥–Њ—А–Є–Є –±–Њ–ї—М–љ—Л—Е —Ж–µ–ї–µ–≤—Л–µ —Г—А–Њ–≤–љ–Є –Њ–±—Й–µ–≥–Њ —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ –Є –•–°?–Ы–Э–Я —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ—Л –Ї–∞–Ї <5 –Љ–Љ–Њ–ї—М/–ї (<190 –Љ–≥/–і–ї) –Є <3 –Љ–Љ–Њ–ї—М/–ї (<115 –Љ–Љ–Њ–ї—М/–ї) —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ. –Я—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є —Г—Б–Є–ї–µ–љ–Є—П —Н—Д—Д–µ–Ї—В–∞ –ї–Є–±–Њ –њ—А–Є –≥–Є–њ–µ—А—В—А–Є–≥–ї–Є—Ж–µ—А–Є–і–µ–Љ–Є–Є, –∞ —В–∞–Ї–ґ–µ –Є—Б—Е–Њ–і–љ–Њ –љ–Є–Ј–Ї–Њ–Љ —Г—А–Њ–≤–љ–µ —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–і–Њ–≤ –≤—Л—Б–Њ–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є (<1,0 –Љ–Љ–Њ–ї—М/–ї) —Б—В–∞—В–Є–љ—Л —Б–ї–µ–і—Г–µ—В –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞—В—М —Б –љ–Њ–≤—Л–Љ –≥–Є–њ–Њ–ї–Є–њ–Є–і–µ–Љ–Є—З–µ—Б–Ї–Є–Љ —Б—А–µ–і—Б—В–≤–Њ–Љ —Н–Ј–µ—В–Є–Љ–Є–±–Њ–Љ.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Г—З–Є—В—Л–≤–∞—П –≤—Л—И–µ–Є–Ј–ї–Њ–ґ–µ–љ–љ—Л–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є, —Б–ї–µ–і—Г–µ—В –Њ–ґ–Є–і–∞—В—М —И–Є—А–Њ–Ї–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Б—В–∞—В–Є–љ–Њ–≤, –∞ —В–∞–Ї–ґ–µ –Є—Е –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–є —Б –≥–ї–∞–≤–љ—Л–Љ–Є –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ—Л–Љ–Є —Б—А–µ–і—Б—В–≤–∞–Љ–Є –Є –њ—А–Є —Г–Љ–µ—А–µ–љ–љ–Њ–Љ —А–Є—Б–Ї–µ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є. –С–µ–Ј—Г—Б–ї–Њ–≤–љ–Њ, –њ–µ—А–≤–∞—П –Њ—З–µ—А–µ–і—М – –Ј–∞ —Б—В–∞—В–Є–љ–∞–Љ–Є, –і–Њ–Ї–∞–Ј–∞–≤—И–Є–Љ–Є —Б–≤–Њ—О –њ–Њ–ї—М–Ј—Г –≤ –њ—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е: —Б–Є–Љ–≤–∞—Б—В–∞—В–Є–љ–Њ–Љ –Є –∞—В–Њ—А–≤–∞—Б—В–∞—В–Є–љ–Њ–Љ. –°—Г—Й–µ—Б—В–≤–µ–љ–љ—Г—О –њ–Њ–Љ–Њ—Й—М –≤ –њ—А–∞–Ї—В–Є–Ї–µ —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–≥–Њ —А–Њ—Б—Б–Є–є—Б–Ї–Њ–≥–Њ –≤—А–∞—З–∞ –Њ–Ї–∞–ґ—Г—В –±–Њ–ї–µ–µ –і–Њ—Б—В—Г–њ–љ—Л–µ —Б—В–∞—В–Є–љ—Л – –≥–µ–љ–µ—А–Є–Ї–Є. –Я—А–µ–і–њ–Њ—З—В–µ–љ–Є–µ —Б–ї–µ–і—Г–µ—В –Њ—В–і–∞–≤–∞—В—М –і–Њ–Ї–∞–Ј–∞–≤—И–Є–Љ —Б–≤–Њ—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –≤ —Б—А–∞–≤–љ–Є—В–µ–ї—М–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е —Б—В–∞—В–Є–љ–∞–Љ, –љ–∞–њ—А–Є–Љ–µ—А –Р—В–Њ—А–Є—Б—Г (–∞—В–Њ—А–≤–∞—Б—В–∞—В–Є–љ—Г –Ъ–†–Ъ–Р).
–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. Balantyne C., et al. Lipids and CVD management: towards a global consensus. Eur Heart J, 2005;26:2224—2231
2. –Ь—П—Б–љ–Є–Ї–Њ–≤ –Р.–Ы. «–У–Є–њ–µ—А—В–Њ–љ–Є—З–µ—Б–Ї–∞—П –±–Њ–ї–µ–Ј–љ—М –Є –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј». –Ь–Њ—Б–Ї–≤–∞, –Ь–µ–і–≥–Є–Ј 1964
3. –І–∞–Ј–Њ–≤–∞ –Ш.–Х., –Є —Б–Њ–∞–≤—В «–Ы–µ—З–µ–љ–Є–µ –і–Є—Б–ї–Є–њ–Є–і–µ–Љ–Є–є —Г –±–Њ–ї—М–љ—Л—Е —Б –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–µ–є». –Ґ–µ—А. –Р—А—Е–Є–≤, 2007;79 вДЦ4, –°.53—57
4. –С–Њ–є—Ж–Њ–≤ –°.–Р. «–°–Њ—Б—Г–і—Л –Ї–∞–Ї –њ–ї–∞—Ж–і–∞—А–Љ –Є –Љ–Є—И–µ–љ—М –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є». Consilium Medicum, 2006;вДЦ3:–°.2—9
5. –Ъ–∞—А–њ–Њ–≤ –Ѓ.–Р.
6. –Э–µ–і–Њ–≥–Њ–і–∞ –°.–Т., –Є —Б–Њ–∞–≤—В. «–Р—В–Њ—А–≤–∞—Б—В–∞—В–Є–љ –Є —Г–ї—Г—З—И–µ–љ–Є–µ —Н–ї–∞—Б—В–Є—З–љ–Њ—Б—В–Є —Б–Њ—Б—Г–і–Њ–≤ –њ—А–Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є». Consilium Medicum, 2007;вДЦ1:–°.12—15
7. Sever P on behalf of the ASCOT investigators. ASCOT–LLA revisited: interaction of antihypertensive and lipid–lowering therapy. American Heart Association Sessions, Nov 14, 2005
8. Strazzullo P, et al. Do statins reduce blood pressure? A meta–analysis of randomized, controlled trials. Hypertension, 2007. Hypertension, Apr 2007; 49: 792 – 798
9. Giuseppe Mancia, et al “2007 Guidelines for the management of arterial hypertension: The Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC)” Eur Heart J 2007 28: 1462–1536












