–Т–њ–µ—А–≤—Л–µ —Б–Њ–Љ–љ–µ–љ–Є—П –≤ –њ—А–∞–≤–Є–ї—М–љ–Њ—Б—В–Є —В–∞–Ї–Њ–є —В—А–∞–Ї—В–Њ–≤–Ї–Є –њ–Њ—П–≤–Є–ї–Є—Б—М –њ–Њ—Б–ї–µ –љ–µ—Г–і–∞—З–љ—Л—Е –њ–Њ–њ—Л—В–Њ–Ї –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Љ–Њ—Й–љ—Л—Е –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л—Е –Є–љ–Њ—В—А–Њ–њ–љ—Л—Е —Б—А–µ–і—Б—В–≤ (—Б–Љ. —Б—В–∞—В—М—О –°.–Э.–Ґ–µ—А–µ—Й–µ–љ–Ї–Њ –≤ —Н—В–Њ–Љ –љ–Њ–Љ–µ—А–µ –ґ—Г—А–љ–∞–ї–∞), –Ї–Њ—В–Њ—А—Л–µ, –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ —Г–ї—Г—З—И–µ–љ–Є–µ —Б–Њ–Ї—А–∞—В–Є–Љ–Њ—Б—В–Є, –њ—А–Є –і–ї–Є—В–µ–ї—М–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є —Г–≤–µ–ї–Є—З–Є–≤–∞–ї–Є —Б–Љ–µ—А—В–љ–Њ—Б—В—М –±–Њ–ї—М–љ—Л—Е —Б –•–°–Э. –Ф–ї—П –Њ–±—К—П—Б–љ–µ–љ–Є—П —Н—В–Є—Е —Д–∞–Ї—В–Њ–≤ –њ–Њ—В—А–µ–±–Њ–≤–∞–ї–Њ—Б—М –њ–Њ—Б–Љ–Њ—В—А–µ—В—М –љ–∞ –њ–∞—В–Њ—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –•–°–Э –њ–Њ–і –љ–Њ–≤—Л–Љ —Г–≥–ї–Њ–Љ –Ј—А–µ–љ–Є—П. –†–∞—Б—Б–Љ–Њ—В—А–Є–Љ —Б–Є—В—Г–∞—Ж–Є—О –љ–∞ –њ—А–Є–Љ–µ—А–µ. –Х—Б–ї–Є —Б—А–∞–≤–љ–Є—В—М —Б–µ—А–і—Ж–µ –±–Њ–ї—М–љ–Њ–≥–Њ —Б –•–°–Э —Б —Г—Б—В–∞–ї–Њ–є –ї–Њ—И–∞–і—М—О, –≤–µ–Ј—Г—Й–µ–є –≤ –≥–Њ—А—Г —В–µ–ї–µ–ґ–Ї—Г —Б –≥—А—Г–Ј–Њ–Љ, —В–Њ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–µ –Є–љ–Њ—В—А–Њ–њ–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞ —Б—А–∞–≤–љ–Є–Љ—Л —Б —Е–ї—Л—Б—В–Њ–Љ, –Ї–Њ—В–Њ—А—Л–Љ –≤–Њ–Ј–љ–Є—Ж–∞ –њ–Њ–і–≥–Њ–љ—П–µ—В –ї–Њ—И–∞–і—М. –Ю–і–љ–∞–Ї–Њ, —Б –њ–Њ–Ј–Є—Ж–Є–є –Ј–і—А–∞–≤–Њ–≥–Њ —Б–Љ—Л—Б–ї–∞, –љ–µ–≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –њ–Њ–і–≥–Њ–љ—П—В—М –ї–Њ—И–∞–і—М –±–µ—Б–њ—А–µ—А—Л–≤–љ–Њ, —В–∞–Ї –Ї–∞–Ї –≤—Б–µ –Ј–∞–њ–∞—Б—Л –µ–µ —Б–Є–ї –≤ –Ї–Њ–љ–µ—З–љ–Њ–Љ –Є—В–Њ–≥–µ –±—Г–і—Г—В –Є—Б—З–µ—А–њ–∞–љ—Л –Є –Њ–љ–∞ —Г–њ–∞–і–µ—В –Ј–∞–Љ–µ—А—В–≤–Њ. –Ш –љ–∞–Њ–±–Њ—А–Њ—В, –µ—Б–ї–Є —А–∞—Б–њ—А—П—З—М –ї–Њ—И–∞–і—М, –і–∞—В—М –µ–є –Њ—В–і–Њ—Е–љ—Г—В—М, –њ–Њ–Ї–Њ—А–Љ–Є—В—М, —В–Њ, –≤–Њ—Б—Б—В–∞–љ–Њ–≤–Є–≤ —Б–Є–ї—Л, –Њ–љ–∞ —Г—Б–њ–µ—И–љ–Њ —Б–Љ–Њ–ґ–µ—В –≤—Л–њ–Њ–ї–љ–Є—В—М –љ–µ–Њ–±—Е–Њ–і–Є–Љ—Г—О —А–∞–±–Њ—В—Г. –Ъ–∞–Ї –≥–ї–∞—Б–Є—В –Є–Ј–≤–µ—Б—В–љ–∞—П –њ–Њ–≥–Њ–≤–Њ—А–Ї–∞: —В–Є—И–µ –µ–і–µ—И—М - –і–∞–ї—М—И–µ –±—Г–і–µ—И—М. –Ш–љ—Л–Љ–Є —Б–ї–Њ–≤–∞–Љ–Є, –Ї –љ–∞—З–∞–ї—Г 90-—Е –≥–Њ–і–Њ–≤ —Б—В–∞–ї–Њ –≤–Њ–Ј–Љ–Њ–ґ–љ—Л–Љ –≤–њ–Њ–ї–љ–µ –ї–Њ–≥–Є—З–љ–Њ –Њ–±–Њ—Б–љ–Њ–≤–∞—В—М, —З—В–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Б —Г–Љ–µ—А–µ–љ–љ—Л–Љ –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л–Љ –Є–љ–Њ—В—А–Њ–њ–љ—Л–Љ –і–µ–є—Б—В–≤–Є–µ–Љ –Љ–Њ–ґ–µ—В –±—Л—В—М –љ–µ –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Њ –±–Њ–ї—М–љ—Л–Љ —Б –і–µ–Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є–µ–є —Б–µ—А–і–µ—З–љ–Њ–є –і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є. –≠—В–Њ –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–µ –њ–Њ—Г—З–Є–ї–Њ –љ–∞–Ј–≤–∞–љ–Є–µ - "–љ–Њ–≤–Њ–є –Ї–Њ–љ—Ж–µ–њ—Ж–Є–Є –≤ –ї–µ—З–µ–љ–Є–Є –•–°–Э" [1].
–Ь–µ—В–∞–∞–љ–∞–ї–Є–Ј 17 –љ–µ–±–Њ–ї—М—И–Є—Е –њ–ї–∞—Ж–µ–±–Њ-–Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —Б —А–∞–Ј–љ—Л–Љ–Є b-–±–ї–Њ–Ї–∞—В–Њ—А–∞–Љ–Є —Г –±–Њ–ї—М–љ—Л—Е —Б –•–°–Э –і–Њ–Ї–∞–Ј–∞–ї –њ—А–∞–≤–Є–ї—М–љ–Њ—Б—В—М —В–∞–Ї–Њ–≥–Њ –њ—А–µ–і–њ–Њ–ї–Њ–ґ–µ–љ–Є—П. –°–љ–Є–ґ–µ–љ–Є–µ —Б–µ—А–і–µ—З–љ–Њ–≥–Њ –≤—Л–±—А–Њ—Б–∞ –њ—А–Њ–Є—Б—Е–Њ–і–Є–ї–Њ, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –ї–Є—И—М –≤ –њ–µ—А–≤—Л–µ –і–љ–Є (–љ–µ–і–µ–ї–Є) –ї–µ—З–µ–љ–Є—П, –Ј–∞—В–µ–Љ —Д—А–∞–Ї—Ж–Є—П –≤—Л–±—А–Њ—Б–∞ (–§–Т) –љ–∞—З–Є–љ–∞–ї–∞ –і–∞–ґ–µ —Г–≤–µ–ї–Є—З–Є–≤–∞—В—М—Б—П. –Ф–∞–љ–љ—Л–µ –њ–Њ 1902 –±–Њ–ї—М–љ—Л–Љ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤–Њ–≤–∞–ї–Є –Њ —Б—А–µ–і–љ–µ–Љ —Б–љ–Є–ґ–µ–љ–Є–Є —З–∞—Б—В–Њ—В—Л —Б–µ—А–і–µ—З–љ—Л—Е —Б–Њ–Ї—А–∞—Й–µ–љ–Є–є (–І–°–°) –љ–∞ 11 —Г–і/–Љ–Є–љ –Є —Г–≤–µ–ї–Є—З–µ–љ–Є–Є –§–Т –љ–∞ 6% (—Б 24 –і–Њ 30%) –њ—А–Є –і–ї–Є—В–µ–ї—М–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є b-–±–ї–Њ–Ї–∞—В–Њ—А–∞–Љ–Є –±–Њ–ї—М–љ—Л—Е —Б –і–µ–Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є–µ–є. –Я—А–Є —Н—В–Њ–Љ –ї–Є—И—М —Г 15% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ—А–µ–њ–∞—А–∞—В—Л –±—Л–ї–Є –Њ—В–Љ–µ–љ–µ–љ—Л –Є–Ј-–Ј–∞ –њ–Њ–±–Њ—З–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є [2].
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –±—Л–ї–Њ —Б–љ—П—В–Њ –≥–ї–∞–≤–љ–Њ–µ –њ—А–µ–њ—П—В—Б—В–≤–Є–µ –Ї –њ–Њ–њ—Л—В–Ї–∞–Љ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –Є–љ–Њ—В—А–Њ–њ–љ—Л—Е —Б—А–µ–і—Б—В–≤ (–њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ b-–∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤) –≤ –ї–µ—З–µ–љ–Є–Є –•–°–Э.
–° –і—А—Г–≥–Њ–є —Б—В–Њ—А–Њ–љ—Л, –Њ—Б–љ–Њ–≤–љ—Л–Љ –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–µ–Љ –≤ –ї–µ—З–µ–љ–Є–Є –і–µ–Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є–Є –Ї 90-–Љ –≥–Њ–і–∞–Љ —Б—В–∞–ї–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –љ–µ–є—А–Њ–≥–Њ—А–Љ–Њ–љ–∞–ї—М–љ—Л—Е –Љ–Њ–і—Г–ї—П—В–Њ—А–Њ–≤, –њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤ –∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ–њ—А–µ–≤—А–∞—Й–∞—О—Й–Є—Е —Д–µ—А–Љ–µ–љ—В–Њ–≤ (–Ш–Р–Я–§), –±–ї–Њ–Ї–Є—А—Г—О—Й–Є—Е –∞–Ї—В–Є–≤–љ–Њ—Б—В—М —А–µ–љ–Є–љ-–∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ-–∞–ї—М–і–Њ—Б—В–µ—А–Њ–љ–Њ–≤–Њ–є —Б–Є—Б—В–µ–Љ—Л (–†–Р–Р–°). –Э–Њ –µ—Б–ї–Є –њ–Њ—Б–Љ–Њ—В—А–µ—В—М –љ–∞ —Д—Г–љ–Ї—Ж–Є–Њ–љ–Є—А–Њ–≤–∞–љ–Є–µ –Њ—Б–љ–Њ–≤–љ—Л—Е –љ–µ–є—А–Њ–≥–Њ—А–Љ–Њ–љ–∞–ї—М–љ—Л—Е —Б–Є—Б—В–µ–Љ –Њ—А–≥–∞–љ–Є–Ј–Љ–∞ –њ—А–Є –•–°–Э, —В–Њ –Њ—З–µ–≤–Є–і–љ–∞ —Б–≤—П–Ј—М –Љ–µ–ґ–і—Г –†–Р–Р–° –Є —Б–Є–Љ–њ–∞—В–Є–Ї–Њ-–∞–і—А–µ–љ–∞–ї–Њ–≤–Њ–є —Б–Є—Б—В–µ–Љ–Њ–є (–°–Р–°) –Њ—А–≥–∞–љ–Є–Ј–Љ–∞.
–Т–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є–µ –°–Р–° –Є –†–Р–° –њ—А–Є –•–°–Э
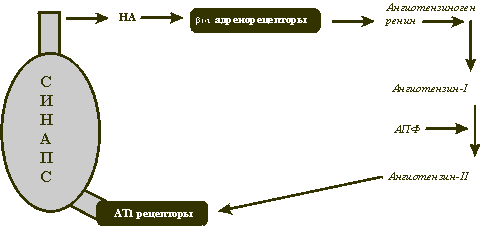
–Ъ–∞–Ї –≤–Є–і–љ–Њ –Є–Ј —А–Є—Б—Г–љ–Ї–∞, –Њ—Б–љ–Њ–≤–љ–Њ–є —Н—Д—Д–µ–Ї—В–Њ—А –†–Р–Р–° –∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ II , –і–µ–є—Б—В–≤—Г—П –љ–∞ –њ–µ—А–≤—Л–є —В–Є–њ –њ—А–µ—Б–Є–љ–∞–њ—В–Є—З–µ—Б–Ї–Є—Е —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤, —Б—В–Є–Љ—Г–ї–Є—А—Г–µ—В –њ–Њ–≤—Л—И–µ–љ–љ–Њ–µ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–µ –љ–Њ—А–∞–і—А–µ–љ–∞–ї–Є–љ–∞ (–Э–Р), —П–≤–ї—П—О—Й–µ–≥–Њ—Б—П –≥–ї–∞–≤–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ—А–Њ–Љ –°–Р–°. –Т —Б–≤–Њ—О –Њ—З–µ—А–µ–і—М, –Э–Р —З–µ—А–µ–Ј —Б—В–Є–Љ—Г–ї—П—Ж–Є—О b-—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ —Г—Б–Є–ї–Є–≤–∞–µ—В —Б–Є–љ—В–µ–Ј —А–µ–љ–Є–љ–∞. –Ґ–∞–Ї –Ј–∞–Љ—Л–Ї–∞–µ—В—Б—П –њ–Њ—А–Њ—З–љ—Л–є –Ї—А—Г–≥ –≤–Ј–∞–Є–Љ–љ–Њ–є –∞–Ї—В–Є–≤–∞—Ж–Є–Є –†–Р–Р–° –Є –°–Р–°. –Х—Б—В–µ—Б—В–≤–µ–љ–љ–Њ –≤–Њ–Ј–љ–Є–Ї–∞–µ—В –≤–Њ–њ—А–Њ—Б: –µ—Б–ї–Є –±–ї–Њ–Ї–∞–і–∞ –Р–Я–§, —А–∞–Ј—А—Л–≤–∞—О—Й–∞—П —Н—В–Њ—В –њ–Њ—А–Њ—З–љ—Л–є –Ї—А—Г–≥, —Е–Њ—А–Њ—И–∞ –і–ї—П –ї–µ—З–µ–љ–Є—П –•–°–Э, –њ–Њ—З–µ–Љ—Г –љ–µ –±—Г–і–µ—В —Б—В–Њ–ї—М –ґ–µ —А–∞–Ј—Г–Љ–љ–Њ–є –њ–Њ–њ—Л—В–Ї–∞ —А–∞–Ј—А—Л–≤–∞ —Н—В–Њ–≥–Њ –њ–Њ—А–Њ—З–љ–Њ–≥–Њ –Ї—А—Г–≥–∞ –љ–∞ —Г—А–Њ–≤–љ–µ b-—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤?
–Р–Ї—В–Є–≤–∞—Ж–Є—П –°–Р–° - —Н—В–Њ –Њ–і–Є–љ –Є–Ј –Њ—Б–љ–Њ–≤–љ—Л—Е —А–∞–љ–љ–Є—Е –Ї–Њ–Љ–њ–µ–љ—Б–∞—В–Њ—А–љ—Л—Е –Љ–µ—Е–∞–љ–Є–Ј–Љ–Њ–≤ –њ—А–Є —Б–љ–Є–ґ–µ–љ–Є–Є —Б–µ—А–і–µ—З–љ–Њ–≥–Њ –≤—Л–±—А–Њ—Б–∞ –Є –љ–∞—З–∞–ї–µ —А–∞–Ј–≤–Є—В–Є—П —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є. –Ю–і–љ–∞–Ї–Њ –њ—А–Є –•–°–Э –Є–Љ–µ–µ—В –Љ–µ—Б—В–Њ –і–ї–Є—В–µ–ї—М–љ–∞—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–∞—П –≥–Є–њ–µ—А–∞–Ї—В–Є–≤–∞—Ж–Є—П –°–Р–°, –Ї–Њ—В–Њ—А–∞—П –Є–Ј –Ї–Њ–Љ–њ–µ–љ—Б–∞—В–Њ—А–љ–Њ–є —А–µ–∞–Ї—Ж–Є–Є –њ—А–µ–≤—А–∞—Й–∞–µ—В—Б—П –≤ —Д–∞–Ї—В–Њ—А –њ–∞—В–Њ–≥–µ–љ–љ—Л–є, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—Й–Є–є –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—О –Є —Г—Б—Г–≥—Г–±–ї–µ–љ–Є—О —В–µ—З–µ–љ–Є—П –•–°–Э. –Х—Й–µ –≤ 1984 –≥. –±—Л–ї–∞ –њ–Њ–Ї–∞–Ј–∞–љ–∞ –њ—А—П–Љ–∞—П —Б–≤—П–Ј—М –Љ–µ–ґ–і—Г –њ–Њ–≤—Л—И–µ–љ–љ—Л–Љ —Г—А–Њ–≤–љ–µ–Љ –Э–Р –њ–ї–∞–Ј–Љ—Л –Є —Б–Љ–µ—А—В–љ–Њ—Б—В—М—О –±–Њ–ї—М–љ—Л—Е —Б –•–°–Э [3]. –Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ—Б–ї–µ–і–љ–Є—Е –ї–µ—В –њ–Њ–Ј–≤–Њ–ї–Є–ї–Є —Б—Г–Љ–Љ–Є—А–Њ–≤–∞—В—М –љ–µ–≥–∞—В–Є–≤–љ–Њ–µ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ –≥–Є–њ–µ—А–∞–Ї—В–Є–≤–∞—Ж–Є–Є –°–Р–° –њ—А–Є –•–°–Э:
1. –Ф–Є—Б—Д—Г–љ–Ї—Ж–Є—П –Є –≥–Є–±–µ–ї—М –Ї–∞—А–і–Є–Њ–Љ–Є–Њ—Ж–Є—В–Њ–≤ (–њ—Г—В–µ–Љ –љ–µ–Ї—А–Њ–Ј–∞ –Є –∞–њ–Њ–њ—В–Њ–Ј–∞)
2. –£—Е—Г–і—И–µ–љ–Є–µ –≥–µ–Љ–Њ–і–Є–љ–∞–Љ–Є–Ї–Є
3. –°–љ–Є–ґ–µ–љ–Є–µ –њ–ї–Њ—В–љ–Њ—Б—В–Є –Є –∞—Д—Д–Є–љ–љ–Њ—Б—В–Є b-–∞–і—А–µ–љ–Њ—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤
4. –•—А–Њ–љ–Є—З–µ—Б–Ї–∞—П —В–∞—Е–Є–Ї–∞—А–і–Є—П
5. –У–Є–њ–µ—А—В—А–Њ—Д–Є—П –Љ–Є–Њ–Ї–∞—А–і–∞
6. –Я—А–Њ–≤–Њ–Ї–∞—Ж–Є—П –Є—И–µ–Љ–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞ (–Ј–∞ —Б—З–µ—В —В–∞—Е–Є–Ї–∞—А–і–Є–Є, –≥–Є–њ–µ—А—В—А–Њ—Д–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞ –Є –≤–∞–Ј–Њ–Ї–Њ–љ—Б—В—А–Є–Ї—Ж–Є–Є)
7. –Я—А–Њ–≤–Њ–Ї–∞—Ж–Є—П –∞—А–Є—В–Љ–Є–є
–Ш—Б—Е–Њ–і—П –Є–Ј –Є–Ј–ї–Њ–ґ–µ–љ–љ–Њ–≥–Њ, —Б—В–∞–љ–Њ–≤–Є—В—Б—П –њ–Њ–љ—П—В–љ—Л–Љ, —З—В–Њ —В–µ–Њ—А–µ—В–Є—З–µ—Б–Ї–Є –Є–Љ–µ–µ—В—Б—П –Љ–љ–Њ–ґ–µ—Б—В–≤–Њ —В–Њ—З–µ–Ї –њ—А–Є–ї–Њ–ґ–µ–љ–Є—П –і–µ–є—Б—В–≤–Є—П b-–∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –њ—А–Є –•–°–Э. –Ю–і–љ–∞–Ї–Њ, –Ї–∞–Ї –Є–Ј–≤–µ—Б—В–љ–Њ, —В–Њ–ї—М–Ї–Њ –њ—А–∞–Ї—В–Є–Ї–∞ –Љ–Њ–ґ–µ—В –±—Л—В—М –Ї—А–Є—В–µ—А–Є–µ–Љ –Є—Б—В–Є–љ—Л. –°–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ—А–Њ–∞–љ–∞–ї–Є–Ј–Є—А–Њ–≤–∞—В—М —А–µ–Ј—Г–ї—М—В–∞—В—Л –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —Б b-–∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–∞–Љ–Є —Г –±–Њ–ї—М–љ—Л—Е —Б –•–°–Э.
–Т–њ–µ—А–≤—Л–µ –њ–Њ–њ—Л—В–Ї–∞ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П b-–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –і–ї—П –ї–µ—З–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е —Б –і–Є–ї–∞—В–∞—Ж–Є–Њ–љ–љ–Њ–є –Ї–∞—А–і–Є–Њ–Љ–Є–Њ–њ–∞—В–Є–µ–є –±—Л–ї–∞ —Б–і–µ–ї–∞–љ–∞ –µ—Й–µ –≤ —Б–µ—А–µ–і–Є–љ–µ 70-—Е –≥–Њ–і–Њ–≤ –≥—А—Г–њ–њ–Њ–є –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–µ–є –≤ –®–≤–µ—Ж–Є–Є. –≠—В–Є –ґ–µ –∞–≤—В–Њ—А—Л –≤–њ–µ—А–≤—Л–µ –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–ї–Є —А–µ–Ј—Г–ї—М—В–∞—В—Л –љ–µ–Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –њ–Њ–Ї–∞–Ј–∞–≤—И–Є–µ, —З—В–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ b-–∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –∞—Б—Б–Њ—Ж–Є–Є—А—Г–µ—В—Б—П –љ–µ —В–Њ–ї—М–Ї–Њ —Б —Г–Љ–µ–љ—М—И–µ–љ–Є–µ–Љ —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї–Є, –љ–Њ –Є —Б –ї—Г—З—И–µ–є –≤—Л–ґ–Є–≤–∞–µ–Љ–Њ—Б—В—М—О –±–Њ–ї—М–љ—Л—Е —Б –і–Є–ї–∞—В–∞—Ж–Є–Њ–љ–љ–Њ–є –Ї–∞—А–і–Є–Њ–Љ–Є–Њ–њ–∞—В–Є–µ–є (–Ф–Ъ–Ь–Я) –Є –•–°–Э [4].
–Ю–і–љ–∞–Ї–Њ –≤ 80-–µ –≥–Њ–і—Л —Н—В–Є –і–∞–љ–љ—Л–µ –≤–Њ—Б–њ—А–Є–љ–Є–Љ–∞–ї–Є—Б—М –Ї–∞–Ї –Ї—Г—А—М–µ–Ј. –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –њ—А–Є–Љ–µ–љ–µ–љ–Є—П b-–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ —Г –±–Њ–ї—М–љ—Л—Е –њ–Њ—Б–ї–µ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞, –њ–Њ–ї—Г—З–µ–љ–љ—Л–µ –≤ –Љ–љ–Њ–≥–Њ—Ж–µ–љ—В—А–Њ–≤—Л—Е –і–≤–Њ–є–љ—Л—Е —Б–ї–µ–њ—Л—Е, —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е —Б —А–∞–Ј–љ—Л–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є —Н—В–Њ–є –≥—А—Г–њ–њ—Л (–Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї–Њ–Љ, —В–Є–Љ–Њ–ї–Њ–ї–Њ–Љ, —Б–Њ—В–∞–ї–Њ–ї–Њ–Љ –Є –њ—А–Њ–њ—А–∞–љ–Њ–ї–Њ–ї–Њ–Љ), –•–°–Э –њ—А–Њ–і–Њ–ї–ґ–∞–ї–Є —Б—З–Є—В–∞—В—М –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є–µ–Љ –Ї –Є—Е –њ—А–Є–Љ–µ–љ–µ–љ–Є—О.
–Ш —В–Њ–ї—М–Ї–Њ –≤ 90-–µ –≥–Њ–і—Л –±—Л–ї –њ—А–Њ–≤–µ–і–µ–љ —А—П–і —Б–њ–µ—Ж–Є–∞–ї—М–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –≤–Ї–ї—О—З–Є–≤—И–Є–є —В—Л—Б—П—З–Є –±–Њ–ї—М–љ—Л—Е, –њ–Њ–Ј–≤–Њ–ї–Є–≤—И–Є—Е –Њ–Ї–Њ–љ—З–∞—В–µ–ї—М–љ–Њ –Њ—В–≤–µ—В–Є—В—М –љ–∞ –≤–Њ–њ—А–Њ—Б –Њ —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ—Б—В–Є –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є—П b-–∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –≤ –ї–µ—З–µ–љ–Є–Є –•–°–Э.
–Т –њ–µ—А–≤–Њ–µ –Є–Ј —В–∞–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –њ—А–Њ–≤–Њ–і–Є–≤—И–µ–µ—Б—П –≤ —И–≤–µ–і—Б–Ї–Њ–Љ –≥–Њ—А–Њ–і–µ –У–µ—В–µ–±–Њ—А–≥–µ, –±—Л–ї–Њ –≤–Ї–ї—О—З–µ–љ–Њ 383 –±–Њ–ї—М–љ—Л—Е —Б –Ф–Ъ–Ь–Я –Є –•–°–Э, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б –њ–ї–∞—Ж–µ–±–Њ –љ–∞ —Д–Њ–љ–µ —Б—В–∞–љ–і–∞—А—В–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Ш–Р–Я–§, –Љ–Њ—З–µ–≥–Њ–љ–љ—Л–Љ–Є –Є, –њ—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є, —Б–µ—А–і–µ—З–љ—Л–Љ–Є –≥–ї–Є–Ї–Њ–Ј–Є–і–∞–Љ–Є [5]. –Р–≤—В–Њ—А—Л –љ–∞–Ј–≤–∞–ї–Є –Њ—В—З–µ—В –Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞—Е —Н—В–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П: " –Я–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ b-–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –њ—А–Є –Ф–Ъ–Ь–Я" –Є —Б–Њ–Њ–±—Й–Є–ї–Є –Њ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–Љ (–љ–∞ 34%), —Е–Њ—В—П –Є –љ–µ–і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–Љ —Б–љ–Є–ґ–µ–љ–Є–Є "–Ї–Њ–љ–µ—З–љ—Л—Е —В–Њ—З–µ–Ї", –≤–Ї–ї—О—З–Є–≤—И–Є—Е —Б–ї—Г—З–∞–Є —Б–Љ–µ—А—В–Є –Є–ї–Є –њ–µ—А–µ—Б–∞–і–Ї–Є —Б–µ—А–і—Ж–∞. –Ю–і–љ–∞–Ї–Њ —Н—В–Њ—В —Н—Д—Д–µ–Ї—В –±—Л–ї –і–Њ—Б—В–Є–≥–љ—Г—В –Ј–∞ —Б—З–µ—В –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–≥–Њ —Б–љ–Є–ґ–µ–љ–Є—П —З–∞—Б—В–Њ—В—Л –њ–µ—А–µ—Б–∞–і–Њ–Ї, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї —Б–Љ–µ—А—В–љ–Њ—Б—В—М –≤ –≥—А—Г–њ–њ–µ –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї–∞ –Њ–Ї–∞–Ј–∞–ї–∞—Б—М –і–∞–ґ–µ —З—Г—В—М –≤—Л—И–µ (23 —Б–ї—Г—З–∞—П –њ—А–Њ—В–Є–≤ 19).
–†–µ–Ј—Г–ї—М—В–∞—В—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П CIBIS, –≤ –Ї–Њ—В–Њ—А–Њ–Љ –∞–љ–∞–ї–Є–Ј–Є—А–Њ–≤–∞–ї–∞—Б—М —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –і—А—Г–≥–Њ–≥–Њ –Ї–∞—А–і–Є–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ–Њ–≥–Њ b-–∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–∞ –±–Є—Б–Њ–њ—А–Њ–ї–Њ–ї–∞ —Г 641 –±–Њ–ї—М–љ–Њ–≥–Њ —Б –•–°–Э, –Њ–Ї–∞–Ј–∞–ї–Є—Б—М –±–Њ–ї–µ–µ –Ј–љ–∞—З–Є–Љ—Л–Љ–Є –Є –Љ–љ–Њ–≥–Њ–Њ–±–µ—Й–∞—О—Й–Є–Љ–Є. –Я–Њ–Ї–∞–Ј–∞—В–µ–ї—М —Б–Љ–µ—А—В–љ–Њ—Б—В–Є, —Е–Њ—В—П –Є –љ–µ–і–Њ—Б—В–Њ–≤–µ—А–љ–Њ, –љ–Њ —Б–љ–Є–Ј–Є–ї—Б—П –љ–∞ 20%, –∞ –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В—М –Є –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є—П –≤ —Б–≤—П–Ј–Є —Б –Њ–±–Њ—Б—В—А–µ–љ–Є–µ–Љ –•–°–Э —Г–Љ–µ–љ—М—И–Є–ї–Є—Б—М –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –љ–∞ 28%. –Ю–і–љ–∞–Ї–Њ –∞–љ–∞–ї–Є–Ј –њ–Њ–Ї–∞–Ј–∞–ї, —З—В–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–є —Н—Д—Д–µ–Ї—В b-–∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–∞ –±–Є—Б–Њ–њ—А–Њ–ї–Њ–ї–∞ –±—Л–ї –Њ—В–Љ–µ—З–µ–љ —Г –±–Њ–ї—М–љ—Л—Е —Б –љ–µ–Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–µ–є –•–°–Э, –І–°–° > 80 —Г–і/–Љ–Є–љ –Є –љ–∞–Є–±–Њ–ї–µ–µ —В—П–ґ–µ–ї–Њ–є (IV —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–є –Ї–ї–∞—Б—Б - –§–Ъ) –і–µ–Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є–µ–є, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї —Г –±–Њ–ї—М–љ—Л—Е —Б –њ–Њ—Б—В–Є–љ—Д–∞—А–Ї—В–љ—Л–Љ –Ї–∞—А–і–Є–Њ—Б–Ї–ї–µ—А–Њ–Ј–Њ–Љ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ—А–µ–њ–∞—А–∞—В–∞ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –љ–µ –±—Л–ї–Њ [6].
–Ш, –љ–∞–Ї–Њ–љ–µ—Ж, –Ј–∞–≤–µ—А—И–µ–љ–љ—Л–µ –≤ 1996 –≥. –і–≤–∞ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–≥–Њ –љ–µ –Ї–∞—А–і–Є–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ–Њ–≥–Њ b-–±–ї–Њ–Ї–∞—В–Њ—А–∞ –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї–∞, –Њ–±–ї–∞–і–∞—О—Й–µ–≥–Њ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є a-–±–ї–Њ–Ї–∞—В–Њ—А–∞, –≤–∞–Ј–Њ–і–Є–ї–∞—В–∞—В–Њ—А–∞ –Є –∞–љ—В–Є–Њ–Ї—Б–Є–і–∞–љ—В–∞, –Њ–Ї–∞–Ј–∞–ї–Є—Б—М —Г–і–∞—З–љ—Л–Љ–Є [7]. –Т –Р–Љ–µ—А–Є–Ї–∞–љ—Б–Ї–Њ–є –њ—А–Њ–≥—А–∞–Љ–Љ–µ (1094 –±–Њ–ї—М–љ—Л—Е) –њ–Њ –Є–Ј—Г—З–µ–љ–Є—О –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї–∞ –≤–њ–µ—А–≤—Л–µ –±—Л–ї–∞ –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–љ–∞ —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М b-–±–ї–Њ–Ї–∞—В–Њ—А–∞ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Г–Љ–µ–љ—М—И–∞—В—М —А–Є—Б–Ї —Б–Љ–µ—А—В–Є –±–Њ–ї—М–љ—Л—Е —Б –і–µ–Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є–µ–є (–љ–∞ 65%) –Є —З–∞—Б—В–Њ—В—Г –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–є (–љ–∞ 38%). –≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї–∞ —Г –±–Њ–ї—М–љ—Л—Е —Б —Г–Љ–µ—А–µ–љ–љ–Њ–є –•–°–Э –±—Л–ї–∞ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–∞ –≤ –Р–≤—Б—В—А–∞–ї–Є–є—Б–Ї–Њ-–Э–Њ–≤–Њ–Ј–µ–ї–∞–љ–і—Б–Ї–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є (415 –±–Њ–ї—М–љ—Л—Е), –њ–Њ–Ї–∞–Ј–∞–≤—И–µ–Љ —Б–љ–Є–ґ–µ–љ–Є–µ —А–Є—Б–Ї–∞ —Б–Љ–µ—А—В–Є –±–Њ–ї—М–љ—Л—Е –љ–∞ 28% (—А = 0,034). –Я—А–Є—З–µ–Љ, –Ї–∞–Ї –Є –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є CIBIS, —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–µ–њ–∞—А–∞—В–∞ –±—Л–ї–∞ –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —В–∞—Е–Є–Ї–∞—А–і–Є–µ–є (–І–°–° > 82 —Г–і/–Љ–Є–љ) –Є –љ–Є–Ј–Ї–Њ–є —Д—А–∞–Ї—Ж–Є–µ–є –≤—Л–±—А–Њ—Б–∞ (–§–Т < 23%). –Ю–і–љ–∞–Ї–Њ –≤ –Њ—В–ї–Є—З–Є–µ –Њ—В –њ—А–µ–і—Л–і—Г—Й–µ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї–∞ —Б–Њ—Е—А–∞–љ—П–ї–Њ—Б—М –Є –њ—А–Є –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є –•–°–Э –Є —Г –±–Њ–ї—М–љ—Л—Е —Б –Ф–Ъ–Ь–Я.
–Я–Њ—Б–ї–µ —Н—В–Њ–≥–Њ –≤ 1997 –≥. –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї –±—Л–ї –Њ—Д–Є—Ж–Є–∞–ї—М–љ–Њ –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ –≤ –Ї–∞—З–µ—Б—В–≤–µ —З–µ—В–≤–µ—А—В–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ ("—Б–≤–µ—А—Е—Г" –љ–∞ –Ш–Р–Я–§, –Љ–Њ—З–µ–≥–Њ–љ–љ—Л–µ –Є —Б–µ—А–і–µ—З–љ—Л–µ –≥–ї–Є–Ї–Њ–Ј–Є–і—Л) –і–ї—П —В–µ—А–∞–њ–Є–Є —Г–Љ–µ—А–µ–љ–љ–Њ–є (I - II –§–Ъ) –•–°–Э. –Э–Њ —Н—В–Њ –µ—Й–µ –љ–µ —П–≤–ї—П–ї–Њ—Б—М –њ—А–Є–Ј–љ–∞–љ–Є–µ–Љ –Є–і–µ–Є –ї–µ—З–µ–љ–Є—П b-–∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–∞–Љ–Є –±–Њ–ї—М–љ—Л—Е —Б –•–°–Э.
–Т–Њ-–њ–µ—А–≤—Л—Е, –љ–µ—Г–±–µ–і–Є—В–µ–ї—М–љ—Л–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л —Б –Ї–∞—А–і–Є–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–Љ–Є b-–±–ї–Њ–Ї–∞—В–Њ—А–∞–Љ–Є –љ–µ –њ–Њ–Ј–≤–Њ–ї—П–ї–Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–Є—В—М –Є—В–Њ–≥–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —Б –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї–Њ–Љ –љ–∞ –≤—Б—О –≥—А—Г–њ–њ—Г b-–∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤.
–Т–Њ-–≤—В–Њ—А—Л—Е, —Б–∞–Љ –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї –Њ–±–ї–∞–і–∞–µ—В –Љ–љ–Њ–≥–Є–Љ–Є –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–Љ–Є —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–Є–Љ–Є —Б—З–Є—В–∞—В—М –µ–≥–Њ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ—Л–Љ –љ–µ–є—А–Њ–≥–Њ—А–Љ–Њ–љ–∞–ї—М–љ—Л–Љ –Љ–Њ–і—Г–ї—П—В–Њ—А–Њ–Љ —Б–Њ —Б–ї–Њ–ґ–љ—Л–Љ –Љ–µ—Е–∞–љ–Є–Ј–Љ–Њ–Љ –і–µ–є—Б—В–≤–Є—П, –Ї–Њ—В–Њ—А—Л–є –≤–Ї–ї—О—З–∞–µ—В –Ї–∞–Ї –Њ–і–Є–љ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В –±–ї–Њ–Ї–∞–і—Г b1- –Є b2-—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤.
–Т-—В—А–µ—В—М–Є—Е, –Њ—В—Б—Г—В—Б—В–≤–Њ–≤–∞–ї–Њ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –і–∞–љ–љ—Л—Е –Њ —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї–∞ —Г–ї—Г—З—И–∞—В—М –њ—А–Њ–≥–љ–Њ–Ј –±–Њ–ї—М–љ—Л—Е —Б –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є (III - IV –§–Ъ) –•–°–Э.
–Ю—Б–Њ–±–Њ–µ –≤–љ–Є–Љ–∞–љ–Є–µ –±—Л–ї–Њ –Њ–±—А–∞—Й–µ–љ–Њ –љ–∞ —А–∞–Ј–ї–Є—З–Є—П –≤ –і–µ–є—Б—В–≤–Є–Є –љ–µ–Ї–∞—А–і–Є–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л—Е, "–Ї–ї–∞—Б—Б–Є—З–µ—Б–Ї–Є—Е" –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –±–ї–Њ–Ї–Є—А—Г—О—Й–Є—Е –Є b1- –Є b2-—А–µ—Ж–µ–њ—В–Њ—А—Л, –Є —В–∞–Ї –љ–∞–Ј—Л–≤–∞–µ–Љ—Л—Е –Ї–∞—А–і–Є–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –і–µ–є—Б—В–≤—Г—О—Й–Є—Е –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –љ–∞ b1-—А–µ—Ж–µ–њ—В–Њ—А—Л. –Я–Њ–љ—П—В–Є–µ –Ї–∞—А–і–Є–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –љ–∞ —Б–∞–Љ–Њ–Љ –і–µ–ї–µ –Њ—З–µ–љ—М —Г—Б–ї–Њ–≤–љ–Њ, —В–∞–Ї –Ї–∞–Ї –≤—Б–µ b-–±–ї–Њ–Ї–∞—В–Њ—А—Л –≤ –Ї–∞–Ї–Њ–є-—В–Њ —Б—В–µ–њ–µ–љ–Є –≤–Њ–Ј–і–µ–є—Б—В–≤—Г—О—В –љ–∞ –Њ–±–∞ —В–Є–њ–∞ —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤. –Т –љ–Њ—А–Љ–µ —Г –Ј–і–Њ—А–Њ–≤—Л—Е –ї—О–і–µ–є –≤ –Љ–Є–Њ–Ї–∞—А–і–µ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –њ—А–µ–Њ–±–ї–∞–і–∞—О—В (80 - 85%) b1-—А–µ—Ж–µ–њ—В–Њ—А—Л, –њ–Њ—Н—В–Њ–Љ—Г –њ—А–µ–њ–∞—А–∞—В—Л, –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –≤–ї–Є—П—О—Й–Є–µ –љ–∞ —Н—В–Њ—В —В–Є–њ —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤, –Є –њ–Њ–ї—Г—З–Є–ї–Є —Г—Б–ї–Њ–≤–љ–Њ–µ –љ–∞–Ј–≤–∞–љ–Є–µ "–Ї–∞—А–і–Є–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–µ". –Ч–∞ —Б—З–µ—В –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ —Б–ї–∞–±–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П –љ–∞ b2-—А–µ—Ж–µ–њ—В–Њ—А—Л –≤ –ї–µ–≥–Ї–Є—Е, –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є—Е —Б–Њ—Б—Г–і–∞—Е –Є –і—А—Г–≥–Є—Е –Њ—А–≥–∞–љ–∞—Е —В–∞–Ї–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л –≤—Л–Ј—Л–≤–∞—О—В –Љ–µ–љ—М—И–µ –њ–Њ–±–Њ—З–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є. –Ю–і–љ–∞–Ї–Њ –њ—А–Є –•–°–Э —Б–Є—В—Г–∞—Ж–Є—П —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –Љ–µ–љ—П–µ—В—Б—П, —В–∞–Ї –Ї–∞–Ї –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ b1-—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ –≤ –Љ–Є–Њ–Ї–∞—А–і–µ –і–µ–Ї–Њ–Љ–њ–µ–љ—Б–Є—А–Њ–≤–∞–љ–љ—Л—Е –±–Њ–ї—М–љ—Л—Е —Б–љ–Є–ґ–∞–µ—В—Б—П, –∞ b2-–њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –љ–µ –Є–Ј–Љ–µ–љ—П–µ—В—Б—П. –Т –Є—В–Њ–≥–µ —Б–Њ–Њ—В–љ–Њ—И–µ–љ–Є–µ –Љ–µ–ґ–і—Г b1 –Є b2 —Б—В–∞–љ–Њ–≤–Є—В—Б—П 60:40, –∞ –њ—А–Є —В—П–ґ–µ–ї–Њ–є –•–°–Э –Є –Љ–µ–љ–µ–µ. –Я–Њ—Н—В–Њ–Љ—Г –њ—А–Є –•–°–Э —Б–ї–∞–±–Њ–µ –≤–ї–Є—П–љ–Є–µ –љ–∞ b2-—А–µ—Ж–µ–њ—В–Њ—А—Л –Њ–њ—А–µ–і–µ–ї—П–µ—В –љ–µ —В–Њ–ї—М–Ї–Њ –Є –љ–µ —Б—В–Њ–ї—М–Ї–Њ –Љ–∞–ї–Њ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –њ–Њ–±–Њ—З–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є, —Б–Ї–Њ–ї—М–Ї–Њ –Љ–µ–љ—М—И—Г—О –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Н—Д—Д–µ–Ї—В–Њ–≤. –Ь–Њ–ґ–љ–Њ —Б—Г–Љ–Љ–Є—А–Њ–≤–∞—В—М –≤–Њ–Ј–Љ–Њ–ґ–љ—Л–µ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–∞ "–Ї–ї–∞—Б—Б–Є—З–µ—Б–Ї–Є—Е" –±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ b1- –Є b2-—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ –≤ –ї–µ—З–µ–љ–Є–Є –і–µ–Ї–Њ–Љ–њ–µ–љ—Б–Є—А–Њ–≤–∞–љ–љ—Л—Е –±–Њ–ї—М–љ—Л—Е:
1) –љ–µ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В —З—А–µ–Ј–Љ–µ—А–љ–Њ–≥–Њ —Г–≤–µ–ї–Є—З–µ–љ–Є—П –њ–ї–Њ—В–љ–Њ—Б—В–Є b-—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤;
2) —Г–Љ–µ–љ—М—И–∞–µ—В—Б—П —Б–Є–љ—В–µ–Ј –Э–Р –≤ –Љ–Є–Њ–Ї–∞—А–і–µ (–њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –Ј–∞ —Б—З–µ—В –±–ї–Њ–Ї–∞–і—Л –њ—А–µ—Б–Є–љ–∞–њ—В–Є—З–µ—Б–Ї–Є—Е b2-—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤);
3) –њ—А–Є –і–ї–Є—В–µ–ї—М–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Б–љ–Є–ґ–∞–µ—В—Б—П —Г—А–Њ–≤–µ–љ—М –Э–Р;
4) –±–Њ–ї–µ–µ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —А–∞—Б—В–µ—В —В–Њ–ї–µ—А–∞–љ—В–љ–Њ—Б—В—М –Ї —Д–Є–Ј–Є—З–µ—Б–Ї–Є–Љ –љ–∞–≥—А—Г–Ј–Ї–∞–Љ –њ—А–Є –±–Њ–ї—М—И–µ–є —Н–Ї–Њ–љ–Њ–Љ–Є—З–љ–Њ—Б—В–Є –≤—Л–њ–Њ–ї–љ–µ–љ–Є—П —А–∞–±–Њ—В—Л.
–Я–Њ—Н—В–Њ–Љ—Г –љ–∞–Є–±–Њ–ї—М—И–µ–µ –≤–љ–Є–Љ–∞–љ–Є–µ —Г–і–µ–ї—П–ї–Њ—Б—М –љ–µ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–Љ b-–∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–∞–Љ –љ–Њ–≤–Њ–≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П —Б –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–Љ–Є –Љ–µ—Е–∞–љ–Є–Ј–Љ–∞–Љ–Є –і–µ–є—Б—В–≤–Є—П. –°—З–Є—В–∞–ї–Њ—Б—М, —З—В–Њ —В–∞–Ї–Є–µ —Н—Д—Д–µ–Ї—В—Л –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї–∞, –Ї–∞–Ї –≤–∞–Ј–Њ–і–Є–ї–∞—В–∞—Ж–Є—П –Є –∞–љ—В–Є–Њ–Ї—Б–Є–і–∞–љ—В–љ–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –µ—Й–µ –±–Њ–ї—М—И–µ –њ–Њ–≤—Л—И–∞—О—В –µ–≥–Њ –і–µ–є—Б—В–≤–µ–љ–љ–Њ—Б—В—М —Г –±–Њ–ї—М–љ—Л—Е —Б –•–°–Э. –Ю—З–µ–љ—М –≤—Л–≥–Њ–і–љ—Л–Љ –Њ–Ї–∞–Ј–∞–ї–Њ—Б—М –Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ —Б–Њ—В–∞–ї–Њ–ї–∞, –Њ–±–ї–∞–і–∞—О—Й–µ–≥–Њ –њ–Њ–Љ–Є–Љ–Њ b-–±–ї–Њ–Ї–∞–і—Л –Є —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є –∞–љ—В–Є–∞—А–Є—В–Љ–Є–Ї–∞ III –Ї–ї–∞—Б—Б–∞ [8].
–Я—А–µ–і–њ–Њ–ї–Њ–ґ–µ–љ–Є—П –Њ —В–Њ–Љ, —З—В–Њ –Є –Ї–∞—А–і–Є–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –Љ–Њ–≥—Г—В –±—Л—В—М —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–Љ–Є –≤ –ї–µ—З–µ–љ–Є–Є –•–°–Э, —Г–ґ–µ –≤—Л—Б–Ї–∞–Ј—Л–≤–∞–ї–Є—Б—М –љ–∞–Љ–Є —А–∞–љ–µ–µ [9] –Є –њ–Њ–ї—Г—З–Є–ї–Є –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є–µ –њ—А–Є –Њ—Ж–µ–љ–Ї–µ –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В–Є –і–Њ–ґ–Є—В–Є—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –•–°–Э –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —В–Є–њ–∞ –њ—А–Њ–≤–Њ–і–Є–Љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П [10]. –Ю–і–љ–∞–Ї–Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –±—Л–ї–Њ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є–µ —Н—В–Є—Е –≥–Є–њ–Њ—В–µ–Ј —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ–Є –Ї—А—Г–њ–љ–Њ–≥–Њ –Љ–љ–Њ–≥–Њ—Ж–µ–љ—В—А–Њ–≤–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П.
–Ш, –љ–∞–Ї–Њ–љ–µ—Ж, 1998 –≥. —Б—В–∞–ї –≤–Њ –Љ–љ–Њ–≥–Њ–Љ –Ј–љ–∞–Љ–µ–љ–∞—В–µ–ї—М–љ—Л–Љ –Є –њ–µ—А–µ–ї–Њ–Љ–љ—Л–Љ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П b-–∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –≤ –ї–µ—З–µ–љ–Є–Є –±–Њ–ї—М–љ—Л—Е —Б —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О, —В–∞–Ї –Ї–∞–Ї –±—Л–ї–Њ –Ј–∞–Ї–Њ–љ—З–µ–љ–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –°IBIS - II, –≤–Ї–ї—О—З–Є–≤—И–µ–µ 2647 –±–Њ–ї—М–љ—Л—Е —Б –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –•–°–Э (III - IV –§–Ъ). –Э–∞ —Д–Њ–љ–µ —Б—В–∞–±–Є–ї—М–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –Ш–Р–Я–§, –Љ–Њ—З–µ–≥–Њ–љ–љ—Л–Љ–Є –Є, –њ—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є, —Б–µ—А–і–µ—З–љ—Л–Љ–Є –≥–ї–Є–Ї–Њ–Ј–Є–і–∞–Љ–Є, –±—Л–ї –љ–∞–Ј–љ–∞—З–µ–љ –Њ–і–Є–љ –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Њ —Б–µ–ї–µ–Ї—В–Є–≤–љ—Л—Е b1-–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –±–Є—Б–Њ–њ—А–Њ–ї–Њ–ї –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б –њ–ї–∞—Ж–µ–±–Њ. –Ш—В–Њ–≥–Є —Н—В–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–ї–љ–Њ—Б—В—М—О –і–Њ–Ї–∞–Ј–∞–ї–Є –њ—А–∞–≤–Є–ї—М–љ–Њ—Б—В—М –Є–і–µ–Є –±–ї–Њ–Ї–∞–і—Л b-—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ –і–ї—П –ї–µ—З–µ–љ–Є—П –•–°–Э. –Ы–µ—З–µ–љ–Є–µ –±–Є—Б–Њ–њ—А–Њ–ї–Њ–ї–Њ–Љ –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–ї–Њ—Б—М —Б–Њ —Б–љ–Є–ґ–µ–љ–Є–µ–Љ —А–Є—Б–Ї–∞ —Б–Љ–µ—А—В–Є –±–Њ–ї—М–љ—Л—Е –љ–∞ 32%, –њ—А–Є—З–µ–Љ —А–Є—Б–Ї –≤–љ–µ–Ј–∞–њ–љ–Њ–є —Б–Љ–µ—А—В–Є —Г–Љ–µ–љ—М—И–∞–ї—Б—П –љ–∞ 45%. –Ф–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Б–љ–Є–Ј–Є–ї–Њ—Б—М –Є –Њ–±—Й–µ–µ —З–Є—Б–ї–Њ –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–є (–љ–∞ 15%) –Є —З–Є—Б–ї–Њ –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–є –≤ —Б–≤—П–Ј–Є —Б –Њ–±–Њ—Б—В—А–µ–љ–Є–µ–Љ –•–°–Э (–љ–∞ 30%). –≠—Д—Д–µ–Ї—В –њ—А–µ–њ–∞—А–∞—В–∞ –њ—А–Њ—Б–ї–µ–ґ–Є–≤–∞–ї—Б—П –≤–Њ –≤—Б–µ—Е –њ–Њ–і–≥—А—Г–њ–њ–∞—Е –±–Њ–ї—М–љ—Л—Е –Є, —З—В–Њ –Њ—З–µ–љ—М –≤–∞–ґ–љ–Њ, –±—Л–ї –і–∞–ґ–µ –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–µ–є, —З–µ–Љ —Г –±–Њ–ї—М–љ—Л—Е c –Ф–Ъ–Ь–Я.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Б –Ї–Њ–љ—Ж–∞ 1998 –≥. b-–∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А—Л —Б—В–∞–ї–Є –Њ–і–љ–Є–Љ –Є–Ј –Њ—Б–љ–Њ–≤–љ—Л—Е —Б—А–µ–і—Б—В–≤ (–љ–∞—А—П–і—Г –≤ –Ш–Р–Я–§, –Љ–Њ—З–µ–≥–Њ–љ–љ—Л–Љ–Є –Є –≥–ї–Є–Ї–Њ–Ј–Є–і–∞–Љ–Є) –ї–µ—З–µ–љ–Є—П –•–°–Э. –Ъ–Њ–љ–µ—З–љ–Њ, –Ї–∞–Ї –Є –≤ —Б–ї—Г—З–∞–µ —Б —Б–µ—А–і–µ—З–љ—Л–Љ–Є –≥–ї–Є–Ї–Њ–Ј–Є–і–∞–Љ–Є, –љ—Г–ґ–љ–Њ —Б–Њ–±–ї—О–і–∞—В—М –Є–Ј–≤–µ—Б—В–љ—Г—О –Њ—Б—В–Њ—А–Њ–ґ–љ–Њ—Б—В—М –Є –љ–µ –љ–∞–Ј–љ–∞—З–∞—В—М b-–±–ї–Њ–Ї–∞—В–Њ—А—Л –≤—Б–µ–Љ –њ–Њ–і—А—П–і –і–µ–Ї–Њ–Љ–њ–µ–љ—Б–Є—А–Њ–≤–∞–љ–љ—Л–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ. –Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ CIBIS - II –њ–Њ–і—В–≤–µ—А–і–Є–ї–Њ –њ—А–µ–і—Л–і—Г—Й–Є–µ –љ–∞–±–ї—О–і–µ–љ–Є—П, –њ–Њ–Ї–∞–Ј–∞–≤—И–Є–µ, —З—В–Њ –Њ–Ї–Њ–ї–Њ 15% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –•–°–Э –љ–µ –њ–µ—А–µ–љ–Њ—Б—П—В –ї–µ—З–µ–љ–Є–µ b-–±–ї–Њ–Ї–∞—В–Њ—А–∞–Љ–Є. –Х—Б—В–µ—Б—В–≤–µ–љ–љ–Њ, –љ–µ–≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –Є–ї–Є –Ј–∞—В—А—Г–і–љ–µ–љ–Њ –Є—Е –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ —Г –±–Њ–ї—М–љ—Л—Е —Б –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –ї–µ–≥–Њ—З–љ–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є, –Њ–±–ї–Є—В–µ—А–Є—А—Г—О—Й–Є–Љ –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–Њ–Љ –љ–Є–ґ–љ–Є—Е –Ї–Њ–љ–µ—З–љ–Њ—Б—В–µ–є –Є —Б –і—А—Г–≥–Є–Љ–Є –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ–Є –Ї –љ–∞–Ј–љ–∞—З–µ–љ–Є—О –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –і–∞–љ–љ–Њ–є –≥—А—Г–њ–њ—Л. –Ю–і–љ–∞–Ї–Њ –≤ –Њ—Б—В–∞–ї—М–љ—Л—Е —Б–ї—Г—З–∞—П—Е –љ–µ–љ–∞–Ј–љ–∞—З–µ–љ–Є–µ b-–∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –і–µ–Ї–Њ–Љ–њ–µ–љ—Б–Є—А–Њ–≤–∞–љ–љ—Л–Љ –±–Њ–ї—М–љ—Л–Љ –љ–µ –Є–Љ–µ–µ—В –Њ–њ—А–∞–≤–і–∞–љ–Є–є, —В–∞–Ї –Ї–∞–Ї –≤—А–∞—З —Б–Њ–Ј–љ–∞—В–µ–ї—М–љ–Њ —Г–Љ–µ–љ—М—И–∞–µ—В —И–∞–љ—Б—Л —Б–≤–Њ–µ–≥–Њ –њ–∞—Ж–Є–µ–љ—В–∞ –љ–∞ –ї—Г—З—И–µ–µ —В–µ—З–µ–љ–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є –њ—А–Њ–і–ї–µ–љ–Є–µ –µ–≥–Њ –ґ–Є–Ј–љ–Є. –Ф–ї—П —В–Њ–≥–Њ —З—В–Њ–±—Л –Љ–Є–љ–Є–Љ–Є–Ј–Є—А–Њ–≤–∞—В—М –≤–Њ–Ј–Љ–Њ–ґ–љ—Л–µ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П —В–µ—А–∞–њ–Є–Є, —Б–ї–µ–і—Г–µ—В –њ—А–Є–і–µ—А–ґ–Є–≤–∞—В—М—Б—П —Б–ї–µ–і—Г—О—Й–Є—Е –њ—А–∞–≤–Є–ї:
1. –Ы–µ—З–µ–љ–Є–µ –і–Њ–ї–ґ–љ–Њ –љ–∞—З–Є–љ–∞—В—М—Б—П —Б –Љ–∞–ї—Л—Е –і–Њ–Ј (1/8 —Б—А–µ–і–љ–µ–є —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–є) —Б –Љ–µ–і–ї–µ–љ–љ—Л–Љ —В–Є—В—А–Њ–≤–∞–љ–Є–µ–Љ –і–Њ–Ј–Є—А–Њ–≤–Њ–Ї (—Г–і–≤–Њ–µ–љ–Є–µ –і–Њ–Ј –љ–µ —А–∞–љ–µ–µ —З–µ–Љ —З–µ—А–µ–Ј 2 - 3 –љ–µ–і –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є–є) –Њ–њ—В–Є–Љ–∞–ї—М–љ—Л—Е. –≠—В–Њ—В –њ—А–Њ—Ж–µ—Б—Б –Љ–Њ–ґ–µ—В —А–∞—Б—В—П–≥–Є–≤–∞—В—М—Б—П –љ–∞ –Љ–µ—Б—П—Ж—Л (–≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є CIBIS - II –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ–µ –њ–Њ–≤—Л—И–µ–љ–Є–µ –і–Њ–Ј—Л –±–Є—Б–Њ–њ—А–Њ–ї–Њ–ї–∞ —Б 1,25 –і–Њ 10 –Љ–≥ –њ—А–Њ–Є–Ј–≤–Њ–і–Є–ї–Є –≤ —В–µ—З–µ–љ–Є–µ 6 –Љ–µ—Б).
2. –Э–∞–Є–±–Њ–ї–µ–µ –≤–µ—А–Њ—П—В–µ–љ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–є —Н—Д—Д–µ–Ї—В —Г –±–Њ–ї—М–љ—Л—Е —Б —В—П–ґ–µ–ї–Њ–є –•–°–Э (III - IV –§–Ъ), –љ–Є–Ј–Ї–Њ–є –§–Т (< 30%) –Є —В–∞—Е–Є–Ї–∞—А–і–Є–µ–є (> 80 —Г–і/–Љ–Є–љ).
3. –Я—А–Є —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е –ґ–µ–ї—Г–і–Њ—З–Ї–Њ–≤—Л—Е –љ–∞—А—Г—И–µ–љ–Є—П—Е —Б–µ—А–і–µ—З–љ–Њ–≥–Њ —А–Є—В–Љ–∞ –Њ–±—Л—З–љ–Њ –±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л –љ–µ–Ї–∞—А–і–Є–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–µ b-–∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А—Л, –Њ—Б–Њ–±–µ–љ–љ–Њ —Б–Њ—В–∞–ї–Њ–ї —Б –µ–≥–Њ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–Љ–Є —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є –∞–љ—В–Є–∞—А–Є—В–Љ–Є–Ї–∞.
4. –£ –±–Њ–ї—М–љ—Л—Е —Б —Г–Љ–µ—А–µ–љ–љ–Њ–є –•–°–Э –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є–є –Љ–Њ–ґ–љ–Њ –њ—А–µ–і–њ–Њ—З–µ—Б—В—М –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї–∞, –Њ–±–ї–∞–і–∞—О—Й–µ–≥–Њ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ –Ї –±–ї–Њ–Ї–∞–і–µ b1- –Є b2-—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ —Ж–µ–ї—Л–Љ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–Њ–Љ —Б–≤–Њ–є—Б—В–≤ (–≤–∞–Ј–Њ–і–Є–ї–∞—В–∞—Ж–Є—П, a-–±–ї–Њ–Ї–∞–і–∞, –∞–љ—В–Є–Њ–Ї—Б–Є–і–∞–љ—В–љ—Л–µ —Н—Д—Д–µ–Ї—В—Л).
5. –Э–∞–Ј–љ–∞—З–µ–љ–Є–µ b-–∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –і–Њ–ї–ґ–љ–Њ –Њ—Б—Г—Й–µ—Б—В–≤–ї—П—В—М—Б—П "—Б–≤–µ—А—Е—Г" (–і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ) –Ї –ї–µ—З–µ–љ–Є—О –Ш–Р–Я–§, –Љ–Њ—З–µ–≥–Њ–љ–љ—Л–Љ–Є –Є, –њ—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є, –≥–ї–Є–Ї–Њ–Ј–Є–і–∞–Љ–Є.
–°–Њ–±–ї—О–і–µ–љ–Є–µ –і–∞–љ–љ—Л—Е –њ—А–∞–≤–Є–ї –њ–Њ–Ј–≤–Њ–ї–Є—В –Є–Ј–±–µ–ґ–∞—В—М –≤–Њ–Ј–Љ–Њ–ґ–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є, –Њ—Б–Њ–±–µ–љ–љ–Њ –≤ –њ–µ—А–≤—Л–µ –і–љ–Є –Є –љ–µ–і–µ–ї–Є —В–µ—А–∞–њ–Є–Є, –Є –њ–Њ–Ј–≤–Њ–ї–Є—В –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М b-–∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А—Л –≤ –Ї–∞—З–µ—Б—В–≤–µ –љ–Њ–≤–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–≥–Њ –њ—Г—В–Є –ї–µ—З–µ–љ–Є—П –•–°–Э.
–Ы–Є—В–µ—А–∞—В—Г—А–∞:
1. Bristow MR, Gilbert EM. Improvement of cardiac myocyte function by biological effects of medical therapy: a new concept in the treatment of heart failure. Eur Heart J 1995;16(suppl.F):20-31.
2. –Ь–∞—А–µ–µ–≤ –Т.–Ѓ. –Ы–µ—З–µ–љ–Є–µ —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є: –Є–љ–Њ—В—А–Њ–њ–љ–∞—П —Б—В–Є–Љ—Г–ї—П—Ж–Є—П –Є–ї–Є —А–∞–Ј–≥—А—Г–Ј–Ї–∞ —Б–µ—А–і—Ж–∞. (–°–Њ–Њ–±—Й–µ–љ–Є–µ 3). // –Ъ–∞—А–і–Є–Њ–ї–Њ–≥–Є—П. - 1995. - вДЦ 12. - –°. 4-12.
3. Cohn JN, Levine TB, Olivari MT, et al. Plasma norepinephrine as a guide to prognosis in patients with congestive heart failure. New Engl J Med 1984;311:819-23.
4. Swedberg K, Hjalmarson A, Waagstein F, et al. Prolongation of survival in congestive cardiomyopathy during treatment with beta-receptor blockade. Lancet 1979;1:1374-6.
5. Waagstein F, Bristow MR, Swedberg K, et al. for the Metoprolol in Dilated Cardiomyopathy (MDS) Trial Study Group. Beneficial effects of metoprolol in idiopathic dilated cardiomyopathy. Lancet 1993;342:1441-6.
6. CIBIS Investigators and Committees. A randomized trial of beta-blocade in heart failure. The Cardiac Insufficiency Bisoprolol Study (CIBIS). Circulation 1995;345:1756-63.
7. Packer M, Bristow MR, Cohn JN, et al. The effect of carvedilol on morbidity and mortality in patients with chronic heart failure. N Engl J Med 1996;334:1349-55.
8. –С–µ–ї–µ–љ–Ї–Њ–≤ –Ѓ.–Э., –Ь–∞—А–µ–µ–≤ –Т.–Ѓ., –°–∞–љ–≥–Њ–љ–Њ–≤–∞ –Ф.–§., –Р–≥–µ–µ–≤ –§–Ґ. –°—А–∞–≤–љ–Є—В–µ–ї—М–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –і–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Б–Њ—В–∞–ї–Њ–ї–∞, –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї–∞ –Є –∞–Љ–Є–Њ–і–∞—А–Њ–љ–∞ —Г –±–Њ–ї—М–љ—Л—Е —Б —В—П–ґ–µ–ї–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О. // –Ъ–∞—А–і–Є–Њ–ї–Њ–≥–Є—П. - 1996. - вДЦ 12. - –°. 23-29.
9. –Ь–∞—А–µ–µ–≤ –Т.–Ѓ., –У—Е–∞–љ–Є –Я–µ—А–≤–µ–Ј, –Ы–Њ–њ–∞—В–Є–љ –Ѓ.–Ь. –Є —Б–Њ–∞–≤—В. –Ю—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л–µ –Є–љ–Њ—В—А–Њ–њ–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞ –Ї–∞–Ї –Њ–і–Є–љ –Є–Ј –њ—Г—В–µ–є –ї–µ—З–µ–љ–Є—П —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є. –°—А–∞–≤–љ–Є—В–µ–ї—М–љ–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї–∞ –Є –і–Є–ї—В–Є–∞–Ј–µ–Љ–∞. // –Ъ–∞—А–і–Є–Њ–ї–Њ–≥–Є—П. - 1994. - вДЦ 6. - –°. 99-105.
10. –С–µ–ї–µ–љ–Ї–Њ–≤ –Ѓ.–Э.,–Ь–∞—А–µ–µ–≤ –Т.–Ѓ., –Р–≥–µ–µ–≤ –§.–Ґ. –Ь–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ—Л–µ –њ—Г—В–Є —Г–ї—Г—З—И–µ–љ–Є—П –њ—А–Њ–≥–љ–Њ–Ј–∞ –±–Њ–ї—М–љ—Л—Е —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О. (–Ф–∞–љ–љ—Л–µ 20-–ї–µ—В–љ–µ–≥–Њ –љ–∞–±–ї—О–і–µ–љ–Є—П). // –Ь–Њ—Б–Ї–≤–∞. –Ш–љ—Б–∞–є—В., 1997. - 77 —Б.












