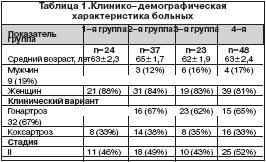
–Ь–∞—В–µ—А–Є–∞–ї—Л –Є –Љ–µ—В–Њ–і—Л: –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –Э–Я–Т–Я –њ—А–Њ–≤–Њ–і–Є–ї–Њ—Б—М –≤ —З–µ—В—Л—А–µ—Е –≥—А—Г–њ–њ–∞—Е –±–Њ–ї—М–љ—Л—Е: 1–—П – 24 –±–Њ–ї—М–љ—Л—Е –Ю–Р, –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е –ї–Њ—А–љ–Њ–Ї—Б–Є–Ї–∞–Љ –њ–Њ 8 –Љ–≥ 2 —А–∞–Ј–∞ –≤ —Б—Г—В–Ї–Є; 2–—П – 37 –±–Њ–ї—М–љ—Л—Е –Ю–Р, –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е –љ–Є–Љ–µ—Б—Г–ї–Є–і –њ–Њ 100 –Љ–≥ 2 —А–∞–Ј–∞ –≤ —Б—Г—В–Ї–Є; 3–—П – 23 –±–Њ–ї—М–љ—Л—Е –Ю–Р, –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е –Ї–µ—В–Њ–њ—А–Њ—Д–µ–љ ( –Ъ–µ—В–Њ–љ–∞–ї —Д–Њ—А—В–µ , —Д–∞—А–Љ–∞—Ж–µ–≤—В–Є—З–µ—Б–Ї–∞—П –Ї–Њ–Љ–њ–∞–љ–Є—П –Ы–µ–Ї) –њ–Њ 100 –Љ–≥ 2 —А–∞–Ј–∞ –≤ —Б—Г—В–Ї–Є; –Є 4–—П –≥—А—Г–њ–њ–∞ – 48 –±–Њ–ї—М–љ—Л—Е, –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е —Ж–µ–ї–µ–Ї–Њ–Ї—Б–Є–± –њ–Њ 200 –Љ–≥ 2 —А–∞–Ј–∞ –≤ —Б—Г—В–Ї–Є. –Ф–Є–∞–≥–љ–Њ–Ј –Ю–Р —Г—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–ї—Б—П –њ–Њ –Ї—А–Є—В–µ—А–Є—П–Љ –Р–Љ–µ—А–Є–Ї–∞–љ—Б–Ї–Њ–≥–Њ —А–µ–≤–Љ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Ї–Њ–ї–ї–µ–і–ґ–∞ (ACR, 1987), —Б—В–∞–і–Є—П –Ю–Р –Њ–њ—А–µ–і–µ–ї—П–ї–∞—Б—М –њ–Њ Kellgren– Lawrence. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–∞ –±–Њ–ї—М–љ—Л—Е –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–∞ –≤ —В–∞–±–ї–Є—Ж–µ 1. –Т—Б–µ –≥—А—Г–њ–њ—Л –±–Њ–ї—М–љ—Л—Е –њ–Њ —Б–≤–Њ–µ–є –Ї–ї–Є–љ–Є–Ї–Њ––і–µ–Љ–Њ–≥—А–∞—Д–Є—З–µ—Б–Ї–Њ–є —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–µ –љ–µ –Њ—В–ї–Є—З–∞–ї–Є—Б—М –і—А—Г–≥ –Њ—В –і—А—Г–≥–∞. –°—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В –±–Њ–ї—М–љ—Л—Е –њ—А–µ–≤—Л—И–∞–ї 60 –ї–µ—В (–±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –Є–Ј –љ–Є—Е – –ґ–µ–љ—Й–Є–љ—Л), –≤ —А–∞–≤–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –±—Л–ї–Є –њ–Њ—А–∞–ґ–µ–љ—Л –Ї–Њ–ї–µ–љ–љ—Л–µ –Є —В–∞–Ј–Њ–±–µ–і—А–µ–љ–љ—Л–µ —Б—Г—Б—В–∞–≤—Л, –њ–Њ—А–∞–ґ–µ–љ–Є—П —Б—Г—Б—В–∞–≤–Њ–≤ –±—Л–ї–Є II –Є III —Б—В–∞–і–Є–Є –њ–Њ Kellegren –Є Lawrence. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—П –Ю–Р –Њ—Ж–µ–љ–Є–≤–∞–ї–∞—Б—М –њ–Њ –і–Є–љ–∞–Љ–Є–Ї–µ –Є–љ–і–µ–Ї—Б–∞ WOMAC, –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–є —Н—Д—Д–µ–Ї—В – –њ–Њ —Г—А–Њ–≤–љ—О –°–—А–µ–∞–Ї—В–Є–≤–љ–Њ–≥–Њ –±–µ–ї–Ї–∞ (–°–†–С). –С–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –Э–Я–Т–Я –Њ—Ж–µ–љ–Є–≤–∞–ї–∞—Б—М –њ–Њ –і–∞–љ–љ—Л–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –љ–∞–±–ї—О–і–µ–љ–Є—П –Ј–∞ –±–Њ–ї—М–љ—Л–Љ–Є, —Н–Ј–Њ—Д–∞–≥–Њ–≥–∞—Б—В—А–Њ–і—Г–Њ–і–µ–љ–Њ—Б–Ї–Њ–њ–Є–Є, —Б—Г—В–Њ—З–љ–Њ–≥–Њ –Љ–Њ–љ–Є—В–Њ—А–Є—А–Њ–≤–∞–љ–Є—П –Р–Ф, –і–∞–љ–љ—Л–Љ –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ–≥–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П (–Њ–±—Й–Є–є –∞–љ–∞–ї–Є–Ј –Ї—А–Њ–≤–Є, –∞–љ–∞–ї–Є–Ј –Љ–Њ—З–Є, –±–Є–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Ї—А–Њ–≤–Є (–±–Є–ї–Є—А—Г–±–Є–љ, –Р–°–Ґ, –Р–Ы–Ґ, –©–§, –У–У–Ґ–Я, –°–†–С). –Т—Б–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ—А–Њ–≤–Њ–і–Є–ї–Є—Б—М –і–Њ –љ–∞—З–∞–ї–∞ —В–µ—А–∞–њ–Є–Є –Є –њ–Њ –µ–µ –Њ–Ї–Њ–љ—З–∞–љ–Є–Є.
–†–µ–Ј—Г–ї—М—В–∞—В—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М
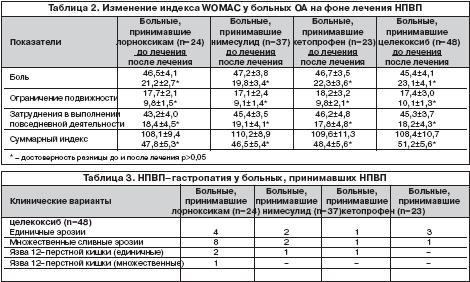
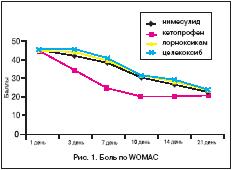
–Ф–Њ –љ–∞—З–∞–ї–∞ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –≥—А—Г–њ–њ—Л –±–Њ–ї—М–љ—Л—Е –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –љ–µ –Њ—В–ї–Є—З–∞–ї–Є—Б—М –њ–Њ –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Ю–Р –њ–Њ –Є–љ–і–µ–Ї—Б—Г WOMAC (—В–∞–±–ї. 2). –Э–∞ —Д–Њ–љ–µ –њ—А–Њ–≤–Њ–і–Є–Љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П —Г –±–Њ–ї—М–љ—Л—Е —Г–Љ–µ–љ—М—И–Є–ї–∞—Б—М –±–Њ–ї—М, —Г–≤–µ–ї–Є—З–Є–ї–∞—Б—М –њ–Њ–і–≤–Є–ґ–љ–Њ—Б—В—М –≤ —Б—Г—Б—В–∞–≤–∞—Е, —Г–Љ–µ–љ—М—И–Є–ї–Є—Б—М –Ј–∞—В—А—Г–і–љ–µ–љ–Є—П –≤ –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ–Њ–є –ґ–Є–Ј–љ–Є. –Я—А–Њ–Є–Ј–Њ—И–ї–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –≤—Б–µ—Е —Б–Њ—Б—В–∞–≤–ї—П—О—Й–Є—Е –Є–љ–і–µ–Ї—Б–∞ WOMAC. –Ф–Є–љ–∞–Љ–Є–Ї–∞ –∞–љ–∞–ї—М–≥–µ—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –Є–Љ–µ–ї–∞ –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л–µ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –њ—А–Њ–≤–Њ–і–Є–Љ–Њ–є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є (—А–Є—Б. 1). –Я—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –Ї–µ—В–Њ–њ—А–Њ—Д–µ–љ–∞ –і–Њ—Б—В–Њ–≤–µ—А–љ—Л–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В –љ–∞—Б—В—Г–њ–∞–ї —Г–ґ–µ –Ї 3–4 –і–љ—О –ї–µ—З–µ–љ–Є—П, –∞ –љ–∞ —Д–Њ–љ–µ –ї–µ—З–µ–љ–Є—П –љ–Є–Љ–µ—Б—Г–ї–Є–і–Њ–Љ, –ї–Њ—А–љ–Њ–Ї—Б–Є–Ї–∞–Љ–Њ–Љ –Є —Ж–µ–ї–µ–Ї–Њ–Ї—Б–Є–±–Њ–Љ – –Ї 7–10 –і–љ—О –ї–µ—З–µ–љ–Є—П. –Я–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В –њ–Њ–і—В–≤–µ—А–ґ–і–∞–µ—В—Б—П —Г–Љ–µ–љ—М—И–µ–љ–Є–µ–Љ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П; –≤–Њ –≤—Б–µ—Е –≥—А—Г–њ–њ–∞—Е –±–Њ–ї—М–љ—Л—Е –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –°–†–С (—В–∞–±–ї. 4).
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М
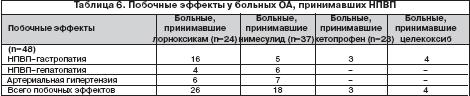
–Ю–і–љ–Є–Љ –Є–Ј –Њ—Б–љ–Њ–≤–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –≤ –љ–∞–±–ї—О–і–∞–µ–Љ–Њ–є –≥—А—Г–њ–њ–µ –±–Њ–ї—М–љ—Л—Е –±—Л–ї–∞ –≥–∞—Б—В—А–Њ–њ–∞—В–Є—П, –Ї–Њ—В–Њ—А–∞—П —А–∞–Ј–≤–Є–ї–∞—Б—М —Г 28 (21%) –±–Њ–ї—М–љ—Л—Е. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –≤–∞—А–Є–∞–љ—В—Л –≥–∞—Б—В—А–Њ–њ–∞—В–Є–Є —Г –±–Њ–ї—М–љ—Л—Е, –њ—А–Є–љ–Є–Љ–∞—О—Й–Є—Е —А–∞–Ј–ї–Є—З–љ—Л–µ –Э–Я–Т–Я, –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 3. –І–∞—Й–µ –≤—Б–µ–≥–Њ –≥–∞—Б—В—А–Њ–њ–∞—В–Є—П —А–∞–Ј–≤–Є–≤–∞–ї–∞—Б—М –љ–∞ —Д–Њ–љ–µ –њ—А–Є–µ–Љ–∞ –ї–Њ—А–љ–Њ–Ї—Б–Є–Ї–∞–Љ–∞ (—Г 66% –±–Њ–ї—М–љ—Л—Е), –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —А–µ–ґ–µ – —Г –±–Њ–ї—М–љ—Л—Е, –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е –љ–Є–Љ–µ—Б—Г–ї–Є–і (13,5%), –Ї–µ—В–Њ–њ—А–Њ—Д–µ–љ (13%) –Є —Ж–µ–ї–µ–Ї–Њ–Ї—Б–Є–± (8,3%). –Э–∞–Є–±–Њ–ї–µ–µ —В—П–ґ–µ–ї—Л–µ –≤–∞—А–Є–∞–љ—В—Л –≥–∞—Б—В—А–Њ–њ–∞—В–Є–Є (—П–Ј–≤—Л –ґ–µ–ї—Г–і–Ї–∞ –Є 12––њ–µ—А—Б—В–љ–Њ–є –Ї–Є—И–Ї–Є) —А–∞–Ј–≤–Є–ї–Є—Б—М —Г 4 (16,7%) –±–Њ–ї—М–љ—Л—Е –љ–∞ —Д–Њ–љ–µ –њ—А–Є–µ–Љ–∞ –ї–Њ—А–љ–Њ–Ї—Б–Є–Ї–∞–Љ–∞, –њ—А–Є—З–µ–Љ —Г –Њ–і–љ–Њ–≥–Њ –Є–Ј –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ–Њ –і–≤–∞ —П–Ј–≤–µ–љ–љ—Л—Е –і–µ—Д–µ–Ї—В–∞ –≤ 12––њ–µ—А—Б—В–љ–Њ–є –Ї–Є—И–Ї–µ. –£ 10 –±–Њ–ї—М–љ—Л—Е –ї–µ—З–µ–љ–Є–µ –Э–Я–Т–Я –Њ—Б–ї–Њ–ґ–љ–Є–ї–Њ—Б—М –≥–µ–њ–∞—В–Њ–њ–∞—В–Є–µ–є. –Я–Њ—А–∞–ґ–µ–љ–Є–µ –њ–µ—З–µ–љ–Є –њ–Њ –і–∞–љ–љ—Л–Љ –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є (—В–∞–±–ї. 4) —А–∞–Ј–≤–Є–ї–Њ—Б—М —Г 4 (16,7%) –±–Њ–ї—М–љ—Л—Е, –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е –ї–Њ—А–љ–Њ–Ї—Б–Є–Ї–∞–Љ –Є 6 (16,2%) –±–Њ–ї—М–љ—Л—Е –љ–∞ —Д–Њ–љ–µ –њ—А–Є–µ–Љ–∞ –љ–Є–Љ–µ—Б—Г–ї–Є–і–∞. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –≥–µ–њ–∞—В–Њ–њ–∞—В–Є–Є: —В—П–ґ–µ—Б—В—М –≤ –њ—А–∞–≤–Њ–Љ –њ–Њ–і—А–µ–±–µ—А—М–µ, —В–Њ—И–љ–Њ—В–∞, —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –њ–µ—З–µ–љ–Є (–њ–Њ –і–∞–љ–љ—Л–Љ –£–Ч–Ш) –Њ—В–Љ–µ—З–∞–ї–Є—Б—М —Г 2 (8,3%) –±–Њ–ї—М–љ—Л—Е, –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е –ї–Њ—А–љ–Њ–Ї—Б–Є–Ї–∞–Љ, –Є —Г 2 (5,4%) –±–Њ–ї—М–љ—Л—Е –љ–∞ —Д–Њ–љ–µ –ї–µ—З–µ–љ–Є—П –љ–Є–Љ–µ—Б—Г–ї–Є–і–Њ–Љ. –Э–∞ —Д–Њ–љ–µ –њ—А–Є–µ–Љ–∞ –Ї–µ—В–Њ–њ—А–Њ—Д–µ–љ–∞ –Є —Ж–µ–ї–µ–Ї–Њ–Ї—Б–Є–±–∞ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–є –і–Є–љ–∞–Љ–Є–Ї–Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е –њ—А–Њ–± –њ–µ—З–µ–љ–Є –љ–µ –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М. –Я—А–Њ–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ—Л–є —Н—Д—Д–µ–Ї—В –Э–Я–Т–Я –Њ—Ж–µ–љ–Є–≤–∞–ї—Б—П –њ–Њ –Є–Ј–Љ–µ–љ–µ–љ–Є—О –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є —Б—Г—В–Њ—З–љ–Њ–≥–Њ –Љ–Њ–љ–Є—В–Њ—А–Є—А–Њ–≤–∞–љ–Є—П –Р–Ф (—В–∞–±–ї. 5). –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –ї–Њ—А–љ–Њ–Ї—Б–Є–Ї–∞–Љ–∞ –Є –љ–Є–Љ–µ—Б—Г–ї–Є–і–∞ –њ—А–Є–≤–Њ–і–Є–ї–Њ –Ї –њ–Њ–≤—Л—И–µ–љ–Є—О —Б—А–µ–і–љ–µ–≥–Њ —Б–Є—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ –Є –і–Є–∞—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П. –Я—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є —Н—В–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —В–∞–Ї–ґ–µ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –≤–Њ–Ј—А–∞—Б—В–∞–ї —Г—А–Њ–≤–µ–љ—М –њ—Г–ї—М—Б–Њ–≤–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П –Є –љ–∞–≥—А—Г–Ј–Ї–∞ –і–∞–≤–ї–µ–љ–Є—П (–њ–Њ –і–∞–љ–љ—Л–Љ –Є–љ–і–µ–Ї—Б–∞ –≤—А–µ–Љ–µ–љ–Є —Б–Є—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ –Є –і–Є–∞—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П). –Т—Б–µ —Н—В–Њ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г–µ—В, —З—В–Њ –ї–Њ—А–љ–Њ–Ї—Б–Є–Ї–∞–Љ –Є –љ–Є–Љ–µ—Б—Г–ї–Є–і –Њ–±–ї–∞–і–∞—О—В –њ—А–Њ–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ. –Ш—Е –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ —Г –љ–∞–±–ї—О–і–∞–µ–Љ–Њ–є –≥—А—Г–њ–њ—Л –±–Њ–ї—М–љ—Л—Е –њ—А–Є–≤–µ–ї–Њ –Ї –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–Љ—Г –њ—А–Њ–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ–Њ–Љ—Г —Н—Д—Д–µ–Ї—В—Г – –њ–Њ–≤—Л—И–µ–љ–Є—О –Р–Ф –±–Њ–ї–µ–µ —З–µ–Љ –љ–∞ 5%. –£ 6 (25%) –±–Њ–ї—М–љ—Л—Е –љ–∞ —Д–Њ–љ–µ –њ—А–Є–µ–Љ–∞ –ї–Њ—А–љ–Њ–Ї—Б–Є–Ї–∞–Љ–∞ –Є —Г 7 (19%) –±–Њ–ї—М–љ—Л—Е –њ—А–Є –њ—А–Є–µ–Љ–µ –љ–Є–Љ–µ—Б—Г–ї–Є–і–∞ —Г—А–Њ–≤–µ–љ—М –Р–Ф –њ—А–µ–≤—Л—Б–Є–ї –љ–Њ—А–Љ–∞–ї—М–љ—Л–µ –Ј–љ–∞—З–µ–љ–Є—П –њ–Њ –і–∞–љ–љ—Л–Љ —Б—Г—В–Њ—З–љ–Њ–≥–Њ –Љ–Њ–љ–Є—В–Њ—А–Є—А–Њ–≤–∞–љ–Є–Є –Р–Ф, —З—В–Њ –њ—А–Є–≤–µ–ї–Њ –Ї –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–Њ–є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–µ–љ–Ј–Є–Є. –£ –±–Њ–ї—М–љ—Л—Е, –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е –Ї–µ—В–Њ–њ—А–Њ—Д–µ–љ –Є–ї–Є —Ж–µ–ї–µ–Ї–Њ–Ї—Б–Є–±, –і–Њ—Б—В–Њ–≤–µ—А–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є —Б—Г—В–Њ—З–љ–Њ–≥–Њ –Љ–Њ–љ–Є—В–Њ—А–Є—А–Њ–≤–∞–љ–Є—П –љ–µ –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М. –°—Г–Љ–Љ–∞—А–љ–Њ–µ —З–Є—Б–ї–Њ –њ–Њ–±–Њ—З–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –Є –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –±–Њ–ї—М–љ—Л—Е —Б –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л–Љ–Є —А–µ–∞–Ї—Ж–Є—П–Љ–Є –љ–∞ —Д–Њ–љ–µ –њ—А–Є–µ–Љ–∞ –Э–Я–Т–Я –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–Њ –≤ —В–∞–±–ї–Є—Ж–µ 6. –Ю—Ж–µ–љ–Є–≤–∞—П –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Э–Я–Т–Я, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М –≤—Б–µ –њ–Њ–±–Њ—З–љ—Л–µ —Н—Д—Д–µ–Ї—В—Л, –Ї–Њ—В–Њ—А—Л–µ –Љ–Њ–≥—Г—В –≤–Њ–Ј–љ–Є–Ї–љ—Г—В—М —Г –±–Њ–ї—М–љ—Л—Е. –Т –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –њ—А–Њ–≤–Њ–і–Є—В—Б—П –∞–љ–∞–ї–Є–Ј –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е —П–≤–ї–µ–љ–Є–є —В–Њ–ї—М–Ї–Њ —Б–Њ —Б—В–Њ—А–Њ–љ—Л –Њ—А–≥–∞–љ–Њ–≤ –њ–Є—Й–µ–≤–∞—А–µ–љ–Є—П –Є–ї–Є —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В–Њ–є —Б–Є—Б—В–µ–Љ—Л. –Ю–і–љ–∞–Ї–Њ –њ–Њ–±–Њ—З–љ—Л–µ —А–µ–∞–Ї—Ж–Є–Є –Љ–Њ–≥—Г—В —Б—Г–Љ–Љ–Є—А–Њ–≤–∞—В—М—Б—П –Ї–∞–Ї –≤ –≥—А—Г–њ–њ–µ, —В–∞–Ї –Є —Г –Њ–і–љ–Њ–≥–Њ –±–Њ–ї—М–љ–Њ–≥–Њ. –Я–Њ–ї—Г—З–µ–љ–љ—Л–µ –љ–∞–Љ–Є —А–µ–Ј—Г–ї—М—В–∞—В—Л —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ —В–Њ–Љ, —З—В–Њ –њ—А–Є –Є–Ј—Г—З–µ–љ–Є–Є –≤—Б–µ—Е –≤–Њ–Ј–Љ–Њ–ґ–љ—Л—Е –њ–Њ–±–Њ—З–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є –њ—А–Њ—Ж–µ–љ—В –±–Њ–ї—М–љ—Л—Е, —Г –Ї–Њ—В–Њ—А—Л—Е –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Э–Я–Т–Я –Љ–Њ–ґ–µ—В –≤—Л–Ј–≤–∞—В—М –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П, –≥–Њ—А–∞–Ј–і–Њ –≤—Л—И–µ. –Ґ–∞–Ї, —Б—А–µ–і–Є –±–Њ–ї—М–љ—Л—Е, –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е –ї–Њ—А–љ–Њ–Ї—Б–Є–Ї–∞–Љ, –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л–µ —А–µ–∞–Ї—Ж–Є–Є –Њ—В–Љ–µ—З–∞–ї–Є—Б—М —Г 87,5% –±–Њ–ї—М–љ—Л—Е, –љ–∞ —Д–Њ–љ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –љ–Є–Љ–µ—Б—Г–ї–Є–і–∞ –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л–µ —А–µ–∞–Ї—Ж–Є–Є –Њ—В–Љ–µ—З–∞–ї–Є—Б—М –≤ 29,7% —Б–ї—Г—З–∞–µ–≤. –Э–∞–Є–±–Њ–ї–µ–µ –±–µ–Ј–Њ–њ–∞—Б–љ—Л–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є —П–≤–ї—П–ї–Є—Б—М –Ї–µ—В–Њ–њ—А–Њ—Д–µ–љ –Є —Ж–µ–ї–µ–Ї–Њ–Ї—Б–Є–±. –Я–Њ—П–≤–ї–µ–љ–Є–µ –њ–Њ–±–Њ—З–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є –њ—А–Є –њ—А–Є–µ–Љ–µ –Э–Я–Т–Я –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ –Є–љ–≥–Є–±–Є—А–Њ–≤–∞–љ–Є–µ–Љ –¶–Ю–У, –Њ–і–љ–Њ–≥–Њ –Є–Ј –Ї–ї—О—З–µ–≤—Л—Е —Д–µ—А–Љ–µ–љ—В–Њ–≤ —Б–Є–љ—В–µ–Ј–∞ –њ—А–Њ—Б—В–∞–≥–ї–∞–љ–і–Є–љ–Њ–≤ – —В–Ї–∞–љ–µ–≤—Л—Е –≥–Њ—А–Љ–Њ–љ–Њ–≤, —А–µ–≥—Г–ї–Є—А—Г—О—Й–Є—Е –љ–µ —В–Њ–ї—М–Ї–Њ —Д—Г–љ–Ї—Ж–Є–Є –Њ—В–і–µ–ї—М–љ—Л—Е –Њ—А–≥–∞–љ–Њ–≤ –Є —Б–Є—Б—В–µ–Љ, –љ–Њ –Є –Њ—В–і–µ–ї—М–љ–Њ–є –Ї–ї–µ—В–Ї–Є. –Я–Њ—П–≤–ї–µ–љ–Є–µ —Б–µ–ї–µ–Ї—В–Є–≤–љ—Л—Е –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤ –¶–Ю–У –њ–Њ–Ј–≤–Њ–ї–Є–ї–Њ —Г–Љ–µ–љ—М—И–Є—В—М —З–Є—Б–ї–Њ –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є, –љ–Њ –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л–µ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –њ—А–µ–њ–∞—А–∞—В–∞ –≤–ї–Є—П—О—В –Ї–∞–Ї –љ–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—П, —В–∞–Ї –Є –љ–∞ –њ–Њ—П–≤–ї–µ–љ–Є–µ –њ–Њ–±–Њ—З–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є. –Т –љ–∞—И–µ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є —Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–є –Є–љ–≥–Є–±–Є—В–Њ—А –¶–Ю–У–2 –љ–Є–Љ–µ—Б—Г–ї–Є–і –њ–Њ–Ї–∞–Ј–∞–ї –±–Њ–ї—М—И–µ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –њ–Њ–±–Њ—З–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є, —З–µ–Љ –љ–µ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–є –Є–љ–≥–Є–±–Є—В–Њ—А –¶–Ю–У –Ї–µ—В–Њ–њ—А–Њ—Д–µ–љ. –Т–µ—А–Њ—П—В–љ–Њ, –Є–љ–≥–Є–±–Є—А–Њ–≤–∞–љ–Є–µ —Д–Њ—Б—Д–Њ–і–Є—Н—Б—В–µ—А–∞–Ј, –Ї–Њ—В–Њ—А–Њ–µ –Њ—В–Љ–µ—З–∞–µ—В—Б—П –њ—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –љ–Є–Љ–µ—Б—Г–ї–Є–і–∞, –њ—А–Є–≤–Њ–і–Є—В –Ї –љ–∞—А—Г—И–µ–љ–Є—О –≤–љ—Г—В—А–Є–Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ —Ж–Р–Ь–§ –Є —В–µ–Љ —Б–∞–Љ—Л–Љ —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—О –њ–Њ–±–Њ—З–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є —Б–Њ —Б—В–Њ—А–Њ–љ—Л –њ–µ—З–µ–љ–Є –Є –њ—А–Њ–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ–Њ–Љ—Г —Н—Д—Д–µ–Ї—В—Г –љ–Є–Љ–µ—Б—Г–ї–Є–і–∞. –Т —Б–≤–Њ—О –Њ—З–µ—А–µ–і—М, –Ї–µ—В–Њ–њ—А–Њ—Д–µ–љ, –±–ї–∞–≥–Њ–і–∞—А—П —Б–≤–Њ–Є–Љ —Г–љ–Є–Ї–∞–ї—М–љ—Л–Љ —Б–≤–Њ–є—Б—В–≤–∞–Љ –Є —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –Њ–Ї–∞–Ј—Л–≤–∞—В—М —Ж–µ–љ—В—А–∞–ї—М–љ—Л–є –∞–љ–∞–ї—М–≥–µ—В–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В, –±—Л—Б—В—А–µ–µ –≤—Б–µ—Е –Э–Я–Т–Я –њ—А–Є–≤–Њ–і–Є—В –Ї –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є—О –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞. –Ю—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є —Д–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є–Ї–Є –Ї–µ—В–Њ–њ—А–Њ—Д–µ–љ–∞, –Ї–Њ—А–Њ—В–Ї–Є–є –њ–µ—А–Є–Њ–і –њ–Њ–ї—Г–≤—Л–≤–µ–і–µ–љ–Є—П, –≤–µ—А–Њ—П—В–љ–Њ, –љ–µ –њ—А–Є–≤–Њ–і—П—В –Ї –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–Љ—Г —Б–љ–Є–ґ–µ–љ–Є—О —Г—А–Њ–≤–љ—П –њ—А–Њ—Б—В–∞–≥–ї–∞–љ–і–Є–љ–Њ–≤, —З—В–Њ –Є –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞–µ—В –љ–µ–±–Њ–ї—М—И–Њ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –њ–Њ–±–Њ—З–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є –њ—А–Є –µ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є. –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –Э–Я–Т–Я –њ—А–Є –Њ—Б—В–µ–Њ–∞—А—В—А–Њ–Ј–µ —В—А–µ–±—Г–µ—В –Њ—В –≤—А–∞—З–∞ –њ–Њ–≤—Л—И–µ–љ–љ–Њ–≥–Њ –≤–љ–Є–Љ–∞–љ–Є—П –Ї –±–Њ–ї—М–љ–Њ–Љ—Г, —В–∞–Ї –Ї–∞–Ї –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ —Н—В–Њ –±–Њ–ї—М–љ—Л–µ –њ–Њ–ґ–Є–ї–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞, —Б—В—А–∞–і–∞—О—Й–Є–µ –і—А—Г–≥–Є–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є, –≤ —В–Њ–Љ —З–Є—Б–ї–µ –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–µ–љ–Ј–Є–µ–є, —П–Ј–≤–µ–љ–љ–Њ–є –±–Њ–ї–µ–Ј–љ—М—О, —А–µ—Д–ї—О–Ї—Б —Н–Ј–Њ—Д–∞–≥–Є—В–Њ–Љ, –±–Њ–ї–µ–Ј–љ—П–Љ–Є –њ–µ—З–µ–љ–Є. –Т—Б–µ —Н—В–Њ —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В —А–Є—Б–Ї –њ–Њ–±–Њ—З–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є. –Т —Б–≤—П–Ј–Є —Б —Н—В–Є–Љ –њ–Њ–і–±–Њ—А –Э–Я–Т–Я –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ—А–Њ–≤–Њ–і–Є—В—М —Б—В—А–Њ–≥–Њ –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ–Њ, —Б —Г—З–µ—В–Њ–Љ –≤—Б–µ—Е –≤–Њ–Ј–Љ–Њ–ґ–љ—Л—Е –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є (–і–∞–ґ–µ –Њ—З–µ–љ—М —А–µ–і–Ї–Њ –≤—Б—В—А–µ—З–∞—О—Й–Є—Е—Б—П –≤ –Њ–±—Й–µ–є –њ–Њ–њ—Г–ї—П—Ж–Є–Є). –Я–Њ –љ–∞—И–Є–Љ –і–∞–љ–љ—Л–Љ, –љ–∞–Є–ї—Г—З—И–Є–Љ —Б–Њ—З–µ—В–∞–љ–Є–µ–Љ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М/–±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –Њ–±–ї–∞–і–∞—О—В: —Б—А–µ–і–Є –љ–µ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л—Е –Э–Я–Т–Я – –Ї–µ—В–Њ–њ—А–Њ—Д–µ–љ, –∞ —Б—А–µ–і–Є —Б–µ–ї–µ–Ї—В–Є–≤–љ—Л—Е –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤ –¶–Ю–У–2 – —Ж–µ–ї–µ–Ї–Њ–Ї—Б–Є–±.
–Ы–Є—В–µ—А–∞—В—Г—А–∞:
1. Hawkey C.J. GUT, 2002, 50, suppl. 3, 1125–1130.
2. Taha AS et al. N Engl J Med 1996; 334:1435–9.
3. Agrawal NM, Van Kerchkhove H, Erhardt LJ and GS Geis. Dig Dis Sci 1995;40:1125–31.
4. Labeling Guidance Diclofenac Sodium February 1995. www.fda.gov (accessed 8/3/01).
5. Guidance for Industry, September 1997. www.fda.gov (accessed 8/3/01).
6. Traversa G. et al. BMJ, 2003, 327, 18–22.
7. Trechot P., et al. Ann. Rheum. Dis.
8. Boelsterli U. Drug Saf., 2002, 25, 633–648.
9. Kumar S. BMJ, 2003, 326, 70.
10. Kulkarni S. Curr.Sci. 2002, 83, 1442–1443.
12. Burke T et al, Abstract submitted to EULAR 2002.
13. Pope JE, et al. Arch Intern Med. 1993.
14. Johnson AG, et al. Ann. Intern. Med. 1994; 121: 289–300.