
–Ф–∞–≤–љ–Њ –Ј–∞–Љ–µ—З–µ–љ–Њ, —З—В–Њ –≤ —Е–Њ–ї–Њ–і–љ–Њ–µ –≤—А–µ–Љ—П –≥–Њ–і–∞ (–Њ—Б–µ–љ–љ–Є–µ –Є –Ј–Є–Љ–љ–Є–µ –Љ–µ—Б—П—Ж—Л) –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В—М, –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–є –Є —Б–Љ–µ—А—В–љ–Њ—Б—В—М –Њ—В –Є–љ—Д–µ–Ї—Ж–Є–є –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є (–Ф–Я) (–Ю–†–Т–Ш, –≥—А–Є–њ–њ–∞, ¬Ђ–њ—А–Њ—Б—В—Г–і—Л¬ї) [2]. –Э–Њ –њ—А–Є —Н—В–Њ–Љ —П–≤–љ–Њ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ –Є–Ј—Г—З–µ–љ—Л –њ—А–Є—З–Є–љ—Л —Б–µ–Ј–Њ–љ–љ–Њ–≥–Њ –Є–Ј–Љ–µ–љ–µ–љ–Є—П —Г—А–Њ–≤–љ—П –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є, —Е–Њ—В—П –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ —Е–Њ–ї–Њ–і–∞ —З–∞—Б—В–Њ –∞—Б—Б–Њ—Ж–Є–Є—А—Г–µ—В—Б—П —Б —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ —З–∞—Б—В–Њ—В—Л –Є —В—П–ґ–µ—Б—В–Є –Є–љ—Д–µ–Ї—Ж–Є–є –Т–Ф–Я –Є –Э–Ф–Я, –≤—Л–Ј—Л–≤–∞—О—Й–Є—Е –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є. –Ш–љ–Њ–≥–і–∞ —Б–µ–Ј–Њ–љ–љ–Њ—Б—В—М –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Њ–±—К—П—Б–љ—П—О—В –њ—А–Њ—Б—В–Њ –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ –≤ –Ј–Є–Љ–љ–Є–є –њ–µ—А–Є–Њ–і ¬Ђ—Б–Ї—Г—З–µ–љ–љ–Њ—Б—В–Є –≤ –њ–Њ–Љ–µ—Й–µ–љ–Є—П—Е¬ї –ї–Є—Ж, –≤–Њ—Б–њ—А–Є–Є–Љ—З–Є–≤—Л—Е –Ї –Є–љ—Д–µ–Ї—Ж–Є—П–Љ [3]. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –Ј–∞–Љ–µ—З–µ–љ–Њ, —З—В–Њ —З–µ–Љ –і–Њ–ї—М—И–µ –њ—А–Њ–і–Њ–ї–ґ–∞–µ—В—Б—П –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ –љ–Є–Ј–Ї–Є—Е —В–µ–Љ–њ–µ—А–∞—В—Г—А, —В–µ–Љ –≤—Л—И–µ —А–Є—Б–Ї –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є—П.
–Т —Б–≤–Њ—О –Њ—З–µ—А–µ–і—М, R. Eccles et al. –њ—А–µ–і–њ–Њ–ї–Њ–ґ–Є–ї–Є, —З—В–Њ —Б–µ–Ј–Њ–љ–љ–Њ–µ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ —Е–Њ–ї–Њ–і–љ–Њ–≥–Њ –≤–Њ–Ј–і—Г—Е–∞ –≤—Л–Ј—Л–≤–∞–µ—В —А–Њ—Б—В –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є –Ю–†–Т–Ш –њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ –Ј–∞ —Б—З–µ—В –Њ—Е–ї–∞–ґ–і–µ–љ–Є—П –Т–Ф–Я (–њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞) [4]. –Т–і—Л—Е–∞–љ–Є–µ —Е–Њ–ї–Њ–і–љ–Њ–≥–Њ –≤–Њ–Ј–і—Г—Е–∞ –≤—Л–Ј—Л–≤–∞–µ—В –Њ—Е–ї–∞–ґ–і–µ–љ–Є–µ –љ–Њ—Б–Њ–≤–Њ–≥–Њ —Н–њ–Є—В–µ–ї–Є—П, —З—В–Њ –њ—А–Є–≤–Њ–і–Є—В –Ї –њ–Њ–і–∞–≤–ї–µ–љ–Є—О –Љ–µ—Б—В–љ—Л—Е –Љ–µ—Е–∞–љ–Є–Ј–Љ–Њ–≤ –Ј–∞—Й–Є—В—Л —Н–њ–Є—В–µ–ї–Є—П –Њ—В –Є–љ—Д–µ–Ї—Ж–Є–Є (–Љ—Г–Ї–Њ—Ж–Є–ї–Є–∞—А–љ–Њ–≥–Њ –Ї–ї–Є—А–µ–љ—Б–∞ (–Ь–¶–Ъ) –Є —Д–∞–≥–Њ—Ж–Є—В–∞—А–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –ї–µ–є–Ї–Њ—Ж–Є—В–Њ–≤).
–°—В—А—Г–Ї—В—Г—А–∞ —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –Т–Ф–Я, –Э–Ф–Я, –∞ —В–∞–Ї–ґ–µ –Ы–Ю–†-–Њ—А–≥–∞–љ–Њ–≤ (—Б–ї—Г—Е–Њ–≤–Њ–є —В—А—Г–±—Л –Є —Б—А–µ–і–љ–µ–≥–Њ —Г—Е–∞) вАФ –њ—Б–µ–≤–і–Њ–Љ–љ–Њ–≥–Њ—А—П–і–љ—Л–є —А–µ—Б–љ–Є—В—З–∞—В—Л–є —Н–њ–Є—В–µ–ї–Є–є, —Б–Њ–і–µ—А–ґ–∞—Й–Є–є —Б–µ–Ї—А–µ—В–Њ—А–љ—Л–µ –±–Њ–Ї–∞–ї–Њ–≤–Є–і–љ—Л–µ –Ї–ї–µ—В–Ї–Є.
–Ю–і–љ–Њ–є –Є–Ј –Њ—Б–љ–Њ–≤–љ—Л—Е —Д—Г–љ–Ї—Ж–Є–є —Н–њ–Є—В–µ–ї–Є—П –Ф–Я —П–≤–ї—П–µ—В—Б—П –Њ–±–µ—Б–њ–µ—З–µ–љ–Є–µ –±–Є–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Њ–є –Є –Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Њ–є –Ј–∞—Й–Є—В—Л —Б–ї–Є–Ј–Є—Б—В—Л—Е –Њ–±–Њ–ї–Њ—З–µ–Ї –Ф–Я –њ–Њ—Б—А–µ–і—Б—В–≤–Њ–Љ —Б–µ–Ї—А–µ—Ж–Є–Є —Б–ї–Є–Ј–Є (–±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–є –Є –љ–∞–Ј–∞–ї—М–љ–Њ–є) –Є –≤—Л–≤–µ–і–µ–љ–Є—П –µ–µ —Б–Њ–≥–ї–∞—Б–Њ–≤–∞–љ–љ—Л–Љ–Є –і–≤–Є–ґ–µ–љ–Є—П–Љ–Є –Љ–µ—А—Ж–∞—В–µ–ї—М–љ—Л—Е —А–µ—Б–љ–Є—З–µ–Ї. –Ґ–Њ–љ–Ї–Є–є —Б–ї–Њ–є —Б–ї–Є–Ј–Є, —А–∞—Б–њ–Њ–ї–∞–≥–∞—О—Й–Є–є—Б—П –љ–∞ –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–Є —Б–ї–Є–Ј–Є—Б—В–Њ–є, –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ –њ–µ—А–µ–Љ–µ—Й–∞–µ—В—Б—П, –∞ –њ–ї–Њ—В–љ–∞—П —З–∞—Б—В—М —Б–ї–Є–Ј–Є вАФ –≥–µ–ї—М вАФ —Г–ї–∞–≤–ї–Є–≤–∞–µ—В –≤–Ј–≤–µ—И–µ–љ–љ—Л–µ –≤ –≤–Њ–Ј–і—Г—Е–µ —З–∞—Б—В–Є—Ж—Л, –≤ —В. —З. –±–∞–Ї—В–µ—А–Є–Є –Є –њ—А–Њ–і—Г–Ї—В—Л –ґ–Є–Ј–љ–µ–і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є –Ї–ї–µ—В–Њ–Ї. –Ь–¶–Ъ —Б–ї—Г–ґ–Є—В –њ–µ—А–≤–Њ–є –ї–Є–љ–Є–µ–є –Ј–∞—Й–Є—В—Л —Н–њ–Є—В–µ–ї–Є—П –Ф–Я –Є —Г—Е–∞ –Њ—В –Љ–Є–Ї—А–Њ–±–љ—Л—Е –Є –≤–Є—А—Г—Б–љ—Л—Е –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є.
–Ь–љ–Њ–≥–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ —В–Њ–Љ, —З—В–Њ –≤–і—Л—Е–∞–µ–Љ—Л–є —Е–Њ–ї–Њ–і–љ—Л–є –≤–Њ–Ј–і—Г—Е, –Њ—Е–ї–∞–ґ–і–µ–љ–Є–µ –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–Є —В–µ–ї–∞ –Є —Е–Њ–ї–Њ–і–Њ–≤–Њ–є —Б—В—А–µ—Б—Б –≤—Л–Ј—Л–≤–∞—О—В —В–∞–Ї–Є–µ –њ–∞—В–Њ—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —А–µ–∞–Ї—Ж–Є–Є, –Ї–∞–Ї —Б—Г–ґ–µ–љ–Є–µ —Б–Њ—Б—Г–і–Њ–≤ —Б–ї–Є–Ј–Є—Б—В—Л—Е –Њ–±–Њ–ї–Њ—З–µ–Ї –Ф–Я –Є –њ–Њ–і–∞–≤–ї–µ–љ–Є–µ –Є–Љ–Љ—Г–љ–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є, –Ї–Њ—В–Њ—А—Л–µ –Њ—В–≤–µ—З–∞—О—В –Ј–∞ –њ–Њ–≤—Л—И–µ–љ–љ—Г—О –≤–Њ—Б–њ—А–Є–Є–Љ—З–Є–≤–Њ—Б—В—М –Ї –Є–љ—Д–µ–Ї—Ж–Є—П–Љ [5].
–Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В—Л–Љ —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ –Ю–†–Т–Ш —П–≤–ї—П—О—В—Б—П –≤–Є—А—Г—Б—Л (–Є—Е –Є–Ј–≤–µ—Б—В–љ–Њ –љ–µ –Љ–µ–љ–µ–µ 200 –≤–Є–і–Њ–≤). –У–Є—Б—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —Н—Д—Д–µ–Ї—В—Л –≤–Є—А—Г—Б–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є –≤–∞—А—М–Є—А—Г—О—В –Њ—В –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є —Н–њ–Є—В–µ–ї–Є–∞–ї—М–љ–Њ–є –і–µ—Б—В—А—Г–Ї—Ж–Є–Є —Б–ї–Є–Ј–Є—Б—В—Л—Е –Њ–±–Њ–ї–Њ—З–µ–Ї –Ф–Я –Є —Г—Е–∞ –і–Њ –Њ—В—Б—Г—В—Б—В–≤–Є—П –Ї–∞–Ї–Є—Е-–ї–Є–±–Њ –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є. –†–∞–Ј–ї–Є—З–∞–µ—В—Б—П –Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Ї–∞—А—В–Є–љ–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є [4]. –Т –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –њ—А–Њ–Є—Б—Е–Њ–і—П—В –≤–∞–Ј–Њ–і–Є–ї–∞—В–∞—Ж–Є—П –Є –≥–Є–њ–µ—А–њ—А–Њ–і—Г–Ї—Ж–Є—П –≤—П–Ј–Ї–Њ–є —Б–ї–Є–Ј–Є (–±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–є –Є/–Є–ї–Є –љ–∞–Ј–∞–ї—М–љ–Њ–є). –Ґ–∞–Ї, –њ—А–Є –њ–Њ—А–∞–ґ–µ–љ–Є–Є –Т–Ф–Я –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М —Б—В—А–∞–і–∞—О—В –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞ –Є –њ—А–Є–і–∞—В–Њ—З–љ—Л—Е –њ–∞–Ј—Г—Е. –Т —А–µ–Ј—Г–ї—М—В–∞—В–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є —Б–Є–љ–і—А–Њ–Љ –Ю–†–Т–Ш –≤–Ї–ї—О—З–∞–µ—В —А–Є–љ–Њ—А–µ—О, –Ј–∞–ї–Њ–ґ–µ–љ–љ–Њ—Б—В—М –љ–Њ—Б–∞, –њ–Њ—Б—В–љ–∞–Ј–∞–ї—М–љ—Л–є –Ј–∞—В–µ–Ї, –њ–Њ—В—А–µ–±–љ–Њ—Б—В—М –≤ –њ—А–Њ—З–Є—Й–µ–љ–Є–Є –≥–Њ—А–ї–∞ (–Њ—В–Ї–∞—И–ї–Є–≤–∞–љ–Є–Є), –±–Њ–ї—М –≤ –≥–Њ—А–ї–µ, —З–Є—Е–∞–љ—М–µ –Є –Ї–∞—И–µ–ї—М.
–Т—П–Ј–Ї–Є–є —Б–µ–Ї—А–µ—В —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –∞–і–≥–µ–Ј–Є–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є –љ–∞ —Б–ї–Є–Ј–Є—Б—В—Л—Е –Њ–±–Њ–ї–Њ—З–Ї–∞—Е —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞, —З—В–Њ —Б–Њ–Ј–і–∞–µ—В –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–µ —Г—Б–ї–Њ–≤–Є—П –і–ї—П —А–∞–Ј–≤–Є—В–Є—П –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —Б—Г–њ–µ—А–Є–љ—Д–µ–Ї—Ж–Є–Є, –Ї–Њ—В–Њ—А–∞—П –Ј–∞—З–∞—Б—В—Г—О –Є –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞–µ—В —В—П–ґ–µ—Б—В—М –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Я–µ—А–≤–Є—З–љ–∞—П –≤–Є—А—Г—Б–љ–∞—П –Є–љ—Д–µ–Ї—Ж–Є—П –Љ–Њ–ґ–µ—В –њ—А–Є–≤–µ—Б—В–Є –Ї –∞–Ї—В–Є–≤–∞—Ж–Є–Є —Н–љ–і–Њ–≥–µ–љ–љ–Њ–є —Г—Б–ї–Њ–≤–љ–Њ-–њ–∞—В–Њ–≥–µ–љ–љ–Њ–є —Д–ї–Њ—А—Л. –Ь–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ—Л –Є –Є—Е —В–Њ–Ї—Б–Є–љ—Л —Г—Е—Г–і—И–∞—О—В –і–≤–Є–ґ–µ–љ–Є–µ —А–µ—Б–љ–Є—З–µ–Ї —Н–њ–Є—В–µ–ї–Є—П, —Г–≤–µ–ї–Є—З–Є–≤–∞—О—В –≤—П–Ј–Ї–Њ—Б—В—М —Б–µ–Ї—А–µ—В–∞, –љ–∞—А—Г—И–∞—О—В –і—А–µ–љ–∞–ґ–љ—Л–µ —Д—Г–љ–Ї—Ж–Є–Є –±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–≥–Њ –і–µ—А–µ–≤–∞ –Є —Б–љ–Є–ґ–∞—О—В –±–∞–Ї—В–µ—А–Є—Ж–Є–і–љ—Л–µ —Б–≤–Њ–є—Б—В–≤–∞ –±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–≥–Њ —Б–µ–Ї—А–µ—В–∞ –Є –Љ–µ—Б—В–љ—Г—О –Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї—Г—О –Ј–∞—Й–Є—В—Г –Ф–Я —Б –≤—Л—Б–Њ–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ —А–∞–Ј–≤–Є—В–Є—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –њ—А–Њ—Ж–µ—Б—Б–Њ–≤.
–Я—А–Є –љ–∞—А—Г—И–µ–љ–Є–Є –і—А–µ–љ–∞–ґ–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є —Б–ї—Г—Е–Њ–≤–Њ–є (–µ–≤—Б—В–∞—Е–Є–µ–≤–Њ–є) —В—А—Г–±—Л –њ–Њ—Б–ї–µ–і—Б—В–≤–Є–µ–Љ –Љ–Њ–ґ–µ—В –±—Л—В—М —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –≥–љ–Њ–є–љ–Њ–≥–Њ –Њ—В–Є—В–∞, —Н–Ї—Б—Б—Г–і–∞—В–Є–≤–љ–Њ–≥–Њ —Б—А–µ–і–љ–µ–≥–Њ –Њ—В–Є—В–∞ —Б –њ—А–Њ–і—Г–Ї—Ж–Є–µ–є —Б–µ–Ї—А–µ—В–∞ –Њ—Б–Њ–±–µ–љ–љ–Њ –≤—Л—Б–Њ–Ї–Њ–є –≤—П–Ј–Ї–Њ—Б—В–Є, –∞ —Г—Е—Г–і—И–µ–љ–Є–µ –і—А–µ–љ–∞–ґ–∞ –њ—А–Є–і–∞—В–Њ—З–љ—Л—Е –њ–∞–Ј—Г—Е –њ—А–Є —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–∞—Е –Љ–Њ–ґ–µ—В —Б–њ–Њ—Б–Њ–±—Б—В–≤–Њ–≤–∞—В—М —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—О —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –≥–љ–Њ–є–љ–Њ–≥–Њ —Б–Є–љ—Г—Б–Є—В–∞.
–Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –±–Њ–ї—М—И—Г—О —З–∞—Б—В–Њ—В—Г –Є –≤—Л—Б–Њ–Ї—Г—О –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В—М –Ю–†–Т–Ш, –Ї–ї–Є–љ–Є–Ї–∞ –Є—Е –≤—Б–µ –µ—Й–µ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ –Є–Ј—Г—З–µ–љ–∞.
T.J. Witek et al. –њ—А–Њ–∞–љ–∞–ї–Є–Ј–Є—А–Њ–≤–∞–ї–Є 226 —Н–њ–Є–Ј–Њ–і–Њ–≤ –њ—А–Њ—Б—В—Г–і—Л —Г 104 —З–µ–ї–Њ–≤–µ–Ї [6]. –Я–µ—А–≤—Л–µ —Б–Є–Љ–њ—В–Њ–Љ—Л –њ—А–Њ—Б—В—Г–і—Л —А–∞–Ј–≤–Є–≤–∞–ї–Є—Б—М –≤ —В–µ—З–µ–љ–Є–µ 24 —З–∞—Б–Њ–≤ –њ–Њ—Б–ї–µ –њ–µ—А–µ–Њ—Е–ї–∞–ґ–і–µ–љ–Є—П. –Я—А–µ–і–≤–µ—Б—В–љ–Є–Ї–Њ–Љ –±–Њ–ї–µ–Ј–љ–Є –±—Л–ї–∞ –±–Њ–ї—М –≤ –≥–Њ—А–ї–µ, —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–∞—П—Б—П —В–∞–Ї–Є–Љ–Є —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ–Є, –Ї–∞–Ї –Ј–∞–ї–Њ–ґ–µ–љ–љ–Њ—Б—В—М –љ–Њ—Б–∞, –љ–∞—Б–Љ–Њ—А–Ї, —Б—Г—Е–Њ–є –Ї–∞—И–µ–ї—М –Є –≥–Њ–ї–Њ–≤–љ–∞—П –±–Њ–ї—М. –°–Є–Љ–њ—В–Њ–Љ—Л —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–∞ –≤—Л—Е–Њ–і—П—В –љ–∞ –њ–µ—А–≤—Л–є –њ–ї–∞–љ –љ–∞ 2вАУ5-–µ —Б—Г—В–Ї–Є –±–Њ–ї–µ–Ј–љ–Є. –Т –і–Њ–њ–Њ–ї–љ–µ–љ–Є–µ –Ї —Н—В–Њ–Љ—Г –Љ–Њ–ґ–µ—В –њ–Њ—П–≤–ї—П—В—М—Б—П —И—Г–Љ –≤ —Г—И–∞—Е –Є –њ–Њ–љ–Є–ґ–∞—В—М—Б—П —Б–ї—Г—Е. –°—Г—Е–Њ–є –Ї–∞—И–µ–ї—М –љ–µ –±—Л–ї —Б–∞–Љ—Л–Љ —З–∞—Б—В—Л–Љ –њ—А–Є–Ј–љ–∞–Ї–Њ–Љ –±–Њ–ї–µ–Ј–љ–Є, –љ–Њ –њ—А–Є —Н—В–Њ–Љ –њ—А–Њ–і–Њ–ї–ґ–∞–ї—Б—П –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є –≤—Б–µ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, —Б—В–∞–љ–Њ–≤—П—Б—М –≤—Б–µ –±–Њ–ї–µ–µ –Љ—Г—З–Є—В–µ–ї—М–љ—Л–Љ –Ї 6вАУ7-–Љ —Б—Г—В–Ї–∞–Љ –±–Њ–ї–µ–Ј–љ–Є.
–†–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В—Л. –Ы—О–±–Њ–µ –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –љ–Њ—Б–∞ (—А–Є–љ–Є—В) –≤—Б–µ–≥–і–∞ —Б–Њ—З–µ—В–∞–µ—В—Б—П —Б –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ–Љ —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –њ—А–Є–і–∞—В–Њ—З–љ—Л—Е –њ–∞–Ј—Г—Е –љ–Њ—Б–∞ (—Б–Є–љ—Г—Б–Є—В–Њ–Љ), –њ–Њ—Н—В–Њ–Љ—Г –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –Є—Б–њ–Њ–ї—М–Ј—Г–µ—В—Б—П —В–µ—А–Љ–Є–љ ¬Ђ—А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В¬ї [7].
–†–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В вАФ –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –љ–Њ—Б–∞ –Є –Њ–Ї–Њ–ї–Њ–љ–Њ—Б–Њ–≤—Л—Е –њ–∞–Ј—Г—Е —А–∞–Ј–ї–Є—З–љ–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—Й–µ–µ—Б—П –і–≤—Г–Љ—П –Є–ї–Є –±–Њ–ї–µ–µ —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ–Є: –Ј–∞—В—А—Г–і–љ–µ–љ–Є–µ–Љ –љ–Њ—Б–Њ–≤–Њ–≥–Њ –і—Л—Е–∞–љ–Є—П, –Ј–∞–ї–Њ–ґ–µ–љ–љ–Њ—Б—В—М—О –љ–Њ—Б–∞ –Є–ї–Є –≤—Л–і–µ–ї–µ–љ–Є—П–Љ–Є –Є–Ј –љ–Њ—Б–∞, –±–Њ–ї—М—О –Є –і–∞–≤–ї–µ–љ–Є–µ–Љ –≤ –Њ–±–ї–∞—Б—В–Є –ї–Є—Ж–∞, —Б–љ–Є–ґ–µ–љ–Є–µ–Љ –Є–ї–Є –њ–Њ—В–µ—А–µ–є –Њ–±–Њ–љ—П–љ–Є—П. –Ф–ї—П –Њ—Б—В—А–Њ–≥–Њ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–∞ —Е–∞—А–∞–Ї—В–µ—А–љ–∞ –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –Љ–µ–љ–µ–µ 12 –љ–µ–і., —Г—Б–Є–ї–µ–љ–Є–µ —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –њ–Њ—Б–ї–µ 5-–≥–Њ –і–љ—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є–ї–Є —Б–Њ—Е—А–∞–љ–µ–љ–Є–µ —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –±–Њ–ї–µ–µ 10 –і–љ–µ–є.
–Ю–і–љ–Є–Љ –Є–Ј —Г—Б–ї–Њ–≤–Є–є —А–∞–Ј–≤–Є—В–Є—П —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–∞ —П–≤–ї—П–µ—В—Б—П –Ј–∞–Ї—А—Л—В–Є–µ –µ—Б—В–µ—Б—В–≤–µ–љ–љ—Л—Е —Б–Њ—Г—Б—В–Є–є –Њ–Ї–Њ–ї–Њ–љ–Њ—Б–Њ–≤—Л—Е –њ–∞–Ј—Г—Е, —А–∞–Ј–≤–Є–≤–∞—О—Й–µ–µ—Б—П –≤—Б–ї–µ–і—Б—В–≤–Є–µ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П —Б–ї–Є–Ј–Є—Б—В—Л—Е –Њ–±–Њ–ї–Њ—З–µ–Ї. –°—З–Є—В–∞–µ—В—Б—П, —З—В–Њ –љ–µ—В—П–ґ–µ–ї–Њ–µ —В–µ—З–µ–љ–Є–µ –Ю–†–Т–Ш (–≤ —В. —З. —Б —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–Њ–Љ) –љ–µ —В—А–µ–±—Г–µ—В –Њ—Б–Њ–±–Њ–≥–Њ –≤–љ–Є–Љ–∞–љ–Є—П –Є —П–≤–ї—П–µ—В—Б—П –і–Њ–±—А–Њ–Ї–∞—З–µ—Б—В–≤–µ–љ–љ—Л–Љ. –Э–Њ –њ—А–Є –љ–µ—Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Є –љ–µ–∞–і–µ–Ї–≤–∞—В–љ–Њ–є —В–µ—А–∞–њ–Є–Є –ї—О–±—Л—Е —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–Њ–≤ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ —А–∞–Ј–≤–Є—В–Є–µ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Њ–≥–µ–љ–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є вАФ –Љ–µ—Б—В–љ—Л—Е, –Њ—А–±–Є—В–∞–ї—М–љ—Л—Е, –≤–љ—Г—В—А–Є—З–µ—А–µ–њ–љ—Л—Е –Є —Б–µ–њ—В–Є—З–µ—Б–Ї–Є—Е.
–≠–Ї—Б—Б—Г–і–∞—В–Є–≤–љ—Л–є —Б—А–µ–і–љ–Є–є –Њ—В–Є—В (–≠–°–Ю) вАФ —Н—В–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ, –њ—А–Є –Ї–Њ—В–Њ—А–Њ–Љ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –≤ –њ–Њ–ї–Њ—Б—В–Є —Б—А–µ–і–љ–µ–≥–Њ —Г—Е–∞ [8]. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ –Є–Љ–µ–µ—В –≤–Є—А—Г—Б–љ—Г—О —Н—В–Є–Њ–ї–Њ–≥–Є—О (—А–Є–љ–Њ–≤–Є—А—Г—Б—Л –≤—Б—В—А–µ—З–∞—О—В—Б—П –≤ 40% —Б–ї—Г—З–∞–µ–≤). –≠—В–Њ –Њ–і–љ–Њ –Є–Ј —Б–∞–Љ—Л—Е —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –≤ –і–µ—В—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ. –Х–і–Є–љ—Б—В–≤–µ–љ–љ—Л–Љ —Б–Є–Љ–њ—В–Њ–Љ–Њ–Љ –Њ—В–Є—В–∞ —П–≤–ї—П–µ—В—Б—П —Б–љ–Є–ґ–µ–љ–Є–µ —Б–ї—Г—Е–∞ –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –±–Њ–ї–µ–≤—Л—Е –Њ—Й—Г—Й–µ–љ–Є–є, –Є–љ–Њ–≥–і–∞ –±–Њ–ї—М–љ–Њ–є –Њ—Й—Г—Й–∞–µ—В –Ј–≤—Г–Ї –њ–µ—А–µ–ї–Є–≤–∞—О—Й–µ–є—Б—П –ґ–Є–і–Ї–Њ—Б—В–Є –≤ –≥–Њ–ї–Њ–≤–µ.
–Т –≥—А—Г–њ–њ–µ —А–Є—Б–Ї–∞ –љ–∞—Е–Њ–і—П—В—Б—П —З–∞—Б—В–Њ –±–Њ–ї–µ—О—Й–Є–µ –і–µ—В–Є —Б–Њ —Б–љ–Є–ґ–µ–љ–љ—Л–Љ –Њ–±—Й–Є–Љ –Є –Љ–µ—Б—В–љ—Л–Љ –Є–Љ–Љ—Г–љ–Є—В–µ—В–Њ–Љ. –Э–µ–Љ–∞–ї—Г—О —А–Њ–ї—М –≤ —А–∞–Ј–≤–Є—В–Є–Є –Њ—В–Є—В–∞ –Є–≥—А–∞–µ—В –і–Є—Б—Д—Г–љ–Ї—Ж–Є—П —Б–ї—Г—Е–Њ–≤–Њ–є (–µ–≤—Б—В–∞—Е–Є–µ–≤–Њ–є) —В—А—Г–±—Л, –љ–∞–ї–Є—З–Є–µ –ї—О–±—Л—Е –Њ–±—К–µ–Љ–љ—Л—Е –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–є –≤ –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞, –∞ —В–∞–Ї–ґ–µ –њ–∞—В–Њ–ї–Њ–≥–Є—П –љ–Њ—Б–∞ –Є –љ–Њ—Б–Њ–≥–ї–Њ—В–Ї–Є. –Ш–Љ–µ–љ–љ–Њ –њ–Њ—Н—В–Њ–Љ—Г –љ–µ—А–µ–і–Ї–Њ –Њ—В–Љ–µ—З–∞–µ—В—Б—П —А–∞–Ј–≤–Є—В–Є–µ –≠–°–Ю –љ–∞ —Д–Њ–љ–µ –Ю–†–Т–Ш. –§–∞–Ї—В–Њ—А–∞–Љ–Є, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—Й–Є–Љ–Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є—О –Є–љ—Д–µ–Ї—Ж–Є–Є, —П–≤–ї—П—О—В—Б—П –љ–µ–њ—А–∞–≤–Є–ї—М–љ–Њ–µ —Б–Љ–Њ—А–Ї–∞–љ–Є–µ (—З–µ—А–µ–Ј –Њ–±–µ –љ–Њ–Ј–і—А–Є –≤–Љ–µ—Б—В–Њ –њ–Њ–Њ—З–µ—А–µ–і–љ–Њ–≥–Њ), —З–Є—Е–∞–љ—М–µ –Є –Ї–∞—И–µ–ї—М, –њ–Њ–≤—Л—И–∞—О—Й–Є–µ –і–∞–≤–ї–µ–љ–Є–µ –≤ –љ–Њ—Б–Њ–≥–ї–Њ—В–Ї–µ, –≤—Б–ї–µ–і—Б—В–≤–Є–µ —З–µ–≥–Њ –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ–∞—П —Б–ї–Є–Ј—М —Д–Њ—А—Б–Є—А–Њ–≤–∞–љ–љ–Њ –њ—А–µ–Њ–і–Њ–ї–µ–≤–∞–µ—В –±–∞—А—М–µ—А вАФ —Б–ї—Г—Е–Њ–≤—Г—О —В—А—Г–±—Г. –£ –≥—А—Г–і–љ—Л—Е –і–µ—В–µ–є –Ї —А–∞–Ј–≤–Є—В–Є—О –Њ—В–Є—В–∞ –њ—А–µ–і—А–∞—Б–њ–Њ–ї–∞–≥–∞—О—В –∞–љ–∞—В–Њ–Љ–Є—З–µ—Б–Ї–Є –Ї–Њ—А–Њ—В–Ї–∞—П –Є —И–Є—А–Њ–Ї–∞—П —Б–ї—Г—Е–Њ–≤–∞—П —В—А—Г–±–∞, –њ—А–µ–±—Л–≤–∞–љ–Є–µ –≤ –≥–Њ—А–Є–Ј–Њ–љ—В–∞–ї—М–љ–Њ–Љ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є, —З–∞—Б—В—Л–µ —Б—А—Л–≥–Є–≤–∞–љ–Є—П, –љ–∞–ї–Є—З–Є–µ –∞–і–µ–љ–Њ–Є–і–Њ–≤.
–Т –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ —Н–њ–Є–Ј–Њ–і—Л –≠–°–Ю –Ј–∞–Ї–∞–љ—З–Є–≤–∞—О—В—Б—П —Б–∞–Љ–Њ–≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є–µ–Љ, –љ–Њ —Г 30вАУ40% –і–µ—В–µ–є –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Б–Ї–ї–Њ–љ–љ–Њ—Б—В—М –Ї —А–µ—Ж–Є–і–Є–≤–Є—А–Њ–≤–∞–љ–Є—О, –∞ –≤ 5вАУ10% —Б–ї—Г—З–∞–µ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ –њ—А–Њ–і–Њ–ї–ґ–∞–µ—В—Б—П –±–Њ–ї–µ–µ –≥–Њ–і–∞. –І–∞—Б—В—Л–µ –Ю–†–Т–Ш, —Б–љ–Є–ґ–µ–љ–Є–µ –Є–Љ–Љ—Г–љ–Є—В–µ—В–∞ –Љ–Њ–≥—Г—В –њ—А–Є–≤–µ—Б—В–Є –Ї –і–∞–ї—М–љ–µ–є—И–µ–Љ—Г –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—О –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П вАФ —А–∞–Ј–≤–Є—В–Є—О –≥–љ–Њ–є–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞, –њ–µ—А—Д–Њ—А–∞—Ж–Є–Є –±–∞—А–∞–±–∞–љ–љ–Њ–є –њ–µ—А–µ–њ–Њ–љ–Ї–Є, —В—А–µ–±—Г—О—Й–Є–Љ –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П.–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –≤ –Њ—Б–љ–Њ–≤–µ –ї–µ—З–µ–љ–Є—П –љ–∞—З–∞–ї—М–љ—Л—Е —Б—В–∞–і–Є–є –≠–°–Ю –ї–µ–ґ–Є—В –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ –і—А–µ–љ–∞–ґ–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є —Б–ї—Г—Е–Њ–≤–Њ–є —В—А—Г–±—Л (–Љ—Г–Ї–Њ–∞–Ї—В–Є–≤–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л), —А–∞–Ј–≥—А—Г–Ј–Њ—З–љ–∞—П —В–µ—А–∞–њ–Є—П (–і–µ–Ї–Њ–љ–≥–µ—Б—В–∞–љ—В—Л) –Є –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П (–Є–љ—В—А–∞–љ–∞–Ј–∞–ї—М–љ—Л–µ –≥–ї—О–Ї–Њ–Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і—Л).
–Ю—Б—В—А—Л–є –Ї–∞—И–µ–ї—М —З–∞—Й–µ –≤—Б–µ–≥–Њ –њ—А–Є–≤–Њ–і–Є—В –±–Њ–ї—М–љ–Њ–≥–Њ –Ю–†–Т–Ш –Ї –≤—А–∞—З—Г [9]. –Я—А–Є—З–Є–љ—Л –Њ—Б—В—А–Њ–≥–Њ –Ї–∞—И–ї—П –њ—А–Є –Ю–†–Т–Ш –љ–µ–Њ–і–љ–Њ–Ј–љ–∞—З–љ—Л, –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М —Н—В–Њ —А–∞–Ј–≤–Є—В–Є–µ –≤–Є—А—Г—Б–љ–Њ–≥–Њ –Њ—Б—В—А–Њ–≥–Њ –±—А–Њ–љ—Е–Є—В–∞. –Ґ–∞–Ї–ґ–µ –љ–µ–Љ–∞–ї—Г—О —А–Њ–ї—М –Є–≥—А–∞—О—В –њ–Њ–≤—Л—И–µ–љ–љ–∞—П –≤–Њ–Ј–±—Г–і–Є–Љ–Њ—Б—В—М —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ –Ї–∞—И–ї–µ–≤–Њ–≥–Њ —А–µ—Д–ї–µ–Ї—Б–∞ –Є –≤—Л–і–µ–ї–µ–љ–Є–µ –Љ–µ–і–Є–∞—В–Њ—А–Њ–≤ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П (–±—А–∞–і–Є–Ї–Є–љ–Є–љ–∞, –њ—А–Њ—Б—В–∞–≥–ї–∞–љ–і–Є–љ–Њ–≤ –Є —В–∞—Е–Є–Ї–Є–љ–Є–љ–Њ–≤), –Ї–Њ—В–Њ—А—Л–µ –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ –њ–Њ—Б—В–љ–∞–Ј–∞–ї—М–љ–Њ–≥–Њ –Ј–∞—В–µ–Ї–∞ –≤ —Б–Њ—Б—В–∞–≤–µ –љ–∞–Ј–∞–ї—М–љ–Њ–≥–Њ —Б–µ–Ї—А–µ—В–∞ –Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Є —А–∞–Ј–і—А–∞–ґ–∞—О—В —А–µ—Ж–µ–њ—В–Њ—А—Л –Ї–∞—И–ї–µ–≤–Њ–≥–Њ —А–µ—Д–ї–µ–Ї—Б–∞. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –љ–∞–Є–±–Њ–ї–µ–µ –Њ–њ—В–Є–Љ–∞–ї—М–љ—Л–Љ –њ—А–µ–њ–∞—А–∞—В–Њ–Љ –Љ–Њ–ґ–µ—В –±—Л—В—М –њ—А–µ–њ–∞—А–∞—В —Б –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ.
–Ъ–Њ–≥–і–∞ —Б–ї–Є–Ј—М, –њ–Њ–Ї—А—Л–≤–∞—О—Й–∞—П —Н–њ–Є—В–µ–ї–Є–є –Ф–Я –Є —Г—Е–∞, –њ—А–Є–Њ–±—А–µ—В–∞–µ—В –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —Б–≤–Њ–є—Б—В–≤–∞, –Љ—Г–Ї–Њ–∞–Ї—В–Є–≤–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –і–Њ–ї–ґ–љ—Л –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—В—М: 1) –Њ—Б–≤–Њ–±–Њ–ґ–і–µ–љ–Є–µ –Ф–Я –Є –њ–Њ–ї–Њ—Б—В–Є —Г—Е–∞ –Њ—В –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –Є–Ј–Љ–µ–љ–µ–љ–љ–Њ–≥–Њ —Б–µ–Ї—А–µ—В–∞, –Ї–Њ—В–Њ—А—Л–Љ –Њ–љ–Є –њ–µ—А–µ–њ–Њ–ї–љ–µ–љ—Л, –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ –і—А–µ–љ–∞–ґ–∞ (–Ь–¶–Ъ); 2) –Њ–±–ї–µ–≥—З–µ–љ–Є–µ —Б–Є–љ—В–µ–Ј–∞ —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є, –Љ–µ–љ–µ–µ –≤—П–Ј–Ї–Њ–є, —Б–ї–Є–Ј–Є –Є –њ–Њ–Љ–Њ—Й—М –≤ —А–µ—Б—В—А—Г–Ї—В—Г—А–Є–Ј–∞—Ж–Є–Є —Б–ї–Є–Ј–Є—Б—В–Њ–є, –Ї–Њ—В–Њ—А–∞—П –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В
–Є–Ј–Љ–µ–љ–µ–љ–Є–µ —Б–µ–Ї—А–µ—Ж–Є–Є —Б–ї–Є–Ј–Є.
–†–µ—И–µ–љ–Є—О –њ–µ—А–≤–Њ–є –Ј–∞–і–∞—З–Є, –Ї–∞–Ј–∞–ї–Њ—Б—М –±—Л, –Љ–Њ–≥—Г—В —Б–њ–Њ—Б–Њ–±—Б—В–≤–Њ–≤–∞—В—М –ї—О–±—Л–µ –Љ—Г–Ї–Њ–∞–Ї—В–Є–≤–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л, –љ–Њ —В–Њ—З–Ї–Є –њ—А–Є–ї–Њ–ґ–µ–љ–Є—П –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –Є–Ј –љ–Є—Е (—Н–Ї—Б–њ–µ–Ї—В–Њ—А–∞–љ—В—Л, –Љ—Г–Ї–Њ–Ї–Є–љ–µ—В–Є–Ї–Є, –Љ—Г–Ї–Њ–ї–Є—В–Є–Ї–Є) вАФ –Э–Ф–Я, —В—А–∞—Е–µ–Њ–±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–µ –і–µ—А–µ–≤–Њ. –Ш —В–Њ–ї—М–Ї–Њ –і–ї—П –Љ—Г–Ї–Њ—А–µ–≥—Г–ї—П—В–Њ—А–Њ–≤ —В–Њ—З–Ї–∞ –њ—А–Є–ї–Њ–ґ–µ–љ–Є—П вАФ —Н—В–Њ –њ—Б–µ–≤–і–Њ–Љ–љ–Њ–≥–Њ—А—П–і–љ—Л–є —А–µ—Б–љ–Є—В—З–∞—В—Л–є —Н–њ–Є—В–µ–ї–Є–є, —А–∞—Б–њ–Њ–ї–∞–≥–∞—О—Й–Є–є—Б—П –≤ –Т–Ф–Я, –Э–Ф–Я –Є –Ы–Ю–†-–Њ—А–≥–∞–љ–∞—Е вАФ —Б–ї—Г—Е–Њ–≤–Њ–є —В—А—Г–±–µ –Є —Б—А–µ–і–љ–µ–Љ —Г—Е–µ. –Я—А–Њ–і—Г–Ї—Ж–Є—П –љ–Њ—А–Љ–∞–ї—М–љ–Њ–є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Б–ї–Є–Ј–Є вАФ —Н—В–Њ –≥–ї–∞–≤–љ—Л–є –Љ–µ—Е–∞–љ–Є–Ј–Љ –і–µ–є—Б—В–≤–Є—П –Љ—Г–Ї–Њ—А–µ–≥—Г–ї—П—В–Њ—А–Њ–≤ [9].
–Э–∞–Є–±–Њ–ї–µ–µ —П—А–Ї–Є–Љ –њ—А–µ–і—Б—В–∞–≤–Є—В–µ–ї–µ–Љ –≥—А—Г–њ–њ—Л –Љ—Г–Ї–Њ—А–µ–≥—Г–ї—П—В–Њ—А–Њ–≤ —П–≤–ї—П–µ—В—Б—П –ї–Є–Ј–Є–љ–Њ–≤–∞—П —Б–Њ–ї—М –Ї–∞—А–±–Њ—Ж–Є—Б—В–µ–Є–љ–∞ (–Ы–°–Ъ) вАФ –§–ї—Г–Є—Д–Њ—А—В.
–Ґ–∞–Ї, –µ—Й–µ –≤ 1994 –≥. M. Bonci –Є A. Bozzi –њ—А–Њ–≤–µ–ї–Є –і–≤–Њ–є–љ–Њ–µ —Б–ї–µ–њ–Њ–µ –њ–ї–∞—Ж–µ–±–Њ-–Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –і–ї—П –Њ—Ж–µ–љ–Ї–Є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–є –Є —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ы–°–Ъ –њ—А–Є –ї–µ—З–µ–љ–Є–Є 40 –і–µ—В–µ–є –≤ –≤–Њ–Ј—А–∞—Б—В–µ –Њ—В 6вАУ7 –ї–µ—В —Б —Б–Њ—Е—А–∞–љ–µ–љ–љ—Л–Љ–Є –∞–і–µ–љ–Њ–Є–і–∞–Љ–Є –Є 30 –≤–Ј—А–Њ—Б–ї—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Њ—Б—В—А—Л–Љ —Б–µ–Ї—А–µ—В–Њ—А–љ—Л–Љ —Б—А–µ–і–љ–Є–Љ –Њ—В–Є—В–Њ–Љ [10]. –С–Њ–ї—М–љ—Л–µ –њ—А–Є–љ–Є–Љ–∞–ї–Є –њ—А–µ–њ–∞—А–∞—В 10вАУ15 –і–љ–µ–є. –Р–≤—В–Њ—А–∞–Љ–Є –±—Л–ї–Њ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ —Г—Б–Ї–Њ—А–µ–љ–љ–Њ–µ –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є–µ –±–Њ–ї—М–љ—Л—Е –Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –≤ –≤–Є–і–µ —Б–љ–Є–ґ–µ–љ–Є—П —Б–ї—Г—Е–∞ (85% –њ—А–Њ—В–Є–≤ 35% –њ—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –њ–ї–∞—Ж–µ–±–Њ). –§–ї—Г–Є—Д–Њ—А—В –≤ 2 —А–∞–Ј–∞ —Г–ї—Г—З—И–∞–µ—В –∞—Г–і–Є–Њ–Љ–µ—В—А–Є—З–µ—Б–Ї–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Б–µ–Ї—А–µ—В–Њ—А–љ—Л–Љ –Њ—В–Є—В–Њ–Љ —Г–ґ–µ –љ–∞ 3-–є –і–µ–љ—М —В–µ—А–∞–њ–Є–Є, —Г—Б–Ї–Њ—А—П–µ—В —А–∞–Ј—А–µ—И–µ–љ–Є–µ —Н–Ї—Б—Б—Г–і–∞—В–Є–≤–љ–Њ–≥–Њ –Њ—В–Є—В–∞, –±—Л—Б—В—А–Њ –≤–Њ—Б—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–µ—В —Б–ї—Г—Е [10]. –≠—В–Њ–Љ—Г —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –Љ–Њ—Й–љ–Њ–µ –Љ—Г–Ї–Њ—А–µ–≥—Г–ї—П—В–Њ—А–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ –§–ї—Г–Є—Д–Њ—А—В–∞, –Ї–Њ—В–Њ—А–Њ–µ –≤—Л—А–∞–ґ–∞–µ—В—Б—П –≤ –±—Л—Б—В—А–Њ–Љ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–Є –і—А–µ–љ–∞–ґ–∞ –љ–Њ—Б–Њ–≤—Л—Е –њ–∞–Ј—Г—Е –Є —Б—А–µ–і–љ–µ–≥–Њ —Г—Е–∞, –±–Њ–ї–µ–µ —А–∞–љ–љ–µ–Љ –љ–∞—Б—В—Г–њ–ї–µ–љ–Є–Є –њ—А–Њ–і—Г–Ї—В–Є–≤–љ–Њ–≥–Њ –Ї–∞—И–ї—П –Є –±–Њ–ї–µ–µ —Б–Ї–Њ—А–Њ–Љ —А–∞–Ј—А–µ—И–µ–љ–Є–Є —Б—А–µ–і–љ–µ–≥–Њ –Њ—В–Є—В–∞, –±—Л—Б—В—А–Њ–Љ –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є–Є.
–£–ґ–µ –≤ –љ–∞—И–Є –і–љ–Є (2014 –≥.) –Х.–Я. –Ъ–∞—А–њ–Њ–≤–∞ —Б —Б–Њ–∞–≤—В. [8] –≤ –Њ—В–Ї—А—Л—В–Њ–Љ —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–Љ —Б—А–∞–≤–љ–Є—В–µ–ї—М–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –њ–Њ–Ї–∞–Ј–∞–ї–Є, —З—В–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ —Б–Є—А–Њ–њ–∞ –ї–Є–Ј–Є–љ–Њ–≤–Њ–є —Б–Њ–ї–Є –Ї–∞—А–±–Њ—Ж–Є—Б—В–µ–Є–љ–∞ (–§–ї—Г–Є—Д–Њ—А—В) –≤ –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є –і–Њ–Ј–Є—А–Њ–≤–Ї–µ –њ—А–Є –ї–µ—З–µ–љ–Є–Є –≠–°–Ю —Г –і–µ—В–µ–є 2вАУ9 –ї–µ—В —Б —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–Є–Љ –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ –∞–і–µ–љ–Њ–Є–і–Є—В–Њ–Љ –±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –≤—Л–ґ–Є–і–∞—В–µ–ї—М–љ–Њ–є —В–∞–Ї—В–Є–Ї–Њ–є (–Є—А—А–Є–≥–∞—Ж–Є–Њ–љ–љ–Њ-—Н–ї–Є–Љ–Є–љ–∞—Ж–Є–Њ–љ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–µ–є). –Т –≥—А—Г–њ–њ–µ –і–µ—В–µ–є, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –§–ї—Г–Є—Д–Њ—А—В, –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М —А–Є–љ–Њ—А–µ–Є –Є –Ј–∞—В—А—Г–і–љ–µ–љ–љ–Њ–≥–Њ –і—Л—Е–∞–љ–Є—П —Б–љ–Є–Ј–Є–ї–∞—Б—М –≤ 2 —А–∞–Ј–∞ –Ї 14-–Љ—Г –і–љ—О —В–µ—А–∞–њ–Є–Є. –Ъ 8-–є –љ–µ–і–µ–ї–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –њ—А–Њ–і–Њ–ї–ґ–∞–ї–Є —Г–ї—Г—З—И–∞—В—М—Б—П –Є –±—Л–ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –ї—Г—З—И–µ –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б —В–∞–Ї–Њ–≤—Л–Љ–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Ї–Њ–љ—В—А–Њ–ї—М–љ–Њ–є –≥—А—Г–њ–њ—Л (—А–Є—Б. 1).

–Ь–µ—Е–∞–љ–Є–Ј–Љ –Љ—Г–Ї–Њ—А–µ–≥—Г–ї–Є—А—Г—О—Й–µ–≥–Њ –і–µ–є—Б—В–≤–Є—П –Ы–°–Ъ —Б–≤—П–Ј–∞–љ —Б –∞–Ї—В–Є–≤–∞—Ж–Є–µ–є —Б–Є–∞–ї–Њ–≤–Њ–є —В—А–∞–љ—Б—Д–µ—А–∞–Ј—Л, —Д–µ—А–Љ–µ–љ—В–∞ –±–Њ–Ї–∞–ї–Њ–≤–Є–і–љ—Л—Е –Ї–ї–µ—В–Њ–Ї —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –Ф–Я –Є —Г—Е–∞. –Р–Ї—В–Є–≤–∞—Ж–Є—П —Н—В–Њ–≥–Њ —Д–µ—А–Љ–µ–љ—В–∞ —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В –њ—А–Њ–і—Г–Ї—Ж–Є—О –Ї–Є—Б–ї—Л—Е –Љ—Г—Ж–Є–љ–Њ–≤ (—Б–Є–∞–ї–Њ–Љ—Г—Ж–Є–љ–Њ–≤), –≤–∞–ґ–љ–µ–є—И–µ–≥–Њ —Б—В—А—Г–Ї—В—Г—А–љ–Њ–≥–Њ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–∞ —Б–ї–Є–Ј–Є. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Ы–°–Ъ –љ–Њ—А–Љ–∞–ї–Є–Ј—Г–µ—В –Ї–Њ–ї–Є—З–µ—Б—В–≤–µ–љ–љ–Њ–µ —Б–Њ–Њ—В–љ–Њ—И–µ–љ–Є–µ –Ї–Є—Б–ї—Л—Е –Љ—Г—Ж–Є–љ–Њ–≤ (—Б–Є–∞–ї–Њ–Љ—Г—Ж–Є–љ–Њ–≤) –Є –љ–µ–є—В—А–∞–ї—М–љ—Л—Е –Љ—Г—Ж–Є–љ–Њ–≤ (—Д—Г–Ї–Њ–Љ—Г—Ж–Є–љ–Њ–≤) —Б–ї–Є–Ј–Є, —Г–Љ–µ–љ—М—И–∞–µ—В –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –љ–µ–є—В—А–∞–ї—М–љ—Л—Е –≥–ї–Є–Ї–Њ–њ–µ–њ—В–Є–і–Њ–≤ –Є —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –≥–Є–і—А–Њ–Ї—Б–Є—Б–Є–∞–ї–Њ–≥–ї–Є–Ї–Њ–њ–µ–њ—В–Є–і–Њ–≤. –Т —А–µ–Ј—Г–ї—М—В–∞—В–µ –≤–Њ—Б—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–µ—В—Б—П –љ–Њ—А–Љ–∞–ї—М–љ–∞—П –≤—П–Ј–Ї–Њ—Б—В—М –Є —Н–ї–∞—Б—В–Є—З–љ–Њ—Б—В—М —Б–ї–Є–Ј–Є [11]. –Ы–°–Ъ —Б—В–Є–Љ—Г–ї–Є—А—Г–µ—В —В—А–∞–љ—Б–њ–Њ—А—В —Е–ї–Њ—А–Є–і–Њ–≤ —З–µ—А–µ–Ј —Н–њ–Є—В–µ–ї–Є–є —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –Ф–Я –Є —Г—Е–∞, —З—В–Њ —Г—Б–Є–ї–Є–≤–∞–µ—В –Љ—Г–Ї–Њ—А–µ–≥—Г–ї—П—В–Њ—А–љ—Л–є —Н—Д—Д–µ–Ї—В, —Г–Љ–µ–љ—М—И–∞–µ—В –Њ–±—К–µ–Љ –≤—Л—А–∞–±–∞—В—Л–≤–∞–µ–Љ–Њ–є —Б–ї–Є–Ј–Є, —Б—В–Є–Љ—Г–ї–Є—А—Г–µ—В —В—А–∞–љ—Б–Љ–µ–Љ–±—А–∞–љ–љ—Г—О —Н–ї–µ–Ї—В—А–Њ–њ—А–Њ–≤–Њ–і–љ–Њ—Б—В—М —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л—Е –Ї–ї–µ—В–Њ–Ї [12]. –Ъ–∞—А–±–Њ—Ж–Є—Б—В–µ–Є–љ –љ–µ –Њ–Ї–∞–Ј—Л–≤–∞–µ—В –љ–µ–њ–Њ—Б—А–µ–і—Б—В–≤–µ–љ–љ–Њ–≥–Њ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П –љ–∞ —Б—В—А—Г–Ї—В—Г—А—Г —Б–ї–Є–Ј–Є –≤ –Њ—В–ї–Є—З–Є–µ –Њ—В —В–∞–Ї–Є—Е –Љ—Г–Ї–Њ–ї–Є—В–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –Ї–∞–Ї –∞—Ж–µ—В–Є–ї—Ж–Є—Б—В–µ–Є–љ –Є–ї–Є —Н—А–і–Њ—Б—В–µ–Є–љ. –Я–Њ–Љ–Є–Љ–Њ —Н—В–Њ–≥–Њ, –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ —Б–µ–Ї—А–µ—Ж–Є–Є –Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –∞–Ї—В–Є–≤–љ–Њ–≥–Њ –Є–Љ–Љ—Г–љ–Њ–≥–ї—Г–±–Њ–ї–Є–љ–∞ A (—Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–∞—П –Ј–∞—Й–Є—В–∞), —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П —З–Є—Б–ї–Њ —Б—Г–ї—М—Д–≥–Є–і—А–Є–ї—М–љ—Л—Е –≥—А—Г–њ–њ (–љ–µ—Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–∞—П –Ј–∞—Й–Є—В–∞), —Г–ї—Г—З—И–∞–µ—В—Б—П –Ь–¶–Ъ.
–Ы–°–Ъ –Њ–±–ї–∞–і–∞–µ—В –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–є, –∞–љ—В–Є–Њ–Ї—Б–Є–і–∞–љ—В–љ–Њ–є –Є –Є–Љ–Љ—Г–љ–Њ–Љ–Њ–і—Г–ї–Є—А—Г—О—Й–µ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О, —Б–љ–Є–ґ–∞–µ—В —Г—А–Њ–≤–љ–Є –Њ—Б–љ–Њ–≤–љ—Л—Е –њ—А–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е —Ж–Є—В–Њ–Ї–Є–љ–Њ–≤ (–Є–љ—В–µ—А–ї–µ–є–Ї–Є–љ–Њ–≤) –Ш–Ы-5, –Ш–Ы-6, –Ш–Ы-8, –Ш–Ы-13, –Є–Ј–Њ–њ—А–Њ—Б—В–∞–љ–∞-8 –≤ –Ї—А–Њ–≤–Є –Є –≤—Л–і—Л—Е–∞–µ–Љ–Њ–Љ –≤–Њ–Ј–і—Г—Е–µ, –њ–Њ–≤—Л—И–∞–µ—В –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є—О –Ш–Ы-10, –Ш–Ы-12 –Є ќ≥-–Є–љ—В–µ—А—Д–µ—А–Њ–љ–∞, —В–µ–Љ —Б–∞–Љ—Л–Љ –њ–Њ–і–∞–≤–ї—П—П –Љ–Є–≥—А–∞—Ж–Є—О –њ—А–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –Ї–ї–µ—В–Њ–Ї –≤ –њ—А–Њ–Ї—Б–Є–Љ–∞–ї—М–љ—Л—Е –Є –і–Є—Б—В–∞–ї—М–љ—Л—Е –Њ—В–і–µ–ї–∞—Е –Ф–Я [13]. –Ю–њ–Є—Б–∞–љ–∞ —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –њ—А–µ–њ–∞—А–∞—В–∞ —Б–љ–Є–ґ–∞—В—М –∞–Ї—В–Є–≤–љ–Њ—Б—В—М —Н–ї–∞—Б—В–∞–Ј—Л –≤ –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є –Є –љ–Њ—А–Љ–∞–ї–Є–Ј–Њ–≤–∞—В—М –∞–Ї—В–Є–≤–љ–Њ—Б—В—М ќ±1-–∞–љ—В–Є—В—А–Є–њ—Б–Є–љ–∞.
–Ы–°–Ъ –Љ–Њ–ґ–µ—В –њ–Њ–і–∞–≤–ї—П—В—М –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–є –њ—А–Њ—Ж–µ—Б—Б –≤ —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–µ, —Г–Љ–µ–љ—М—И–∞—П –њ—А–Њ–і—Г–Ї—Ж–Є—О —Ж–Є—В–Њ–Ї–Є–љ–Њ–≤ –њ—А–Є —А–Є–љ–Њ–≤–Є—А—Г—Б–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є—П—Е. –Т —Н–Ї—Б–њ–µ—А–Є–Љ–µ–љ—В–∞—Е in vitro —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ, —З—В–Њ –Ї–∞—А–±–Њ—Ж–Є—Б—В–µ–Є–љ —Г–Љ–µ–љ—М—И–∞–µ—В –∞–і–≥–µ–Ј–Є—О –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –Ї–ї–µ—В–Њ–Ї –Є –≤–Є—А—Г—Б–Њ–≤ –Ї –Ї–ї–µ—В–Ї–∞–Љ —А–µ—Б–љ–Є—В—З–∞—В–Њ–≥–Њ —Н–њ–Є—В–µ–ї–Є—П [14]. –Я–Њ–і –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ–Љ –њ—А–µ–њ–∞—А–∞—В–∞ –њ—А–Њ–Є—Б—Е–Њ–і—П—В —А–µ–≥–µ–љ–µ—А–∞—Ж–Є—П —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є, –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ –µ–µ —Б—В—А—Г–Ї—В—Г—А—Л, —Г–Љ–µ–љ—М—И–µ–љ–Є–µ (–љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є—П) –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –±–Њ–Ї–∞–ї–Њ–≤–Є–і–љ—Л—Е –Ї–ї–µ—В–Њ–Ї, –Њ—Б–Њ–±–µ–љ–љ–Њ –≤ —В–µ—А–Љ–Є–љ–∞–ї—М–љ—Л—Е –±—А–Њ–љ—Е–Є–Њ–ї–∞—Е. –Т —А–µ–Ј—Г–ї—М—В–∞—В–µ —Б–љ–Є–ґ–µ–љ–Є—П –≤—П–Ј–Ї–Њ—Б—В–Є –±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–≥–Њ —Б–µ–Ї—А–µ—В–∞ –Є –Њ—В–і–µ–ї—П–µ–Љ–Њ–≥–Њ –Є–Ј –њ—А–Є–і–∞—В–Њ—З–љ—Л—Е –њ–∞–Ј—Г—Е –љ–Њ—Б–∞ –Њ–±–ї–µ–≥—З–∞–µ—В—Б—П –Њ—В—Е–Њ–ґ–і–µ–љ–Є–µ –Љ–Њ–Ї—А–Њ—В—Л –Є –љ–∞–Ј–∞–ї—М–љ–Њ–є —Б–ї–Є–Ј–Є, —Г–Љ–µ–љ—М—И–∞–µ—В—Б—П –Ї–∞—И–µ–ї—М.
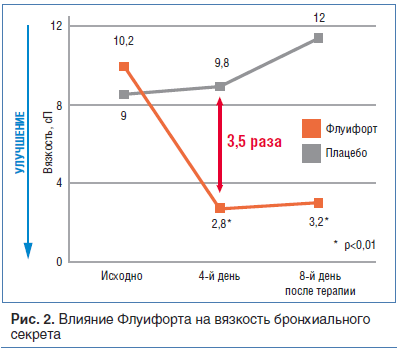
–Я—А–Є –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –§–ї—Г–Є—Д–Њ—А—В–∞ –≤ —Б—А–µ–і–љ–µ–Љ —Б–Њ 2-–≥–Њ –і–љ—П —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П –Њ–±—К–µ–Љ –Љ–Њ–Ї—А–Њ—В—Л, –Њ–љ–∞ —Б—В–∞–љ–Њ–≤–Є—В—Б—П –Ј–∞–Љ–µ—В–љ–Њ –Љ–µ–љ–µ–µ –≤—П–Ј–Ї–Њ–є –Є –ї–µ–≥—З–µ –Њ—В–Ї–∞—И–ї–Є–≤–∞–µ—В—Б—П. –•–Њ—А–Њ—И–Є–є –Є —Б—В–∞–±–Є–ї—М–љ—Л–є –Љ—Г–Ї–Њ–ї–Є—В–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В –Њ—В–Љ–µ—З–∞–µ—В—Б—П –Ї 4-–Љ —Б—Г—В–Ї–∞–Љ –ї–µ—З–µ–љ–Є—П. –Ф–Њ–±–∞–≤–ї–µ–љ–Є–µ –ї–Є–Ј–Є–љ–∞ –Ї –Љ–Њ–ї–µ–Ї—Г–ї–µ –Ї–∞—А–±–Њ—Ж–Є—Б—В–µ–Є–љ–∞ –Ј–∞–Љ–µ—В–љ–Њ –њ–Њ–≤—Л—Б–Є–ї–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–µ–њ–∞—А–∞—В–∞ (—А–Є—Б. 2) –Є –Њ–±–µ—Б–њ–µ—З–Є–ї–Њ —А–∞–Ј–≤–Є—В–Є–µ –њ–Њ—Б—В–Љ—Г–Ї–Њ–∞–Ї—В–Є–≤–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ [15]. –Р–≤—В–Њ—А—Л –Њ—В–Љ–µ—З–∞—О—В –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –Њ—В–Љ–µ–љ—Л –Ы–°–Ъ —Г–ґ–µ –њ–Њ—Б–ї–µ 4-—Е –і–љ–µ–є –њ—А–Є–µ–Љ–∞ (–љ–∞–њ—А–Є–Љ–µ—А, –њ—А–Є –Ю–†–Т–Ш), –њ—А–Є —Н—В–Њ–Љ –≤ —В–µ—З–µ–љ–Є–µ 8 –і–љ–µ–є –њ–Њ—Б–ї–µ –њ—А–µ–Ї—А–∞—Й–µ–љ–Є—П –њ—А–Є–µ–Љ–∞ —Б–Њ—Е—А–∞–љ—П–µ—В—Б—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Ь–¶–Ъ –Є –љ–Њ—А–Љ–∞–ї—М–љ–∞—П –≤—П–Ј–Ї–Њ—Б—В—М –±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–≥–Њ –Є –љ–∞–Ј–∞–ї—М–љ–Њ–≥–Њ —Б–µ–Ї—А–µ—В–∞.
–§–ї—Г–Є—Д–Њ—А—В –њ–Њ–Ї–∞–Ј–∞–љ –њ—А–Є –Њ—Б—В—А—Л—Е –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –±—А–Њ–љ—Е–Њ–ї–µ–≥–Њ—З–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е, —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–Є—Е—Б—П –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–µ–Љ –≤—П–Ј–Ї–Њ–≥–Њ, —В—А—Г–і–љ–Њ–Њ—В–і–µ–ї—П–µ–Љ–Њ–≥–Њ –±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–≥–Њ —Б–µ–Ї—А–µ—В–∞ (–њ–љ–µ–≤–Љ–Њ–љ–Є–Є, —В—А–∞—Е–µ–Є—В—Л, –±—А–Њ–љ—Е–Є—В—Л, –≤–Ї–ї—О—З–∞—П –•–Ю–С–Ы, –±—А–Њ–љ—Е–Є–∞–ї—М–љ–∞—П –∞—Б—В–Љ–∞, –±—А–Њ–љ—Е–Њ—Н–Ї—В–∞—В–Є—З–µ—Б–Ї–∞—П –±–Њ–ї–µ–Ј–љ—М), –Њ—Б—В—А—Л—Е –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е —Б—А–µ–і–љ–µ–≥–Њ —Г—Е–∞, –љ–Њ—Б–∞ –Є –µ–≥–Њ –њ—А–Є–і–∞—В–Њ—З–љ—Л—Е –њ–∞–Ј—Г—Е (—А–Є–љ–Є—В, –∞–і–µ–љ–Њ–Є–і–Є—В, —Б—А–µ–і–љ–Є–є –Њ—В–Є—В, —Б–Є–љ—Г—Б–Є—В, —В—Г–±–Њ—В–Є–Љ–њ–∞–љ–Є—В). –Ю–і–љ–Є–Љ –Є–Ј –њ–Њ–Ї–∞–Ј–∞–љ–Є–є –Ї –њ—А–Є–Љ–µ–љ–µ–љ–Є—О —П–≤–ї—П–µ—В—Б—П –Ї–Њ–Ї–ї—О—И —Г –і–µ—В–µ–є, —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–Є–є—Б—П –Ї–∞—И–ї–µ–Љ —Б –Ј–∞—В—А—Г–і–љ–µ–љ–Є—П–Љ–Є —Н–Ї—Б–њ–µ–Ї—В–Њ—А–∞—Ж–Є–Є.
–Ф–µ–є—Б—В–≤–Є–µ –Ы–°–Ъ –Њ–і–Є–љ–∞–Ї–Њ–≤–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ –≤–Њ –≤—Б–µ—Е –Њ–±–ї–∞—Б—В—П—Е –Ф–Я –Є —Б—А–µ–і–љ–µ–≥–Њ —Г—Е–∞, –Є–Љ–µ—О—Й–Є—Е —Б—Е–Њ–і–љ–Њ–µ —Б –Э–Ф–Я —Б—В—А–Њ–µ–љ–Є–µ —Н–њ–Є—В–µ–ї–Є—П (–љ–∞–ї–Є—З–Є–µ —А–µ—Б–љ–Є—В—З–∞—В—Л—Е –Є –±–Њ–Ї–∞–ї–Њ–≤–Є–і–љ—Л—Е –Ї–ї–µ—В–Њ–Ї).
–Р–±—Б–Њ—А–±—Ж–Є—П –њ—А–µ–њ–∞—А–∞—В–∞ –±—Л—Б—В—А–∞—П –Є –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –њ–Њ–ї–љ–∞—П, –±–Є–Њ–і–Њ—Б—В—Г–њ–љ–Њ—Б—В—М вАФ –љ–Є–Ј–Ї–∞—П [11].
–Я–Њ–Ї–∞–Ј–∞–љ–Є–µ –Ї –њ—А–Є–Љ–µ–љ–µ–љ–Є—О –Ы–°–Ъ –њ—А–Є –Љ—Г–Ї–Њ–≤–Є—Б—Ж–Є–і–Њ–Ј–µ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ –≤—Л–Ј—Л–≤–∞–µ–Љ—Л–Љ –Є–Љ —В–Њ—А–Љ–Њ–ґ–µ–љ–Є–µ–Љ –≤—Л—А–∞–±–Њ—В–Ї–Є –≤—П–Ј–Ї–Њ–є –Љ–Њ–Ї—А–Њ—В—Л. –Я—А–µ–њ–∞—А–∞—В –Љ–Њ–ґ–µ—В –њ—А–Є–Љ–µ–љ—П—В—М—Б—П —Г –±–Њ–ї—М–љ—Л—Е –љ–µ—В—П–ґ–µ–ї—Л–Љ –Љ—Г–Ї–Њ–≤–Є—Б—Ж–Є–і–Њ–Ј–Њ–Љ –≤ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е. –Я—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї—Г—А—Б–Њ–≤–Њ–є —В–µ—А–∞–њ–Є–Є –њ—А–Є —Н—В–Њ–Љ –љ–µ –і–Њ–ї–ґ–љ–∞ –њ—А–µ–≤—Л—И–∞—В—М 1 –Љ–µ—Б., –њ—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –њ–Њ–≤—В–Њ—А–љ—Л–µ –Ї—Г—А—Б—Л –ї–µ—З–µ–љ–Є—П –Љ–Њ–≥—Г—В –±—Л—В—М –њ—А–Њ–≤–µ–і–µ–љ—Л —Б 1вАУ2-–Љ–µ—Б—П—З–љ—Л–Љ–Є –Є–љ—В–µ—А–≤–∞–ї–∞–Љ–Є.
–Ч–∞ —Б—З–µ—В —Б–≤–Њ–µ–≥–Њ –∞–љ—В–Є–Њ–Ї—Б–Є–і–∞–љ—В–љ–Њ–≥–Њ, –Љ—Г–Ї–Њ—А–µ–≥—Г–ї–Є—А—Г—О—Й–µ–≥–Њ –Є –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П –Ї–∞—А–±–Њ—Ж–Є—Б—В–µ–Є–љ —П–≤–ї—П–µ—В—Б—П –њ—А–µ–њ–∞—А–∞—В–Њ–Љ –≤—Л–±–Њ—А–∞ –њ—А–Є –ї–µ—З–µ–љ–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –•–Ю–С–Ы [16]. –†–µ–Ј—Г–ї—М—В–∞—В—Л –Љ–љ–Њ–≥–Њ—Ж–µ–љ—В—А–Њ–≤–Њ–≥–Њ —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –і–≤–Њ–є–љ–Њ–≥–Њ —Б–ї–µ–њ–Њ–≥–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П PEACE –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–ї–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ –њ–Њ–≤—Л—И–µ–љ–Є–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —Б—В–∞–љ–і–∞—А—В–љ–Њ–є —В–µ—А–∞–њ–Є–Є –•–Ю–С–Ы –њ—А–Є –і–Њ–±–∞–≤–ї–µ–љ–Є–Є –Ї –љ–µ–є –Ї–∞—А–±–Њ—Ж–Є—Б—В–µ–Є–љ–∞. –І–∞—Б—В–Њ—В–∞ –Њ–±–Њ—Б—В—А–µ–љ–Є–є —Б–љ–Є–Ј–Є–ї–∞—Б—М –љ–∞ 24,5%, –њ—А–Є—З–µ–Љ —Н—В–Њ—В —Н—Д—Д–µ–Ї—В –љ–µ –Ј–∞–≤–Є—Б–µ–ї –Њ—В –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–≥–Њ –њ—А–Є–µ–Љ–∞ –Є–љ—В—А–∞–љ–∞–Ј–∞–ї—М–љ—Л—Е –≥–ї—О–Ї–Њ–Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–Њ–≤ [17]. –†–µ–Ј—Г–ї—М—В–∞—В—Л —Н—В–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–ї—Г—З–Є–ї–Є —Б–≤–Њ–µ –Њ—В—А–∞–ґ–µ–љ–Є–µ –≤ –њ–Њ—Б–ї–µ–і–љ–µ–є —А–µ–і–∞–Ї—Ж–Є–Є GOLD (Global Initiative for Chronic Obstructive Lung Disease), —Г—А–Њ–≤–µ–љ—М –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ–Њ—Б—В–Є –Т [16].
–†–µ–Ј—Г–ї—М—В–∞—В—Л –Ј–∞–Ї–Њ–љ—З–Є–≤—И–µ–≥–Њ—Б—П –≤ 2011 –≥. –Љ–љ–Њ–≥–Њ—Ж–µ–љ—В—А–Њ–≤–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–Ї–∞–Ј–∞–ї–Є –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї—Г—О –Ї–ї–Є–љ–Є—З–µ—Б–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –§–ї—Г–Є—Д–Њ—А—В–∞ –Ї–∞–Ї –Љ—Г–Ї–Њ–∞–Ї—В–Є–≤–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –Љ—Г–Ї–Њ–ї–Є—В–Є–Ї–Њ–Љ (–∞—Ж–µ—В–Є–ї—Ж–Є—Б—В–µ–Є–љ–Њ–Љ) —Г –і–µ—В–µ–є —Б –Њ—Б—В—А—Л–Љ–Є –Є –њ–Њ–≤—В–Њ—А–љ—Л–Љ–Є —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–Љ–Є –Є–љ—Д–µ–Ї—Ж–Є—П–Љ–Є –Э–Ф–Я, –∞ —В–∞–Ї–ґ–µ —Б –Њ–±–Њ—Б—В—А–µ–љ–Є–µ–Љ –±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–є –∞—Б—В–Љ—Л –ї–µ–≥–Ї–Њ–є –Є —Б—А–µ–і–љ–µ–є —Б—В–µ–њ–µ–љ–Є —В—П–ґ–µ—Б—В–Є –љ–∞ —Д–Њ–љ–µ –Ю–†–Т–Ш. –£ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –§–ї—Г–Є—Д–Њ—А—В (—А–Є—Б. 3), –±—Л—Б—В—А–µ–µ —Г–Љ–µ–љ—М—И–∞–ї–Є—Б—М –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –≤–ї–∞–ґ–љ–Њ–≥–Њ –Ї–∞—И–ї—П, –Њ–±—К–µ–Љ –Є –њ–µ—А–Є–Њ–і –њ—А–Њ–і—Г—Ж–Є—А–Њ–≤–∞–љ–Є—П –Љ–Њ–Ї—А–Њ—В—Л. –£–ґ–µ –љ–∞ 2-–µ —Б—Г—В–Ї–Є –ї–µ—З–µ–љ–Є—П –±—Л–ї–∞ –Њ—В–Љ–µ—З–µ–љ–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М, –∞ –Ї 4вАУ6-–Љ—Г –і–љ—О –ї–µ—З–µ–љ–Є—П —А–∞–Ј–љ–Є—Ж–∞ —Б—В–∞–ї–∞ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–є. –Т –Њ—В–ї–Є—З–Є–µ –Њ—В –±–Њ–ї—М–љ—Л—Е, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –∞—Ж–µ—В–Є–ї—Ж–Є—Б—В–µ–Є–љ, –њ–Њ—З—В–Є –≤ 2 —А–∞–Ј–∞ —Б–љ–Є–Ј–Є–ї–∞—Б—М –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М —Б—Г—Е–Є—Е (—Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ 3,87¬±0,92 –Є 1,75¬±0,24 –і–љ—П; —А=0,02) –Є –≤–ї–∞–ґ–љ—Л—Е —Е—А–Є–њ–Њ–≤ –≤ –ї–µ–≥–Ї–Є—Е (—Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ 3,6¬±0,85 –Є 1,57¬±0,24 –і–љ—П; —А=0,02). –≠—В–Њ –Љ–Њ–ґ–љ–Њ –Њ–±—К—П—Б–љ–Є—В—М –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ –Љ—Г–Ї–Њ—А–µ–≥—Г–ї—П—В–Њ—А–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ –Ы–°–Ъ –њ—А–Є —Н—В–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є.
![–†–Є—Б. 3. –Ф–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М —Б—Г—Е–Є—Е –Є –≤–ї–∞–ґ–љ—Л—Е —Е—А–Є–њ–Њ–≤ –≤ –ї–µ–≥–Ї–Є—Е –њ—А–Є –Ю–†–Т–Ш. –Ф–Њ—Б—В–Њ–≤–µ—А–љ–Њ—Б—В—М —А–∞–Ј–ї–Є—З–Є—П –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –Љ–µ–ґ–і—Г –≥—А—Г–њ–њ–∞–Љ–Є —А–∞—Б—Б—З–Є—В–∞–љ–∞ –њ–Њ –Ї—А–Є—В–µ—А–Є—О –Ь–∞–љ–љ–∞ вАФ –£–Є—В–љ–Є, p<0,05 [12] –†–Є—Б. 3. –Ф–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М —Б—Г—Е–Є—Е –Є –≤–ї–∞–ґ–љ—Л—Е —Е—А–Є–њ–Њ–≤ –≤ –ї–µ–≥–Ї–Є—Е –њ—А–Є –Ю–†–Т–Ш. –Ф–Њ—Б—В–Њ–≤–µ—А–љ–Њ—Б—В—М —А–∞–Ј–ї–Є—З–Є—П –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –Љ–µ–ґ–і—Г –≥—А—Г–њ–њ–∞–Љ–Є —А–∞—Б—Б—З–Є—В–∞–љ–∞ –њ–Њ –Ї—А–Є—В–µ—А–Є—О –Ь–∞–љ–љ–∞ вАФ –£–Є—В–љ–Є, p<0,05 [12]](/upload/medialibrary/48d/1-3.png)
–°–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –і–Њ–±–∞–≤–ї–µ–љ–Є–µ –ї–Є–Ј–Є–љ–∞ –Ї –Љ–Њ–ї–µ–Ї—Г–ї–µ –Ї–∞—А–±–Њ—Ж–Є—Б—В–µ–Є–љ–∞, —Б –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, –њ–Њ–≤—Л—Б–Є–ї–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–µ–њ–∞—А–∞—В–∞, –∞ —Б –і—А—Г–≥–Њ–є вАФ –љ–µ–є—В—А–∞–ї–Є–Ј–Њ–≤–∞–ї–Њ –Ї–Є—Б–ї—Г—О —А–µ–∞–Ї—Ж–Є—О –Ї–∞—А–±–Њ—Ж–Є—Б—В–µ–Є–љ–∞. –Ы–°–Ъ —П–≤–ї—П–µ—В—Б—П –љ–µ–є—В—А–∞–ї—М–љ—Л–Љ —Б–Њ–µ–і–Є–љ–µ–љ–Є–µ–Љ (—А–Э 6,8), —Е–Њ—А–Њ—И–Њ —А–∞—Б—В–≤–Њ—А–Є–Љ–∞ –≤ –≤–Њ–і–µ, –њ–Њ—Н—В–Њ–Љ—Г –љ–µ —А–∞–Ј–і—А–∞–ґ–∞–µ—В —Б–ї–Є–Ј–Є—Б—В—Г—О –Њ–±–Њ–ї–Њ—З–Ї—Г –ґ–µ–ї—Г–і–Ї–∞, —З—В–Њ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–ї—Г—З—И–∞–µ—В –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –њ—А–µ–њ–∞—А–∞—В–∞ –Є —Г–Љ–µ–љ—М—И–∞–µ—В —З–Є—Б–ї–Њ –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е —П–≤–ї–µ–љ–Є–є —Б–Њ —Б—В–Њ—А–Њ–љ—Л –ґ–µ–ї—Г–і–Њ—З–љ–Њ-–Ї–Є—И–µ—З–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞. –Ш–Љ–µ–љ–љ–Њ —Н—В–Є–Љ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–∞ —Е–Њ—А–Њ—И–∞—П –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –Ы–°–Ъ —Г –±–Њ–ї—М–љ—Л—Е –•–Ю–С–Ы –њ—А–Є –і–ї–Є—В–µ–ї—М–љ–Њ–Љ –њ—А–Є–µ–Љ–µ. –•–Њ—А–Њ—И–∞—П –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –њ–Њ–Ј–≤–Њ–ї—П–µ—В –љ–∞–Ј–љ–∞—З–∞—В—М —Б—Г—В–Њ—З–љ—Г—О –і–Њ–Ј—Г –њ—А–µ–њ–∞—А–∞—В–∞ –Ј–∞ –Њ–і–Є–љ –њ—А–Є–µ–Љ. –Ґ–∞–Ї–Њ–є —А–µ–ґ–Є–Љ –і–Њ–Ј–Є—А–Њ–≤–∞–љ–Є—П –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Ы–°–Ъ –≤ —В–µ—З–µ–љ–Є–µ 8 –і–љ–µ–є –њ–Њ—Б–ї–µ –Њ–Ї–Њ–љ—З–∞–љ–Є—П –µ–≥–Њ –њ—А–Є–µ–Љ–∞ (–≤—Л—А–∞–ґ–µ–љ–љ–Њ–µ –њ–Њ—Б–ї–µ–і–µ–є—Б—В–≤–Є–µ). –Ъ—А–∞–є–љ–µ —А–µ–і–Ї–Њ –≤–Њ–Ј–Љ–Њ–ґ–љ—Л –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л–µ —П–≤–ї–µ–љ–Є—П: –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–µ —А–µ–∞–Ї—Ж–Є–Є –≤ –≤–Є–і–µ –Ї–Њ–ґ–љ–Њ–є —Б—Л–њ–Є –Є –Њ—В–µ–Ї–∞ –Ъ–≤–Є–љ–Ї–µ, –≥–Њ–ї–Њ–≤–љ—Л–µ –±–Њ–ї–Є, –і–Є—Б–њ–µ–њ—В–Є—З–µ—Б–Ї–Є–µ —П–≤–ї–µ–љ–Є—П, –±–Њ–ї–Є –≤ —Н–њ–Є–≥–∞—Б—В—А–Є–Є.
–Я—А–µ–њ–∞—А–∞—В –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ –њ—А–Є –њ–Њ–≤—Л—И–µ–љ–љ–Њ–є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є. –° –Њ—Б—В–Њ—А–Њ–ґ–љ–Њ—Б—В—М—О –і–Њ–ї–ґ–µ–љ –љ–∞–Ј–љ–∞—З–∞—В—М—Б—П –њ—А–Є —Б–Ї–ї–Њ–љ–љ–Њ—Б—В–Є –Ї –Ј–∞–њ–Њ—А–∞–Љ. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М –љ–∞–ї–Є—З–Є–µ —Б–∞—Е–∞—А–Њ–Ј—Л –≤ —Б–Є—А–Њ–њ–∞—Е –њ—А–Є –ї–µ—З–µ–љ–Є–Є –±–Њ–ї—М–љ—Л—Е, —Б—В—А–∞–і–∞—О—Й–Є—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ.
–§–ї—Г–Є—Д–Њ—А—В –Љ–Њ–ґ–µ—В –њ—А–Є–Љ–µ–љ—П—В—М—Б—П —Г –і–µ—В–µ–є –љ–∞—З–Є–љ–∞—П —Б 5-–ї–µ—В–љ–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞, –і–ї—П –љ–Є—Е —А–∞–Ј—А–∞–±–Њ—В–∞–љ—Л —Б–њ–µ—Ж–Є–∞–ї—М–љ—Л–µ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ —Д–Њ—А–Љ—Л вАФ —Б–Є—А–Њ–њ—Л.
–Ф–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—П –Ј–∞–≤–Є—Б–Є—В –Њ—В —Е–∞—А–∞–Ї—В–µ—А–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П: 4вАУ6 –і–љ–µ–є –њ—А–Є –Њ—Б—В—А–Њ–Љ –њ—А–Њ—Ж–µ—Б—Б–µ, 10вАУ30 –і–љ–µ–є –њ—А–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–Љ –њ—А–Њ—Ж–µ—Б—Б–µ. –Ю–і–љ–Њ–Ї—А–∞—В–љ—Л–є –њ—А–Є–µ–Љ —Б—Г—В–Њ—З–љ–Њ–є –і–Њ–Ј—Л –љ–∞–Ј–љ–∞—З–∞–µ—В—Б—П –њ–Њ —Б—Е–µ–Љ–µ: 4 –і–љ—П –њ—А–Є–µ–Љ–∞, –Ј–∞—В–µ–Љ –њ–µ—А–µ—А—Л–≤ 8 –і–љ–µ–є (–њ–Њ—Б–ї–µ–і–µ–є—Б—В–≤–Є–µ).
–Ы–°–Ъ –њ–Њ–≤—Л—И–∞–µ—В —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—П –њ—А–Њ–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—О –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤ –≤ –±—А–Њ–љ—Е–Є–∞–ї—М–љ—Л–є —Б–µ–Ї—А–µ—В –Є —Б–ї–Є–Ј–Є—Б—В—Г—О –Њ–±–Њ–ї–Њ—З–Ї—Г, –њ–Њ—В–µ–љ—Ж–Є—А—Г–µ—В –±—А–Њ–љ—Е–Њ–ї–Є—В–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В —В–µ–Њ—Д–Є–ї–ї–Є–љ–Њ–≤, –Њ–±–ї–∞–і–∞–µ—В —Б–Є–љ–µ—А–≥–Є–Ј–Љ–Њ–Љ –њ—А–Є –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є —Б –≥–ї—О–Ї–Њ–Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–∞–Љ–Є. –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –Ь-—Е–Њ–ї–Є–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А—Л –Є –њ—А–Њ—В–Є–≤–Њ–Ї–∞—И–ї–µ–≤—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –Њ—Б–ї–∞–±–ї—П—О—В –µ–≥–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Љ–љ–Њ–≥–Њ–ї–µ—В–љ–Є–Љ –Њ–њ—Л—В–Њ–Љ –ї–µ—З–µ–љ–Є—П –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –Т–Ф–Я, –Э–Ф–Я, –Њ–Ї–Њ–ї–Њ–љ–Њ—Б–Њ–≤—Л—Е –њ–∞–Ј—Г—Е –Є —Б—А–µ–і–љ–µ–≥–Њ —Г—Е–∞ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–∞ —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ—Б—В—М –≤–Ї–ї—О—З–µ–љ–Є—П –≤ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ—Г—О —В–µ—А–∞–њ–Є—О –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –≤–Њ–Ј–і–µ–є—Б—В–≤—Г—О—Й–Є—Е –љ–∞ —А–µ–Њ–ї–Њ–≥–Є—О —Б–ї–Є–Ј–Є, –Є –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М –Ы–°–Ъ. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П —Н—В–Є –њ—А–µ–њ–∞—А–∞—В—Л –≤–љ–µ—Б–µ–љ—Л –≤ —А–Њ—Б—Б–Є–є—Б–Ї–Є–є —Б—В–∞–љ–і–∞—А—В –ї–µ—З–µ–љ–Є—П –Њ—Б—В—А—Л—Е –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е —Б–Є–љ—Г—Б–Є—В–Њ–≤, –њ–љ–µ–≤–Љ–Њ–љ–Є–Є, –±—А–Њ–љ—Е–Њ—Н–Ї—В–∞—В–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ–Є, –•–Ю–С–Ы –Є –≤ –Љ–µ–ґ–і—Г–љ–∞—А–Њ–і–љ—Л–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є. –†–∞–љ–љ–µ–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –Љ—Г–Ї–Њ—А–µ–≥—Г–ї—П—В–Њ—А–∞ –ї–Є–Ј–Є–љ–Њ–≤–Њ–є —Б–Њ–ї–Є –Ї–∞—А–±–Њ—Ж–Є—Б—В–µ–Є–љ–∞ вАФ –§–ї—Г–Є—Д–Њ—А—В–∞ вАФ –≤–Њ—Б—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–µ—В –Ь–¶–Ъ –Є —В–µ–Љ —Б–∞–Љ—Л–Љ –Њ–Ї–∞–Ј—Л–≤–∞–µ—В –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–µ –і–µ–є—Б—В–≤–Є–µ –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є.











