–Т–≤–µ–і–µ–љ–Є–µ
–°–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В (–°–Ф) —П–≤–ї—П–µ—В—Б—П –Њ–і–љ–Є–Љ –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –≤—Б—В—А–µ—З–∞—О—Й–Є—Е—Б—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є —Н–љ–і–Њ–Ї—А–Є–љ–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –≤ –Љ–Є—А–µ. –Я—А–Є —Н—В–Њ–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –±–Њ–ї—М–љ—Л—Е –і–Є–∞–±–µ—В–Њ–Љ –њ—А–Њ–≥—А–µ—Б—Б–Є–≤–љ–Њ —А–∞—Б—В–µ—В, –≤ —В. —З. –Є –Ј–∞ —Б—З–µ—В —Г–≤–µ–ї–Є—З–µ–љ–Є—П –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є –ґ–Є–Ј–љ–Є. –Ґ–∞–Ї, –≤ 1975 –≥. –°–Ф –Ј–∞–љ–Є–Љ–∞–ї 17-–µ –Љ–µ—Б—В–Њ —Б—А–µ–і–Є –њ—А–Є—З–Є–љ –ї–µ—В–∞–ї—М–љ–Њ–≥–Њ –Є—Б—Е–Њ–і–∞, –≤ –Ї–Њ–љ—Ж–µ 1980-—Е –≥–≥. –°–Ф –љ–µ –≤—Е–Њ–і–Є–ї –≤ —Б–њ–Є—Б–Њ–Ї –њ–µ—А–≤—Л—Е 20 –њ—А–Є—З–Є–љ —Б–Љ–µ—А—В–љ–Њ—Б—В–Є. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –°–Ф –Ј–∞–љ–Є–Љ–∞–µ—В –≤ —Н—В–Њ–Љ —Б–њ–Є—Б–Ї–µ 3-—О –њ–Њ–Ј–Є—Ж–Є—О –њ–Њ—Б–ї–µ –Њ–љ–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –Є –њ–∞—В–Њ–ї–Њ–≥–Є–Є —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В–Њ–є —Б–Є—Б—В–µ–Љ—Л.–Т 1990 –≥. –≤ –Љ–Є—А–µ, –њ–Њ —Б—В–∞—В–Є—Б—В–Є–Ї–µ, –љ–∞—Б—З–Є—В—Л–≤–∞–ї–Њ—Б—М 80 –Љ–ї–љ —З–µ–ї–Њ–≤–µ–Ї, —Б—В—А–∞–і–∞—О—Й–Є—Е –°–Ф. –Т 2000 –≥. —Н—В–∞ —Ж–Є—Д—А–∞ —Г–і–≤–Њ–Є–ї–∞—Б—М вАУ –і–Њ 160 –Љ–ї–љ —З–µ–ї–Њ–≤–µ–Ї, –±–Њ–ї—М–љ—Л—Е –°–Ф. –Я–Њ –њ—А–Њ–≥–љ–Њ–Ј–∞–Љ –Т—Б–µ–Љ–Є—А–љ–Њ–є –Њ—А–≥–∞–љ–Є–Ј–∞—Ж–Є–Є –Ј–і—А–∞–≤–Њ–Њ—Е—А–∞–љ–µ–љ–Є—П (–Т–Ю–Ч), –≤ 2000 –≥. —А–Њ—Б—В –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є –°–Ф –і–Њ 300 –Љ–ї–љ —З–µ–ї–Њ–≤–µ–Ї –Њ–ґ–Є–і–∞–ї—Б—П —В–Њ–ї—М–Ї–Њ –Ї 2025 –≥. –Ю–і–љ–∞–Ї–Њ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –Ј–∞–±–Њ–ї–µ–≤—И–Є—Е –°–Ф –њ–Њ –≥–Њ–і–∞–Љ —А–∞—Б–њ—А–µ–і–µ–ї–Є–ї–Њ—Б—М —Б–ї–µ–і—Г—О—Й–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ: –≤ 2003 –≥. вАУ 194 –Љ–ї–љ –љ–Њ–≤—Л—Е —Б–ї—Г—З–∞–µ–≤ –°–Ф, –≤ 2010 –≥. вАУ 285 –Љ–ї–љ, –≤ 2011 –≥. вАУ 366 –Љ–ї–љ. 50% –Њ—В –≤—Б–µ—Е —Б—В—А–∞–і–∞—О—Й–Є—Е –°–Ф вАФ —Н—В–Њ –ґ–Є—В–µ–ї–Є –Ъ–Є—В–∞—П, –Ш–љ–і–Є–Є, –°–®–Р, –†–Њ—Б—Б–Є–Є –Є –У–µ—А–Љ–∞–љ–Є–Є. –Я–Њ –і–∞–љ–љ—Л–Љ –Т–Ю–Ч, –≤ –†–Њ—Б—Б–Є–Є –љ–∞ –љ–∞—З–∞–ї–Њ 2000 –≥. 8 –Љ–ї–љ —З–µ–ї–Њ–≤–µ–Ї —Б—В—А–∞–і–∞–ї–Є –°–Ф (–њ–Њ —Б—В–∞—В–Є—Б—В–Є–Ї–µ вАУ –≤—Б–µ–≥–Њ 2 –Љ–ї–љ). –Ъ 2025 –≥., –њ–Њ –њ—А–Њ–≥–љ–Њ–Ј–∞–Љ –Т–Ю–Ч, —В–∞–Ї–Є—Е –±–Њ–ї—М–љ—Л—Е –±—Г–і–µ—В 13,2 –Љ–ї–љ —З–µ–ї–Њ–≤–µ–Ї, —З—В–Њ —Б–Њ—Б—В–∞–≤–ї—П–µ—В 11,5% –Њ—В –≤–Ј—А–Њ—Б–ї–Њ–≥–Њ —А–∞–±–Њ—В–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ–≥–Њ –љ–∞—Б–µ–ї–µ–љ–Є—П. 90% –Є–Ј –љ–Є—Е —Б—В—А–∞–і–∞—О—В –Њ–ґ–Є—А–µ–љ–Є–µ–Љ.
–Ґ–∞–Ї–ґ–µ –µ—Б—В—М —Б–≤–Њ–Є –љ—О–∞–љ—Б—Л —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –°–Ф –≤ —А–∞–Ј–љ—Л—Е –≤–Њ–Ј—А–∞—Б—В–љ—Л—Е –Ї–∞—В–µ–≥–Њ—А–Є—П—Е: –њ–∞—Ж–Є–µ–љ—В—Л —Б—В–∞—А—И–µ 75 –ї–µ—В вАУ 15%, 60вАУ74 –ї–µ—В вАУ 17,3%, 40вАУ59 –ї–µ—В вАУ 7,9%, 20вАУ39 –ї–µ—В вАУ 2,1%. –Я–Њ –і–∞–љ–љ—Л–Љ –Т–Ю–Ч, –Ї–∞–ґ–і—Л–µ 7 —Б–µ–Ї—Г–љ–і –і–Є–∞–≥–љ–Њ—Б—В–Є—А—Г—О—В 2 –љ–Њ–≤—Л—Е —Б–ї—Г—З–∞—П –°–Ф, –Є 1 —З–µ–ї–Њ–≤–µ–Ї —Г–Љ–Є—А–∞–µ—В –Њ—В —В–Њ–≥–Њ –Є–ї–Є –Є–љ–Њ–≥–Њ –µ–≥–Њ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П. –Я–Њ –њ—А–Њ–≥–љ–Њ–Ј–∞–Љ —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В–Њ–≤, –≤ —Б–ї–µ–і—Г—О—Й–Є–µ 10 –ї–µ—В –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ —Б–Љ–µ—А—В–љ—Л—Е —Б–ї—Г—З–∞–µ–≤ –Њ—В –°–Ф —Г–≤–µ–ї–Є—З–Є—В—Б—П –±–Њ–ї—М—И–µ —З–µ–Љ –љ–∞ –њ–Њ–ї–Њ–≤–Є–љ—Г, –∞ –Ї 2030 –≥. –≤–Њ –≤—Б–µ–Љ –Љ–Є—А–µ –°–Ф —Б—В–∞–љ–µ—В –Њ—Б–љ–Њ–≤–љ–Њ–є –њ—А–Є—З–Є–љ–Њ–є —Б–Љ–µ—А—В–Є. –Т —Б–≤—П–Ј–Є —Б —Н—В–Є–Љ 20 –і–µ–Ї–∞–±—А—П 2006 –≥. –љ–∞ –У–µ–љ–µ—А–∞–ї—М–љ–Њ–є –∞—Б—Б–∞–Љ–±–ї–µ–µ –Ю—А–≥–∞–љ–Є–Ј–∞—Ж–Є–Є –Ю–±—К–µ–і–Є–љ–µ–љ–љ—Л—Е –Э–∞—Ж–Є–є –њ—А–Є–љ—П—В–∞ —А–µ–Ј–Њ–ї—О—Ж–Є—П –Њ –њ—А–Є–Ј–љ–∞–љ–Є–Є –°–Ф –љ–µ–Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–є —Н–њ–Є–і–µ–Љ–Є–µ–є XXI –≤.
–Ъ–∞–Ї –Є–Ј–≤–µ—Б—В–љ–Њ, –°–Ф —Б—В—А–∞—И–µ–љ –љ–µ —Б—В–Њ–ї—М–Ї–Њ —Б–≤–Њ–Є–Љ–Є —Б—Г–±—К–µ–Ї—В–Є–≤–љ—Л–Љ–Є –њ—А–Њ—П–≤–ї–µ–љ–Є—П–Љ–Є (–Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Є –і–µ–Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є–Є, –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М, —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞: —Б—Г—Е–Њ—Б—В—М —Б–ї–Є–Ј–Є—Б—В—Л—Е, –Ї–Њ–ґ–љ—Л–є –Ј—Г–і, –њ–Њ–ї–Є–і–Є–њ—Б–Є—П, –њ–Њ–ї–Є—Г—А–Є—П –Є —В. –і.), —Б–Ї–Њ–ї—М–Ї–Њ —А–∞–Ј–≤–Є—В–Є–µ–Љ, –Є–љ–Њ–≥–і–∞ —Б—В—А–µ–Љ–Є—В–µ–ї—М–љ—Л–Љ, –Љ–Є–Ї—А–Њ- –Є –Љ–∞–Ї—А–Њ—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є.
–Ъ —Б–Њ–ґ–∞–ї–µ–љ–Є—О, –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –њ—А–Њ—В–µ–Ї–∞–љ–Є—П –°–Ф —В–∞–Ї–Њ–≤—Л, —З—В–Њ –±–Њ–ї–µ–Ј–љ—М —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –Є—Б–њ–Њ–і–≤–Њ–ї—М, –±–µ–Ј —П—А–Ї–Є—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є. –І–∞—Б—В–Њ –њ–∞—Ж–Є–µ–љ—В—Л –Њ–±—А–∞—Й–∞—О—В—Б—П –Ї —Г–Ј–Ї–Є–Љ —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В–∞–Љ ¬Ђ–љ–µ—Н–љ–і–Њ–Ї—А–Є–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ¬ї –њ—А–Њ—Д–Є–ї—П —Б —А–∞–Ј–ї–Є—З–љ—Л–Љ–Є –ґ–∞–ї–Њ–±–∞–Љ–Є, —П–≤–ї—П—О—Й–Є–Љ–Є—Б—П –њ—А–Њ—П–≤–ї–µ–љ–Є–µ–Љ —Г–ґ–µ –Љ–Є–Ї—А–Њ- –Є –Љ–∞–Ї—А–Њ—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є. –Ъ —Н—В–Њ–Љ—Г —Б—В–Њ–Є—В –і–Њ–±–∞–≤–Є—В—М, —З—В–Њ 75% –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —Б—В—А–∞–і–∞—О—Й–Є—Е –°–Ф 2-–≥–Њ —В–Є–њ–∞, –Є–Љ–µ—О—В –њ–Њ–≤—Л—И–µ–љ–љ—Л–µ —Ж–Є—Д—А—Л –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П. –°–Њ—З–µ—В–∞–љ–Є–µ –°–Ф –Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–µ–љ–Ј–Є–Є (–Р–У) —П–≤–ї—П–µ—В—Б—П –Ї—А–∞–є–љ–µ –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–Љ –Є —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П —Б–ї–µ–і—Г—О—Й–Є–Љ:
вАУ —А–Є—Б–Ї –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞ (–Ш–Ь) –≤–Њ–Ј—А–∞—Б—В–∞–µ—В –≤ 5 —А–∞–Ј;
вАУ —Б–Љ–µ—А—В–љ–Њ—Б—В—М –њ–Њ—Б–ї–µ –њ–µ—А–µ–љ–µ—Б–µ–љ–љ–Њ–≥–Њ –Ш–Ь —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П –≤ 6 —А–∞–Ј;
вАУ —А–Є—Б–Ї –Њ—Б—В—А–Њ–≥–Њ –љ–∞—А—Г—И–µ–љ–Є—П –Љ–Њ–Ј–≥–Њ–≤–Њ–≥–Њ –Ї—А–Њ–≤–Њ–Њ–±—А–∞—Й–µ–љ–Є—П —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П –≤ 8 —А–∞–Ј.
–Ъ–∞–Ї –Њ—В—Б—Г—В—Б—В–≤–Є–µ –Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є–Є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞, —В–∞–Ї –Є –Р–У –≤–ї–µ–Ї—Г—В –Ј–∞ —Б–Њ–±–Њ–є —А–∞–Ј–≤–Є—В–Є–µ —В–∞–Ї–Є—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є, –Ї–∞–Ї –Љ–Є–Ї—А–Њ–∞–љ–≥–Є–Њ–њ–∞—В–Є—П, –≤ —В. —З. –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–∞—П —А–µ—В–Є–љ–Њ–њ–∞—В–Є—П. –£ 95% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –°–Ф —З–µ—А–µ–Ј 15 –ї–µ—В –Њ—В –і–µ–±—О—В–∞ (–∞ –љ–µ –Њ—В –Љ–Њ–Љ–µ–љ—В–∞ —Г—Б—В–∞–љ–Њ–≤–Ї–Є –Њ—Д–Є—Ж–Є–∞–ї—М–љ–Њ–≥–Њ –і–Є–∞–≥–љ–Њ–Ј–∞ –°–Ф) –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –њ–Њ—А–∞–ґ–µ–љ–Є–µ –≥–ї–∞–Ј. –°–Ф —П–≤–ї—П–µ—В—Б—П –≤–µ–і—Г—Й–µ–є –њ—А–Є—З–Є–љ–Њ–є —Б–ї–µ–њ–Њ—В—Л —Г –ї–Є—Ж 24вАУ70 –ї–µ—В [1], –≤ 40вАУ45% —Б–ї—Г—З–∞–µ–≤ вАУ –њ—А–Є—З–Є–љ–Њ–є –≤—Б–µ—Е –љ–µ—В—А–∞–≤–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –∞–Љ–њ—Г—В–∞—Ж–Є–є –љ–Є–ґ–љ–Є—Е –Ї–Њ–љ–µ—З–љ–Њ—Б—В–µ–є. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –њ—А–Њ–Є—Б—Е–Њ–і—П—В –љ–∞—А—Г—И–µ–љ–Є—П —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П –њ–ї–Њ–і–∞ –≤ 27% —Б–ї—Г—З–∞–µ–≤ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є —Г –ґ–µ–љ—Й–Є–љ, —Б—В—А–∞–і–∞—О—Й–Є—Е –°–Ф 1-–≥–Њ —В–Є–њ–∞.
–Ъ–∞–Ї —Г–ґ–µ –±—Л–ї–Њ —Б–Ї–∞–Ј–∞–љ–Њ –≤—Л—И–µ, –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –°–Ф (–≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ, —А–∞–Ј—Г–Љ–µ–µ—В—Б—П, 2-–≥–Њ —В–Є–њ–∞) –і–Є–∞–≥–љ–Њ—Б—В–Є—А—Г–µ—В—Б—П –љ–∞ —Б—В–∞–і–Є–Є —А–∞–Ј–≤–Є—В–Є—П –њ–Њ–Ј–і–љ–Є—Е —Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є. –Ґ–∞–Ї, –њ—А–Є–Љ–µ—А–љ–Њ —Г 1/3 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –љ–∞ –Љ–Њ–Љ–µ–љ—В –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–Є –і–Є–∞–≥–љ–Њ–Ј–∞ –°–Ф –Є–Љ–µ—О—В—Б—П –Љ–Є–Ї—А–Њ—Б–Њ—Б—Г–і–Є—Б—В—Л–µ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П –≤ –≤–Є–і–µ –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є. –Х—Й–µ 1/3 –Њ—В —Н—В–Њ–≥–Њ —З–Є—Б–ї–∞ –Є–Љ–µ—О—В —Г–≥—А–Њ–Ј—Г –њ–Њ—В–µ—А–Є –Ј—А–µ–љ–Є—П –≤ —Б–≤—П–Ј–Є —Б –љ–∞–ї–Є—З–Є–µ–Љ –Љ–∞–Ї—Г–ї—П—А–љ–Њ–≥–Њ –Њ—В–µ–Ї–∞ –Є–ї–Є –њ—А–Њ–ї–Є—Д–µ—А–∞—В–Є–≤–љ–Њ–є, —В. –µ. –љ–µ–Њ–±—А–∞—В–Є–Љ–Њ–є, —Б—В–∞–і–Є–Є –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є. –Ґ–∞–Ї –Ї–∞–Ї –Ј—А–µ–љ–Є–µ —П–≤–ї—П–µ—В—Б—П –Њ–і–љ–Є–Љ –Є–Ј –≤–∞–ґ–љ–µ–є—И–Є—Е —З—Г–≤—Б—В–≤ —З–µ–ї–Њ–≤–µ–Ї–∞ –і–ї—П –∞–і–∞–њ—В–∞—Ж–Є–Є –≤ –Њ–Ї—А—Г–ґ–∞—О—Й–µ–Љ –Љ–Є—А–µ, —Г—В—А–∞—В–∞ —Н—В–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –њ—А–Є–≤–Њ–і–Є—В –Ї –≥–ї—Г–±–Њ–Ї–Њ–є –Є–љ–≤–∞–ї–Є–і–Є–Ј–∞—Ж–Є–Є, —Б–љ–Є–ґ–µ–љ–Є—О –Ї–∞—З–µ—Б—В–≤–∞ –ґ–Є–Ј–љ–Є. –Ґ–∞–Ї–ґ–µ —Н—В–Њ –њ—А–Є–≤–Њ–і–Є—В –Ї —Г—Е—Г–і—И–µ–љ–Є—О –Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є–Є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞, —В. –Ї. –њ–∞—Ж–Є–µ–љ—В—Г —Б–Њ —Б–љ–Є–ґ–µ–љ–љ—Л–Љ –Ј—А–µ–љ–Є–µ–Љ —Б–ї–Њ–ґ–љ–µ–µ –Ї–Њ–љ—В—А–Њ–ї–Є—А–Њ–≤–∞—В—М —Б–≤–Њ–µ –Њ—Б–љ–Њ–≤–љ–Њ–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ. –Ъ–∞–Ї —Б–ї–µ–і—Б—В–≤–Є–µ, –Њ—В—Б—Г—В—Б—В–≤–Є–µ –Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є–Є –њ—А–Є–≤–Њ–і–Є—В –Ї —Г—Е—Г–і—И–µ–љ–Є—О —В–µ—З–µ–љ–Є—П –Љ–Є–Ї—А–Њ—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –°–Ф.
–Ю–±—А–∞—В–Є–Љ—Б—П –Ї —Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Њ–є —Б—В–Њ—А–Њ–љ–µ –њ—А–Њ–±–ї–µ–Љ—Л –°–Ф. –Ы–µ—З–µ–љ–Є–µ –°–Ф 2-–≥–Њ —В–Є–њ–∞, –≤–њ–µ—А–≤—Л–µ –≤—Л—П–≤–ї–µ–љ–љ–Њ–≥–Њ, –±–µ–Ј –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є, –≤ 2014 –≥. —Б–Њ—Б—В–∞–≤–ї—П–ї–Њ 58 —В—Л—Б. —А—Г–±. –≤ –≥–Њ–і, —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –љ–∞ —Д–Њ–љ–µ –°–Ф вАУ 158 —В—Л—Б. —А—Г–±., –∞ –°–Ф —Г–ґ–µ —Б –Љ–љ–Њ–ґ–µ—Б—В–≤–µ–љ–љ—Л–Љ–Є —В—П–ґ–µ–ї—Л–Љ–Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П–Љ–Є вАУ 462 —В—Л—Б. —А—Г–±. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –і–Њ 25% –±—О–і–ґ–µ—В–∞ –Ј–і—А–∞–≤–Њ–Њ—Е—А–∞–љ–µ–љ–Є—П —В—А–∞—В–Є—В—Б—П –љ–∞ –ї–µ—З–µ–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –°–Ф, –њ—А–Є—З–µ–Љ 90% —Н—В–Њ–є —Б—Г–Љ–Љ—Л –Є–і–µ—В –љ–∞ –ї–µ—З–µ–љ–Є–µ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –°–Ф [2]. –Т—Б—В–∞–µ—В –Ј–∞–Ї–Њ–љ–Њ–Љ–µ—А–љ—Л–є –≤–Њ–њ—А–Њ—Б –Њ –Љ–µ—А–∞—Е —Б —Ж–µ–ї—М—О —А–∞–љ–љ–µ–≥–Њ –≤—Л—П–≤–ї–µ–љ–Є—П –Є –њ—А–µ–і—Г–њ—А–µ–ґ–і–µ–љ–Є—П —Б–Њ—Б—Г–і–Є—Б—В—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –°–Ф, –µ–≥–Њ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є.
–†–∞—Б—Б–Љ–Њ—В—А–Є–Љ –њ–∞—В–Њ–≥–µ–љ–µ–Ј —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є –Ї–∞–Ї –Њ–і–љ–Њ–≥–Њ –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –≤—Б—В—А–µ—З–∞—О—Й–Є—Е—Б—П –Є –Ї—А–∞–є–љ–µ –Є–љ–≤–∞–ї–Є–і–Є–Ј–Є—А—Г—О—Й–Є—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –°–Ф.
–Ф–Є–∞–±–µ—В–Є—З–µ—Б–Ї–∞—П —А–µ—В–Є–љ–Њ–њ–∞—В–Є—П
–Ф–Є–∞–±–µ—В–Є—З–µ—Б–Ї–∞—П —А–µ—В–Є–љ–Њ–њ–∞—В–Є—П –Є–Љ–µ–µ—В—Б—П —Г 85% –±–Њ–ї—М–љ—Л—Е —Б –°–Ф 1-–≥–Њ —В–Є–њ–∞ —Б 20-–ї–µ—В–љ–Є–Љ —Б—В–∞–ґ–µ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –≤ —Б—А–µ–і–љ–µ–Љ –Њ–љ–∞ –і–Є–∞–≥–љ–Њ—Б—В–Є—А—Г–µ—В—Б—П —Г 40% –≤—Б–µ—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –°–Ф 1-–≥–Њ —В–Є–њ–∞, –Є–Ј –љ–Є—Е —Г 2вАУ4% —А–∞–Ј–Њ–≤—М–µ—В—Б—П —Б–ї–µ–њ–Њ—В–∞.20% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –°–Ф 2-–≥–Њ —В–Є–њ–∞ –љ–∞ –Љ–Њ–Љ–µ–љ—В –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–Є –і–Є–∞–≥–љ–Њ–Ј–∞ —Г–ґ–µ –Є–Љ–µ—О—В —П–≤–ї–µ–љ–Є—П —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є —В–Њ–є –Є–ї–Є –Є–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є. –Т —Б–≤—П–Ј–Є —Б —В–µ–Љ, —З—В–Њ —А–∞–Ј–≤–Є—В–Є–µ —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є —Б–≤—П–Ј–∞–љ–Њ —Б –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М—О —В–µ—З–µ–љ–Є—П –Њ—Б–љ–Њ–≤–љ–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –Ї–∞—З–µ—Б—В–≤–Њ–Љ –Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є–Є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ –Є –Р–У, —А–µ—В–Є–љ–Њ–њ–∞—В–Є—П —З–∞—Б—В–Њ —Б–Њ—З–µ—В–∞–µ—В—Б—П —Б –љ–µ—Д—А–Њ–њ–∞—В–Є–µ–є [3].
–°—Г—Й–µ—Б—В–≤—Г–µ—В 3 –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Б—В–∞–і–Є–Є –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є, –Є–Ј –Ї–Њ—В–Њ—А—Л—Е –Њ–±—А–∞—В–Є–Љ–Њ–є —Б—З–Є—В–∞–µ—В—Б—П —В–Њ–ї—М–Ї–Њ 1-—П, –љ–µ–њ—А–Њ–ї–Є—Д–µ—А–∞—В–Є–≤–љ–∞—П, 2-—П –Є 3-—П —Б—В–∞–і–Є–Є (–њ—А–µ–њ—А–Њ–ї–Є—Д–µ—А–∞—В–Є–≤–љ–∞—П –Є –њ—А–Њ–ї–Є—Д–µ—А–∞—В–Є–≤–љ–∞—П —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ) —Г–ґ–µ —П–≤–ї—П—О—В—Б—П –љ–µ–Њ–±—А–∞—В–Є–Љ—Л–Љ–Є.
–†–∞–љ–љ–Є–µ —Б—В–∞–і–Є–Є –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є –њ—А–Њ—В–µ–Ї–∞—О—В –±–µ—Б—Б–Є–Љ–њ—В–Њ–Љ–љ–Њ, —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ, —Г –њ–∞—Ж–Є–µ–љ—В–∞ –љ–µ—В –ґ–∞–ї–Њ–± –Є –њ–Њ–≤–Њ–і–∞ –Њ–±—А–∞—В–Є—В—М—Б—П –Ї –≤—А–∞—З—Г. –Ґ–µ–Љ –±–Њ–ї–µ–µ —З—В–Њ –≤ –њ–Њ–і–∞–≤–ї—П—О—Й–µ–Љ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –Њ—Б–љ–Њ–≤–љ–Њ–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ вАУ –°–Ф –≤ —Н—В–Њ—В –Љ–Њ–Љ–µ–љ—В –µ—Й–µ –љ–µ –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ–Њ, —В. –µ. –Њ–і–Є–љ –Є–Ј —А–µ—И–∞—О—Й–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є —Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є вАУ —Г—А–Њ–≤–µ–љ—М –≥–ї–Є–Ї–µ–Љ–Є–Є –≤ –њ—А–µ–і–µ–ї–∞—Е —Ж–µ–ї–µ–≤—Л—Е –Ј–љ–∞—З–µ–љ–Є–є вАУ –Њ—Б—В–∞–µ—В—Б—П –Ј–∞ –њ—А–µ–і–µ–ї–∞–Љ–Є –ґ–µ–ї–∞–µ–Љ—Л—Е –њ–∞—А–∞–Љ–µ—В—А–Њ–≤.
–Ъ–∞–Ї –њ–Њ–Ї–∞–Ј–∞–ї —А—П–і –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –њ—А–Њ–≤–µ–і–µ–љ–љ—Л—Е –Ј–∞ –њ–Њ—Б–ї–µ–і–љ–Є–µ –і–µ—Б—П—В–Є–ї–µ—В–Є—П, –љ–∞–Є–±–Њ–ї–µ–µ –Ј–љ–∞—З–Є–Љ—Л–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –Є –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є —П–≤–ї—П—О—В—Б—П –љ–µ —В–Њ–ї—М–Ї–Њ —Г—А–Њ–≤–µ–љ—М –≥–ї–Є–Ї–µ–Љ–Є–Є –Є —Б—В–µ–њ–µ–љ—М –Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є–Є –Р–У, –љ–Њ –Є —В–Є–њ –°–Ф –Є —Б—В–∞–ґ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Ф–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–Љ–Є –Ї—А–Є—В–µ—А–Є—П–Љ–Є, —П–≤–ї—П—О—Й–Є–Љ–Є—Б—П —Д–∞–Ї—В–Њ—А–∞–Љ–Є —А–Є—Б–Ї–∞ –і–ї—П –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є, —П–≤–ї—П—О—В—Б—П –Љ–Є–Ї—А–Њ–∞–ї—М–±—Г–Љ–Є–љ—Г—А–Є—П (–Ї–∞–Ї –њ—А–Њ—П–≤–ї–µ–љ–Є–µ –Љ–Є–Ї—А–Њ–∞–љ–≥–Є–Њ–њ–∞—В–Є–Є) –Є –і–Є—Б–ї–Є–њ–Є–і–µ–Љ–Є—П [4, 5].
–Ч–љ–∞—П —Д–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –Є –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є –Љ–Є–Ї—А–Њ–∞–љ–≥–Є–Њ–њ–∞—В–Є–Є –≤ —З–∞—Б—В–љ–Њ—Б—В–Є –Є –≤—Б–µ—Е –∞–љ–≥–Є–Њ–њ–∞—В–Є–є –≤ —Ж–µ–ї–Њ–Љ, –і–µ–ї–∞–µ–Љ –≤—Л–≤–Њ–і: –і–ї—П –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є—П —Н—В–Є—Е –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ –љ—Г–ґ–љ–Њ —Г—Б—В—А–∞–љ–Є—В—М –Є–ї–Є —Б–≤–µ—Б—В–Є –Ї –Љ–Є–љ–Є–Љ—Г–Љ—Г –≤—Б–µ –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є–µ —Д–∞–Ї—В–Њ—А—Л. –Ю–і–љ–∞–Ї–Њ –љ–µ –≤—Б–µ–≥–і–∞ —Г–і–∞–µ—В—Б—П –і–Њ—Б—В–Є—З—М –≤—Б–µ—Е —Ж–µ–ї–µ–≤—Л—Е –Ј–љ–∞—З–µ–љ–Є–є –њ–Њ –≤—Б–µ–Љ –љ–∞–њ—А–∞–≤–ї–µ–љ–Є—П–Љ. –°–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ, –Ї —В–µ—А–∞–њ–Є–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ–Њ–і–Ї–ї—О—З–∞—В—М –њ—А–µ–њ–∞—А–∞—В —Б –љ–µ–њ–Њ—Б—А–µ–і—Б—В–≤–µ–љ–љ—Л–Љ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ–Љ –љ–∞ –Љ–µ—Е–∞–љ–Є–Ј–Љ —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є.
–Я–∞—В–Њ–≥–µ–љ–µ–Ј –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є
–Ь–Є–Ї—А–Њ–∞–љ–µ–≤—А–Є–Ј–Љ—Л —П–≤–ї—П—О—В—Б—П –Њ–і–љ–Є–Љ –Є–Ј —А–∞–љ–љ–Є—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є —Б—В—А—Г–Ї—В—Г—А—Л –≥–ї–∞–Ј–љ–Њ–≥–Њ –і–љ–∞ –њ—А–Є –°–Ф, –љ–∞—А—П–і—Г —Б —А–∞—Б—И–Є—А–µ–љ–Є–µ–Љ –≤–µ–љ, –Є—Е –Є–Ј–≤–Є—В–Њ—Б—В—М—О, –њ–Њ—П–≤–ї–µ–љ–Є–µ–Љ –≥–µ–Љ–Њ—А—А–∞–≥–Є–є, –Њ—З–∞–≥–Њ–≤ —В–≤–µ—А–і–Њ–≥–Њ –Є –Љ—П–≥–Ї–Њ–≥–Њ —Н–Ї—Б—Б—Г–і–∞—В–∞, –Ј–Њ–љ –Є—И–µ–Љ–Є–Є —Б–µ—В—З–∞—В–Ї–Є, –Љ–∞–Ї—Г–ї–Њ–њ–∞—В–Є–Є. –Ь–µ—Е–∞–љ–Є–Ј–Љ —А–∞–Ј–≤–Є—В–Є—П –Љ–Є–Ї—А–Њ–∞–љ–µ–≤—А–Є–Ј–Љ —Б–ї–µ–і—Г—О—Й–Є–є: –њ–µ—А–Є—Ж–Є—В—Л, —Б –Ї–Њ—В–Њ—А—Л–Љ–Є –Ї–Њ–љ—В–∞–Ї—В–Є—А—Г—О—В —Н–љ–і–Њ—В–µ–ї–Є–∞–ї—М–љ—Л–µ –Ї–ї–µ—В–Ї–Є, —Б–Њ—Б—В–∞–≤–ї—П—О—Й–Є–µ –Љ–Є–Ї—А–Њ—Б–Њ—Б—Г–і—Л —Б–µ—В—З–∞—В–Ї–Є, –њ—А–Њ–і—Г—Ж–Є—А—Г—О—В –±–µ–ї–Ї–Є, –њ–Њ–і–і–µ—А–ґ–Є–≤–∞—О—Й–Є–µ –њ—А–Њ—Б–≤–µ—В –Ї–∞–њ–Є–ї–ї—П—А–Њ–≤ –Є —Б–Ї–Њ—А–Њ—Б—В—М –Ї—А–Њ–≤–Њ—В–Њ–Ї–∞ –љ–∞ –њ–Њ—Б—В–Њ—П–љ–љ–Њ–Љ —Г—А–Њ–≤–љ–µ. –≠—В–Њ –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є–µ –њ–Њ–і–і–µ—А–ґ–Є–≤–∞–µ—В —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й—Г—О –њ—А–Њ–љ–Є—Ж–∞–µ–Љ–Њ—Б—В—М —Б–Њ—Б—Г–і–Њ–≤ [6]. –Ф–∞–љ–љ–Њ–µ —А–∞–≤–љ–Њ–≤–µ—Б–Є–µ –љ–∞—А—Г—И–∞–µ—В—Б—П –њ—А–Є –°–Ф. –°–µ–ї–µ–Ї—В–Є–≤–љ–∞—П –і–µ–≥–µ–љ–µ—А–∞—Ж–Є—П –њ–µ—А–Є—Ж–Є—В–Њ–≤, –Њ–Ї—А—Г–ґ–∞—О—Й–Є—Е —Н–љ–і–Њ—В–µ–ї–Є–∞–ї—М–љ—Г—О —Б—В–µ–љ–Ї—Г –Є —А–µ–≥—Г–ї–Є—А—Г—О—Й–Є—Е —В–Њ–љ—Г—Б —Б–Њ—Б—Г–і–Є—Б—В–Њ–є —Б—В–µ–љ–Ї–Є, —П–≤–ї—П–µ—В—Б—П —А–∞–љ–љ–Є–Љ –њ—А–Є–Ј–љ–∞–Ї–Њ–Љ —Н—В–Њ–≥–Њ –і–Є—Б–±–∞–ї–∞–љ—Б–∞. –£–Љ–µ–љ—М—И–µ–љ–Є–µ –Є—Е –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П —Б–љ–Є–ґ–µ–љ–Є–µ–Љ —В–Њ–љ—Г—Б–∞ –Ї–∞–њ–Є–ї–ї—П—А–Њ–≤, —З—В–Њ –≤ —Б–≤–Њ—О –Њ—З–µ—А–µ–і—М –њ—А–Є–≤–Њ–і–Є—В –Ї —А–∞—Б—И–Є—А–µ–љ–Є—О —Б–Њ—Б—Г–і–Њ–≤, —А–∞–Ј–≤–Є—В–Є—О –Љ–Є–Ї—А–Њ–∞–љ–µ–≤—А–Є–Ј–Љ –Є –і–∞–ї—М–љ–µ–є—И–µ–Љ—Г –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—О –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є (—А–Є—Б. 1).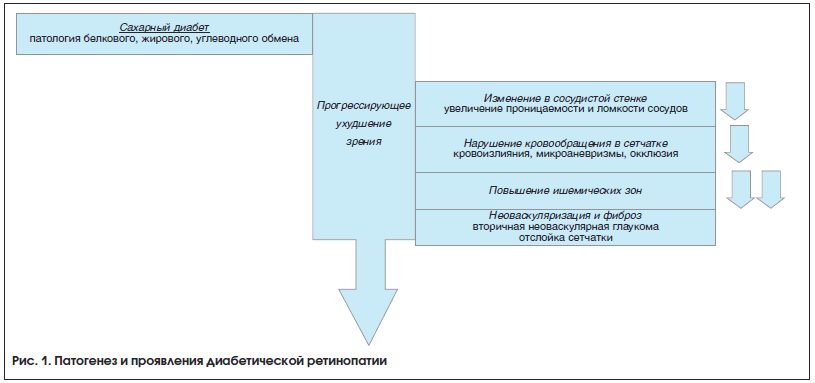
–Я–Њ–Љ–Є–Љ–Њ —Н—В–Њ–≥–Њ, –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –Є–Љ–µ–µ—В—Б—П –±–Њ–ї—М—И–Њ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –і–∞–љ–љ—Л—Е, —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—Й–Є—Е –Њ –≤–∞–ґ–љ–Њ–є —А–Њ–ї–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П –≤ –њ–∞—В–Њ–≥–µ–љ–µ–Ј–µ –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є [7, 8]. –Р–Ї—В–Є–≤–∞—Ж–Є—П –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –Љ–µ—Е–∞–љ–Є–Ј–Љ–∞ –љ–∞—А—П–і—Г —Б –њ—Г—В—П–Љ–Є –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Љ–∞, –≤—Л–Ј–≤–∞–љ–љ—Л–Љ–Є –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є–µ–є (–Љ–µ—В–∞–±–Њ–ї–Є–Ј–Љ –њ–Њ–ї–Є–Њ–ї–∞ –Є –≥–µ–Ї—Б–Њ–Ј–∞–Љ–Є–љ–Њ–≤—Л–є –њ—Г—В—М –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Љ–∞, –Њ–Ї–Є—Б–ї–Є—В–µ–ї—М–љ—Л–є —Б—В—А–µ—Б—Б –Є –і—А—Г–≥–Є–µ –њ—А–Њ–і—Г–Ї—В—Л —Г—Б–Є–ї–µ–љ–љ–Њ–≥–Њ –≥–ї–Є–Ї–Њ–Ј–Є–ї–Є—А–Њ–≤–∞–љ–Є—П), –њ—А–Є–≤–Њ–і–Є—В –Ї –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є—О –љ–µ–≤—А–∞–ї—М–љ–Њ–є —Б–µ—В—З–∞—В–Ї–Є –≥–ї–∞–Ј–∞ (–љ–µ–є—А–Њ–і–µ–≥–µ–љ–µ—А–∞—Ж–Є—П —Б–µ—В—З–∞—В–Ї–Є) –Є –≤ –Ї–∞–њ–Є–ї–ї—П—А–љ–Њ–Љ —Б–ї–Њ–µ, —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–Њ–Љ –љ–∞ –≤–љ—Г—В—А–µ–љ–љ–µ–є —Б–µ—В—З–∞—В–Ї–µ (–Љ–Є–Ї—А–Њ–∞–љ–≥–Є–Њ–њ–∞—В–Є—З–µ—Б–Ї–Њ–µ –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є–µ). –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П —Б—З–Є—В–∞–µ—В—Б—П, —З—В–Њ –Є–Љ–µ–љ–љ–Њ –љ–µ–є—А–Њ–і–µ–≥–µ–љ–µ—А–∞—Ж–Є—П —П–≤–ї—П–µ—В—Б—П –±–Њ–ї–µ–µ —А–∞–љ–љ–Є–Љ –њ—А–Є–Ј–љ–∞–Ї–Њ–Љ —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є [9, 10]. –Э–µ–є—А–Њ–і–µ–≥–µ–љ–µ—А–∞—Ж–Є—П —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –і–Є—Б—Д—Г–љ–Ї—Ж–Є–µ–є –≥–ї–Є–Є –Є –∞–њ–Њ–њ—В–Њ–Ј–Њ–Љ –љ–µ–є—А–Њ–љ–Њ–≤, –∞ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –њ—А–Њ–љ–Є—Ж–∞–µ–Љ–Њ—Б—В–Є –≥–µ–Љ–∞—В–Њ—А–µ—В–Є–Ї—Г–ї—П—А–љ–Њ–≥–Њ –±–∞—А—М–µ—А–∞, –љ–∞—А—Г—И–µ–љ–Є–µ –Љ–Є–Ї—А–Њ—Б–Њ—Б—Г–і–Є—Б—В–Њ–є –≥–µ–Љ–Њ–і–Є–љ–∞–Љ–Є–Ї–Є –Є –≤–∞–Ј–Њ—А–µ–≥—А–µ—Б—Б–Є—П (—Г—В—А–∞—В–∞ –њ–µ—А–Є—Ж–Є—В–Њ–≤ –Є –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є–µ —Н–љ–і–Њ—В–µ–ї–Є—П) —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—В —А–∞–љ–љ–Є–µ –∞–љ–Њ–Љ–∞–ї–Є–Є –Љ–Є–Ї—А–Њ—Ж–Є—А–Ї—Г–ї—П—Ж–Є–Є [11].
–°–Њ—Б—Г–і–Є—Б—В—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –њ—А–Є –°–Ф –Є–≥—А–∞—О—В –≤–∞–ґ–љ—Г—О —А–Њ–ї—М –≤ —А–∞–Ј–≤–Є—В–Є–Є –Ф–† –Є –≤–Њ–Ј–љ–Є–Ї–∞—О—В –≤—Б–ї–µ–і—Б—В–≤–Є–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П —Б–Њ—Б—Г–і–Є—Б—В–Њ–є —Б—В–µ–љ–Ї–Є, –њ–Њ–≤—Л—И–µ–љ–Є—П –њ—А–Њ–љ–Є—Ж–∞–µ–Љ–Њ—Б—В–Є –Є –Љ–Є–Ї—А–Њ–Њ–Ї–Ї–ї—О–Ј–Є–Є —А–µ—В–Є–љ–∞–ї—М–љ—Л—Е —Б–Њ—Б—Г–і–Њ–≤ (—А–Є—Б. 2).

–° —Г—З–µ—В–Њ–Љ –Љ–љ–Њ–≥–Њ—Д–∞–Ї—В–Њ—А–љ–Њ—Б—В–Є –њ–∞—В–Њ–≥–µ–љ–µ–Ј–∞ –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є –њ—А–Є –њ—А–Є–љ—П—В–Є–Є —А–µ—И–µ–љ–Є—П –Њ –µ–µ –ї–µ—З–µ–љ–Є–Є –Є –∞–љ–≥–Є–Њ–њ—А–Њ—В–µ–Ї—Ж–Є–Є –≤—Л–±–Є—А–∞—В—М —Б–ї–µ–і—Г–µ—В –њ—А–µ–њ–∞—А–∞—В —Б –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ—Л–Љ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ–Љ, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ—Л–Љ –љ–∞ –±–ї–Њ–Ї–Є—А–Њ–≤–∞–љ–Є–µ –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –њ—Г—Б–Ї–Њ–≤—Л—Е –Љ–µ—Е–∞–љ–Є–Ј–Љ–Њ–≤, –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞—О—Й–Є—Е —А–∞–Ј–≤–Є—В–Є–µ —Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є. –Ю–і–љ–Є–Љ –Є–Ј —В–∞–Ї–Є—Е –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Б—А–µ–і—Б—В–≤ —П–≤–ї—П–µ—В—Б—П –і–Њ–±–µ–Ј–Є–ї–∞—В –Ї–∞–ї—М—Ж–Є—П. –Ю–љ –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ –њ–Њ–і —В–Њ—А–≥–Њ–≤–Њ–є –Љ–∞—А–Ї–Њ–є –Ф–Њ–Ї—Б–Є-–•–µ–Љ –≤ –°–µ—А–±–Є–Є –≤ 1991 –≥. –° 2001 –≥. –і–Њ–±–µ–Ј–Є–ї–∞—В –Ї–∞–ї—М—Ж–Є—П –Њ—Д–Є—Ж–Є–∞–ї—М–љ–Њ –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ –≤ –†–Њ—Б—Б–Є–Є. –Я—А–µ–њ–∞—А–∞—В —Б 2006 –≥. –≤–Ї–ї—О—З–µ–љ –≤ —Б—В–∞–љ–і–∞—А—В –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й–Є –і–ї—П –±–Њ–ї—М–љ—Л—Е —Б –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–µ–є, —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ –љ–∞—Ж–Є–Њ–љ–∞–ї—М–љ—Л–Љ —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ–Љ ¬Ђ–Ю—Д—В–∞–ї—М–Љ–Њ–ї–Њ–≥–Є—П¬ї –і–ї—П –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П —Г —В–∞–Ї–Є—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –Ф–Њ–±–µ–Ј–Є–ї–∞—В –Ї–∞–ї—М—Ж–Є—П –≤—Е–Њ–і–Є—В –≤ –њ–µ—А–≤—Г—О –і–µ—Б—П—В–Ї—Г –љ–∞–Ј–љ–∞—З–µ–љ–Є–є –Њ—Д—В–∞–ї—М–Љ–Њ–ї–Њ–≥–Њ–≤ –њ—А–Є –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є.
–Ь–µ—Е–∞–љ–Є–Ј–Љ –і–µ–є—Б—В–≤–Є—П –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П
–Ф–Њ–±–µ–Ј–Є–ї–∞—В –Ї–∞–ї—М—Ж–Є—П —П–≤–ї—П–µ—В—Б—П –Љ–љ–Њ–≥–Њ—Д–∞–Ї—В–Њ—А–љ—Л–Љ –њ—А–µ–њ–∞—А–∞—В–Њ–Љ (—А–Є—Б. 3). –Э–∞ —Д–Њ–љ–µ –µ–≥–Њ –њ—А–Є–µ–Љ–∞ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–Љ–µ–љ—М—И–∞–µ—В—Б—П –њ—А–Њ–љ–Є—Ж–∞–µ–Љ–Њ—Б—В—М –Ї–∞–њ–Є–ї–ї—П—А–Њ–≤ –Ј–∞ —Б—З–µ—В —Г–Љ–µ–љ—М—И–µ–љ–Є—П –∞–Ї—В–Є–≤–љ—Л—Е —Д–Њ—А–Љ –Ї–Є—Б–ї–Њ—А–Њ–і–∞. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –і–Њ–±–µ–Ј–Є–ї–∞—В –Ї–∞–ї—М—Ж–Є—П –њ–Њ–і–∞–≤–ї—П–µ—В –Њ–Ї–Є—Б–ї–Є—В–µ–ї—М–љ—Л–є —Б—В—А–µ—Б—Б –≤ —Б—В–µ–љ–Ї–∞—Е —Б–Њ—Б—Г–і–Њ–≤, –њ—А–µ–і–Њ—В–≤—А–∞—Й–∞–µ—В –љ–∞—А—Г—И–µ–љ–Є–µ —Ж–µ–ї–Њ—Б—В–љ–Њ—Б—В–Є –≥–µ–Љ–∞—В–Њ—А–µ—В–Є–љ–∞–ї—М–љ–Њ–≥–Њ –±–∞—А—М–µ—А–∞ –Ј–∞ —Б—З–µ—В –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є–Є —Г—А–Њ–≤–љ—П –±–µ–ї–Ї–Њ–≤, –Њ—В–≤–µ—З–∞—О—Й–Є—Е –Ј–∞ —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ –њ–ї–Њ—В–љ—Л—Е –Љ–µ–ґ–Ї–ї–µ—В–Њ—З–љ—Л—Е –Ї–Њ–љ—В–∞–Ї—В–Њ–≤, –Є –Њ—Б–ї–∞–±–ї–µ–љ–Є–µ –∞–і–≥–µ–Ј–Є–Є –ї–µ–є–Ї–Њ—Ж–Є—В–Њ–≤ –Ї —Б—В–µ–љ–Ї–∞–Љ —Б–µ—В—З–∞—В–Ї–Є –Є —Н–љ–і–Њ—В–µ–ї–Є–Њ—Ж–Є—В–∞–Љ [12].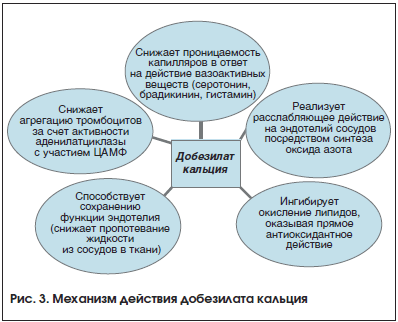
–Р–љ—В–Є–Њ–Ї—Б–Є–і–∞–љ—В–љ–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –≤–Њ—Б—Б—В–∞–љ–∞–≤–ї–Є–≤–∞—О—Й–∞—П —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П –њ—А–Њ—П–≤–ї—П—О—В—Б—П –≤–Њ –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є–Є —Б —В–Њ–Ї—Б–Є—З–љ—Л–Љ —Б—Г–њ–µ—А–Њ–Ї—Б–Є–і-–∞–љ–Є–Њ–љ–Њ–Љ —А–∞–і–Є–Ї–∞–ї–Њ–Љ –Ю2вАУ, —В. –µ. –Њ–љ —П–≤–ї—П–µ—В—Б—П ¬Ђ—Б–±–Њ—А—Й–Є–Ї–Њ–Љ¬ї —Б–≤–Њ–±–Њ–і–љ—Л—Е —А–∞–і–Є–Ї–∞–ї–Њ–≤, –њ–Њ —Б–≤–Њ–Є–Љ —Б–≤–Њ–є—Б—В–≤–∞–Љ –љ–∞–њ–Њ–Љ–Є–љ–∞—П —Б—Г–њ–µ—А–Њ–Ї—Б–Є–і–і–Є—Б–Љ—Г—В–∞–Ј—Г [13]. –Т —Н—А–Є—В—А–Њ—Ж–Є—В–∞—Е —З–µ–ї–Њ–≤–µ–Ї–∞ –і–Њ–±–µ–Ј–Є–ї–∞—В –Ї–∞–ї—М—Ж–Є—П –њ–Њ–і–∞–≤–ї—П–µ—В –њ–µ—А–µ–Ї–Є—Б–љ–Њ–µ –Њ–Ї–Є—Б–ї–µ–љ–Є–µ –ї–Є–њ–Є–і–Њ–≤, –њ—А–µ–њ—П—В—Б—В–≤—Г–µ—В –∞–њ–Њ–њ—В–Њ–Ј—Г –Ї–ї–µ—В–Њ–Ї, –њ—А–µ–і–Њ—В–≤—А–∞—Й–∞—П –Є–Ј–Љ–µ–љ–µ–љ–Є–µ –њ—А–Њ–љ–Є—Ж–∞–µ–Љ–Њ—Б—В–Є –Љ–µ–Љ–±—А–∞–љ –Є —Д—А–∞–≥–Љ–µ–љ—В–∞—Ж–Є—О –Ф–Э–Ъ. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –љ–∞ —Д–Њ–љ–µ –њ—А–Є–µ–Љ–∞ –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П –Ј–∞–Љ–µ—В–љ–Њ —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ –≥–ї—Г—В–∞—В–Є–Њ–љ–∞, –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ —З–µ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В —А–µ–Ј–Ї–Њ–µ –Њ—Б–ї–∞–±–ї–µ–љ–Є–µ –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ –њ–µ—А–µ–Ї–Є—Б–љ–Њ–≥–Њ –Њ–Ї–Є—Б–ї–µ–љ–Є—П –ї–Є–њ–Є–і–Њ–≤. –£–≤–µ–ї–Є—З–µ–љ–Є–µ —Б–Њ–і–µ—А–ґ–∞–љ–Є—П –≥–ї—Г—В–∞—В–Є–Њ–љ–∞ —П–≤–ї—П–µ—В—Б—П —Б–ї–µ–і—Б—В–≤–Є–µ–Љ –њ–Њ–≤—Л—И–µ–љ–Є—П –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —Д–µ—А–Љ–µ–љ—В–Њ–≤, —Г—З–∞—Б—В–≤—Г—О—Й–Є—Е –≤ –µ–≥–Њ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–Є (–≥–ї—Г—В–∞—В–Є–Њ–љ-S-—В—А–∞–љ—Б—Д–µ—А–∞–Ј—Л –Є, –≤ –Љ–µ–љ—М—И–µ–є —Б—В–µ–њ–µ–љ–Є, ќ≥-–≥–ї—Г—В–∞–Љ–Є–ї—В—А–∞–љ—Б—Д–µ—А–∞–Ј—Л) –љ–∞ —Д–Њ–љ–µ –њ—А–Є–µ–Љ–∞ –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П. –Т—Б–µ —Н—В–Є –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ –љ–∞–ї–Є—З–Є–Є —Г –Њ–±—Б—Г–ґ–і–∞–µ–Љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –∞–љ—В–Є–Њ–Ї—Б–Є–і–∞–љ—В–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є, –њ—А–Њ—П–≤–ї—П—О—Й–µ–є—Б—П –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –Љ–Њ–љ–Њ–љ—Г–Ї–ї–µ–∞—А–љ—Л—Е –Ї–ї–µ—В–Њ–Ї –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–є –Ї—А–Њ–≤–Є [14].
–Х—Й–µ –Њ–і–љ–Є–Љ –≤–∞–ґ–љ—Л–Љ —Б–≤–Њ–є—Б—В–≤–Њ–Љ –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П —П–≤–ї—П–µ—В—Б—П –µ–≥–Њ —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –њ–Њ–≤—Л—И–∞—В—М –∞–Ї—В–Є–≤–љ–Њ—Б—В—М —Б–Є–љ—В–µ–Ј–∞ –Њ–Ї—Б–Є–і–∞ –∞–Ј–Њ—В–∞. –Ю–Ї—Б–Є–і –∞–Ј–Њ—В–∞, –Њ—В–љ–Њ—Б—П—Б—М –Ї —Б–≤–Њ–±–Њ–і–љ—Л–Љ —А–∞–і–Є–Ї–∞–ї–∞–Љ, –Њ–њ–Њ—Б—А–µ–і—Г–µ—В —А–∞—Б—Б–ї–∞–±–ї–µ–љ–Є–µ –≥–ї–∞–і–Ї–Њ–Љ—Л—И–µ—З–љ—Л—Е –Ї–ї–µ—В–Њ–Ї –Ї—А—Г–њ–љ—Л—Е —Б–Њ—Б—Г–і–Њ–≤. –†—П–і —Б–Њ—Б—Г–і–Є—Б—В—Л—Е –∞–љ–Њ–Љ–∞–ї–Є–є –њ—А–Є –°–Ф –≤—Л–Ј–≤–∞–љ –Є–Љ–µ–љ–љ–Њ –њ–Њ–і–∞–≤–ї–µ–љ–Є–µ–Љ —Б–Є–љ—В–µ–Ј–∞ –Њ–Ї—Б–Є–і–∞ –∞–Ј–Њ—В–∞.
–Ґ–∞–Ї–ґ–µ –і–Њ–±–µ–Ј–Є–ї–∞—В –Ї–∞–ї—М—Ж–Є—П —П–≤–ї—П–µ—В—Б—П —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–Љ –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–Љ VEGF (Vascular Endothelial Growth Factor вАУ —Д–∞–Ї—В–Њ—А —А–Њ—Б—В–∞ —Н–љ–і–Њ—В–µ–ї–Є—П —Б–Њ—Б—Г–і–Њ–≤), –Ї–Њ—В–Њ—А—Л–є —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –њ—А–Њ–ї–Є—Д–µ—А–∞—Ж–Є–Є —Н–љ–і–Њ—В–µ–ї–Є–∞–ї—М–љ—Л—Е –Ї–ї–µ—В–Њ–Ї –Є –њ–Њ–≤—Л—И–µ–љ–Є—О —Б–Њ—Б—Г–і–Є—Б—В–Њ–є –њ—А–Њ–љ–Є—Ж–∞–µ–Љ–Њ—Б—В–Є –њ—А–Є –°–Ф, –±–ї–∞–≥–Њ–і–∞—А—П —З–µ–Љ—Г –њ–Њ–і–∞–≤–ї—П–µ—В—Б—П —Е–Њ—А–Є–Њ–љ–Є—З–µ—Б–Ї–Є–є –∞–љ–≥–Є–Њ–≥–µ–љ–µ–Ј [15].
–Я—А–µ–њ–∞—А–∞—В –≤–ї–Є—П–µ—В –љ–∞ —А–µ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —Б–≤–Њ–є—Б—В–≤–∞ –Ї—А–Њ–≤–Є, —Г–≤–µ–ї–Є—З–Є–≤–∞—П –µ–µ —В–µ–Ї—Г—З–µ—Б—В—М –Ј–∞ —Б—З–µ—В —Г–Љ–µ–љ—М—И–µ–љ–Є—П –∞–≥—А–µ–≥–∞—Ж–Є–Є —В—А–Њ–Љ–±–Њ—Ж–Є—В–Њ–≤ –Є —Б–љ–Є–ґ–µ–љ–Є—П —Г—А–Њ–≤–љ—П —Д–Є–±—А–Є–љ–Њ–≥–µ–љ–∞. –≠—В–Њ –≤–ї–Є—П–љ–Є–µ –Є–Љ–µ–µ—В –±–Њ–ї—М—И–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –њ—А–Є –°–Ф, –Ї–Њ–≥–і–∞ –њ–Њ–≤—Л—И–∞–µ—В—Б—П –≤—П–Ј–Ї–Њ—Б—В—М –Ї—А–Њ–≤–Є, —З—В–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞–µ—В –µ–µ —Б—В–∞–Ј (–Њ—Б–Њ–±–µ–љ–љ–Њ –≤ –Ї–∞–њ–Є–ї–ї—П—А–∞—Е –Є –њ–Њ—Б—В–Ї–∞–њ–Є–ї–ї—П—А–љ—Л—Е –≤–µ–љ—Г–ї–∞—Е), –Ї–Њ—В–Њ—А—Л–µ –њ–Њ—А–∞–ґ–∞—О—В—Б—П —Г–ґ–µ –љ–∞ —А–∞–љ–љ–Є—Е —Б—В–∞–і–Є—П—Е –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є –Љ–Є–Ї—А–Њ–∞–љ–≥–Є–Њ–њ–∞—В–Є–Є.
–§–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є–Ї–∞ –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П
–Ю—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –Љ–µ–і–ї–µ–љ–љ–Њ –∞–і—Б–Њ—А–±–Є—А—Г–µ—В—Б—П –Є–Ј –Ц–Ъ–Ґ. Cmax –≤ –њ–ї–∞–Ј–Љ–µ –њ–Њ—Б–ї–µ –њ—А–Є–µ–Љ–∞ –≤–љ—Г—В—А—М –і–Њ—Б—В–Є–≥–∞–µ—В—Б—П —З–µ—А–µ–Ј 5вАУ6 —З. –°–≤—П–Ј—Л–≤–∞–љ–Є–µ —Б –±–µ–ї–Ї–∞–Љ–Є –њ–ї–∞–Ј–Љ—Л —Б–Њ—Б—В–∞–≤–ї—П–µ—В 20вАУ25%. –Э–µ –њ—А–Њ–љ–Є–Ї–∞–µ—В —З–µ—А–µ–Ј –У–≠–С. –Т—Л–≤–Њ–і–Є—В—Б—П –њ–Њ–ї–љ–Њ—Б—В—М—О —З–µ—А–µ–Ј 24 —З: 50% вАУ –њ–Њ—З–Ї–∞–Љ–Є –Є 50% вАУ –Ї–Є—И–µ—З–љ–Є–Ї–Њ–Љ. –Я–µ—А–Є–Њ–і –њ–Њ–ї—Г–≤—Л–≤–µ–і–µ–љ–Є—П вАУ 5 —З.–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –і–∞–љ–љ—Л–µ
–Ъ–∞–Ї –±—Л–ї–Њ —Б–Ї–∞–Ј–∞–љ–Њ, –і–Њ–±–µ–Ј–Є–ї–∞—В –Ї–∞–ї—М—Ж–Є—П –≤–Њ–Ј–і–µ–є—Б—В–≤—Г–µ—В –љ–∞ –Љ–љ–Њ–ґ–µ—Б—В–≤–Њ —Д–∞–Ї—В–Њ—А–Њ–≤ –њ–∞—В–Њ–≥–µ–љ–µ–Ј–∞ –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є. –Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –њ–Њ—Б–≤—П—Й–µ–љ–љ—Л–µ —Н—В–Њ–Љ—Г –њ—А–µ–њ–∞—А–∞—В—Г, –њ—А–Њ–і–Њ–ї–ґ–∞—О—В—Б—П. –Э–Њ —Г–ґ–µ –Є–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —Н—Д—Д–µ–Ї—В—Л –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –њ—А–Њ—П–≤–ї—П—О—В—Б—П —Б–ї–µ–і—Г—О—Й–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ [11, 16вАУ18]:вАУ —Г–ї—Г—З—И–µ–љ–Є–µ —Б–Њ—Б—В–Њ—П–љ–Є—П –≥–ї–∞–Ј–љ–Њ–≥–Њ –і–љ–∞, –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–∞—П –і–Є–љ–∞–Љ–Є–Ї–∞ —Б–Њ—Б—В–Њ—П–љ–Є—П —Б–µ—В—З–∞—В–Ї–Є;
вАУ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ —З–Є—Б–ї–∞ –Љ–Є–Ї—А–Њ–∞–љ–µ–≤—А–Є–Ј–Љ;
вАУ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –Є —З–∞—Б—В–Є—З–љ–Њ–µ —А–∞—Б—Б–∞—Б—Л–≤–∞–љ–Є–µ –Є–љ—В—А–∞—А–µ—В–Є–љ–∞–ї—М–љ—Л—Е –Ї—А–Њ–≤–Њ–Є–Ј–ї–Є—П–љ–Є–є;
вАУ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –Є –≤–µ–ї–Є—З–Є–љ—Л –Љ—П–≥–Ї–Є—Е —Н–Ї—Б—Б—Г–і–∞—В–Њ–≤;
вАУ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –Њ—В–µ–Ї–∞ —Б–µ—В—З–∞—В–Ї–Є.
–≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П –Ј–∞–≤–Є—Б–Є—В –Њ—В –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В–Є –ї–µ—З–µ–љ–Є—П –Є, —З—В–Њ –љ–µ–Љ–∞–ї–Њ–≤–∞–ґ–љ–Њ, —Б—А–Њ–Ї–Њ–≤ –µ–≥–Њ –љ–∞—З–∞–ї–∞. –С—Л–ї–Њ –і–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –і–µ–є—Б—В–≤–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞ –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ –≤—Л—А–∞–ґ–µ–љ–Њ –љ–∞ —Б–∞–Љ—Л—Е —А–∞–љ–љ–Є—Е —Б—В–∞–і–Є—П—Е –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є. –Т –Њ–і–љ–Њ–Љ –Є–Ј –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –±—Л–ї —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–є —Н—Д—Д–µ–Ї—В –њ—А–µ–њ–∞—А–∞—В–∞ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –Њ–≥—А–∞–љ–Є—З–µ–љ–Є—П –Є –њ–Њ—П–≤–ї–µ–љ–Є—П –≥–µ–Љ–Њ—А—А–∞–≥–Є–є –Є –Њ–±—Й–µ–≥–Њ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є [11, 19].
–Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–Њ —Б—В–∞–љ–і–∞—А—В–Њ–Љ –і–ї—П –ї–µ—З–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–µ–є. –†–µ–Ј—Г–ї—М—В–∞—В—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –њ—А–Њ–≤–µ–і–µ–љ–љ—Л–µ –≤ –†–Њ—Б—Б–Є–Є –Є –Ј–∞—А—Г–±–µ–ґ–љ—Л—Е —Б—В—А–∞–љ–∞—Е, —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ —В–Њ–Љ, —З—В–Њ –њ—А–µ–њ–∞—А–∞—В —Н—Д—Д–µ–Ї—В–Є–≤–µ–љ –Є –±–µ–Ј–Њ–њ–∞—Б–µ–љ –њ—А–Є –ї–µ—З–µ–љ–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Г–Ї–∞–Ј–∞–љ–љ–Њ–є –љ–Њ–Ј–Њ–ї–Њ–≥–Є–µ–є. –Э–∞–Є–±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞ –≤ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є –°–Ф –љ–∞ —Б–∞–Љ—Л—Е —А–∞–љ–љ–Є—Е —Б—В–∞–і–Є—П—Е –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є —Б —Ж–µ–ї—М—О –њ—А–µ–і—Г–њ—А–µ–ґ–і–µ–љ–Є—П –і–∞–ї—М–љ–µ–є—И–µ–≥–Њ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є —А–µ–≥—А–µ—Б—Б–∞ —Г–ґ–µ –Є–Љ–µ—О—Й–Є—Е—Б—П –Є–Ј–Љ–µ–љ–µ–љ–Є–є [20].
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М —А–∞–љ–љ–µ–≥–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П –±—Л–ї–∞ –і–Њ–Ї–∞–Ј–∞–љ–∞ –≤–Њ –Љ–љ–Њ–≥–Є—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е. –Я–Њ–і—В–≤–µ—А–ґ–і–∞–ї–Є—Б—М —Б—В–∞–±–Є–ї–Є–Ј–∞—Ж–Є—П –≥–µ–Љ–∞—В–Њ—А–µ—В–Є–љ–∞–ї—М–љ–Њ–≥–Њ –±–∞—А—М–µ—А–∞, –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є–µ –Є–ї–Є –Ј–∞–Љ–µ–і–ї–µ–љ–Є–µ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П –і–Њ –±–Њ–ї–µ–µ –њ–Њ–Ј–і–љ–Є—Е —Б—В–∞–і–Є–є (—В—П–ґ–µ–ї–∞—П –љ–µ–њ—А–Њ–ї–Є—Д–µ—А–∞—В–Є–≤–љ–∞—П –Є–ї–Є –њ—А–Њ–ї–Є—Д–µ—А–∞—В–Є–≤–љ–∞—П —А–µ—В–Є–љ–Њ–њ–∞—В–Є—П), —В–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Б–љ–Є–ґ–∞–ї–∞—Б—М –њ–Њ—В–µ–љ—Ж–Є–∞–ї—М–љ–∞—П –њ–Њ—В—А–µ–±–љ–Њ—Б—В—М –≤ –і–Њ—А–Њ–≥–Є—Е –Љ–µ—В–Њ–і–∞—Е –ї–µ—З–µ–љ–Є—П, –љ–∞–њ—А–Є–Љ–µ—А, –≤ —Д–Њ—В–Њ–ї–∞–Ј–µ—А–Њ–Ї–Њ–∞–≥—Г–ї—П—Ж–Є–Є —Б–µ—В—З–∞—В–Ї–Є [22]. –Ю—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П —А–∞–љ–љ–Є—Е —Б—В–∞–і–Є–є –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є —Н—Д—Д–µ–Ї—В –Њ—В –њ—А–Є–µ–Љ–∞ –Ї–∞–ї—М—Ж–Є—П –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –±—Л–ї –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–љ –≤–Њ –Љ–љ–Њ–≥–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е. –Э–∞–Љ –±—Л —Е–Њ—В–µ–ї–Њ—Б—М –Ї–Њ—Б–љ—Г—В—М—Б—П –љ–µ–Ї–Њ—В–Њ—А—Л—Е –Є–Ј –љ–Є—Е.
–Ґ–∞–Ї, –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є Leite E.B. et al. [23] –Њ—Ж–µ–љ–Є–≤–∞–ї–Њ—Б—М –≤–ї–Є—П–љ–Є–µ –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П –љ–∞ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≥–µ–Љ–∞—В–Њ—А–µ—В–Є–љ–∞–ї—М–љ–Њ–≥–Њ –±–∞—А—М–µ—А–∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –°–Ф 2-–≥–Њ —В–Є–њ–∞ —Б –Љ–Є–љ–Є–Љ–∞–ї—М–љ—Л–Љ–Є –њ—А–Њ—П–≤–ї–µ–љ–Є—П–Љ–Є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є –Є–ї–Є –µ–µ –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є —Г—З–∞—Б—В–≤–Њ–≤–∞–ї 41 —З–µ–ї–Њ–≤–µ–Ї. –Я–∞—Ж–Є–µ–љ—В—Л –±—Л–ї–Є —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ—Л –љ–∞ 2 –≥—А—Г–њ–њ—Л: 1-—П –њ–Њ–ї—Г—З–∞–ї–∞ –Ї–∞–ї—М—Ж–Є—П –і–Њ–±–µ–Ј–Є–ї–∞—В –њ–µ—А–Њ—А–∞–ї—М–љ–Њ –≤ —Б—Г—В–Њ—З–љ–Њ–є –і–Њ–Ј–µ 2000 –Љ–≥ (–њ–Њ 2 –Ї–∞–њ—Б—Г–ї—Л –њ–Њ 500 –Љ–≥ 2 —А./—Б—Г—В), 2-—П вАУ –њ–ї–∞—Ж–µ–±–Њ. –Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –і–ї–Є–ї–Њ—Б—М 12 –Љ–µ—Б. –Я–Њ –Њ–Ї–Њ–љ—З–∞–љ–Є–Є —А–∞–±–Њ—В—Л –±—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –і–ї–Є—В–µ–ї—М–љ—Л–є –њ—А–Є–µ–Љ –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П –љ–µ —В–Њ–ї—М–Ї–Њ –±–µ–Ј–Њ–њ–∞—Б–µ–љ, –љ–Њ –Є —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є—О –њ—А–Њ—Б–∞—З–Є–≤–∞–љ–Є—П —З–µ—А–µ–Ј –њ–Њ–≤—А–µ–ґ–і–µ–љ–љ—Л–є –≥–µ–Љ–∞—В–Њ—А–µ—В–Є–љ–∞–ї—М–љ—Л–є –±–∞—А—М–µ—А.
–Т –і—А—Г–≥–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–Љ Ribeiro M.L. et al. –≤–Љ–µ—Б—В–µ —Б –≥—А—Г–њ–њ–Њ–є —Г—З–µ–љ—Л—Е [24], —В–∞–Ї–ґ–µ –Њ—Ж–µ–љ–Є–≤–∞–ї–∞—Б—М –њ—А–Њ–љ–Є—Ж–∞–µ–Љ–Њ—Б—В—М –≥–µ–Љ–∞—В–Њ—А–µ—В–Є–љ–∞–ї—М–љ–Њ–≥–Њ –±–∞—А—М–µ—А–∞. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –њ—А–Є–љ—П–ї–Є —Г—З–∞—Б—В–Є–µ 194 –њ–∞—Ж–Є–µ–љ—В–∞ (–њ—А–Є –Ј–∞–≤–µ—А—И–µ–љ–Є–Є вАУ 137). –Я–µ—А–Є–Њ–і –љ–∞–±–ї—О–і–µ–љ–Є—П —Б–Њ—Б—В–∞–≤–Є–ї 2 –≥–Њ–і–∞. –Р–≤—В–Њ—А—Л –њ—А–Є—И–ї–Є –Ї –≤—Л–≤–Њ–і—Г, —З—В–Њ –±–Њ–ї–µ–µ –і–ї–Є—В–µ–ї—М–љ—Л–є –њ—А–Є–µ–Љ –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П –≤ –і–Њ–Ј–µ 2000 –Љ–≥/—Б—Г—В –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–ї –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є—П –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є—П –≥–µ–Љ–∞—В–Њ—А–µ—В–Є–љ–∞–ї—М–љ–Њ–≥–Њ –±–∞—А—М–µ—А–∞, –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –Њ—В —Б—В–µ–њ–µ–љ–Є –Ї–Њ–љ—В—А–Њ–ї—П —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞. –Ґ–∞–Ї–ґ–µ –њ—А–Є –і–∞–ї—М–љ–µ–є—И–µ–Љ –∞–љ–∞–ї–Є–Ј–µ –і–∞–љ–љ—Л—Е –≤—Л—П–≤–ї–µ–љ—Л –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б–Њ —Б—В–∞—А—В–Њ–≤–Њ–є –і–Њ —Д–Є–љ–Є—И–љ–Њ–є —В–Њ—З–Ї–Є –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –і–Є–љ–∞–Љ–Є–Ї–Є –Ї—А–Њ–≤–Њ–Є–Ј–ї–Є—П–љ–Є–є (—А = 0,029), —Б—В–∞–і–Є–Є –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є (—А = 0,006) –Є –Љ–Є–Ї—А–Њ–∞–љ–µ–≤—А–Є–Ј–Љ (—А =0,013). –Ґ–∞–Ї–ґ–µ —Н—В–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –і–Њ–Ї–∞–Ј–∞–ї–Њ, —З—В–Њ –Ї–∞–ї—М—Ж–Є—П –і–Њ–±–µ–Ј–Є–ї–∞—В —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П —Б–±–∞–ї–∞–љ—Б–Є—А–Њ–≤–∞–љ–љ—Л–Љ —Б–Њ–Њ—В–љ–Њ—И–µ–љ–Є–µ–Љ ¬Ђ—А–Є—Б–Ї/–њ–Њ–ї—М–Ј–∞¬ї.
–°–Є—Б—В–µ–Љ–∞—В–Є—З–µ—Б–Ї–Є–є –Њ–±–Ј–Њ—А –Є –Љ–µ—В–∞–∞–љ–∞–ї–Є–Ј –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ–љ—Л—Е —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –Ї–∞–ї—М—Ж–Є—П –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –њ—А–Є –Ф–† (–≤ —В. —З. —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л—Е) —Б 1975 –њ–Њ 2013 –≥. –њ–Њ–Ї–∞–Ј–∞–ї–Є, —З—В–Њ –і–ї–Є—В–µ–ї—М–љ–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞ —Г–Љ–µ–љ—М—И–∞–µ—В —З–Є—Б–ї–Њ —А–µ—В–Є–љ–∞–ї—М–љ—Л—Е –Љ–Є–Ї—А–Њ–∞–љ–µ–≤—А–Є–Ј–Љ, –Њ—З–∞–≥–Њ–≤ –Ї—А–Њ–≤–Њ–Є–Ј–ї–Є—П–љ–Є–є –Є —Н–Ї—Б—Б—Г–і–∞—В–Њ–≤, —Б–љ–Є–ґ–∞–µ—В –≤—П–Ј–Ї–Њ—Б—В—М –њ–ї–∞–Ј–Љ—Л –Ї—А–Њ–≤–Є, –∞ —В–∞–Ї–ґ–µ —Г—А–Њ–≤–љ–Є —Е–Њ–ї–µ—Б—В–µ—А–Њ–ї–∞ –Є –Т–У–Ф [25].
–Т –Ј–∞–Ї–ї—О—З–µ–љ–Є–µ —Е–Њ—В–µ–ї–Њ—Б—М –±—Л –Њ—Б—В–∞–љ–Њ–≤–Є—В—М—Б—П –љ–∞ —А–µ–Ј—Г–ї—М—В–∞—В–∞—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–≥–Њ –≤ –Т–Њ–ї–≥–Њ–≥—А–∞–і—Б–Ї–Њ–Љ –У–Ь–£ —Б–Њ–≤–Љ–µ—Б—В–љ–Њ —Б –У–£–Ч ¬Ђ–Т–Њ–ї–≥–Њ–≥—А–∞–і—Б–Ї–∞—П –Њ–±–ї–∞—Б—В–љ–∞—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –±–Њ–ї—М–љ–Є—Ж–∞ вДЦ 3¬ї [21]. –Т –і–∞–љ–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –Њ—Ж–µ–љ–Є–≤–∞–ї–∞—Б—М —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П –љ–µ —В–Њ–ї—М–Ї–Њ –≤ –∞—Б–њ–µ–Ї—В–µ –≤–ї–Є—П–љ–Є—П –љ–∞ –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї—Г—О —А–µ—В–Є–љ–Њ–њ–∞—В–Є—О –Є —А–µ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —Б–≤–Њ–є—Б—В–≤–∞ –Ї—А–Њ–≤–Є, –љ–Њ –Є –љ–∞ —Д—Г–љ–Ї—Ж–Є—О –њ–Њ—З–µ–Ї (–≤ —З–∞—Б—В–љ–Њ—Б—В–Є, –≤–ї–Є—П–љ–Є–µ –љ–∞ –Љ–Є–Ї—А–Њ–∞–ї—М–±—Г–Љ–Є–љ—Г—А–Є—О (–Ь–Р–£)), –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є –њ–Њ–ї–Є–љ–µ–є—А–Њ–њ–∞—В–Є–Є). –Я–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –≤ –Ї–Њ—В–Њ—А–Њ–Љ —Г—З–∞—Б—В–≤–Њ–≤–∞–ї–Є 65 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤ –≤–Њ–Ј—А–∞—Б—В–µ 40вАУ65 –ї–µ—В —Б –і–Є–∞–≥–љ–Њ–Ј–Њ–Љ –°–Ф 2-–≥–Њ —В–Є–њ–∞ –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –Р–У –Є –љ–∞–ї–Є—З–Є–µ–Љ –Љ–Є–Ї—А–Њ–∞–љ–≥–Є–Њ–њ–∞—В–Є–є, –±—Л–ї–Є –њ–Њ–ї—Г—З–µ–љ—Л —Б–ї–µ–і—Г—О—Й–Є–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л: —З–µ—А–µ–Ј 24 –љ–µ–і. —В–µ—А–∞–њ–Є–Є –і–Њ–±–µ–Ј–Є–ї–∞—В–Њ–Љ –Ї–∞–ї—М—Ж–Є—П –≤ –і–Њ–Ј–µ 1500 –Љ–≥/—Б—Г—В (–њ–Њ 500 –Љ–≥ 3 —А./—Б—Г—В) –њ—А–Њ–Є–Ј–Њ—И–ї–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ —Г–ї—Г—З—И–µ–љ–Є–µ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П –њ–Њ—З–µ–Ї –≤ –Њ–±–µ–Є—Е –≥—А—Г–њ–њ–∞—Е, —З—В–Њ –њ—А–Њ—П–≤–Є–ї–Њ—Б—М –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–є –і–Є–љ–∞–Љ–Є–Ї–Њ–є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –Љ–Є–Ї—А–Њ–∞–ї—М–±—Г–Љ–Є–љ—Г—А–Є–Є (—Б–љ–Є–ґ–µ–љ–Є–µ –≤ 1,9вАУ2,9 —А–∞–Ј–∞) –Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ —А–µ–Ј–µ—А–≤–∞ –њ–Њ—З–µ–Ї (–≤ 1,8 —А–∞–Ј–∞). –Я—А–Є —Н—В–Њ–Љ —Н—Д—Д–µ–Ї—В –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П –≤ –љ–∞–Є–±–Њ–ї—М—И–µ–є —Б—В–µ–њ–µ–љ–Є –њ—А–Њ—П–≤–ї—П–ї—Б—П –њ—А–Є –Ь–Р–£ –Љ–µ–љ–µ–µ 100 –Љ–≥/—Б—Г—В, —Б–љ–Є–ґ–µ–љ–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –і–Њ—Б—В–Є–≥–ї–Њ 48,5% –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б 28,4% —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Г—А–Њ–≤–љ–µ–Љ –Ь–Р–£ –±–Њ–ї–µ–µ 100 –Љ–≥/—Б—Г—В.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –≤ —Н—В–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –±—Л–ї–Є –≤–њ–µ—А–≤—Л–µ –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–љ—Л –љ–µ —В–Њ–ї—М–Ї–Њ –∞–љ–≥–Є–Њ–њ—А–Њ—В–µ–Ї—В–Є–≤–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞, –љ–Њ –Є –µ–≥–Њ –љ–µ—Д—А–Њ–њ—А–Њ—В–µ–Ї—В–Є–≤–љ—Л–µ —Б–≤–Њ–є—Б—В–≤–∞. –Р —В–Њ—В —Д–∞–Ї—В, —З—В–Њ –≤ –≥—А—Г–њ–њ–µ —Б –Ь–Р–£ –Љ–µ–љ–µ–µ 100 –Љ–≥/–Љ–Є–љ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –±—Л–ї–Є –ї—Г—З—И–µ, –ї–Є—И–љ–Є–є —А–∞–Ј –≥–Њ–≤–Њ—А–Є—В –≤ –њ–Њ–ї—М–Ј—Г –±–Њ–ї–µ–µ —А–∞–љ–љ–µ–≥–Њ –њ–Њ–і–Ї–ї—О—З–µ–љ–Є—П –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П –Ї –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –°–Ф.
–Я—А–Є –Њ—Ж–µ–љ–Ї–µ –≤ —В–Њ–є –ґ–µ –≥—А—Г–њ–њ–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ—А–Њ—П–≤–ї–µ–љ–Є–є –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є –њ–Њ–ї–Є–љ–µ–є—А–Њ–њ–∞—В–Є–Є —В–∞–Ї–ґ–µ –њ–Њ–ї—Г—З–µ–љ–∞ –љ–µ–±–Њ–ї—М—И–∞—П –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–∞—П –і–Њ—Б—В–Њ–≤–µ—А–љ–∞—П –і–Є–љ–∞–Љ–Є–Ї–∞ –≤ –≤–Є–і–µ —Г–Љ–µ–љ—М—И–µ–љ–Є—П –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –њ–Њ —А–∞–Ј–ї–Є—З–љ—Л–Љ —И–Ї–∞–ї–∞–Љ, –љ–Њ –≤ —Б–ї—Г—З–∞–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л—Е –Є–Ј–љ–∞—З–∞–ї—М–љ—Л—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –њ–Њ–ї–Є–љ–µ–є—А–Њ–њ–∞—В–Є–Є —Н—В–Њ–є –і–Є–љ–∞–Љ–Є–Ї–Є –љ–µ –±—Л–ї–Њ. –Ю–і–љ–∞–Ї–Њ –≤ –≥—А—Г–њ–њ–µ, –њ—А–Є–љ–Є–Љ–∞–≤—И–µ–є –і–Њ–±–µ–Ј–Є–ї–∞—В –Ї–∞–ї—М—Ж–Є—П, –љ–µ –±—Л–ї–Њ –љ–Є –Њ–і–љ–Њ–≥–Њ —Б–ї—Г—З–∞—П —Г—Е—Г–і—И–µ–љ–Є—П —В–µ—З–µ–љ–Є—П –і–∞–љ–љ–Њ–≥–Њ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П, —З—В–Њ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г–µ—В –Њ –њ–Њ–ї—М–Ј–µ –Ї–∞–Ї –Љ–Њ–ґ–љ–Њ –±–Њ–ї–µ–µ —А–∞–љ–љ–µ–≥–Њ –њ—А–Є—Б–Њ–µ–і–Є–љ–µ–љ–Є—П –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П –Ї –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є –°–Ф.
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ
–Ь–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л–Љ–Є –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л–Љ–Є –Є –Ј–∞—А—Г–±–µ–ґ–љ—Л–Љ–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї—П–Љ–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –і–Њ–Ї–∞–Ј–∞–љ—Л –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П –љ–∞ —А–µ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —Б–≤–Њ–є—Б—В–≤–∞ –Ї—А–Њ–≤–Є, –љ–∞–ї–Є—З–Є–µ –љ–µ—Б–Њ–Љ–љ–µ–љ–љ–Њ–≥–Њ –∞–љ–≥–Є–Њ–њ—А–Њ—В–µ–Ї—В–Є–≤–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞, —З—В–Њ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –µ–Љ—Г –≤–ї–Є—П—В—М –љ–∞ —Б–Њ—Б—В–Њ—П–љ–Є–µ —Б–µ—В—З–∞—В–Ї–Є, —В–µ—З–µ–љ–Є–µ –љ–µ—Д—А–Њ–њ–∞—В–Є–Є –Є –њ–Њ–ї–Є–љ–µ–є—А–Њ–њ–∞—В–Є–Є –љ–∞ —Б–∞–Љ—Л—Е —А–∞–љ–љ–Є—Е —Б—В–∞–і–Є—П—Е. –Ш–Љ–µ—О—В—Б—П –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М—Б—В–≤–∞ —А–µ–≥—А–µ—Б—Б–∞ —Г–ґ–µ –Є–Љ–µ—О—Й–Є—Е—Б—П –љ–∞—А—Г—И–µ–љ–Є–є, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є –њ—А–Є –љ–∞–ї–Є—З–Є–Є –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є. –°—В–Њ–Є—В –∞–Ї—Ж–µ–љ—В–Є—А–Њ–≤–∞—В—М –≤–љ–Є–Љ–∞–љ–Є–µ –љ–∞ –Ї–∞–Ї –Љ–Њ–ґ–љ–Њ –±–Њ–ї–µ–µ —А–∞–љ–љ–µ–Љ –љ–∞—З–∞–ї–µ —В–µ—А–∞–њ–Є–Є –њ—А–µ–њ–∞—А–∞—В–Њ–Љ, –≤ —В. —З. –Є –і–ї—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Љ–Є–Ї—А–Њ–∞–љ–≥–Є–Њ–њ–∞—В–Є–є.–Т–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –і–Њ–±–µ–Ј–Є–ї–∞—В–∞ –Ї–∞–ї—М—Ж–Є—П –≤ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –љ–∞–Ј–љ–∞—З–∞—В—М –µ–≥–Њ –љ–∞ –і–ї–Є—В–µ–ї—М–љ—Л–є –њ–µ—А–Є–Њ–і (–Ї–∞–Ї –±—Л–ї–Њ –і–Њ–Ї–∞–Ј–∞–љ–Њ –≤ –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е [23вАУ25]) –њ–∞—Ж–Є–µ–љ—В–∞–Љ, –Є–Љ–µ—О—Й–Є–Љ –Љ–Є–Ї—А–Њ–∞–љ–≥–Є–Њ–њ–∞—В–Є–Є –љ–∞ —Д–Њ–љ–µ –°–Ф, –Є –≤–љ–µ —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞.












