–£–≤–Β–¥–Β–Ϋ–Η–Β
–Θ–Ζ–Μ–Ψ–≤―΄–Β –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è ―â–Η―²–Ψ–≤–Η–¥–Ϋ–Ψ–Ι –Ε–Β–Μ–Β–Ζ―΄ (–©–•) ―è–≤–Μ―è―é―²―¹―è ―΅–Α―¹―²―΄–Φ–Η –Ϋ–Α―Ö–Ψ–¥–Κ–Α–Φ–Η –Η, ―¹–Ψ–≥–Μ–Α―¹–Ϋ–Ψ –Ψ–±–Ψ–±―â–Β–Ϋ–Ϋ―΄–Φ ―¹―²–Α―²–Η―¹―²–Η―΅–Β―¹–Κ–Η–Φ –¥–Α–Ϋ–Ϋ―΄–Φ, –≤―¹―²―Ä–Β―΅–Α―é―²―¹―è ―É 3βÄ™7% –Ϋ–Α―¹–Β–Μ–Β–Ϋ–Η―è ―¹ –Β–Ε–Β–≥–Ψ–¥–Ϋ–Ψ–Ι –Η–¥–Β–Ϋ―²–Η―³–Η–Κ–Α―Ü–Η–Β–Ι –Ψ–Κ–Ψ–Μ–Ψ 300 ―²―΄―¹. –Ϋ–Ψ–≤―΄―Ö ―¹–Μ―É―΅–Α–Β–≤ [1βÄ™3]. –£ –†–Ψ―¹―¹–Η–Η –Ϋ–Β―² ―²–Ψ―΅–Ϋ–Ψ–Ι –Η–Ϋ―³–Ψ―Ä–Φ–Α―Ü–Η–Η –Ψ ―Ä–Α―¹–Ω―Ä–Ψ―¹―²―Ä–Α–Ϋ–Β–Ϋ–Ϋ–Ψ―¹―²–Η ―É–Ζ–Μ–Ψ–≤–Ψ–Ι –Ω–Α―²–Ψ–Μ–Ψ–≥–Η–Η –©–•, –Ψ–¥–Ϋ–Α–Κ–Ψ, –Ω–Ψ –¥–Α–Ϋ–Ϋ―΄–Φ ―¹―²–Α―²–Η―¹―²–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Ψ―²―΅–Β―²–Α –€–Η–Ϋ–Ζ–¥―Ä–Α–≤–Α –†–Ψ―¹―¹–Η–Η –Ζ–Α 2016 –≥., ―É –≤–Ζ―Ä–Ψ―¹–Μ–Ψ–≥–Ψ –Ϋ–Α―¹–Β–Μ–Β–Ϋ–Η―è –Ϋ–Α―à–Β–Ι ―¹―²―Ä–Α–Ϋ―΄ –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è –©–•, –Ϋ–Β ―¹–Ψ–Ω―Ä–Ψ–≤–Ψ–Ε–¥–Α–≤―à–Η–Β―¹―è ―²–Η―Ä–Β–Ψ―²–Ψ–Κ―¹–Η–Κ–Ψ–Ζ–Ψ–Φ, –±―΄–Μ–Η –≤―΄―è–≤–Μ–Β–Ϋ―΄ ―¹ ―΅–Α―¹―²–Ψ―²–Ψ–Ι 355,1 –Ϋ–Α 100 ―²―΄―¹. –Ϋ–Α―¹–Β–Μ–Β–Ϋ–Η―è [4].–Θ–Μ―¨―²―Ä–Α–Ζ–≤―É–Κ–Ψ–≤–Ψ–Β –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Β (–Θ–½–‰) ―è–≤–Μ―è–Β―²―¹―è ―¹–Α–Φ―΄–Φ ―Ä–Α―¹–Ω―Ä–Ψ―¹―²―Ä–Α–Ϋ–Β–Ϋ–Ϋ―΄–Φ –Η –¥–Ψ―¹―²―É–Ω–Ϋ―΄–Φ –Φ–Β―²–Ψ–¥–Ψ–Φ –≤–Η–Ζ―É–Α–Μ–Η–Ζ–Α―Ü–Η–Η –©–•, –Ω―Ä–Η ―ç―²–Ψ–Φ –Η―¹–Ω–Ψ–Μ―¨–Ζ–Ψ–≤–Α–Ϋ–Η–Β ―¹–Ψ–≤―Ä–Β–Φ–Β–Ϋ–Ϋ―΄―Ö –Α–Ω–Ω–Α―Ä–Α―²–Ψ–≤ ―¹ –≤―΄―¹–Ψ–Κ–Ψ–Ι ―Ä–Α–Ζ―Ä–Β―à–Α―é―â–Β–Ι ―¹–Ω–Ψ―¹–Ψ–±–Ϋ–Ψ―¹―²―¨―é –Ω–Ψ–Ζ–≤–Ψ–Μ―è–Β―² –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η―Ä–Ψ–≤–Α―²―¨ ―É–Ζ–Μ–Ψ–≤―΄–Β –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è –©–• ―É 68% ―¹–Μ―É―΅–Α–Ι–Ϋ–Ψ –Ψ―²–Ψ–±―Ä–Α–Ϋ–Ϋ―΄―Ö –Μ―é–¥–Β–Ι [5], ―΅―²–Ψ ―¹―²–Α–≤–Η―² –Ω–Β―Ä–Β–¥ –Κ–Μ–Η–Ϋ–Η―Ü–Η―¹―²–Α–Φ–Η –Ζ–Α–¥–Α―΅―É –Ψ–±―ä–Β–Κ―²–Η–≤–Ϋ–Ψ–Ι –Ψ―Ü–Β–Ϋ–Κ–Η –Η―Ö ―Ä–Β–Α–Μ―¨–Ϋ–Ψ–Ι –Ψ–Ϋ–Κ–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–Ι –Ψ–Ω–Α―¹–Ϋ–Ψ―¹―²–Η.
–ë–Ψ–Μ―¨―à–Η–Ϋ―¹―²–≤–Ψ ―É–Ζ–Μ–Ψ–≤―΄―Ö –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η–Ι –©–• ―è–≤–Μ―è―é―²―¹―è –¥–Ψ–±―Ä–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ―΄–Φ–Η. –½–Μ–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ―΄–Ι ―Ö–Α―Ä–Α–Κ―²–Β―Ä –Η–Φ–Β―é―² –Ϋ–Β –±–Ψ–Μ–Β–Β 5βÄ™15% ―²–Η―Ä–Β–Ψ–Η–¥–Ϋ―΄―Ö ―É–Ζ–Μ–Ψ–≤, –Α –Β–≥–Ψ –≤–Β―Ä–Ψ―è―²–Ϋ–Ψ―¹―²―¨ –≤–Ψ–Ζ―Ä–Α―¹―²–Α–Β―² –Ω―Ä–Η –Ϋ–Α–Μ–Η―΅–Η–Η ―²–Α–Κ–Η―Ö ―³–Α–Κ―²–Ψ―Ä–Ψ–≤ ―Ä–Η―¹–Κ–Α, –Κ–Α–Κ –≤–Ψ–Ζ―Ä–Α―¹―², –Ϋ–Α―¹–Μ–Β–¥―¹―²–≤–Β–Ϋ–Ϋ–Ψ―¹―²―¨, –Κ–Ψ–Ϋ―²–Α–Κ―² ―¹ ―Ä–Α–¥–Η–Ψ–Α–Κ―²–Η–≤–Ϋ―΄–Φ –Η–Ζ–Μ―É―΅–Β–Ϋ–Η–Β–Φ –≤ –Α–Ϋ–Α–Φ–Ϋ–Β–Ζ–Β [6, 7].
–û―¹–Ϋ–Ψ–≤–Ϋ–Ψ–Ι –Ζ–Α–¥–Α―΅–Β–Ι –Κ–Μ–Η–Ϋ–Η―Ü–Η―¹―²–Α –Ω―Ä–Η –Ψ–±–Ϋ–Α―Ä―É–Ε–Β–Ϋ–Η–Η ―É–Ζ–Μ–Ψ–≤–Ψ–≥–Ψ –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è –≤ –©–• ―è–≤–Μ―è–Β―²―¹―è ―¹―²―Ä–Α―²–Η―³–Η–Κ–Α―Ü–Η―è ―Ä–Η―¹–Κ–Α –Β–≥–Ψ –Ζ–Μ–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ–Ψ―¹―²–Η ―¹ ―É―΅–Β―²–Ψ–Φ –Κ–Μ–Η–Ϋ–Η―΅–Β―¹–Κ–Η―Ö, –Μ–Α–±–Ψ―Ä–Α―²–Ψ―Ä–Ϋ―΄―Ö –Η –Θ–½-–Ω―Ä–Η–Ζ–Ϋ–Α–Κ–Ψ–≤. –ü―Ä–Η ―ç―²–Ψ–Φ –Β–¥–Η–Ϋ―¹―²–≤–Β–Ϋ–Ϋ―΄–Φ –¥–Ψ–Ψ–Ω–Β―Ä–Α―Ü–Η–Ψ–Ϋ–Ϋ―΄–Φ –Φ–Β―²–Ψ–¥–Ψ–Φ –Ω―Ä―è–Φ–Ψ–Ι –Ψ―Ü–Β–Ϋ–Κ–Η ―¹―²―Ä―É–Κ―²―É―Ä–Ϋ―΄―Ö –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Η–Ι –≤ –©–• ―è–≤–Μ―è–Β―²―¹―è ―²–Ψ–Ϋ–Κ–Ψ–Η–≥–Ψ–Μ―¨–Ϋ–Α―è –Α―¹–Ω–Η―Ä–Α―Ü–Η–Ψ–Ϋ–Ϋ–Α―è –±–Η–Ψ–Ω―¹–Η―è (–Δ–ê–ë).
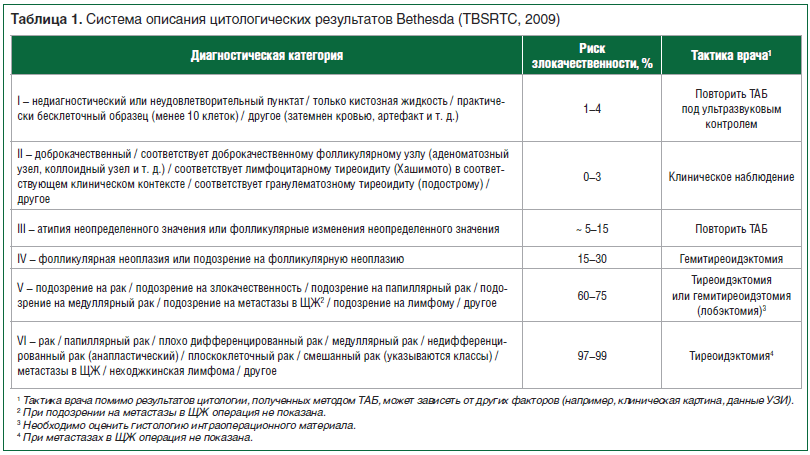
–£ 2009 –≥. –¥–Μ―è –Ψ―Ü–Β–Ϋ–Κ–Η –Κ–Μ–Β―²–Ψ―΅–Ϋ–Ψ–≥–Ψ ―¹–Ψ―¹―²–Α–≤–Α –±–Η–Ψ–Ω―²–Α―²–Ψ–≤ ―É–Ζ–Μ–Ψ–≤―΄―Ö –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η–Ι –©–• –ù–Α―Ü–Η–Ψ–Ϋ–Α–Μ―¨–Ϋ―΄–Φ –Η–Ϋ―¹―²–Η―²―É―²–Ψ–Φ ―Ä–Α–Κ–Α –Γ–®–ê –±―΄–Μ–Α ―Ä–Α–Ζ―Ä–Α–±–Ψ―²–Α–Ϋ–Α ―¹–Η―¹―²–Β–Φ–Α TBSRTC (The Bethesda System For Reporting Thyroid Cytopathology) [8], –Κ–Ψ―²–Ψ―Ä–Α―è ―¹ 2015 –≥. ―Ä–Β–Κ–Ψ–Φ–Β–Ϋ–¥–Ψ–≤–Α–Ϋ–Α –†–Ψ―¹―¹–Η–Ι―¹–Κ–Ψ–Ι –Α―¹―¹–Ψ―Ü–Η–Α―Ü–Η–Β–Ι ―ç–Ϋ–¥–Ψ–Κ―Ä–Η–Ϋ–Ψ–Μ–Ψ–≥–Ψ–≤ –Κ –Η―¹–Ω–Ψ–Μ―¨–Ζ–Ψ–≤–Α–Ϋ–Η―é –Ϋ–Α ―²–Β―Ä―Ä–Η―²–Ψ―Ä–Η–Η –†–Λ [9]. –™–Η–±–Κ–Α―è ―¹―²―Ä―É–Κ―²―É―Ä–Α ―ç―²–Ψ–Ι ―¹–Η―¹―²–Β–Φ―΄ (―²–Α–±–Μ. 1), –≤–Κ–Μ―é―΅–Α―é―â–Β–Ι 6 –Ψ―¹–Ϋ–Ψ–≤–Ϋ―΄―Ö –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η―΅–Β―¹–Κ–Η―Ö –Κ–Α―²–Β–≥–Ψ―Ä–Η–Ι, –Ω–Ψ–Ζ–≤–Ψ–Μ―è–Β―² –Ψ–±–Μ–Β–≥―΅–Η―²―¨ –≤–Ζ–Α–Η–Φ–Ψ–Ω–Ψ–Ϋ–Η–Φ–Α–Ϋ–Η–Β –Φ–Β–Ε–¥―É –≤―Ä–Α―΅–Α–Φ–Η ―Ä–Α–Ζ–Μ–Η―΅–Ϋ―΄―Ö ―¹–Ω–Β―Ü–Η–Α–Μ―¨–Ϋ–Ψ―¹―²–Β–Ι (―Ü–Η―²–Ψ–Μ–Ψ–≥–Α–Φ–Η, ―ç–Ϋ–¥–Ψ–Κ―Ä–Η–Ϋ–Ψ–Μ–Ψ–≥–Α–Φ–Η, ―Ö–Η―Ä―É―Ä–≥–Α–Φ–Η, ―Ä–Α–¥–Η–Ψ–Μ–Ψ–≥–Α–Φ–Η), –Ω―Ä–Η–Ϋ–Η–Φ–Α―é―â–Η–Φ–Η ―É―΅–Α―¹―²–Η–Β –≤ –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η―΅–Β―¹–Κ–Ψ–Φ –Η –Μ–Β―΅–Β–±–Ϋ–Ψ–Φ –Ω―Ä–Ψ―Ü–Β―¹―¹–Β. –£ ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Β –Β–Β –Ω―Ä–Η–Φ–Β–Ϋ–Β–Ϋ–Η―è ―¹―²–Α–Μ–Α –≤–Ψ–Ζ–Φ–Ψ–Ε–Ϋ–Ψ–Ι, ―¹ –Ψ–¥–Ϋ–Ψ–Ι ―¹―²–Ψ―Ä–Ψ–Ϋ―΄, ―Ä–Α–Ϋ–Ϋ―è―è –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Α –Ζ–Μ–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ―΄―Ö –Ϋ–Ψ–≤–Ψ–Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η–Ι, ―¹ –¥―Ä―É–≥–Ψ–Ι ―¹―²–Ψ―Ä–Ψ–Ϋ―΄, ―É–Φ–Β–Ϋ―¨―à–Η–Μ–Ψ―¹―¨ –Κ–Ψ–Μ–Η―΅–Β―¹―²–≤–Ψ –Ϋ–Β–Ψ–Ω―Ä–Α–≤–¥–Α–Ϋ–Ϋ―΄―Ö ―Ö–Η―Ä―É―Ä–≥–Η―΅–Β―¹–Κ–Η―Ö –≤–Φ–Β―à–Α―²–Β–Μ―¨―¹―²–≤ –Ω–Ψ –Ω–Ψ–≤–Ψ–¥―É –Ϋ–Β–Ψ–Ω―É―Ö–Ψ–Μ–Β–≤―΄―Ö –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η–Ι –Η –¥–Ψ–±―Ä–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ―΄―Ö –Ψ–Ω―É―Ö–Ψ–Μ–Β–Ι –©–•.
–Π–Β–Μ―¨ –Ϋ–Α―¹―²–Ψ―è―â–Β–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è: –Ϋ–Α –Ψ―¹–Ϋ–Ψ–≤–Α–Ϋ–Η–Η ―¹―Ä–Α–≤–Ϋ–Η―²–Β–Μ―¨–Ϋ–Ψ–≥–Ψ –Α–Ϋ–Α–Μ–Η–Ζ–Α –¥–Α–Ϋ–Ϋ―΄―Ö ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –±–Η–Ψ–Ω―²–Α―²–Ψ–≤ ―É–Ζ–Μ–Ψ–≤―΄―Ö –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η–Ι –©–• ―¹ ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Α–Φ–Η –Ω–Ψ―¹–Μ–Β–Ψ–Ω–Β―Ä–Α―Ü–Η–Ψ–Ϋ–Ϋ–Ψ–≥–Ψ –≥–Η―¹―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –Ψ―Ü–Β–Ϋ–Η―²―¨ ―²–Ψ―΅–Ϋ–Ψ―¹―²―¨ –Φ–Β―²–Ψ–¥–Α –Δ–ê–ë –≤ –≤–Β―Ä–Η―³–Η–Κ–Α―Ü–Η–Η –Κ–Α―Ä―Ü–Η¬≠–Ϋ–Ψ¬≠–Φ―΄ –©–•.
–€–Α―²–Β―Ä–Η–Α–Μ –Η –Φ–Β―²–Ψ–¥―΄
–£ ―Ä–Α–±–Ψ―²–Β –Ω―Ä–Β–¥―¹―²–Α–≤–Μ–Β–Ϋ―΄ ―Ä–Β–Ζ―É–Μ―¨―²–Α―²―΄, –Ω–Ψ–Μ―É―΅–Β–Ϋ–Ϋ―΄–Β –≤ –™–ë–Θ–½ –€–û ¬Ϊ–€–û–ù–‰–ö–‰ –Η–Φ. –€.–Λ. –£–Μ–Α–¥–Η–Φ–Η―Ä―¹–Κ–Ψ–≥–Ψ¬Μ, –Ψ–±―¹–Μ―É–Ε–Η–≤–Α―é―â–Β–Φ ―²–Β―Ä―Ä–Η―²–Ψ―Ä–Η―é –€–Ψ―¹–Κ–Ψ–≤―¹–Κ–Ψ–Ι –Ψ–±–Μ–Α―¹―²–Η ―¹ –Ϋ–Α―¹–Β–Μ–Β–Ϋ–Η–Β–Φ –Ψ–Κ–Ψ–Μ–Ψ 7,5 –Φ–Μ–Ϋ ―΅–Β–Μ–Ψ–≤–Β–Κ, –≥–¥–Β –≤ ―²–Β―΅–Β–Ϋ–Η–Β 2016 –≥. –±―΄–Μ–Ψ –Ω―Ä–Ψ–Κ–Ψ–Ϋ―¹―É–Μ―¨―²–Η―Ä–Ψ–≤–Α–Ϋ–Ψ –Ψ–Κ–Ψ–Μ–Ψ 5000 –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤ ―¹ ―É–Ζ–Μ–Ψ–≤―΄–Φ–Η –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è–Φ–Η –©–•.–î–Η–Ζ–Α–Ι–Ϋ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –Η –Ω―Ä–Ψ―Ü–Β–¥―É―Ä–Α –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Η―è –Δ–ê–ë
–ù–Α–Φ–Η –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Ψ ―Ä–Β―²―Ä–Ψ―¹–Ω–Β–Κ―²–Η–≤–Ϋ–Ψ–Β –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Β 1675 –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤ –Ω–Ψ –¥–Α–Ϋ–Ϋ―΄–Φ ―ç–Μ–Β–Κ―²―Ä–Ψ–Ϋ–Ϋ–Ψ–Ι –Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ–Ψ–Ι –Η―¹―²–Ψ―Ä–Η–Η –±–Ψ–Μ–Β–Ζ–Ϋ–Η (¬Ϊ–≠–≤–Β―Ä–Β―¹―²-–€–û¬Μ), –Κ–Ψ―²–Ψ―Ä―΄–Φ –≤ ―²–Β―΅–Β–Ϋ–Η–Β 2016 –≥. –±―΄–Μ–Α –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Α –Δ–ê–ë ―É–Ζ–Μ–Ψ–≤―΄―Ö –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η–Ι –©–•.–ë―΄–Μ–Η –Ω―Ä–Ψ–Α–Ϋ–Α–Μ–Η–Ζ–Η―Ä–Ψ–≤–Α–Ϋ―΄ –¥–Α–Ϋ–Ϋ―΄–Β –Ψ –Ω–Ψ–Μ–Β –Η –≤–Ψ–Ζ―Ä–Α―¹―²–Β –±–Ψ–Μ―¨–Ϋ―΄―Ö, –Ω―Ä–Ψ―²–Ψ–Κ–Ψ–Μ―΄ –Θ–½–‰ –©–• –Η ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –±–Η–Ψ–Ω―²–Α―²–Ψ–≤, –Α ―²–Α–Κ–Ε–Β –Φ–Ψ―Ä―³–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –≤ ―²–Β―Ö ―¹–Μ―É―΅–Α―è―Ö, –Κ–Ψ–≥–¥–Α –±―΄–Μ–Ψ –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Ψ ―Ö–Η―Ä―É―Ä–≥–Η―΅–Β―¹–Κ–Ψ–Β –Μ–Β―΅–Β–Ϋ–Η–Β. –î–Α–Ϋ–Ϋ―΄–Β –±―΄–Μ–Η ¬Ϊ–Ψ―¹–Μ–Β–Ω–Μ–Β–Ϋ―΄¬Μ –Ω–Β―Ä–Β–¥ –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Η–Β–Φ –Α–Ϋ–Α–Μ–Η–Ζ–Α. –†–Β–Ζ―É–Μ―¨―²–Α―²―΄ –Ω–Ψ–≤―²–Ψ―Ä–Ϋ―΄―Ö –Δ–ê–ë ―É –Ψ–¥–Ϋ–Ψ–≥–Ψ –Η ―²–Ψ–≥–Ψ –Ε–Β –Ω–Α―Ü–Η–Β–Ϋ―²–Α –≤ –¥–Α–Ϋ–Ϋ–Ψ–Φ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Η –Ϋ–Β –Α–Ϋ–Α–Μ–Η–Ζ–Η―Ä–Ψ–≤–Α–Μ–Η―¹―¨.
–ü―Ä–Ψ―Ü–Β–¥―É―Ä–Α –Δ–ê–ë ―É–Ζ–Μ–Ψ–≤―΄―Ö –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η–Ι –©–• –Ω―Ä–Ψ–≤–Ψ–¥–Η–Μ–Α―¹―¨ ―¹ –Ω―Ä–Η–Φ–Β–Ϋ–Β–Ϋ–Η–Β–Φ –Η–≥–Μ ―¹ –Ϋ–Α―Ä―É–Ε–Ϋ―΄–Φ –¥–Η–Α–Φ–Β―²―Ä–Ψ–Φ 0,8 –Φ–Φ (23G) –Ω–Ψ–¥ –Θ–½-–Κ–Ψ–Ϋ―²―Ä–Ψ–Μ–Β–Φ (–¥–Α―²―΅–Η–Κ 10 –™―Ü). –ü–Ψ–Μ―É―΅–Β–Ϋ–Ϋ―΄–Β –Ψ–±―Ä–Α–Ζ―Ü―΄ ―³–Η–Κ―¹–Η―Ä–Ψ–≤–Α–Μ–Η―¹―¨ –≤ 95% ―Ä–Α―¹―²–≤–Ψ―Ä–Β ―ç―²–Α–Ϋ–Ψ–Μ–Α ―¹ –Ω–Ψ―¹–Μ–Β–¥―É―é―â–Η–Φ –Ψ–Κ―Ä–Α―à–Η–≤–Α–Ϋ–Η–Β–Φ –Ω–Ψ –†–Ψ–Φ–Α–Ϋ–Ψ–≤―¹–Κ–Ψ–Φ―É βÄ™ –™–Η–Φ–Ζ–Β ―¹ ―³–Η–Κ―¹–Α―Ü–Η–Β–Ι –Ω–Ψ –€–Α–Ι βÄ™ –™―Ä―é–Ϋ–≤–Α–Μ―¨–¥―É. –Π–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–Β –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Β –Φ–Α―²–Β―Ä–Η–Α–Μ–Α –Ω―Ä–Ψ–≤–Ψ–¥–Η–Μ–Ψ―¹―¨ –Κ–≤–Α–Μ–Η―³–Η―Ü–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ―΄–Φ –≤―Ä–Α―΅–Ψ–Φ-―Ü–Η―²–Ψ–Μ–Ψ–≥–Ψ–Φ.
–û–Ω–Η―¹–Α–Ϋ–Η–Β ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Η―Ö –Ψ–±―Ä–Α–Ζ―Ü–Ψ–≤
–Π–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–Β –Ζ–Α–Κ–Μ―é―΅–Β–Ϋ–Η–Β –Ϋ–Ψ―¹–Η–Μ–Ψ –Ψ–Ω–Η―¹–Α―²–Β–Μ―¨–Ϋ―΄–Ι ―Ö–Α―Ä–Α–Κ―²–Β―Ä, –Α ―²–Α–Κ–Ε–Β –≤–Κ–Μ―é―΅–Α–Μ–Ψ –Κ–Α―²–Β–≥–Ψ―Ä–Η―é –Ψ―² I –¥–Ψ VI –≤ ―¹–Ψ–Ψ―²–≤–Β―²―¹―²–≤–Η–Η ―¹ ―¹–Η―¹―²–Β–Φ–Ψ–Ι Bethesda:–Κ–Α―²–Β–≥–Ψ―Ä–Η―è I βÄ™ –Ϋ–Β–¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η―΅–Β―¹–Κ–Η–Ι/–Ϋ–Β―É–¥–Ψ–≤–Μ–Β―²–≤–Ψ―Ä–Η―²–Β–Μ―¨–Ϋ―΄–Ι –±–Η–Ψ–Ω―²–Α―²;
–Κ–Α―²–Β–≥–Ψ―Ä–Η―è II βÄ™ –¥–Ψ–±―Ä–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ―΄–Ι –Ω―Ä–Ψ―Ü–Β―¹―¹;
–Κ–Α―²–Β–≥–Ψ―Ä–Η―è III βÄ™ –Α―²–Η–Ω–Η―è –Ϋ–Β–Ψ–Ω―Ä–Β–¥–Β–Μ–Β–Ϋ–Ϋ–Ψ–≥–Ψ –Ζ–Ϋ–Α―΅–Β–Ϋ–Η―è –Η–Μ–Η ―³–Ψ–Μ–Μ–Η–Κ―É–Μ―è―Ä–Ϋ―΄–Β –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Η―è –Ϋ–Β–Ψ–Ω―Ä–Β–¥–Β–Μ–Β–Ϋ–Ϋ–Ψ–≥–Ψ –Ζ–Ϋ–Α―΅–Β–Ϋ–Η―è;
–Κ–Α―²–Β–≥–Ψ―Ä–Η―è IV βÄ™ ―³–Ψ–Μ–Μ–Η–Κ―É–Μ―è―Ä–Ϋ–Α―è –Ϋ–Β–Ψ–Ω–Μ–Α–Ζ–Η―è / –Ω–Ψ–¥–Ψ–Ζ―Ä–Β–Ϋ–Η–Β –Ϋ–Α ―³–Ψ–Μ–Μ–Η–Κ―É–Μ―è―Ä–Ϋ―É―é –Ϋ–Β–Ψ–Ω–Μ–Α–Ζ–Η―é;
–Κ–Α―²–Β–≥–Ψ―Ä–Η―è V βÄ™ –Ω–Ψ–¥–Ψ–Ζ―Ä–Β–Ϋ–Η–Β –Ϋ–Α ―Ä–Α–Κ;
–Κ–Α―²–Β–≥–Ψ―Ä–Η―è VI βÄ™ ―Ä–Α–Κ.
–ü–Ψ―¹–Μ–Β–Ψ–Ω–Β―Ä–Α―Ü–Η–Ψ–Ϋ–Ϋ–Ψ–Β –≥–Η―¹―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–Β –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Β
–£ ―¹–Μ―É―΅–Α―è―Ö ―Ö–Η―Ä―É―Ä–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Μ–Β―΅–Β–Ϋ–Η―è –Κ–Μ–Η–Ϋ–Η―΅–Β―¹–Κ–Η–Ι –¥–Η–Α–≥–Ϋ–Ψ–Ζ –±―΄–Μ –Ω–Ψ–¥―²–≤–Β―Ä–Ε–¥–Β–Ϋ –Ω―Ä–Η –≥–Η―¹―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–Φ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Η, ―Ä–Β–Ζ―É–Μ―¨―²–Α―²―΄ –Κ–Ψ―²–Ψ―Ä–Ψ–≥–Ψ –±―΄–Μ–Η ―Ä–Α―¹–Ω―Ä–Β–¥–Β–Μ–Β–Ϋ―΄ –Ω–Ψ –≥―Ä―É–Ω–Ω–Α–Φ: 1-―è βÄ™ –¥–Ψ–±―Ä–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ―΄–Β, –≤–Κ–Μ―é―΅–Α–≤―à–Η–Β ―³–Ψ–Μ–Μ–Η–Κ―É–Μ―è―Ä–Ϋ―΄–Β –Α–¥–Β–Ϋ–Ψ–Φ―΄, –≥–Η–Ω–Β―Ä–Ω–Μ–Α―¹―²–Η―΅–Β―¹–Κ–Η–Β ―É–Ζ–Μ―΄, –Κ–Ψ–Μ–Μ–Ψ–Η–¥–Ϋ―΄–Ι –Ζ–Ψ–± –Η ―²–Η―Ä–Β–Ψ–Η–¥–Η―²―΄; 2-―è βÄ™ –Ζ–Μ–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ―΄–Β, –≤–Κ–Μ―é―΅–Α–≤―à–Η–Β –Ω–Α–Ω–Η–Μ–Μ―è―Ä–Ϋ―΄–Ι ―Ä–Α–Κ, ―³–Ψ–Μ–Μ–Η–Κ―É–Μ―è―Ä–Ϋ―΄–Ι ―Ä–Α–Κ, –Φ–Β–¥―É–Μ–Μ―è―Ä–Ϋ―΄–Ι ―Ä–Α–Κ.–Γ―²–Α―²–Η―¹―²–Η―΅–Β―¹–Κ–Η–Ι –Α–Ϋ–Α–Μ–Η–Ζ
–£ ―Ö–Ψ–¥–Β ―¹―²–Α―²–Η―¹―²–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Α–Ϋ–Α–Μ–Η–Ζ–Α ―¹ –Η―¹–Ω–Ψ–Μ―¨–Ζ–Ψ–≤–Α–Ϋ–Η–Β–Φ –Ω―Ä–Ψ–≥―Ä–Α–Φ–Φ―΄ Microsoft Excel 2016 (Microsoft corp., USA) ―Ä–Α―¹―¹―΅–Η―²―΄–≤–Α–Μ–Η –Ψ―²–Ϋ–Ψ―¹–Η―²–Β–Μ―¨–Ϋ―΄–Β –Η –Α–±―¹–Ψ–Μ―é―²–Ϋ―΄–Β ―΅–Α―¹―²–Ψ―²―΄ –≤―¹―²―Ä–Β―΅–Α–Β–Φ–Ψ―¹―²–Η –Ζ–Ϋ–Α―΅–Β–Ϋ–Η–Ι –Ω―Ä–Η–Ζ–Ϋ–Α–Κ–Ψ–≤ (–Κ–Α―²–Β–≥–Ψ―Ä–Η–Η –Ω–Ψ ―à–Κ–Α–Μ–Β Bethesda, –Ζ–Μ–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ–Ψ―¹―²―¨ –Ϋ–Ψ–≤–Ψ–Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η–Ι –Η ―². –¥.), –Α ―²–Α–Κ–Ε–Β –Ζ–Ϋ–Α―΅–Β–Ϋ–Η―è ―΅―É–≤―¹―²–≤–Η―²–Β–Μ―¨–Ϋ–Ψ―¹―²–Η, ―¹–Ω–Β―Ü–Η―³–Η―΅–Ϋ–Ψ―¹―²–Η, –Ω―Ä–Ψ–≥–Ϋ–Ψ―¹―²–Η―΅–Β―¹–Κ–Ψ–Ι ―Ü–Β–Ϋ–Ϋ–Ψ―¹―²–Η –Ω–Ψ–Μ–Ψ–Ε–Η―²–Β–Μ―¨–Ϋ–Ψ–≥–Ψ –Η –Ψ―²―Ä–Η―Ü–Α―²–Β–Μ―¨–Ϋ–Ψ–≥–Ψ ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Ψ–≤ ―¹ –Α–Ϋ–Α–Μ–Η–Ζ–Ψ–Φ –¥–≤―É―¹―²–Ψ―Ä–Ψ–Ϋ–Ϋ–Η―Ö 95% –¥–Ψ–≤–Β―Ä–Η―²–Β–Μ―¨–Ϋ―΄―Ö –Η–Ϋ―²–Β―Ä–≤–Α–Μ–Ψ–≤ (–î–‰). –î–‰ ―Ä–Α―¹―¹―΅–Η―²―΄–≤–Α–Μ–Η –Ω–Ψ –Φ–Β―²–Ψ–¥―É Wilson –±–Β–Ζ –Ω–Ψ–Ω―Ä–Α–≤–Κ–Η –Ϋ–Α –Ϋ–Β–Ω―Ä–Β―Ä―΄–≤–Ϋ–Ψ―¹―²―¨ [10].–†–Β–Ζ―É–Μ―¨―²–Α―²―΄
–†–Β–Ζ―É–Μ―¨―²–Α―²―΄ –Δ–ê–ë
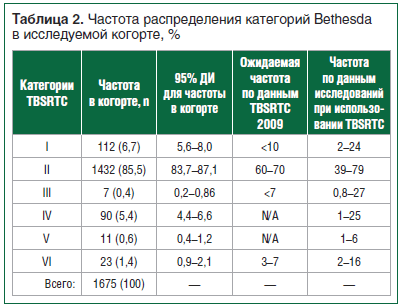
–ü–Ψ ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Α–Φ ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è 112 –±–Η–Ψ–Ω―²–Α―²–Ψ–≤ (6,7%) –±―΄–Μ–Η –Ψ―²–Ϋ–Β―¹–Β–Ϋ―΄ –Κ –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η I, 1432 (85,5%) βÄ™ –Κ –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η II, 7 (0,4%) βÄ™ –Κ –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η III, 90 (5,4%) βÄ™ –Κ –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η IV, 11 (0,6%) βÄ™ –Κ –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η V –Η 23 (1,4%) βÄ™ –Κ –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η VI (―²–Α–±–Μ. 2).–™―Ä―É–Ω–Ω―É –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤ ―¹ ―É–Ζ–Μ–Ψ–≤―΄–Φ–Η –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è–Φ–Η –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η III ―¹–Ψ―¹―²–Α–≤–Η–Μ–Η ―²–Ψ–Μ―¨–Κ–Ψ –Ε–Β–Ϋ―â–Η–Ϋ―΄ 37βÄ™74 –Μ–Β―². –™―Ä―É–Ω–Ω–Α –±–Ψ–Μ―¨–Ϋ―΄―Ö ―¹ ―É–Ζ–Μ–Ψ–≤–Ψ–Ι –Ω–Α―²–Ψ–Μ–Ψ–≥–Η–Β–Ι, –Ψ―²–Ϋ–Β―¹–Β–Ϋ–Ϋ–Ψ–Ι –Κ –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η IV, ―¹–Ψ―¹―²–Ψ―è–Μ–Α –Η–Ζ 12 (13%) –Φ―É–Ε―΅–Η–Ϋ –≤ –≤–Ψ–Ζ―Ä–Α―¹―²–Β 23βÄ™83 –Μ–Β―² –Η 78 (87%) –Ε–Β–Ϋ―â–Η–Ϋ 20βÄ™81 –≥–Ψ–¥–Α. –™―Ä―É–Ω–Ω–Α ―¹ –Κ–Α―²–Β–≥–Ψ―Ä–Η–Β–Ι V ―²–Α–Κ–Ε–Β –±―΄–Μ–Α –Ω―Ä–Β–¥―¹―²–Α–≤–Μ–Β–Ϋ–Α ―²–Ψ–Μ―¨–Κ–Ψ 11 –Ε–Β–Ϋ―â–Η–Ϋ–Α–Φ–Η –≤ –≤–Ψ–Ζ―Ä–Α―¹―²–Β –Ψ―² 23 –¥–Ψ 81 –≥–Ψ–¥–Α. –™―Ä―É–Ω–Ω–Α –±–Ψ–Μ―¨–Ϋ―΄―Ö ―¹ ―É–Ζ–Μ–Α–Φ–Η –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η VI –±―΄–Μ–Α –Ω―Ä–Β–¥―¹―²–Α–≤–Μ–Β–Ϋ–Α 3 (1,3%) –Φ―É–Ε―΅–Η–Ϋ–Α–Φ–Η –≤ –≤–Ψ–Ζ―Ä–Α―¹―²–Β 47βÄ™67 –Μ–Β―² –Η 20 (98,7%) –Ε–Β–Ϋ―â–Η–Ϋ–Α–Φ–Η –≤ –≤–Ψ–Ζ―Ä–Α―¹―²–Β –Ψ―² 27 –¥–Ψ 71 –≥–Ψ–¥–Α.
–Γ―Ä–Α–≤–Ϋ–Β–Ϋ–Η–Β ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Ψ–≤ ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η –Φ–Ψ―Ä―³–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Ι
–£―¹–Β–Φ –Ω–Α―Ü–Η–Β–Ϋ―²–Α–Φ, ―É –Κ–Ψ―²–Ψ―Ä―΄―Ö ―É–Ζ–Μ–Ψ–≤―΄–Β –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è –Ω–Ψ TBSRTC –Ψ―²–Ϋ–Ψ―¹–Η–Μ–Η―¹―¨ –Κ –Κ–Α―²–Β–≥–Ψ―Ä–Η―è–Φ IVβÄ™VI, –±―΄–Μ–Ψ ―Ä–Β–Κ–Ψ–Φ–Β–Ϋ–¥–Ψ–≤–Α–Ϋ–Ψ ―Ö–Η―Ä―É―Ä–≥–Η―΅–Β―¹–Κ–Ψ–Β –Μ–Β―΅–Β–Ϋ–Η–Β. –û–¥–Ϋ–Α–Κ–Ψ –≤ –Κ–Μ–Η–Ϋ–Η–Κ–Β –Ψ–Ω–Β―Ä–Α―Ü–Η―è –±―΄–Μ–Α –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Α ―²–Ψ–Μ―¨–Κ–Ψ 46 –Η–Ζ 90 –±–Ψ–Μ―¨–Ϋ―΄―Ö, –Ψ―²–Ϋ–Ψ―¹―è―â–Η―Ö―¹―è –Κ –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η IV, –≤―¹–Β–Φ 11 –Ω–Α―Ü–Η–Β–Ϋ―²–Α–Φ βÄ™ –Κ –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η V, 18 –Η–Ζ 23 –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤ βÄ™ –Κ –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η VI (―²–Α–±–Μ. 3).
–£ –≥―Ä―É–Ω–Ω–Β –±–Ψ–Μ―¨–Ϋ―΄―Ö ―¹ ―³–Ψ–Μ–Μ–Η–Κ―É–Μ―è―Ä–Ϋ–Ψ–Ι –Ϋ–Β–Ψ–Ω–Μ–Α–Ζ–Η–Β–Ι –Η–Μ–Η –Ω–Ψ–¥–Ψ–Ζ―Ä–Β–Ϋ–Η–Β–Φ –Ϋ–Α ―³–Ψ–Μ–Μ–Η–Κ―É–Μ―è―Ä–Ϋ―É―é –Ϋ–Β–Ψ–Ω–Μ–Α–Ζ–Η―é ―²–Η―Ä–Β–Ψ–Η–¥―ç–Κ―²–Ψ–Φ–Η―è –±―΄–Μ–Α –≤―΄–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Α 34, –≥–Β–Φ–Η―²–Η―Ä–Β–Ψ–Η–¥―ç–Κ―²–Ψ–Φ–Η―è βÄ™ 12 –Ω–Α―Ü–Η–Β–Ϋ―²–Α–Φ. –ü–Ψ –¥–Α–Ϋ–Ϋ―΄–Φ –≥–Η―¹―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –≤–Β―Ä–Η―³–Η―Ü–Η―Ä–Ψ–≤–Α–Ϋ–Ψ 14 –Ω–Α–Ω–Η–Μ–Μ―è―Ä–Ϋ―΄―Ö –Κ–Α―Ä―Ü–Η–Ϋ–Ψ–Φ –©–•. –ï―â–Β –≤ 1 ―¹–Μ―É―΅–Α–Β –Φ–Η–Κ―Ä–Ψ―³–Ψ–Κ―É―¹ –Ω–Α–Ω–Η–Μ–Μ―è―Ä–Ϋ–Ψ–Ι –Κ–Α―Ä―Ü–Η–Ϋ–Ψ–Φ―΄ –±―΄–Μ –≤―΄―è–≤–Μ–Β–Ϋ –≤ ―É–Ζ–Μ–Ψ–≤–Ψ–Φ –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η–Η, –Α―¹–Ω–Η―Ä–Α―Ü–Η–Ψ–Ϋ–Ϋ–Α―è –±–Η–Ψ–Ω―¹–Η―è –Κ–Ψ―²–Ψ―Ä–Ψ–≥–Ψ –Ϋ–Β –Ω―Ä–Ψ–≤–Ψ–¥–Η–Μ–Α―¹―¨ –≤ ―¹–≤―è–Ζ–Η ―¹ –Β–≥–Ψ ―Ä–Α–Ζ–Φ–Β―Ä–Ψ–Φ (5 –Φ–Φ). –ö –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η IV ―É ―ç―²–Ψ–≥–Ψ –Ω–Α―Ü–Η–Β–Ϋ―²–Α –±―΄–Μ–Ψ –Ψ―²–Ϋ–Β―¹–Β–Ϋ–Ψ –¥―Ä―É–≥–Ψ–Β ―É–Ζ–Μ–Ψ–≤–Ψ–Β –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η–Β, –Κ–Ψ―²–Ψ―Ä–Ψ–Β –Ψ–Κ–Α–Ζ–Α–Μ–Ψ―¹―¨ –¥–Ψ–±―Ä–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ―΄–Φ. –£ ―Ü–Β–Μ–Ψ–Φ ―¹–Ψ–Ω–Ψ―¹―²–Α–≤–Μ–Β–Ϋ–Η–Β ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Ψ–≤ ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η –≥–Η―¹―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –≤ –¥–Α–Ϋ–Ϋ–Ψ–Ι –≥―Ä―É–Ω–Ω–Β –±–Ψ–Μ―¨–Ϋ―΄―Ö –Ω–Ψ–Ζ–≤–Ψ–Μ–Η–Μ–Ψ –≤―΄―è–≤–Η―²―¨ –Κ–Α―Ä―Ü–Η–Ϋ–Ψ–Φ―É –©–• –≤ 30,4% ―¹–Μ―É―΅–Α–Β–≤, –Ψ–¥–Ϋ–Α–Κ–Ψ –Ψ–Κ–Ψ–Ϋ―΅–Α―²–Β–Μ―¨–Ϋ―΄–Β –¥–Α–Ϋ–Ϋ―΄–Β –Ψ―¹―²–Α–Μ―¨–Ϋ―΄―Ö 44 –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤ ―ç―²–Ψ–Ι –≥―Ä―É–Ω–Ω―΄ –Ω–Ψ–Κ–Α –Ϋ–Α―Ö–Ψ–¥―è―²―¹―è –≤ ―¹―²–Α–¥–Η–Η –Ψ–±―Ä–Α–±–Ψ―²–Κ–Η, ―΅―²–Ψ –Φ–Ψ–Ε–Β―² –Ω–Ψ–≤–Μ–Η―è―²―¨ –Ϋ–Α –Ψ–Κ–Ψ–Ϋ―΅–Α―²–Β–Μ―¨–Ϋ―΄–Ι ―Ä–Β–Ζ―É–Μ―¨―²–Α―².
–£―¹–Β–Φ –Ω–Α―Ü–Η–Β–Ϋ―²–Α–Φ ―¹ –Ψ–±―Ä–Α–Ζ―Ü–Α–Φ–Η, –Ω–Ψ–¥–Ψ–Ζ―Ä–Η―²–Β–Μ―¨–Ϋ―΄–Φ–Η –Ϋ–Α ―Ä–Α–Κ, –±―΄–Μ–Α –≤―΄–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Α ―²–Η―Ä–Β–Ψ–Η–¥―ç–Κ―²–Ψ–Φ–Η―è, –Α –Ω–Ψ ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Α–Φ –≥–Η―¹―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –Ω–Α–Ω–Η–Μ–Μ―è―Ä–Ϋ–Α―è –Κ–Α―Ä―Ü–Η–Ϋ–Ψ–Φ–Α –±―΄–Μ–Α –≤–Β―Ä–Η―³–Η―Ü–Η―Ä–Ψ–≤–Α–Ϋ–Α –≤ 9 (81,8%) –Ϋ–Α–±–Μ―é–¥–Β–Ϋ–Η―è―Ö.
–‰–Ζ 23 –±–Ψ–Μ―¨–Ϋ―΄―Ö ―¹ –≤–Β―Ä–Η―³–Η―Ü–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ–Ψ–Ι –Ω―Ä–Η ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–Φ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Η –Κ–Α―Ä―Ü–Η–Ϋ–Ψ–Φ–Ψ–Ι –©–• 5 –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤ –Ψ―²–Κ–Α–Ζ–Α–Μ–Η―¹―¨ –Ψ―² –Ψ–Ω–Β―Ä–Α―Ü–Η–Η –≤ –Κ–Μ–Η–Ϋ–Η–Κ–Β (–Η–Ϋ―³–Ψ―Ä–Φ–Α―Ü–Η–Η –Ψ ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Α―Ö –≥–Η―¹―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –Ψ–Ω―É―Ö–Ψ–Μ–Η –Ϋ–Β―²), –Ψ―¹―²–Α–Μ―¨–Ϋ―΄–Β –±―΄–Μ–Η –Ψ–Ω–Β―Ä–Η―Ä–Ψ–≤–Α–Ϋ―΄, –Ω―Ä–Η ―ç―²–Ψ–Φ –≤–Ψ –≤―¹–Β―Ö ―¹–Μ―É―΅–Α―è―Ö –Ω―Ä–Η –≥–Η―¹―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–Φ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Η –±―΄–Μ –≤–Β―Ä–Η―³–Η―Ü–Η―Ä–Ψ–≤–Α–Ϋ ―Ä–Α–Κ –©–• (–Ω–Α–Ω–Η–Μ–Μ―è―Ä–Ϋ―΄–Ι –≤–Α―Ä–Η–Α–Ϋ―² βÄ™ –≤ 17 ―¹–Μ―É―΅–Α―è―Ö, –Φ–Β–¥―É–Μ–Μ―è―Ä–Ϋ―΄–Ι βÄ™ –≤ 1 –Ϋ–Α–±–Μ―é–¥–Β–Ϋ–Η–Η).
–Δ–Α–Κ–Ε–Β –Ω–Ψ ―Ä–Α–Ζ–Ϋ―΄–Φ –Ω―Ä–Η―΅–Η–Ϋ–Α–Φ (–Κ–Ψ–Φ–Ω―Ä–Β―¹―¹–Η–Ψ–Ϋ–Ϋ―΄–Ι ―¹–Η–Ϋ–¥―Ä–Ψ–Φ, ―¹–Η–Ϋ–¥―Ä–Ψ–Φ ―²–Η―Ä–Β–Ψ―²–Ψ–Κ―¹–Η–Κ–Ψ–Ζ–Α –Ω―Ä–Η ―É–Ζ–Μ–Ψ–≤–Ψ–Φ, –Φ–Ϋ–Ψ–≥–Ψ―É–Ζ–Μ–Ψ–≤–Ψ–Φ –Η –¥–Η―³―³―É–Ζ–Ϋ–Ψ–Φ ―²–Ψ–Κ―¹–Η―΅–Β―¹–Κ–Ψ–Φ –Ζ–Ψ–±–Β, –Ω–Ψ–¥–Ψ–Ζ―Ä–Β–Ϋ–Η–Β –Ϋ–Α ―Ä–Β―Ü–Η–¥–Η–≤ ―Ä–Α–Ϋ–Β–Β –Ψ–Ω–Β―Ä–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ–Ψ–≥–Ψ ―Ä–Α–Κ–Α) –±―΄–Μ–Η –Ω―Ä–Ψ–Ψ–Ω–Β―Ä–Η―Ä–Ψ–≤–Α–Ϋ―΄ 40 –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤ ―¹ ―É–Ζ–Μ–Ψ–≤―΄–Φ–Η –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è–Φ–Η –Κ–Α―²–Β–≥–Ψ―Ä–Η–Ι IβÄ™III, –Η–Ζ –Ϋ–Η―Ö 1 –±–Ψ–Μ―¨–Ϋ–Ψ–Ι βÄ™ ―¹ –Κ–Α―²–Β–≥–Ψ―Ä–Η–Β–Ι I, 36 βÄ™ ―¹ –Κ–Α―²–Β–≥–Ψ―Ä–Η–Β–Ι II –Η 3 βÄ™ ―¹ –Κ–Α―²–Β–≥–Ψ―Ä–Η–Β–Ι III. –ü―Ä–Η –Ψ–Ω―Ä–Β–¥–Β–Μ–Β–Ϋ–Η–Η –Ω–Ψ–Κ–Α–Ζ–Α–Ϋ–Η–Ι –Η –Ω–Μ–Α–Ϋ–Η―Ä–Ψ–≤–Α–Ϋ–Η–Η –Ψ–±―ä–Β–Φ–Α –Ψ–Ω–Β―Ä–Α―Ü–Η–Η ―É –±–Ψ–Μ―¨–Ϋ―΄―Ö ―ç―²–Η―Ö –≥―Ä―É–Ω–Ω ―É―΅–Η―²―΄–≤–Α–Μ–Η―¹―¨ –¥–Α–Ϋ–Ϋ―΄–Β –Α–Ϋ–Α–Φ–Ϋ–Β–Ζ–Α –Η –Θ–½-―Ö–Α―Ä–Α–Κ―²–Β―Ä–Η―¹―²–Η–Κ–Α ―É–Ζ–Μ–Ψ–≤―΄―Ö –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η–Ι.
–Θ 1 –Ω–Α―Ü–Η–Β–Ϋ―²–Α 76 –Μ–Β―² ―¹ ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Ψ–Φ –Ω―É–Ϋ–Κ―Ü–Η–Η, –Ψ―²–Ϋ–Β―¹–Β–Ϋ–Ϋ―΄–Φ –Κ –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η I, –±―΄–Μ–Α –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Α ―²–Η―Ä–Β–Ψ–Η–¥―ç–Κ―²–Ψ–Φ–Η―è –Ω–Ψ –Ω–Ψ–≤–Ψ–¥―É –Φ–Ϋ–Ψ–≥–Ψ―É–Ζ–Μ–Ψ–≤–Ψ–≥–Ψ –Ζ–Ψ–±–Α ―¹ –Κ–Ψ–Φ–Ω―Ä–Β―¹―¹–Η–Ψ–Ϋ–Ϋ―΄–Φ ―¹–Η–Ϋ–¥―Ä–Ψ–Φ–Ψ–Φ (–Ψ–±―ä–Β–Φ –©–• ―¹–Ψ―¹―²–Α–≤–Μ―è–Μ 347 ―¹–Φ3). –ü–Ψ –¥–Α–Ϋ–Ϋ―΄–Φ –≥–Η―¹―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –≤–Β―Ä–Η―³–Η―Ü–Η―Ä–Ψ–≤–Α–Ϋ –Κ–Ψ–Μ–Μ–Ψ–Η–¥–Ϋ―΄–Ι –Ω―Ä–Ψ–Μ–Η―³–Β―Ä–Η―Ä―É―é―â–Η–Ι –Ζ–Ψ–±. –î–Α–Ϋ–Ϋ―΄–Β –Ψ―¹―²–Α–Μ―¨–Ϋ―΄―Ö 111 –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤ ―¹ ―É–Ζ–Μ–Ψ–≤―΄–Φ–Η –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è–Φ–Η Bethesda I –Ϋ–Α―Ö–Ψ–¥―è―²―¹―è –Ϋ–Α ―¹―²–Α–¥–Η–Η ―¹–±–Ψ―Ä–Α –Η –≤ –¥–Α–Ϋ–Ϋ―΄–Ι –Α–Ϋ–Α–Μ–Η–Ζ –Ϋ–Β –≤–Κ–Μ―é―΅–Α–Μ–Η―¹―¨.
–£ –≥―Ä―É–Ω–Ω–Β –±–Ψ–Μ―¨–Ϋ―΄―Ö ―¹ –¥–Ψ–±―Ä–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ―΄–Φ–Η ―É–Ζ–Μ–Ψ–≤―΄–Φ–Η –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è–Φ–Η –Ω―Ä–Η –Φ–Ψ―Ä―³–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–Φ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Η –≤ 3 ―¹–Μ―É―΅–Α―è―Ö –≤–Β―Ä–Η―³–Η―Ü–Η―Ä–Ψ–≤–Α–Ϋ―΄ ―³–Ψ–Κ―É―¹―΄ –Ω–Α–Ω–Η–Μ–Μ―è―Ä–Ϋ–Ψ–Ι –Φ–Η–Κ―Ä–Ψ–Κ–Α―Ä―Ü–Η–Ϋ–Ψ–Φ―΄ –≤ –Κ–Ψ–Μ–Μ–Ψ–Η–¥–Ϋ―΄―Ö ―É–Ζ–Μ–Α―Ö –±–Ψ–Μ–Β–Β 1 ―¹–Φ. –ï―â–Β ―É 2 –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤ ―ç―²–Ψ–Ι –≥―Ä―É–Ω–Ω―΄ –≤ ―É–Ζ–Μ–Α―Ö –Φ–Β–Ϋ–Β–Β 1 ―¹–Φ, –Δ–ê–ë –Κ–Ψ―²–Ψ―Ä―΄―Ö –Ϋ–Β –Ω―Ä–Ψ–≤–Ψ–¥–Η–Μ–Α―¹―¨, ―²–Α–Κ–Ε–Β –±―΄–Μ–Η –≤–Β―Ä–Η―³–Η―Ü–Η―Ä–Ψ–≤–Α–Ϋ―΄ ―³–Ψ–Κ―É―¹―΄ –Ω–Α–Ω–Η–Μ–Μ―è―Ä–Ϋ–Ψ–≥–Ψ ―Ä–Α–Κ–Α. –≠―²–Η –¥–Α–Ϋ–Ϋ―΄–Β –±―΄–Μ–Η ―Ä–Α―¹―Ü–Β–Ϋ–Β–Ϋ―΄ –Κ–Α–Κ ―¹–Μ―É―΅–Α–Ι–Ϋ―΄–Β –Ϋ–Α―Ö–Ψ–¥–Κ–Η.
–Ξ–Η―Ä―É―Ä–≥–Η―΅–Β―¹–Κ–Ψ–Β –Μ–Β―΅–Β–Ϋ–Η–Β –±–Β–Ζ –Ω–Ψ–≤―²–Ψ―Ä–Ϋ–Ψ–Ι –Δ–ê–ë –±―΄–Μ–Ψ –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Ψ 3 –Η–Ζ 7 –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–Κ ―¹ ―É–Ζ–Μ–Ψ–≤―΄–Φ–Η –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è–Φ–Η, ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Α―è –Κ–Α―Ä―²–Η–Ϋ–Α –Κ–Ψ―²–Ψ―Ä―΄―Ö –±―΄–Μ–Α ―Ä–Α―¹―Ü–Β–Ϋ–Β–Ϋ–Α –Κ–Α–Κ –Α―²–Η–Ω–Η―è –Ϋ–Β―è―¹–Ϋ–Ψ–≥–Ψ –Ζ–Ϋ–Α―΅–Β–Ϋ–Η―è. –ü–Ψ–Κ–Α–Ζ–Α–Ϋ–Η–Β–Φ –Κ –Ψ–Ω–Β―Ä–Α―Ü–Η–Η –≤ 2 –Ϋ–Α–±–Μ―é–¥–Β–Ϋ–Η―è―Ö –±―΄–Μ–Ψ –Ϋ–Α–Μ–Η―΅–Η–Β –Κ–Ψ–Φ–Ω―Ä–Β―¹―¹–Η–Ψ–Ϋ–Ϋ–Ψ–≥–Ψ ―¹–Η–Ϋ–¥―Ä–Ψ–Φ–Α, –Β―â–Β –≤ –Ψ–¥–Ϋ–Ψ–Φ βÄ™ –Ϋ–Α–Μ–Η―΅–Η–Β ―É–Ζ–Μ–Ψ–≤–Ψ–≥–Ψ –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è –≤ –Κ―É–Μ―¨―²–Β –©–• ―É –Ω–Α―Ü–Η–Β–Ϋ―²–Κ–Η, ―Ä–Α–Ϋ–Β–Β –Ψ–Ω–Β―Ä–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ–Ψ–Ι –Ω–Ψ –Ω–Ψ–≤–Ψ–¥―É –Ω–Α–Ω–Η–Μ–Μ―è―Ä–Ϋ–Ψ–≥–Ψ ―Ä–Α–Κ–Α. –€–Ψ―Ä―³–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–Β –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Β –Ω–Ψ–¥―²–≤–Β―Ä–¥–Η–Μ–Ψ –Ϋ–Α–Μ–Η―΅–Η–Β –Ω–Α–Ω–Η–Μ–Μ―è―Ä–Ϋ–Ψ–Ι –Κ–Α―Ä―Ü–Η–Ϋ–Ψ–Φ―΄ –≤ 2 (66,7%) ―¹–Μ―É―΅–Α―è―Ö.
–û–±―¹―É–Ε–¥–Β–Ϋ–Η–Β
–Γ–Ψ–≥–Μ–Α―¹–Ϋ–Ψ –¥–Α–Ϋ–Ϋ―΄–Φ, –Ω―Ä–Β–¥―¹―²–Α–≤–Μ–Β–Ϋ–Ϋ―΄–Φ –≤ ―¹―²–Α―²–Η―¹―²–Η―΅–Β―¹–Κ–Ψ–Φ –Ψ―²―΅–Β―²–Β –€–Η–Ϋ–Ζ–¥―Ä–Α–≤–Α –†–Λ, –≤ –†–Ψ―¹―¹–Η–Η –≤ 2016 –≥. –±―΄–Μ–Ψ –Ζ–Α―Ä–Β–≥–Η―¹―²―Ä–Η―Ä–Ψ–≤–Α–Ϋ–Ψ 12 104 –Ϋ–Ψ–≤―΄―Ö ―¹–Μ―É―΅–Α―è –Ζ–Μ–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ―΄―Ö –Ϋ–Ψ–≤–Ψ–Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η–Ι –©–• (8,8 –Ϋ–Α 100 ―²―΄―¹. –Ϋ–Α―¹–Β–Μ–Β–Ϋ–Η―è), –Ω–Ψ–¥–Α–≤–Μ―è―é―â–Β–Β –±–Ψ–Μ―¨―à–Η–Ϋ―¹―²–≤–Ψ –Κ–Ψ―²–Ψ―Ä―΄―Ö ―Ä–Α–Ζ–≤–Η–Μ–Ψ―¹―¨ ―É –Ε–Β–Ϋ―â–Η–Ϋ (10 321 ―¹–Μ―É―΅–Α–Ι, ―¹ ―΅–Α―¹―²–Ψ―²–Ψ–Ι 13,1 –Ϋ–Α 100 ―²―΄―¹.) [11, 12].–£ –Ϋ–Α―¹―²–Ψ―è―â–Β–Β –≤―Ä–Β–Φ―è –Δ–ê–ë ―É–Ζ–Μ–Ψ–≤―΄―Ö –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η–Ι –©–• ―è–≤–Μ―è–Β―²―¹―è –Ϋ–Α–Η–±–Ψ–Μ–Β–Β ―²–Ψ―΅–Ϋ―΄–Φ –Φ–Β―²–Ψ–¥–Ψ–Φ, –Ω–Ψ–Ζ–≤–Ψ–Μ―è―é―â–Η–Φ –Ψ―²–Ψ–±―Ä–Α―²―¨ –¥–Μ―è ―Ö–Η―Ä―É―Ä–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Μ–Β―΅–Β–Ϋ–Η―è ―¹–Μ―É―΅–Α–Η, –Ω–Ψ–¥–Ψ–Ζ―Ä–Η―²–Β–Μ―¨–Ϋ―΄–Β –≤ –Ψ―²–Ϋ–Ψ―à–Β–Ϋ–Η–Η –Ζ–Μ–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―Ü–Β―¹―¹–Α. –ï–¥–Η–Ϋ–Α―è ―¹–Η―¹―²–Β–Φ–Α –Ψ―Ü–Β–Ϋ–Κ–Η ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Ψ–≤ ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –±–Η–Ψ–Ω―²–Α―²–Ψ–≤ –Ω―Ä–Η–Ζ–≤–Α–Ϋ–Α –Ψ–±–Μ–Β–≥―΅–Η―²―¨ –≤–Ζ–Α–Η–Φ–Ψ–¥–Β–Ι―¹―²–≤–Η–Β –≤―Ä–Α―΅–Β–Ι ―Ä–Α–Ζ–Μ–Η―΅–Ϋ―΄―Ö ―¹–Ω–Β―Ü–Η–Α–Μ―¨–Ϋ–Ψ―¹―²–Β–Ι, –Ζ–Α–¥–Β–Ι―¹―²–≤–Ψ–≤–Α–Ϋ–Ϋ―΄―Ö –≤ –Ψ–Κ–Α–Ζ–Α–Ϋ–Η–Η –Ω–Ψ–Φ–Ψ―â–Η –Ω–Α―Ü–Η–Β–Ϋ―²–Α–Φ ―¹ ―É–Ζ–Μ–Ψ–≤―΄–Φ–Η –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è–Φ–Η –©–•. –ö―Ä–Ψ–Φ–Β ―²–Ψ–≥–Ψ, ―²–Α–Κ–Ψ–Ι –Ω–Ψ–¥―Ö–Ψ–¥ –Ω–Ψ–Ζ–≤–Ψ–Μ―è–Β―² –Ψ–±–Μ–Β–≥―΅–Η―²―¨ ―¹–Ψ–Ω–Ψ―¹―²–Α–≤–Μ–Β–Ϋ–Η–Β ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Η―Ö –¥–Α–Ϋ–Ϋ―΄―Ö ―¹ ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Α–Φ–Η –≥–Η―¹―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è, ―΅―²–Ψ –¥–Α–Β―² –≤–Ψ–Ζ–Φ–Ψ–Ε–Ϋ–Ψ―¹―²―¨ –Α–Ϋ–Α–Μ–Η–Ζ–Η―Ä–Ψ–≤–Α―²―¨ ―Ä–Β–Ζ―É–Μ―¨―²–Α―²―΄, –Ω–Ψ–Μ―É―΅–Β–Ϋ–Ϋ―΄–Β –≤ ―Ä–Α–Ζ–Μ–Η―΅–Ϋ―΄―Ö –Μ–Α–±–Ψ―Ä–Α―²–Ψ―Ä–Η―è―Ö, –≤ ―Ä–Α–Φ–Κ–Α―Ö –Ϋ–Α―Ü–Η–Ψ–Ϋ–Α–Μ―¨–Ϋ―΄―Ö –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Ι [12].
–£ –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Ϋ–Ψ–Φ –Ϋ–Α–Φ–Η –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Η ―¹―Ä–Β–¥–Η 115 –Ψ–Ω–Β―Ä–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ―΄―Ö –±–Ψ–Μ―¨–Ϋ―΄―Ö –Ζ–Μ–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ―΄–Β –Ϋ–Ψ–≤–Ψ–Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è –©–• –±―΄–Μ–Η –Ψ–±–Ϋ–Α―Ä―É–Ε–Β–Ϋ―΄ ―É 46 (40%) –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤. –ß―É–≤―¹―²–≤–Η―²–Β–Μ―¨–Ϋ–Ψ―¹―²―¨ ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –≤ –≤―΄―è–≤–Μ–Β–Ϋ–Η–Η –Κ–Α―Ä―Ü–Η–Ϋ–Ψ–Φ―΄ –¥–Μ―è –Κ–Α―²–Β–≥–Ψ―Ä–Η–Ι IV+V+VI ―¹–Ψ―¹―²–Α–≤–Η–Μ–Α 89,1% (95% –î–‰ 77βÄ™95,3%), –±―΄–Μ –≤―΄―è–≤–Μ–Β–Ϋ 41 ―¹–Μ―É―΅–Α–Ι. –î–Μ―è –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η Bethesda IV ―¹–Ω–Β―Ü–Η―³–Η―΅–Ϋ–Ψ―¹―²―¨ ―¹–Ψ―¹―²–Α–≤–Η–Μ–Α 46,3% (35,1βÄ™58%), –¥–Μ―è –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η V βÄ™ 97,1% (90βÄ™99,2%), –¥–Μ―è –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η VI βÄ™ 100% (94,7βÄ™100%). –Δ–Α–Κ–Η–Φ –Ψ–±―Ä–Α–Ζ–Ψ–Φ, –Ω―Ä–Ψ―Ü–Β–Ϋ―² ―¹–Ψ–≤–Ω–Α–¥–Β–Ϋ–Η―è ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Ψ–≤ ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η –Φ–Ψ―Ä―³–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Ι –Ω–Ψ–¥―²–≤–Β―Ä–¥–Η–Μ –≤–Ψ–Ζ–Φ–Ψ–Ε–Ϋ–Ψ―¹―²―¨ –¥–Α–Ϋ–Ϋ–Ψ–Ι –Ψ–Ω–Η―¹–Α―²–Β–Μ―¨–Ϋ–Ψ–Ι ―¹–Η―¹―²–Β–Φ―΄ –≤―΄―è–≤–Μ―è―²―¨ –Η–Φ–Β–Ϋ–Ϋ–Ψ –Ζ–Μ–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ―΄–Β –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è. –ù–Η–Ζ–Κ–Α―è ―¹–Ω–Β―Ü–Η―³–Η―΅–Ϋ–Ψ―¹―²―¨ ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –¥–Μ―è –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η IV, –Ω–Ψ –Ϋ–Α―à–Β–Φ―É –Φ–Ϋ–Β–Ϋ–Η―é, –Φ–Ψ–Ε–Β―² –±―΄―²―¨ ―¹–≤―è–Ζ–Α–Ϋ–Α ―¹ –Ϋ–Β–±–Ψ–Μ―¨―à–Η–Φ ―΅–Η―¹–Μ–Ψ–Φ –Ψ–±―Ä–Α–Ζ―Ü–Ψ–≤ (–Ϋ–Α –Φ–Ψ–Φ–Β–Ϋ―² –Ϋ–Α–Ω–Η―¹–Α–Ϋ–Η―è ―¹―²–Α―²―¨–Η –Ϋ–Β –±―΄–Μ–Ψ –Ω–Ψ–Μ―É―΅–Β–Ϋ–Ψ –Η–Ϋ―³–Ψ―Ä–Φ–Α―Ü–Η–Η –Ω―Ä–Η–Φ–Β―Ä–Ϋ–Ψ –Ψ –Ω–Ψ–Μ–Ψ–≤–Η–Ϋ–Β –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤ –≤ ―¹–≤―è–Ζ–Η ―¹ ―²–Β–Φ, ―΅―²–Ψ –Ψ–Ω–Β―Ä–Η―Ä–Ψ–≤–Α–Μ–Η―¹―¨ –Ψ–Ϋ–Η –≤ –¥―Ä―É–≥–Η―Ö –Φ–Β–¥¬≠―É―΅―Ä–Β–Ε–¥–Β–Ϋ–Η―è―Ö –Η–Μ–Η –Ϋ–Β –Ψ–Ω–Β―Ä–Η―Ä–Ψ–≤–Α–Μ–Η―¹―¨ –≤–Ψ–Ψ–±―â–Β). –Γ –¥―Ä―É–≥–Ψ–Ι ―¹―²–Ψ―Ä–Ψ–Ϋ―΄, –Η–Φ–Β–Ϋ–Ϋ–Ψ –Κ–Α―²–Β–≥–Ψ―Ä–Η―è IV ―è–≤–Μ―è–Β―²―¹―è –Ϋ–Α–Η–±–Ψ–Μ–Β–Β ―²―Ä―É–¥–Ϋ–Ψ–Ι –≤ –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Β, –Α ―²–Α–Κ–Ε–Β –Ϋ–Α–Η–±–Ψ–Μ–Β–Β –Ω―Ä–Ψ―²–Η–≤–Ψ―Ä–Β―΅–Η–≤–Ψ–Ι –Η ―¹–Ω–Ψ―Ä–Ϋ–Ψ–Ι –Ω―Ä–Η –Ω―Ä–Η–Ϋ―è―²–Η–Η ―Ä–Β―à–Β–Ϋ–Η―è –Ψ –Μ–Β―΅–Β–±–Ϋ–Ψ–Ι ―²–Α–Κ―²–Η–Κ–Β (―Ö–Η―Ä―É―Ä–≥–Η―΅–Β―¹–Κ–Ψ–Β –Μ–Β―΅–Β–Ϋ–Η–Β –Η–Μ–Η –Ϋ–Α–±–Μ―é–¥–Β–Ϋ–Η–Β). –£–Ψ–Ζ–Φ–Ψ–Ε–Ϋ–Ψ, –Ϋ–Α–Κ–Ψ–Ω–Μ–Β–Ϋ–Η–Β –Ψ–Ω―΄―²–Α –Η―¹–Ω–Ψ–Μ―¨–Ζ–Ψ–≤–Α–Ϋ–Η―è –Φ–Ψ–Μ–Β–Κ―É–Μ―è―Ä–Ϋ–Ψ-–≥–Β–Ϋ–Β―²–Η―΅–Β―¹–Κ–Ψ–≥–Ψ ―²–Β―¹―²–Η―Ä–Ψ–≤–Α–Ϋ–Η―è ―¹–Φ–Ψ–Ε–Β―² –≤ –¥–Α–Μ―¨–Ϋ–Β–Ι―à–Β–Φ –Ψ–Κ–Α–Ζ–Α―²―¨ –¥–Ψ–Ω–Ψ–Μ–Ϋ–Η―²–Β–Μ―¨–Ϋ―É―é –Ω–Ψ–Φ–Ψ―â―¨ –≤ –Ψ―²–±–Ψ―Ä–Β –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤ –¥–Μ―è –Ϋ–Α–±–Μ―é–¥–Β–Ϋ–Η―è, –Α –≤ ―¹–Μ―É―΅–Α―è―Ö ―Ö–Η―Ä―É―Ä–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Μ–Β―΅–Β–Ϋ–Η―è βÄ™ –≤ –Ψ–Ω―Ä–Β–¥–Β–Μ–Β–Ϋ–Η–Η –Ψ–Ω―²–Η–Φ–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –Ψ–±―ä–Β–Φ–Α –Ψ–Ω–Β―Ä–Α―Ü–Η–Η.
–£ –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Ϋ–Ψ–Φ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Η ―²–Α–Κ–Ε–Β –±―΄–Μ–Α ―Ä–Α―¹―¹―΅–Η―²–Α–Ϋ–Α –Ω―Ä–Ψ–≥–Ϋ–Ψ―¹―²–Η―΅–Β―¹–Κ–Α―è ―Ü–Β–Ϋ–Ϋ–Ψ―¹―²―¨ –Ω–Ψ–Μ–Ψ–Ε–Η―²–Β–Μ―¨–Ϋ–Ψ–≥–Ψ (PPV) –Η –Ψ―²―Ä–Η―Ü–Α―²–Β–Μ―¨–Ϋ–Ψ–≥–Ψ (NPV) ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Ψ–≤ ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –¥–Μ―è –≤―΄―è–≤–Μ–Β–Ϋ–Η―è ―Ä–Α–Κ–Α –©–• –≤ ―É–Ζ–Μ–Ψ–≤―΄―Ö –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è―Ö –Κ–Α―²–Β–≥–Ψ―Ä–Η–Ι Bethesda IVβÄ™VI (―²–Α–±–Μ. 4).
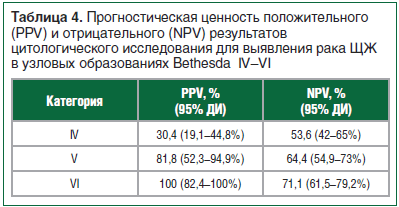
–ù–Α–Η–±–Ψ–Μ–Β–Β –≤―΄―¹–Ψ–Κ–Α―è ―Ü–Β–Ϋ–Ϋ–Ψ―¹―²―¨ –Ω–Ψ–Μ–Ψ–Ε–Η―²–Β–Μ―¨–Ϋ–Ψ–≥–Ψ –Η –Ψ―²―Ä–Η―Ü–Α―²–Β–Μ―¨–Ϋ–Ψ–≥–Ψ ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Ψ–≤ –Ψ―²–Φ–Β―΅–Β–Ϋ–Α –Η–Φ–Β–Ϋ–Ϋ–Ψ ―É –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤ ―¹ ―É–Ζ–Μ–Ψ–≤―΄–Φ–Η –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è–Φ–Η –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η Bethesda VI, ―². –Β. –Ω–Ψ–Μ–Ψ–Ε–Η―²–Β–Μ―¨–Ϋ―΄–Ι ―Ä–Β–Ζ―É–Μ―¨―²–Α―² (–Ϋ–Α–Μ–Η―΅–Η–Β –Ζ–Μ–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ–Ψ–Ι –Ψ–Ω―É―Ö–Ψ–Μ–Η) –Ω―Ä–Η ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–Φ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Η –±―΄–Μ –Ω–Ψ–¥―²–≤–Β―Ä–Ε–¥–Β–Ϋ –¥–Α–Ϋ–Ϋ―΄–Φ–Η –≥–Η―¹―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è. –ù–Α–Η–Φ–Β–Ϋ―¨―à–Α―è ―Ü–Β–Ϋ–Ϋ–Ψ―¹―²―¨ –Ω–Ψ–Μ–Ψ–Ε–Η―²–Β–Μ―¨–Ϋ–Ψ–≥–Ψ –Η –Ψ―²―Ä–Η―Ü–Α―²–Β–Μ―¨–Ϋ–Ψ–≥–Ψ ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Ψ–≤ ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –Ψ–Ε–Η–¥–Α–Β–Φ–Ψ –±―΄–Μ–Α –Ψ―²–Φ–Β―΅–Β–Ϋ–Α ―É –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤ ―¹ ―É–Ζ–Μ–Α–Φ–Η –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η Bethesda IV: ―¹ –Ψ–¥–Ϋ–Ψ–Ι ―¹―²–Ψ―Ä–Ψ–Ϋ―΄, ―²–Ψ–Μ―¨–Κ–Ψ –≤ 30,4% –Φ–Β―²–Ψ–¥ –Ω–Ψ–Ζ–≤–Ψ–Μ–Η–Μ –≤―΄―è–≤–Η―²―¨ ―Ä–Α–Κ –©–•, ―¹ –¥―Ä―É–≥–Ψ–Ι βÄ™ ―²–Ψ–Μ―¨–Κ–Ψ –≤ 53,6% –Ω–Ψ–Ζ–≤–Ψ–Μ–Η–Μ –Β–≥–Ψ –Η―¹–Κ–Μ―é―΅–Η―²―¨. –≠―²–Η ―Ä–Β–Ζ―É–Μ―¨―²–Α―²―΄ ―¹–Ψ–Ω–Ψ―¹―²–Α–≤–Η–Φ―΄ ―¹ –¥–Α–Ϋ–Ϋ―΄–Φ–Η, ―Ä–Α–Ϋ–Β–Β –Ψ–Ω―É–±–Μ–Η–Κ–Ψ–≤–Α–Ϋ–Ϋ―΄–Φ–Η –≤ –Μ–Η―²–Β―Ä–Α―²―É―Ä–Β [13βÄ™15].
–Γ–Μ–Β–¥―É–Β―² –Ω–Ψ–¥―΅–Β―Ä–Κ–Ϋ―É―²―¨, ―΅―²–Ψ –Ω―Ä–Ψ–≤–Β–¥–Β–Ϋ–Ϋ–Ψ–Β –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Β –Η–Φ–Β–Μ–Ψ ―Ä―è–¥ –Ψ–≥―Ä–Α–Ϋ–Η―΅–Β–Ϋ–Η–Ι. –ü―Ä–Β–Ε–¥–Β –≤―¹–Β–≥–Ψ –Ψ–Ϋ–Ψ –Η–Φ–Β–Μ–Ψ ―Ä–Β―²―Ä–Ψ―¹–Ω–Β–Κ―²–Η–≤–Ϋ―΄–Ι ―Ö–Α―Ä–Α–Κ―²–Β―Ä –Η –Κ–Ψ―Ä–Ψ―²–Κ–Η–Ι –Ω–Β―Ä–Η–Ψ–¥ –Ϋ–Α–±–Μ―é–¥–Β–Ϋ–Η―è, –Κ–Ψ―²–Ψ―Ä―΄–Ι –Ϋ–Β –Ω–Ψ–Ζ–≤–Ψ–Μ―è–Β―² ―¹–¥–Β–Μ–Α―²―¨ –≤―΄–≤–Ψ–¥―΄ –Ψ ―¹―É–¥―¨–±–Β –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤ ―¹ ―É–Ζ–Μ–Ψ–≤―΄–Φ–Η –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è–Φ–Η –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η II. –ö―Ä–Ψ–Φ–Β ―²–Ψ–≥–Ψ, –Φ―΄ –Ϋ–Β ―Ä–Α―¹–Ω–Ψ–Μ–Α–≥–Α–Μ–Η –Η–Ϋ―³–Ψ―Ä–Φ–Α―Ü–Η–Β–Ι, –Κ–Α―¹–Α―é―â–Β–Ι―¹―è ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Ψ–≤ –Ω–Ψ–≤―²–Ψ―Ä–Ϋ―΄―Ö –Δ–ê–ë –Η ―Ö–Η―Ä―É―Ä–≥–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Μ–Β―΅–Β–Ϋ–Η―è 111 –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤ ―¹ ―É–Ζ–Μ–Α–Φ–Η –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η Bethesda I, –Α ―²–Α–Κ–Ε–Β 44 –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤ ―¹ ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Η–Φ–Η –Ζ–Α–Κ–Μ―é―΅–Β–Ϋ–Η―è–Φ–Η –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η IV. –≠―²–Η –Ψ–±―¹―²–Ψ―è―²–Β–Μ―¨―¹―²–≤–Α –Φ–Ψ–≥―É―² ―¹―É―â–Β―¹―²–≤–Β–Ϋ–Ϋ–Ψ –Ω–Ψ–≤–Μ–Η―è―²―¨ –Ϋ–Α ―΅–Α―¹―²–Ψ―²―É –Ζ–Μ–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ―΄―Ö –Ϋ–Ψ–≤–Ψ–Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η–Ι –≤ –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Ϋ–Ψ–Ι –Κ–Ψ–≥–Ψ―Ä―²–Β –±–Ψ–Μ―¨–Ϋ―΄―Ö.
–£―΄–≤–Ψ–¥―΄:
1. –Π–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–Β –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Β –±–Η–Ψ–Ω―²–Α―²–Ψ–≤ –©–• ―¹ –Ψ―Ü–Β–Ϋ–Κ–Ψ–Ι –Ω–Ψ ―¹–Η―¹―²–Β–Φ–Β Bethesda ―è–≤–Μ―è–Β―²―¹―è –Η–Ϋ―³–Ψ―Ä–Φ–Α―²–Η–≤–Ϋ―΄–Φ –Φ–Β―²–Ψ–¥–Ψ–Φ –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Η –Κ–Α―Ä―Ü–Η–Ϋ–Ψ–Φ―΄ –©–•, ―΅―²–Ψ –Ω–Ψ–¥―²–≤–Β―Ä–Ε–¥–Α–Β―²―¹―è –Ω–Ψ–Κ–Α–Ζ–Α―²–Β–Μ–Β–Φ ―¹–Ω–Β―Ü–Η―³–Η―΅–Ϋ–Ψ―¹―²–Η, –Κ–Ψ―²–Ψ―Ä―΄–Ι ―¹–Ψ―¹―²–Α–≤–Η–Μ 100% –¥–Μ―è –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η VI.2. –ù–Α–Η–Φ–Β–Ϋ–Β–Β –¥–Ψ―¹―²–Ψ–≤–Β―Ä–Ϋ―΄–Φ–Η –≤ –Ω–Μ–Α–Ϋ–Β ―Ü–Η―²–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–Ι –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Η –Κ–Α―Ä―Ü–Η–Ϋ–Ψ–Φ―΄ –©–• ―¹–Μ–Β–¥―É–Β―² ―¹―΅–Η―²–Α―²―¨ –Ζ–Α–Κ–Μ―é―΅–Β–Ϋ–Η―è –Κ–Α―²–Β–≥–Ψ―Ä–Η–Η Bethesda IV, ―΅―²–Ψ –¥–Η–Κ―²―É–Β―² –Ϋ–Β–Ψ–±―Ö–Ψ–¥–Η–Φ–Ψ―¹―²―¨ –Ω–Ψ–Η―¹–Κ–Α –¥―Ä―É–≥–Η―Ö –Φ–Β―²–Ψ–¥–Ψ–≤, –≤ –Ω–Β―Ä–≤―É―é –Ψ―΅–Β―Ä–Β–¥―¨ –Φ–Ψ–Μ–Β–Κ―É–Μ―è―Ä–Ϋ–Ψ-–≥–Β–Ϋ–Β―²–Η―΅–Β―¹–Κ–Η―Ö, –≤–Β―Ä–Η―³–Η–Κ–Α―Ü–Η–Η ―Ä–Α–Κ–Α –©–•.








.gif)



