Каждый второй-третий трудоспособный взрослый и каждый четвертый ребенок страдают запорами [4–8]. Более чем у трети детей с этой проблемой заболевание принимает хроническое течение. У 35% девочек и 55% мальчиков, страдающих запорами, наблюдается энкопрез, а у 4% детей с хроническим запором отмечается каломазание [7].
Установить истинную распространенность запоров у детей затруднительно ввиду недооценки родителями серьезности проблемы и в связи с этим низкой обращаемости к врачу, а также из-за отсутствия единых критериев для постановки диагноза. Наличие множества возрастных и индивидуальных детских особенностей строения и развития толстой кишки обусловливает значительную вариабельность частоты стула у ребенка.
Терминология и классификация
Запор (от лат. constipatio) (по W.G. Thommpson, 1999 [9]) – нарушение функции кишечника, выражающееся:
– увеличением интервалов между актами дефекации по сравнению с индивидуальной физиологической нормой;
– затруднением акта дефекации;
– чувством неполного опорожнения кишечника;
– отхождением малого количества кала повышенной плотности.
Для описания формы стула гастроэнтерологи используют Бристольскую шкалу [10], включающую 7 типов стула: от «овечьего» (1-й тип) при значительном удлинении транзита кишечного содержимого до жидкого «водянистого» (7-й тип) – при ускоренном пассаже.
«Римские критерии III» [11] (РК III, 2006) разделяют функциональные расстройства у новорожденных и детей раннего возраста (0–3 года: G7 – запор) и у детей и подростков (4–18 лет: H3a – функциональный запор). РК III (табл. 1) являются важным диагностическим инструментом для определения состояния запора – подчеркиваются хронический характер его течения и преимущество важности прочих симптомов над частотой дефекации. Несмотря на ряд альтернативных определений (Американской ассоциации гастроэнтерологов, Американской коллегии гастроэнтерологов, NICE-рекомендации и др.) применение РК III показало оптимальную объективность во многих клинических исследованиях среди детей и взрослых, что используется педиатрами на практике каждый день. Применение РК III позволяет сократить число ненужных дополнительных исследований, поможет унифицировать исследования по проблеме диагностики и лечения запоров.
Отличить острый, или транзиторный, запор от хронического легко на основании данных анамнеза, указывающих на возникшее недавно нарушение стула в связи с изменением особенностей питания, физической активности, образа жизни ребенка. Внимательный анализ и коррекция выявленных нарушений в большинстве случаев приведут к нормализации стула.
Запоры принято подразделять на первичные (функциональные, идиопатические) и вторичные, связанные с множеством патогенетических механизмов (табл. 2) [12]. Вторичные запоры чаще связаны с органическими и неврологическими причинами и очень редко – с эндокринными [13]. Хронические запоры вследствие органических причин, как правило, развиваются постепенно, утяжеляются с ростом ребенка и отражают декомпенсацию функции кишки. Терапевтические мероприятия в таком случае направлены на восстановление нарушенного акта дефекации [1]. Большая часть детей (до 95%) страдают функциональными запорами [1, 14].
На симпозиуме «Хронические запоры у детей» (г. Нижний Новгород, 2005 г.) была принята классификация проф. А.И. Ленюшкина [15]. Она наиболее полно учитывает причины запоров и специфику детского возраста.
По этиологическому и патогенетическому признакам выделяются следующие типы хронических запоров:
– алиментарные – при нарушении пищевого режима, неполноценном питании, недостаточном потреблении жидкости и витаминов группы В;
– дискинетические – в результате нарушения моторики толстой кишки (гипотонические и гипертонические);
– органические – при наличии пороков развития и опухолей спинного мозга, болезни Гиршпрунга, долихосигмы, рубцов в области заднего прохода и аноректальной зоны;
– условно-рефлекторные – при систематическом подавлении позыва к дефекации, нервно-психических заболеваниях, стрессах (развитие рефлекторного типа запоров может встречаться при парапроктитах, трещинах заднего прохода);
– интоксикационные – при острых и хронических интоксикациях ядовитыми веществами, а также многими медикаментами.
По стадии течения запоры бывают:
– компенсированные (дефекация 1 раз в 2–3 дня, самостоятельно, с ощущением неполного опорожнения кишечника, метеоризмом);
– субкомпенсированные (дефекация 1 раз в 3–5 дней после очистительной клизмы или приема слабительных, сопровождается абдоминальной болью и метеоризмом);
– декомпенсированные (самостоятельного стула нет до 10 и более дней, выражены сильные боли в животе, симптомы интоксикации, метеоризм, опорожнение кишечника – только после сифонной клизмы или клизмы с гипертоническим раствором).
Согласительные рекомендации по запорам у детей (UMHS (2003), NASPGHAN (2006), NICE (2010)) [7, 8] подчеркивают необходимость комплексного учета данных анамнеза и обследования ребенка для своевременной диагностики врожденных заболеваний, пороков развития, сопровождаемых запорами. Предлагаемый в рекомендациях алгоритм легко применим в клинической практике и позволяет избежать необоснованного увеличения объема инвазивных процедур при запоре у ребенка и не пропустить серьезной вторичной патологии толстой кишки.
Диагностика
Для полноценной диагностики причины запоров у детей показано применение комплекса клинико-лабораторных и инструментальных методов обследования.
При сборе анамнеза болезни и осмотре следует учитывать длительность, частоту и характер нарушений дефекации (соответствие РК III), обратить внимание на возможные «симптомы тревоги» [7]:
– возникновение запора с рождения или в течение 1-го мес. жизни;
– позднее (более 48 ч) отхождение мекония после рождения;
– отставание ребенка в развитии;
– выраженный метеоризм и рвоту;
– анамнестические указания на слабость в нижних конечностях, нарушения раннего моторного развития.
Такие симптомы подозрительны в плане врожденной органической патологии толстой кишки, аномалий развития спинного мозга и метаболических расстройств (чаще всего целиакии, гипотиреоза). Патологические примеси в кале, лихорадка, отставание в физическом развитии (особенно немотивированная потеря массы тела), лабораторные признаки системности заболевания, анемия подозрительны в плане возникновения ВЗК, наличия новообразований кишки.
Физикальное обследование многокомпонентно и включает в себя не только пальпацию живота, но и осмотр перианальной области, спины, ягодиц, оценку мышечного тонуса, силы, рефлексов в нижних конечностях. Детальный осмотр перианальной области позволяет исключить атрезию ануса, пороки развития анальной области и мочеполовой системы [7]. При первом осмотре новорожденного определение степени эктопии анального отверстия помогает оценить аноректальный индекс [1].
Рекомендуется однократное пальцевое ректальное исследование ребенку, страдающему хроническим запором, которое позволит оценить тонус анального сфинктера, размеры прямой кишки, количество, расположение и консистенцию каловых масс в прямой кишке. Пальцевое ректальное исследование показано детям младше 1 года с идиопатическим запором при отсутствии эффекта адекватной медикаментозной терапии в течение 4 нед. [7]. Исследование станет первой ступенью диагностики аномалий развития прямой кишки и болезни Гиршпрунга.
Комплекс данных анамнеза и специализированного физикального обследования ребенка с запором позволяет решить вопрос о необходимости дальнейших диагностических мероприятий. Если запор носит функциональный характер, назначается стартовая терапия. В большинстве случаев не требуется дальнейших инструментальных исследований [7]. Лабораторные методы исследования (клинические анализы кала, крови, мочи, микробиологическое и паразитологическое исследование кала, биохимический анализ крови) в большинстве случаев также избыточны [13], тем не менее часто применяются педиатрами для последующей коррекции сопутствующих нарушений пищеварения. Обнаружение «симптомов тревоги» является показанием к дообследованию ребенка.
Нарушение дефекации может быть связано с дисфункцией анального сфинктера и патологическими изменениями архитектуры тазового дна. Скоординированное расслабление мышц тазового дна и анального сфинктера в сочетании с пропульсацией содержимого дистальных отделов толстой кишки и повышением внутрибрюшного давления при натуживании приводит к выпрямлению ректо-анального угла и комфортной легкой эвакуации стула [16].
Дети раннего возраста вследствие бурного роста и развития кишки, ее вегетативной иннервации, формирования и закрепления анальных рефлексов относятся к группе риска развития таких функциональных нарушений.
Ответственный для маленького ребенка шаг – приучение к горшку – сложный и часто длительный процесс приобретения сложного навыка, который легко может быть нарушен на любом этапе даже при кажущемся первичном успехе. Конфликты, связанные с условиями отправления естественных нужд, могут быть и дома, и в дошкольном учреждении, и в школе, что нередко приводит к развитию психогенного функционального запора.
Некоторые пациенты во время натуживания непроизвольно сокращают наружный сфинктер заднего прохода и таким образом блокируют процесс дефекации (диссинергия мышц тазового дна, «анизм», так называемая «обструкция выхода»). Это случай патологического использования анатомически нормальной мышцы [13].
Если во время натуживания прямая кишка пациента расположена неправильно, это может привести к ее инвагинации (внутрений ректальный пролапс). Возникающие при этом позывы к дефекации, чувство неполного опорожнения кишки вынуждают ребенка еще тужиться, провоцируя дальнейшее выпадение прямой кишки. Избыточное давление увеличивает степень ректоцеле, приводя к дальнейшему опущению тазового дна [13]. Выявить такие изменения можно только с помощью функциональных методов исследования: функционального проктологического осмотра (манометрия, электромиография (ЭМГ)) и дефекографии, а не традиционных инвазивных исследований (колоноскопия и ирригография) [13, 16].
При длительном течении запора наблюдаются атония кишечника и замедление транзита кишечного содержимого. Исследование времени кишечного транзита возможно с помощью радионуклеидной сцинтиграфии: замедленный транзит (более 48 ч), нормальное продвижение радионуклеида по толстой кишке (около 30 ч) и накопление его в прямой кишке. Также скорость транзита кишечного содержимого может быть диагностирована с помощью теста с рентгенконтрастными маркерами, радиокапсульным методом [16].
В педиатрии традиционно отдается предпочтение неинвазивным методам исследования, поэтому они так активно применяются в клинической практике. Для определения состояния стенки дистального отдела толстой кишки, ее толщины и мышечного слоя показано проведение УЗИ толстого кишечника [17]. Данный метод позволяет исследовать особенности строения и функции дистального (прямая и часть сигмовидной) отдела толстой кишки (определяются 4 эхографических стадии: от 1-й – раздраженного кишечника до 4-й – атоничной кишки), а также близлежащих органов и структур малого таза.
Инвазивные эндоскопические методы исследования (ректороманоскопия, колоноскопия) показаны ребенку при подозрении на органическую патологию толстой кишки и применяются в специализированном стационаре. Контрастные рентгеновские методы исследования (ирригография) позволяют оценить анатомическое строение кишки и ее эвакуаторную функцию по времени элиминации контраста. Гистологическое исследование биоптатов слизистой оболочки толстой кишки показано при возможном течении ВЗК, подозрении на новообразование, последующее гистохимическое (определение тканевой ацетилхолинэстеразы) исследование биоптатов слизистой оболочки – при подозрении на болезнь Гиршпрунга.
Профилактика и лечение запора у детей
Для успешного лечения запора необходим индивидуальный подход к каждому ребенку. Нужно учитывать все возможные факторы: возраст ребенка, этиологию и длительность запора, наличие сочетанной патологии, эффективность ранее проведенного лечения. Комплексное лечение запора включает: изменение образа жизни, коррекцию питания, медикаментозную терапию, бальнеотерапию, методику биологической обратной связи, лечебную физкультуру, физиотерапевтические процедуры, санаторно-курортное лечение.
При запорах у грудного ребенка прежде всего необходимо скорректировать ошибки процесса вскармливания: нарушения режима, питания (объем), неправильное (часто необоснованно раннее) начало прикорма, его качество. Кормящая женщина должна соблюдать достаточный питьевой режим и диету, ограничивающую употребление «триггерных» продуктов, усиливающих газообразование и снижающих моторику толстой кишки: чая, кофе, алкоголя, шоколада, сорбитола, цитрусовых, сладких сиропов [18].
При искусственном вскармливании следует избегать частой смены смесей, необходимо применять только адаптированные молочные смеси, обеспечить достаточное потребление жидкости: кипяченой воды и фиточаев с фенхелем, ромашкой, укропом для грудных детей, с 4–4,5 мес. – слабоконцентрированных отваров из чернослива, кураги, сухофруктов, ягодных морсов. Введение прикорма овощными, фруктовыми пюре (чернослив, абрикос, персик, яблоко) показано ребенку с запорами не ранее 5 мес. жизни [18].
При подозрении на непереносимость белков коровьего молока ребенку назначаются лечебные смеси с высокой степенью гидролиза белков. Непереносимость белков коровьего молока может возникать и при грудном вскармливании, в этом случае показана безмолочная и гипоаллергенная диета кормящей матери. При лактазной недостаточности, протекающей в 10% случаев с запорами, показана заместительная ферментная терапия лактозой, безмолочная диета кормящей матери, а для детей на искусственном вскармливании – применение низко- и безлактозных лечебных смесей [1]. Также в арсенале педиатра имеются лечебные смеси с пре-, про- и симбиотиками, кисломолочные смеси, антирефлюксные и послабляющие смеси на основе камеди рожкового дерева [18].
Терапия сопутствующей неврологической патологии грудного ребенка, массаж живота перед очередным кормлением, терапия положением (на животе, с согнутыми приведенными ножками), легкий массаж перианальной области в большинстве случаев способствуют разрешению запора. Лекарственные слабительные препараты, размягчающие каловые массы, с успехом вытесняют из обихода очистительные микроклизмы с кипяченой водой и газоотводные трубки. Применение лечебной водной микроклизмы у грудных детей расценивается как экстренная терапия при выраженном нарушении самочувствия, их использование должно быть ограничено (1 раз в 36–48 ч) [19]. Водные очистительные клизмы нередко лишь частично опорожняют кишечник, вызывая длительный метеоризм, воспаление слизистой оболочки кишечника и явления водной интоксикации.
В рационе ребенка старше 1 года, страдающего запором, должна быть пища с высоким содержанием пищевых волокон (отруби, овощи, фрукты), лакто- и ацидофильными бактериями [18, 19]. Кисломолочные продукты стимулируют моторику кишки, корректируют вторичные нарушения микробиоценоза кишечника [1].
Наибольшее количество пищевых волокон содержится в семени подорожника и пшеничных отрубях, но их потребление детьми младшего возраста ограничивается из-за неспецифической сорбции микро- и макроэлементов в полости кишки [7]. Употребление овощей и фруктов менее эффективно, т. к. большинство из них содержит волокна, перевариваемые бактериями [13]. Применение «триггерных продуктов» следует ограничить, рекомендовано дробное питание. Суточный прием жидкости не должен быть меньше возрастной нормы (табл. 3) [7], при физической нагрузке, повышении температуры тела, ожирении, активном росте, в условиях жаркого климата потребность в жидкости нарастает. В таблице 3 приведены нормы потребления суточной жидкости, разработанные американскими диетологами (NICE clinical guideline) [7].
Для профилактики запоров необходимым условием является достаточная постоянная физическая нагрузка (особенно утренняя зарядка). Утренний комплекс упражнений следует дополнить упражнениями лечебной физкультуры (ЛФК), направленными на повышение давления в брюшной полости, стимуляцию кишечной моторики. Необходимо соблюдение ребенком режима дня, обязательна профилактика инфекционных заболеваний, особенно кишечных инфекций [18, 19].
Для ребенка старшего возраста крайне важна «информационная поддержка». На приеме у врача ребенок и его родители получают общую информацию о необходимых частоте и качестве стула, запорах. Желательно сопроводить беседу информационным материалом о содержании диеты, ЛФК, памяткой о приеме лекарств, информацией о наблюдении для участкового педиатра, медсестры дошкольного или школьного учреждения [7].
Наиболее эффективная терапия функциональных нарушений процесса дефекации – метод биологической обратной связи, или биофидбэк-терапия (БФБ) [16], который позволяет восстановить нарушенные длительным течением запора условно-рефлекторные связи. Ребенок учится правильно использовать мышцы живота и тазового дна во время дефекации, получает обратную информацию о работе анальных мышц и мышц тазового дна с помощью видимых на мониторе данных поверхностной ЭМГ либо учится выталкивать наполненный воздухом баллон из прямой кишки [13, 16]. Для применения этого метода необходима специальная аппаратура, а врач должен владеть определенными навыками. Для успешного применения такой терапии ребенок должен быть достаточно взрослым (старшего школьного возраста), необходим тесный психологический контакт с лечащим врачом [16].
При метаанализе клинических контролируемых исследований выявлено, что после БФБ (в основном ЭМГ) в сравнении с плацебо и другими методами лечения запоров: применением различных групп слабительных средств, инъекций ботулотоксина, других видов БФБ у взрослых и детей затрудненная дефекация, возникающая при диссинергии мышц тазового дна, облегчается у 50–75% пациентов [16]. Примерно у половины всех пациентов с расстройствами дефекации отмечается замедление кишечного транзита, поэтому часть больных продолжают страдать запором и после нормализации процесса дефекации и принимают слабительные средства после окончания БФБ. Исследователи заключают, что БФБ эффективна при аноректальной дисфункции, прием слабительных средств – при замедлении кишечного транзита. Наиболее оптимален в клинической практике прием пищевых волокон и осмотических (полиэтиленгликоль, соли) либо стимулирующих (натрия пикосульфат (Гутталакс®), бисакодил) слабительных в качестве стартовой эмпирической терапии [16]. Эти слабительные безопасны, недороги, широко распространены, их эффективность доказана множеством контролируемых исследований. При неэффективности стартовой терапии показаны исследование аноректальной функции и определение времени кишечного транзита для разработки схемы дальнейшего лечения.
Медикаментозная терапия запоров
Согласно рекомендациям большинства исследователей, даже стартовая терапия не должна ограничиваться только рекомендациями относительно режима и диеты (достаточный прием жидкости и пищевых волокон) [7], поскольку такие изменения учащают стул у здоровых детей, но не вызывают уменьшения симптомов у страдающих запорами.
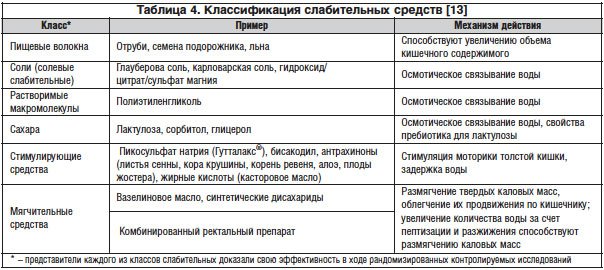
Дополнительное назначение спазмолитиков, прокинетиков, желчегонных препаратов, ферментов с желчными кислотами, про- и пребиотиков, витаминов группы В определяется текущей сочетанной патологией и имеет вспомогательное значение [18, 19]. Имеющиеся в арсенале педиатра слабительные средства разделяются на группы по механизму действия (табл. 4) [13].
Ряд препаратов может вызывать побочные действия в виде аллергических реакций, эндокринных нарушений, выраженного метеоризма, непроходимости кишечника, электролитных нарушений, токсического поражения печени и почек и др. Помимо этого, некоторые из слабительных имеют кислый или горький вкус, большой объем, и дети попросту отказываются их принимать [19]. Большинство детей негативно относятся к ректальным манипуляциям, что ограничивает применение многих ректальных форм. Многие доказавшие свою эффективность препараты имеют возрастные ограничения, неприменимы у грудных детей и детей младшего возраста. При хроническом запоре у ребенка лечение может быть длительным или с возможным применением по потребности. Данный факт требует поиска эффективных и безопасных препаратов, удобных для применения в педиатрии.
Давно продемонстрировал высокую эффективность препарат из группы стимулирующих слабительных – натрия пикосульфат (Гутталакс®). Его клиническая эффективность и безопасность доказаны в многоцентровом 4-недельном двойном слепом рандомизированном плацебо-контролируемом исследовании [20]. Показано, что лечение хронического запора натрием пикосульфатом улучшает функцию кишечника, уменьшает выраженность симптомов, повышает качество жизни, хорошо переносится [21]. Доза может быть подобрана индивидуально: в качестве ежедневного приема и по потребности. В ходе исследования до 40% пациентов снижали дозу лекарства самостоятельно [20].
Данные о побочных эффектах препарата не соответствуют действительности – взаимосвязи между использованием антрохинонов и развитием карциномы толстой кишки выявлено не было. Они также не повреждают вегетативную нервную систему [13].
Натрия пикосульфат (Гутталакс®) представляет собой слабительное триарилметановой группы. Натрия пикосульфат является пролекарством, которое подвергается расщеплению десульфатазами бактерий в толстой кишке (не влияя на вышележащие отделы ЖКТ), оказывает стимулирующее действие на слизистую толстого кишечника, увеличивая перистальтику, способствует накоплению воды и электролитов в толстом кишечнике [20]. Это приводит к стимуляции акта дефекации, уменьшению времени эвакуации и размягчению стула [22]. Преимуществом пролекарственной формы натрия пикосульфата является отсутствие взаимодействия с пищей и другими лекарственными средствами, что позволяет сочетать прием лекарства с любой пищей и жидкостью.
Препарат не выделяется с грудным молоком [24], поэтому может применяться у кормящих женщин [22, 23].
До недавнего времени Гутталакс® применялся у детей не младше 4-х лет [22]. В настоящее время препарат допущен к применению у детей с рождения [23]. Таким образом, Гутталакс® – одно из немногих эффективных слабительных, применение которого разрешено у пациентов любого возраста, в т. ч. у детей с первых дней жизни. Это позволяет применять Гутталакс® в качестве препарата первой линии у детей с функциональными и многими вторичными группами запоров.
Гутталакс® не вызывает привыкания, поэтому его можно применять длительными курсами (до 4-х нед.) без признаков привыкания и нарушения электролитного баланса [20].
Натрия пикосульфат (Гутталакс®) показан в качестве слабительного средства при [22, 23]:
– запорах, обусловленных атонией и гипотонией толстой кишки (в т. ч. в пожилом возрасте, у лежачих больных, после операций, родов и в период лактации);
– запорах, вызванных приемом лекарственных средств;
– предоперационной подготовке и подготовке к инструментальным и рентгенологическим методам исследования;
– заболеваниях желчного пузыря, синдроме раздраженной кишки с преобладанием запоров;
– запорах вследствие дисбактериоза кишечника, нарушений диеты.
Противопоказания к применению препарата Гутталакс®: кишечная непроходимость, обструктивные заболевания кишечника, острые заболевания органов брюшной полости, включая аппендицит, острые ВЗК, сильные боли в животе, сопровождающиеся тошнотой и рвотой (подозрительные в плане острых хирургических состояний). Также Гутталакс® не применяется при тяжелой дегидратации, повышенной чувствительности к препарату и его компонентам, непереносимости фруктозы.
Гутталакс® выпускается в форме капель [23], поэтому его удобно дозировать, легко подобрать индивидуальную дозировку. Рекомендуемая дозировка препарата:
•взрослым и детям старше 10 лет – 10–20 капель (5–10 мг);
•детям 4–10 лет – 5–10 капель (2,5–5 мг);
•детям младше 4-х лет – 250 мкг/кг массы тела (1 капля / 2 кг массы тела) [23].
Гутталакс® восстанавливает естественную перистальтику кишечника и размягчает стул, давая наутро слабительный эффект, что физиологично для человеческого организма. Для получения слабительного эффекта в утренние часы следует принимать препарат накануне на ночь [22, 23].
Капли Гутталакс® не имеют вкуса и запаха, поэтому маленькому пациенту их можно незаметно дать с едой или напитками. Препарат принимается вне зависимости от типа пищи (вода, сок, молоко, твердая пища и т. д.) [22, 23].
Таким образом, актуальность проблемы запора у детей крайне велика. Непонимание родителями серьезности вопроса, попытки самолечения (даже удачного), нежелание обращения к врачу не решают проблему, а лишь маскируют возможное течение серьезного заболевания. Хроническое течение запора у ребенка приводит к необратимым изменениям в стенке кишки, что значительно ухудшает прогноз болезни. Комплексный сбор анамнеза и осмотр ребенка специалистом могут во многих случаях подтвердить функциональный характер запора, ребенку будут назначены эмпирическая терапия, включающая комплекс мер по изменению образа жизни, характера питания и приема жидкости, слабительные средства. Натрия пикосульфат (Гутталакс®) может применяться в качестве препарата первой линии лечения запоров у детей любого возраста [13, 20].



Литература
1. Дубровская М.И., Шумилов П.В., Мухина Ю.Г. Запоры у детей: современные подходы и тактика лечения // Лечащий врач. 2008. № 7 [доступ 14.09.14] Адрес: http//www.lvrach.ru/2008/07/5537545/phtml.
2. Youssef N.N., Langseder A.L., Verga B.J., Mones R.L., Rosh J.R. Chronic childhood constipation os associated with impaired quality of life: A case-controlled study // JPGN. 2005. Vol. 41. Р. 56–60.
3. Belsey J., Greenfield S., Candy D., Geraint M. Systematic review: impact of constipation on quality of life in adults and children // Aliment Pharmacol Ther. 2010. Vol. 31. Р. 938–949.
4. Heaton K.W., Radvan J. et al. Defecstion frequency and fiming, and stool form in the general population: a prospective study // Gut. 1992. Vol. 33. Р. 818–824.
5. Mugie S.M., Benninga M.A., Di Lorenzo C. Epidemiology of constipation in children and adults: a systematic review. Best practice & research // Clinical gastroenterology. Elsevier Ltd. 2011, Feb. Vol. 25 (1). Р. 3–18.
6. Pare P., Ferrazzi S., Thompson W.C., Irvine E.J., Rance L. An epidemiological survey of constipation in Canada: definitions, rates, demographics, and predictors of health care seeking // Am J Gastroenterol. 2001. Vol. 96. Р. 3130–3137.
7. Constipation in children and young people. Diagnosis and management of idiopathic childhood constipation in primary and secondary care. NICE clinical guideline 99. Developed by National Collaborating Centre for Woman’s and Children’s Health, London, 2010.
8. Evaluation and treatment of constipation in infants and children: Recommendation of the North American Society for Pediatric Gastroenterology, Hepatology and Nutrition // JPGN. 2006. Vol. 43. Р. 1–13.
9. Thompson W.G., Longstreth G.H., Drossman D.A. et al. Functional bowel disorders and functional abdominal pain // Gut. 1999. Vol. 45. Р. 43–47.
10. Lewis S.J., Heaton K.W. Stool form scale as useful guide to intestinal transit time // Scand J Gastroenterol. 1997. Vol. 32 (9). Р. 920–924.
11. Longstreth G.H., Thompson W.G., Chey W.D., Houghton L.A., Mearin F., Spiller R.C. Functional bowel disorders // Gastroenterology. 2006. Vol. 130. Р. 1480–1491.
12. Eoff J.C. Optimal treatment of chronic constipation in managed care: review and roundtable discussion // J Manag care Pharm. 2008. Vol. 14. Р. 1–15.
13. Stefan Muller-Lissner. Constipation // Dtsch Arztebl Int. 2009. Vol. 106 (25). Р. 424–432.
14. Хавкин А.И., Жихарева Н.С., Рачкова Н.С. Хронические запоры у детей // Лечащий врач. 2003. № 5. С. 42–44.
15. Решение симпозиума «Хронические запоры у детей». Нижний Новгород, 2005.
16. Camilleri М., Bharucha A.E. Behavioural and new pharmacological treatments for constipation: getting the balance right // Gut. 2010. Vol. 59 (9). Р. 1288–1296.
17. Потапов А.С., Полякова С.И. Возможность применения лактулозы в терапии хронического запора у детей // Вопросы современной педиатрии. 2003. № 2 (2). С. 65–70.












