Клинический диагноз стенокардии ставится на основании данных детального квалифицированного опроса больного и внимательного изучения анамнеза. Все другие методы исследования используют для подтверждения или исключения диагноза, уточнения тяжести заболевания, прогноза, оценки эффективности лечения. Обследование и лабораторные методы позволяют выявить факторы риска сердечно–сосудистых заболеваний, установить возможные причины и сопутствующие состояния, провоцирующие ишемию миокарда [1,2].
Инструментальные методы диагностики включают: ЭКГ, в том числе мониторирование в течение 24 ч; ЭхоКГ; нагрузочные тесты; стресс–визуализирующие исследования; сцинтиграфию миокарда; однофотонную эмиссионную томографию миокарда, мультиспиральную компьютерную томографию и коронарную ангиографию (КАГ). Ангиография в настоящее время является основным методом диагностики состояния коронарного русла. Несмотря на интенсивное развитие неинвазивных методов исследования, КАГ позволяет выбрать оптимальный способ лечения: медикаментозный или реваскуляризацию миокарда.
Следует напомнить, что современная стратегия ведения больных с ИБС для профилактики сердечно–сосудистых осложнений предполагает обязательное назначение антитромбоцитарных препаратов (ацетилсалициловой кислоты 75–150 мг или клопидогрела 75 мг), липидснижающих средств (статинов с достижением необходимого уровня холестерина липопротеинов низкой плотности) и β–блокаторов для лиц, перенесших ранее инфаркт миокарда (ИМ) [1,2]. Присоединение ингибиторов ангиотензинпревращающего фермента (АПФ) (периндоприл 8 мг или рамиприл 10 мг) всем больным со стабильной ИБС, в том числе без признаков сердечной недостаточности, гарантирует снижение риска развития ИМ, что будет способствовать заметному улучшению прогноза этой категории больных. Следует выбирать лечение с доказанным или очень вероятным преимуществом в плане улучшения прогноза и увеличения продолжительности жизни.
Одной из основных целей лечения стенокардии является уменьшение частоты и интенсивности ее приступов и, таким образом, улучшение качества жизни пациента.
Антиангинальные препараты (препараты, предупреждающие приступы стенокардии) за счет профилактики ишемии миокарда значительно улучшают самочувствие больных и повышают переносимость ими физической нагрузки. В настоящее время применяются несколько групп антиангинальных препаратов: β–адреноблокаторы (ББ), пролонгированные антагонисты кальция (АК), нитраты и др.
β–адреноблокаторы
Было показано, что ББ существенно снижают вероятность внезапной смерти, повторного ИМ и увеличивают продолжительность жизни у больных, перенесших ИМ. β–блокаторы значительно улучшают прогноз жизни больных в том случае, если ИБС осложнена сердечной недостаточностью (СН). Предпочтение следует отдавать селективным ББ, эффективность которых была доказана в крупных клинических исследованиях в разных ситуациях. Такие данные были получены при использовании метопролола, бисопролола, карведилола. Поэтому только эти ББ рекомендуют назначать больным, перенесшим ИМ. У больных после перенесенного ИМ без признаков СН или выраженной сократительной дисфункции левого желудочка (ЛЖ), которым по тем или иным причинам не могут быть назначены ББ, следует применить верапамил для улучшения прогноза. В качестве антиангинальных средств используются атенолол и бетаксолол в дозах до 100 мг и 20 мг соответственно. При назначении ББ у больных АГ в сочетании с ИБС рассчитывают на снижение и улучшение контроля АД.
На эффект ББ при стабильной стенокардии можно рассчитывать лишь в том случае, если при их применении достигают отчетливого эффекта блокады β–адренорецепторов. Для этого необходимо поддерживать частоту сердечных сокращений (ЧСС) в пределах 55–60 уд./мин. У больных с более выраженной стенокардией можно снижать ЧСС до 50 уд./мин. при условии, что это не вызывает неприятных ощущений и не сопровождается нарушением атрио–вентрикулярной проводимости.
ББ необходимо назначать всем больным стабильной стенокардией, если нет противопоказаний к их использованию [1,2].
Антагонисты кальция
Антиангинальным действием обладают обе подгруппы антагонистов кальция – дигидропиридины (нифедипин, амлодипин, фелодипин и др.) и недигидропиридины (верапамил и дилтиазем). Механизм действия этих двух групп существенно различается. В свойствах дигидропиридинов преобладает периферическая вазодилатация, в действиях недигидропиридинов – отрицательный хроно– и инотропный эффекты. Недигидропиридиновые антагонисты кальция используют вместо ББ в тех случаях, когда последние противопоказаны (бронхиальная астма, обструктивные заболевания легких, выраженный атеросклероз периферических артерий нижних конечностей). Антагонисты кальция особенно показаны для лечения вазоспастической стенокардии. В исследовании MDPIT (Multicenter Diltiazem Post–Infarction Trial), в котором участвовало 2466 больных, назначение дилтиазема достоверно снижало риск повторного ИМ, но не влияло на общую смертность [3].
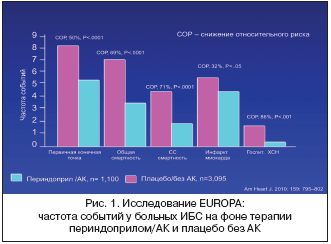
Все антагонисты кальция назначаются только в виде препаратов второго поколения – лекарственных форм пролонгированного действия, применяемых один раз в день. При сочетании стабильной стенокардии и АГ показано применение пролонгированных АК. В этой подгруппе больных, согласно исследованию ACTION, назначение нифедипина длительного действия снижало риск сердечно–сосудистых осложнений [4]. В специально организованном исследовании INVEST использование верапамила и атенолола у больных ИБС в сочетании с АГ было одинаково эффективно в снижении риска развития осложнений, однако в группе верапамила частота развития СД оказалась достоверно ниже [5]. Недавний post–hoc анализ исследования EUROPA показал, что больные стабильной ИБС без клинических проявлений СН, получавшие терапию периндоприлом в сочетании с антагонистами кальция, имели лучший отдаленный прогноз (снижение риска развития осложнений заболевания) по сравнению с лицами, не получавшими такое лечение [6] (рис. 1).
Нитраты
В настоящее время применяют три препарата этой группы – нитроглицерин, который используется для купирования приступов, изосорбида динитрат и изосорбида–5–мононитрат. Принципиальных различий в фармакологическом действии двух последних нет. Нитраты классифицируются на лекарственные формы короткого действия (до 1 ч), умеренного пролонгированного действия (до 6 ч) и значительного пролонгированного действия (от 6 до 16 ч, иногда до 24 ч).
Препараты этой группы обладают выраженным антиангинальным действием (по крайней мере, не уступающим ББ и АК), однако при их регулярном приеме этот эффект может ослабевать или даже исчезать (развитие привыкания или толерантности). Нитраты в клинической практике назначают обычно прерывисто, таким образом, чтобы обеспечить в течение суток период, свободный от действия препарата – не менее 6–8 ч (его, как правило, создают в ночное время, когда в действии нитратов нет необходимости).
Недостатки нитратов: сравнительно частое появление побочных эффектов, в первую очередь, головной боли; развитие привыкания (толерантности) к ним при регулярном приеме; возможность возникновения синдрома рикошета при резком прекращении поступления препарата в организм.
Нитратоподобным действием, и, следовательно, антиангинальным эффектом обладает молсидомин. Препарат может быть использован для профилактики приступов стенокардии, в том числе у больных с привыканием к нитратам.
Ингибиторы If–каналов клеток синусового узла
В рекомендациях по лечению стабильной стенокардии ЕОК (2006) был представлен новый класс антиангинальных средств – ингибиторы активности клеток синусового узла [2]. Препарат ивабрадин обладает селективной способностью к блокаде f–каналов, выраженному ингибированию If тока и замедлению ЧСС. Антиангинальная эффективность и безопасность ивабрадина в дозе 7,5 мг х 2 раза/сут. в монотерапии изучены в нескольких контролируемых клинических исследованиях в сравнении с атенололом и амлодипином. Этот препарат рекомендуется больным с противопоказаниями к ББ или при невозможности принимать ББ из–за побочных эффектов. Появились данные о возможности усиления антиишемического эффекта путем добавления ивабрадина к атенололу при безопасности этой комбинации [7]. Было показано, что назначение ивабрадина больным стабильной ИБС, с дисфункцией ЛЖ и ЧСС более 70 уд./мин. снижает риск развития ИМ на 36% и реваскуляризации миокарда – на 30% [8].
Другие антиангинальные препараты
К ним относят, прежде всего, различные препараты метаболического действия, среди которых наиболее известен триметазидин – единственный миокардиальный цитопротектор, имеющий достаточную доказательную базу для использования в качестве антиангинального средства. Недавно был более точно установлен механизм действия триметазидина – селективное угнетение «длинноцепочечной» 3–кетоацилКоАтиолазы – фермента, участвующего в окислении свободных жирных кислот. Этот класс получил название 3–КАТ ингибиторов. В целом ряде контролируемых исследований показано, что триметазидин – пока единственный разрешенный препарат этой группы для лечения стенокардии как в качестве монотерапии, так и в комбинации с любым классом антиангинальных средств – не только уменьшает количество приступов стенокардии и потребность в приеме нитроглицерина, но и достоверно увеличивает продолжительность физической нагрузки, время до появления депрессии сегмента ST на ЭКГ.
Триметазидин в форме таблеток с немедленным (20 мг х 3 раза/сут.) или модифицированным (замедленным) высвобождением активного вещества (35 мг х 2 раза/сут.) может быть назначен на любом этапе терапии стабильной стенокардии для усиления действия других антиангинальных препаратов, а также в качестве альтернативы при их непереносимости или противопоказаниях к применению. Появились данные о благоприятном влиянии триметазидина на течение ИБС после инвазивного лечения [9].
На фармацевтическом рынке России используется препарат Предизин (компания «Гедеон Рихтер»), улучшающий метаболизм миокарда и нейросенсорных органов в условиях ишемии, оказывающий антигипоксическое действие. Непосредственно влияя на кардиомиоциты и нейроны головного мозга, препарат оптимизирует их метаболизм и функцию; поддерживает сократимость миокарда, предотвращает снижение внутриклеточного содержания АТФ и фосфокреатина. В условиях ацидоза триметазидин (Предизин) нормализует функционирование мембранных ионных каналов, препятствует накоплению ионов кальция и натрия в кардиомиоцитах, нормализует внутриклеточное содержание ионов калия. Препарат уменьшает внутриклеточный ацидоз и повышенное содержание фосфатов, обусловленное ишемией миокарда и реперфузией, препятствует повреждающему действию свободных радикалов, сохраняет целостность клеточных мембран, предотвращает активацию нейтрофилов в зоне ишемии, увеличивает продолжительность электрического потенциала, уменьшает выход креатинфосфокиназы из клеток и выраженность ишемических повреждений миокарда. Предизин назначают внутрь по 35 мг 2 раза/сут., утром и вечером во время еды.
Препарат никорандил обладает свойствами органических нитратов и одновременно активирует АТФ–зависимые калиевые каналы. Никорандил расширяет коронарные артериолы и вены, воспроизводит защитный эффект ишемического прекондиционирования, а также уменьшает агрегацию тромбоцитов. Препарат не вызывает развития толерантности, не влияет на АД, ЧСС, проводимость и сократимость миокарда. Никорандил используют как для купирования, так и для предотвращения приступов стенокардии. В рандомизированном проспективном исследовании IONA была доказана способность никорандила в составе комплексной терапии снижать не только частоту приступов стенокардии, но и комбинированный риск смерти и тяжелых осложнений у больных ИБС на 17–21% [10].
Несколько лет назад для лечения стабильной стенокардии было одобрено применение ранолазина – селективного ингибитора позднего натриевого тока, ослабляющего нарушения желудочковой реполяризации и сократимости, ассоциированные с ишемией [11]. В ходе трех клинических плацебо–контролируемых исследований – в качестве монотерапии и в составе комбинированной терапии при добавлении к другим антиангинальным средствам – препарат по данным тредмил–теста увеличивал время безболевой ходьбы, общее время физической нагрузки, время до появления ишемических изменений на ЭКГ, уменьшал количество приступов стенокардии и потребность в нитроглицерине. Ранолазин рекомендуется назначать в таблетках с замедленным высвобождением 500–1000 мг 2 раза в день больным с сохраняющимися приступами на фоне стандартной антиангинальной терапии. Из нежелательных эффектов препарата наряду с тошнотой, запорами и головокружением отмечено небольшое, но достоверное дозозависимое увеличение продолжительности интервала QT на ЭКГ, хотя и не сопровождавшееся клинически значимыми нарушениями ритма.
Комбинированная терапия
Антиангинальную терапию следует осуществлять в соответствии с индивидуальными особенностями больного. Назначать второй препарат необходимо только после оптимизации дозы первого. При недостаточном эффекте ББ следует присоединить дигидропиридиновые АК или нитраты. Если на фоне ББ не удается снизить ЧСС менее 60 уд./мин., следует присоединить ивабрадин. Антиангинальная терапия может проводиться с помощью двух и более антиишемических препаратов, например, ББ, АК, нитратов и др. Однако в соответствии с рекомендациями ЕОК при неэффективности двух антиангинальных препаратов необходимо обсудить вопрос о проведении коронарной ангиографии и применении инвазивных методов лечения [2].
Реваскуляризация миокарда
Восстановление коронарного кровотока может осуществляться как с помощью различных вариантов операций коронарного шунтирования (КШ), так и коронарной ангиопластики, среди которых выделяют баллонную ангиопластику, сочетающуюся с установкой металлического каркаса (стента), в том числе покрытого лекарственными препаратами. Реваскуляризация, как и фармакотерапия, может применяться и для улучшения прогноза (например, у больных с поражением ствола левой коронарной артерии), и для устранения или уменьшения приступов стенокардии (ишемии миокарда).
Кандидатами на проведение реваскуляризации миокарда являются больные, у которых медикаментозная терапия не обеспечивает удовлетворительный контроль симптомов; неинвазивные методы диагностики демонстрируют наличие распространенной зоны ишемии; имеется высокая вероятность успеха при допустимом риске послеоперационных осложнений. К факторам, влияющим на выбор метода реваскуляризации, относятся риск развития осложнений и наступления смерти после вмешательства; вероятность успеха, включая техническую возможность выполнения ангиопластики или КШ; риск развития рестеноза или окклюзии шунта; полнота реваскуляризации; наличие СД; опыт лечебного учреждения; желание больного.
Использование всех возможностей антиангинальной терапии позволяет рассчитывать на получение оптимального результата при лечении больных стабильной стенокардией, причем в долгосрочной перспективе это не уступает результатам инвазивного лечения. Подтверждением этой точки зрения является исследование COURAGE, в котором после проведения КАГ было рандомизировано 2287 больных стабильной стенокардией в группы коронарной ангиопластики (n=1149) и оптимального медикаментозного лечения (n=1138). Первичная точка в исследовании была смерть от любой причины и нефатальный ИМ при длительности наблюдения от 2,5 до 7 лет. Следует отметить, что больные получали абсолютно одинаковое медикаментозное лечение в полном соответствии с современными рекомендациями [12].
Оптимальная медикаментозная терапия включала в себя антиангинальные препараты, антиагреганты, агрессивную липидснижающую и гипотензивную терапию. В течение 4,6 года события первичной конечной точки возникли у 211 (19,0%) больных в группе ангиопластики и у 202 (18,5%) больных в группе медикаментозного лечения. Не было выявлено достоверных отличий в частоте развития основных сердечно–сосудистых осложнений, за исключением меньшей частоты возникновения стенокардии у больных в группе инвазивного лечения в первые годы наблюдения (рис. 2). Было сделано заключение, что инвазивная стратегия ведения больных (ангиопластика коронарных артерий со стентированием), страдающих стабильной формой ИБС, не снижала риска наступления смерти, развития ИМ и других сердечно–сосудистых событий по сравнению с больными, получавшими оптимальную лекарственную терапию.
В этом исследовании, как и ожидалось, чрескожное коронарное вмешательство (ЧКВ) оказалось более эффективным в плане избавления от стенокардии. Однако через 5 лет наблюдения доля пациентов без стенокардии уже не различалась между группами – во многом за счет высокой (33%) частоты внеплановой реваскуляризации в группе исходно медикаментозного лечения. Также в группе ЧКВ было выше качество жизни (согласно различным опросникам), однако через 3 года разница и по уровню качества жизни перестала быть достоверной. Эти данные свидетельствуют в пользу высокого потенциала медикаментозной стратегии ведения больных стабильной стенокардией.
Антиангинальная терапия в клинической
практике
Важной задачей при выборе и оценке эффективности антиангинальной терапии в больших группах больных стенокардией является проведение специальных исследований. Целью одного из них – ATP Survey (Angina Treatment Patterns), которое проводилось под эгидой рабочей группы Европейского общества кардиологов, было получение достоверной информации о подходах к лечению больных стабильной стенокардией в амбулаторных условиях в разных европейских странах.
В это исследование, которое под эгидой Всероссийского научного общества кардиологов (ВНОК) проходило в 17 регионах России, было включено 1653 больных ИБС в соответствии со следующими критериями: наличие стабильной стенокардии напряжения; наличие в течение предшествующих началу исследования 4–х недель не менее одного приступа стенокардии; обязательное проведение лечения стенокардии в течение 6–ти месяцев до включения в исследование; отсутствие потребности в изменении схемы терапии в течение месяца (стабильное состояние).
В состав комбинированной терапии, которую получали 76% больных, входили следующие сочетания препаратов: нитраты и β–адреноблокаторы (43%); нитраты и антагонисты кальция (16%); β–адреноблокаторы и антагонисты кальция (0,85%); β–адреноблокаторы, нитраты и антагонисты кальция (16%). Результаты исследования АТР Survey свидетельствуют о том, что у значительной части больных стенокардией количество приступов в неделю было больше пяти. Между тем хорошо известно, что наличие приступов стенокардии является основным фактором, снижающим качество жизни таких больных.
Критерии эффективности лечения
Эффективность антиангинальных препаратов подвержена значительной индивидуальной вариабельности. Для достижения более полного эффекта, как уже отмечалось, нередко используют комбинации разных антиангинальных препаратов.
Терапию считают эффективной, если стенокардию удается устранить полностью или перевести больного в I ФК из более высокого класса при сохранении хорошего качества жизни [1,2]. Если лечение двумя препаратами не позволяет добиться уменьшения симптомов, то целесообразно оценить возможность реваскуляризации миокарда.
В заключение можно отметить, что в арсенале врача для успешного медикаментозного лечения больного стабильной стенокардией имеется достаточное количество лекарственных препаратов с доказанными клиническими эффектами, а их рациональное использование позволяет достичь поставленных целей.

Литература
1. ВНОК. Диагностика и лечение стабильной стенокардии. Российские рекомендации (2–й пересмотр). // Кардиоваскулярная терапия и профилактика. – 2008. – Приложение 4.
2. The Task Force on the Management of Stable Angina Pectoris of the European Society of Cardiology. Guidelines on the management of stable angina pectoris: executive summary. // Eur Heart J. 2006; 27: 1341–1381.
3. The Multicenter Diltiazem Postinfarction Trial Research Group. The effect of diltiazem on mortality and reinfarction after myocardial infarction. // N Engl J Med. 1988; 319: 385–392.
4. Poole–Wilson P.A., Lubsen J., Kirvan B.–A. et al. Effect of long–acting nifedipine on mortality and cardiovascular morbidity in patients with stable angina requiring treatment (ACTION trial): randomized controlled trial. // Lancet. 2004; 364: 849–857.
5. Pepine C., Handberg E.M., Cooper–deHoff R.M. et al. A calcium antagonist vs a non–calcium antagonist hypertension treatment strategy for patients with coronary artery disease. The International Verapamil–Trandolapril Study (INVEST): a randomized controlled trial. // JAMA. 2003; 290: 2805–2816.
6. Bertrand M.E., Ferrari R., Remme W.J. et al. Clinical synergy of perindopril and calcium–channel blocker in the prevention of cardiac events and mortality in patients with coronary artery disease. Post hoc analysis of the EUROPA study. // Am Heart J. 2010; 159: 795–802.
7. Tardif J.C., Ponikowski P. and Kahan T. For the ASSOCIATE. Efficacy of the If current inhibitor ivabradine in patients with chronic stable angina receiving beta–bloсker therapy: a 4–month, randomized, placebo–controlled trial. // Eur Heart J. 2009; 30: 540–548.
8. Fox K., Ford L., Steg P.G. et al. on behalf of the BEUTIFUL Investigators. Ivabradine for patients with stable coronary artery disease and left–ventricular systolic dysfunction (BEAUTIFUL): a randomized, double–blind, placebo–controlled trial. // Lancet. 2008; 37: 807–816.
9. Лопатин Ю.М., Дронова Е.П. Клинико–фармакоэкономические аспекты применения триметазидина модифицированного высвобождения у больных ИБС, подвергнутых коронарному шунтированию. // Кардиология. – 2009. – № 2. – С. 15–21.
10. The IONA Study Group. Effect of nicorandil on coronary events in patients with stable angina: the Impact Of Nicorandil in Angina (IONA) randomised trial. // Lancet. 2002; 359:1269–1275.
11. Nash D.T., Nash S.D. Ranolasine for chronic stable angina. // Lancet. 2008; 372: 1335–1341.
12. Boden W.E., Robert A., O'Rourke et al. Optimal medical therapy with or without PCI for stable coronary disease. // N Engl J Med. 2007; 356: 1503–1516.












