–≠–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—П
–Ю–њ—В–Є–Љ–Є–Ј–∞—Ж–Є—П –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ—А–Є –Њ—Б—В—А–Њ–Љ –і–µ—Б—В—А—Г–Ї—В–Є–≤–љ–Њ–Љ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–µ – —Б–ї–Њ–ґ–љ–∞—П –Є –і–∞–ї–µ–Ї–∞—П –Њ—В —А–∞–Ј—А–µ—И–µ–љ–Є—П –њ—А–Њ–±–ї–µ–Љ–∞. –Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –≤—Л—П–≤–ї—П–µ–Љ—Л–µ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ–Є –Є —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л–Љ–Є –Љ–µ—В–Њ–і–∞–Љ–Є –≤–Є–Ј—Г–∞–ї–Є–Ј–∞—Ж–Є–Є –Њ—З–∞–≥–Є –љ–µ–Ї—А–Њ–Ј–∞ —Д–Њ—А–Љ–Є—А—Г—О—В—Б—П –њ—А–Є–Љ–µ—А–љ–Њ —Г 15–25% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Њ—Б—В—А—Л–Љ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–Њ–Љ (–Ю–Я). –Т —Н—В–Њ–Љ —Б–ї—Г—З–∞–µ –ї–µ—В–∞–ї—М–љ–Њ—Б—В—М —Б–Њ—Б—В–∞–≤–ї—П–µ—В 12–35% [1–3]. –†–∞–љ–љ—П—П, –љ–∞–±–ї—О–і–∞–µ–Љ–∞—П –≤ –њ–µ—А–≤—Л–µ 2 –љ–µ–і., –ї–µ—В–∞–ї—М–љ–Њ—Б—В—М —Б–≤—П–Ј–∞–љ–∞ —Б —В–Њ–Ї—Б–µ–Љ–Є–µ–є –Є –њ–Њ–ї–Є–Њ—А–≥–∞–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О, –њ–Њ–Ј–і–љ—П—П – —Б –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ—Л–Љ –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–Њ–Љ –Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П–Љ–Є —Б—В–µ—А–Є–ї—М–љ–Њ–≥–Њ –љ–µ–Ї—А–Њ–Ј–∞.
–Ш–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–µ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П, –≤ —В–Њ–Љ —З–Є—Б–ї–µ —Б –≤–Њ–≤–ї–µ—З–µ–љ–Є–µ–Љ –Ј–∞–±—А—О—И–Є–љ–љ–Њ–≥–Њ –њ—А–Њ—Б—В—А–∞–љ—Б—В–≤–∞ (–Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ—Л–є –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј, –њ–∞–љ–Ї—А–µ–∞—В–Њ–≥–µ–љ–љ—Л–є –∞–±—Б—Ж–µ—Б—Б, –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ–∞—П –њ—Б–µ–≤–і–Њ–Ї–Є—Б—В–∞, —Д–ї–µ–≥–Љ–Њ–љ–∞ –Ј–∞–±—А—О—И–Є–љ–љ–Њ–є –Ї–ї–µ—В—З–∞—В–Ї–Є) –љ–∞–±–ї—О–і–∞—О—В—Б—П —Г 33% (16–47%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤ [4–8]. –†–Є—Б–Ї –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є—П –≤–Њ–Ј—А–∞—Б—В–∞–µ—В –њ—А–Є —Г–≤–µ–ї–Є—З–µ–љ–Є–Є –Њ–±—К–µ–Љ–∞ –љ–µ–Ї—А–Њ—В–Є—З–µ—Б–Ї–Њ–є —В–Ї–∞–љ–Є, –∞ —А–∞–љ–љ–µ–µ —А–∞–Ј–≤–Є—В–Є–µ –Є–љ—Д–µ–Ї—Ж–Є–Є (–і–Њ 3 –љ–µ–і–µ–ї—М) —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В —А–Є—Б–Ї –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–≥–Њ –Є—Б—Е–Њ–і–∞ [9].
–°—А–Њ–Ї–Є, –≤ –Ї–Њ—В–Њ—А—Л–µ —Б–ї–µ–і—Г–µ—В –Њ–ґ–Є–і–∞—В—М –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є—П –љ–µ–Ї—А–Њ—В–Є—З–µ—Б–Ї–Њ–є —В–Ї–∞–љ–Є, –Є–Ј–≤–µ—Б—В–љ—Л. –Ю—Б–ї–Њ–ґ–љ–µ–љ–Є–µ –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –≤ –њ–µ—А–≤—Л–µ 3 –љ–µ–і–µ–ї–Є: –≤ 1 – —Г 25%, –≤–Њ 2 – —Г 45% –Є 3 – —Г 60% –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –Я–Њ –Њ–Ї–Њ–љ—З–∞–љ–Є–Є 5 –љ–µ–і–µ–ї—М —А–Є—Б–Ї –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є—П —Б—В–∞–љ–Њ–≤–Є—В—Б—П –Љ–Є–љ–Є–Љ–∞–ї—М–љ—Л–Љ.
–†–∞–Ј–≤–Є—В–Є–µ –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–∞ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –њ–Њ –љ–µ—Б–Ї–Њ–ї—М–Ї–Є–Љ –љ–∞–њ—А–∞–≤–ї–µ–љ–Є—П–Љ. –Э–∞–Є–±–Њ–ї–µ–µ –≥—А–Њ–Ј–љ—Л–Љ –Є–Ј –љ–Є—Е —П–≤–ї—П–µ—В—Б—П –њ–µ—А–Є—В–Њ–љ–Є—В –Є –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ—Л–є —Б–µ–њ—Б–Є—Б. –Я–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–∞—П –ґ–µ–ї–µ–Ј–∞ –Њ—В–љ–Њ—Б–Є—В—Б—П –Ї —Е–∞—А–∞–Ї—В–µ—А–љ—Л–Љ –Є—Б—В–Њ—З–љ–Є–Ї–∞–Љ –њ–µ—А–Є—В–Њ–љ–Є—В–∞, –Ј–∞–љ–Є–Љ–∞—П 2–4% –≤ —Б—В—А—Г–Ї—В—Г—А–µ –Є—Б—В–Њ—З–љ–Є–Ї–Њ–≤ –і–∞–љ–љ–Њ–≥–Њ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П [11].
–≠—В–Є–Њ–ї–Њ–≥–Є—П
–Ш–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є–µ –Њ—З–∞–≥–Њ–≤ –љ–µ–Ї—А–Њ–Ј–∞ pancreas –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ —В—А–∞–љ—Б–ї–Њ–Ї–∞—Ж–Є–µ–є –Ї–Є—И–µ—З–љ–Њ–є –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л –Є —З–∞—Й–µ —П–≤–ї—П–µ—В—Б—П –њ–Њ–ї–Є–Љ–Є–Ї—А–Њ–±–љ—Л–Љ. –Ґ–Њ–ї—М–Ї–Њ –≤ –њ–µ—А–≤—Г—О –љ–µ–і–µ–ї—О —А–∞–Ј–≤–Є—В–Є—П —В—П–ґ–µ–ї–Њ–≥–Њ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П –≤—Л—Б–Њ–Ї–∞ –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М –Љ–Њ–љ–Њ–Љ–Є–Ї—А–Њ–±–љ–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є.
–Ю—В—Б—О–і–∞ –Є –Љ–Є–Ї—А–Њ–±–љ—Л–є –њ–µ–є–Ј–∞–ґ, –Њ–њ—А–µ–і–µ–ї—П–µ–Љ—Л–є –њ—А–Є –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П—Е –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–∞, –≤–∞—А–Є–∞–±–µ–ї–µ–љ. –Ъ –Њ—Б–љ–Њ–≤–љ—Л–Љ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П–Љ –Њ—В–љ–Њ—Б—П—В: Escherichia coli, Klebsiella spp, Enterobacter spp, Proteus spp, Pseudomonas aeruginosa, Bacteroides spp, Clostridium spp –Є —Н–љ—В–µ—А–Њ–Ї–Њ–Ї–Ї–Є [12–15]. –Ю–њ—А–µ–і–µ–ї–µ–љ–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –Њ–Ї–∞–Ј—Л–≤–∞–µ—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ (–Р–С), —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—Й–Є—Е –Є–Ј–Љ–µ–љ–µ–љ–Є—О –≤–Є–і–Њ–≤–Њ–≥–Њ —Б–Њ—Б—В–∞–≤–∞ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –Є —Б–µ–ї–µ–Ї—Ж–Є–Є —Г—Б—В–Њ–є—З–Є–≤—Л—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤, –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Н–љ—В–µ—А–Њ–±–∞–Ї—В–µ—А–Є–є, —Б–Є–љ—В–µ–Ј–Є—А—Г—О—Й–Є—Е b––ї–∞–Ї—В–∞–Љ–∞–Ј—Л —А–∞—Б—И–Є—А–µ–љ–љ–Њ–≥–Њ —Б–њ–µ–Ї—В—А–∞ (–С–Ы–†–°)1 –Є P. aeruginosa. –Э–∞ —Д–Њ–љ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Р–С —Г—З–∞—Б—В–Є–ї–Є—Б—М —Б–ї—Г—З–∞–Є –Є–љ—Д–µ–Ї—Ж–Є–Є, –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ–Њ–є —Б –Љ–љ–Њ–ґ–µ—Б—В–≤–µ–љ–љ–Њ–—А–µ–Ј–Є—Б—В–µ–љ—В–љ—Л–Љ–Є –≥—А–∞–Љ––њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–Љ–Є –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–∞–Љ–Є (–Њ–Ї—Б–∞—Ж–Є–ї–ї–Є–љ–Њ—Г—Б—В–Њ–є—З–Є–≤—Л–є Staphylococcus aureus (ORSA), –Ї–Њ–∞–≥—Г–ї–∞–Јo––Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л–Љ–Є —Б—В–∞—Д–Є–ї–Њ–Ї–Њ–Ї–Ї–∞–Љ–Є, –≤–∞–љ–Ї–Њ–Љ–Є—Ж–Є–љ–Њ—Г—Б—В–Њ–є—З–Є–≤—Л–Љ–Є —Н–љ—В–µ—А–Њ–Ї–Њ–Ї–Ї–∞–Љ–Є –Є Candida spp [16–19].
–Ю—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є
—Н—В–Є–Њ–ї–Њ–≥–Є–Є –њ—А–Є –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–µ
–Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –і–Њ 90% –Є–љ—Д–µ–Ї—Ж–Є–є —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞ —П–≤–ї—П—О—В—Б—П –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ—Л–Љ–Є. –Ш–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ—Л–є –ґ–µ –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј, –Ј–∞ —А–µ–і–Ї–Є–Љ –Є—Б–Ї–ї—О—З–µ–љ–Є–µ–Љ, —З–∞—Й–µ –Њ—В–љ–Њ—Б–Є—В—Б—П –Ї –љ–Њ–Ј–Њ–Ї–Њ–Љ–Є–∞–ї—М–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є, —А–∞–Ј–≤–Є–≤–∞—О—Й–µ–є—Б—П –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–µ.
–Я–Њ –і–∞–љ–љ—Л–Љ –Э–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –°–®–Р –њ–Њ –Љ–Њ–љ–Є—В–Њ—А–Є–љ–≥—Г –Э–Ш (National Nosocomial Infections Surveillance System), –≥—А–∞–Љ––Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л–µ –±–∞–Ї—В–µ—А–Є–Є – –Њ—Б–љ–Њ–≤–љ—Л–µ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–Є –њ–µ—А–Є—В–Њ–љ–Є—В–∞ [20,21]. –Ъ–ї—О—З–µ–≤–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –њ—А–Є–љ–∞–і–ї–µ–ґ–Є—В —Н–љ—В–µ—А–Њ– –Є –љ–µ—Д–µ—А–Љ–µ–љ—В–Є—А—Г—О—Й–Є–Љ –±–∞–Ї—В–µ—А–Є—П–Љ (P. aeruginosa), –љ–µ—А–µ–і–Ї–Њ –≤—Л–і–µ–ї—П—О—Й–Є–Љ—Б—П –≤ –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є—П—Е —Б–Њ —Б—В–∞—Д–Є–ї–Њ–Ї–Њ–Ї–Ї–Њ–Љ, –∞–љ–∞—Н—А–Њ–±–∞–Љ–Є –Є/–Є–ї–Є —Н–љ—В–µ—А–Њ–Ї–Њ–Ї–Ї–∞–Љ–Є (–њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ Enterococcus faecalis).
–Ь–Є–Ї—А–Њ–±–љ—Л–є –њ–µ–є–Ј–∞–ґ –њ–µ—А–Є—В–Њ–љ–Є—В–∞, —А–∞–Ј–≤–Є–≤—И–µ–≥–Њ—Б—П –≤ –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ, –љ–∞–њ—А–Є–Љ–µ—А, –њ–Њ—Б–ї–µ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤ –љ–∞ pancreas, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П –≤–Њ–Ј—А–∞—Б—В–∞–љ–Є–µ–Љ —А–Њ–ї–Є Enterococcus spp, –Ї–Њ–∞–≥—Г–ї–∞–Ј–Њ––Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е —Б—В–∞—Д–Є–ї–Њ–Ї–Њ–Ї–Ї–Њ–≤ (S. epidermidis), –∞ —В–∞–Ї–ґ–µ Enterobacter spp, Acinetobacter spp –Є P. aeruginosa. –≠—В–Є –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –љ–Њ–Ј–Њ–Ї–Њ–Љ–Є–∞–ї—М–љ—Л–µ —И—В–∞–Љ–Љ—Л —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—В—Б—П –љ–µ–њ—А–µ–і—Б–Ї–∞–Ј—Г–µ–Љ–Њ–є —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М—О –Ї –Р–С [22–24].
–†–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М –љ–Њ–Ј–Њ–Ї–Њ–Љ–Є–∞–ї—М–љ—Л—Е —И—В–∞–Љ–Љ–Њ–≤ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б–µ—А—М–µ–Ј–љ—Г—О –њ—А–Њ–±–ї–µ–Љ—Г –≤–Њ –≤—Б–µ–Љ –Љ–Є—А–µ. –Ф–Њ—Б—В–Њ–≤–µ—А–љ—Л–µ –і–∞–љ–љ—Л–µ –Њ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –Є–љ—В—А–∞–∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є –≤ –†–Њ—Б—Б–Є–Є –Њ–≥—А–∞–љ–Є—З–µ–љ—Л. –Э–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ –Є –Ї–∞—З–µ—Б—В–≤–µ–љ–љ—Л—Е —А–∞–±–Њ—В, –Њ–њ–Є—Б—Л–≤–∞—О—Й–Є—Е —Н—В–Є–Њ–ї–Њ–≥–Є—О –њ–µ—А–Є—В–Њ–љ–Є—В–Њ–≤, —А–∞–Ј–≤–Є–≤—И–Є—Е—Б—П –≤ —А–∞–Ј–ї–Є—З–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е –Є –≤ —А–∞–Ј–ї–Є—З–љ—Л–µ —Б—А–Њ–Ї–Є.
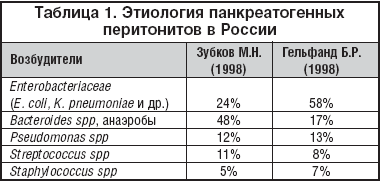
–Т —В–∞–±–ї–Є—Ж–µ 1 –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–∞ –Є–љ—Д–Њ—А–Љ–∞—Ж–Є—П –њ–Њ —Н—В–Є–Њ–ї–Њ–≥–Є–Є –њ–∞–љ–Ї—А–µ–∞—В–Њ–≥–µ–љ–љ—Л—Е –њ–µ—А–Є—В–Њ–љ–Є—В–Њ–≤ –≤ 2 —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞—Е –≥. –Ь–Њ—Б–Ї–≤—Л. –†–∞–Ј–ї–Є—З–Є—П, –Ї–∞—Б–∞—О—Й–Є–µ—Б—П —А–Њ–ї–Є –∞–љ–∞—Н—А–Њ–±–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ—Л –њ–Њ–≥—А–µ—И–љ–Њ—Б—В—П–Љ–Є –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є. –Ъ–∞—З–µ—Б—В–≤–µ–љ–љ–∞—П –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –≤—Л–і–µ–ї–Є—В—М –∞–љ–∞—Н—А–Њ–±–Њ–≤ —Б —З–∞—Б—В–Њ—В–Њ–є –і–Њ 80%, –Њ–і–љ–∞–Ї–Њ –Є—Е —А–Њ–ї—М –≤ –≥–µ–љ–µ–Ј–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –љ–µ –≤—Б–µ–≥–і–∞ –Њ—З–µ–≤–Є–і–љ–∞ [25].
Enterobacteriaceae
–Ш—Б—Е–Њ–і—П –Є–Ј –і–∞–љ–љ—Л—Е, –њ–Њ–ї—Г—З–µ–љ–љ—Л—Е –≤ —А–Њ—Б—Б–Є–є—Б–Ї–Є—Е –Љ–љ–Њ–≥–Њ—Ж–µ–љ—В—А–Њ–≤—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е 1997–1998 –Є 2003 –≥–≥., —Н–љ—В–µ—А–Њ–±–∞–Ї—В–µ—А–Є–Є —Б–Њ—Е—А–∞–љ—П—О—В –љ–∞–Є–±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї—Г—О —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ–∞–Љ. –С–Њ–ї–µ–µ 84% —И—В–∞–Љ–Љ–Њ–≤ K. pneumonia, 55% —И—В–∞–Љ–Љ–Њ–≤ E. coli –Є 61% – P. mirabilis, –≤—Л–і–µ–ї–µ–љ–љ—Л—Е –≤ –Ю–†–Ш–Ґ, —П–≤–ї—П–ї–Є—Б—М –њ—А–Њ–і—Г—Ж–µ–љ—В–∞–Љ–Є –С–Ы–†–°. –І–∞—Б—В–Њ—В–∞ –Є—Е –≤—Л–і–µ–ї–µ–љ–Є—П –Ї—А–∞–є–љ–µ –≤–∞—А–Є–∞–±–µ–ї—М–љ–∞ –љ–µ —В–Њ–ї—М–Ї–Њ –≤ –†–Њ—Б—Б–Є–Є (–Њ—В 8% –і–Њ 90%), –љ–Њ –Є –≤ –њ—А–µ–і–µ–ї–∞—Е –Њ–і–љ–Њ–≥–Њ –≥–Њ—А–Њ–і–∞ (–Њ—В 10% –і–Њ 90% –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞—Е –Ь–Њ—Б–Ї–≤—Л). –° 1997 –≥. –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ—Л –і–µ–Љ–Њ–љ—Б—В—А–Є—А—Г—О—В —Г—Б—В–Њ–є—З–Є–≤—Г—О –і–Є–љ–∞–Љ–Є–Ї—Г —А–Њ—Б—В–∞ —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –Ї b––ї–∞–Ї—В–∞–Љ–∞–Љ. –Ъ–∞–Ї –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Г—О —В–µ–љ–і–µ–љ—Ж–Є—О —Б–ї–µ–і—Г–µ—В —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—В—М –њ—А–µ–Њ–±–ї–∞–і–∞–љ–Є–µ –С–Ы–†–° —В–Є–њ–∞ –°–Ґ–•––Ь. –Ф–µ–ї–Њ –≤ —В–Њ–Љ, —З—В–Њ –њ–Њ—Б–ї–µ–і–љ–Є–µ –љ–∞–Є–±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ –≥–Є–і—А–Њ–ї–Є–Ј—Г—О—В —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ—Л (–≤ —В.—З. —Ж–µ—Д–µ–њ–Є–Љ), –∞ —В–∞–Ї–ґ–µ –Њ–њ—А–µ–і–µ–ї—П—О—В —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –Ї –Ј–∞—Й–Є—Й–µ–љ–љ—Л–Љ b––ї–∞–Ї—В–∞–Љ–∞–Љ, –≤ —В–Њ–Љ —З–Є—Б–ї–µ —Ж–µ—Д–Њ–њ–µ—А–∞–Ј–Њ–љ—Г/—Б—Г–ї—М–±–∞–Ї—В–∞–Љ—Г (—Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –≤—Б–µ—Е –С–Ы–†–°––њ—А–Њ–і—Г—Ж–µ–љ—В–Њ–≤ – 30%) [26]. –Ф–ї—П –С–Ы–†–° –Є–Ј–≤–µ—Б—В–µ–љ –Є —В–∞–Ї–Њ–є —Д–µ–љ–Њ–Љ–µ–љ, –Ї–∞–Ї «–Є–љ–Њ–Ї—Г–ї—О–Љ —Н—Д—Д–µ–Ї—В». –Х–і–Є–љ—Б—В–≤–µ–љ–љ—Л–є –Є–Ј –њ—А–Њ—В–µ—Б—В–Є—А–Њ–≤–∞–љ–љ—Л—Е –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ, –љ–µ –њ–Њ–і–≤–µ—А–ґ–µ–љ–љ—Л–є –≥–Є–і—А–Њ–ї–Є–Ј—Г –њ—А–Є –њ–Њ–≤—Л—И–µ–љ–Є–Є –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –±–∞–Ї—В–µ—А–Є–є––њ—А–Њ–і—Г—Ж–µ–љ—В–Њ–≤, – —Ж–µ—Д–Њ–њ–µ—А–∞–Ј–Њ–љ/—Б—Г–ї—М–±–∞–Ї—В–∞–Љ. –•–Њ—В—П –Є –µ–≥–Њ –∞–Ї—В–Є–≤–љ–Њ—Б—В—М —Б–љ–Є–ґ–∞–ї–Њ—Б—М —Г —Н–љ—В–µ—А–Њ–±–∞–Ї—В–µ—А–Є–є, –њ—А–Њ–і—Г—Ж–Є—А—Г—О—Й–Є—Е –С–Ы–†–° TEM–6 —В–Є–њ–∞, —А–µ–і–Ї–Њ–µ –≤—Л–і–µ–ї–µ–љ–Є–µ –њ–Њ–і–Њ–±–љ—Л—Е —И—В–∞–Љ–Љ–Њ–≤ –њ–Њ–Ј–≤–Њ–ї—П–µ—В —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—В—М –њ—А–µ–њ–∞—А–∞—В –≤ –љ–µ–Ї–Њ—В–Њ—А—Л—Е —Б–ї—Г—З–∞—П—Е –≤ –Ї–∞—З–µ—Б—В–≤–µ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ–є –∞–ї—М—В–µ—А–љ–∞—В–Є–≤—Л –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ–∞–Љ –њ—А–Є —Н–Љ–њ–Є—А–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є —В—П–ґ–µ–ї–Њ–є –Є–љ—В—А–∞–∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є.
–Я—А–Њ–і—Г—Ж–µ–љ—В—Л –С–Ы–†–° —З–∞—Б—В–Њ —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—В—Б—П –њ–µ—А–µ–Ї—А–µ—Б—В–љ–Њ–є —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М—О –Ї –њ—А–µ–њ–∞—А–∞—В–∞–Љ –і—А—Г–≥–Є—Е –Ї–ї–∞—Б—Б–Њ–≤, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ –Є –∞–Љ–Є–љ–Њ–≥–ї–Є–Ї–Њ–Ј–Є–і–∞–Љ [27–29]. –Я–Њ –і–∞–љ–љ—Л–Љ [26], —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М —А–µ–∞–љ–Є–Љ–∞—Ж–Є–Њ–љ–љ—Л—Е —И—В–∞–Љ–Љ–Њ–≤ —Н–љ—В–µ—А–Њ–±–∞–Ї—В–µ—А–Є–є –Ї —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г –њ—А–µ–≤—Л—Б–Є–ї–∞ 40%, –∞ –і–ї—П E. coli – 80%. –Т–Њ–Ј—А–∞—Б—В–∞–µ—В —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –Ї –∞–Љ–Є–Ї–∞—Ж–Є–љ—Г, –і–Њ—Б—В–Є–≥—И–∞—П –≤ 2003 –≥. 37% –і–ї—П E. coli –Є 39% –і–ї—П K. pneumoniae.
–Ю–њ–Є—Б—Л–≤–∞—П –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Г—О –і–Є–љ–∞–Љ–Є–Ї—Г —Б–љ–Є–ґ–µ–љ–Є—П —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –љ–Њ–Ј–Њ–Ї–Њ–Љ–Є–∞–ї—М–љ—Л—Е —И—В–∞–Љ–Љ–Њ–≤, –њ–Њ–ї—Г—З–µ–љ–љ—Л—Е –≤ –Ю–†–Ш–Ґ, —Б–ї–µ–і—Г–µ—В —Г—З–Є—В—Л–≤–∞—В—М –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є —Г—А–Њ–≤–љ–µ–є —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –Њ—В –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є –Є–љ—Д–µ–Ї—Ж–Є–Є. –Я–Њ –і–∞–љ–љ—Л–Љ –Ю. –°—В–µ—Ж—Г–Ї –Є —Б–Њ–∞–≤—В. [30], —Г —И—В–∞–Љ–Љ–Њ–≤, –≤—Л–і–µ–ї–µ–љ–љ—Л—Е –њ—А–Є –њ–µ—А–Є—В–Њ–љ–Є—В–µ, –љ–∞–±–ї—О–і–∞–ї–∞—Б—М –≤—Л—Б–Њ–Ї–∞—П —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М (97%) –Ї –∞–Љ–Є–Ї–∞—Ж–Є–љ—Г –Є —Ж–µ—Д—В–∞–Ј–Є–і–Є–Љ—Г. –Ф–Њ—Б—В–∞—В–Њ—З–љ—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–ї–Є —Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ –Є —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ (91% —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ—Л—Е —И—В–∞–Љ–Љ–Њ–≤). –С–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–є –њ—А–Њ—Д–Є–ї—М —Е–∞—А–∞–Ї—В–µ—А–µ–љ –і–ї—П –∞–љ–∞—Н—А–Њ–±–Њ–≤, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є B. fragilis. –Ф–Њ–ї—П —Г—Б—В–Њ–є—З–Є–≤—Л—Е –Ї –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ–∞–Љ –Є –Љ–µ—В—А–Њ–љ–Є–і–∞–Ј–Њ–ї—Г —И—В–∞–Љ–Љ–Њ–≤ –љ–µ –њ—А–µ–≤—Л—Б–Є–ї–∞ 2%, –Ї –Ї–ї–Є–љ–і–∞–Љ–Є—Ж–Є–љ—Г – 40%.
–Ю—З–µ–≤–Є–і–љ–Њ, —З—В–Њ –њ—А–Њ–±–ї–µ–Љ–∞ —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –і–Њ–ї–ґ–љ–∞ —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—В—М—Б—П –љ–µ —В–Њ–ї—М–Ї–Њ –≤ –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–Љ –∞—Б–њ–µ–Ї—В–µ, –љ–Њ –Є —Б –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —В–Њ—З–Ї–Є –Ј—А–µ–љ–Є—П. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –і–Њ–Ї–∞–Ј–∞–љ–∞ —Б–≤—П–Ј—М –Љ–µ–ґ–і—Г –њ—А–Њ–і—Г–Ї—Ж–Є–µ–є —Н–љ—В–µ—А–Њ–±–∞–Ї—В–µ—А–Є—П–Љ–Є –С–Ы–†–° –Є —А–Є—Б–Ї–Њ–Љ –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–≥–Њ –Є—Б—Е–Њ–і–∞ –њ—А–Є —В—П–ґ–µ–ї—Л—Е –Є–љ—Д–µ–Ї—Ж–Є—П—Е [31, 32]. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є D. Paterson –Є —Б–Њ–∞–≤—В. –Њ—В–Љ–µ—З–µ–љ —А–Њ—Б—В –љ–µ—Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —В–µ—А–∞–њ–Є–Є —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ–∞–Љ–Є –њ—А–Є –±–∞–Ї—В–µ—А–Є–µ–Љ–Є–Є, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ–Њ–є K. pneumoniae, —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ–є –Ї –њ—А–µ–њ–∞—А–∞—В–∞–Љ in vitro (2–8 –Љ–≥/–ї), –љ–Њ –њ—А–Њ–і—Г—Ж–Є—А—Г—О—Й–Є–Љ–Є –С–Ы–†–° [33,34].
–Э–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –љ–∞–Ї–Њ–њ–ї–µ–љ–љ—Л—Е –Ї –љ–∞—Б—В–Њ—П—Й–µ–Љ—Г –≤—А–µ–Љ–µ–љ–Є –і–∞–љ–љ—Л—Е –Љ–Њ–ґ–љ–Њ –Ї–Њ–љ—Б—В–∞—В–Є—А–Њ–≤–∞—В—М, —З—В–Њ –њ–Њ–і–∞–≤–ї—П—О—Й–µ–µ –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ —Н–љ—В–µ—А–Њ–±–∞–Ї—В–µ—А–Є–є, –≤—Л–Ј—Л–≤–∞—О—Й–Є—Е —В—П–ґ–µ–ї—Л–µ –љ–Њ–Ј–Њ–Ї–Њ–Љ–Є–∞–ї—М–љ—Л–µ –Є–љ—Д–µ–Ї—Ж–Є–Є, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—В—Б—П –≤—Л—Б–Њ–Ї–Њ–є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –Ї –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ–∞–Љ, –Ї–Њ—В–Њ—А—Л–µ –≥–∞—А–∞–љ—В–Є—А—Г—О—В –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –њ—А–Њ–і—Г—Ж–µ–љ—В–Њ–≤ –С–Ы–†–°. –Т—Л—Б–Њ–Ї–∞—П —З–∞—Б—В–Њ—В–∞ —Б–Є–љ—В–µ–Ј–∞ –С–Ы–†–° –≤ –Ю–†–Ш–Ґ —В—А–µ–±—Г–µ—В –Њ—Б—В–Њ—А–Њ–ґ–љ–Њ–≥–Њ –Њ—В–љ–Њ—И–µ–љ–Є—П –Ї –њ—А–Є–Љ–µ–љ–µ–љ–Є—О —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ–Њ–≤ III–IV –њ–Њ–Ї–Њ–ї–µ–љ–Є—П –Є —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ. –Ф–∞–ґ–µ –µ—Б–ї–Є —И—В–∞–Љ–Љ, –њ—А–Њ–і—Г—Ж–Є—А—Г—О—Й–Є–є –С–Ы–†–°, –Њ–Ї–∞–Ј—Л–≤–∞–µ—В—Б—П —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ—Л–Љ –Ї —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ–∞–Љ, –љ–∞–Ј–љ–∞—З–∞—В—М —Н—В–Є –њ—А–µ–њ–∞—А–∞—В—Л –љ–µ —Б–ї–µ–і—Г–µ—В, —Е–Њ—В—П –≤ —Б–ї—Г—З–∞–µ —Ж–µ—Д–Њ–њ–µ—А–∞–Ј–Њ–љ–∞/—Б—Г–ї—М–±–∞–Ї—В–∞–Љ–∞ –≤—Б–µ –ґ–µ —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –Њ—А–Є–µ–љ—В–Є—А–Њ–≤–∞—В—М—Б—П –љ–∞ —А–µ–Ј—Г–ї—М—В–∞—В—Л –Њ—Ж–µ–љ–Ї–Є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є [35].
Pseudomonas aeruginosa
–Э–µ –≤—Л–Ј—Л–≤–∞–µ—В –Њ–њ—В–Є–Љ–Є–Ј–Љ–∞ –Є –і–Є–љ–∞–Љ–Є–Ї–∞ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є—П —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є —Б—А–µ–і–Є –љ–µ—Д–µ—А–Љ–µ–љ—В–Є—А—Г—О—Й–Є—Е –≥—А–∞–Љ––Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –±–∞–Ї—В–µ—А–Є–є, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є P. aeruginosa. –Ф–∞–љ–љ—Л–µ, –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ—Л–µ –У. –†–µ—И–µ–і—М–Ї–Њ [36], —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ –≤—Л—Б–Њ–Ї–Њ–є —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П, –≤—Л–і–µ–ї–µ–љ–љ–Њ–≥–Њ –≤ –Ю–†–Ш–Ґ, –Ї –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ–∞–Љ (—Б–љ–Є–ґ–µ–љ–љ–∞—П —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Њ–Ї–Њ–ї–Њ 40%; —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М –Ї –Є–Љ–Є–њ–µ–љ–µ–Љ—Г 29%, –Ї –Љ–µ—А–Њ–њ–µ–љ–µ–Љ—Г – 27%). –Т—Л—Б–Њ–Ї–Є–є —Г—А–Њ–≤–µ–љ—М —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ –Ї —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ–∞–Љ (59–73%), –≤ —В–Њ–Љ —З–Є—Б–ї–µ –Ї —Ж–µ—Д—В–∞–Ј–Є–і–Є–Љ—Г (48% —И—В–∞–Љ–Љ–Њ–≤ —Б–Њ —Б–љ–Є–ґ–µ–љ–љ–Њ–є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М—О). –Э–µ –Њ—В–ї–Є—З–∞–ї–∞—Б—М –Є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М —В–∞–Ї–Є—Е –Ї–ї–∞—Б—Б–Є—З–µ—Б–Ї–Є—Е –∞–љ—В–Є—Б–Є–љ–µ–≥–љ–Њ–є–љ—Л—Е —Б—А–µ–і—Б—В–≤, –Ї–∞–Ї –∞–Љ–Є–Ї–∞—Ж–Є–љ (41,6%) –Є —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ (65%). –Т–µ—Б—М–Љ–∞ –≤–∞—А–Є–∞–±–µ–ї—М–љ–Њ–є –Њ–Ї–∞–Ј–∞–ї–∞—Б—М –Є –њ–µ—А–µ–Ї—А–µ—Б—В–љ–∞—П —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М, –њ—А–Є—З–µ–Љ –≤—Б—В—А–µ—З–∞–ї–Є—Б—М —Б—В–∞—Ж–Є–Њ–љ–∞—А—Л, –≥–і–µ –Њ—В–Љ–µ—З–∞–ї–∞—Б—М –≤—Л—Б–Њ–Ї–∞—П —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –Ї –Є–Љ–Є–њ–µ–љ–µ–Љ—Г –Є –Љ–µ–љ–µ–µ –≤—Л—Б–Њ–Ї–∞—П – –Ї –Љ–µ—А–Њ–њ–µ–љ–µ–Љ—Г –Є –љ–∞–Њ–±–Њ—А–Њ—В. –Т –Њ–±—Й–µ–Љ, —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—П 2 –њ—А–µ–њ–∞—А–∞—В–∞, —Б–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –і–ї—П –Љ–µ—А–Њ–њ–µ–љ–µ–Љ–∞ —Е–∞—А–∞–Ї—В–µ—А–љ–Њ –±–Њ–ї—М—И–µ–µ —Б–Љ–µ—Й–µ–љ–Є–µ –љ–∞ –Ї—А–Є–≤–Њ–є —А–∞—Б–њ—А–µ–і–µ–ї–µ–љ–Є—П –Ь–Я–Ъ —Г—Б—В–Њ–є—З–Є–≤—Л—Е —И—В–∞–Љ–Љ–Њ–≤ –≤ —Б—В–Њ—А–Њ–љ—Г –љ–Є–Ј–Ї–Є—Е –Ј–љ–∞—З–µ–љ–Є–є. –Т —В–∞–Ї–Њ–Љ —Б–ї—Г—З–∞–µ –њ—А–Њ–і–ї–µ–љ–љ–∞—П –Є–љ—Д—Г–Ј–Є—П —Б —Г—Б–њ–µ—Е–Њ–Љ –Љ–Њ–ґ–µ—В –њ—А–µ–Њ–і–Њ–ї–µ—В—М —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М.
–У—А–Є–±—Л
–С–∞–Ї—В–µ—А–Є–Є –Є –Є—Е —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М – –љ–µ –µ–і–Є–љ—Б—В–≤–µ–љ–љ–∞—П –њ—А–Њ–±–ї–µ–Љ–∞, –≤–ї–Є—П—О—Й–∞—П –љ–∞ —В–∞–Ї—В–Є–Ї—Г –≤—Л–±–Њ—А–∞ –Р–С. –Я—А–Є —В—П–ґ–µ–ї–Њ–є —Д–Њ—А–Љ–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, —А–∞–Ј–≤–Є–≤—И–µ–≥–Њ—Б—П –љ–∞ —Д–Њ–љ–µ –Є–Љ–Љ—Г–љ–Њ—Б—Г–њ—А–µ—Б—Б–Є–Є –Є –∞–Ї—В–Є–≤–љ–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Р–С, –≤–Њ–Ј—А–∞—Б—В–∞–µ—В –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М –≥—А–Є–±–Ї–Њ–≤–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є. –Ґ–∞–Ї, –≤ –љ–∞–±–ї—О–і–µ–љ–Є–Є J. De Waele –Є —Б–Њ–∞–≤—В. –≥—А–Є–±—Л, –≤ –њ–Њ–і–∞–≤–ї—П—О—Й–µ–Љ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ Candida albicans, –±—Л–ї–Є –≤—Л—П–≤–ї–µ–љ—Л —Г 17/46 (37%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤ [37]. –≠—В—Г –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—М —Б–ї–µ–і—Г–µ—В —Г—З–Є—В—Л–≤–∞—В—М –≤ —Е–Њ–і–µ –Р–Ґ —В—П–ґ–µ–ї–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–∞, –Њ—Б–Њ–±–µ–љ–љ–Њ –њ—А–Є –љ–µ–≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –і–Њ—Б—В–Є–ґ–µ–љ–Є—П –Ї–Њ–љ—В—А–Њ–ї—П –љ–∞–і –Є–љ—Д–µ–Ї—Ж–Є–µ–є –≤ —Е–Њ–і–µ —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Є—Е –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤ –Є –Р–Ґ –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є —Б–≤–µ—А—Е—И–Є—А–Њ–Ї–Њ–≥–Њ —Б–њ–µ–Ї—В—А–∞ –і–µ–є—Б—В–≤–Є—П.
–Р–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞
–Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л–µ –Љ–Њ–Љ–µ–љ—В—Л, –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞ (–Р–Я) —П–≤–ї—П–µ—В—Б—П —И–Є—А–Њ–Ї–Њ –Є—Б–њ–Њ–ї—М–Ј—Г–µ–Љ—Л–Љ –≤ –†–Њ—Б—Б–Є–Є –Є —А—П–і–µ –і—А—Г–≥–Є—Е —Б—В—А–∞–љ –Љ–µ—В–Њ–і–Њ–Љ –Ј–∞—Й–Є—В—Л –Њ—З–∞–≥–Њ–≤ –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–∞ –Њ—В –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є—П. –Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ—Б–ї–µ–і–љ–Є—Е –ї–µ—В –њ–Њ—Б—В–∞–≤–Є–ї–Є –њ–Њ–і —Б–Њ–Љ–љ–µ–љ–Є–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ—Б—В—М –њ–Њ–і–Њ–±–љ–Њ–є –њ—А–∞–Ї—В–Є–Ї–Є.
–Р—А–≥—Г–Љ–µ–љ—В—Л «–Ј–∞»
–°–Њ–Ї—А–∞—Й–µ–љ–Є–µ —З–∞—Б—В–Њ—В—Л –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є—П –љ–µ–Ї—А–Њ—В–Є—З–µ—Б–Ї–Њ–є —В–Ї–∞–љ–Є –ґ–µ–ї–µ–Ј—Л –њ–Њ–Ї–∞–Ј–∞–љ–Њ –њ—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ–Њ–≤ –Є —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –≤ —Н–Ї—Б–њ–µ—А–Є–Љ–µ–љ—В–∞–ї—М–љ—Л—Е —А–∞–±–Њ—В–∞—Е [38]. –Т —А–∞–љ–љ–Є—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ —В—А–Њ–њ–љ—Л—Е –Ї pancreas –Р–С, –∞ –Є–Љ–µ–љ–љ–Њ –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ–Њ–≤, –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В —Б–љ–Є–ґ–µ–љ–Є–µ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –њ—А–Є —В—П–ґ–µ–ї—Л—Е —Д–Њ—А–Љ–∞—Е –і–µ—Б—В—А—Г–Ї—В–Є–≤–љ–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–∞ —Г –ї—О–і–µ–є [1,39,40]. –Ш—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ–∞ –љ–µ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–ї–Њ—Б—М —Б–Ї–Њ–ї—М––љ–Є–±—Г–і—М –Њ—З–µ–≤–Є–і–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ [41], —З—В–Њ —Б–≤—П–Ј–∞–љ–Њ —Б –љ–Є–Ј–Ї–Њ–є –њ–µ–љ–µ—В—А–∞—Ж–Є–µ–є —Н—В–Њ–≥–Њ, –Ї–∞–Ї –Є –Љ–љ–Њ–≥–Є—Е –і—А—Г–≥–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –≤ —В–Ї–∞–љ—М –ґ–µ–ї–µ–Ј—Л [42].
–≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Р–Я –љ–∞—Е–Њ–і–Є—В –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є–µ –≤ –љ–µ–і–∞–≤–љ–Њ –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ–љ—Л—Е —А–∞–±–Њ—В–∞—Е –Є –Љ–µ—В–∞––∞–љ–∞–ї–Є–Ј–µ [43–45]. –У—А—Г–њ–њ–∞ G. Manes –њ–Њ–і—В–≤–µ—А–і–Є–ї–∞ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ —Б–Њ–Ї—А–∞—Й–µ–љ–Є–µ —Б–µ–њ—В–Є—З–µ—Б–Ї–Є—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –њ—А–Є —А–∞–љ–љ–µ–Љ, –љ–∞–Ј–љ–∞—З–µ–љ–љ–Њ–Љ –≤ –њ–µ—А–≤—Л–µ —З–∞—Б—Л –њ–Њ—Б–ї–µ –њ–Њ—Б—В—Г–њ–ї–µ–љ–Є—П, –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –Љ–µ—А–Њ–њ–µ–љ–µ–Љ–∞ [44]. –Э–∞—З–∞—В–∞—П –µ—Й–µ –і–Њ —А–∞–Ј–≤–Є—В–Є—П –Њ—З–∞–≥–Њ–≤ –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–∞ –Є –њ—А–µ–Ї—А–∞—Й–∞–µ–Љ–∞—П –њ—А–Є –Є—Е –Њ—В—Б—Г—В—Б—В–≤–Є–Є –љ–∞ —Б–µ—А–Є–є–љ—Л—Е —В–Њ–Љ–Њ–≥—А–∞–Љ–Љ–∞—Е, –Р–Я –Љ–µ—А–Њ–њ–µ–љ–µ–Љ–Њ–Љ —Б–Њ–Ї—А–∞—В–Є–ї–∞ —З–∞—Б—В–Њ—В—Г –≤–љ–µ–њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Є—Е –≥–љ–Њ–є–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є (5/30 vs. 13/29, p<0,03), —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Є—Е –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤ (p<0,05) –Є –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –њ—А–µ–±—Л–≤–∞–љ–Є—П –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–µ (18 vs. 30 —Б—Г—В., p=0,01). –£–Љ–µ–љ—М—И–µ–љ–Є–µ –њ–Њ—Б–ї–µ–і–љ–µ–≥–Њ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П –≤—Л—П–≤–ї–µ–љ–Њ –≤ –Љ–µ—В–∞––∞–љ–∞–ї–Є–Ј–∞—Е [46,47]. –Э–∞–Є–±–Њ–ї–µ–µ «—Б–≤–µ–ґ–µ–µ» –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ O. Rokke –Є —Б–Њ–∞–≤—В., —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—Й–µ–µ—Б—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ–є —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Њ–є –Љ–Њ—Й–љ–Њ—Б—В—М—О2, —В–∞–Ї–ґ–µ –њ–Њ–і—В–≤–µ—А–і–Є–ї–Њ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ–Њ–≤. –Т –і–∞–љ–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є 36 –Є 37 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ–Њ–ї—Г—З–∞–ї–Є –Р–Я –Є–Љ–Є–њ–µ–љ–µ–Љ–Њ–Љ (0,5x3 —А/–і 5–7 —Б—Г—В.) –Є–ї–Є –њ–ї–∞—Ж–µ–±–Њ. –Я–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Њ —Б–Њ–Ї—А–∞—Й–µ–љ–Є–µ —З–∞—Б—В–Њ—В—Л –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є (12 vs. 22 —Б–ї—Г—З–∞—П) (p=0,035), –≤ —В–Њ–Љ —З–Є—Б–ї–µ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–—Б–µ–њ—В–Є—З–µ—Б–Ї–Є—Е (5 vs. 16) (p=0,009). –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –љ–µ –≤—Л—П–≤–ї–µ–љ–Њ —А–∞–Ј–ї–Є—З–Є–є –≤ –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В–Є —Б—В–∞—Ж–Є–Њ–љ–∞—А–љ–Њ–≥–Њ —Н—В–∞–њ–∞ –ї–µ—З–µ–љ–Є—П (18 vs. 22 —Б—Г—В.), –њ–Њ—В—А–µ–±–љ–Њ—Б—В–Є –≤ –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є (8 vs. 7 —Б–ї—Г—З–∞–µ–≤), –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–Љ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–µ (3 vs. 3 —Б–ї—Г—З–∞—П). –Ю–і–Є–љ–∞–Ї–Њ–≤–Њ–є –Њ–Ї–∞–Ј–∞–ї–∞—Б—М –Є 30––і–љ–µ–≤–љ–∞—П –ї–µ—В–∞–ї—М–љ–Њ—Б—В—М (3 vs. 4 —Б–ї—Г—З–∞—П) [45].
–≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Р–Я, –≤–µ—А–Њ—П—В–љ–Њ, –Ј–∞–≤–Є—Б–Є—В –Њ—В –њ–ї–Њ—Й–∞–і–Є –њ–Њ—А–∞–ґ–µ–љ–Є—П –ґ–µ–ї–µ–Ј—Л. –†–Њ—Б—Б–Є–є—Б–Ї–Є–Љ–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї—П–Љ–Є –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–≥–Њ –≤–ї–Є—П–љ–Є—П –Р–Я —Б–ї–µ–і—Г–µ—В –Њ–ґ–Є–і–∞—В—М —В–Њ–ї—М–Ї–Њ –њ—А–Є –Њ–≥—А–∞–љ–Є—З–µ–љ–љ—Л—Е —Д–Њ—А–Љ–∞—Е –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–∞. –†–∞–љ–љ–µ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Р–С (–њ–µ—А–≤—Л–µ 3 —Б—Г—В–Њ–Ї –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П), «–Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –њ—А–µ–њ—П—В—Б—В–≤—Г–µ—В –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—О –≥–љ–Њ–є–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є», –±–Њ–ї–µ–µ –њ–Њ–Ј–і–љ–µ–µ – —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є–µ–Љ –≤ 36 –Є –±–Њ–ї–µ–µ –њ—А–Њ—Ж–µ–љ—В–∞—Е [48].
–Я–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –Р–Я –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–љ–Њ –≤ –Љ–µ—В–∞––∞–љ–∞–ї–Є–Ј–µ Z. Dambrauskas, –≤–Ї–ї—О—З–Є–≤—И–µ–Љ 10 —А–∞–±–Њ—В (1279 –њ–∞—Ж–Є–µ–љ—В–Њ–≤), –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–≤—И–Є—Е –і–ї—П –≤–µ—А–Є—Д–Є–Ї–∞—Ж–Є–Є –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–∞ —Б–µ—А–Є–є–љ—Л–µ –Ї–Њ–Љ–њ—М—О—В–µ—А–љ—Л–µ —В–Њ–Љ–Њ–≥—А–∞—Д–Є–Є —Б –Ї–Њ–љ—В—А–∞—Б—В–Є—А–Њ–≤–∞–љ–Є–µ–Љ [47]. –Я–Њ–ї—Г—З–µ–љ–љ—Л–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–Љ —Б–љ–Є–ґ–µ–љ–Є–Є —А–Є—Б–Ї–∞ –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є—П –ґ–µ–ї–µ–Ј—Л —Б 33,1% (211/638) –і–Њ 17,6% (113/641) (–Њ—В–љ–Њ—И–µ–љ–Є–µ —А–Є—Б–Ї–Њ–≤ (–Ю–†) = 0,57, 95% –і–Њ–≤–µ—А–Є—В–µ–ї—М–љ—Л–є –Є–љ—В–µ—А–≤–∞–ї (–Ф–Ш) 0,42–0,78; p=0,0005). –Ю—Б–љ–Њ–≤–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –љ–∞ —А–µ–Ј—Г–ї—М—В–∞—В –Њ–Ї–∞–Ј–∞–ї–Є –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ—Л (–Ю–†=0,45, 95% –Ф–Ш 0,33–0,63; p<0,0001). –Ш—Б–Ї–ї—О—З–Є—В–µ–ї—М–љ–Њ –±–ї–∞–≥–Њ–і–∞—А—П –Є—Е –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—О –і–Њ—Б—В–Є–≥–љ—Г—В–Њ —Б–Њ–Ї—А–∞—Й–µ–љ–Є–µ —З–Є—Б–ї–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —В—А–µ–±—Г—О—Й–Є—Е –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞, –∞ —В–∞–Ї–ґ–µ —Б–ї—Г—З–∞–µ–≤ –±–∞–Ї—В–µ—А–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–љ–Њ–≥–Њ —Б–µ–њ—Б–Є—Б–∞. –Э–µ –≤—Л—П–≤–ї–µ–љ–Њ —А–∞–Ј–ї–Є—З–Є–є –Љ–µ–ґ–і—Г —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ–Є –Є —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ–∞–Љ–Є (–Њ—В—Б—Г—В—Б—В–≤–Є–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є; –Ю–†=0,96; 95% –Ф–Ш 0,66–1,39; p=0,8). –Т –Љ–µ—В–∞––∞–љ–∞–ї–Є–Ј–µ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ –Њ–±—Й–µ–µ –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ –ї–µ—В–∞–ї—М–љ–Њ—Б—В–Є –њ—А–Є –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –Р–Я (–Ю–†=0,76, 95% –Ф–Ш 0,59–0,98; p=0,03). –Э–Њ –љ–Є –Њ–і–љ–∞ –≥—А—Г–њ–њ–∞ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ (—Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ—Л, —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л, –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ—Л) –≤ –Њ—В–і–µ–ї—М–љ–Њ—Б—В–Є –љ–µ –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–ї–∞ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞. –Я–Њ—Б–ї–µ–і–љ–µ–µ —Б–≤—П–Ј–∞–љ–Њ —Б –љ–Є–Ј–Ї–Њ–є —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Њ–є –Љ–Њ—Й–љ–Њ—Б—В—М—О –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, —А–∞–Ј–љ–Њ—А–Њ–і–љ—Л–Љ–Є –њ—А–Њ–≥—А–∞–Љ–Љ–∞–Љ–Є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є (–Р–Ґ) –≤ —Б—А–∞–≤–љ–Є–≤–∞–µ–Љ—Л—Е –≥—А—Г–њ–њ–∞—Е, —А–∞–Ј–ї–Є—З–Є–µ–Љ –≤–Њ –≤—А–µ–Љ–µ–љ–Є –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –Р–Я –Є —А–∞–Ј–љ–Њ—А–Њ–і–љ–Њ—Б—В—М—О –≤–Ї–ї—О—З–µ–љ–љ—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ [47]. –Т—Б–µ —Н—В–Є –љ–µ–і–Њ—Б—В–∞—В–Ї–Є –љ–µ –њ–Њ–Ј–≤–Њ–ї—П—О—В —Б —Г–≤–µ—А–µ–љ–љ–Њ—Б—В—М—О –Ї–Њ–љ—Б—В–∞—В–Є—А–Њ–≤–∞—В—М –Ї–∞–Ї –љ–∞–ї–Є—З–Є–µ, —В–∞–Ї –Є –Њ—В—Б—Г—В—Б—В–≤–Є–µ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–≥–Њ –≤–ї–Є—П–љ–Є—П —А–∞–љ–љ–µ–≥–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ–∞ –љ–∞ –ї–µ—В–∞–ї—М–љ–Њ—Б—В—М –њ—А–Є —В—П–ґ–µ–ї–Њ–Љ –љ–µ–Ї—А–Њ—В–Є–Ј–Є—А—Г—О—Й–µ–Љ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–µ.
–Р—А–≥—Г–Љ–µ–љ—В—Л «–њ—А–Њ—В–Є–≤»
–Т —Б–≤—П–Ј–Є —Б —В–µ–Љ, —З—В–Њ —А–∞–љ–µ–µ –≤—Л–њ–Њ–ї–љ–µ–љ–љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –љ–µ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Њ–≤–∞–ї–Є –Ї—А–Є—В–µ—А–Є—П–Љ –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ–Њ—Б—В–Є, –∞ —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–∞—П –Љ–Њ—Й–љ–Њ—Б—В—М —В–µ—Б—В–Њ–≤ –±—Л–ї–∞ –љ–Є–Ј–Ї–∞, –≤—Л–њ–Њ–ї–љ–µ–љ —А—П–і –њ—А–Њ–µ–Ї—В–Њ–≤, –Њ—В—З–∞—Б—В–Є —Г—З–Є—В—Л–≤–∞—О—Й–Є—Е –Є–Љ–µ—О—Й–Є–µ—Б—П –љ–µ–і–Њ—Б—В–∞—В–Ї–Є. –Ш—Е —А–µ–Ј—Г–ї—М—В–∞—В—Л –Њ–Ї–∞–Ј–∞–ї–Є—Б—М –љ–µ —Б—В–Њ–ї—М –Њ–њ—В–Є–Љ–Є—Б—В–Є—З–љ—Л–Љ–Є, –∞ —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ—Б—В—М –Р–Я –њ–Њ—Б—В–∞–≤–ї–µ–љ–∞ –њ–Њ–і —Б–µ—А—М–µ–Ј–љ–Њ–µ —Б–Њ–Љ–љ–µ–љ–Є–µ [19,46]. –Т —З–∞—Б—В–љ–Њ—Б—В–Є, –≤ –њ–ї–∞—Ж–µ–±–Њ––Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Р–Я –Љ–µ—А–Њ–њ–µ–љ–µ–Љ–Њ–Љ3, –≤—Л–њ–Њ–ї–љ–µ–љ–љ–Њ–µ E. Dellinger –Є —Б–Њ–∞–≤—В. [19], –≤–Ї–ї—О—З–µ–љ–Њ 100 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –њ–ї–Њ—Й–∞–і—М—О –љ–µ–Ї—А–Њ–Ј–∞ >30%. –Ъ –Ї—А–Є—В–µ—А–Є—П–Љ –≤–Ї–ї—О—З–µ–љ–Є—П, –Ї—А–Њ–Љ–µ –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–∞, –Њ—В–љ–Њ—Б–Є–ї–Њ—Б—М –љ–∞–ї–Є—З–Є–µ –њ–µ—А–Є–њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Н–Ї—Б—Б—Г–і–∞—В–∞ –Є –Њ—В–µ–Ї–Њ–Љ pancreas (–±–∞–ї–ї –њ–Њ Balthazar – E) –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б —Г—А–Њ–≤–љ–µ–Љ C–—А–µ–∞–Ї—В–Є–≤–љ–Њ–≥–Њ –±–µ–ї–Ї–∞ >120 –Љ–≥/–ї –Є/–Є–ї–Є –њ–Њ–ї–Є–Њ—А–≥–∞–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О –њ–Њ —И–Ї–∞–ї–µ MOD [49] >2. –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ —А–∞–љ–љ–µ–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –Р–Я (—Б—А–µ–і–љ–µ–µ –Ј–љ–∞—З–µ–љ–Є–µ 3 —Б—Г—В.), –љ–µ –≤—Л—П–≤–ї–µ–љ–Њ –љ–Є –Њ–і–љ–Њ–≥–Њ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–≥–Њ –Љ–Њ–Љ–µ–љ—В–∞, –Њ–њ—А–∞–≤–і—Л–≤–∞—О—Й–µ–≥–Њ —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ—Б—В—М –Р–Я. –С–Њ–ї–µ–µ —В–Њ–≥–Њ, –≤ –≥—А—Г–њ–њ–µ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Є–Љ–µ–ї–∞—Б—М –љ–µ–і–Њ—Б—В–Њ–≤–µ—А–љ–∞—П —В–µ–љ–і–µ–љ—Ж–Є—П –Ї –±–Њ–ї–µ–µ —З–∞—Б—В–Њ–Љ—Г –≤—Л–і–µ–ї–µ–љ–Є—О –њ—А–Њ–±–ї–µ–Љ–љ—Л—Е –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є – P. aeruginosa, –Ї–Њ–∞–≥—Г–ї–∞–Ј–Њ––Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е —Б—В–∞—Д–Є–ї–Њ–Ї–Њ–Ї–Ї–Њ–≤ –Є Enterococcus spp.
–≠—В–Њ –љ–µ –µ–і–Є–љ—Б—В–≤–µ–љ–љ–Њ–µ «–Њ—В—А–µ–Ј–≤–ї—П—О—Й–µ–µ» –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ. –Ю–± –Њ—В—Б—Г—В—Б—В–≤–Є–Є –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–≥–Њ –≤–ї–Є—П–љ–Є—П –Р–Я —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ –Є –Љ–µ—В—А–Њ–љ–Є–і–∞–Ј–Њ–ї–Њ–Љ –љ–∞ —З–∞—Б—В–Њ—В—Г –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–∞ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г–µ—В R. Isenmann [50]. –Ґ—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л–Љ –љ–µ–і–Њ—Б—В–∞—В–Ї–Њ–Љ –њ–µ—А–µ—З–Є—Б–ї–µ–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —П–≤–Є–ї–∞—Б—М –љ–µ–≤—Л—Б–Њ–Ї–∞—П –Љ–Њ—Й–љ–Њ—Б—В—М —В–µ—Б—В–∞.
–Э–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –њ—А–Њ—В–Є–≤–Њ—А–µ—З–Є–є, –≤—Л—П–≤–ї–µ–љ–љ—Л—Е –≤ —Е–Њ–і–µ –Њ—Ж–µ–љ–Ї–Є –Р–Я, –∞ —В–∞–Ї–ґ–µ —Б —Г—З–µ—В–Њ–Љ —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –Њ–њ–∞—Б–љ–Њ—Б—В–Є —И–Є—А–Њ–Ї–Њ–≥–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –Р–С –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –њ–Њ–Ї–∞–Ј–∞–љ–Є–є –љ–∞ –љ–∞—Б—В–Њ—П—Й–Є–є –Љ–Њ–Љ–µ–љ—В –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –Р–С —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –Є—Б–Ї–ї—О—З–Є—В–µ–ї—М–љ–Њ –њ—А–Є –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–љ–Њ–є –Є–ї–Є –≤—Л—Б–Њ–Ї–Њ–≤–µ—А–Њ—П—В–љ–Њ–є4 –Є–љ—Д–µ–Ї—Ж–Є–Є [19,47,51–53]. –Ш–Љ–µ–љ–љ–Њ –Є–Ј —Н—В–Њ–≥–Њ –њ–Њ–ї–Њ–ґ–µ–љ–Є—П –Є—Б—Е–Њ–і—П—В —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–∞ –Є —Б–Њ–≥–ї–∞—И–µ–љ–Є—П, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є –°–µ–≤–µ—А–Њ–∞–Љ–µ—А–Є–Ї–∞–љ—Б–Ї–Є–µ [8,53]. –Э–µ –≤—Л—А–∞–±–Њ—В–∞–љ—Л —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –њ–Њ –і–∞–љ–љ–Њ–Љ—Г –≤–Њ–њ—А–Њ—Б—Г –Є –≤ –Т–µ–ї–Є–Ї–Њ–±—А–Є—В–∞–љ–Є–Є, —Е–Њ—В—П —Н–Ї—Б–њ–µ—А—В—Л –њ—А–µ–і–њ–Њ–ї–∞–≥–∞—О—В –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –Р–Я –њ—А–Є –Њ–±—И–Є—А–љ–Њ–Љ, —Б–Њ—Б—В–∞–≤–ї—П—О—Й–µ–Љ 30 –Є –±–Њ–ї–µ–µ –њ—А–Њ—Ж–µ–љ—В–Њ–≤ –Њ–±—К–µ–Љ–µ –љ–µ–Ї—А–Њ–Ј–∞ [54].
–Т —В–Њ –ґ–µ –≤—А–µ–Љ—П —Б–Њ–≥–ї–∞—Б–Є—П –њ–Њ –і–∞–љ–љ–Њ–є, –≤–µ—Б—М–Љ–∞ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ–є –і–ї—П –≤—А–∞—З–∞, –њ–∞—Ж–Є–µ–љ—В–∞ –Є —Б—В—А–∞—Е–Њ–≤—Л—Е –Ї–Њ–Љ–њ–∞–љ–Є–є –њ—А–Њ–±–ї–µ–Љ–µ –љ–µ—В. –Э–∞—А—П–і—Г —Б –Њ—В—А–Є—Ж–∞–љ–Є–µ–Љ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –Р–Я, —Б—Г—Й–µ—Б—В–≤—Г–µ—В –∞–ї—М—В–µ—А–љ–∞—В–Є–≤–љ–Њ–µ –Љ–љ–µ–љ–Є–µ –ѓ–њ–Њ–љ—Б–Ї–Њ–≥–Њ –Њ–±—Й–µ—Б—В–≤–∞ –љ–µ–Њ—В–ї–Њ–ґ–љ–Њ–є –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Л –Є –Ь–µ–ґ–і—Г–љ–∞—А–Њ–і–љ–Њ–є –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є–Є –њ–∞–љ–Ї—А–µ–Њ—В–Њ–ї–Њ–≥–Є–Є. –°–Њ–≥–ї–∞—Б–љ–Њ –Є–Љ, –Р–Я –њ–Њ–Ї–∞–Ј–∞–љ–∞ –≤—Б–µ–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ —Б —В—П–ґ–µ–ї—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–∞ [55,56].
–°–Њ–≥–ї–∞—Б–љ–Њ —Б—Г—Й–µ—Б—В–≤—Г—О—Й–Є–Љ –њ–Њ–і—Е–Њ–і–∞–Љ, –Њ—Б–љ–Њ–≤–љ–Њ–є –∞–Ї—Ж–µ–љ—В –≤ –Ї–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ–Њ–Љ –≤–µ–і–µ–љ–Є–Є –Њ—Б—В—А–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–∞ –Є –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–∞ –њ–µ—А–µ–љ–Њ—Б–Є—В—Б—П, –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М, –љ–∞ —Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ—Г—О –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї—Г –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є. –Я–Њ—Б–ї–µ –њ–µ—А–Є–Њ–і–∞ —Н–є—Д–Њ—А–Є–Є, —Б–≤—П–Ј–∞–љ–љ–Њ–≥–Њ —Б –њ–µ—А—Б–њ–µ–Ї—В–Є–≤–∞–Љ–Є –Р–Я, –≥—А—П–і–µ—В –њ–µ—А–Є–Њ–і –Њ—Б—В–Њ—А–Њ–ґ–љ–Њ–≥–Њ –Њ—В–љ–Њ—И–µ–љ–Є—П –Ї –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–Љ—Г –њ—А–Є–Љ–µ–љ–µ–љ–Є—О –Р–С. –Я—А–Є–Њ—А–Є—В–µ—В—Л —В–µ—А–∞–њ–Є–Є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ —Б–Љ–µ—Й–∞—О—В—Б—П –≤ —Б—В–Њ—А–Њ–љ—Г –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є —В—А–∞–љ—Б–ї–Њ–Ї–∞—Ж–Є–Є –±–∞–Ї—В–µ—А–Є–є –њ—А–Њ–±–Є–Њ—В–Є–Ї–∞–Љ–Є –Є –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ —А–∞–љ–Њ –љ–∞—З–∞—В—Л–Љ —Н–љ—В–µ—А–∞–ї—М–љ—Л–Љ –њ–Є—В–∞–љ–Є–µ–Љ [57–59]. –•–Њ—В–µ–ї–Њ—Б—М –±—Л –Њ—В–Љ–µ—В–Є—В—М –Є —В–∞–Ї—Г—О –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Г—О —В–µ–љ–і–µ–љ—Ж–Є—О —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤, –Ї–∞–Ї –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Б –љ–µ–і–Њ–Ї–∞–Ј–∞–љ–љ–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М—О. –Т —З–∞—Б—В–љ–Њ—Б—В–Є, –њ–Њ–і–≤–µ—А–≥–∞–µ—В—Б—П –Ї—А–Є—В–Є–Ї–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –≤ –њ—А–Њ–≥—А–∞–Љ–Љ–∞—Е –≤–µ–і–µ–љ–Є—П –Њ—Б—В—А–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–∞ [55, 60] –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤ –њ—А–Њ—В–µ–∞–Ј. –Я–Њ—Б–ї–µ–і–љ–Є–µ, –њ–Њ –і–∞–љ–љ—Л–Љ –Љ–µ—В–∞––∞–љ–∞–ї–Є–Ј–∞, –Њ–Ї–∞–Ј—Л–≤–∞—О—В—Б—П –±–µ—Б–њ–Њ–ї–µ–Ј–љ—Л–Љ–Є –Є –љ–µ –≤–ї–Є—П—О—В –љ–∞ –Є—Б—Е–Њ–і—Л –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П [61].
–Я—А–µ–њ–∞—А–∞—В—Л
–°—Г—Й–µ—Б—В–≤—Г–µ—В –Љ–љ–µ–љ–Є–µ, —З—В–Њ –њ—А–Є –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–µ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Б–≤–µ—А—Е—И–Є—А–Њ–Ї–Њ–≥–Њ —Б–њ–µ–Ї—В—А–∞ –і–µ–є—Б—В–≤–Є—П (–Ї–∞—А–±–∞–њ–µ–љ–µ–Љ–Њ–≤) –љ–µ –Њ–њ—А–∞–≤–і–∞–љ–Њ, —В–∞–Ї –Ї–∞–Ї –љ–µ –Є–Љ–µ–µ—В –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤ –њ–µ—А–µ–і –і—А—Г–≥–Є–Љ–Є –Р–С [19]. –Ф–µ–є—Б—В–≤–Є—В–µ–ї—М–љ–Њ, –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ–Њ–≤ –Њ—В—Б—Г—В—Б—В–≤—Г–µ—В –Є –њ–Њ—Н—В–Њ–Љ—Г —А–∞–≤–љ–Њ—Ж–µ–љ–љ–∞ –Є–ї–Є –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –њ—А–µ–≤—Л—И–∞–µ—В —В–∞–Ї–Њ–≤—Г—О —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ–Њ–≤ III–IV –њ–Њ–Ї–Њ–ї–µ–љ–Є—П –≤ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є —Б –Љ–µ—В—А–Њ–љ–Є–і–∞–Ј–Њ–ї–Њ–Љ.
–Ю–≥—А–∞–љ–Є—З–µ–љ–Є—П –і–ї–Є—В–µ–ї—М–љ–Њ–є –Р–Я
–°–ї–µ–і—Г–µ—В –њ—А–Є–љ—П—В—М –Ї–∞–Ї —Д–∞–Ї—В –Њ–≥—А–∞–љ–Є—З–µ–љ–љ—Л–µ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –і–ї–Є—В–µ–ї—М–љ–Њ–є –Р–Я —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ–∞–Љ–Є, —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ –Є –Љ–µ—В—А–Њ–љ–Є–і–∞–Ј–Њ–ї–Њ–Љ. –Ю—З–µ–≤–Є–і–љ–Њ, —З—В–Њ –Є—Е –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –µ—Б–ї–Є –Є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, —В–Њ —В–Њ–ї—М–Ї–Њ –≤ —Б–ї—Г—З–∞–µ –Љ–Є–љ–Є–Љ–∞–ї—М–љ–Њ–≥–Њ —А–Є—Б–Ї–∞ —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л, –њ–Њ—В–µ–љ—Ж–Є–∞–ї—М–љ–Њ —Б–њ–Њ—Б–Њ–±–љ–Њ–є –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞—В—М –Њ—З–∞–≥ –љ–µ–Ї—А–Њ–Ј–∞. –Ш–Љ–µ–љ–љ–Њ –њ—А–Њ–±–ї–µ–Љ–∞ —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є, –∞–Ї—В—Г–∞–ї—М–љ–∞—П –і–ї—П —Б—В–∞—Ж–Є–Њ–љ–∞—А–Њ–≤ –†–Њ—Б—Б–Є–Є, –љ–µ –њ–Њ–Ј–≤–Њ–ї—П–µ—В —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—В—М —Г–Ї–∞–Ј–∞–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –Ї–∞–Ї –∞–і–µ–Ї–≤–∞—В–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞ –і–ї–Є—В–µ–ї—М–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є. –Ю—Б–Њ–±–µ–љ–љ–Њ —Н—В–Њ –Ї–∞—Б–∞–µ—В—Б—П –љ–µ–Ї—А–Њ–Ј–∞ —Г –ї–Є—Ж, –њ–µ—А–µ–љ–µ—Б—И–Є—Е —Б–µ—А–Є—О —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Є—Е –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤. –Т –≥—А—Г–њ–њ—Г –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–є –Љ–Њ–ґ–љ–Њ –Њ—В–љ–µ—Б—В–Є –Є –≤–∞—А–Є–∞–љ—В —А–∞–Ј–≤–Є—В–Є—П –і–µ—Б—В—А—Г–Ї—Ж–Є–Є —Г –њ–∞—Ж–Є–µ–љ—В–∞, –љ–∞—Е–Њ–і—П—Й–µ–≥–Њ—Б—П –≤ —В–µ—З–µ–љ–Є–µ –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е —Б—Г—В–Њ–Ї –≤ —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞ –Є–ї–Є –≤ –њ–Њ—Б–ї–µ–і–љ–Є–µ –Љ–µ—Б—П—Ж—Л –љ–∞—Е–Њ–і–Є–≤—И–µ–≥–Њ—Б—П –љ–∞ —Б—В–∞—Ж–Є–Њ–љ–∞—А–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є.
–Ґ–∞–Ї—В–Є—З–µ—Б–Ї–Є–µ –њ–Њ–і—Е–Њ–і—Л
–Ъ–ї–Є–љ–Є—Ж–Є—Б—В–∞–Љ –Є–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –≤ –њ–µ—А–≤—Л–µ 7–10 —Б—Г—В. —В—П–ґ–µ–ї—Л–є –Њ—Б—В—А—Л–є –њ–∞–љ–Ї—А–µ–∞—В–Є—В —З–∞—Б—В–Њ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –њ–Њ–ї–Є–Њ—А–≥–∞–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О, –ї–µ–є–Ї–Њ—Ж–Є—В–Њ–Ј–Њ–Љ, –≥–Є–њ–µ—А—В–µ—А–Љ–Є–µ–є. –Т —Н—В–Њ–Љ —Б–ї—Г—З–∞–µ –≤—Л–њ–Њ–ї–љ—П–µ—В—Б—П –њ–µ—А–Љ–∞–љ–µ–љ—В–љ–∞—П –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–∞—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Љ–µ–ґ–і—Г —Б—В–µ—А–Є–ї—М–љ—Л–Љ (—Б–Є–љ–і—А–Њ–Љ —Б–Є—Б—В–µ–Љ–љ–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –Њ—В–≤–µ—В–∞) –Є –љ–µ—Б—В–µ—А–Є–ї—М–љ—Л–Љ (—Б–µ–њ—Б–Є—Б) –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–Њ–Љ. –Ю–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ —Б –њ–Њ–Є—Б–Ї–Њ–Љ –Њ—З–∞–≥–∞ –Є–љ—Д–µ–Ї—Ж–Є–Є —В—А–∞–і–Є—Ж–Є–Њ–љ–љ–Њ –љ–∞–Ј–љ–∞—З–∞—О—В—Б—П –Р–С. –Я—А–Є –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е —А–µ–Ј—Г–ї—М—В–∞—В–∞—Е –њ–Њ–≤—В–Њ—А–љ—Л—Е –њ–Њ—Б–µ–≤–Њ–≤ –Ї—А–Њ–≤–Є –Є –њ–∞—А–∞–њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ/–њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –∞—Б–њ–Є—А–∞—В–∞, –њ–Њ–ї—Г—З–µ–љ–љ–Њ–≥–Њ –њ—А–Є —В–Њ–љ–Ї–Њ–Є–≥–Њ–ї—М–љ–Њ–є –±–Є–Њ–њ—Б–Є–Є, –Р–Я –њ—А–µ–Ї—А–∞—Й–∞–µ—В—Б—П [8]. –Э–∞–і–µ–ґ–љ—Л–Љ –њ–Њ–і—Б–њ–Њ—А—М–µ–Љ –≤ –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ —П–≤–ї—П–µ—В—Б—П –њ—А–Њ–Ї–∞–ї—М—Ж–Є—В–Њ–љ–Є–љ–Њ–≤—Л–є —В–µ—Б—В, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–Є–є —Б–Њ–Ї—А–∞—В–Є—В—М –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М –љ–µ–Њ–±–Њ—Б–љ–Њ–≤–∞–љ–љ–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Р–С.
–Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –∞–Ї—В–Є–≤–љ–Њ––≤—Л–ґ–Є–і–∞—В–µ–ї—М–љ–Њ–є —В–∞–Ї—В–Є–Ї–Є, –љ–µ –њ—А–µ–і—Г—Б–Љ–∞—В—А–Є–≤–∞—О—Й–µ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Р–С, –Њ–њ—А–∞–≤–і–∞–љ–Њ –Є—Б–Ї–ї—О—З–Є—В–µ–ї—М–љ–Њ –≤ —Г—З—А–µ–ґ–і–µ–љ–Є—П—Е, –њ–Њ–Ј–≤–Њ–ї—П—О—Й–Є—Е –≤—Л–њ–Њ–ї–љ—П—В—М –≤ –і–Є–љ–∞–Љ–Є–Ї–µ –≤–µ—Б—М –Ї–Њ–Љ–њ–ї–µ–Ї—Б –њ—А–Њ—Ж–µ–і—Г—А, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ—Л—Е –љ–∞ —Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–Њ–µ –≤—Л—П–≤–ї–µ–љ–Є–µ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–∞ (–Ї–Њ–Љ–њ—М—О—В–µ—А–љ–∞—П —В–Њ–Љ–Њ–≥—А–∞—Д–Є—П —Б –Ї–Њ–љ—В—А–∞—Б—В–Є—А–Њ–≤–∞–љ–Є–µ–Љ, –°–—А–µ–∞–Ї—В–Є–≤–љ—Л–є –±–µ–ї–Њ–Ї, –њ—А–Њ–Ї–∞–ї—М—Ж–Є—В–Њ–љ–Є–љ–Њ–≤—Л–є —В–µ—Б—В, —З—А–µ—Б–Ї–Њ–ґ–љ–∞—П —В–Њ–љ–Ї–Њ–Є–≥–Њ–ї—М–љ–∞—П –±–Є–Њ–њ—Б–Є—П, –њ–Њ—Б–µ–≤ –Ї—А–Њ–≤–Є). –Т –Є–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –Є—Б—Е–Њ–і–Є—В—М –Є–Ј –њ–Њ–ї–Њ–ґ–µ–љ–Є—П –Њ –≤—Л—Б–Њ–Ї–Њ–Љ —А–Є—Б–Ї–µ –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є—П –Њ–±—И–Є—А–љ–Њ–≥–Њ –Њ—З–∞–≥–∞ –і–µ—Б—В—А—Г–Ї—Ж–Є–Є –Є –њ—А–Є–Љ–µ–љ—П—В—М –≤—Л–љ—Г–ґ–і–µ–љ–љ—Г—О –Р–Я –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б —Б—Г—Й–µ—Б—В–≤—Г—О—Й–Є–Љ–Є –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л–Љ–Є —Б—В–∞–љ–і–∞—А—В–∞–Љ–Є. –Ш–Љ–µ–љ–љ–Њ —А–∞–Ј–ї–Є—З–Є—П –≤ –і–Њ—Б—В—Г–њ–љ–Њ—Б—В–Є —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Њ–њ—А–µ–і–µ–ї—П—О—В —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є –њ–Њ –Р–Я –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–∞ –≤ —А–∞–Ј–ї–Є—З–љ—Л—Е —Б—В—А–∞–љ–∞—Е –Є —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞—Е.
–Ф–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М —Е–Є–Љ–Є–Њ–њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є
–Я—А–Є –≤—Л–њ–Њ–ї–љ–µ–љ–Є–Є —А–∞–љ–љ–µ–≥–Њ —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞ –њ–Њ –њ–Њ–≤–Њ–і—Г –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–∞ —Г–ї—М—В—А–∞–Ї–Њ—А–Њ—В–Ї–∞—П –Р–Я (1 –і–Њ–Ј–∞) —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞–µ—В—Б—П –Ї–∞–Ї –љ–µ–∞–і–µ–Ї–≤–∞—В–љ–∞—П. –Я–Њ—Н—В–Њ–Љ—Г –њ–Њ –Є—Б—В–µ—З–µ–љ–Є–Є 3 —З–∞—Б–Њ–≤ –њ–Њ—Б–ї–µ 1––≥–Њ –≤–≤–µ–і–µ–љ–Є—П (–Є–ї–Є –≤ –Ї–Њ–љ—Ж–µ –Њ–њ–µ—А–∞—Ж–Є–Є –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В T1/2) –њ—А–Є–Љ–µ–љ—П–µ—В—Б—П 2 –і–Њ–Ј–∞ –њ—А–µ–њ–∞—А–∞—В–∞ [62]. –Ґ–∞–Ї–∞—П —В–∞–Ї—В–Є–Ї–∞ –Є—Б–њ–Њ–ї—М–Ј—Г–µ—В—Б—П –≤ —Б–ї—Г—З–∞–µ –∞–і–µ–Ї–≤–∞—В–љ–Њ–є –љ–µ–Ї—А—Н–Ї—В–Њ–Љ–Є–Є –Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –Њ—Б—В–∞—В–Њ—З–љ—Л—Е –Њ—З–∞–≥–Њ–≤ –љ–µ–Ї—А–Њ–Ј–∞, –≤ —В–Њ–Љ —З–Є—Б–ї–µ –Є —Д–µ—А–Љ–µ–љ—В–љ–Њ–≥–Њ –љ–µ–Ї—А–Њ–ї–Є–Ј–Є—Б–∞ –Ј–∞–±—А—О—И–Є–љ–љ–Њ–є –Ї–ї–µ—В—З–∞—В–Ї–Є. –Т –њ—А–Њ—В–Є–≤–љ–Њ–Љ —Б–ї—Г—З–∞–µ –Р–Я –њ—А–Њ–і–Њ–ї–ґ–∞–µ—В—Б—П –і–Њ –Љ–Њ–Љ–µ–љ—В–∞ –Њ—В–≥—А–∞–љ–Є—З–µ–љ–Є—П –Њ—З–∞–≥–Њ–≤ –Є –Љ–Є–љ–Є–Љ–Є–Ј–∞—Ж–Є–Є —А–Є—Б–Ї–∞ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–≥–Њ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П. –Ъ–∞–Ї –њ—А–∞–≤–Є–ї–Њ, —Н—В–Њ 7–10 –Є –і–∞–ґ–µ 14 —Б—Г—В–Њ–Ї. –С–Њ–ї–µ–µ –і–ї–Є—В–µ–ї—М–љ–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Р–Я, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –љ–µ –Є–Љ–µ–µ—В —Б–Љ—Л—Б–ї–∞.
–Т–ї–Є—П–љ–Є–µ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –љ–∞ –Р–Ґ
–Я—А–Є —А–∞–Ј–≤–Є—В–Є–Є –љ–∞ —Д–Њ–љ–µ –Р–Я –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –Њ–±—П–Ј–∞—В–µ–ї—М–љ—Л–Љ —Г—Б–ї–Њ–≤–Є–µ–Љ —П–≤–ї—П–µ—В—Б—П –њ—А–Њ–≤–µ–і–µ–љ–Є–µ –і–ї–Є—В–µ–ї—М–љ–Њ–є, 3–4 –љ–µ–і–µ–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –∞–ї—М—В–µ—А–љ–∞—В–Є–≤–љ—Л–Љ –њ—А–µ–њ–∞—А–∞—В–Њ–Љ, –≤—Л–±–Њ—А –Ї–Њ—В–Њ—А–Њ–≥–Њ –і–Њ–ї–ґ–µ–љ –Њ—Б–љ–Њ–≤—Л–≤–∞—В—М—Б—П –љ–∞ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–Є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –≤—Л–і–µ–ї–µ–љ–љ–Њ–є –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л.
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ –њ–Њ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є
–њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ
–Я–Њ–і–≤–Њ–і—П –Є—В–Њ–≥, –Њ—В–Љ–µ—В–Є–Љ, —З—В–Њ –Ј–∞ –њ—А–Њ—В–Є–≤–Њ—А–µ—З–Є—П–Љ–Є –Љ–µ—В–∞––∞–љ–∞–ї–Є–Ј–Њ–≤, –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –Є —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤ –љ–µ —Б–ї–µ–і—Г–µ—В –Є–≥–љ–Њ—А–Є—А–Њ–≤–∞—В—М —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤–∞ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ–Њ–≤. –≠—В–Њ –Њ—В–љ–Њ—Б–Є—В—Б—П –Ї –Љ–µ—А–Њ–њ–µ–љ–µ–Љ—Г (–Ь–µ—А–Њ–љ–µ–Љ) – –љ–∞–Є–Љ–µ–љ–µ–µ –∞–Ї—В–Є–≤–љ–Њ–Љ—Г –Є–љ–і—Г–Ї—В–Њ—А—Г —Б–µ–ї–µ–Ї—Ж–Є–Є —А–µ–Ј–Є—Б—В–µ–љ—В–љ—Л—Е –≥—А–∞–Љ––Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤.
–°—Г—Й–µ—Б—В–≤—Г—О—Й–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –љ–µ –њ—А–µ–і–Њ—Б—В–∞–≤–Є–ї–Є –≤–µ—Б–Ї–Є—Е –∞—А–≥—Г–Љ–µ–љ—В–Њ–≤ –њ—А–Њ—В–Є–≤ —А–∞–љ–љ–µ–≥–Њ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –њ—А–µ–њ–∞—А–∞—В–∞ –њ—А–Є –Њ–±—И–Є—А–љ–Њ–Љ –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–µ, —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–µ–Љ—Б—П –њ–Њ–ї–Є–Њ—А–≥–∞–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О.
–Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –љ–∞ —Д–Њ–љ–µ —Б–Њ–Љ–љ–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–∞ –Р–Я –≤–Њ–Њ–±—Й–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –Є–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ (—Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ–Њ–≤, —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –Є –Љ–µ—В—А–Њ–љ–Є–і–∞–Ј–Њ–ї–∞ [8,63]) –љ–µ –Њ–њ—А–∞–≤–і–∞–љ–Њ. –Т –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ —Г —Б—В—А–∞—Е–Њ–≤—Л—Е –Ї–Њ–Љ–њ–∞–љ–Є–є –µ—Б—В—М –≤–µ—Б–Њ–Љ—Л–є –∞—А–≥—Г–Љ–µ–љ—В –Ї –Є—Б–Ї–ї—О—З–µ–љ–Є—О –Ј–∞—В—А–∞—В —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞, —Б–≤—П–Ј–∞–љ–љ—Л—Е —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –Р–Я –њ—А–Є –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–µ.
–Р–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П
–Ґ–µ—А–∞–њ–Є—П –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л—Е –Є–љ—В—А–∞–∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є –Ј–∞–Ї–ї—О—З–∞–µ—В—Б—П –≤ —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–є —Б–∞–љ–∞—Ж–Є–Є –Є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —Е–Є–Љ–Є–Њ—В–µ—А–∞–њ–Є–Є. –°–ї–µ–і—Г–µ—В –Њ–±—А–∞—В–Є—В—М –Њ—Б–Њ–±–Њ–µ –≤–љ–Є–Љ–∞–љ–Є–µ –љ–∞ —Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–Њ–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –∞–і–µ–Ї–≤–∞—В–љ–Њ–є —В–µ—А–∞–њ–Є–Є, —В–∞–Ї –Ї–∞–Ї –≤ –њ—А–Њ—В–Є–≤–љ–Њ–Љ —Б–ї—Г—З–∞–µ –Њ—В–Љ–µ—З–∞–µ—В—Б—П —А–Њ—Б—В —З–∞—Б—В–Њ—В—Л —В—П–ґ–µ–ї—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є [64,65], —А–µ–ї–∞–њ–∞—А–Њ—В–Њ–Љ–Є–є [64] –Є –ї–µ—В–∞–ї—М–љ–Њ—Б—В–Є [64,66].
–Т—Л—А–∞–±–Њ—В–∞—В—М —Г–і–Њ–≤–ї–µ—В–≤–Њ—А—П—О—Й–Є–µ –≤—Б–µ–Љ –±–µ–Ј –Є—Б–Ї–ї—О—З–µ–љ–Є—П —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞–Љ –∞–ї–≥–Њ—А–Є—В–Љ—Л –Р–Ґ —В—П–ґ–µ–ї–Њ–≥–Њ –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–∞ – –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –љ–µ—А–µ–∞–ї—М–љ–∞—П –Ј–∞–і–∞—З–∞. –Ю—Б–љ–Њ–≤–љ–Њ–µ –њ—А–µ–њ—П—В—Б—В–≤–Є–µ – –≤ —В—А—Г–і–љ–Њ –њ—А–µ–і—Б–Ї–∞–Ј—Г–µ–Љ–Њ–є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –њ—А–Њ–≤–µ–і–µ–љ–Є—П —В—Й–∞—В–µ–ї—М–љ–Њ–≥–Њ –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Љ–Њ–љ–Є—В–Њ—А–Є–љ–≥–∞ —Б–µ—А—В–Є—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ—Л–Љ–Є —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В–∞–Љ–Є.
–°–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–Њ–µ –≤—Л—П–≤–ї–µ–љ–Є–µ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–≥–Њ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П –Є –Р–Ґ «–њ–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ» – –Њ—Б–љ–Њ–≤–∞ —Б—В—А–∞—В–µ–≥–Є–Є —А–∞–Ј—Г–Љ–љ–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤ –Є —Б–і–µ—А–ґ–Є–≤–∞–љ–Є—П —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є. –£—В–Њ—З–љ–Є—В—М –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П –њ–Њ–Ј–≤–Њ–ї—П–µ—В –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ –Є –њ–∞—А–∞–Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ (–љ–µ–Ї—А–Њ–Ј: –Ї–Њ–Љ–њ—М—О—В–µ—А–љ–∞—П —В–Њ–Љ–Њ–≥—А–∞—Д–Є—П —Б –Ї–Њ–љ—В—А–∞—Б—В–Є—А–Њ–≤–∞–љ–Є–µ–Љ, –°–—А–µ–∞–Ї—В–Є–≤–љ—Л–є –±–µ–ї–Њ–Ї >110–120 –Љ–≥/–ї [45,67]; –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є–µ: –і–Є–љ–∞–Љ–Є–Ї–∞ —В–µ–Љ–њ–µ—А–∞—В—Г—А—Л, –ї–µ–є–Ї–Њ—Ж–Є—В–Њ–Ј–∞, –њ—А–Њ–Ї–∞–ї—М—Ж–Є—В–Њ–љ–Є–љ–Њ–≤—Л–є —В–µ—Б—В). –Я—А–µ–і–њ–Њ–ї–Њ–ґ–µ–љ–Є–µ –Њ–± –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є–Є –Њ—З–∞–≥–∞ –љ–µ–Ї—А–Њ–Ј–∞ –≤ –Є–і–µ–∞–ї–µ —П–≤–ї—П–µ—В—Б—П –њ–Њ–Ї–∞–Ј–∞–љ–Є–µ–Љ –Ї –њ—А–Њ–≤–µ–і–µ–љ–Є—О —З—А–µ—Б–Ї–Њ–ґ–љ–Њ–є —В–Њ–љ–Ї–Њ–Є–≥–Њ–ї—М–љ–Њ–є –±–Є–Њ–њ—Б–Є–Є. –Ю—Б–љ–Њ–≤–љ–Њ–є –Ј–∞–і–∞—З–µ–є –Љ–∞–љ–Є–њ—Г–ї—П—Ж–Є–Є —П–≤–ї—П–µ—В—Б—П –љ–µ —В–Њ–ї—М–Ї–Њ —Б–±–Њ—А –Љ–∞—В–µ—А–Є–∞–ї–∞ –і–ї—П –±–∞–Ї—В–µ—А–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –љ–Њ –Є —Б–∞–Љ–Њ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є–µ –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є—П. –Ъ–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –≤—Л–њ–Њ–ї–љ—П–µ—В—Б—П –љ–∞ 1––є, –љ–Њ —З–∞—Й–µ –љ–∞ 2–3––є –љ–µ–і–µ–ї–µ. –Я—А–Є —Б–Њ—Е—А–∞–љ–µ–љ–Є–Є «—Б–µ–њ—В–Є—З–µ—Б–Ї–Њ–є» —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї–Є –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–∞—П –њ—А–Њ—Ж–µ–і—Г—А–∞ –њ–Њ–≤—В–Њ—А—П–µ—В—Б—П –Ї–∞–ґ–і—Л–µ 5–7 —Б—Г—В–Њ–Ї.
–Т–њ–Њ–ї–љ–µ –њ–Њ–љ—П—В–љ–Њ, —З—В–Њ –Њ–њ–Є—Б–∞–љ–љ–∞—П —В–∞–Ї—В–Є–Ї–∞ –≤–µ–і–µ–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–∞ —Б —В—П–ґ–µ–ї—Л–Љ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–Њ–Љ –њ–Њ–Ї–∞ –µ—Й–µ –Љ–∞–ї–Њ –њ—А–Є–Љ–µ–љ–Є–Љ–∞ –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л—Е —Б—В–∞—Ж–Є–Њ–љ–∞—А–Њ–≤. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ, –Љ—Л —А–∞—Б—Б–Љ–Њ—В—А–Є–Љ «–Є–і–µ–∞–ї—М–љ—Л–є» –≤–∞—А–Є–∞–љ—В. –°–Њ–≥–ї–∞—Б–љ–Њ –µ–Љ—Г, –і–∞–љ–љ—Л–µ –±–∞–Ї—В–µ—А–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ, –Є –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М –±–∞–Ї—В–µ—А–Є–Њ—Б–Ї–Њ–њ–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –Њ–њ—А–µ–і–µ–ї—П—О—В —В–∞–Ї—В–Є–Ї—Г –Є–љ–Є—Ж–Є–∞–ї—М–љ–Њ–є –Р–Ґ –њ—А–Є —В—П–ґ–µ–ї–Њ–є —Д–Њ—А–Љ–µ –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–∞. –Т—Л—П–≤–ї–µ–љ–Є–µ –≥—А–∞–Љ––Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –њ–∞–ї–Њ—З–µ–Ї –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞–µ—В —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ—Б—В—М –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ–Њ–≤, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—Й–Є—Е—Б—П –љ–∞–Є–Љ–µ–љ—М—И–µ–є –Ь–Я–Ъ –њ—А–Њ—В–Є–≤ P. aeruginosa, –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є Enterobacteriaceae, —Б–Є–љ—В–µ–Ј–Є—А—Г—О—Й–Є—Е –С–Ы–†–° –Є, –љ–∞–Ї–Њ–љ–µ—Ж, –Љ–Є–љ–Є–Љ–∞–ї—М–љ—Л–Љ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–Њ–Љ —Б–µ–ї–µ–Ї—Ж–Є–Є —А–µ–Ј–Є—Б—В–µ–љ—В–љ—Л—Е —И—В–∞–Љ–Љ–Њ–≤. –Т –і–∞–љ–љ—Г—О –≥—А—Г–њ–њ—Г –≤—Е–Њ–і–Є—В 2 –њ—А–µ–њ–∞—А–∞—В–∞: –Љ–µ—А–Њ–њ–µ–љ–µ–Љ –Є –і–Њ—А–Є–њ–µ–љ–µ–Љ. –Т —Б–ї—Г—З–∞–µ –Љ–Є–љ–Є–Љ–∞–ї—М–љ–Њ–≥–Њ —А–Є—Б–Ї–∞ —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –њ–Њ—В–µ–љ—Ж–Є–∞–ї—М–љ—Л—Е –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є (–Њ—В—Б—Г—В—Б—В–≤–Є–µ –њ—А–µ–і—И–µ—Б—В–≤—Г—О—Й–µ–є –Р–Я, –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–є —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є —Д–Њ–љ –≤ –Њ—В–і–µ–ї–µ–љ–Є–Є, –љ–µ–±–Њ–ї—М—И–Њ–є —Б—А–Њ–Ї –њ—А–µ–±—Л–≤–∞–љ–Є—П –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–µ), –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ–Њ–≤ III –њ–Њ–Ї–Њ–ї–µ–љ–Є—П: —Ж–µ—Д—В–∞–Ј–Є–і–Є–Љ –Є–ї–Є —Ж–µ—Д–µ–њ–Є–Љ + –Є–љ–≥–Є–±–Є—В–Њ—А––Ј–∞—Й–Є—Й–µ–љ–љ—Л–µ (–Ш–Ч) –∞–Љ–Є–љ–Њ–њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ—Л (–Є—Б—В–Њ—З–љ–Є–Ї —Б—Г–ї—М–±–∞–Ї—В–∞–Љ–∞ –Є–ї–Є –Ї–ї–∞–≤—Г–ї–∞–љ–∞—В–∞), –∞ —В–∞–Ї–ґ–µ —Ж–µ—Д–Њ–њ–µ—А–∞–Ј–Њ–љ/—Б—Г–ї—М–±–∞–Ї—В–∞–Љ. –Ш—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –і–≤—Г—Е –њ–µ—А–≤—Л—Е –≤ —Б–ї—Г—З–∞–µ –Њ—В–Ї–∞–Ј–∞ –Њ—В –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Ш–Ч –∞–Љ–Є–љ–Њ–њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ–∞ –≤—Б–µ–≥–і–∞ —Б–Њ—З–µ—В–∞–µ—В—Б—П —Б –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ–Љ –Љ–µ—В—А–Њ–љ–Є–і–∞–Ј–Њ–ї–∞5.
–Т–Њ–Ј–Љ–Њ–ґ–µ–љ –Є –і—А—Г–≥–Њ–є –≤–∞—А–Є–∞–љ—В —А–∞–Ј–≤–Є—В–Є—П —Б–Њ–±—Л—В–Є–є. –Э–∞–ї–Є—З–Є–µ –≥—А–∞–Љ––њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л—Е –Ї–Њ–Ї–Ї–Њ–≤ –і–Є–Ї—В—Г–µ—В –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –∞–љ—В–Є—Б—В–∞—Д–Є–ї–Њ–Ї–Њ–Ї–Ї–Њ–≤—Л—Е —Б—А–µ–і—Б—В–≤. –£—З–Є—В—Л–≤–∞—П —В—П–ґ–µ—Б—В—М —Б–Њ—Б—В–Њ—П–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–∞ –Є –њ–Њ–≤—Л—И–µ–љ–љ—Л–є —А–Є—Б–Ї —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –љ–∞ —Д–Њ–љ–µ –њ—А–Њ–≤–Њ–і–Є–Љ–Њ–є –Р–Я, –њ—А–µ–њ–∞—А–∞—В–Њ–Љ –≤—Л–±–Њ—А–∞ –њ—А–Є –ї–µ—З–µ–љ–Є–Є –≥—А–∞–Љ––њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є —П–≤–ї—П–µ—В—Б—П –≤–∞–љ–Ї–Њ–Љ–Є—Ж–Є–љ –Є –ї–Є–љ–µ–Ј–Њ–ї–Є–і. –Т–Њ–Ј–Љ–Њ–ґ–љ–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ–Њ–≤ —Б –∞–љ—В–Є–ORSA –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О (—Ж–µ—Д—В–Њ–±–Є–њ—А–Њ–ї). –Ъ–Њ 2–3––Љ —Б—Г—В–Ї–∞–Љ, –њ–Њ—Б–ї–µ –∞–љ–∞–ї–Є–Ј–∞ –і–∞–љ–љ—Л—Е –±–∞–Ї—В–µ—А–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Р–Ґ, –µ—Б–ї–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ, –Ї–Њ—А—А–Є–≥–Є—А—Г–µ—В—Б—П. –Т–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М —Б–Ї–Њ—А–µ–є—И–µ–≥–Њ –њ–µ—А–µ–≤–Њ–і–∞ –њ–∞—Ж–Є–µ–љ—В–∞ –љ–∞ –Љ–µ–љ–µ–µ –і–Њ—А–Њ–≥–Њ—Б—В–Њ—П—Й–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л (–і–µ–—Н—Б–Ї–∞–ї–∞—Ж–Є—П) –µ—Й–µ —А–∞–Ј –њ–Њ–і—З–µ—А–Ї–Є–≤–∞–µ—В —Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї—Г—О —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ—Б—В—М —А–∞–Ј–≤–Є—В–Є—П –Є —Б–Њ–≤–µ—А—И–µ–љ—Б—В–≤–Њ–≤–∞–љ–Є—П –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Б–ї—Г–ґ–±—Л —Б—В–∞—Ж–Є–Њ–љ–∞—А–Њ–≤.
–Я–Њ –Є–Љ–µ—О—Й–Є–Љ—Б—П –і–∞–љ–љ—Л–Љ, –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ—Л —П–≤–ї—П—О—В—Б—П –Њ–њ—В–Є–Љ–∞–ї—М–љ—Л–Љ —Б—А–µ–і—Б—В–≤–Њ–Љ –ї–µ—З–µ–љ–Є—П —Г –ї–Є—Ж —Б —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л–Љ –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–Њ–Љ, –Њ—Б–ї–Њ–ґ–љ–Є–≤—И–Є–Љ—Б—П –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ—Л–Љ —Б–µ–њ—Б–Є—Б–Њ–Љ [61]. –Я—А–Є –≤—Л–±–Њ—А–µ –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ —Б–ї–µ–і—Г–µ—В —Г—З–Є—В—Л–≤–∞—В—М, —З—В–Њ —В–∞–Ї–Є–µ —Б—А–µ–і—Б—В–≤–∞, –Ї–∞–Ї —Ж–µ—Д–µ–њ–Є–Љ –Є –Є–Љ–Є–њ–µ–љ–µ–Љ, –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ —Е—Г–ґ–µ, —З–µ–Љ –Љ–µ—А–Њ–њ–µ–љ–µ–Љ –њ–µ–љ–µ—В—А–Є—А—Г—О—В –≤ –љ–µ–Ї—А–Њ—В–Є—З–µ—Б–Ї–Є–µ —В–Ї–∞–љ–Є [68,69], –±–ї–∞–≥–Њ–і–∞—А—П —З–µ–Љ—Г —Г–ґ–µ –≤ —Е–Њ–і–µ –Р–Ґ –≤–Њ–Ј–Љ–Њ–ґ–љ–∞ —Б–µ–ї–µ–Ї—Ж–Є—П —Г—Б—В–Њ–є—З–Є–≤–Њ–є P. aeruginosa.
–Я–Њ–ї—Г—З–µ–љ–љ—Л–µ –≤ –†–Њ—Б—Б–Є–Є –і–∞–љ–љ—Л–µ –њ–Њ–і–і–µ—А–ґ–Є–≤–∞—О—В –Њ–±—Й–µ–Љ–Є—А–Њ–≤—Г—О —В–µ–љ–і–µ–љ—Ж–Є—О –њ–Њ–Ј–Є—Ж–Є–Њ–љ–Є—А–Њ–≤–∞–љ–Є—П –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ–Њ–≤ –≤ –Ї–∞—З–µ—Б—В–≤–µ —Б—А–µ–і—Б—В–≤–∞ –≤—Л–±–Њ—А–∞ –њ—А–Є –ї–µ—З–µ–љ–Є–Є —В—П–ґ–µ–ї—Л—Е —Д–Њ—А–Љ –љ–Њ–Ј–Њ–Ї–Њ–Љ–Є–∞–ї—М–љ–Њ–≥–Њ –њ–µ—А–Є—В–Њ–љ–Є—В–∞ [29,35,36,70]. –•–Њ—В—П –і–∞–љ–љ—Л—Е, –њ–Њ–і—В–≤–µ—А–ґ–і–∞—О—Й–Є—Е –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–Њ –Ї–∞–Ї–Њ–≥–Њ––ї–Є–±–Њ –њ—А–µ–њ–∞—А–∞—В–∞, –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ, –∞–љ–∞–ї–Є–Ј —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ –ї–µ—З–µ–љ–Є—П –≥—А–∞–Љ––Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ–Њ–≥–Њ —Б–µ–њ—Б–Є—Б–∞ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –≤—Л–і–µ–ї–Є—В—М –љ–∞–Є–±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–µ —Б—А–µ–і—Б—В–≤–Њ –Р–Ґ. –Я–Њ –і–∞–љ–љ—Л–Љ –Љ–µ—В–∞––∞–љ–∞–ї–Є–Ј–∞, —Б—А–∞–≤–љ–Є–≤—И–µ–≥–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Љ–µ—А–Њ–њ–µ–љ–µ–Љ–∞ –Є –Є–Љ–Є–њ–µ–љ–µ–Љ–∞, –њ–µ—А–≤—Л–є –љ–µ —В–Њ–ї—М–Ї–Њ –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–ї –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї—Г—О –Ї–ї–Є–љ–Є—З–µ—Б–Ї—Г—О (–Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ—Л–є —А–Є—Б–Ї 1,02; 95% –Ф–Ш 1,01–1,04) –Є –±–∞–Ї—В–µ—А–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї—Г—О (–Ю–† 1,03; 95% –Ф–Ш 1,00–1,07) —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М, –љ–Њ –Є —Е–∞—А–∞–Ї—В–µ—А–Є–Ј–Њ–≤–∞–ї—Б—П –ї—Г—З—И–µ–є –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М—О (–Ю–† 0,88; 95% –Ф–Ш 0,78–0,99) [71]. –Я–Њ—Б–ї–µ–і–љ–µ–µ —Б–≤–Њ–є—Б—В–≤–Њ –Ї—А–∞–є–љ–µ –ґ–µ–ї–∞—В–µ–ї—М–љ–Њ –њ—А–Є –ї–µ—З–µ–љ–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –њ–Њ–ї–Є–Њ—А–≥–∞–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О. –Я—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–∞ –Љ–µ—А–Њ–њ–µ–љ–µ–Љ–∞ –і–Њ–Ї–∞–Ј–∞–љ—Л –Є –≤ —Е–Њ–і–µ —Д–∞—А–Љ–∞–Ї–Њ—Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Љ–Њ–і–µ–ї–Є—А–Њ–≤–∞–љ–Є—П. –С–ї–∞–≥–Њ–і–∞—А—П –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Є –±–∞–Ї—В–µ—А–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –µ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ —Б–Њ–Ї—А–∞—Й–∞–µ—В –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –њ—А–µ–±—Л–≤–∞–љ–Є—П –≤ –Ю–†–Ш–Ґ, —Б–љ–Є–ґ–∞—П —В–µ–Љ —Б–∞–Љ—Л–Љ –Њ–±—Й—Г—О —Б—В–Њ–Є–Љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—П [72].
–Т–µ—Б–Њ–Љ—Л–Љ –∞—А–≥—Г–Љ–µ–љ—В–Њ–Љ –≤ –њ–Њ–ї—М–Ј—Г –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Љ–µ—А–Њ–њ–µ–љ–µ–Љ–∞ —П–≤–ї—П—О—В—Б—П –і–∞–љ–љ—Л–µ, –њ–Њ–ї—Г—З–µ–љ–љ—Л–µ –≤ —Е–Њ–і–µ –Є–Ј—Г—З–µ–љ–Є—П –§–Ъ –Є –§–Ф –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–µ–є –њ—А–µ–њ–∞—А–∞—В–∞. –†–∞–±–Њ—В—Л, –≤—Л–њ–Њ–ї–љ–µ–љ–љ—Л–µ –≤ –њ–Њ—Б–ї–µ–і–љ–µ–µ –≤—А–µ–Љ—П, —Г–Ї–∞–Ј—Л–≤–∞—О—В –љ–∞ –љ–µ–∞–і–µ–Ї–≤–∞—В–љ–Њ—Б—В—М —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л—Е —Б–њ–Њ—Б–Њ–±–Њ–≤ –≤–≤–µ–і–µ–љ–Є—П b––ї–∞–Ї—В–∞–Љ–Њ–≤ –њ—А–Є —Б–Њ—Б—В–Њ—П–љ–Є—П—Е, –≥–і–µ –Р–Ґ –Є–≥—А–∞–µ—В —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Г—О —А–Њ–ї—М –≤ —Б–њ–∞—Б–µ–љ–Є–Є –ґ–Є–Ј–љ–Є. –Э–∞ –њ—А–Є–Љ–µ—А–µ –Љ–µ—А–Њ–њ–µ–љ–µ–Љ–∞ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –њ—А–µ–њ–∞—А–∞—В, –њ—А–Є —Б–Њ–±–ї—О–і–µ–љ–Є–Є —А–µ–ґ–Є–Љ–∞ –і–ї–Є—В–µ–ї—М–љ–Њ–є –Є–љ—Д—Г–Ј–Є–Є, —Б–њ–Њ—Б–Њ–±–µ–љ –њ—А–µ–Њ–і–Њ–ї–µ—В—М —Г–Љ–µ—А–µ–љ–љ—Г—О —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М —В–∞–Ї–Є—Е –њ—А–Њ–±–ї–µ–Љ–љ—Л—Е –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є, –Ї–∞–Ї P. aeruginosa –Є K. pneumoniae. –≠—Д—Д–µ–Ї—В —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –±–ї–∞–≥–Њ–і–∞—А—П —Б–Њ–Ј–і–∞–љ–Є—О –Њ–њ—В–Є–Љ–∞–ї—М–љ–Њ–≥–Њ –≤—А–µ–Љ–µ–љ–Є –њ—А–µ–≤—Л—И–µ–љ–Є—П —Б—Л–≤–Њ—А–Њ—В–Њ—З–љ–Њ–є –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –њ—А–µ–њ–∞—А–∞—В–∞ –љ–∞–і –Љ–Є–љ–Є–Љ–∞–ї—М–љ–Њ–є –њ–Њ–і–∞–≤–ї—П—О—Й–µ–є –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–µ–є –≥—А–∞–Љ––Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –±–∞–Ї—В–µ—А–Є–є [73–75]. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є –Є —Н–Ї—Б–њ–µ—А–Є–Љ–µ–љ—В–∞–ї—М–љ–Њ –Њ–±–Њ—Б–љ–Њ–≤–∞–љ—Л —Б–ї–µ–і—Г—О—Й–Є–µ —А–µ–ґ–Є–Љ—Л –≤–≤–µ–і–µ–љ–Є—П, –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—О—Й–Є–µ —А–µ–∞–ї—М–љ–Њ–µ –Є, —Б —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —В–Њ—З–Ї–Є –Ј—А–µ–љ–Є—П, –±–µ–Ј–Њ–њ–∞—Б–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ —Б—Г—В–Њ—З–љ–Њ–є –і–Њ–Ј—Л: –њ—А–Є –Є–љ—Д–µ–Ї—Ж–Є–Є, –≤—Л–Ј–≤–∞–љ–љ–Њ–є —Н–љ—В–µ—А–Њ–±–∞–Ї—В–µ—А–Є—П–Љ–Є, 0,5 –≥ –≤ —В–µ—З–µ–љ–Є–µ 3 —З. 3 —А–∞–Ј–∞ –≤ —Б—Г—В–Ї–Є; –њ—А–Є –Є–љ—Д–µ–Ї—Ж–Є–Є, –≤—Л–Ј–≤–∞–љ–љ–Њ–є –њ–Њ–ї–Є—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ–є P. aeruginosa –Є Acinetobacter spp, – 2,0 –≥ –≤ —В–µ—З–µ–љ–Є–µ 3 —З. 3 —А./—Б—Г—В. [76–78].
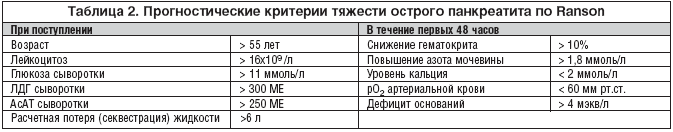
–Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –≤—Л—Б–Њ–Ї–Њ—Н—Д—Д–µ–Ї—В–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Б–≤–µ—А—Е—И–Є—А–Њ–Ї–Њ–≥–Њ —Б–њ–µ–Ї—В—А–∞ –і–µ–є—Б—В–≤–Є—П –њ—А–Є –ї–µ—З–µ–љ–Є–Є –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–∞ – –љ–µ–Њ—В—К–µ–Љ–ї–µ–Љ–∞—П —З–∞—Б—В—М –њ—А–Њ–≥—А–∞–Љ–Љ—Л –≤–µ–і–µ–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–∞ —Б —В—П–ґ–µ–ї—Л–Љ –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ—Л–Љ —Б–µ–њ—Б–Є—Б–Њ–Љ [79,80]. –Т –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ —А–µ–ґ–Є–Љ –і–µ–—Н—Б–Ї–∞–ї–∞—Ж–Є–Њ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –і–Њ–Ї–∞–Ј–∞–ї —Б–≤–Њ–µ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–Њ, –∞ —Д–∞–Ї—В –≤–ї–Є—П–љ–Є—П –љ–µ —В–Њ–ї—М–Ї–Њ —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞, –љ–Њ –Є –Р–Ґ –љ–∞ –њ—А–Њ–≥–љ–Њ–Ј –љ–µ –≤—Л–Ј—Л–≤–∞–µ—В —Б–Њ–Љ–љ–µ–љ–Є–є (—В–∞–±–ї. 2) [81]. –Я–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –Є–Ј–љ–∞—З–∞–ї—М–љ–Њ –љ–µ–∞–і–µ–Ї–≤–∞—В–љ–∞—П —В–µ—А–∞–њ–Є—П —В—П–ґ–µ–ї–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є, –≤–љ–µ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –µ–µ –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є –Є —В–Є–њ–∞ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П, —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В —А–Є—Б–Ї –ї–µ—В–∞–ї—М–љ–Њ–≥–Њ –Є—Б—Е–Њ–і–∞ [82–84].
–Т –Њ–і–љ–Њ–є –Є–Ј –љ–µ–і–∞–≤–љ–Є—Е —А–∞–±–Њ—В –±—Л–ї –њ—А–Њ–≤–µ–і–µ–љ —А–µ—В—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ—Л–є –∞–љ–∞–ї–Є–Ј –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –ї–µ—В–∞–ї—М–љ–Њ—Б—В–Є –њ—А–Є –±–∞–Ї—В–µ—А–Є–µ–Љ–Є–Є, –≤—Л–Ј–≤–∞–љ–љ–Њ–є P. aeruginosa, –Њ—В –∞–і–µ–Ї–≤–∞—В–љ–Њ—Б—В–Є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є (–∞–і–µ–Ї–≤–∞—В–љ–Њ—Б—В—М –Њ—Ж–µ–љ–Є–≤–∞–ї–Є –њ–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ –Є–Ј—Г—З–µ–љ–Є—П —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є). –Ь–Њ–љ–Њ—В–µ—А–∞–њ–Є—О —Г—А–µ–Є–і–Њ–њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ–∞–Љ–Є –Є–ї–Є –∞–Љ–Є–љ–Њ–≥–ї–Є–Ї–Њ–Ј–Є–і–∞–Љ–Є –љ–µ —А–∞—Б—Ж–µ–љ–Є–≤–∞–ї–Є –Ї–∞–Ї –∞–і–µ–Ї–≤–∞—В–љ—Г—О, –і–∞–ґ–µ –µ—Б–ї–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—М –Њ–Ї–∞–Ј—Л–≤–∞–ї—Б—П —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ—Л–Љ –Ї–Њ –≤—Б–µ–Љ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–∞–Љ. –Ъ –∞–і–µ–Ї–≤–∞—В–љ–Њ–є –Њ—В–љ–Њ—Б–Є–ї–Є –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є—О –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ–∞–Љ–Є, —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ–Є (—Б —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е –њ–Њ–Ј–Є—Ж–Є–є –∞–і–µ–Ї–≤–∞—В–љ–Њ—Б—В—М —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –њ–Њ–і–≤–µ—А–≥–∞–µ—В—Б—П —Б–Њ–Љ–љ–µ–љ–Є—О), —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ–∞–Љ–Є III –њ–Њ–Ї–Њ–ї–µ–љ–Є—П, –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Г—О —В–µ—А–∞–њ–Є—О –∞–љ—В–Є–њ—Б–µ–≤–і–Њ–Љ–Њ–љ–∞–і–љ—Л–Љ–Є –њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ–∞–Љ–Є –Є –∞–Љ–Є–љ–Њ–≥–ї–Є–Ї–Њ–Ј–Є–і–∞–Љ–Є, –њ—А–Є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П –Ї–Њ –≤—Б–µ–Љ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–∞–Љ. –Ю–Ї–∞–Ј–∞–ї–Њ—Б—М, —З—В–Њ –µ—Б–ї–Є —Н–Љ–њ–Є—А–Є—З–µ—Б–Ї–∞—П —В–µ—А–∞–њ–Є—П –±—Л–ї–∞ –∞–і–µ–Ї–≤–∞—В–љ–Њ–є –Є–ї–Є –µ–µ –Ї–Њ—А—А–µ–Ї—В–Є—А–Њ–≤–Ї–∞ –њ–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ –±–∞–Ї—В–µ—А–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –±—Л–ї–∞ –њ—А–Њ–≤–µ–і–µ–љ–∞ –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤—Л—Е 2–4 –і–љ–µ–є, —В–Њ –Њ–±—Й–∞—П –ї–µ—В–∞–ї—М–љ–Њ—Б—В—М —Б–Њ—Б—В–∞–≤–Є–ї–∞ 26–27%, –∞ –љ–µ–њ–Њ—Б—А–µ–і—Б—В–≤–µ–љ–љ–Њ —Б–≤—П–Ј–∞–љ–љ–∞—П —Б –Є–љ—Д–µ–Ї—Ж–Є–µ–є – 17%. –Т —Б–ї—Г—З–∞–µ –љ–µ–∞–і–µ–Ї–≤–∞—В–љ–Њ–є —В–µ—А–∞–њ–Є–Є –ї–µ—В–∞–ї—М–љ–Њ—Б—В—М —Б–Њ—Б—В–∞–≤–ї—П–ї–∞ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ 48 –Є 45%.
–Я—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–∞ –Р–Ґ –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є —Б–≤–µ—А—Е—И–Є—А–Њ–Ї–Њ–≥–Њ —Б–њ–µ–Ї—В—А–∞ –і–µ–є—Б—В–≤–Є—П –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ—Л –≤ —А–∞–Љ–Ї–∞—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П MONARCS (–Љ–Њ–љ–Њ–Ї–ї–Њ–љ–∞–ї—М–љ—Л–є –∞–љ—В–Є—Д–∞–Ї—В–Њ—А –љ–µ–Ї—А–Њ–Ј–∞ –Њ–њ—Г—Е–Њ–ї–Є –њ—А–Є —Б–µ–њ—Б–Є—Б–µ) [85]. –Ы–µ—В–∞–ї—М–љ–Њ—Б—В—М –≤ –≥—А—Г–њ–њ–µ –љ–µ–∞–і–µ–Ї–≤–∞—В–љ–Њ–є –Є –∞–і–µ–Ї–≤–∞—В–љ–Њ–є –Р–Ґ —Б–Њ—Б—В–∞–≤–Є–ї–∞ 43% –Є 33% (p<0,001) —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ. –Э–∞–Є–±–Њ–ї—М—И–Є–є –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–є —Н—Д—Д–µ–Ї—В –Њ—В–Љ–µ—З–∞–ї—Б—П —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ—Л—Е –≥—А–∞–Љ––њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–Љ–Є –±–∞–Ї—В–µ—А–Є—П–Љ–Є, Escherichia coli, –∞ —В–∞–Ї–ґ–µ –њ—А–Є –љ–∞–ї–Є—З–Є–Є —Б–µ–њ—В–Є—З–µ—Б–Ї–Њ–≥–Њ —И–Њ–Ї–∞. –Т —Н—В–Є—Е —Б–ї—Г—З–∞—П—Е –∞–±—Б–Њ–ї—О—В–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ –ї–µ—В–∞–ї—М–љ–Њ—Б—В–Є –і–Њ—Б—В–Є–≥–ї–Њ 5% (—Б 22% –і–Њ 17%). –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –Р–Ґ –Њ–Ї–∞–Ј—Л–≤–∞–ї–∞ –Љ–µ–љ–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–є –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–є —Н—Д—Д–µ–Ї—В –њ—А–Є —Б–Є–љ–µ–≥–љ–Њ–є–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є, —З—В–Њ –Њ–±—К—П—Б–љ—П–µ—В—Б—П –Є—Б–Ї–ї—О—З–Є—В–µ–ї—М–љ–Њ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ—Л–Љ —З–Є—Б–ї–Њ–Љ —Г—З–∞—Б—В–љ–Є–Ї–Њ–≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П.
–Я–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –њ—А–Є –Њ—И–Є–±–Ї–µ –≤ –≤—Л–±–Њ—А–µ –Р–Я –Њ—В–Љ–µ—З–∞–µ—В—Б—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ –њ–Њ–≤—Л—И–µ–љ–Є–µ –ї–µ—В–∞–ї—М–љ–Њ—Б—В–Є (–Њ—В–љ–Њ—И–µ–љ–Є–µ —И–∞–љ—Б–Њ–≤ = 4,1) [86,87]. –Я–Њ –і–∞–љ–љ—Л–Љ J. Valles –Є —Б–Њ–∞–≤—В., –≤—Л–ґ–Є–≤–∞–µ–Љ–Њ—Б—В—М –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Б–µ–њ—В–Є—З–µ—Б–Ї–Є–Љ —И–Њ–Ї–Њ–Љ, –њ–Њ–ї—Г—З–∞—О—Й–Є—Е –љ–µ–∞–і–µ–Ї–≤–∞—В–љ—Г—О –Р–Ґ, –љ–µ –њ—А–µ–≤—Л—И–∞–ї–∞ 20%. –Я–Њ–і–Њ–±–љ–∞—П –Ї–∞—А—В–Є–љ–∞ –њ—А–Њ—Б–ї–µ–ґ–Є–≤–∞–µ—В—Б—П –Є –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є L. Leibovici. –Я–Њ–і—В–≤–µ—А–і–Є–≤ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Г—О —А–Њ–ї—М –∞–і–µ–Ї–≤–∞—В–љ–Њ–є —Б—В–∞—А—В–Њ–≤–Њ–є –Р–Ґ –њ—А–Є —Б–µ–њ—В–Є—З–µ—Б–Ї–Њ–Љ —И–Њ–Ї–µ (—Б–љ–Є–ґ–µ–љ–Є–µ –ї–µ—В–∞–ї—М–љ–Њ—Б—В–Є —Б 84,7% –і–Њ 74,9%) [88] –Є–ї–Є –њ—А–Є –µ–≥–Њ –Њ—В—Б—Г—В—Б—В–≤–Є–Є (34% –Є 20%), –∞–≤—В–Њ—А—Л –љ–∞–±–ї—О–і–∞–ї–Є –±–Њ–ї–µ–µ —А–∞–љ–љ–Є–µ —Б—А–Њ–Ї–Є —А–∞–Ј—А–µ—И–µ–љ–Є—П –њ—А–Њ—Ж–µ—Б—Б–∞ [89], —З—В–Њ –њ–Њ–і—В–≤–µ—А–ґ–і–∞–ї–Њ—Б—М –≤ –і–∞–ї—М–љ–µ–є—И–Є—Е –љ–∞–±–ї—О–і–µ–љ–Є—П—Е [90]. –≠—В–Њ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г–µ—В —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ, –њ–Њ–ї—Г—З–µ–љ–љ—Л–Љ G. Behrendt (–ї–µ—В–∞–ї—М–љ–Њ—Б—В—М –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Б–µ–њ—Б–Є—Б–Њ–Љ 15,8% vs 28,7%) [91] –Є S. Harbarth —Б —Б–Њ–∞–≤—В. [92]. –Т –њ–Њ—Б–ї–µ–і–љ–µ–Љ —Б–ї—Г—З–∞–µ –њ—А–Є –љ–µ–∞–і–µ–Ї–≤–∞—В–љ–Њ–Љ —А–µ–ґ–Є–Љ–µ –Р–Ґ –≤—Л—П–≤–ї–µ–љ–Њ –њ–Њ–≤—Л—И–µ–љ–Є–µ –ї–µ—В–∞–ї—М–љ–Њ—Б—В–Є –њ—А–Є —В—П–ґ–µ–ї–Њ–Љ —Б–µ–њ—Б–Є—Б–µ –Є –≤ —А–∞–љ–љ—О—О —Д–∞–Ј—Г —Б–µ–њ—В–Є—З–µ—Б–Ї–Њ–≥–Њ —И–Њ–Ї–∞ —Б 24% (168/693) –і–Њ 39% (82/211).
–Ґ—А–∞–і–Є—Ж–Є–Њ–љ–љ–Њ –њ–Њ–і –∞–і–µ–Ї–≤–∞—В–љ–Њ—Б—В—М—О —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞–µ—В—Б—П —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–µ —Б–њ–µ–Ї—В—А–∞ –і–µ–є—Б—В–≤–Є—П –њ—А–µ–њ–∞—А–∞—В–∞ –Є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П. –Э–Њ –љ–µ–ї—М–Ј—П –Є–≥–љ–Њ—А–Є—А–Њ–≤–∞—В—М –Є —В–∞–Ї–Њ–є —Д–∞–Ї—В–Њ—А, –Ї–∞–Ї —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Р–С –≤ –Њ—З–∞–≥–µ –Є–љ—Д–µ–Ї—Ж–Є–Є. –Х—Б–ї–Є —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—В—М –њ—А–Њ–±–ї–µ–Љ—Г –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–∞, —В–Њ –љ–∞–Є–ї—Г—З—И–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –њ–Њ –њ–µ—А–µ—З–Є—Б–ї–µ–љ–љ—Л–Љ –њ—А–Є–Ј–љ–∞–Ї–∞–Љ –Є–Љ–µ—О—В –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ—Л. –¶–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ—Л –Є —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –љ–µ —Г—Б—В—Г–њ–∞—О—В –Є–Љ –њ–Њ —Б—В–µ–њ–µ–љ–Є –њ—А–Њ–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –≤ —В–Ї–∞–љ—М –ґ–µ–ї–µ–Ј—Л, –љ–Њ –і–µ–Љ–Њ–љ—Б—В—А–Є—А—Г—О—В —Е—Г–і—И–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –њ–Њ —Б–њ–µ–Ї—В—А—Г –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –Є–љ–і—Г–Ї—Ж–Є–Є —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є.
–Ю–њ—А–µ–і–µ–ї—П—П —В–∞–Ї—В–Є–Ї—Г –ї–µ—З–µ–љ–Є—П –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ–Њ–≥–Њ —Б–µ–њ—Б–Є—Б–∞, –≤—А–∞—З —Г—З–Є—В—Л–≤–∞–µ—В —А—П–і –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–µ–є —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П –Є–љ—Д–µ–Ї—Ж–Є–Є. –Ъ–∞–Ї –њ–Њ–і—З–µ—А–Ї–Є–≤–∞–ї–Њ—Б—М –≤—Л—И–µ, –Њ—Б–љ–Њ–≤–љ—Л–Љ –Є—Б—В–Њ—З–љ–Є–Ї–Њ–Љ –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є—П –љ–µ–Ї—А–Њ—В–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ—З–∞–≥–∞ —П–≤–ї—П–µ—В—Б—П –∞—Г—В–Њ—Д–ї–Њ—А–∞ –Ї–Є—И–µ—З–љ–Є–Ї–∞. –Ш–Ј–Љ–µ–љ–µ–љ–Є—П –≤ –µ–µ —Б–Њ—Б—В–∞–≤–µ —Г –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ—А–Њ–Є—Б—Е–Њ–і—П—В –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –±—Л—Б—В—А–Њ, –Њ—Б–Њ–±–µ–љ–љ–Њ –љ–∞ —Д–Њ–љ–µ –Р–Ґ. –Я–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –Ї–Њ–ї–Њ–љ–Є–Ј–∞—Ж–Є—П –Ї–Њ–ґ–љ—Л—Е –њ–Њ–Ї—А–Њ–≤–Њ–≤ –Є —Б–ї–Є–Ј–Є—Б—В—Л—Е –Њ–±–Њ–ї–Њ—З–µ–Ї P. aeruginosa –љ–∞–±–ї—О–і–∞–µ—В—Б—П –±–Њ–ї–µ–µ —З–µ–Љ —Г 50% –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ–Њ–ї—Г—З–∞—О—Й–Є—Е –њ—А–µ–њ–∞—А–∞—В—Л —И–Є—А–Њ–Ї–Њ–≥–Њ —Б–њ–µ–Ї—В—А–∞ –і–µ–є—Б—В–≤–Є—П, –љ–∞–њ—А–Є–Љ–µ—А –≤ —Е–Њ–і–µ –Р–Я [93]. –°–Є—В—Г–∞—Ж–Є—П –Њ—Б–ї–Њ–ґ–љ—П–µ—В—Б—П —В–µ–Љ, —З—В–Њ –Ї–Њ–ї–Њ–љ–Є–Ј–Є—А—Г—О—Й–Є–µ –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ—Л —З–∞—Б—В–Њ —Г—Б—В–Њ–є—З–Є–≤—Л –Ї —И–Є—А–Њ–Ї–Њ–Љ—Г —Б–њ–µ–Ї—В—А—Г –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –∞ —Н—В–Њ –Є–Љ–µ–µ—В –њ—А–Є–љ—Ж–Є–њ–Є–∞–ї—М–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –і–ї—П –≤—Л–±–Њ—А–∞ –Р–С. –Я–Њ–і–Њ–±–љ—Л–µ –≤—Л–≤–Њ–і—Л –њ–Њ–і—В–≤–µ—А–ґ–і–∞—О—В—Б—П –Є —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ–Є —А–Њ—Б—Б–Є–є—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –і–µ–Љ–Њ–љ—Б—В—А–Є—А—Г—О—Й–Є—Е –≤—Л—Б–Њ–Ї—Г—О —Б—В–µ–њ–µ–љ—М —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –Ї–ї—О—З–µ–≤—Л—Е –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є —В—П–ґ–µ–ї–Њ–є –љ–Њ–Ј–Њ–Ї–Њ–Љ–Є–∞–ї—М–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є –Ї –±–Њ–ї—М—И–Є–љ—Б—В–≤—Г –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –Ј–∞ –Є—Б–Ї–ї—О—З–µ–љ–Є–µ–Љ «–∞–љ—В–Є—Б–Є–љ–µ–≥–љ–Њ–є–љ—Л—Е» –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ–Њ–≤.
–Я–Њ–і–≤–Њ–і—П –Є—В–Њ–≥, –Њ—В–Љ–µ—В–Є–Љ, —З—В–Њ –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –≤—Л—П–≤–ї–µ–љ–∞ —Г—Б—В–Њ–є—З–Є–≤–∞—П —Б–≤—П–Ј—М –Љ–µ–ґ–і—Г –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П–Љ–Є –Є –Є—Б—Е–Њ–і–Њ–Љ —Б–µ–њ—В–Є—З–µ—Б–Ї–Њ–≥–Њ —И–Њ–Ї–∞. –Э–∞–Є–±–Њ–ї—М—И–µ–µ —З–Є—Б–ї–Њ —Б–ї—Г—З–∞–µ–≤ –љ–µ–∞–і–µ–Ї–≤–∞—В–љ–Њ–є –Р–Ґ –Є –ї–µ—В–∞–ї—М–љ—Л—Е –Є—Б—Е–Њ–і–Њ–≤ –љ–∞–±–ї—О–і–∞–µ—В—Б—П –њ—А–Є —Б–Є–љ–µ–≥–љ–Њ–є–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є [94]. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ —А–∞–љ–љ—П—П –ї–µ—В–∞–ї—М–љ–Њ—Б—В—М, –љ–µ –Ї–Њ—А—А–Є–≥–Є—А—Г–µ–Љ–∞—П –Р–Ґ, —Б–≤—П–Ј–∞–љ–∞ —Б –њ–∞—В–Њ—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ —Д–µ–љ–Њ–Љ–µ–љ–Њ–Љ «point of no return» [95,96]. –Э–µ —Г–і–Є–≤–Є—В–µ–ї—М–љ–Њ, —З—В–Њ –і–∞–ї–µ–Ї–Њ –Ј–∞—И–µ–і—И–Є–µ –Љ–Њ—А—Д–Њ–—Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –Љ–Њ–≥—Г—В –Њ–Ї–∞–Ј–∞—В—М—Б—П –љ–µ—Б–Њ–≤–Љ–µ—Б—В–Є–Љ—Л–Љ–Є —Б –ґ–Є–Ј–љ—М—О, –≤ —Б–≤—П–Ј–Є —Б —З–µ–Љ —А–µ–∞–Ї—Ж–Є—П –љ–∞ –Р–Ґ –≤ –њ–µ—А–≤—Л–µ 1–2 —Б—Г—В. –±—Г–і–µ—В –Љ–∞–ї–Њ–Ј–∞–Љ–µ—В–љ–Њ–є. –≠—В–Њ –≤ —А—П–і–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –љ–Є–≤–µ–ї–Є—А—Г–µ—В —А–∞–Ј–љ–Є—Ж—Г –Љ–µ–ґ–і—Г –Є—Б–њ–Њ–ї—М–Ј—Г–µ–Љ—Л–Љ–Є —Б—Е–µ–Љ–∞–Љ–Є –Р–Ґ.
–Я—А–Є–≤–µ–і–µ–љ–љ—Л–µ –і–∞–љ–љ—Л–µ –њ–Њ–і—В–≤–µ—А–ґ–і–∞—О—В, —З—В–Њ –≤–Њ–Ј—А–∞—Б—В–∞—О—Й–∞—П, —Б —Г—В—П–ґ–µ–ї–µ–љ–Є–µ–Љ —Б–Њ—Б—В–Њ—П–љ–Є—П, –ї–µ—В–∞–ї—М–љ–Њ—Б—В—М —В—А–µ–±—Г–µ—В —А–∞–љ–љ–µ–≥–Њ –љ–∞—З–∞–ї–∞ «–і–µ–—Н—Б–Ї–∞–ї–∞—Ж–Є–Њ–љ–љ–Њ–≥–Њ» —А–µ–ґ–Є–Љ–∞ —В–µ—А–∞–њ–Є–Є. –Т –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М —Н—В–Њ –Ї–∞—Б–∞–µ—В—Б—П –ї–Є—Ж –њ–Њ–ґ–Є–ї–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞, —З–∞—Б—В–Њ –Є–Љ–µ—О—Й–Є—Е —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й—Г—О –њ–∞—В–Њ–ї–Њ–≥–Є—О –Є —Е—Г–і—И–Є–є –њ—А–Њ–≥–љ–Њ–Ј. –° —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е –њ–Њ–Ј–Є—Ж–Є–є, –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ–µ –љ–∞—А–∞—Й–Є–≤–∞–љ–Є–µ –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –Р–Ґ –њ—А–Є —В—П–ґ–µ–ї–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є –Љ–Њ–ґ–љ–Њ —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—В—М –Ї–∞–Ї –≤—А–∞—З–µ–±–љ—Г—О –Њ—И–Є–±–Ї—Г. –Я–Њ–і–Њ–±–љ–∞—П —В–∞–Ї—В–Є–Ї–∞ (—Н—Б–Ї–∞–ї–∞—Ж–Є–Њ–љ–љ–∞—П —В–µ—А–∞–њ–Є—П) –њ—А–Є–µ–Љ–ї–µ–Љ–∞ –Є—Б–Ї–ї—О—З–Є—В–µ–ї—М–љ–Њ –≤ —Б–ї—Г—З–∞—П—Е –љ–µ—В—П–ґ–µ–ї–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є, —А–∞–Ј–≤–Є–≤—И–µ–є—Б—П –≤ —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е —Г –ї–Є—Ж, –љ–µ –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –≤ –±–ї–Є–ґ–∞–є—И–µ–µ –≤—А–µ–Љ—П –Р–Ґ —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ–∞–Љ–Є –Є —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ–Є. –Ф–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–µ –њ–Њ–Ї–∞–Ј–∞–љ–Є–µ –Ї —Н—Б–Ї–∞–ї–∞—Ж–Є–Њ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є – –Є–љ—Д–µ–Ї—Ж–Є—П (–Њ—З–∞–≥), —Г—Б—В—А–∞–љ–Є–Љ–∞—П —А–∞–і–Є–Ї–∞–ї—М–љ–Њ–є —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–є —Б–∞–љ–∞—Ж–Є–µ–є (—Г–і–∞–ї–µ–љ–Є–µ–Љ –Ї–∞—В–µ—В–µ—А–∞ –њ—А–Є —Н–љ—В–µ—А–Њ–Ї–Њ–Ї–Ї–Њ–≤–Њ–є, –Ї–∞—В–µ—В–µ—А––∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є) –Є–ї–Є –і–ї–Є—В–µ–ї—М–љ–Њ —В–µ–Ї—Г—Й–∞—П, –љ–µ —Г–≥—А–Њ–ґ–∞—О—Й–∞—П –ґ–Є–Ј–љ–Є –њ–∞—Ж–Є–µ–љ—В–∞ –Є–љ—Д–µ–Ї—Ж–Є—П. –Т –ї—О–±–Њ–є –Є–Ј –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ—Л—Е —Б–Є—В—Г–∞—Ж–Є–є, –Ї–∞—З–µ—Б—В–≤–Њ —Н–Љ–њ–Є—А–Є—З–µ—Б–Ї–Њ–є –Р–Ґ –њ–Њ–≤—Л—И–∞–µ—В—Б—П –њ—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є –њ—А–µ–і–≤–∞—А–Є—В–µ–ї—М–љ–Њ–≥–Њ –±–∞–Ї—В–µ—А–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П.
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ –њ–Њ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є
1. –Ґ—П–ґ–µ–ї—Л–є —Б–µ–њ—Б–Є—Б, —П–≤–ї—П—О—Й–Є–є—Б—П –Њ–і–љ–Є–Љ –Є–Ј –њ—А–Њ—П–≤–ї–µ–љ–Є–є –њ–∞–љ–Ї—А–µ–∞—В–Њ–≥–µ–љ–љ–Њ–≥–Њ –њ–µ—А–Є—В–Њ–љ–Є—В–∞, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –≤ —Г—Б–ї–Њ–≤–Є—П—Е —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞ –Є –Њ—В–љ–Њ—Б–Є—В—Б—П –Ї –љ–Њ–Ј–Њ–Ї–Њ–Љ–Є–∞–ї—М–љ—Л–Љ –Є–љ—Д–µ–Ї—Ж–Є—П–Љ.
2. –≠—В–Є–Њ–ї–Њ–≥–Є—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є —Б–њ–µ–Ї—В—А —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –Љ–∞–ї–Њ –њ—А–µ–і—Б–Ї–∞–Ј—Г–µ–Љ—Л. –Я—А–µ–Њ–±–ї–∞–і–∞—О—В —Н–љ—В–µ—А–Њ–±–∞–Ї—В–µ—А–Є–Є – –њ—А–Њ–і—Г—Ж–µ–љ—В—Л –С–Ы–†–° –Є P. aeruginosa, —Г—Б—В–Њ–є—З–Є–≤–∞—П –Ї –±–Њ–ї—М—И–Є–љ—Б—В–≤—Г –Р–С.
3. –Я—А–Є –њ–ї–∞–љ–Є—А–Њ–≤–∞–љ–Є–Є –Р–Ґ —Б–ї–µ–і—Г–µ—В —Г—З–Є—В—Л–≤–∞—В—М –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –њ—А–µ–Њ–і–Њ–ї–µ–љ–Є—П –љ–Є–Ј–Ї–Њ–є —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є P. aeruginosa –Љ–µ—В–Њ–і–Њ–Љ –і–ї–Є—В–µ–ї—М–љ–Њ–є –Є–љ—Д—Г–Ј–Є–Є –Љ–µ—А–Њ–њ–µ–љ–µ–Љ–∞ (–Ь–µ—А–Њ–љ–µ–Љ).
4. –Я–Њ–≤—Б–µ–Љ–µ—Б—В–љ–Њ–µ –љ–∞—А–∞—Б—В–∞–љ–Є–µ —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є P. aeruginosa –Ї –Ї–∞—А–±–∞–њ–µ–љ–µ–Љ–∞–Љ —В—А–µ–±—Г–µ—В –≤–Ј–≤–µ—И–µ–љ–љ–Њ–≥–Њ –њ–Њ–і—Е–Њ–і–∞ –Ї –Є—Е –љ–∞–Ј–љ–∞—З–µ–љ–Є—О. –Я—А–µ–њ–∞—А–∞—В—Л —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ —А–µ–Ј–µ—А–≤–Є—А–Њ–≤–∞—В—М –і–ї—П —Н–Љ–њ–Є—А–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є —В—П–ґ–µ–ї—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є, –≤–µ—А–Њ—П—В–љ–Њ, –≤—Л–Ј–≤–∞–љ–љ—Л—Е —Б–Є–љ–µ–≥–љ–Њ–є–љ–Њ–є –њ–∞–ї–Њ—З–Ї–Њ–є –Є —Н–љ—В–µ—А–Њ–±–∞–Ї—В–µ—А–Є—П–Љ–Є – –њ—А–Њ–і—Г—Ж–µ–љ—В–∞–Љ–Є –С–Ы–†–°, –∞ —В–∞–Ї–ґ–µ –і–ї—П —Б–ї—Г—З–∞–µ–≤ –Є–љ—Д–µ–Ї—Ж–Є–Є, —Б–≤—П–Ј–∞–љ–љ–Њ–є —Б –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–∞–Љ–Є, —Г—Б—В–Њ–є—З–Є–≤—Л–Љ–Є –Ї –Є–љ—Л–Љ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–∞–Љ.


–Ы–Є—В–µ—А–∞—В—Г—А–∞
1.Sainio V, Kemppainen E, Puolakkainen P, et al. Early antibiotic treatment in acute necrotising pancreatitis. Lancet 1995 Sep 9;346(8976):663–7.
2.Pederzoli P, Bassi C, Vesentini S, Campedelli A. A randomized multicenter clinical trial of antibiotic prophylaxis of septic complications in acute necrotizing pancreatitis with imipenem. Surgery, gynecology & obstetrics 1993 May;176(5):480–3.
3.Luiten EJ, Hop WC, Lange JF, Bruining HA. Controlled clinical trial of selective decontamination for the treatment of severe acute pancreatitis. Ann Surg 1995 Jul;222(1):57–65.
4.Isenmann R, Beger HG. Natural history of acute pancreatitis and the role of infection. Bailliere’s best practice & research 1999 Jul;13(2):291–301.
5.Baron TH, Morgan DE. Acute necrotizing pancreatitis. The New England journal of medicine 1999 May 6;340(18):1412–7.
6.Runzi M, Layer P, Buchler MW, et al. [The therapy of acute pancreatitis. General guidelines. Working group of the Society for Scientific–Medical Specialties]. Zeitschrift fur Gastroenterologie 2000 Jul;38(7):571–81.
7.Uhl W, Isenmann R, Buchler MW. Infections complicating pancreatitis: diagnosing, treating, preventing. New horizons (Baltimore, Md 1998 May;6(2 Suppl):S72–9.
8.Banks PA, Freeman ML. Practice guidelines in acute pancreatitis. The American journal of gastroenterology 2006 Oct;101(10):2379–400.
9.Lumsden A, Bradley EL, 3rd. Secondary pancreatic infections. Surgery, gynecology & obstetrics 1990 May;170(5):459–67.
10.Besselink MG, van Santvoort HC, Buskens E, Gooszen HG. Evidence–based treatment of acute pancreatitis: antibiotic prophylaxis in necrotizing pancreatitis. Ann Surg 2006 Oct;244(4):637–8; author reply 8–9.
11.–Ч—Г–±–∞—А–µ–≤ –Я–Э, –Ґ—А–Њ—Д–Є–Љ–Њ–≤ –Т–Ь, –Ш. –Ш–С. –Э–µ–Њ—В–ї–Њ–ґ–љ–∞—П —Е–Є—А—Г—А–≥–Є—П –ґ–Є–≤–Њ—В–∞. In: –С–Є—Б–µ–љ–Ї–Њ–≤ –Ы–Э, –Ч—Г–±–∞—А–µ–≤ –Я–Э, eds. –Э–µ–Њ—В–ї–Њ–ґ–љ–∞—П —Е–Є—А—Г—А–≥–Є—П –≥—А—Г–і–Є –Є –ґ–Є–≤–Њ—В–∞: –†—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ –і–ї—П –≤—А–∞—З–µ–є. –°–Я–±.: –У–Є–њ–њ–Њ–Ї—А–∞—В, 2002:378–9.
12.Sarr MG, Nagorney DM, Mucha P, Jr., Farnell MB, Johnson CD. Acute necrotizing pancreatitis: management by planned, staged pancreatic necrosectomy/debridement and delayed primary wound closure over drains. The British journal of surgery 1991 May;78(5):576–81.
13.Beger HG, Bittner R, Block S, Buchler M. Bacterial contamination of pancreatic necrosis. A prospective clinical study. Gastroenterology 1986 Aug;91(2):433–8.
14.Maravi–Poma E, Gener J, Alvarez–Lerma F, Olaechea P, Blanco A, Dominguez–Munoz JE. Early antibiotic treatment (prophylaxis) of septic complications in severe acute necrotizing pancreatitis: a prospective, randomized, multicenter study comparing two regimens with imipenem–cilastatin. Intensive care medicine 2003 Nov;29(11):1974–80.
15.Stanten R, Frey CF. Comprehensive management of acute necrotizing pancreatitis and pancreatic abscess. Arch Surg 1990 Oct;125(10):1269–74; discussion 74–5.
16.Beger HG, Rau B, Isenmann R, Schwarz M, Gansauge F, Poch B. Antibiotic prophylaxis in severe acute pancreatitis. Pancreatology 2005;5(1):10–9.
17.Beger HG, Rau B, Isenmann R. Natural history of necrotizing pancreatitis. Pancreatology 2003;3(2):93–101.
18.Howard TJ. As good as it gets: the study of prophylactic antibiotics in severe acute pancreatitis. Ann Surg 2007 May;245(5):684–5.
19.Dellinger EP, Tellado JM, Soto NE, et al. Early Antibiotic Treatment for Severe Acute Necrotizing Pancreatitis: A Randomized, Double–Blind, Placebo–Controlled Study. Ann Surg 2007 May;245(5):674–83.
20.National Nosocomial Infections Surveillance (NNIS) System Report, data summary from January 1992 through June 2003, issued August 2003. American journal of infection control 2003 Dec;31(8):481–98.
21.National Nosocomial Infections Surveillance (NNIS) report, data summary from October 1986–April 1996, issued May 1996. A report from the National Nosocomial Infections Surveillance (NNIS) System. American journal of infection control 1996 Oct;24(5):380–8.
22.De Waele J, Vogelaers D, Decruyenaere J, De Vos M, Colardyn F. Infectious complications of acute pancreatitis. Acta Clin Belg 2004 Mar–Apr;59(2):90–6.
23.De Waele J, Blot S, Colardyn F. Bloodstream infections after surgery for severe acute pancreatitis. Pancreas 2004 May;28(4):391–4.
24.Roehrborn A, Thomas L, Potreck O, et al. The microbiology of postoperative peritonitis. Clin Infect Dis 2001 Nov 1;33(9):1513–9.
25.Farthmann EH, Schoffel U. Epidemiology and pathophysiology of intraabdominal infections (IAI). Infection 1998 Sep–Oct;26(5):329–34.
26.–≠–є–і–µ–ї—М—И—В–µ–є–љ –Ь–Т, –°—В—А–∞—З—Г–љ—Б–Ї–Є–є –Ы–°, –†–Ю–°–Э–Х–Ґ –Є–≥. –Ф–Є–љ–∞–Љ–Є–Ї–∞ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –Є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –С–Ы–†–°––њ—А–Њ–і—Г—Ж–Є—А—Г—О—Й–Є—Е —И—В–∞–Љ–Љ–Њ–≤ —Н–љ—В–µ—А–Њ–±–∞–Ї—В–µ—А–Є–є –Ї —А–∞–Ј–ї–Є—З–љ—Л–Љ –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ—Л–Љ –њ—А–µ–њ–∞—А–∞—В–∞–Љ –≤ –Ю–†–Ш–Ґ –†–Њ—Б—Б–Є–Є. –Ъ–ї–Є–љ. –Љ–Є–Ї—А–Њ–±–Є–Њ–ї. –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±. —Е–Є–Љ–Є–Њ—В–µ—А. 2005;7(4):323–36.
27.Procop GW, Tuohy MJ, Wilson DA, Williams D, Hadziyannis E, Hall GS. Cross–class resistance to non–beta–lactam antimicrobials in extended–spectrum beta–lactamase–producing Klebsiella pneumoniae. American journal of clinical pathology 2003 Aug;120(2):265–7.
28.Spanu T, Luzzaro F, Perilli M, Amicosante G, Toniolo A, Fadda G. Occurrence of extended–spectrum beta–lactamases in members of the family Enterobacteriaceae in Italy: implications for resistance to beta–lactams and other antimicrobial drugs. Antimicrobial agents and chemotherapy 2002 Jan;46(1):196–202.
29.Rossi F, Baquero F, Hsueh PR, et al. In vitro susceptibilities of aerobic and facultatively anaerobic Gram–negative bacilli isolated from patients with intra–abdominal infections worldwide: 2004 results from SMART (Study for Monitoring Antimicrobial Resistance Trends). The Journal of antimicrobial chemotherapy 2006 Jul;58(1):205–10.
30.Stetsiouk OU, Galkin DV, Ryabkova EL, Kretchikova OI, Stratchounski LS. Antimicrobial suscepti–bility of bacteria causing complicated intra–abdominal infections. Clin Microbiol Infect 2003;9(6):Abstr. P979.
31.Naumovski L, Quinn JP, Miyashiro D, et al. Outbreak of ceftazidime resistance due to a novel extended–spectrum beta–lactamase in isolates from cancer patients. Antimicrobial agents and chemotherapy 1992 Sep;36(9):1991–6.
32.Schiappa DA, Hayden MK, Matushek MG, et al. Ceftazidime–resistant Klebsiella pneumoniae and Escherichia coli bloodstream infection: a case–control and molecular epidemiologic investigation. The Journal of infectious diseases 1996 Sep;174(3):529–36.
33.Paterson DL, Ko WC, Von Gottberg A, et al. Outcome of cephalosporin treatment for serious infections due to apparently susceptible organisms producing extended–spectrum beta–lactamases: implications for the clinical microbiology laboratory. Journal of clinical microbiology 2001 Jun;39(6):2206–12.
34.Paterson DL, Yu VL. Extended–spectrum beta–lactamases: a call for improved detection and control. Clin Infect Dis 1999 Dec;29(6):1419–22.
35.–°–Є–і–Њ—А–µ–љ–Ї–Њ –°–Т, –†–µ–Ј–≤–∞–љ –°–Я, –Х—А–µ–Љ–Є–љ–∞ –Ы–Т. –≠—В–Є–Њ–ї–Њ–≥–Є—П –Є –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ—З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є —В—П–ґ–µ–ї—Л—Е –≥–Њ—Б–њ–Є—В–∞–ї—М–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є –≤ –Њ—В–і–µ–ї–µ–љ–Є—П—Е —А–µ–∞–љ–Є–Љ–∞—Ж–Є–Є. –Р–љ—В–Є–±–Є–Њ—В–Є–Ї–Є –Є —Е–Є–Љ–Є–Њ—В–µ—А–∞–њ–Є—П 2005;50(2–3):33–41.
36.–†–µ—И–µ–і—М–Ї–Њ –У–Ъ, –†—П–±–Ї–Њ–≤–∞ –Х–Ы, –§–∞—А–∞—Й—Г–Ї –Р–Э, –°—В—А–∞—З—Г–љ—Б–Ї–Є–є –Ы–°, –†–Ю–°–Э–Х–Ґ –Є–≥. –Э–µ—Д–µ—А–Љ–µ–љ—В–Є—А—Г—Й–Є–µ –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л–µ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–Є –љ–Њ–Ј–Њ–Ї–Њ–Љ–Є–∞–ї—М–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є –≤ –Ю–†–Ш–Ґ –†–Њ—Б—Б–Є–Є: –њ—А–Њ–±–ї–µ–Љ—Л –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є. –Ъ–ї–Є–љ. –Љ–Є–Ї—А–Њ–±–Є–Њ–ї. –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±. —Е–Є–Љ–Є–Њ—В–µ—А. 2006;8(3):232–48.
37.De Waele JJ, Vogelaers D, Blot S, Colardyn F. Fungal infections in patients with severe acute pancreatitis and the use of prophylactic therapy. Clin Infect Dis 2003 Jul 15;37(2):208–13.
38.Mithofer K, Fernandez–del Castillo C, Ferraro MJ, Lewandrowski K, Rattner DW, Warshaw AL. Antibiotic treatment improves survival in experimental acute necrotizing pancreatitis. Gastroenterology 1996 Jan;110(1):232–40.
39.Bassi C, Falconi M, Talamini G, et al. Controlled clinical trial of pefloxacin versus imipenem in severe acute pancreatitis. Gastroenterology 1998 Dec;115(6):1513–7.
40.Sharma VK, Howden CW. Prophylactic antibiotic administration reduces sepsis and mortality in acute necrotizing pancreatitis: a meta–analysis. Pancreas 2001 Jan;22(1):28–31.
41.Golub R, Siddiqi F, Pohl D. Role of antibiotics in acute pancreatitis: A meta–analysis. J Gastrointest Surg 1998 Nov–Dec;2(6):496–503.
42.Buchler M, Malfertheiner P, Friess H, et al. Human pancreatic tissue concentration of bactericidal antibiotics. Gastroenterology 1992 Dec;103(6):1902–8.
43.Bassi C, Mangiante G, Falconi M, Salvia R, Frigerio I, Pederzoli P. Prophylaxis for septic complications in acute necrotizing pancreatitis. Journal of hepato–biliary–pancreatic surgery 2001;8(3):211–5.
44.Manes G, Uomo I, Menchise A, Rabitti PG, Ferrara EC, Uomo G. Timing of antibiotic prophylaxis in acute pancreatitis: a controlled randomized study with meropenem. The American journal of gastroenterology 2006 Jun;101(6):1348–53.
45.Rokke O, Harbitz TB, Liljedal J, et al. Early treatment of severe pancreatitis with imipenem: A prospective randomized clinical trial. Scandinavian journal of gastroenterology 2007 Jun;42(6):771–6.
46.Mazaki T, Ishii Y, Takayama T. Meta–analysis of prophylactic antibiotic use in acute necrotizing pancreatitis. The British journal of surgery 2006 Jun;93(6):674–84.
47.Dambrauskas Z, Gulbinas A, Pundzius J, Barauskas G. Meta–analysis of prophylactic parenteral antibiotic use in acute necrotizing pancreatitis. Medicina (Kaunas, Lithuania) 2007;43(4):291–300.
48.–°–∞–≤–µ–ї—М–µ–≤ –Т–°, –§–Є–ї–Є–Љ–Њ–љ–Њ–≤ –Ь–Ш, –У–µ–ї—М—Д–∞–љ–і –С–†, et al. –≠–≤–Њ–ї—О—Ж–Є—П —Б—В–µ—А–Є–ї—М–љ–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–Њ–љ–µ–Ї—А–Њ–Ј–∞ –њ—А–Є —А–∞–Ј–ї–Є—З–љ—Л—Е —А–µ–ґ–Є–Љ–∞—Е –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Є —В–µ—А–∞–њ–Є–Є. Consilium Medicum 2002;1 (–Я—А–Є–ї. –•–Є—А—Г—А–≥–Є—П):26–8.
49.Marshall JC, Cook DJ, Christou NV, Bernard GR, Sprung CL, Sibbald WJ. Multiple organ dysfunction score: a reliable descriptor of a complex clinical outcome. Critical care medicine 1995 Oct;23(10):1638–52.
50.Isenmann R, Runzi M, Kron M, et al. Prophylactic antibiotic treatment in patients with predicted severe acute pancreatitis: a placebo–controlled, double–blind trial. Gastroenterology 2004 Apr;126(4):997–1004.
51.–Ф–µ–ї–ї–Є–љ–і–ґ–µ—А –≠–Я. –Ш–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–µ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П –њ–∞–љ–Ї—А–µ–∞—В–Є—В–∞. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—П –Є –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ–∞—П —Е–Є–Љ–Є–Њ—В–µ—А–∞–њ–Є—П 2003;5(2):108–18.
52.Dambrauskas Z, Pundzius J, Barauskas G. Predicting development of infected necrosis in acute necrotizing pancreatitis. Medicina (Kaunas, Lithuania) 2006;42(6):441–9.
53.Nathens AB, Curtis JR, Beale RJ, et al. Management of the critically ill patient with severe acute pancreatitis. Critical care medicine 2004 Dec;32(12):2524–36.
54.Working Party of the British Society of Gastroenterology AoSoGBaI, Pancreatic Society of Great Britain and Ireland, Association of Upper GI Surgeons of Great Britain and Ireland. UK guidelines for the management of acute pancreatitis. Gut 2005 May;54 Suppl 3:iii1–9.
55.Mayumi T, Takada T, Kawarada Y, et al. Management strategy for acute pancreatitis in the JPN Guidelines. Journal of hepato–biliary–pancreatic surgery 2006;13(1):61–7.
56.Uhl W, Warshaw A, Imrie C, et al. IAP Guidelines for the Surgical Management of Acute Pancreatitis. Pancreatology 2002;2(6):565–73.
57.Besselink MG, van Santvoort HC, Witteman BJ, Gooszen HG. Management of severe acute pancreatitis: it’s all about timing. Current opinion in critical care 2007 Apr;13(2):200–6.
58.Petrov MS, Kukosh MV, Emelyanov NV. A randomized controlled trial of enteral versus parenteral feeding in patients with predicted severe acute pancreatitis shows a significant reduction in mortality and in infected pancreatic complications with total enteral nutrition. Digestive surgery 2006;23(5–6):336–44; discussion 44–5.
59.Ortiz–Leyba C, Garnacho–Montero J. Saving lives in severe sepsis with the help of enteral nutrition. Critical care medicine 2007 Mar;35(3):988–9; author reply 9–90.
60.Bassi C, Falconi M, Sartori N, et al. The role of surgery in the major early complications of severe acute pancreatitis. European journal of gastroenterology & hepatology 1997 Feb;9(2):131–6.
61.Heinrich S, Schafer M, Rousson V, Clavien PA. Evidence–based treatment of acute pancreatitis: a look at established paradigms. Ann Surg 2006 Feb;243(2):154–68.
62.Ohge H, Takesue Y, Yokoyama T, et al. An additional dose of cefazolin for intraoperative prophylaxis. Surgery today 1999;29(12):1233–6.
63.Tolstoi AD, Bagnenko SF, Krasnorogov VB, et al. [Acute pancreatitis (protocols of diagnosis and treatment)]. Khirurgiia 2005(7):19–23.
64.Mosdell DM, Morris DM, Voltura A, et al. Antibiotic treatment for surgical peritonitis. Ann Surg 1991 Nov;214(5):543–9.
65.Falagas ME, Barefoot L, Griffith J, Ruthazar R, Snydman DR. Risk factors leading to clinical failure in the treatment of intra–abdominal or skin/soft tissue infections. Eur J Clin Microbiol Infect Dis 1996 Dec;15(12):913–21.
66.Montravers P, Gauzit R, Muller C, Marmuse JP, Fichelle A, Desmonts JM. Emergence of antibiotic–resistant bacteria in cases of peritonitis after intraabdominal surgery affects the efficacy of empirical antimicrobial therapy. Clin Infect Dis 1996 Sep;23(3):486–94.
67.Barauskas G, Svagzdys S, Maleckas A. C–reactive protein in early prediction of pancreatic necrosis. Medicina (Kaunas, Lithuania) 2004;40(2):135–40.
68.Bassi C, Pederzoli P, Vesentini S, et al. Behavior of antibiotics during human necrotizing pancreatitis. Antimicrobial agents and chemotherapy 1994 Apr;38(4):830–6.
69.Saglamkaya U, Mas MR, Yasar M, Simsek I, Mas NN, Kocabalkan F. Penetration of meropenem and cefepim into pancreatic tissue during the course of experimental acute pancreatitis. Pancreas 2002 Apr;24(3):264–8.
70.Garcia–Rodriguez JA, Jones RN. Antimicrobial resistance in gram–negative isolates from European intensive care units: data from the Meropenem Yearly Susceptibility Test Information Collection (MYSTIC) programme. Journal of chemotherapy (Florence, Italy) 2002 Feb;14(1):25–32.
71.Edwards SJ, Emmas CE, Campbell HE. Systematic review comparing meropenem with imipenem plus cilastatin in the treatment of severe infections. Current medical research and opinion 2005 May;21(5):785–94.
72.Edwards SJ, Campbell HE, Plumb JM. Cost–utility analysis comparing meropenem with imipenem plus cilastatin in the treatment of severe infections in intensive care. Eur J Health Econ 2006 Mar;7(1):72–8.
73.Lorente L, Lorenzo L, Martin MM, Jimenez A, Mora ML. Meropenem by continuous versus intermittent infusion in ventilator–associated pneumonia due to gram–negative bacilli. The Annals of pharmacotherapy 2006 Feb;40(2):219–23.
74.Jaruratanasirikul S, Sriwiriyajan S, Punyo J. Comparison of the pharmacodynamics of meropenem in patients with ventilator–associated pneumonia following administration by 3–hour infusion or bolus injection. Antimicrobial agents and chemotherapy 2005 Apr;49(4):1337–9.
75.Tam VH, Schilling AN, Neshat S, Poole K, Melnick DA, Coyle EA. Optimization of meropenem minimum concentration/MIC ratio to suppress in vitro resistance of Pseudomonas aeruginosa. Antimicrobial agents and chemotherapy 2005 Dec;49(12):4920–7.
76.Li C, Du X, Kuti JL, Nicolau DP. Clinical pharmacodynamics of meropenem in patients with lower respiratory tract infections. Antimicrobial agents and chemotherapy 2007 May;51(5):1725–30.
77.Li C, Kuti JL, Nightingale CH, Nicolau DP. Population pharmacokinetic analysis and dosing regimen optimization of meropenem in adult patients. Journal of clinical pharmacology 2006 Oct;46(10):1171–8.
78.Kuti JL, Dandekar PK, Nightingale CH, Nicolau DP. Use of Monte Carlo simulation to design an optimized pharmacodynamic dosing strategy for meropenem. Journal of clinical pharmacology 2003 Oct;43(10):1116–23.
79.Dellinger RP, Carlet JM, Masur H, et al. Surviving Sepsis Campaign guidelines for management of severe sepsis and septic shock. Intensive care medicine 2004 Apr;30(4):536–55.
80.Sharma VK, Dellinger RP. Treatment options for severe sepsis and septic shock. Expert review of anti–infective therapy 2006 Jun;4(3):395–403.
81.Emmerson M. Antibiotic usage and prescribing policies in the intensive care unit. Intensive care medicine 2000;26 Suppl 1:S26–30.
82.Hyle EP, Lipworth AD, Zaoutis TE, Nachamkin I, Bilker WB, Lautenbach E. Impact of inadequate initial antimicrobial therapy on mortality in infections due to extended–spectrum beta–lactamase–producing enterobacteriaceae: variability by site of infection. Archives of internal medicine 2005 Jun 27;165(12):1375–80.
83.Lodise TP, McKinnon PS, Swiderski L, Rybak MJ. Outcomes analysis of delayed antibiotic treatment for hospital–acquired Staphylococcus aureus bacteremia. Clin Infect Dis 2003 Jun 1;36(11):1418–23.
84.Kollef MH, Sherman G, Ward S, Fraser VJ. Inadequate antimicrobial treatment of infections: a risk factor for hospital mortality among critically ill patients. Chest 1999 Feb;115(2):462–74.
85.MacArthur RD, Miller M, Albertson T, et al. Adequacy of early empiric antibiotic treatment and survival in severe sepsis: experience from the MONARCS trial. Clin Infect Dis 2004 Jan 15;38(2):284–8.
86.Valles J, Rello J, Ochagavia A, Garnacho J, Alcala MA. Community–acquired bloodstream infection in critically ill adult patients: impact of shock and inappropriate antibiotic therapy on survival. Chest 2003 May;123(5):1615–24.
87.Zaragoza R, Artero A, Camarena JJ, Sancho S, Gonzalez R, Nogueira JM. The influence of inadequate empirical antimicrobial treatment on patients with bloodstream infections in an intensive care unit. Clin Microbiol Infect 2003 May;9(5):412–8.
88.Leibovici L, Drucker M, Konigsberger H, et al. Septic shock in bacteremic patients: risk factors, features and prognosis. Scandinavian journal of infectious diseases 1997;29(1):71–5.
89.Leibovici L, Shraga I, Drucker M, Konigsberger H, Samra Z, Pitlik SD. The benefit of appropriate empirical antibiotic treatment in patients with bloodstream infection. Journal of internal medicine 1998 Nov;244(5):379–86.
90.Fraser A, Paul M, Almanasreh N, et al. Benefit of appropriate empirical antibiotic treatment: thirty–day mortality and duration of hospital stay. The American journal of medicine 2006 Nov;119(11):970–6.
91.Behrendt G, Schneider S, Brodt HR, Just–Nubling G, Shah PM. Influence of antimicrobial treatment on mortality in septicemia. Journal of chemotherapy (Florence, Italy) 1999 Jun;11(3):179–86.
92.Harbarth S, Garbino J, Pugin J, Romand JA, Lew D, Pittet D. Inappropriate initial antimicrobial therapy and its effect on survival in a clinical trial of immunomodulating therapy for severe sepsis. The American journal of medicine 2003 Nov;115(7):529–35.
93.Pollak M. Pseudomonas aeruginosa. In: Mandell GL, Bennet JE, Dolin R, eds. Principles and practice of infectious diseases. 2nd ed. London: Churchill Livingston, 1995:1980–2003.
94.Osmon S, Ward S, Fraser VJ, Kollef MH. Hospital mortality for patients with bacteremia due to Staphylococcus aureus or Pseudomonas aeruginosa. Chest 2004 Feb;125(2):607–16.
95.Garnacho–Montero J, Aldabo–Pallas T, Garnacho–Montero C, et al. Timing of adequate antibiotic therapy is a greater determinant of outcome than are TNF and IL–10 polymorphisms in patients with sepsis. Critical care (London, England) 2006;10(4):R111.
96.Garnacho–Montero J, Garcia–Garmendia JL, Barrero–Almodovar A, Jimenez–Jimenez FJ, Perez–Paredes C, Ortiz–Leyba C. Impact of adequate empirical antibiotic therapy on the outcome of patients admitted to the intensive care unit with sepsis. Critical care medicine 2003 Dec;31(12):2742–51.












