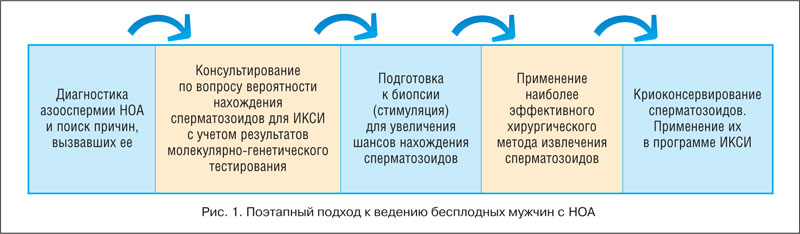
Азооспермия определяется как полное отсутствие сперматозоидов в эякуляте. Распространенность азоо спермии в популяции всех мужчин составляет примерно 1%, среди бесплодных мужчин — 10–15% [2, 3]. В подавляющем большинстве случаев азооспермия связана с рядом необратимых нарушений работы яичек, приводящих к угнетению сперматогенеза [4]. Такие нарушения чаще всего связаны с генетическими, эндокринными, а также воспалительными заболеваниями. Но, несмотря на выраженные изменения сперматогенеза, у данной категории пациентов имеется шанс зачатия ребенка. В таких ситуациях сохранность сперматогенеза может быть очаговой и присутствует в 10–50% случаев в тканях яичек [5, 6]. При этом получение сперматозоидов возможно только при выполнении биопсии яичек, с последующим их использованием в процедуре интрацитоплазматической инъекции сперматозоида в яйцеклетку (ИКСИ) [5–9]. Тем не менее при лечении бесплодных мужчин с необструктивной азооспермией (НОА) андрологи сталкиваются с множеством трудностей. К их числу относятся определение шансов успешной биопсии, а также выбор наилучшего метода получения сперматозоидов, результативность программ вспомогательных репродуктивных технологий (ВРТ) и рождение здорового ребенка. В такой ситуации необходим четкий алгоритм обследования для определения тактики ведения пациентов (рис. 1).
Дифференциальная диагностика
Спермограмма
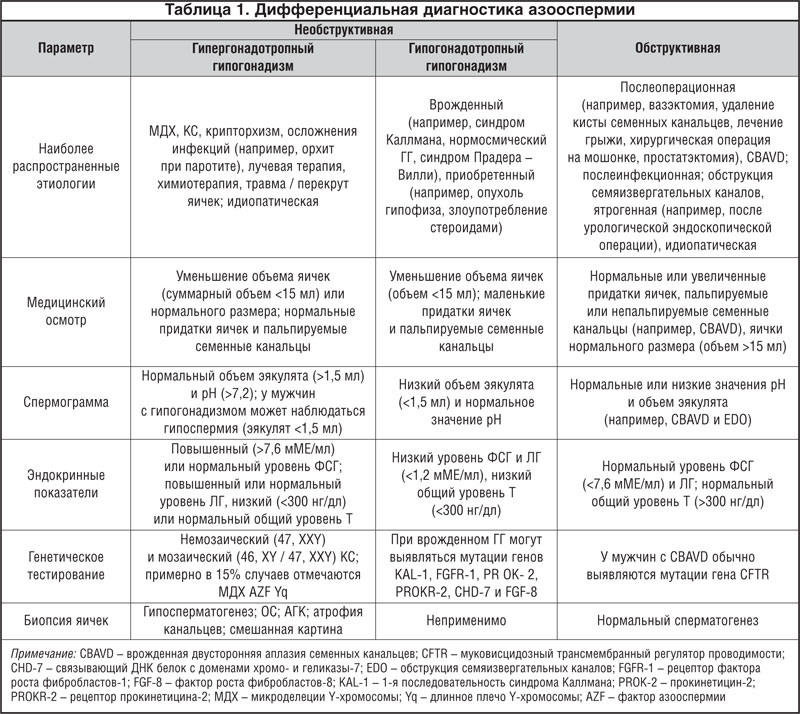
Больные с НОА обычно имеют нормальные объем (>1,5 мл) эякулята и значение pH (>7,2), что говорит о нормальном состоянии семенных пузырьков и отсутствии обструкции в семявыносящих каналах пациента [2, 10].
После оценки объема эякулята изучают центрифугированную сперму для исключения криптозооспермии, которая определяется как присутствие очень маленького числа живых сперматозоидов [2]. Обнаружение живых сперматозоидов может позволить провести ИКСИ с их использованием, что исключает проведение хирургического извлечения сперматозоидов. До 10% пациентов, которым изначально определили отсутствие сперматозоидов в эякуляте, удается получить сперматозоиды для ИКСИ после дополнительного анализа центрифугированного образца [13].
Диагноз азооспермии подтверждают по нескольким спермограммам, поскольку возможна транзиторная азооспермия, которая может быть связана с воздействием токсических веществ, факторов окружающей среды, инфекций или ятрогенных факторов [14, 15].
Клинический диагноз
У подавляющего большинства пациентов НОА можно на клиническом уровне отличить от обструктивной азооспермии (ОА) путем тщательного анализа диагностических показателей,
Это важно, поскольку при ОА, в отличие от НОА, определяется сохранность сперматогенеза [9, 17, 18]. В случае ОА чаще всего происходит механическая обструкция в
В целом при ОА высок процент успеха реконструктивных операций, восстанавливающих проходимость семявыносящих путей, а также пункционных видов биопсии яичек [19–21], несмотря на это, имеются исследования, которые демонстрируют угнетение функции яичек, связанное с длительностью и уровнем обструкции.
Говоря о НОА, в качестве более благоприятного для терапии состояния следует отметить гипогонадотропный гипогонадизм (ГГ). ГГ — редкое эндокринное заболевание, характеризующееся недостаточностью сперматогенеза вследствие отсутствия стимуляции его гонадотропинами [22]. Пациентов с ГГ легко распознать по крайне низкому уровню гонадотропинов гипофиза и андрогенов (фолликулостимулирующий (ФСГ) и лютеинизирующий гормоны (ЛГ) < 1,2 ме/мл; тестостерон (т) < 300 нг/дл), а также отсутствию или недостаточной маскулинизации [3, 22]. эта категория больных с ноа включает как врожденные, так и приобретенные формы гг. больным гг назначается гормональная терапия препаратами гонадотропинов или
Но, к сожалению, в основе НОА часто лежат более тяжелые, необратимые нарушения: генетические (микроделеции
Всем пациентам с азооспермией определяют уровни ФСГ, ЛГ и общего Т, а также пролактина [3], эстрадиола (Э) и прогестерона. У большинства больных с НОА уровень ФСГ повышен (>7,6 МЕ/мл) [16, 18, 26]. Уровень ЛГ у этих мужчин обычно повышен или близок к верхней границе нормы. Поскольку отрицательная обратная связь секреции ФСГ и ЛГ определяется количеством сперматогониев и клеток Лейдига, уровни ФСГ и ЛГ могут быть нормальными [24]. Гипогонадизм определяется низким уровнем Т (<300 нг/дл), отмечается примерно у половины больных с ноа и обычно отражает недостаточность клеток лейдига [27–29]. низкий уровень т также может быть следствием ожирения, при котором повышается уровень э в сыворотке крови в связи с усилением ароматизации
Клинико-лабораторные показатели
К сожалению, на сегодняшний день прогностическая ценность существующих маркеров, таких как ФСГ и Т сыворотки, уровень ингибина Б, а также суммарного объема яичек достаточно низка. Это подтверждается многочисленными зарубежными и собственными исследованиями. И даже после объединения клинических и лабораторных параметров, результатов гистопатологического анализа, этиологии заболевания эти результаты также не могут являться надежным прогностическим фактором [40].
По результатам обследования 101 мужчины с НОА в нашей клинике сперматозоиды были найдены у 59,1% мужчин после микрохирургической биопсии яичка [41]. Нами были сделаны выводы о том, что хотя такие факторы, как этиология, объем яичек и уровни гонадотропинов гипофиза в сыворотке могут отражать общее состояние сперматогенеза, они не позволяют точно определить, следует ли пациенту выполнять биопсию, и выделить пациентов с большей вероятностью успеха этой манипуляции.
Молекулярно-генетическое исследование
Молекулярная диагностика — это важный диагностический метод, позволяющий не только выявить мужчин, у которых НОА вызвана генетическими проблемами, но и определить шансы пациентов на успех биопсии [46–53].
Микроделеция — это делеция части хромосомы, которая обычно затрагивает несколько генов, но имеет небольшой размер и не выявляется обычными цитогенетическими методами, такими как кариотипирование [53, 54]. Длинное плечо
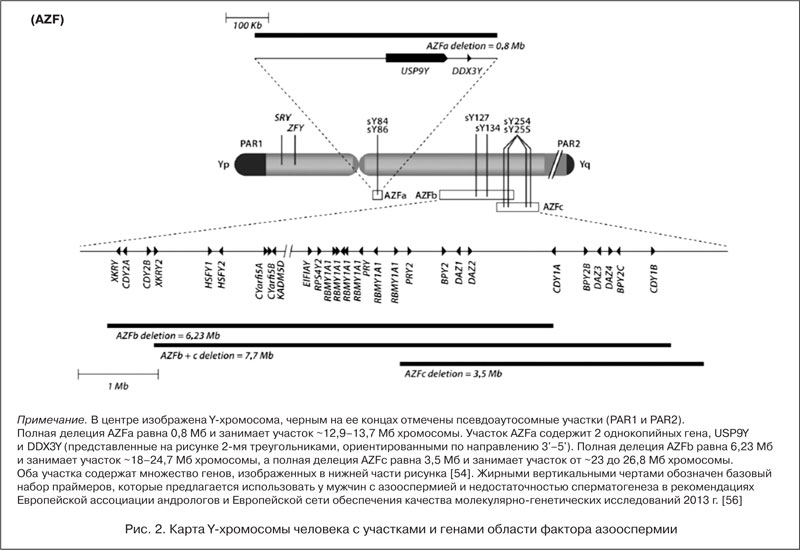
Делеции фактора азооспермии, при которых удаляется весь участок AZFa, всегда связаны с тестикулярной гистопатологической картиной — тотальной аплазией герминогенного эпителия, без областей активного сперматогенеза. Поэтому микроделеция в участке AZFa означает практически нулевые шансы на успех биопсии яичка [46, 48–50, 59].
Клинические проявления полных делеций AZFb и AZFbc сходны с таковыми AZFa, поскольку шансы на успешность биопсии близки к нулю [46, 48, 50]. Блок или остановка сперматогенеза — наиболее частый тестикулярный гистопатологический фенотип делеций AZFb и AZFbc, но встречается и аплазия герминогенного эпителия [49]. У пациентов с делецией AZFc, напротив, обычно имеется очаговый сперматогенез: биопсия яичка успешна в 50–70% случаев [47, 49]. У таких мужчин микроделеции AZFc,
В настоящее время имеются работы, в которых продемонстрированы исследования микроделеций в регионе AZFc у здоровых мужчин, в которых также были обнаружены делеции, но при этом сперматогенез не страдал. После генетического анализа больным, не имеющим полной микроделеции AZFa, AZFb или AZFb и других нарушений кариотипа, связанных с отсутствием сперматогенеза, предлагается биопсия яичек с целью получения сперматозоидов.
Роль предоперационной терапии, проводимой перед извлечением сперматозоидов
Медикаментозное лечение
Пациенты с ГГ имеют высокий шанс на получение сперматозоидов при приеме экзогенных гонадотропинов, в то время как у мужчин с нормогонадотропной или гипергонадотропной функцией гипофиза эмпирическое медикаментозное лечение считается менее эффективным
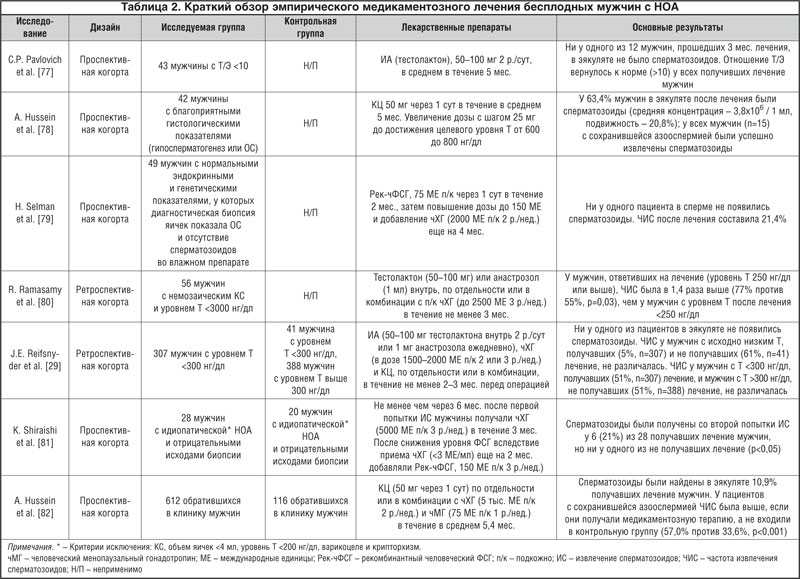
Точный механизм положительного воздействия медикаментозного лечения пока неизвестен, но предполагается, что повышение уровня Т в яичках стимулирует синтез ДНК сперматогониев и спермиогенез у пациентов с остаточной сперматогенной активностью [71, 90, 91]. Это может привести к формированию хорошо дифференцированных семенных канальцев, которые можно извлечь путем биопсии яичек. Хотя имеющиеся данные показывают, что вышеупомянутые препараты увеличивают синтез эндогенного Т, точное заключение об их действии на образование сперматозоидов еще нельзя сделать по причине отсутствия хорошо спланированных клинических исследований.
Лечение варикоцеле
Варикоцеле — еще один важный вопрос лечения НОА. Данная патология обнаруживается примерно у 5% мужчин с НОА [92]. На сегодняшний день точно не установлено, играет ли варикоцеле роль в нарушении сперматогенеза у таких мужчин, но его хирургическое лечение направлено на улучшение образования сперматозоидов [92–94]. Цели лечения — добиться появления небольшого количества сперматозоидов в эякуляте, что порой позволяет избежать биопсии яичек, либо повысить вероятность ее успеха.
Недавний метаанализ 11 когортных исследований с участием в совокупности 233 пациентов с НОА и клиническим варикоцеле показал, что после микрохирургического лечения варикоцеле и контрольного наблюдения после операции в среднем в течение 13 мес. подвижные сперматозоиды были найдены в эякулятах 39% мужчин [93]. При среднем количестве сперматозоидов 1,6 млн/мл 26% мужчин удалось зачать ребенка естественным путем или с применением ВРТ. Анализ биоптатов яичек, взятых до или во время лечения варикоцеле, показал, что гипосперматогенез и блок сперматогенеза были в значимо большей степени связаны с присутствием сперматозоидов в эякуляте после операции по сравнению с аплазией герминогенного эпителия (отношение шансов (ОШ) 9,4, 95% доверительный интервал (ДИ) 3,2–27,3).
Хотя описанные исследования и показывают, что примерно у 1/3 мужчин с НОА после варикоцелэктомии улучшается сперматогенез и появляются сперматозоиды в эякуляте, у большинства пациентов азооспермия сохраняется, и требуется биопсия. Основываясь на данных литературы и нашем собственном опыте, мы предлагаем микрохирургическое лечение варикоцеле перед биопсией для повышения эффективности последней. Исследования в этой области небольшие и имеют ретроспективный характер, поэтому требуются контролируемые исследования относительно роли лечения варикоцеле при НОА
Выбор метода извлечения сперматозоидов
Для пациентов с НОА при отсутствии оптической техники предпочтение отдается стандартной тестикулярной экстракции сперматозоидов (TESE) [98]. Обычно берут и изучают несколько биоптатов ткани яичек в нескольких случайным образом выбранных местах, поскольку до TESE невозможно предсказать, где будут найдены сперматозоиды или островки нормального сперматогенеза, если таковые есть [5, 7, 40, 98, 99]. Недостаток TESE состоит в том, что удаление больших фрагментов тканей яичка может вызвать временное или постоянное ухудшение уже нарушенного образования андрогенов и привести к тяжелому гипогонадизму [100]. Кроме того, лабораторное исследование большого количества ткани яичек занимает много времени, при этом можно пропустить редкие сперматозоиды среди множества клеток и фрагментов ткани [37, 38].
В идеале биопсия при НОА должна давать максимальный шанс на получение достаточного количества тестикулярных сперматозоидов хорошего качества, которые можно сразу использовать или криоконсервировать для ИКСИ. Кроме того, следует минимизировать повреждение яичек для сохранения андрогенной активности и шанса на успех следующих попыток извлечения. Данными преимуществами обладает микроскопическая TESE (
В контролируемом исследовании с участием 60 мужчин с НОА успех биопсии был выше в группе микроTESE в сравнении с группой обычной TESE с 1 биопсией (45% против 25%, р=0,005). Результаты после оценки по гистопатологическому фенотипу яичек также говорят в пользу
Гистологическая картина
Биопсия яичек позволяет не только получить сперматозоиды у больных с азооспермией, но и оценить гистологическую картину биоптата. Гистопатологический анализ биоптатов показывает следующее: гипосперматогенез; ОС половых клеток; аплазию половых клеток (АГК); склероз канальцев или сочетание этих патологий [35]. Другими словами, результаты биопсии использовали не только для подтверждения диагноза НОА, но и в некоторых случаях для предварительной оценки успеха TESE при
В настоящее время диагностическую биопсию с целью одной лишь гистопатологической оценки проводить нецелесообразно,
Репродуктивный потенциал мужчин с НОА и здоровье их детей
Частота беременности в циклах ИКСИ с использованием сперматозоидов мужчин с НОА ниже, чем при использовании эякулированных сперматозоидов и эпидидимальных/тестикулярных сперматозоидов мужчин с ОА.
В группе НОА частота рождения живого ребенка была ниже (21,4%), чем в группах ОА (37,5%) и эякулированных сперматозоидов (32,3%) (р=0,003). При изучении большой когорты из 365 мужчин с НОА, прошедших микроTESE для ИКСИ, сравнивались результаты лечения в циклах с успешным извлечением тестикулярных сперматозоидов с результатами 40 пар, которые использовали для ИКСИ донорскую сперму по причине неудачной биопсии [9]. Для сравнения в анализ также включили группу из 146 мужчин с ОА, прошедших чрескожную пункционную биопсию. Неудивительно, что при НОА успех биопсии был ниже, чем при ОА (41,4% против 100%, скорректированное ОШ 0,033, 95% ДИ 0,007–0,164; р<0,001). частота рождения живых детей после инъекции сперматозоидов у мужчин с ноа была ниже (19,9%), чем у использовавших донорскую сперму (37,5%, скорректированное ош 0,377, 95% ди 0,233–0,609; р<0,001) и у мужчин с оа (34,2%, скорректированное ош 0,403, 95% ди 0,241–0,676; р=0,001). в этом исследовании между группами не было значимых различий по частоте выкидышей и параметрам новорожденных (гестационный возраст, масса тела при рождении, частота пороков развития, перинатальная смертность).
Отрицательное влияние НОА на частоту наступления беременности было подтверждено многими исследователями. Это может быть связано с большей частотой дефектов центриолей и генетического материала сперматозоидов мужчин с НОА, что влияет на их способность вызывать развитие жизнеспособного эмбриона [110–113, 124, 125]. В отчете по оценке уровня фрагментации ДНК тестикулярных сперматозоидов (ФДС) было показано, что у сперматозоидов пациентов с НОА в среднем значимо выше степень повреждения ДНК (46,9%) по сравнению с таковой у мужчин с ОА (35,9%; р<0,05). в этом исследовании авторы оценивали фдс по тесту дисперсии хроматина сперматозоидов, было отмечено, что фдс отрицательно влияла на морфологию эмбриона (r=-0,163; р=0,01) [111]. в связи с небольшим размером изученной популяции требуется непрерывный мониторинг рожденных после икси детей [8, 126, 127]. кроме того, требуется длительное контрольное наблюдение, поскольку отсутствуют физические и неврологические данные и сведения о развитии зачатых детей.
Перспективы лечения мужчин с НОА
Для случаев, в которых невозможно извлечение зрелых сперматозоидов, было предложено экстракорпоральное оплодотворение (ЭКО) незрелыми сперматозоидами и in vitro культурами этих клеток [128]. ИКСИ с использованием незрелых половых клеток,
Поскольку ВРТ требуют зрелых половых клеток, усилия исследователей в настоящее время сосредоточены на дифференциации незрелых половых клеток или получении сперматозоидов из соматических клеток. Биотехнология — ценный инструмент повышения фертильности при сохранении биологического отцовства. Прорыв в этой области был совершен азиатскими учеными, использовавшими стволовые клетки эмбрионов мышей для создания зачатков половых клеток, которые дифференцировались в сперматозоиды после трансплантации в яички мышей [131]. Что касается человека, то с помощью новой методики получения сперматозоидов in vitro из полипотентных стволовых клеток соматического происхождения были сформированы гаплоидные клетки человека [128]. Гаплоидизация — еще одна изучаемая методика создания гамет с использованием технологий биологического клонирования. Эти методы являются экспериментальными, несмотря на их возможные перспективы. Получение гамет в лаборатории — очень сложный процесс, еще не полностью освоенный у человека.
Выводы
НОА — наиболее тяжелое проявление мужского бесплодия. Несмотря на отсутствие сперматозоидов в эякуляте, примерно у 50% мужчин с НОА в яичках образуется минимальное количество сперматозоидов. Эти сперматозоиды можно извлечь и использовать для ЭКО и рождения жизнеспособного потомства. Лечение связанного с НОА бесплодия осуществляется с использованием широкого спектра методов — от генетического тестирования до гормонального контроля, микрохирургической и медикаментозной терапии, а также ВРТ. Для лечения такого бесплодия проводятся и инновационные исследования стволовых клеток с целью создания искусственных гамет. С медицинской точки зрения, лечение мужчин с НОА подразумевает несколько этапов: дифференциальную диагностику азооспермии, генетическое тестирование и консультирование, отбор пациентов, которые могут выиграть от медикаментозного и хирургического лечения (в отличие от биопсии), использование наилучшего метода для хирургического извлечения тестикулярных сперматозоидов, а также применение современных технологий ЭКО. Только координированная работа многопрофильной команды специалистов: урологов, андрологов, генетиков, репродуктивных эндокринологов и эмбриологов позволяет сделать все возможное, чтобы получить биологическое потомство у мужчин с НОА.












