Введение
Рассеянный склероз (РС) на данный момент считается наиболее изученным демиелинизирующим заболеванием ЦНС. Первое его описание Ж. Крювелье в 1835 г. звучало как «пятнистый» или «островковый» склероз. Приоритет описания клинической картины принадлежит Ж. Шарко (1868), который характеризовал заболевание как сочетание спастической параплегии, интенционного тремора, нарушения речи, зрительных расстройств и нистагма [1].
Подходы к лечению РС постоянно менялись. На данный момент наиболее эффективным считается применение DMT-терапии (Disease-modifying therapy — болезнь-модифицирующая терапия), изменяющей течение заболевания, снижающей частоту рецидивов и замедляющей прогрессирование. Не так давно были разработаны терапевтические подходы к лечению первично-прогрессирующей формы РС [2].
В отличие от РС, изучение прогрессирующей мультифокальной лейкоэнцефалопатии (ПМЛ) началось гораздо позже, только в 1958 г. ее впервые описали К.Е. Astromet et al. [3]. Со временем информации о данной нозологии становилось все больше, что позволило в 1971 г. B.L. Padgett et al. выделить вирус из мозга погибшего от ПМЛ больного (John Cunningham), по первым буквам имени которого вирус и был впоследствии назван (JC-вирус) [4]. По своей сути JC-вирус представляет собой ДНК-содержащий двухцепочечный кольцевой вирус, который поражает людей, как правило, с тяжелым иммунодефицитом.
Несмотря на то, что за последние десятилетия произошел колоссальный прорыв в диагностике и лечении демиелинизирующих заболеваний, многие вопросы остаются не до конца изученными, что и имеет место в приведенном клиническом наблюдении.
Клиническое наблюдение
Пациентка О., 1977 г. р. Контакт с пациенткой и сбор анамнеза затруднены в связи с грубым органическим поражением головного мозга, изменениями высших психических функций. Как удалось установить, пациентка впервые обратилась за помощью в Научный центр неврологии в 2019 г., где после сбора данных анамнеза и оценки нев-рологического статуса была направлена на МРТ головного мозга (рис. 1).

Несмотря на то, что уже на тот момент было заподозрено демиелинизирующее заболевание, данных о наследственной отягощенности не было и окончательный диагноз не был верифицирован, так как пациентка отказалась от проведения дополнительного обследования и люмбальной пункции. Со слов матери, отмечалось депрессивное состояние, однако у психиатра не наблюдалась.
В 2020 г. пациентка переехала в Бразилию с целью поиска работы. Вернулась в страну спустя год, без признаков инфекционного заболевания. По возвращении наблюдалось ухудшение общего состояния, депрессия, что постепенно привело к отказу от привычных физических нагрузок.
В январе 2022 г. у пациентки в течение недели постепенно появилась асимметрия лица, нарушились речь, походка, больная перестала контролировать функции тазовых органов. Была доставлена в неврологическое отделение для больных с острым нарушением мозгового кровообращения по месту жительства, где находилась на лечении с 15.01.2022 по 28.01.2022 с диагнозом: «Демиелинизирующее заболевание ЦНС. Рассеянный склероз? Прогрессирующая мультифокальная лейкоэнцефалопатия? Энцефалит неуточненный».
Компьютерная томография (КТ) головного мозга от 15.01.2022: динамические артефакты. Активной патологии видимых отделов головного мозга на момент исследования не выявлено.
КТ-ангиография от 18.01.2022: исследование выполнено на фоне двигательных артефактов, на данном фоне патологии головного мозга интракраниальных и брахиоцефальных сосудов не выявлено.
КТ головного мозга с контрастным усилением от 21.01.2022: единичные участки глиозной плотности в обоих полушариях головного мозга. Участков патологического накопления контрастного препарата не выявлено.
27.01.2022 была выполнена МРТ головного мозга с контрастированием (рис. 2).

В феврале 2022 г. пациентка поступила в неврологическое отделение для взрослых ГБУЗ МО МОНИКИ им. М.Ф. Владимирского в тяжелом состоянии.
Из неврологического статуса: в сознании, грубые когнитивно-мнестические нарушения (дезориентация в собственной личности, во времени, в пространстве, отсутствие критики к заболеванию), на вопросы отвечает с задержкой, инструкции не выполняет, на боль реакция адекватная. Менингеальные симптомы отсутствуют. Черепно-мозговые нервы: глазные щели D=S. Фиксирует взгляд на молоточке, за молоточком не следит. Акт конвергенции отсутствует. Нистагма нет. Достоверно определить двигательную, чувствительную, координаторные сферы ввиду тяжести состояния невозможно. Гипертонус в конечностях по смешанному типу. Аномальные движения в нижних конечностях (гиперкинезы?). Сухожильные и надкостничные рефлексы с рук D>S, оживлены, коленные рефлексы D>S, оживлены с расширением рефлексогенных зон. Ахилловы рефлексы D=S, живые.
Получены данные МРТ головного мозга с контрастным усилением (рис. 3). При сравнении с представленным на диске МРТ-исследованием головного мозга от 27.01.2022 без применения контрастного усиления — без динамики патологических изменений.
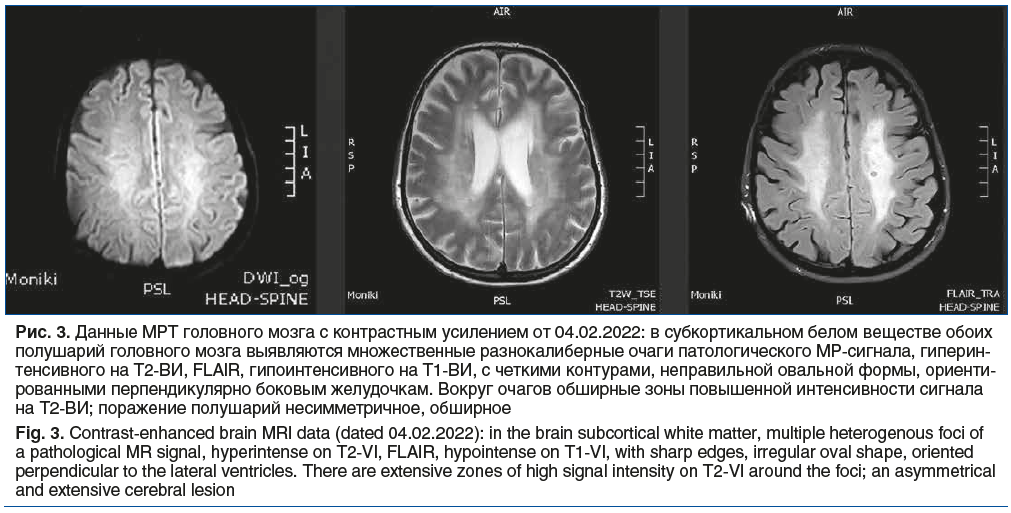
Результаты лабораторных исследований. Общий анализ крови от 02.02.2022: без патологии.
Биохимический анализ крови от 02.02.2022: мочевина 10,9 ммоль/л (референтные значения 2,9–7,5 ммоль/л), в остальном без патологии.
Тесты на ВИЧ, НbsAg, HCV, антитела к Treponema pallidum 02.02.2022: отрицательно.
Результаты исследования цереброспинальной жидкости (ЦСЖ) представлены в таблице.
Анализ ЦСЖ от 18.02.2022: ДНК Listeria monocytogenes не обнаружено.
Результаты ПЦР-исследования ЦСЖ (Chlamydia trachomatis, Ureaplasma urealiyticum, Candida albicans, Cytomegalovirus, Herpes simplex I, II, Mycoplasma hominis, Mycobacterium tuberculosis, EBV, Toxoplasma gondii, JC-polyomavirus, Human polyomavirus ) от 24.02.2022 отрицательные.
Учитывая полученные данные клинических и параклинических методов исследования, пациентке была проведена люмбальная пункция с целью определения типа синтеза олигоклональных антител (24.02.22): 1-й тип синтеза.
Таким образом, выявленные результаты не являются характерными для РС, но и не исключают данного диагноза. Отсутствие повышенного цитоза в ЦСЖ указывает скорее на неинфекционную природу патологического процесса.
После проведенной пульс-терапии метилпреднизолоном 1000 мг № 5 пациентка была выписана с положительной динамикой с диагнозом: G37.8 Демиелинизирующее заболевание ЦНС. Психоорганический синдром. EDSS 8 баллов.
Пациентка повторно поступила в неврологическое отделение ГБУЗ МО МОНИКИ им. М.Ф. Владимирского 19.04.2022 с жалобами на слабость в ногах, утомляемость при ходьбе, учащенное мочеиспускание.
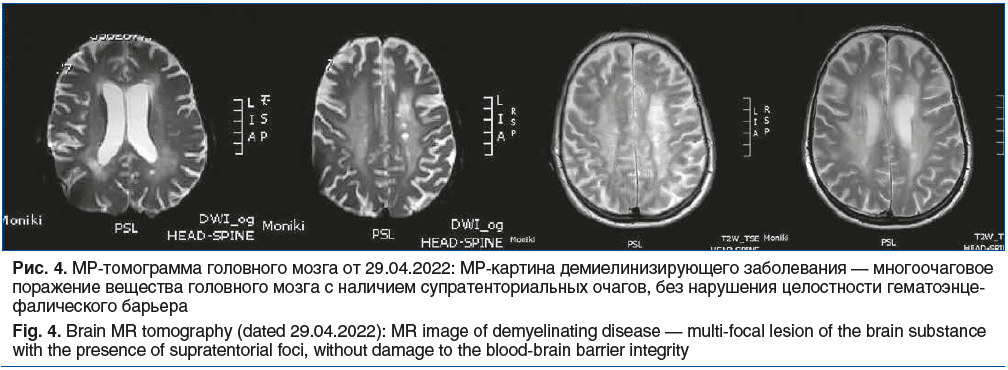
В неврологическом статусе черепно-мозговые нервы интактны. Движения в конечностях сохранены. Сила мышц верхних конечностей справа 5б, слева 4–5б, сила мышц нижних конечностей 4б. Сухожильные и надкостничные рефлексы с рук D>S, оживлены, коленные рефлексы D>S, высокие с расширением рефлексогенных зон. Ахилловы рефлексы D>S, оживлены. Патологические рефлексы: кистевой Россолимо — Тремнера рефлекс положительный. В пробе Ромберга легкая атаксия. Походка атактическая. EDSS 4,5 балла. Проведена МРТ головного мозга от 29.04.2022 (рис. 4): с учетом сигнальной характеристики нельзя исключить прогрессирующую фокальную лейкоэнцефалопатию. Выполнено исследование ЦСЖ (см. таблицу).

Обсуждение
В ходе клинического разбора была обсуждена дифференциальная диагностика между РС, ПМЛ, вторичным вирусным энцефалитом, острым рассеянным энцефаломиелитом, левамизол-индуцированной воспалительной лейкоэнцефалопатией.
Согласно обновленным критериям Макдональда 2017 г. для постановки диагноза РС должны быть выявлены признаки диссеминации процесса в пространстве и во времени. Диссеминация в пространстве требует наличия ≥1 T2-гипер-интенсивного очага (≥3 мм по длинной оси), симптомных и/или асимптомных, типичных для РС [5]. Учитывая субкортикальное расположение очагов демиелинизации, требуется выполнение МРТ головного мозга в динамике.
Диссеминация во времени может быть установлена одним из двух способов [5]:
-
новый T2-гиперинтенсивный или накапливающий парамагнетик очаг, по сравнению с предыдущим МР-исследованием (независимо от давности);
-
одновременное наличие накапливающего контраст очага и не накапливающего контраст очага гиперинтенсивного по T2-ВИ на любом МР-скане [5].
В нашем клиническом наблюдении при проведении нейровизуализации с контрастным усилением признаков накопления контрастного вещества не выявлено, что не подтверждает диагноз. Необходимо проведение МРТ шейного отдела позвоночника с контрастным усилением.
Определение олигоклональных иммуноглобулинов класса G может использоваться в качестве дополнительного метода, подтверждающего диссеминацию во времени в соответствии с критериями Макдональда 2017 г. У пациентки выявлен 1-й тип синтеза, что не подтверждает диагноз, но может встречаться при РС в 13% случаев [6].
Однако при наличии ≥2 очагов и объективных клинических признаков по тем же критериям дополнительных данных для постановки диагноза РС не требуется.
С учетом того, что EDSS в динамике с 8 баллов при первом поступлении в МОНИКИ через 2 мес. снизилось до 4,5 балла, вероятно, речь идет о ремиттирующем течении РС.
Учитывая МР-картину и характер обострения в январе 2022 г., необходимо проводить дифференциальную диагностику с ПМЛ. В подавляющем большинстве случаев ПМЛ является проявлением синдрома приобретенного иммунодефицита, в остальных случаях активация JC-вируса провоцируется приемом иммуносупрессивной терапии. МРТ головного мозга, вероятно, является наиболее чувствительным диагностическим инструментом для обнаружения ПМЛ, поскольку способна обнаруживать поражения даже при отсутствии предполагаемых клинических симптомов («бессимптомная ПМЛ») и/или обнаружении ДНК JC-вируса в ЦСЖ. T2-взвешенные последовательности, включая T2-FLAIR, являются стандартными для скрининга, диагностики и мониторинга ПМЛ в клинической практике, а T2-FLAIR особенно чувствителен при обнаружении очагов ПМЛ [7]. Кроме того, ПМЛ имеет характерный МРТ-паттерн, который обозначается как «знак млечного пути» и визуализирует множественные точечные области с высоким сигналом на T2-ВИ, окружающие основной компонент нового поражения [8]. Пациентке, помимо МРТ, был проведен ПЦР-анализ ЦСЖ на наличие ДНК JC-вируса. Принимая во внимание отрицательный результат ПЦР, отрицательные тесты на ВИЧ, отсутствие в анамнезе приема иммуномодулирующей терапии, данный диагноз является маловероятным.
Подозрение на вирусный энцефалит не подтверждается ввиду нормального цитоза в клиническом анализе ЦСЖ, а также отрицательного результата ПЦР-исследования ЦСЖ на инфекции.
Развитие острого рассеянного энцефаломиелита (ОРЭМ) может быть связано с инфекцией, вакцинацией, РС, васкулитами и другими неуточненными причинами. Тем не менее связь между провоцирующими событиями и возникновением ОРЭМ остается спорной, и возможные механизмы могут включать либо молекулярную мимикрию, либо прямое воспалительное повреждение миелиновых оболочек нейронов [9]. К клиническим диагностическим критериям относится такой симптом, как лихорадка; учитывая, что при РС этот диагностический признак нетипичен, он может подтвердить диагноз ОРЭМ [10]. Тем не менее у взрослых пациентов этот диагностический признак может быть несколько смазан, что объясняется возрастными изменениями иммунного ответа. В нашем клиническом наблюдении лихорадка не наблюдалась. Результаты исследования ЦСЖ у пациентки не выявили отклонений, тогда как при ОРЭМ, как правило, обнаруживают плеоцитоз и повышение уровня белка [11]. Типичные результаты МРТ головного мозга включают наличие диффузных, плохо отграниченных и больших (>1–2 см) Т2-гиперинтенсивных поражений, выявляемых преимущественно в белом веществе головного мозга. Для того чтобы исключить текущую активность заболевания, указывающую на диагноз, отличный от ОРЭМ, некоторыми исследователями было предложено повторно оценивать состояние пациентов с помощью по крайней мере двух дополнительных МРТ-сканирований (соответственно через 3 мес. и 9/12 мес. после клинической манифестации), поскольку монофазная ОРЭМ не связана с развитием новых очагов через 3 мес. от начала заболевания. Стойкие гипоинтенсивные очаги поражения белого вещества нечасты при монофазной ОРЭМ и могут свидетельствовать об альтернативном диагнозе, таком как РС [12].
Левамизол-индуцированная лейкоэнцефалопатия была включена в диагностический ряд в связи со схожестью клинической симптоматики и паттерном поражения головного мозга. По данным исследований, 15% распространенность активной или недавней гельминтозной инфекции намного выше, чем самые последние сообщения о распространенности гельминтов (<2%) в городских районах Бразилии [13]. В связи с пребыванием пациентки в эндемичных по гельминтозам районах Бразилии нельзя исключить гельминтную инвазию в анамнезе, и, как следствие, терапию левамизолом. В случае левамизол-индуцированной лейкоэнцефалопатии на МРТ головного мозга определяется мультифокальное демиелинизирующее поражение без признаков распространенности во времени, как и в данном клиническом наблюдении. Однако анамнестические данные, которые были собраны после стабилизации состояния пациентки, не подтвердили высказанное предположение. Кроме того, против этого говорит и наличие изменений на МР-томограмме в 2019 г., до поездки в Бразилию.
Заключение
При отсутствии комплаентности, наличии выраженного депрессивного расстройства у больной диагностика в представленном клиническом наблюдении значительно затруднена. При первичном обращении за медицинской помощью, несмотря на то, что был заподозрен РС, диагностический процесс так и не был завершен. Катамнез заболевания составил 3 года. За это время существенно возросла степень инвалидизации.
Несмотря на то, что РС на данный момент является достаточно хорошо изученным заболеванием, постановка окончательного диагноза нередко бывает затруднена, отчасти в связи с отсутствием высокоспецифичного биомаркера РС. Не прекращается и процесс исследования генов, возможно, определяющих предрасположенность к данной нозологии. Известно, что область человеческого лейкоцитарного антигена (HLA) является наиболее сильным локусом предрасположенности к РС, но исследование ассоциаций всего генома недавно выявило новые гены предрасположенности [14]. С развитием технологий секвенирования генома с каждым днем открывается все больше локусов представительства РС. Вероятно, дальнейшее развитие генетической диагностики позволит устанавливать диагноз на более ранней стадии, до наступления клинически необратимой симптоматики. Альтернативные диагнозы (ПМЛ, вирусный энцефалит, ОРЭМ, левамизол-индуцированная лейкоэнцефалопатия) у пациентки представляются маловероятными.
Таким образом, пациентка остается под наблюдением с диагнозом РС и получает соответствующее лечение, планируется проведение МРТ головного мозга и шейного отдела позвоночника с контрастным усилением каждые 6 мес., повторный анализ на тип синтеза олигоклональных антител, назначение препаратов, изменяющих течение РС, 2-го ряда для контроля заболевания (при согласии пациентки).
Сведения об авторах:
Ершова Анна Алексеевна — врач-невролог отделения нев-рологии ГБУЗ МО МОГВВ; 141551, Россия, г. Солнечногорск, пос. Жилино, стр. Г/1; ORCID iD 0000-0002-6846-7876.
Котов Алексей Сергеевич — д.м.н., доцент, ведущий научный сотрудник неврологического отделения для взрослых ГБУЗ МО МОНИКИ им. М.Ф. Владимирского; 129110, Россия, г. Москва, ул. Щепкина, д. 61/2: ORCID iD 0000-0003-2988-5706.
Контактная информация: Ершова Анна Алексеевна, e-mail: anna.yer.96@mail.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 01.02.2023.
Поступила после рецензирования 28.02.2023.
Принята в печать 24.03.2023.
About the authors:
Anna A. Ershova — neurologist of the Department of Neurology, Moscow Regional Veteran's Hospital; G/1, Zhilino, Moscow region, 141551, Russian Federation; ORCID iD 0000-0002-6846-7876.
Alexey S. Kotov — Dr. Sc. (Med.), Associate Professor, Leading Researcher of the Department of Neurology for Adults, M.F. Vladimirskiy Moscow Regional Research and Clinical Institute; 61/2, Shchepkin str., Moscow, 129110, Russian Federation; ORCID iD 0000-0003-2988-5706.
Contact information: Anna A. Ershova, e-mail: anna.yer.96@mail.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interest.
Received 01.02.2023.
Revised 28.02.2023.
Accepted 24.03.2023.








.gif)



