–Т–≤–µ–і–µ–љ–Є–µ
–Т —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–Љ –ї–µ—З–µ–љ–Є–Є –≥–ї–∞—Г–Ї–Њ–Љ—Л –њ—А–Є–Љ–µ–љ—П—О—В—Б—П –Љ–µ—В–Њ–і—Л, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ—Л–µ –Ї–∞–Ї –љ–∞ –∞–Ї—В–Є–≤–Є–Ј–∞—Ж–Є—О –Њ—Б–љ–Њ–≤–љ–Њ–≥–Њ –њ—Г—В–Є –Њ—В—В–Њ–Ї–∞ –≤–љ—Г—В—А–Є–≥–ї–∞–Ј–љ–Њ–є –ґ–Є–і–Ї–Њ—Б—В–Є –Є–Ј –≥–ї–∞–Ј–∞ —З–µ—А–µ–Ј —В—А–∞–±–µ–Ї—Г–ї—П—А–љ—Г—О —Б–µ—В—М –Є —И–ї–µ–Љ–Љ–Њ–≤ –Ї–∞–љ–∞–ї, —В–∞–Ї –Є –љ–∞ –њ–Њ–≤—Л—И–µ–љ–Є–µ—А–Њ–ї–Є –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є –Њ—В—В–Њ–Ї–∞, –≤ —З–Є—Б–ї–µ –Ї–Њ—В–Њ—А—Л—Е вАФ
—Г–≤–µ–Њ—Б–Ї–ї–µ—А–∞–ї—М–љ—Л–є [1, 2].
–Я–Њ–≤—Л—И–µ–љ–љ–Њ–µ –≤–љ–Є–Љ–∞–љ–Є–µ –Њ—Д—В–∞–ї—М–Љ–Њ–ї–Њ–≥–Њ–≤ –Ї –µ–≥–Њ –∞–Ї—В–Є–≤–Є–Ј–∞—Ж–Є–Є –Њ–±—К—П—Б–љ—П–µ—В—Б—П –њ—А–Њ–Є—Б—Е–Њ–і—П—Й–Є–Љ–Є –≤ –њ—А–Њ—Ж–µ—Б—Б–µ —А–∞–Ј–≤–Є—В–Є—П –≥–ї–∞—Г–Ї–Њ–Љ—Л —П–≤–ї–µ–љ–Є—П–Љ–Є —Б–Ї–ї–µ—А–Њ–Ј–Є—А–Њ–≤–∞–љ–Є—П —В—А–∞–±–µ–Ї—Г–ї—П—А–љ–Њ–є —В–Ї–∞–љ–Є, —Д–Є–±—А–Њ–Ј–∞ –Є–љ—В—А–∞—Б–Ї–ї–µ—А–∞–ї—М–љ—Л—Е –Ї–Њ–ї–ї–µ–Ї—В–Њ—А–љ—Л—Е –Ї–∞–љ–∞–ї–Њ–≤, –∞ —В–∞–Ї–ґ–µ –±–ї–Њ–Ї–∞–і–Њ–є –Љ–Є–Ї—А–Њ–њ–Њ—А–Є—Б—В–Њ–є —Б—В—А—Г–Ї—В—Г—А—Л —В—А–∞–±–µ–Ї—Г–ї—Л –Є —И–ї–µ–Љ–Љ–Њ–≤–∞ –Ї–∞–љ–∞–ї–∞ –њ–Є–≥–Љ–µ–љ—В–Њ–Љ –Є –њ—Б–µ–≤–і–Њ—Н–Ї—Б—Д–Њ–ї–Є–∞—В–Є–≤–љ—Л–Љ –Љ–∞—В–µ—А–Є–∞–ї–Њ–Љ, —З—В–Њ —З–∞—Б—В–Њ —Б—В–∞–љ–Њ–≤–Є—В—Б—П –њ—А–Є—З–Є–љ–Њ–є –љ–Є–Ј–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П [3, 4].
–Я—А–Є–Љ–µ–љ–µ–љ–Є–µ —Й–∞–і—П—Й–Є—Е –Є –Њ—А–≥–∞–љ–Њ—Б–Њ—Е—А–∞–љ—П—О—Й–Є—Е –Љ–µ—В–Њ–і–Є–Ї, –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—О—Й–Є—Е –±—Л—Б—В—А—Г—О —А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є—О –њ–∞—Ж–Є–µ–љ—В–∞, —П–≤–ї—П–µ—В—Б—П –њ—А–Є–Њ—А–Є—В–µ—В–љ—Л–Љ –≤ —Г—Б–ї–Њ–≤–Є—П—Е –і–љ–µ–≤–љ–Њ–≥–Њ —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞ –Є –њ—А–Є –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є. –Т —Н—В–Њ–є —Б–≤—П–Ј–Є –≤–љ–Є–Љ–∞–љ–Є–µ –Њ—Д—В–∞–ї—М–Љ–Њ–ї–Њ–≥–Њ–≤ –Њ–±—А–∞—Й–µ–љ–Њ –љ–∞ –Є–Ј—Г—З–µ–љ–Є–µ –љ–µ–њ—А–Њ–љ–Є–Ї–∞—О—Й–Є—Е –Љ–µ—В–Њ–і–Њ–≤ –ї–µ—З–µ–љ–Є—П –≥–ї–∞—Г–Ї–Њ–Љ—Л.
–Э–∞–Є–±–Њ–ї—М—И–Є–µ —В—А—Г–і–љ–Њ—Б—В–Є –≤—Л–Ј—Л–≤–∞—О—В —Б–ї—Г—З–∞–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Њ—Б—В–∞—В–Њ—З–љ—Л–Љ–Є –Ј—А–Є—В–µ–ї—М–љ—Л–Љ–Є —Д—Г–љ–Ї—Ж–Є—П–Љ–Є, –Њ—Б–Њ–±–µ–љ–љ–Њ –њ—А–Є —А–µ–Ј–Ї–Њ —Б—Г–ґ–µ–љ–љ–Њ–Љ –њ–Њ–ї–µ –Ј—А–µ–љ–Є—П —Б –≤—Л—Б–Њ–Ї–Њ–є –Њ—Б—В—А–Њ—В–Њ–є –Ј—А–µ–љ–Є—П. –Т —В–∞–Ї–Њ–є —Б–Є—В—Г–∞—Ж–Є–Є –≤—Б–µ–≥–і–∞ –≤–Њ–Ј–љ–Є–Ї–∞–µ—В –≤–Њ–њ—А–Њ—Б –Њ —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ—Б—В–Є –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–≥–Њ —А–Є—Б–Ї–∞. –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П —Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–Њ –≤—Л–њ–Њ–ї–љ–µ–љ–љ–∞—П –∞–љ—В–Є–≥–ї–∞—Г–Ї–Њ–Љ–љ–∞—П –Њ–њ–µ—А–∞—Ж–Є—П –Љ–Њ–ґ–µ—В —Б–њ–∞—Б—В–Є –Ј—А–µ–љ–Є–µ. –Ю–±—П–Ј–∞—В–µ–ї—М–љ—Л–Љ —Г—Б–ї–Њ–≤–Є–µ–Љ –і–ї—П —Н—В–Њ–≥–Њ —П–≤–ї—П–µ—В—Б—П –Њ—В—Б—Г—В—Б—В–≤–Є–µ –Є–љ—В—А–∞- –Є/–Є–ї–Є –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є, –Њ—В –Ї–Њ—В–Њ—А—Л—Е –њ–∞—Ж–Є–µ–љ—В –љ–µ –Ј–∞—Б—В—А–∞—Е–Њ–≤–∞–љ [5, 6].
–Ю—З–µ–≤–Є–і–љ–Њ, —З—В–Њ –њ—А–Є –і–∞–ї–µ–Ї–Њ –Ј–∞—И–µ–і—И–Є—Е —Б—В–∞–і–Є—П—Е –≥–ї–∞—Г–Ї–Њ–Љ—Л –≤—Б–ї–µ–і—Б—В–≤–Є–µ –≥—А—Г–±—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≤ —Б—В—А—Г–Ї—В—Г—А–∞—Е –њ–µ—А–µ–і–љ–µ–≥–Њ –Њ—В–і–µ–ї–∞ –≥–ї–∞–Ј–∞, –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—О—Й–Є—Е –Њ—Б–љ–Њ–≤–љ–Њ–є –њ—Г—В—М –і–≤–Є–ґ–µ–љ–Є—П –ґ–Є–і–Ї–Њ—Б—В–Є, —Г–≤–µ–Њ—Б–Ї–ї–µ—А–∞–ї—М–љ—Л–є –њ—Г—В—М —Б—В–∞–љ–Њ–≤–Є—В—Б—П –ї–Є–і–Є—А—Г—О—Й–Є–Љ [7].
–Т 2014 –≥. –±—Л–ї–∞ —А–∞–Ј—А–∞–±–Њ—В–∞–љ–∞ —В–µ—Е–љ–Є–Ї–∞ —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–є —А–µ–Ј–µ–Ї—Ж–Є–Є —Б–Ї–ї–µ—А—Л (–•–†–°), –њ—А–Њ–≤–µ–і–µ–љ—Л —Н–Ї—Б–њ–µ—А–Є–Љ–µ–љ—В–∞–ї—М–љ—Л–µ –Є –Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –Њ–±–Њ—Б–љ–Њ–≤—Л–≤–∞—О—Й–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Љ–µ—В–Њ–і–∞ [8, 9].
–¶–µ–ї—М –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П: –Є–Ј—Г—З–Є—В—М —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–є —А–µ–Ј–µ–Ї—Ж–Є–Є —Б–Ї–ї–µ—А—Л —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б III –Є IV —Б—В–∞–і–Є—П–Љ–Є –њ–µ—А–≤–Є—З–љ–Њ–є –Њ—В–Ї—А—Л—В–Њ—Г–≥–ї—М–љ–Њ–є –≥–ї–∞—Г–Ї–Њ–Љ—Л.
–Ь–∞—В–µ—А–Є–∞–ї –Є –Љ–µ—В–Њ–і—Л
–•–†–° –±—Л–ї–∞ –≤—Л–њ–Њ–ї–љ–µ–љ–∞ —Г 86 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б III –Є IV —Б—В–∞–і–Є—П–Љ–Є –≥–ї–∞—Г–Ї–Њ–Љ—Л. –Ю—В–і–∞–ї–µ–љ–љ—Л–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –њ—А–Њ—Б–ї–µ–ґ–µ–љ—Л —Г 79 –±–Њ–ї—М–љ—Л—Е. –° —Г—З–µ—В–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–љ—Л—Е –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–µ–є —Б–Ї–ї–µ—А—Л –њ–∞—Ж–Є–µ–љ—В—Л –±—Л–ї–Є —А–∞—Б–њ—А–µ–і–µ–ї–µ–љ—Л –≤ –≥—А—Г–њ–њ—Л –њ–Њ –≤–Њ–Ј—А–∞—Б—В—Г: 1-—П –≥—А—Г–њ–њ–∞ вАФ –і–Њ 65 –ї–µ—В вАФ 28 –±–Њ–ї—М–љ—Л—Е (35,4%); 2-—П –≥—А—Г–њ–њ–∞ вАФ –Њ—В 66 –і–Њ 75 –ї–µ—В вАФ 27 –±–Њ–ї—М–љ—Л—Е (34,2%); 3-—П –≥—А—Г–њ–њ–∞ вАФ 76 –ї–µ—В –Є —Б—В–∞—А—И–µ вАФ 24 –±–Њ–ї—М–љ—Л—Е (30,4%).–Ґ–∞–Ї—В–Є–Ї–∞ –≤ –≤—Л–±–Њ—А–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ —А–µ–Ј–µ–Ї—Ж–Є–є –Њ–њ—А–µ–і–µ–ї—П–ї–∞—Б—М –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є –Є—Б—Е–Њ–і–љ–Њ–≥–Њ –Ї–Њ—Н—Д—Д–Є—Ж–Є–µ–љ—В–∞ –ї–µ–≥–Ї–Њ—Б—В–Є –Њ—В—В–Њ–Ї–∞ (–Ъ–Ы–Ю). –Я—А–Є –Ъ–Ы–Ю –і–Њ 0,08 –Љ–Љ3/–Љ–Є–љ/–Љ–Љ —А—В. —Б—В. –≤—Л–њ–Њ–ї–љ—П–ї–Є 2 —А–µ–Ј–µ–Ї—Ж–Є–Є, –њ—А–Є 0,08 –Љ–Љ3/–Љ–Є–љ/–Љ–Љ —А—В. —Б—В. –Є –≤—Л—И–µ вАФ 1 –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–Њ, –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –Њ—В –≤–Њ–Ј—А–∞—Б—В–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤.
–Я—А–µ–і–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–∞—П –њ–Њ–і–≥–Њ—В–Њ–≤–Ї–∞ –±–Њ–ї—М–љ—Л—Е
–Ф–ї—П –њ—А–µ–Љ–µ–і–Є–Ї–∞—Ж–Є–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Њ—Б—М –њ–∞—А–µ–љ—В–µ—А–∞–ї—М–љ–Њ–µ (–≤–љ—Г—В—А–Є–Љ—Л—И–µ—З–љ–Њ–µ) –≤–≤–µ–і–µ–љ–Є–µ —А–∞—Б—В–≤–Њ—А–∞ –Ї–µ—В–∞—А–Њ–ї–∞–Ї–∞ –Є–Ј —А–∞—Б—З–µ—В–∞ 0,4 –Љ–≥/–Ї–≥. –° —Ж–µ–ї—М—О –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є —Б—Г–±–Ї–Њ–љ—К—О–љ–Ї—В–Є–≤–∞–ї—М–љ—Л—Е –≥–µ–Љ–Њ—А—А–∞–≥–Є–є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Њ—Б—М –≤–љ—Г—В—А–Є–Љ—Л—И–µ—З–љ–Њ–µ –≤–≤–µ–і–µ–љ–Є–µ4 –Љ–ї —А–∞—Б—В–≤–Њ—А–∞ —Н—В–∞–Љ–Ј–Є–ї–∞—В–∞ 12,5%. –Ю–њ–µ—А–∞—Ж–Є—П –њ—А–Њ–≤–Њ–і–Є–ї–∞—Б—М –±–µ–Ј
—В–Є—П –∞–љ–µ—Б—В–µ–Ј–Є–Њ–ї–Њ–≥–∞, –њ–Њ–і –Љ–µ—Б—В–љ–Њ–є –Є–љ—Б—В–Є–ї–ї—П—Ж–Є–Њ–љ–љ–Њ–є –∞–љ–µ—Б—В–µ–Ј–Є–µ–є вАФ –≤—Л–њ–Њ–ї–љ—П–ї–Њ—Б—М –і–≤—Г–Ї—А–∞—В–љ–Њ–µ –Ј–∞–Ї–∞–њ—Л–≤–∞–љ–Є–µ —А–∞—Б—В–≤–Њ—А–∞ –њ—А–Њ–Ї—Б–Є–Љ–µ—В–∞–Ї–∞–Є–љ–∞ 0,5% —Б –њ–µ—А–µ—А—Л–≤–Њ–Љ –≤ 15 –Љ–Є–љ –Є, –њ—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є, –Њ—А–Њ—И–µ–љ–Є–µ —А–∞—Б—В–≤–Њ—А–Њ–Љ —Б—В–µ—А–Є–ї—М–љ–Њ–≥–Њ –∞–љ–µ—Б—В–µ—В–Є–Ї–∞ –Ј–Њ–љ—Л –Њ–њ–µ—А–∞—Ж–Є–Є –љ–∞ –љ–µ–Ї–Њ—В–Њ—А—Л—Е —Н—В–∞–њ–∞—Е. –Ю–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–µ –њ–Њ–ї–µ –±—Л–ї–Њ –і–≤—Г–Ї—А–∞—В–љ–Њ –Њ–±—А–∞–±–Њ—В–∞–љ–Њ 0,5% –∞–љ—В–Є—Б–µ–њ—В–Є—З–µ—Б–Ї–Є–Љ —Б–њ–Є—А—В–Њ–≤—Л–Љ —А–∞—Б—В–≤–Њ—А–Њ–Љ —Е–ї–Њ—А–≥–µ–Ї—Б–Є–і–Є–љ–∞. –Ч–∞—В–µ–Љ –≤ –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤–∞–ї—М–љ—Г—О –њ–Њ–ї–Њ—Б—В—М –Є–љ—Б—В–Є–ї–ї–Є—А–Њ–≤–∞–ї—Б—П 10% —А–∞—Б—В–≤–Њ—А –њ–Њ–≤–Є–і–Њ–љ-–є–Њ–і–∞.
–Ґ–µ—Е–љ–Є–Ї–∞ –њ—А–Њ–≤–µ–і–µ–љ–Є—П —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–є —А–µ–Ј–µ–Ї—Ж–Є–Є —Б–Ї–ї–µ—А—Л
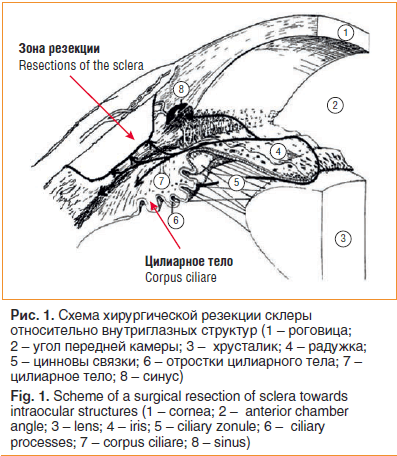
–Ф–∞–љ–љ–∞—П –Њ–њ–µ—А–∞—Ж–Є—П –њ—А–µ–і–њ–Њ–ї–∞–≥–∞–µ—В –Є—Б—Б–µ—З–µ–љ–Є–µ –ї–Њ–Ї–∞–ї—М–љ–Њ–≥–Њ —Г—З–∞—Б—В–Ї–∞ —Б–Ї–ї–µ—А—Л –≤ –Ј–Њ–љ–µ –њ—А–Њ–µ–Ї—Ж–Є–Є —Ж–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В–µ–ї–∞ —Б —Ж–µ–ї—М—О —Г–ї—Г—З—И–µ–љ–Є—П –њ—А–Њ–љ–Є—Ж–∞–µ–Љ–Њ—Б—В–Є —Б–Ї–ї–µ—А—Л –і–ї—П –≤–Њ–і—П–љ–Є—Б—В–Њ–є –≤–ї–∞–≥–Є (—А–Є—Б. 1).
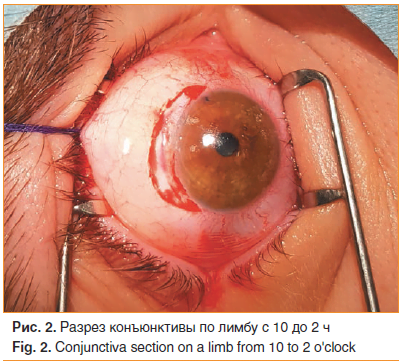
–†–∞–Ј—А–µ–Ј –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤—Л –њ—А–Њ–≤–Њ–і–Є–ї—Б—П –≤ –≤–µ—А—Е–љ–µ–Љ —Б–µ–≥–Љ–µ–љ—В–µ –њ–Њ –ї–Є–Љ–±—Г —Б 10 –і–Њ 2 —З (—А–Є—Б. 2).
–Ю—Б—Г—Й–µ—Б—В–≤–ї—П–ї—Б—П —Й–∞–і—П—Й–Є–є –≥–µ–Љ–Њ—Б—В–∞–Ј вАФ –њ–Њ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є, –±–µ–Ј –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –≤—Л—Б–Њ–Ї–Њ—В–µ–Љ–њ–µ—А–∞—В—Г—А–љ–Њ–≥–Њ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П (—А–Є—Б. 3).

–Т 1вАУ2 –Љ–Љ –Њ—В –ї–Є–Љ–±–∞ –≤—Л–њ–Њ–ї–љ—П–ї–Њ—Б—М –Є—Б—Б–µ—З–µ–љ–Є–µ —Б–Ї–ї–µ—А—Л –њ—А—П–Љ–Њ—Г–≥–Њ–ї—М–љ–Њ–є —Д–Њ—А–Љ—Л –љ–∞ 4/5 –µ–µ —В–Њ–ї—Й–Є–љ—Л —А–∞–Ј–Љ–µ—А–Њ–Љ 5,0√Ч7,0 –Љ–Љ (—А–Є—Б. 4) –≤ 2 –Ї–≤–∞–і—А–∞–љ—В–∞—Е: –≤ –њ—А–Њ–µ–Ї—Ж–Є–Є —Ж–Є–ї–Є–∞—А–љ–Њ–≥–Њ —В–µ–ї–∞ –Љ–µ–ґ–і—Г —Б—Г—Е–Њ–ґ–Є–ї–Є—П–Љ–Є –љ–∞—А—Г–ґ–љ–Њ–є –Є –≤–µ—А—Е–љ–µ–є –њ—А—П–Љ–Њ–є –Љ—Л—И—Ж –Є –≤–µ—А—Е–љ–µ–є –Є –≤–љ—Г—В—А–µ–љ–љ–µ–є –њ—А—П–Љ–Њ–є –Љ—Л—И—Ж.

–Ъ–Њ–љ—В—А–Њ–ї—М –≥–ї—Г–±–Є–љ—Л —А–µ–Ј–µ–Ї—Ж–Є–Є —Б–Ї–ї–µ—А—Л –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–ї—Б—П –њ–Њ –њ–Њ—П–≤–ї–µ–љ–Є—О —Б–µ—А–Њ–≥–Њ —Ж–≤–µ—В–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є—П –ї–Њ–ґ–∞ (—А–Є—Б. 5).

–Ю–њ–µ—А–∞—Ж–Є—П –Ј–∞–≤–µ—А—И–∞–ї–∞—Б—М –љ–∞–ї–Њ–ґ–µ–љ–Є–µ–Љ 1вАУ2 —Г–Ј–ї–Њ–≤—Л—Е —И–≤–Њ–≤ 8/00 –љ–∞ –Ї—А–∞—П —А–∞–Ј—А–µ–Ј–∞ –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤—Л –≤ –Њ–±–ї–∞—Б—В–Є –ї–Є–Љ–±–∞
(—А–Є—Б. 6). –Я–Њ–і –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤—Г –≤ –љ–Є–ґ–љ–Є–є —Б–≤–Њ–і –≤–≤–Њ–і–Є–ї—Б—П —А–∞—Б—В–≤–Њ—А –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–∞ 0,3 –Љ–ї. –Э–∞ –≥–ї–∞–Ј –љ–∞–Ї–ї–∞–і—Л–≤–∞–ї–∞—Б—М –∞—Б–µ–њ—В–Є—З–µ—Б–Ї–∞—П –њ–Њ–≤—П–Ј–Ї–∞ –љ–∞ 1вАУ2 —З.

–Т –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –Љ–µ—Б—В–љ–Њ –љ–∞–Ј–љ–∞—З–∞–ї–Є—Б—М –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Є –Є –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і—Л –≤ –≤–Є–і–µ –Є–љ—Б—В–Є–ї–ї—П—Ж–Є–є –љ–∞ 7вАУ10 –і–љ–µ–є.
–Т —А–∞–љ–љ–µ–Љ –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ —Б–Њ—Е—А–∞–љ—П–ї—Б—П –њ—А–µ–ґ–љ–Є–є –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ—Л–є —А–µ–ґ–Є–Љ. –≠—В–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ —А–µ–≥–µ–љ–µ—А–∞—В–Њ—А–љ—Л–Љ–Є –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—П–Љ–Є —Б–Ї–ї–µ—А—Л –Є –Њ–Ї—А—Г–ґ–∞—О—Й–Є—Е —В–Ї–∞–љ–µ–є. –Э–∞—З–Є–љ–∞—П —Б 3 –љ–µ–і. –Т–У–Ф –љ–∞—З–Є–љ–∞–µ—В —Б–љ–Є–ґ–∞—В—М—Б—П, –∞ —З–µ—А–µ–Ј 2вАУ3 –Љ–µ—Б. –Ї–Њ—А—А–µ–Ї—В–Є—А—Г–µ—В—Б—П –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ–∞—П —В–µ—А–∞–њ–Є—П.
–§–Є–ї—М—В—А–∞—Ж–Є–Њ–љ–љ–Њ–є –њ–Њ–і—Г—И–µ—З–Ї–Є –њ–Њ—Б–ї–µ –Њ–њ–µ—А–∞—Ж–Є–Є –љ–µ –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М. –®–≤—Л —Г–і–∞–ї—П–ї–Є—Б—М —З–µ—А–µ–Ј 14 –і–љ–µ–є.
–Я–∞—Ж–Є–µ–љ—В—Л –њ–Њ—Б–ї–µ —В–∞–Ї–Њ–є –Њ–њ–µ—А–∞—Ж–Є–Є –љ–µ –љ—Г–ґ–і–∞—О—В—Б—П –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–љ–Њ–Љ –љ–∞–±–ї—О–і–µ–љ–Є–Є.
–†–µ–Ј—Г–ї—М—В–∞—В—Л
–≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Љ–µ—В–Њ–і–Є–Ї–Є –Њ—Ж–µ–љ–Є–≤–∞–ї–∞—Б—М –њ–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –њ—А–Њ–≤–µ–і–µ–љ–љ—Л—Е –≤ —А–∞–Љ–Ї–∞—Е –≥–Њ—Б—Г–і–∞—А—Б—В–≤–µ–љ–љ–Њ–≥–Њ –Ј–∞–і–∞–љ–Є—П –§–У–С–Ю–£ –Т–Ю –†–Э–Ш–Ь–£ –Є–Љ. –Э. –Ш. –Я–Є—А–Њ–≥–Њ–≤–∞ вДЦ 1150702210031 ¬Ђ–Э–Њ–≤—Л–є –Љ–µ—В–Њ–і –∞–Ї—В–Є–≤–Є–Ј–∞—Ж–Є–Є –і—А–µ–љ–∞–ґ–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –≥–ї–∞–Ј–∞¬ї.–£—А–Њ–≤–µ–љ—М –Т–У–Ф –њ–Њ—Б–ї–µ –Њ–њ–µ—А–∞—Ж–Є–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Б–љ–Є–ґ–∞–ї—Б—П, –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –Њ—В –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ —А–µ–Ј–µ–Ї—Ж–Є–є (–•–†–° 1+2), –≤ —Б—А–µ–і–љ–µ–Љ —Б 23,68 –Љ–Љ —А—В. —Б—В. –і–Њ 13,21 –Љ–Љ —А—В. —Б—В. (pвЙ§0,05) —Б 3 –љ–µ–і. –Є –і–Њ –Ї–Њ–љ—Ж–∞ —Б—А–Њ–Ї–∞ –љ–∞–±–ї—О–і–µ–љ–Є—П –њ—А–Є –≤—Л–њ–Њ–ї–љ–µ–љ–Є–Є 1 –Є 2 —А–µ–Ј–µ–Ї—Ж–Є–є (–•–†–° 1, –•–†–° 2). –Т–У–Ф —Б–љ–Є–ґ–∞–ї–Њ—Б—М –≤ —Б—А–µ–і–љ–µ–Љ –љ–∞ 10вАУ12 –Љ–Љ —А—В. —Б—В. (—А–Є—Б. 7).

–Э–∞–Љ–Є –њ—А–Њ–≤–Њ–і–Є–ї–∞—Б—М —В–∞–Ї–ґ–µ –Њ—Ж–µ–љ–Ї–∞ –і–Є–љ–∞–Љ–Є–Ї–Є –Ъ–Ы–Ю (—А–Є—Б. 8). –≠—В–Њ—В –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—М –≤ —Б—А–µ–і–љ–µ–Љ —Г–ї—Г—З—И–∞–ї—Б—П –≤ –і–Є–љ–∞–Љ–Є–Ї–µ
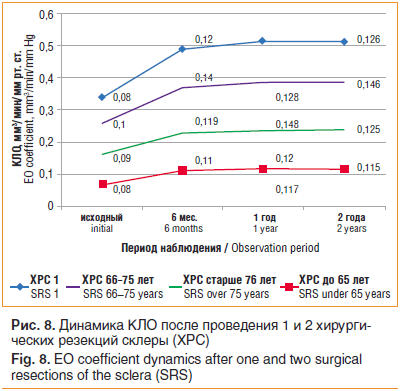
–љ–∞ 0,04 –Љ–Љ3/–Љ–Є–љ/–Љ–Љ —А—В. —Б—В. –Є –Њ—Б—В–∞–≤–∞–ї—Б—П —Б—В–∞–±–Є–ї—М–љ—Л–Љ —З–µ—А–µ–Ј –њ–Њ–ї-
–≥–Њ–і–∞ –њ–Њ—Б–ї–µ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞ –Є –і–Њ –Ї–Њ–љ—Ж–∞ —Б—А–Њ–Ї–∞ –љ–∞–±–ї—О–і–µ–љ–Є—П (pвЙ§0,05).
–£ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Љ–Њ–ї–Њ–ґ–µ 65 –ї–µ—В –≤ –Њ—В–і–∞–ї–µ–љ–љ—Л–µ —Б—А–Њ–Ї–Є –њ–Њ—Б–ї–µ 2 —А–µ–Ј–µ–Ї—Ж–Є–є –њ—А–Є—А–Њ—Б—В –Ъ–Ы–Ю –љ–∞ 18,1% –љ–∞–±–ї—О–і–∞–ї—Б—П –≤—Л—И–µ, —З–µ–Љ –њ–Њ—Б–ї–µ –≤—Л–њ–Њ–ї–љ–µ–љ–Є—П 1 –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞. –Ґ–∞–Ї–Є–µ –ґ–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –љ–∞–±–ї—О–і–∞–ї–Є —Г –±–Њ–ї—М–љ—Л—Е –≤ –≤–Њ–Ј—А–∞—Б—В–µ 66вАУ75 –ї–µ—В. –Т—Л–њ–Њ–ї–љ–µ–љ–Є–µ 2 —А–µ–Ј–µ–Ї—Ж–Є–є –њ—А–Є–≤–Њ–і–Є—В –Ї –њ–Њ–≤—Л—И–µ–љ–Є—О –њ—А–Є—А–Њ—Б—В–∞ –Ъ–Ы–Ю –љ–∞ 17,9%. –Р —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ 76 –ї–µ—В –Є —Б—В–∞—А—И–µ —А–∞–Ј–љ–Є—Ж–∞ –≤ –њ—А–Є—А–Њ—Б—В–µ –Ъ–Ы–Ю –≤ –Њ—В–і–∞–ї–µ–љ–љ—Л–µ —Б—А–Њ–Ї–Є –љ–∞–±–ї—О–і–µ–љ–Є—П –њ—А–µ–≤—Л—Б–Є–ї–∞ 30% (—В–∞–±–ї. 1).

–Т –≥—А—Г–њ–њ–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б—В–∞—А—И–µ 75 –ї–µ—В –Љ—Л –љ–∞–±–ї—О–і–∞–ї–Є —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –њ—А–Є—А–Њ—Б—В–∞ –Ъ–Ы–Ю –њ–Њ—Б–ї–µ 2 —А–µ–Ј–µ–Ї—Ж–Є–є –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –њ—А–Њ–≤–µ–і–µ–љ–Є–µ–Љ 1 –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞, –≤–µ—А–Њ—П—В–љ–Њ, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ–Њ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ–Є –≤ —Б–Ї–ї–µ—А–µ —Г —Н—В–Є—Е –±–Њ–ї—М–љ—Л—Е. –£–і–∞–ї–µ–љ–Є–µ —Б—А–µ–і–љ–Є—Е –Є —З–∞—Б—В–Є –≥–ї—Г–±–Њ–Ї–Є—Е –µ–µ —Б–ї–Њ–µ–≤ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –і–Њ–±–Є—В—М—Б—П —Г–ї—Г—З—И–µ–љ–Є—П –њ—А–Њ–љ–Є—Ж–∞–µ–Љ–Њ—Б—В–Є —Б–Ї–ї–µ—А—Л, –Ї–Њ—В–Њ—А–∞—П –њ—А–µ—В–µ—А–њ–µ–≤–∞–µ—В –љ–∞–Є–±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Г—О –і–µ–Ј–Њ—А–≥–∞–љ–Є–Ј–∞—Ж–Є—О –Ї–Њ–ї–ї–∞–≥–µ–љ–Њ–≤—Л—Е –≤–Њ–ї–Њ–Ї–Њ–љ —Г –±–Њ–ї—М–љ—Л—Е –≥–ї–∞—Г–Ї–Њ–Љ–Њ–є –Є–Љ–µ–љ–љ–Њ –≤ —Н—В–Њ–є –Ј–Њ–љ–µ [10]. –Т–Њ–Ј—А–∞—Б—В —Г—Б—Г–≥—Г–±–ї—П–µ—В —Н—В–Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П –Є –њ—А–Є–≤–Њ–і–Є—В –Ї –µ—Й–µ –±–Њ–ї—М—И–µ–Љ—Г —Б–Њ–њ—А–Њ—В–Є–≤–ї–µ–љ–Є—О –Њ—В—В–Њ–Ї–∞ –≤–Њ–і—П–љ–Є—Б—В–Њ–є –≤–ї–∞–≥–Є —З–µ—А–µ–Ј —Д–Є–±—А–Њ–Ј–љ—Г—О –Њ–±–Њ–ї–Њ—З–Ї—Г –≥–ї–∞–Ј–∞.
–£—Б–њ–µ—Е–Њ–Љ —Б—З–Є—В–∞–ї–Є –Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є—О —Г—А–Њ–≤–љ—П –Т–У–Ф (Po) вЙ§19 –Љ–Љ —А—В. —Б—В. –љ–∞ –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ–Њ–Љ –Ї–∞–њ–µ–ї—М–љ–Њ–Љ —А–µ–ґ–Є–Љ–µ –±–µ–Ј –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –њ—А–Њ—Б—В–∞–≥–ї–∞–љ–і–Є–љ–Њ–≤. –≠—В–Њ –Ј–љ–∞—З–µ–љ–Є–µ –±—Л–ї–Њ –і–Њ—Б—В–Є–≥–љ—Г—В–Њ —Г 64 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ (81%). 15 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ (19%) –≤ —В–µ—З–µ–љ–Є–µ 2-—Е –ї–µ—В –љ–∞–±–ї—О–і–µ–љ–Є—П –љ—Г–ґ–і–∞–ї–Є—Б—М –≤ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–Љ –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є вАФ —Г—Б–Є–ї–µ–љ–Є–Є —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–≥–Њ —А–µ–ґ–Є–Љ–∞ –Є–ї–Є –ї–∞–Ј–µ—А–љ–Њ–Љ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–µ (–ї–∞–Ј–µ—А–љ–Њ–є —Ж–Є–Ї–ї–Њ–Ї–Њ–∞–≥—Г–ї—П—Ж–Є–Є —Б —Ж–µ–ї—М—О —Б–љ–Є–ґ–µ–љ–Є—П –њ—А–Њ–і—Г–Ї—Ж–Є–Є –≤–љ—Г—В—А–Є–≥–ї–∞–Ј–љ–Њ–є –ґ–Є–і–Ї–Њ—Б—В–Є).
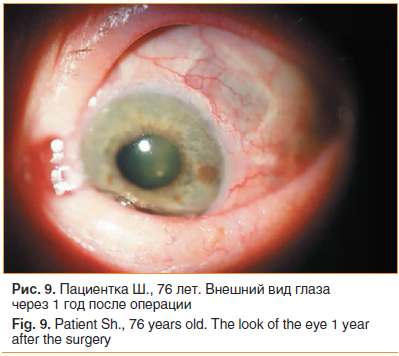
–Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ–Њ–і—З–µ—А–Ї–љ—Г—В—М, —З—В–Њ –≤ –љ–∞—И–µ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–∞—П —А–µ–Ј–µ–Ї—Ж–Є—П —Б–Ї–ї–µ—А—Л –љ–µ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–ї–∞—Б—М –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ—Л–Љ–Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П–Љ–Є. –Ю—В—Б—Г—В—Б—В–≤–Є–µ —Д–Є–ї—М—В—А–∞—Ж–Є–Њ–љ–љ–Њ–є –њ–Њ–і—Г—И–µ—З–Ї–Є –Є —Б–Њ—Е—А–∞–љ–µ–љ–Є–µ –Є—Б—В–Њ–љ—З–µ–љ–Є—П —Б–Ї–ї–µ—А—Л –љ–∞–±–ї—О–і–∞—О—В—Б—П –Є –≤ –Њ—В–і–∞–ї–µ–љ–љ—Л–µ —Б—А–Њ–Ї–Є –њ–Њ—Б–ї–µ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞ (—А–Є—Б. 9).
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ
–Ю–њ–µ—А–∞—Ж–Є—П –њ–Њ–Ї–∞–Ј–∞–љ–∞ –њ—А–Є –і–∞–ї–µ–Ї–Њ –Ј–∞—И–µ–і—И–Є—Е —Б—В–∞–і–Є—П—Е –≥–ї–∞—Г–Ї–Њ–Љ—Л, –≤ —В. —З. —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Њ—Б—В–∞—В–Њ—З–љ—Л–Љ–Є –Ј—А–Є—В–µ–ї—М–љ—Л–Љ–Є —Д—Г–љ–Ї—Ж–Є—П–Љ–Є, –∞ —В–∞–Ї–ґ–µ –љ–∞ –µ–і–Є–љ—Б—В–≤–µ–љ–љ–Њ–Љ –≥–ї–∞–Ј—Г. –Т–≤–Є–і—Г –њ–ї–∞–≤–љ–Њ–≥–Њ —Б–љ–Є–ґ–µ–љ–Є—П –Т–У–Ф —Г–і–∞–µ—В—Б—П —Б—В–∞–±–Є–ї–Є–Ј–Є—А–Њ–≤–∞—В—М –Ј—А–Є—В–µ–ї—М–љ—Л–µ —Д—Г–љ–Ї—Ж–Є–Є –Є –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—В—М –±—Л—Б—В—А—Г—О —А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є—О –±–Њ–ї—М–љ—Л—Е, –Ї–Њ—В–Њ—А—Л–µ –љ–µ –љ—Г–ґ–і–∞—О—В—Б—П –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–љ–Њ–Љ –љ–∞–±–ї—О–і–µ–љ–Є–Є. –Ю–њ–µ—А–∞—Ж–Є—П –љ–µ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ—Л–Љ–Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П–Љ–Є, —Е–∞—А–∞–Ї—В–µ—А–љ—Л–Љ–Є –і–ї—П —Е–Є—А—Г—А–≥–Є–Є –≥–ї–∞—Г–Ї–Њ–Љ—Л, —В–∞–Ї–Є–Љ–Є –Ї–∞–Ї –≥–Є—Д–µ–Љ–∞, –≥–µ–Љ–Њ—Д—В–∞–ї—М–Љ, —Ж–Є–ї–Є–Њ—Е–Њ—А–Є–Њ–Є–і–∞–ї—М–љ–∞—П –Њ—В—Б–ї–Њ–є–Ї–∞, —Г–≤–µ–Є—В, –Є –Є–Љ–µ–µ—В –≤—Л—Б–Њ–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –≤ –Њ—В–і–∞–ї–µ–љ–љ—Л–µ —Б—А–Њ–Ї–Є (81%). –Я–∞—Ж–Є–µ–љ—В–∞–Љ 75 –ї–µ—В –Є –Љ–ї–∞–і—И–µ —Б –Є—Б—Е–Њ–і–љ—Л–Љ –Ъ–Ы–Ю –љ–µ –Љ–µ–љ–µ–µ0,08 –Љ–Љ3/–Љ–Є–љ/–Љ–Љ —А—В. —Б—В. —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –≤—Л–њ–Њ–ї–љ—П—В—М 1 —А–µ–Ј–µ–Ї—Ж–Є—О; –≤ —Б–ї—Г—З–∞—П—Е, –µ—Б–ї–Є –Ъ–Ы–Ю <0,08 –Љ–Љ3/–Љ–Є–љ/–Љ–Љ —А—В. —Б—В., вАФ
2 —А–µ–Ј–µ–Ї—Ж–Є–Є. –Я–∞—Ж–Є–µ–љ—В–∞–Љ —Б—В–∞—А—И–µ 75 –ї–µ—В —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –њ—А–Њ–≤–Њ–і–Є—В—М 2 —А–µ–Ј–µ–Ї—Ж–Є–Є –њ—А–Є –ї—О–±–Њ–Љ —Б–љ–Є–ґ–µ–љ–Є–Є –Ъ–Ы–Ю.
–°–≤–µ–і–µ–љ–Є—П –Њ–± –∞–≤—В–Њ—А–∞—Е: –Ъ–Њ—А—З—Г–≥–∞–љ–Њ–≤–∞ –Х–ї–µ–љ–∞ –Р–ї–µ–Ї—Б–∞–љ–і—А–Њ–≤–љ–∞ вАФ –Ї.–Љ.–љ., —Б—В. –љ–∞—Г—З. —Б–Њ—В—А. –†—Г–Љ—П–љ—Ж–µ–≤–∞ –Ю–ї—М–≥–∞ –Р–ї–µ–Ї—Б–∞–љ–і—А–Њ–≤–љ–∞ вАФ –і.–Љ.–љ., –њ—А–Њ—Д–µ—Б—Б–Њ—А. –Ъ–∞–Ј–∞–љ—Ж–µ–≤–∞ –Р–љ–≥–µ–ї–Є–љ–∞ –Ѓ—А—М–µ–≤–љ–∞ вАФ –∞—Б–њ–Є—А–∞–љ—В. –§–У–С–Ю–£ –Т–Ю –†–Э–Ш–Ь–£ –Є–Љ. –Э.–Ш. –Я–Є—А–Њ–≥–Њ–≤–∞ –Ь–Є–љ–Ј–і—А–∞–≤–∞ –†–Њ—Б—Б–Є–Є. 117997, –†–Њ—Б—Б–Є–є—Б–Ї–∞—П –§–µ–і–µ—А–∞—Ж–Є—П, –≥. –Ь–Њ—Б–Ї–≤–∞, —Г–ї. –Ю—Б—В—А–Њ–≤–Є—В—П–љ–Њ–≤–∞, –і. 1. –Ъ–Њ–љ—В–∞–Ї—В–љ–∞—П –Є–љ—Д–Њ—А–Љ–∞—Ж–Є—П: –Ъ–Њ—А—З—Г–≥–∞–љ–Њ–≤–∞ –Х–ї–µ–љ–∞ –Р–ї–µ–Ї—Б–∞–љ–і—А–Њ–≤–љ–∞, e-mail: korchuganovaelena@yandex.ru. –Я—А–Њ–Ј—А–∞—З–љ–Њ—Б—В—М —Д–Є–љ–∞–љ—Б–Њ–≤–Њ–є –і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є: –љ–Є–Ї—В–Њ –Є–Ј –∞–≤—В–Њ—А–Њ–≤ –љ–µ –Є–Љ–µ–µ—В —Д–Є–љ–∞–љ—Б–Њ–≤–Њ–є –Ј–∞–Є–љ—В–µ—А–µ—Б–Њ–≤–∞–љ–љ–Њ—Б—В–Є –≤ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ—Л—Е –Љ–∞—В–µ—А–Є–∞–ї–∞—Е –Є–ї–Є –Љ–µ—В–Њ–і–∞—Е. –Ъ–Њ–љ—Д–ї–Є–Ї—В –Є–љ—В–µ—А–µ—Б–Њ–≤ –Њ—В—Б—Г—В—Б—В–≤—Г–µ—В. –°—В–∞—В—М—П –њ–Њ—Б—В—Г–њ–Є–ї–∞ 20.06.2018.
About the authors: Elena A. Korchuganova вАФ PhD, senior researcher. Olga A. Rumyanceva вАФ professor. Angelina Yu. Kazantseva вАФ graduate student. Pirogov Russian National Research Medical University. 1, Ostrovityanova str., Moscow, 117997, Russian Federation. Contact information: Elena A. Korchuganova, e-mail: korchuganovaelena@yandex.ru. Financial Disclosure: no author has a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 20.06.2018.








.gif)



