Сам термин «синдром ”молчащего” синуса» был предложен Soparkar et al. в 1994 г. [4]. С тех пор в литературе описано не более 100 наблюдений [5]. В большинстве случаев поражается ВЧП, однако в зарубежной и отечественной литературе есть описания СМС решетчатого лабиринта и лобной пазухи [6–9]. Первичный, или спонтанный, СМС, возникает в зрелом возрасте, первые симптомы его могут проявляться в течение нескольких месяцев или лет. Причинами развития вторичного СМС являются травмы лица, хронический риносинусит, функциональные эндоскопические эндоназальные вмешательства, а также декомпрессия орбиты у пациентов с эндокринной офтальмопатией (менее чем в 1% случаев) [10]. В клиническом наблюдении C.G. Hobbs et al. СМС развился вследствие введения назогастрального зонда. Как известно, назальная интубация может вызывать развитие острого синусита [11]. Посттравматические случаи СМС встречаются гораздо реже спонтанных, хотя имеют схожую патофизиологию. В зарубежной литературе описано всего 3 таких случая после травмы орбиты. Причем 1 пациент прожил с СМС 30 лет после момента травмы [12].
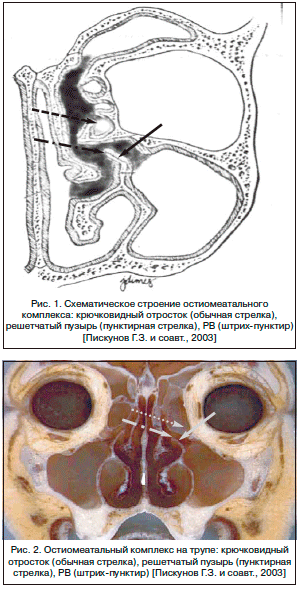
По мнению большинства авторов, в основе развития СМС лежит длительная гиповентиляция ВЧП, которая развивается по причине анатомических нарушений структур остиомеатального комплекса, в частности крючковидного отростка [4, 9, 13–16]. Аномалии строения крючковидного отростка (гипер- или гипоплазия, парадоксальный изгиб) при дыхании способствуют изменению его положения на вдохе и на выдохе по типу клапанного механизма, а затем и хроническому понижению давления в ВЧП. Со временем гиповентиляция приводит к резорбции газов и секреции. Вследствие этого пазухи заполняются транссудатом, который в дальнейшем преобразуется в густую слизь. Таким образом развивается вялотекущее хроническое воспаление слизистой оболочки. Поскольку давление в пазухе остается пониженным, стенки ее начинают истончаться и втягиваться в просвет – развивается ателектаз ВЧП. Указанная теория считается наиболее приемлемой и подтверждена в исследованиях на животных и людях [9]. VanderMeer et al. предложили различные возможные этиологические факторы блока соустья ВЧП: блок за счет густой слизи, латерализации РВ или средней носовой раковины, назальных полипов, воспаления слизистой оболочки пазухи, гипоплазии ВЧП, наличия клетки Галлера [16].
Согласно классификации Kass, существуют 3 стадии развития ателектаза ВЧП:
1-я стадия, или деформация мембраны, характеризуется латерализацией фонтанеллы;
2-я – костная деформация – втяжением одной или нескольких стенок пазухи;
при 3-й стадии, или стадии клинических проявлений, появляются энофтальм, асимметрия лица [17].
В клиническом наблюдении I. Yiotakis et al. СМС развился у пациента, занимающегося дайвингом в течение 10 лет, максимальная глубина погружения составляла 15 м, при этом больной испытывал неприятные ощущения в проекции левой ВЧП [18].
«Золотым стандартом» диагностики СМС является компьютерная томография (КТ) околоносовых пазух (ОНП), что обеспечивает высокую детализацию костных структур, в отличие от магнитно-резонансной томографии [19]. Однако и на стандартной рентгенограмме ОНП можно определить затемнение и уменьшение в объеме ВЧП. При подозрении на СМС необходимо проводить дифференциальную диагностику с такими заболеваниями, как диффузная липодистрофия, линейная склеродермия, синдром Парри–Ромберга, или прогрессирующая гемиатрофия лица (болезнь неясной этиологии, проявляющаяся в детском или юношеском возрасте односторонней атрофией кожи, подкожной клетчатки и мышц лица, языка, голосовой складки и гортани, выпадением волос, ресниц и бровей, синдромом Горнера, атрофией костей лицевого черепа) [20], врожденная асимметрия лица, различные виды опухолей [21].
Выделяют 2 этапа лечения СМС: санация пазухи для создания нормальной аэрации при помощи эндоскопической операции и реконструкция нижней стенки орбиты при сохранении энофтальма [22]. В большинстве случаев достаточно выполнения только первого этапа для достижения аэрации и регресса энофтальма. Так, в исследовании R.D. Thomas et al. в послеоперационном периоде было отмечено уменьшение энофтальма на 1–2 мм, а на повторной КТ ОНП через 9 мес. объем ВЧП увеличился на 16% [23].
Нами был проведен ретро- и проспективный анализ частоты встречаемости СМС у пациентов с латерализацией РВ. В исследование вошли 35 пациентов, оперированных в клинике болезней уха, горла и носа Первого МГМУ им. И.М. Сеченова. Среди них было 67% женщин (21 пациентка) и 33% мужчин (14 пациентов) в возрасте от 19 до 73 лет (средний возраст – 44±3 года). В ходе исследования по данным КТ ОНП у 14 больных помимо затемнения ВЧП было выявлено уменьшение ее в размерах за счет втяжения костных стенок. Всем пациентам выполнена эндоскопическая операция на ВЧП. Четверым пациентам через 1 год после эндоскопической операции повторно выполнена КТ ОНП – у всех отмечено увеличение объема пазухи на 20%. Исходя из этого можно сделать вывод, что латерализация РВ или всей фонтанеллы является одним из прогностических факторов развития СМС.
Приводим клиническое наблюдение.
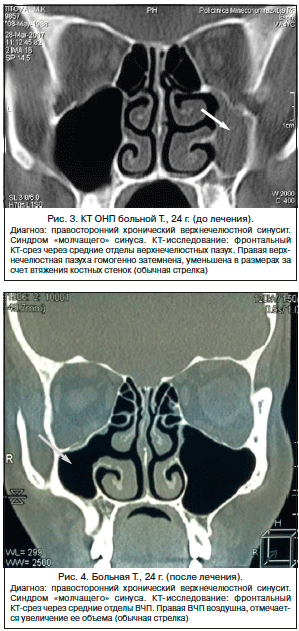
Больная Т., 24 г. При поступлении в УКБ № 1 Первого МГМУ имени И.М. Сеченова предъявляла жалобы на боли в области глазного дна справа, дискомфорт при движении правого глазного яблока, косметический дефект со стороны правого глаза. Данные жалобы возникли в январе 2013 г. на фоне относительного здоровья. При осмотре: энофтальм со стороны правого глаза. При передней риноскопии: носовое дыхание не затруднено, слизистая оболочка розовая, влажная, перегородка носа существенно не искривлена, нижние носовые раковины не отечные, отделяемого в полости носа нет. Остальные ЛОР-органы без особенностей. При эндоскопическом осмотре отмечалась выраженная латерализация РВ. На КТ ОНП: затемнение ВЧП и уменьшение ее в размерах за счет втяжения костных стенок (рис. 3). Пациентка консультирована офтальмологом, рекомендована санация хронического очага воспаления. Была проведена эндоскопическая операция на правой ВЧП. Под контролем торцевого эндоскопа осмотрена полость носа справа, проведена медиапозиция средней носовой раковины, РВ латерализована, при помощи обратного выкусывателя резецирован нижний отдел крючковидного отростка, идентифицировано естественное соустье, расширено при помощи щипцов Блексли до 1,5 см. Из пазухи аспирирован густой муцин, отмечено выраженное нависание нижней стенки орбиты. Послеоперационный период протекал без осложнений, проводились туалет полости носа, промывание правой ВЧП через расширенное естественное соустье раствором хлоргексидина, симптоматическая терапия. На фоне проведенного лечения больная отметила исчезновение боли в области глазного дна справа, дискомфорта при движении правого глазного яблока. На повторном КТ ОНП через 1 год отмечалась пневматизация всех ОНП, объем правой ВЧП увеличился на 20% (рис. 4). Также отмечено уменьшение энофтальма.
У данной больной, как и у всех 35 пациентов, удалось добиться достаточного расширения соустья и полной санации пазухи. Ни одному из них не потребовалось проведения реконструкции нижней стенки орбиты.