–У–Њ—Б–њ–Є—В–∞–ї—М –°–∞–∞—А—Б–Ї–Њ–≥–Њ —Г–љ–Є–≤–µ—А—Б–Є—В–µ—В–∞, –У–Њ–Љ–±—Г—А–≥, –У–µ—А–Љ–∞–љ–Є—П
–Я—А–Њ—Ж–µ–љ—В –ї—О–і–µ–є, –њ–Њ–ї—Г—З–∞—О—Й–Є—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л, –≤ –Њ–±—Й–µ–є –њ–Њ–њ—Г–ї—П—Ж–Є–Є –њ–Њ—А–∞–Ј–Є—В–µ–ї—М–љ–Њ –≤–µ–ї–Є–Ї. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ–є –њ—А–Є—З–Є–љ–Њ–є –љ–∞–Ј–љ–∞—З–µ–љ–Є—П —П–≤–ї—П–µ—В—Б—П —И–Є–Ј–Њ—Д—А–µ–љ–Є—П, —Е–Њ—В—П –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л —И–Є—А–Њ–Ї–Њ –њ—А–Є–Љ–µ–љ—П—О—В—Б—П –Є –њ—А–Є –і—А—Г–≥–Є—Е –њ—Б–Є—Е–Є–∞—В—А–Є—З–µ—Б–Ї–Є—Е —Б–Њ—Б—В–Њ—П–љ–Є—П—Е (–љ–∞–њ—А–Є–Љ–µ—А, –±–Є–њ–Њ–ї—П—А–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –Є –±–Њ–ї–µ–Ј–љ—М –Р–ї—М—Ж–≥–µ–є–Љ–µ—А–∞). –®–Є–Ј–Њ—Д—А–µ–љ–Є—П –≥–Њ—А–∞–Ј–і–Њ –±–Њ–ї–µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–∞, —З–µ–Љ —Н—В–Њ –њ—А–Є–љ—П—В–Њ —Б—З–Є—В–∞—В—М. –Э–∞–њ—А–Є–Љ–µ—А, —Г 1 –Є–Ј 100 —З–µ–ї–Њ–≤–µ–Ї –Њ–±—Й–µ–є –њ–Њ–њ—Г–ї—П—Ж–Є–Є –≤ —В–µ—З–µ–љ–Є–µ –ґ–Є–Ј–љ–Є —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –Њ–і–Є–љ –Є–ї–Є –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ —Н–њ–Є–Ј–Њ–і–Њ–≤ —И–Є–Ј–Њ—Д—А–µ–љ–Є–Є, —Г –њ–Њ–ї–Њ–≤–Є–љ—Л –Є–Ј —Н—В–Њ–≥–Њ —З–Є—Б–ї–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ –њ—А–Њ—В–µ–Ї–∞–µ—В –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є –≤—Б–µ–є –ґ–Є–Ј–љ–Є –Є —В—А–µ–±—Г–µ—В –њ–Њ—Б—В–Њ—П–љ–љ–Њ–≥–Њ –њ—А–Є–µ–Љ–∞ –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –®–Є–Ј–Њ—Д—А–µ–љ–Є—П –≤–ї–µ—З–µ—В –Ј–∞ —Б–Њ–±–Њ–є –Є–љ–≤–∞–ї–Є–і–Є–Ј–∞—Ж–Є—О –Є –≤—Л—Б–Њ–Ї—Г—О —Б–Љ–µ—А—В–љ–Њ—Б—В—М – –њ—А–Є–±–ї–Є–Ј–Є—В–µ–ї—М–љ–Њ –≤ –і–≤–∞ —А–∞–Ј–∞ –≤—Л—И–µ, —З–µ–Љ –≤ –Њ–±—Й–µ–є –њ–Њ–њ—Г–ї—П—Ж–Є–Є [1]. –Я—А–Є—З–Є–љ–Њ–є —Н—В–Њ–≥–Њ —П–≤–ї—П–µ—В—Б—П –≤—Л—Б–Њ–Ї–∞—П —З–∞—Б—В–Њ—В–∞ —Б—Г–Є—Ж–Є–і–Њ–≤ – –і–Њ 10% [2,3], –љ–Њ –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ–є –њ—А–Є—З–Є–љ–Њ–є —Б–Љ–µ—А—В–Є —П–≤–ї—П—О—В—Б—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В–Њ–є —Б–Є—Б—В–µ–Љ—Л (–≤ 2–3 —А–∞–Ј–∞ –≤—Л—И–µ, —З–µ–Љ –≤ –Њ–±—Й–µ–є –њ–Њ–њ—Г–ї—П—Ж–Є–Є) [4]. –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –љ–µ–≤—Л—Б–Њ–Ї—Г—О —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М, —А–∞–љ–љ–Є–є –≤–Њ–Ј—А–∞—Б—В –љ–∞—З–∞–ї–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є –µ–≥–Њ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–µ —В–µ—З–µ–љ–Є–µ –Њ–Ј–љ–∞—З–∞—О—В, —З—В–Њ —И–Є–Ј–Њ—Д—А–µ–љ–Є—П –Њ—В–љ–Њ—Б–Є—В—Б—П –Ї –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ —Б –≤—Л—Б–Њ–Ї–Њ–є —Б—В–Њ–Є–Љ–Њ—Б—В—М—О –і–ї—П —Б–Є—Б—В–µ–Љ –Ј–і—А–∞–≤–Њ–Њ—Е—А–∞–љ–µ–љ–Є—П –Є –Њ–±—Й–µ—Б—В–≤–∞ –≤ —Ж–µ–ї–Њ–Љ [5,6].
–Т–љ–µ–і—А–µ–љ–Є–µ –≤ –њ—А–∞–Ї—В–Є–Ї—Г —Е–ї–Њ—А–њ—А–Њ–Љ–∞–Ј–Є–љ–∞ –≤ 1956 –≥. –Є–Ј–Љ–µ–љ–Є–ї–Њ –ґ–Є–Ј–љ–Є –Љ–љ–Њ–≥–Є—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –С—Л–ї–Њ —А–∞–Ј—А–∞–±–Њ—В–∞–љ–Њ –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –Ї–ї–∞—Б—Б–Њ–≤ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ —Н—В–Њ —Д–µ–љ–Њ—В–Є–∞–Ј–Є–љ—Л (–≤–Ї–ї—О—З–∞—П —Б–∞–Љ —Е–ї–Њ—А–њ—А–Њ–Љ–∞–Ј–Є–љ), –±—Г—В–Є—А–Њ—Д–µ–љ–Њ–љ—Л (–≥–∞–ї–Њ–њ–µ—А–Є–і–Њ–ї) –Є —В–Є–Њ–Ї—Б–∞–љ—В–µ–љ—Л (—Д–ї—О–њ–µ–љ—В–Є–Ї—Б–Њ–ї). –Т—Б–µ —Н—В–Є «—В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л–µ –љ–µ–є—А–Њ–ї–µ–њ—В–Є–Ї–Є» —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л –±–ї–∞–≥–Њ–і–∞—А—П D2––∞–љ—В–∞–≥–Њ–љ–Є–Ј–Љ—Г [7], –љ–Њ –Є–Љ–µ—О—В —В–∞–Ї–ґ–µ –±–Њ–ї—М—И–Є–µ –љ–µ–і–Њ—Б—В–∞—В–Ї–Є –Є –≤–ї–Є—П—О—В –љ–∞ —Б—В–Є–≥–Љ–∞—В–Є–Ј–∞—Ж–Є—О —И–Є–Ј–Њ—Д—А–µ–љ–Є–Є. –≠—В–Є –њ—А–µ–њ–∞—А–∞—В—Л –≤—Л–Ј—Л–≤–∞—О—В –њ–∞—А–Ї–Є–љ—Б–Њ–љ–Њ–њ–Њ–і–Њ–±–љ—Л–µ –і–≤–Є–≥–∞—В–µ–ї—М–љ—Л–µ –њ–Њ–±–Њ—З–љ—Л–µ —Н—Д—Д–µ–Ї—В—Л, «—Н–Ї—Б—В—А–∞–њ–Є—А–∞–Љ–Є–і–љ—Л–µ –њ–Њ–±–Њ—З–љ—Л–µ —Б–Є–Љ–њ—В–Њ–Љ—Л» (–≠–Я–°), —А–∞–Ј–≤–Є–≤–∞—О—Й–Є–µ—Б—П –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ –∞–љ—В–∞–≥–Њ–љ–Є–Ј–Љ–∞ –Ї –і–Њ–њ–∞–Љ–Є–љ–Њ–≤—Л–Љ D2–—А–µ—Ж–µ–њ—В–Њ—А–∞–Љ –±–∞–Ј–∞–ї—М–љ—Л—Е –≥–∞–љ–≥–ї–Є–µ–≤.
–Ь–љ–Њ–≥–Є–µ —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л–µ –љ–µ–є—А–Њ–ї–µ–њ—В–Є–Ї–Є –≤—Л–Ј—Л–≤–∞—О—В —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Г—О —Б–µ–і–∞—Ж–Є—О –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є –і–љ—П, –Є –Љ–љ–Њ–≥–Є–µ —П–≤–ї—П—О—В—Б—П –Љ—Г—Б–Ї–∞—А–Є–љ–Њ–≤—Л–Љ–Є –∞–љ—В–∞–≥–Њ–љ–Є—Б—В–∞–Љ–Є, –≤—Л–Ј—Л–≤–∞—П —Б—Г—Е–Њ—Б—В—М –≤–Њ —А—В—Г, –љ–µ—З–µ—В–Ї–Њ—Б—В—М –Ј—А–µ–љ–Є—П, –Ј–∞–њ–Њ—А—Л, –Є –Љ–Њ–≥—Г—В —Г—Б–Ї–Њ—А—П—В—М —А–∞–Ј–≤–Є—В–Є–µ –≥–ї–∞—Г–Ї–Њ–Љ—Л —Г –њ–Њ–ґ–Є–ї—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤.
–Э–Њ–≤—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л —Б –Љ–µ–љ—М—И–µ–є —Б–Ї–ї–Њ–љ–љ–Њ—Б—В—М—О —А–∞–Ј–≤–Є—В–Є—П –≠–Я–°, «–∞—В–Є–њ–Є—З–љ—Л–µ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Є», –±—Л—Б—В—А–Њ –Ј–∞–Љ–µ—Й–∞—О—В —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л–µ –љ–µ–є—А–Њ–ї–µ–њ—В–Є–Ї–Є. –Я—А–Є—З–Є–љ—Л –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –ї—Г—З—И–µ–≥–Њ –њ—А–Њ—Д–Є–ї—П –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є —Н—В–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –і–Њ –Ї–Њ–љ—Ж–∞ –љ–µ –Є–Ј—Г—З–µ–љ—Л. –Ю–і–љ–Є–Љ –Є–Ј –њ—А–µ–і–њ–Њ–ї–Њ–ґ–µ–љ–Є–є –љ–Є–Ј–Ї–Њ–є —Б–Ї–ї–Њ–љ–љ–Њ—Б—В–Є –Ї —А–∞–Ј–≤–Є—В–Є—О –≠–Я–° –Љ–Њ–ґ–µ—В –±—Л—В—М –Љ–µ–љ—М—И–µ–µ —Б—А–Њ–і—Б—В–≤–Њ –Ї —Ж–µ–љ—В—А–∞–ї—М–љ—Л–Љ D2–—А–µ—Ж–µ–њ—В–Њ—А–∞–Љ —Б—В—А–Є–∞—В—Г–Љ–∞, –љ–Њ —Н—В–Є –і–∞–љ–љ—Л–µ –њ—А–Њ—В–Є–≤–Њ—А–µ—З–Є–≤—Л. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ –њ—А–Є–љ—П—В–Њ —Б—З–Є—В–∞—В—М, —З—В–Њ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Ј–∞–≤–Є—Б–Є—В –Њ—В –∞–љ—В–∞–≥–Њ–љ–Є–Ј–Љ–∞ –Ї —Ж–µ–љ—В—А–∞–ї—М–љ—Л–Љ D2–—А–µ—Ж–µ–њ—В–Њ—А–∞–Љ, –њ–Њ—А–Њ–≥–Њ–≤–Њ–є –≤–µ–ї–Є—З–Є–љ–Њ–є —П–≤–ї—П–µ—В—Б—П —Б–≤—П–Ј—Л–≤–∞–љ–Є–µ »65% —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ –Ї–∞–Ї –і–ї—П —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л—Е, —В–∞–Ї –Є –і–ї—П –∞—В–Є–њ–Є—З–љ—Л—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤ [8].
–Э–∞—З–Є–љ–∞—П —Б —Б–µ—А–µ–і–Є–љ—Л 1960–—Е, –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ—Л —Б–ї—Г—З–∞–Є –і–Є–∞–±–µ—В–∞, —Б–≤—П–Ј–∞–љ–љ–Њ–≥–Њ —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л—Е –љ–µ–є—А–Њ–ї–µ–њ—В–Є–Ї–Њ–≤ [9–18], –љ–Њ –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ, —З—В–Њ –њ—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –љ–µ–Ї–Њ—В–Њ—А—Л—Е –∞—В–Є–њ–Є—З–љ—Л—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤ —А–Є—Б–Ї –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –≤—Л—И–µ.
–°—Г—Й–µ—Б—В–≤—Г–µ—В –ї–Є —Б–≤—П–Ј—М –Љ–µ–ґ–і—Г —И–Є–Ј–Њ—Д—А–µ–љ–Є–µ–є –Є –і–Є–∞–±–µ—В–Њ–Љ?
–Ф–∞–ґ–µ –і–Њ –њ–Њ—П–≤–ї–µ–љ–Є—П –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –±—Л–ї–Њ –Є–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ —Б–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В –≤–µ—Б—М–Љ–∞ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ —Б—А–µ–і–Є –±–Њ–ї—М–љ—Л—Е —И–Є–Ј–Њ—Д—А–µ–љ–Є–µ–є [17,19–26]. –Т –љ–µ–і–∞–≤–љ–µ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –±–Њ–ї—М–љ—Л—Е —И–Є–Ј–Њ—Д—А–µ–љ–Є–µ–є, –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–Љ –Р–і–Љ–Є–љ–Є—Б—В—А–∞—Ж–Є–µ–є –њ–Њ –Њ–Ї–∞–Ј–∞–љ–Є—О –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й–Є –≤–µ—В–µ—А–∞–љ–∞–Љ –°–®–Р, –±—Л–ї–∞ –≤—Л—П–≤–ї–µ–љ–∞ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –і–Є–∞–±–µ—В–∞ 6,2–8,7% [27] –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б 1,1% —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є —Б—А–µ–і–Є –Љ—Г–ґ—З–Є–љ, –љ–µ —Б—В—А–∞–і–∞—О—Й–Є—Е —И–Є–Ј–Њ—Д—А–µ–љ–Є–µ–є, –≤ –≤–Њ–Ј—А–∞—Б—В–µ 20–39 –ї–µ—В [28]. –Т–Њ–Ј–Љ–Њ–ґ–љ–Њ, —З—В–Њ —Н—В–Є —Ж–Є—Д—А—Л –Ј–∞–≤—Л—И–∞—О—В –±–Њ–ї–µ–Ј–љ–µ–љ–љ–Њ—Б—В—М, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Г–ґ–µ –њ–Њ–ї—Г—З–∞—О—В –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї—Г—О —В–µ—А–∞–њ–Є—О. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ, —Г—А–Њ–≤–µ–љ—М –Њ—Б—В–∞–µ—В—Б—П –≤–µ—Б—М–Љ–∞ –Є –≤–µ—Б—М–Љ–∞ –≤—Л—Б–Њ–Ї–Є–Љ.
–Ф–Є–∞–±–µ—В –Є –∞—В–Є–њ–Є—З–љ—Л–µ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л
–Ь—Л –њ—А–Њ–≤–µ–ї–Є –њ–Њ–Є—Б–Ї –≤ —П–љ–≤–∞—А–µ 2002 –≥. –≤ Medline, –Є—Б–њ–Њ–ї—М–Ј—Г—П —В–µ—А–Љ–Є–љ—Л «–і–Є–∞–±–µ—В» –Є «–∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Є», –Є –њ–Њ–ї—Г—З–Є–ї–Є 4 —Б–Є—Б—В–µ–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –Њ–±–Ј–Њ—А–∞ [29–32]. –Я–Њ—Б–ї–µ —Н—В–Њ–≥–Њ –Љ—Л –Ј–∞–њ–Њ–ї–љ–Є–ї–Є —В–∞–±–ї–Є—Ж—Г (—В–∞–±–ї. 1), —Б—Г–Љ–Љ–Є—А—Г—О—Й—Г—О –≤—Б–µ —Б–ї—Г—З–∞–Є –Є–Ј —Н—В–Є—Е –Њ–±–Ј–Њ—А–Њ–≤, –Ї –Ї–Њ—В–Њ—А—Л–Љ –Љ—Л –і–Њ–±–∞–≤–Є–ї–Є —А–µ–Ј—Г–ї—М—В–∞—В—Л –±–Њ–ї–µ–µ –њ–Њ–Ј–і–љ–µ–≥–Њ –њ–Њ–Є—Б–Ї–∞ —Б –њ–Њ–Љ–Њ—Й—М—О —В–µ—А–Љ–Є–љ–Њ–≤ «–і–Є–∞–±–µ—В» –Є «–∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї –Є–ї–Є –Ї–ї–Њ–Ј–∞–њ–Є–љ –ї–Є–±–Њ –Њ–ї–∞–љ–Ј–∞–њ–Є–љ –Є–ї–Є —А–Є—Б–њ–µ—А–Є–і–Њ–љ, –ї–Є–±–Њ –Ї–≤–µ—В–Є–∞–њ–Є–љ –Є–ї–Є –Ј–Є–њ—А–∞–Ј–Є–і–Њ–љ» –≤ –њ—Г–±–ї–Є–Ї–∞—Ж–Є—П—Е –≤ –њ–µ—А–Є–Њ–і –Љ–µ–ґ–і—Г —П–љ–≤–∞—А–µ–Љ 1999 –Є —П–љ–≤–∞—А–µ–Љ 2002, –Ї–Њ—В–Њ—А—Л–µ –љ–µ –≤–Њ—И–ї–Є –≤ 4 –≤—Л—И–µ—Г–Ї–∞–Ј–∞–љ–љ—Л—Е –Њ–±–Ј–Њ—А–∞ [33–42]. –Ь—Л –≤–Ї–ї—О—З–Є–ї–Є –≤—Б–µ —Б–ї—Г—З–∞–Є, —Б–Њ–і–µ—А–ґ–∞–≤—И–Є–µ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –і–∞–љ–љ—Л—Е, —З—В–Њ–±—Л –≤—Л–і–µ–ї–Є—В—М –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —А–∞–Ј–≤–Є–≤—И–µ–є—Б—П –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є–µ–є –Є–ї–Є –і–Є–∞–±–µ—В–Њ–Љ —Б–Њ–≥–ї–∞—Б–љ–Њ –Љ–µ–ґ–і—Г–љ–∞—А–Њ–і–љ–Њ––њ—А–Є–Ј–љ–∞–љ–љ—Л–Љ –Ї—А–Є—В–µ—А–Є—П–Љ. –Э—Г–ґ–љ–Њ –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –≤ –њ—Б–Є—Е–Є–∞—В—А–Є—З–µ—Б–Ї–Є—Е –Ї—А—Г–≥–∞—Е –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П —И–Є—А–Њ–Ї–Њ –њ—А–Є–Ј–љ–∞–љ–Њ, —З—В–Њ –њ–∞—Ж–Є–µ–љ—В—Л, –њ–Њ–ї—Г—З–∞—О—Й–Є–µ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Є, –Њ—Б–Њ–±–µ–љ–љ–Њ –Ї–ї–Њ–Ј–∞–њ–Є–љ, –Њ—В–љ–Њ—Б—П—В—Б—П –Ї –≥—А—Г–њ–њ–µ —А–Є—Б–Ї–∞ –њ–Њ –і–Є–∞–±–µ—В—Г. –≠—В–Њ –Њ–Ј–љ–∞—З–∞–µ—В, —З—В–Њ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –Њ–њ–Є—Б–∞–љ–љ—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Б–ї—Г—З–∞–µ–≤, –≤–µ—А–Њ—П—В–љ–Њ, –Њ—В—А–∞–ґ–∞–µ—В —А–µ–∞–ї—М–љ—Г—О —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –і–Є–∞–±–µ—В–∞, —Б–≤—П–Ј–∞–љ–љ–Њ–≥–Њ —Б –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–∞–Љ–Є. –Я–Њ—Б–ї–µ –Ј–∞–≤–µ—А—И–µ–љ–Є—П –љ–∞—И–µ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ—П–≤–Є–ї–Є—Б—М –Є –і—А—Г–≥–Є–µ –њ—Г–±–ї–Є–Ї–∞—Ж–Є–Є –њ–Њ –і–∞–љ–љ–Њ–Љ—Г –≤–Њ–њ—А–Њ—Б—Г, —Б—А–µ–і–Є –Ї–Њ—В–Њ—А—Л—Е –Њ—Б–Њ–±–Њ–≥–Њ –≤–љ–Є–Љ–∞–љ–Є—П –Ј–∞—Б–ї—Г–ґ–Є–≤–∞–µ—В –Њ–±–Ј–Њ—А Koller —Б –Ї–Њ–ї–ї–µ–≥–∞–Љ–Є, –≤–Ї–ї—О—З–∞—О—Й–Є–є —А–µ–Ј—Г–ї—М—В–∞—В—Л –∞–љ–∞–ї–Є–Ј–∞ –±–∞–Ј—Л –і–∞–љ–љ—Л—Е MedWatch –Р–і–Љ–Є–љ–Є—Б—В—А–∞—Ж–Є–Є –њ–Њ –Ї–Њ–љ—В—А–Њ–ї—О –Ј–∞ –њ–Є—Й–µ–≤—Л–Љ–Є –Є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–Љ–Є –њ—А–Њ–і—Г–Ї—В–∞–Љ–Є –°–®–Р (FDA) [43,44]. –Ь—Л –љ–µ –≤–Ї–ї—О—З–Є–ї–Є —Н—В–Є –і–∞–љ–љ—Л–µ –≤ –љ–∞—И –∞–љ–∞–ї–Є–Ј, —В.–Ї. –∞–≤—В–Њ—А—Л –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Є —Б—А–Њ–Ї–Є, –Њ—В–ї–Є—З–љ—Л–µ –Њ—В –љ–∞—И–Є—Е, –і—А—Г–≥–Є–µ –Ї—А–Є—В–µ—А–Є–Є –≤–Ї–ї—О—З–µ–љ–Є—П –Є –љ–µ –њ—А–Є–≤–µ–ї–Є –і–Њ—Б—В–∞—В–Њ—З–љ—Г—О –Є–љ—Д–Њ—А–Љ–∞—Ж–Є—О, —З—В–Њ–±—Л –Љ—Л –Љ–Њ–≥–ї–Є –Њ–њ—А–µ–і–µ–ї–Є—В—М, –Ї–∞–Ї–Є–µ —Б–ї—Г—З–∞–Є —Г–ґ–µ –≤–Ї–ї—О—З–µ–љ—Л –≤ –љ–∞—И –∞–љ–∞–ї–Є–Ј, –∞ –Ї–∞–Ї–Є–µ –љ–µ—В. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ, –Љ—Л –Њ—В–і–µ–ї—М–љ–Њ –і–∞–µ–Љ –Ї–Њ–Љ–Љ–µ–љ—В–∞—А–Є–Є –і–ї—П –Њ–±–Њ–Є—Е –∞–љ–∞–ї–Є–Ј–Њ–≤.
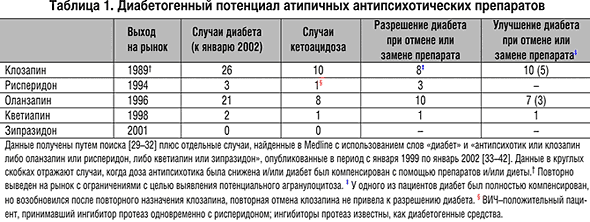
–Ъ–ї–Њ–Ј–∞–њ–Є–љ (–њ—А–Є–Љ–µ–љ—П–µ—В—Б—П –Њ–≥—А–∞–љ–Є—З–µ–љ–љ–Њ —Б 1980–—Е) –±—Л–ї —Б–≤—П–Ј–∞–љ —Б 26 –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ–љ—Л–Љ–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ–Є —Б–ї—Г—З–∞—П–Љ–Є –і–Є–∞–±–µ—В–∞. –£ –њ–Њ—З—В–Є 1/3 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Њ–њ–Є—Б–∞–љ –Ї–µ—В–Њ–∞—Ж–Є–і–Њ–Ј, —Е–Њ—В—П –љ–µ –≤–Њ –≤—Б–µ—Е –Њ—В—З–µ—В–∞—Е –µ—Б—В—М –њ–Њ–ї–љ–∞—П –Є–љ—Д–Њ—А–Љ–∞—Ж–Є—П –Њ —А–Э, —Г—А–Њ–≤–љ—П—Е –≥–ї—О–Ї–Њ–Ј—Л, –≥–∞–Ј–Њ–≤ –Ї—А–Њ–≤–Є, –±–Є–Ї–∞—А–±–Њ–љ–∞—В–Њ–≤ –Є –Ї–µ—В–Њ–љ–Њ–≤, –Є –њ–Њ—Н—В–Њ–Љ—Г –љ–µ –≤—Б–µ –Њ–љ–Є —Г–Ї–ї–∞–і—Л–≤–∞—О—В—Б—П –≤ –њ–Њ–ї–љ—Г—О –Ї–∞—А—В–Є–љ—Г –Ї–µ—В–Њ–∞—Ж–Є–і–Њ–Ј–∞. –Ш–љ—Д–Њ—А–Љ–∞—Ж–Є—П –Њ —В–Њ–Љ, —З—В–Њ –њ–∞—Ж–Є–µ–љ—В—Л, –њ–Њ–ї—Г—З–∞—О—Й–Є–µ –Ї–ї–Њ–Ј–∞–њ–Є–љ, –Њ—Б–Њ–±–µ–љ–љ–Њ —Б–Ї–ї–Њ–љ–љ—Л –Ї –њ–Њ–≤—Л—И–µ–љ–Є—О –≤–µ—Б–∞, –љ–µ –Є–љ—Д–Њ—А–Љ–∞—В–Є–≤–љ–∞ (—Б–Љ. —А–∞–Ј–і–µ–ї «–Я—А–Є–±–∞–≤–Ї–∞ –≤ –≤–µ—Б–µ» –љ–Є–ґ–µ).
–Ъ–ї–Њ–Ј–∞–њ–Є–љ (–њ—А–Є–Љ–µ–љ—П–µ—В—Б—П –Њ–≥—А–∞–љ–Є—З–µ–љ–љ–Њ —Б 1980–—Е) –±—Л–ї —Б–≤—П–Ј–∞–љ —Б 26 –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ–љ—Л–Љ–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ–Є —Б–ї—Г—З–∞—П–Љ–Є –і–Є–∞–±–µ—В–∞. –£ –њ–Њ—З—В–Є 1/3 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Њ–њ–Є—Б–∞–љ –Ї–µ—В–Њ–∞—Ж–Є–і–Њ–Ј, —Е–Њ—В—П –љ–µ –≤–Њ –≤—Б–µ—Е –Њ—В—З–µ—В–∞—Е –µ—Б—В—М –њ–Њ–ї–љ–∞—П –Є–љ—Д–Њ—А–Љ–∞—Ж–Є—П –Њ —А–Э, —Г—А–Њ–≤–љ—П—Е –≥–ї—О–Ї–Њ–Ј—Л, –≥–∞–Ј–Њ–≤ –Ї—А–Њ–≤–Є, –±–Є–Ї–∞—А–±–Њ–љ–∞—В–Њ–≤ –Є –Ї–µ—В–Њ–љ–Њ–≤, –Є –њ–Њ—Н—В–Њ–Љ—Г –љ–µ –≤—Б–µ –Њ–љ–Є —Г–Ї–ї–∞–і—Л–≤–∞—О—В—Б—П –≤ –њ–Њ–ї–љ—Г—О –Ї–∞—А—В–Є–љ—Г –Ї–µ—В–Њ–∞—Ж–Є–і–Њ–Ј–∞. –Ш–љ—Д–Њ—А–Љ–∞—Ж–Є—П –Њ —В–Њ–Љ, —З—В–Њ –њ–∞—Ж–Є–µ–љ—В—Л, –њ–Њ–ї—Г—З–∞—О—Й–Є–µ –Ї–ї–Њ–Ј–∞–њ–Є–љ, –Њ—Б–Њ–±–µ–љ–љ–Њ —Б–Ї–ї–Њ–љ–љ—Л –Ї –њ–Њ–≤—Л—И–µ–љ–Є—О –≤–µ—Б–∞, –љ–µ –Є–љ—Д–Њ—А–Љ–∞—В–Є–≤–љ–∞ (—Б–Љ. —А–∞–Ј–і–µ–ї «–Я—А–Є–±–∞–≤–Ї–∞ –≤ –≤–µ—Б–µ» –љ–Є–ґ–µ).Mahmoud et al. [45] –њ–Њ–і—Б—З–Є—В–∞–ї–Є, —З—В–Њ —И–∞–љ—Б—Л —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–∞ 2 —В–Є–њ–∞ –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤–Њ–≥–Њ –≥–Њ–і–∞ —В–µ—А–∞–њ–Є–Є –Ї–ї–Њ–Ј–∞–њ–Є–љ–Њ–Љ —Б–Њ—Б—В–∞–≤–ї—П—О—В 7,44 (95% –Ф–Ш 1,603–34,751) –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –±–Њ–ї—М–љ—Л–Љ–Є –њ—Б–Є—Е–Њ–Ј–Њ–Љ, –љ–µ –њ–Њ–ї—Г—З–∞—О—Й–Є–Љ–Є –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤. –Т 5––ї–µ—В–љ–µ–Љ –љ–∞—В—Г—А–∞–ї–Є—Б—В–Є—З–µ—Б–Ї–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є 82 –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –ї–µ—З–Є–≤—И–Є—Е—Б—П –Ї–ї–Њ–Ј–∞–њ–Є–љ–Њ–Љ, —Г 52% –Њ—В–Љ–µ—З–∞–ї–Є—Б—М –Њ–і–Є–љ –Є–ї–Є –±–Њ–ї–µ–µ –Є —Г 23% – –і–≤–∞ –Є–ї–Є –±–Њ–ї–µ–µ —Н–њ–Є–Ј–Њ–і–Њ–≤ –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є–Є. –£ 30% –±—Л–ї –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ –і–Є–∞–±–µ—В 2 —В–Є–њ–∞ [46]. Koller et al. [43] –∞–љ–∞–ї–Є–Ј–Є—А–Њ–≤–∞–ї–Є –±–∞–Ј—Г –і–∞–љ–љ—Л—Е MedWatch –Р–і–Љ–Є–љ–Є—Б—В—А–∞—Ж–Є–Є –њ–Њ –Ї–Њ–љ—В—А–Њ–ї—О –Ј–∞ –њ–Є—Й–µ–≤—Л–Љ–Є –Є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–Љ–Є –њ—А–Њ–і—Г–Ї—В–∞–Љ–Є –°–®–Р —Б —П–љ–≤–∞—А—П 1990 –њ–Њ —Д–µ–≤—А–∞–ї—М 2001 –Є –і–Њ–њ–Њ–ї–љ–Є–ї–Є —Б–≤–Њ–Є –і–∞–љ–љ—Л–µ –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ–љ—Л–Љ–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ–Є —Б–ї—Г—З–∞—П–Љ–Є. –Ю–љ–Є –≤—Л—П–≤–Є–ї–Є 384 —Б–ї—Г—З–∞—П –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є–Є, —Б–≤—П–Ј–∞–љ–љ—Л—Е —Б –Ї–ї–Њ–Ј–∞–њ–Є–љ–Њ–Љ, –Є 242 —Б–ї—Г—З–∞—П –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞. –Ш–Ј –љ–Є—Е —Г 80 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –±—Л–ї –Ї–µ—В–Њ–Ј –Є–ї–Є –∞—Ж–Є–і–Њ–Ј, 25 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Г–Љ–µ—А–ї–Є. –° –і—А—Г–≥–Њ–є —Б—В–Њ—А–Њ–љ—Л, Wang et al. [47] –њ—А–Њ–≤–µ–ї–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–Њ –Љ–µ—В–Њ–і—Г «—Б–ї—Г—З–∞–є––Ї–Њ–љ—В—А–Њ–ї—М» –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ—А–Є–љ–Є–Љ–∞—О—Й–Є—Е «–њ—Б–Є—Е–Є–∞—В—А–Є—З–µ—Б–Ї–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л». –Я—А–Њ–≥—А–∞–Љ–Љ–∞ —Б–њ–Њ–љ—Б–Є—А–Њ–≤–∞–ї–∞—Б—М –њ—А–∞–≤–Є—В–µ–ї—М—Б—В–≤–Њ–Љ –Є –њ—А–Њ–≤–Њ–і–Є–ї–∞—Б—М –≤ –Э—М—О –Ф–ґ–µ—А—Б–Є (7,227 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≤–њ–µ—А–≤—Л–µ –≤—Л—П–≤–ї–µ–љ–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ –Є 6,780 –Ї–Њ–љ—В—А–Њ–ї—М–љ—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤). –Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–Њ–Ї–∞–Ј–∞–ї–Њ, —З—В–Њ —Б—А–µ–і–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ—А–Є–љ–Є–Љ–∞—О—Й–Є—Е –Ї–ї–Њ–Ј–∞–њ–Є–љ, –і–Є–∞–±–µ—В —А–∞–Ј–≤–Є–≤–∞–ї—Б—П –≤ 1,3% —Б–ї—Г—З–∞–µ–≤ –њ—А–Њ—В–Є–≤ 1,7% –≤ –Ї–Њ–љ—В—А–Њ–ї—М–љ–Њ–є –≥—А—Г–њ–њ–µ. –Я—А–Є–љ–Є–Љ–∞—П –≤–Њ –≤–љ–Є–Љ–∞–љ–Є–µ, —З—В–Њ –љ–Є–ґ–љ—П—П –≥—А–∞–љ–Є—Ж–∞ –њ–Њ –≤–Њ–Ј—А–∞—Б—В—Г –і–ї—П –≤–Ї–ї—О—З–µ–љ–Є—П –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –±—Л–ї–∞ >20 –ї–µ—В, —Б—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В —А–∞–Ј–≤–Є–≤—И–Є—Е –і–Є–∞–±–µ—В –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б–Њ—Б—В–∞–≤–Є–ї 63,6 –ї–µ—В, –≤ –Ї–Њ–љ—В—А–Њ–ї—М–љ–Њ–є –≥—А—Г–њ–њ–µ – 61,9 –ї–µ—В, –і–µ–ї–∞–µ—В –≤—Л–±–Њ—А–Ї—Г –љ–µ–Њ–±—Л—З–љ–Њ–є. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–Є –љ–µ –≤—Л—П–≤–Є–ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–є —Б–≤—П–Ј–Є –Љ–µ–ґ–і—Г –њ—А–Є–µ–Љ–Њ–Љ –Ї–ї–Њ–Ј–∞–њ–Є–љ–∞ –Є —А–∞–Ј–≤–Є—В–Є–µ–Љ –і–Є–∞–±–µ—В–∞, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ «–љ–µ–Ї–ї–Њ–Ј–∞–њ–Є–љ–Њ–≤—Л—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤» –±—Л–ї–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Б–≤—П–Ј–∞–љ–Њ —Б –і–Є–∞–±–µ—В–Њ–Љ. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –Љ–µ–љ–µ–µ –њ–Њ–ї–Њ–≤–Є–љ—Л –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б—В—А–∞–і–∞–ї–Є –њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Є–Љ–Є —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞–Љ–Є (–∞—Д—Д–µ–Ї—В–Є–≤–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞, —В—А–µ–≤–Њ–ґ–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞, –і—А—Г–≥–Є–µ –њ—Б–Є—Е–Є–∞—В—А–Є—З–µ—Б–Ї–Є–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞) –Є –∞–љ–∞–ї–Є–Ј –љ–µ –њ–Њ–Ї–∞–Ј—Л–≤–∞–ї —Б–≤—П–Ј–Є –Љ–µ–ґ–і—Г –і–Є–∞–≥–љ–Њ–Ј–Њ–Љ, –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Є–Љ –њ—А–µ–њ–∞—А–∞—В–Њ–Љ –Є –і–Є–∞–±–µ—В–Њ–Љ. –Ф–∞–љ–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Є–љ—В–µ—А–µ—Б–љ–Њ, –љ–Њ —В—А–µ–±—Г–µ—В –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–є —А–∞–±–Њ—В—Л –і–ї—П –Є—Б–Ї–ї—О—З–µ–љ–Є—П –Љ–љ–Њ–≥–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤, –≤–љ–Њ—Б—П—Й–Є—Е –њ—Г—В–∞–љ–Є—Ж—Г.
–†–Є—Б–њ–µ—А–Є–і–Њ–љ
–Ь—Л –Њ–±–љ–∞—А—Г–ґ–Є–ї–Є 3 –Њ–њ–Є—Б–∞–љ–љ—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Б–ї—Г—З–∞—П –≤–њ–µ—А–≤—Л–µ –≤–Њ–Ј–љ–Є–Ї—И–µ–≥–Њ –і–Є–∞–±–µ—В–∞, —Б–≤—П–Ј–∞–љ–љ–Њ–≥–Њ —Б –њ—А–Є–µ–Љ–Њ–Љ —А–Є—Б–њ–µ—А–Є–і–Њ–љ–∞, –Ј–∞ –њ–µ—А–Є–Њ–і —Б 1993 –≥. [35,41]. Mahmoud et al. [45] –њ–Њ–і—Б—З–Є—В–∞–ї–Є, —З—В–Њ —И–∞–љ—Б—Л —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–∞ 2 —В–Є–њ–∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ—А–Є–љ–Є–Љ–∞—О—Й–Є—Е —А–Є—Б–њ–µ—А–Є–і–Њ–љ, —А–∞–≤–љ—Л 0,88 (95% –Ф–Ш 0,372–2,070) –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –њ–∞—Ж–Є–µ–љ—В–∞–Љ–Є, –љ–µ –њ–Њ–ї—Г—З–∞–≤—И–Є–Љ–Є –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤–Њ–≥–Њ –≥–Њ–і–∞ —В–µ—А–∞–њ–Є–Є (—В.–µ. –Њ—В—Б—Г—В—Б—В–≤–Є–µ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–є —А–∞–Ј–љ–Є—Ж—Л —Б –љ–µ–ї–µ—З–µ–љ–љ—Л–Љ–Є –њ–∞—Ж–Є–µ–љ—В–∞–Љ–Є –Є–Ј –≥—А—Г–њ–њ—Л —Б—А–∞–≤–љ–µ–љ–Є—П). –Я–µ—А–µ–≤–Њ–і –љ–∞ —А–Є—Б–њ–µ—А–Є–і–Њ–љ –Љ–Њ–ґ–µ—В —Б–њ–Њ—Б–Њ–±—Б—В–≤–Њ–≤–∞—В—М –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—О –≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Ї–Њ–љ—В—А–Њ–ї—П —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —А–∞–Ј–≤–Є–≤—И–µ–є—Б—П –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є–µ–є –љ–∞ —Д–Њ–љ–µ –і—А—Г–≥–Є—Е –∞—В–Є–њ–Є—З–љ—Л—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤ [48]. –†–Є—Б–њ–µ—А–Є–і–Њ–љ –Є–Љ–µ–µ—В —В–µ–љ–і–µ–љ—Ж–Є—О —Г–≤–µ–ї–Є—З–Є–≤–∞—В—М –≤–µ—Б, –љ–Њ –≤ –Љ–µ–љ—М—И–µ–є —Б—В–µ–њ–µ–љ–Є, —З–µ–Љ –Ї–ї–Њ–Ј–∞–њ–Є–љ –Є–ї–Є –Њ–ї–∞–љ–Ј–∞–њ–Є–љ.
–Ю–ї–∞–љ–Ј–∞–њ–Є–љ
–Ь—Л –≤—Л—П–≤–Є–ї–Є 21 —Б–ї—Г—З–∞–є –≤–њ–µ—А–≤—Л–µ —А–∞–Ј–≤–Є–≤—И–µ–≥–Њ—Б—П –і–Є–∞–±–µ—В–∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –Њ–ї–∞–љ–Ј–∞–њ–Є–љ, –≤ 8 –Є–Ј –Ї–Њ—В–Њ—А—Л—Е –Њ–њ–Є—Б–∞–љ –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Є–є –Ї–µ—В–Њ–∞—Ж–Є–і–Њ–Ј, –Ј–∞ –њ–µ—А–Є–Њ–і 1996–2002. Mahmoud et al. [45] –њ–Њ–і—Б—З–Є—В–∞–ї–Є —И–∞–љ—Б—Л —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–∞ 2 —В–Є–њ–∞ –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤–Њ–≥–Њ –≥–Њ–і–∞ —В–µ—А–∞–њ–Є–Є –Њ–ї–∞–љ–Ј–∞–њ–Є–љ–Њ–Љ –Ї–∞–Ї 3,10 (95% –Ф–Ш 95% –Ф–Ш 1,620–5,934) –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –±–Њ–ї—М–љ—Л–Љ–Є –њ—Б–Є—Е–Њ–Ј–Њ–Љ, –љ–µ –њ–Њ–ї—Г—З–∞—О—Й–Є–Љ–Є –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤. –Ю–ї–∞–љ–Ј–∞–њ–Є–љ –Њ–±–ї–∞–і–∞–µ—В —Б—Е–Њ–і–љ—Л–Љ —Б –Ї–ї–Њ–Ј–∞–њ–Є–љ–Њ–Љ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–Њ–Љ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –њ—А–Є–±–∞–≤–Ї–Є –≤ –≤–µ—Б–µ. –Т 2002 –≥. –Ъ–Њ–Љ–Є—В–µ—В–Њ–Љ –њ–Њ –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Б—А–µ–і—Б—В–≤ –±—Л–ї–Є –і–Њ–ї–Њ–ґ–µ–љ—Л –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ —Б–ї—Г—З–∞–µ–≤ –і–Є–∞–±–µ—В–∞ —Б —А–∞–Ј–≤–Є—В–Є–µ–Љ –Ї–µ—В–Њ–∞—Ж–Є–і–Њ–Ј–∞ –Є–ї–Є –Ї–Њ–Љ—Л –њ–Њ —А–∞–њ–Њ—А—В—Г «–ґ–µ–ї—В–Њ–є –Ї–∞—А—В–Њ—З–Ї–Є» –≤ –Т–µ–ї–Є–Ї–Њ–±—А–Є—В–∞–љ–Є–Є. –С–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ (–љ–Њ –љ–µ –≤—Б–µ) –њ—А–Є–±–∞–≤–Є–ї–Є –≤ –≤–µ—Б–µ. Koller and Doraiswamy [44] –≤ —Б–≤–Њ–µ–Љ –Њ–±–Ј–Њ—А–µ –ї–Є—В–µ—А–∞—В—Г—А–љ—Л—Е –Є—Б—В–Њ—З–љ–Є–Ї–Њ–≤ –њ–Њ –Љ–∞–є 2001 –≥. –≤–Ї–ї—О—З–Є—В–µ–ї—М–љ–Њ –Є –њ—А–Є –Є–Ј—Г—З–µ–љ–Є–Є –±–∞–Ј—Л –і–∞–љ–љ—Л—Е Medwatch FDA –Ј–∞ –њ–µ—А–Є–Њ–і —П–љ–≤–∞—А—М 1994 – –Љ–∞–є 2001 –≤—Л—П–≤–Є–ї–Є 237 —Б–ї—Г—З–∞–µ–≤ –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є–Є, —Б–≤—П–Ј–∞–љ–љ–Њ–є —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –Њ–ї–∞–љ–Ј–∞–њ–Є–љ–∞. –Ш–Ј –љ–Є—Е —Г 188 –±—Л–ї –≤–њ–µ—А–≤—Л–µ –≤—Л—П–≤–ї–µ–љ–љ—Л–є –і–Є–∞–±–µ—В, —Г 80 – –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–є –Ї–µ—В–Њ–Ј –Є–ї–Є –∞—Ж–Є–і–Њ–Ј, 15 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Г–Љ–µ—А–ї–Є.
–Ъ–≤–µ—В–Є–∞–њ–Є–љ
–Э–∞–Љ–Є –Њ–±–љ–∞—А—Г–ґ–µ–љ–Њ 3 —Б–ї—Г—З–∞—П –і–Є–∞–±–µ—В–∞, —Б–≤—П–Ј–∞–љ–љ–Њ–≥–Њ —Б —В–µ—А–∞–њ–Є–µ–є –Ї–≤–µ—В–Є–∞–њ–Є–љ–Њ–Љ, –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ–љ—Л—Е —Б 1998 –≥., —Г –Њ–і–љ–Њ–≥–Њ –Є–Ј –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Њ–њ–Є—Б–∞–љ –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Є–є –Ї–µ—В–Њ–∞—Ж–Є–і–Њ–Ј (—В–∞–±–ї. 1). –Ъ–≤–µ—В–Є–∞–њ–Є–љ –Ј–∞–љ–Є–Љ–∞–µ—В –њ—А–Њ–Љ–µ–ґ—Г—В–Њ—З–љ–Њ–µ –Љ–µ—Б—В–Њ –Љ–µ–ґ–і—Г —А–Є—Б–њ–µ—А–Є–і–Њ–љ–Њ–Љ –Є –Њ–ї–∞–љ–Ј–∞–њ–Є–љ–Њ–Љ –њ–Њ –њ–Њ—В–µ–љ—Ж–Є–∞–ї—Г –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є —Г–≤–µ–ї–Є—З–µ–љ–Є—П –≤–µ—Б–∞.
–Ч–Є–њ—А–∞–Ј–Є–і–Њ–љ
–Ч–Є–њ—А–∞–Ј–Є–і–Њ–љ –њ–Њ—П–≤–Є–ї—Б—П –љ–∞ —А—Л–љ–Ї–µ –≤ 2001 –≥., –Є –њ–Њ–Ї–∞ –љ–µ –Њ–њ–Є—Б–∞–љ–Њ —Б–ї—Г—З–∞–µ–≤ —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–∞ –њ—А–Є –µ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є. –Э–Њ, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, –њ—А–Њ—И–ї–Њ –µ—Й–µ —Б–ї–Є—И–Ї–Њ–Љ –Љ–∞–ї–Њ –≤—А–µ–Љ–µ–љ–Є —Б –Љ–Њ–Љ–µ–љ—В–∞ –Ј–∞–њ—Г—Б–Ї–∞ –њ—А–µ–њ–∞—А–∞—В–∞ –і–ї—П –њ–Њ—П–≤–ї–µ–љ–Є—П –і–∞–љ–љ—Л—Е –≤ –ї–Є—В–µ—А–∞—В—Г—А–µ. –Ч–Є–њ—А–∞–Ј–Є–і–Њ–љ –Њ–±–ї–∞–і–∞–µ—В –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –љ–Є–Ј–Ї–Є–Љ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–Њ–Љ —Г–≤–µ–ї–Є—З–µ–љ–Є—П –Љ–∞—Б—Б—Л —В–µ–ї–∞.
–°—А–∞–≤–љ–Є—В–µ–ї—М–љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П
–≠—В–Є –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ–љ—Л–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —Б–ї—Г—З–∞–Є –і–Њ–ї–ґ–љ—Л —Б–Њ–Њ—В–љ–Њ—Б–Є—В—М—Б—П —Б —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–Є–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ–Љ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ—А–Њ–ї–µ—З–µ–љ–љ—Л—Е –Ї–∞–ґ–і—Л–Љ –њ—А–µ–њ–∞—А–∞—В–Њ–Љ. –Т –°–®–Р, –Ї–∞–Ї –±—Л–ї–Њ –њ–Њ–і—Б—З–Є—В–∞–љ–Њ, –≤ 2001 –≥–Њ–і—Г –±—Л–ї–Њ –≤—Л–њ–Є—Б–∞–љ–Њ 10547000 —А–µ—Ж–µ–њ—В–Њ–≤ –љ–∞ —А–Є—Б–њ–µ—А–Є–і–Њ–љ (31,4%), 8788000 – –љ–∞ –Њ–ї–∞–љ–Ј–∞–њ–Є–љ (26,2%), 4184000 – –љ–∞ –Ї–≤–µ—В–Є–∞–њ–Є–љ (12,5%), 2222000 – –љ–∞ –Ї–ї–Њ–Ј–∞–њ–Є–љ (6,6%) –Є 491.000 – –љ–∞ –Ј–Є–њ—А–∞–Ј–Є–і–Њ–љ (1,5%) [49]. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–Љ –°–Є—Б—В–µ–Љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й–Є –≤–µ—В–µ—А–∞–љ–∞–Љ –°–®–Р, –∞–љ–∞–ї–Є–Ј–Є—А–Њ–≤–∞–ї–Є—Б—М –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є–µ –Ї–∞—А—В—Л –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ–љ–Њ–є —И–Є–Ј–Њ—Д—А–µ–љ–Є–µ–є –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –±–Њ–ї–µ–µ 4 –Љ–µ—Б—П—Ж–µ–≤ [27]. –Ш–Ј 38632 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ 1207 –±—Л–ї –љ–∞–Ј–љ–∞—З–µ–љ –Ї–ї–Њ–Ј–∞–њ–Є–љ, 10970 – –Њ–ї–∞–љ–Ј–∞–њ–Є–љ, 9903 – —А–Є—Б–њ–µ—А–Є–і–Њ–љ –Є 955 – –Ї–≤–µ—В–Є–∞–њ–Є–љ. –Т —Ж–µ–ї–Њ–Љ –њ—А–Њ—Б–ї–µ–ґ–Є–≤–∞–ї–∞—Б—М –і–Њ—Б—В–Њ–≤–µ—А–љ–∞—П —Б–≤—П–Ј—М –Љ–µ–ґ–і—Г —А–∞–Ј–≤–Є—В–Є–µ–Љ –і–Є–∞–±–µ—В–∞ –Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –Ї–≤–µ—В–Є–∞–њ–Є–љ–∞, –Ї–ї–Њ–Ј–∞–њ–Є–љ–∞ –Є –Њ–ї–∞–љ–Ј–∞–њ–Є–љ–∞, –љ–Њ –љ–µ —А–Є—Б–њ–µ—А–Є–і–Њ–љ–∞. –®–∞–љ—Б—Л —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–∞ (–Є 95% –Ф–Ш) –і–ї—П –Ї–≤–µ—В–Є–∞–њ–Є–љ–∞, –Ї–ї–Њ–Ј–∞–њ–Є–љ–∞, –Њ–ї–∞–љ–Ј–∞–њ–Є–љ–∞ –Є —А–Є—Б–њ–µ—А–Є–і–Њ–љ–∞ –±—Л–ї–Є 1,31 (1,11–1,55; p<0,002), 1.25 (1,07–1,46; p<0,005), 1,11 (1,04–1,18; p<0,002) –Є 1,05 (0,98–1,12; p=0,15) —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ (—В–∞–±–ї. 2). –Э–∞–Є–±–Њ–ї–µ–µ —Б–Є–ї—М–љ—Л–є —Н—Д—Д–µ–Ї—В –њ—А–Њ—Б–ї–µ–ґ–Є–≤–∞–ї—Б—П —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤ –≤–Њ–Ј—А–∞—Б—В–µ –і–Њ 40 –ї–µ—В. –Т —Н—В–Њ–є –≥—А—Г–њ–њ–µ —И–∞–љ—Б—Л —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–∞ (–Є 95% –Ф–Ш) –і–ї—П –Ї–≤–µ—В–Є–∞–њ–Є–љ–∞, –Ї–ї–Њ–Ј–∞–њ–Є–љ–∞, –Њ–ї–∞–љ–Ј–∞–њ–Є–љ–∞ –Є —А–Є—Б–њ–µ—А–Є–і–Њ–љ–∞ –±—Л–ї–Є 2,13 (1,36–3,35; p<0,002), 1,64 (1,23–2,21; p=0,0009), 1,51 (1,12–2,04; p<0,008) –Є 1,82 (1,05–3,15; p<0,04) —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ.

–Ь–µ—Е–∞–љ–Є–Ј–Љ —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–∞, —Б–≤—П–Ј–∞–љ–љ–Њ–≥–Њ —Б –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–∞–Љ–Є
–Я—А–Є–±–∞–≤–Ї–∞ –≤ –≤–µ—Б–µ
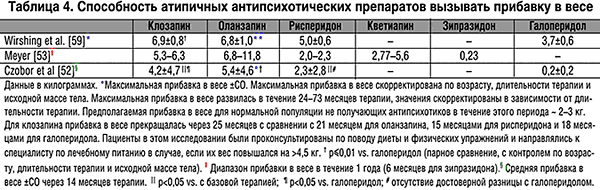
–Я—А–Є–±–∞–≤–Ї–∞ –≤ –≤–µ—Б–µ —П–≤–ї—П–µ—В—Б—П —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ–є –њ—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л—Е –љ–µ–є—А–Њ–ї–µ–њ—В–Є–Ї–Њ–≤ –Є –∞—В–Є–њ–Є—З–љ—Л—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤ [52,53], –∞ –Є–Ј–±—Л—В–Њ—З–љ–∞—П –Љ–∞—Б—Б–∞ —В–µ–ї–∞ –Њ—В–љ–Њ—Б–Є—В—Б—П –Ї —З–µ—В–Ї–Њ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–љ—Л–Љ —Д–∞–Ї—В–Њ—А–∞–Љ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–∞ 2 —В–Є–њ–∞ [54–56]. –Ш–і–µ—П, —З—В–Њ –і–Є–∞–±–µ—В –њ—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤ —П–≤–ї—П–µ—В—Б—П —Б–ї–µ–і—Б—В–≤–Є–µ–Љ –њ—А–Є–±–∞–≤–Ї–Є –≤ –≤–µ—Б–µ, —Б–Њ–±–ї–∞–Ј–љ–Є—В–µ–ї—М–љ–∞. –Э–∞–њ—А–Є–Љ–µ—А, –Ї–ї–Њ–Ј–∞–њ–Є–љ –Є –Њ–ї–∞–љ–Ј–∞–њ–Є–љ –Њ–±–ї–∞–і–∞—О—В –љ–∞–Є–±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Њ–є —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М—О –≤—Л–Ј—Л–≤–∞—В—М –Ї–∞–Ї –њ—А–Є–±–∞–≤–Ї—Г –≤ –≤–µ—Б–µ, —В–∞–Ї –Є –і–Є–∞–±–µ—В (—В–∞–±–ї. 4) [52,53,57,59]. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ –њ–∞—Ж–Є–µ–љ—В—Л, –њ—А–Є–љ–Є–Љ–∞—О—Й–Є–µ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л, –Љ–Њ–≥—Г—В –Ј–∞–±–Њ–ї–µ—В—М –і–Є–∞–±–µ—В–Њ–Љ –±–µ–Ј –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є –њ—А–Є–±–∞–≤–Ї–Є –≤ –≤–µ—Б–µ [60] –Є–ї–Є –љ–∞ —Д–Њ–љ–µ —Б–љ–Є–ґ–µ–љ–Є—П –≤–µ—Б–∞ [61]. –С–Њ–ї–µ–µ —В–Њ–≥–Њ, –і–Є–∞–±–µ—В –Њ–±—Л—З–љ–Њ –±—Л—Б—В—А–Њ —А–µ–і—Г—Ж–Є—А—Г–µ—В—Б—П –њ—А–Є –Њ—В–Љ–µ–љ–µ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –±–µ–Ј –Ј–љ–∞—З–Є–Љ–Њ–≥–Њ —Г–Љ–µ–љ—М—И–µ–љ–Є—П –Љ–∞—Б—Б—Л —В–µ–ї–∞ –Є —З–∞—Б—В–Њ –≤–Њ–Ј–Њ–±–љ–Њ–≤–ї—П–µ—В—Б—П –њ—А–Є –≤–Њ–Ј–Њ–±–љ–Њ–≤–ї–µ–љ–Є–Є —В–µ—А–∞–њ–Є–Є –њ—А–µ–њ–∞—А–∞—В–Њ–Љ.
–Я—А–Є–Љ–µ—З–∞—В–µ–ї—М–љ–Њ, —З—В–Њ –Љ–љ–Њ–≥–Є–µ –Є–Ј –Њ–њ–Є—Б–∞–љ–љ—Л—Е —Б–ї—Г—З–∞–µ–≤ –≤–њ–µ—А–≤—Л–µ —А–∞–Ј–≤–Є–≤—И–µ–≥–Њ—Б—П –і–Є–∞–±–µ—В–∞, —Б–≤—П–Ј–∞–љ–љ–Њ–≥–Њ —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –∞—В–Є–њ–Є—З–љ—Л—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤, –њ—А–Њ—В–µ–Ї–∞–ї–Є —Б —А–∞–Ј–≤–Є—В–Є–µ–Љ –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–≥–Њ –Ї–µ—В–Њ–∞—Ж–Є–і–Њ–Ј–∞, —Е–Њ—В—П –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –Є–Ј –љ–Є—Е, –≤ –Ї–Њ–љ–µ—З–љ–Њ–Љ —Б—З–µ—В–µ, –љ–µ —В—А–µ–±–Њ–≤–∞–ї–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Є–љ—Б—Г–ї–Є–љ–∞. –Э–µ–Љ–љ–Њ–≥–Є–µ –Є–Ј —Н—В–Є—Е —Б–ї—Г—З–∞–µ–≤ —Б–Њ–і–µ—А–ґ–∞—В –і–µ—В–∞–ї—М–љ—Г—О –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Г—О –Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї—Г—О –Є–љ—Д–Њ—А–Љ–∞—Ж–Є—О, –љ–Њ –љ–µ–Ї–Њ—В–Њ—А—Л–µ –Є—Е —Н—В–Є—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –±—Л–ї–Є, –љ–µ—Б–Њ–Љ–љ–µ–љ–љ–Њ, –≤ —В—П–ґ–µ–ї–Њ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–Є.
–≠—В–Є –Њ–±–Ј–Њ—А—Л –≥–Њ–≤–Њ—А—П—В, —Б–Ї–Њ—А–µ–µ, –Њ –њ—А—П–Љ–Њ–Љ –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Њ–Љ —Н—Д—Д–µ–Ї—В–µ, —З–µ–Љ –Њ–± –Њ–њ–Њ—Б—А–µ–і–Њ–≤–∞–љ–љ–Њ–Љ —Н—Д—Д–µ–Ї—В–µ –≤—Б–ї–µ–і—Б—В–≤–Є–µ –њ—А–Є–±–∞–≤–Ї–Є –≤ –≤–µ—Б–µ. –Т–Њ–Ј–Љ–Њ–ґ–љ–Њ, —З—В–Њ —Н—В–∞ –≤–Є–і–Є–Љ–∞—П —Б–≤—П–Ј—М –Љ–µ–ґ–і—Г —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М—О —Г–≤–µ–ї–Є—З–Є–≤–∞—В—М –≤–µ—Б –Є –і–Є–∞–±–µ—В–Њ–≥–µ–љ–љ—Л–Љ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–Њ–Љ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В, –≤–µ—А–Њ—П—В–љ–Њ, –Є–Ј –µ–і–Є–љ—Л—Е —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–є, –∞ –љ–µ —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–∞, –Ї–∞–Ї –љ–µ–њ—А—П–Љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –≤—Б–ї–µ–і—Б—В–≤–Є–µ —Г–≤–µ–ї–Є—З–µ–љ–Є—П –≤–µ—Б–∞.
–†–µ—Ж–µ–њ—В–Њ—А–љ—Л–є –∞–љ—В–∞–≥–Њ–љ–Є–Ј–Љ
–Р–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Ї–∞–Ї –∞—В–Є–њ–Є—З–љ—Л—Е, —В–∞–Ї –Є —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤ –≤—Л–Ј–≤–∞–љ–∞ –∞–љ—В–∞–≥–Њ–љ–Є–Ј–Љ–Њ–Љ –Ї —Ж–µ–љ—В—А–∞–ї—М–љ—Л–Љ –і–Њ–њ–∞–Љ–Є–љ–Њ–≤—Л–Љ D2–—А–µ—Ж–µ–њ—В–Њ—А–∞–Љ [7,8]. –°–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ, –µ—Б–ї–Є –±—Л –і–Є–∞–±–µ—В –±—Л–ї —Б–≤—П–Ј–∞–љ —В–Њ–ї—М–Ї–Њ —Б –∞—Д—Д–Є–љ–Є—В–µ—В–Њ–Љ –Ї D2–—А–µ—Ж–µ–њ—В–Њ—А–∞–Љ, —Г –≤—Б–µ—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤ –±—Л–ї –±—Л –њ—А–Є–±–ї–Є–Ј–Є—В–µ–ї—М–љ–Њ –Њ–і–Є–љ–∞–Ї–Њ–≤—Л–є –і–Є–∞–±–µ—В–Њ–≥–µ–љ–љ—Л–є –њ–Њ—В–µ–љ—Ж–Є–∞–ї. –Ю—З–µ–≤–Є–і–љ–Њ, —З—В–Њ —Н—В–Њ –љ–µ —В–∞–Ї.
–Р–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —А–∞–Ј–ї–Є—З–∞—О—В—Б—П –њ–Њ –і–Њ–Ј–Є—А–Њ–≤–Ї–∞–Љ, –љ–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–∞—П –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–∞—П –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є—П –≤ –њ–ї–∞–Ј–Љ–µ –Є–ї–Є —Б–њ–Є–љ–љ–Њ–Љ–Њ–Ј–≥–Њ–≤–Њ–є –ґ–Є–і–Ї–Њ—Б—В–Є –љ–∞–њ—А—П–Љ—Г—О –Ї–Њ—А—А–µ–ї–Є—А—Г–µ—В —Б–Њ —Б—В–µ–њ–µ–љ—М—О –∞–љ—В–∞–≥–Њ–љ–Є–Ј–Љ–∞ –Ї D2–—А–µ—Ж–µ–њ—В–Њ—А–∞–Љ [8]. –Ф–ї—П —В–Њ–≥–Њ —З—В–Њ–±—Л —Б—А–∞–≤–љ–Є—В—М —А–µ—Ж–µ–њ—В–Њ—А–љ—Л–є –њ—А–Њ—Д–Є–ї—М —А–∞–Ј–ї–Є—З–љ—Л—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М –Є—Б—Б–ї–µ–і–Њ–≤–∞—В—М –Є—Е –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ—Л–є –∞—Д—Д–Є–љ–Є—В–µ—В –Ї —А–∞–Ј–ї–Є—З–љ—Л–Љ —А–µ—Ж–µ–њ—В–Њ—А–∞–Љ –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б –∞—Д—Д–Є–љ–Є—В–µ—В–Њ–Љ –Ї —В–µ–Љ —А–µ—Ж–µ–њ—В–Њ—А–∞–Љ, –Ї–Њ—В–Њ—А—Л–µ –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—О—В –њ–µ—А–≤–Є—З–љ—Л–є –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В – D2–—А–µ—Ж–µ–њ—В–Њ—А–∞–Љ [8].
–Р–љ—В–∞–≥–Њ–љ–Є–Ј–Љ –Ї 5––Э–Ґ —А–µ—Ж–µ–њ—В–Њ—А–∞–Љ
–Т—Л—Б–Њ–Ї–∞—П —Б—В–µ–њ–µ–љ—М –∞–љ—В–∞–≥–Њ–љ–Є–Ј–Љ–∞ –Ї 5––≥–Є–і—А–Њ–Ї—Б–Є—В—А–Є–њ—В–∞–Љ–Є–љ–Њ–≤—Л–Љ 5––Э–Ґ2–Р–—А–µ—Ж–µ–њ—В–Њ—А–∞–Љ –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б —З—Г—В—М –±–Њ–ї–µ–µ –љ–Є–Ј–Ї–Њ–є —Б—В–µ–њ–µ–љ—М—О –∞–љ—В–∞–≥–Њ–љ–Є–Ј–Љ–∞ –Ї D2–—А–µ—Ж–µ–њ—В–Њ—А–∞–Љ –Љ–Њ–ґ–µ—В –±—Л—В—М –њ—А–µ–і–њ–Њ—Б—Л–ї–Ї–Њ–є –і–ї—П –љ–Є–Ј–Ї–Њ–є —З–∞—Б—В–Њ—В—Л –≠–Я–° –Є –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –∞—В–Є–њ–Є—З–љ—Л—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤ (—В–∞–±–ї. 5) [64]. –Э–µ –њ–Њ—Е–Њ–ґ–µ, —З—В–Њ —Н—В–Њ –Љ–Њ–≥–ї–Њ –±—Л –±—Л—В—М –њ—А–Є—З–Є–љ–Њ–є –і–Є–∞–±–µ—В–∞, –≤—Л–Ј—Л–≤–∞–µ–Љ–Њ–≥–Њ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–∞–Љ–Є, —В–∞–Ї –Ї–∞–Ї —А–Є—Б–њ–µ—А–Є–і–Њ–љ –Є–Љ–µ–µ—В —Б–Њ–Њ—В–љ–Њ—И–µ–љ–Є–µ –∞—Д—Д–Є–љ–Є—В–µ—В–∞ 5––Э–Ґ2–Р/D2 —В–∞–Ї–Њ–µ –ґ–µ, –Ї–∞–Ї –Ї–ї–Њ–Ј–∞–њ–Є–љ –Є –Њ–ї–∞–љ–Ј–∞–њ–Є–љ, –љ–Њ –Љ–µ–љ—М—И—Г—О —Б–Ї–ї–Њ–љ–љ–Њ—Б—В—М –≤—Л–Ј—Л–≤–∞—В—М –і–Є–∞–±–µ—В.

–Т–ї–Є—П–љ–Є–µ 5––Э–Ґ1–Р–—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ –љ–∞ –≥–Њ–Љ–µ–Њ—Б—В–∞–Ј –≥–ї—О–Ї–Њ–Ј—Л –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–µ [67–70], –љ–Њ –Љ–∞–ї–Њ–≤–µ—А–Њ—П—В–љ–Њ, —З—В–Њ –±–ї–Њ–Ї–∞–і–∞ 5––Э–Ґ1–Р –Њ—В–≤–µ—З–∞–µ—В –Ј–∞ —А–∞–Ј–≤–Є—В–Є–µ –і–Є–∞–±–µ—В–∞, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г —Б—А–∞–≤–љ–Є—В–µ–ї—М–љ—Л–є –∞—Д—Д–Є–љ–Є—В–µ—В –∞—В–Є–њ–Є—З–љ—Л—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤ –Ї 5––Э–Ґ1–Р–—А–µ—Ж–µ–њ—В–Њ—А–∞–Љ –љ–µ —Б–≤—П–Ј–∞–љ —Б –Є—Е –і–Є–∞–±–µ—В–Њ–≥–µ–љ–љ—Л–Љ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–Њ–Љ (—В–∞–±–ї. 5).
–Р–љ—В–∞–≥–Њ–љ–Є–Ј–Љ –Ї –≥–Є—Б—В–∞–Љ–Є–љ–Њ–≤—Л–Љ –Э1–—А–µ—Ж–µ–њ—В–Њ—А–∞–Љ
–Р–љ—В–∞–≥–Њ–љ–Є–Ј–Љ –Ї —Ж–µ–љ—В—А–∞–ї—М–љ—Л–Љ –≥–Є—Б—В–∞–Љ–Є–љ–Њ–≤—Л–Љ –Э1, –Ї–∞–Ї –њ—А–µ–і–њ–Њ–ї–∞–≥–∞–µ—В—Б—П, –Љ–Њ–ґ–µ—В —Б–ї—Г–ґ–Є—В—М –њ—А–Є—З–Є–љ–Њ–є –њ—А–Є–±–∞–≤–Ї–Є –≤ –≤–µ—Б–µ, –≤—Л–Ј–≤–∞–љ–љ–Њ–є –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–∞–Љ–Є [59]. –•–Њ—В—П –Ї–≤–µ—В–Є–∞–њ–Є–љ –Њ–±–ї–∞–і–∞–µ—В –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –љ–Є–Ј–Ї–Є–Љ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–Њ–Љ –Ї —Г–≤–µ–ї–Є—З–µ–љ–Є—О –≤–µ—Б–∞ (—В–∞–±–ї. 4), –µ–≥–Њ –∞—Д—Д–Є–љ–Є—В–µ—В –Ї –Э1–—А–µ—Ж–µ–њ—В–Њ—А–∞–Љ –≤ 87 —А–∞–Ј –≤—Л—И–µ, —З–µ–Љ –Ї D2 (—В–∞–±–ї. 5).
–Р–љ—В–∞–≥–Њ–љ–Є–Ј–Љ –Ї –Љ—Г—Б–Ї–∞—А–Є–љ–Њ–≤—Л–Љ –∞—Ж–µ—В–Є–ї—Е–Њ–ї–Є–љ–Њ–≤—Л–Љ —А–µ—Ж–µ–њ—В–Њ—А–∞–Љ
–Э–µ—Б–Љ–Њ—В—А—П –љ–∞ —В–Њ, —З—В–Њ –Ї–ї–Њ–Ј–∞–њ–Є–љ –Є –Њ–ї–∞–љ–Ј–∞–њ–Є–љ –≤ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Є—Е –і–Њ–Ј–∞—Е –≤ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –±–ї–Њ–Ї–Є—А—Г—О—В –Љ—Г—Б–Ї–∞—А–Є–љ–Њ–≤—Л–µ –Р—Ж–• —А–µ—Ж–µ–њ—В–Њ—А—Л, –±–ї–Њ–Ї–∞–і–∞ –Р—Ж–• —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ –љ–µ –њ—А–Є–љ–Є–Љ–∞–µ—В—Б—П –≤ —А–∞—Б—З–µ—В –≤ –Ї–∞—З–µ—Б—В–≤–µ –њ—А–Є—З–Є–љ—Л –Ї–∞–Ї –њ—А–Є–±–∞–≤–Ї–Є –≤ –≤–µ—Б–µ, —В–∞–Ї –Є –і–Є–∞–±–µ—В–∞. –†–Є—Б–њ–µ—А–Є–і–Њ–љ –љ–µ –Њ–±–ї–∞–і–∞–µ—В –∞—Д—Д–Є–љ–Є—В–µ—В–Њ–Љ –Ї –Р—Ж–• —А–µ—Ж–µ–њ—В–Њ—А–∞–Љ (—В–∞–±–ї. 5), –љ–Њ –≤—Л–Ј—Л–≤–∞–µ—В –љ–µ–Ї–Њ—В–Њ—А–Њ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –≤–µ—Б–∞. –Я—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –Љ—Г—Б–Ї–∞—А–Є–љ–Њ–≤—Л—Е –∞–љ—В–∞–≥–Њ–љ–Є—Б—В–Њ–≤ –і–ї—П –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –≠–Я–° —Г –њ—Б–Є—Е–Є–∞—В—А–Є—З–µ—Б–Ї–Є—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –љ–µ –Њ—В–Љ–µ—З–µ–љ–Њ –љ–Є –њ—А–Є–±–∞–≤–Ї–Є –≤ –≤–µ—Б–µ, –љ–Є —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–∞.
–Ю—Б—В—А—Л–є –њ–∞–љ–Ї—А–µ–∞—В–Є—В
–Э–µ—Б–Ї–Њ–ї—М–Ї–Њ —Б–ї—Г—З–∞–µ–≤ –≤–њ–µ—А–≤—Л–µ —А–∞–Ј–≤–Є–≤—И–µ–≥–Њ—Б—П –і–Є–∞–±–µ—В–∞, —Б–≤—П–Ј–∞–љ–љ–Њ–≥–Њ —Б –Ї–ї–Њ–Ј–∞–њ–Є–љ–Њ–Љ –Є –Њ–ї–∞–љ–Ј–∞–њ–Є–љ–Њ–Љ, –њ—А–Њ—В–µ–Ї–∞–ї–Є —Б –Њ—Б—В—А—Л–Љ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–Њ–Љ [71]. –Т–Њ–Ј–Љ–Њ–ґ–љ–Њ, —З—В–Њ –і–Є–∞–±–µ—В, —Б–≤—П–Ј–∞–љ–љ—Л–є —Б –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–∞–Љ–Є, —П–≤–ї—П–µ—В—Б—П —А–µ–Ј—Г–ї—М—В–∞—В–Њ–Љ —Е–Є–Љ–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є—П –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ, –і–Є–∞–±–µ—В, —А–∞–Ј–≤–Є–≤—И–Є–є—Б—П –љ–∞ —Д–Њ–љ–µ –∞—В–Є–њ–Є—З–љ—Л—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤, —З–∞—Й–µ –њ—А–Њ—В–µ–Ї–∞–ї —Б –≥–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є–µ–є, —З–µ–Љ —Б–Њ —Б–љ–Є–ґ–µ–љ–Є–µ–Љ —Б–µ–Ї—А–µ—Ж–Є–Є –Є–љ—Б—Г–ї–Є–љ–∞ [46,72,73]. –Т –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е —Б–ї—Г—З–∞—П—Е –±—Л–ї–∞ –Њ—В–Љ–µ—З–µ–љ–∞ –≥–Є–њ–µ—А–ї–Є–њ–Є–і–µ–Љ–Є—П [46,73], –і–Њ—Б—В–∞—В–Њ—З–љ–Њ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л–Љ –њ—А–Є –і–Є–∞–±–µ—В–µ 2 —В–Є–њ–∞ —П–≤–ї—П–µ—В—Б—П –Є –њ–Њ–≤—Л—И–µ–љ–Є–µ —Б—Л–≤–Њ—А–Њ—В–Њ—З–љ—Л—Е —В—А–Є–≥–ї–Є—Ж–µ—А–Є–і–Њ–≤ [46], —З—В–Њ —Г–Ї–ї–∞–і—Л–≤–∞–µ—В—Б—П –≤ –њ–Њ–љ–Є–Љ–∞–љ–Є–µ, —З—В–Њ –і–Є–∞–±–µ—В –Њ—В–љ–Њ—Б–Є—В—Б—П –Ї —Б–ї–Њ–ґ–љ—Л–Љ –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–Љ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞–Љ, –≤–Њ–≤–ї–µ–Ї–∞—О—Й–Є–Љ –≤ –њ—А–Њ—Ж–µ—Б—Б –Ї–∞—А–±–Њ–∞–љ–≥–Є–і—А–∞—В—Л, –ґ–Є—А—Л –Є –∞–Љ–Є–љ–Њ–Ї–Є—Б–ї–Њ—В—Л. –Я–∞–љ–Ї—А–µ–∞—В–Є—В –њ—А–Є –і–Є–∞–±–µ—В–µ, —Б–≤—П–Ј–∞–љ–љ–Њ–Љ —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤, —В–∞–Ї–ґ–µ –Љ–Њ–ґ–µ—В –±—Л—В—М —А–µ–Ј—Г–ї—М—В–∞—В–Њ–Љ –љ–µ–њ—А—П–Љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –≥–Є–њ–µ—А–ї–Є–њ–Є–і–µ–Љ–Є–Є.
–†–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М –Ї –Є–љ—Б—Г–ї–Є–љ—Г
Dwyer et al. [74] –њ–Њ–Ї–∞–Ј–∞–ї–Є, —З—В–Њ –љ–µ–Ї–Њ—В–Њ—А—Л–µ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Є –Є–љ–≥–Є–±–Є—А—Г—О—В —В—А–∞–љ—Б–њ–Њ—А—В –≥–ї—О–Ї–Њ–Ј—Л –≤ –†–°12 –Ї–ї–µ—В–Ї–Є –≤ –Ї—Г–ї—М—В—Г—А–µ –Є –њ–Њ–≤—Л—И–∞—О—В –Ї–ї–µ—В–Њ—З–љ—Л–µ —Г—А–Њ–≤–љ–Є —В—А–∞–љ—Б–њ–Њ—А—В–љ—Л—Е –Є–Ј–Њ—Д–Њ—А–Љ –≥–ї—О–Ї–Њ–Ј—Л GLUT1 –Є GLUT3. –≠—В–Њ—В —Б—Ж–µ–љ–∞—А–Є–є –њ—А–Є–≤–Њ–і–Є—В –Ї –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є–Є, —З—В–Њ, –≤ —Б–≤–Њ—О –Њ—З–µ—А–µ–і—М, –≤–µ–і–µ—В –Ї –≥–Њ–Љ–µ–Њ—Б—В–∞—В–Є—З–µ—Б–Ї–Њ–Љ—Г –њ–Њ–≤—Л—И–µ–љ–Є—О –≤—Л—А–∞–±–Њ—В–Ї–Є –Є–љ—Б—Г–ї–Є–љ–∞. –Ф–ї–Є—В–µ–ї—М–љ–∞—П –≥–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є—П –≤ –Ї–Њ–љ–µ—З–љ–Њ–Љ –Є—В–Њ–≥–µ –њ—А–Є–≤–Њ–і–Є—В –Ї –Є–љ—Б—Г–ї–Є–љ–Њ–≤–Њ–є —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –Є –і–∞–ї—М–љ–µ–є—И–µ–є –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є–Є, –Ї–∞–Ї —А–µ–Ј—Г–ї—М—В–∞—В—Г —Б–љ–Є–ґ–µ–љ–љ–Њ–є —А–µ–≥—Г–ї—П—Ж–Є–Є –Є–љ—Б—Г–ї–Є–љ–Њ–≤—Л—Е —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤.
–Ы–µ–њ—В–Є–љ
–£—А–Њ–≤–љ–Є –ї–µ–њ—В–Є–љ–∞ –њ–Њ–≤—Л—И–∞—О—В—Б—П —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≤–њ–µ—А–≤—Л–µ —А–∞–Ј–≤–Є–≤—И–Є–Љ—Б—П –і–Є–∞–±–µ—В–Њ–Љ, —Б–≤—П–Ј–∞–љ–љ—Л–Љ —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤ [75,76], –Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ—А–Є–љ–Є–Љ–∞—О—Й–Є—Е –Ї–ї–Њ–Ј–∞–њ–Є–љ –Є–ї–Є –Њ–ї–∞–љ–Ј–∞–њ–Є–љ, —Г –Ї–Њ—В–Њ—А—Л—Е –і–Є–∞–±–µ—В –љ–µ —А–∞–Ј–≤–Є–ї—Б—П [72,77]. –Ы–µ–њ—В–Є–љ –≤—Л—А–∞–±–∞—В—Л–≤–∞–µ—В—Б—П –∞–і–Є–њ–Њ—Ж–Є—В–∞–Љ–Є, –Є –њ—А–Є–љ—П—В–Њ —Б—З–Є—В–∞—В—М, —З—В–Њ –Њ–љ —Б–љ–Є–ґ–∞–µ—В –∞–њ–њ–µ—В–Є—В –Є —Б—В–Є–Љ—Г–ї–Є—А—Г–µ—В –Ї–∞—В–∞–±–Њ–ї–Є–Ј–Љ –ґ–Є—А–Њ–≤ –Є/–Є–ї–Є –Є–љ–≥–Є–±–Є—А—Г–µ—В —Б–Є–љ—В–µ–Ј –ґ–Є—А–Њ–≤ –∞–і–Є–њ–Њ—Ж–Є—В–∞–Љ–Є, –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ —В–Њ, —З—В–Њ —Г—А–Њ–≤–љ–Є –ї–µ–њ—В–Є–љ–∞ –њ–Њ–≤—Л—И–∞—О—В—Б—П —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ, –њ—А–Њ—П–≤–ї—П—О—Й–Є—Е —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М –Ї –ї–µ–њ—В–Є–љ—Г [78]. –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ —Н—В–Њ, –±—Л—Б—В—А–Њ—В–∞ –Є –і–Є—Б–њ—А–Њ–њ–Њ—А—Ж–Є–Њ–љ–∞–ї—М–љ–∞—П —Б—В–µ–њ–µ–љ—М —Г–≤–µ–ї–Є—З–µ–љ–Є—П —Г—А–Њ–≤–љ–µ–є –ї–µ–њ—В–Є–љ–∞ –≤ –љ–∞—З–∞–ї–µ —В–µ—А–∞–њ–Є–Є –Ї–ї–Њ–Ј–∞–њ–Є–љ–Њ–Љ [75,76] –њ—А–µ–і–њ–Њ–ї–∞–≥–∞—О—В, —З—В–Њ —Н—В–Њ –Љ–Њ–ґ–µ—В –±—Л—В—М –њ—А—П–Љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ, –∞ –љ–µ —Б–ї–µ–і—Б—В–≤–Є–µ–Љ —Г–≤–µ–ї–Є—З–µ–љ–Є—П –≤–µ—Б–∞, –≤—Л–Ј–≤–∞–љ–љ–Њ–≥–Њ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–Љ. –Я–Њ–≤—Л—И–µ–љ–Є–µ –ї–µ–њ—В–Є–љ–∞ –Є –њ–Њ—Б–ї–µ–і—Г—О—Й–∞—П —Б–љ–Є–ґ–µ–љ–љ–∞—П —А–µ–≥—Г–ї—П—Ж–Є—П –ї–µ–њ—В–Є–љ–Њ–≤—Л—Е —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ –≥–Є–њ–Њ—В–∞–ї–∞–Љ—Г—Б–∞ –Є–ї–Є –Є–Ј–Љ–µ–љ–µ–љ–љ–∞—П –і–Є–љ–∞–Љ–Є–Ї–∞ —В—А–∞–љ—Б–њ–Њ—А—В–∞ –Љ–Њ–≥—Г—В –Њ–±—К—П—Б–љ—П—В—М –њ—А–Є–±–∞–≤–Ї—Г –≤ –≤–µ—Б–µ –Є –і–Є–∞–±–µ—В —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ—А–Є–љ–Є–Љ–∞—О—Й–Є—Е –Ї–Њ–љ–Ї—А–µ—В–љ—Л–є –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї [72]. –Я—А–Њ—В–Є–≤ —Н—В–Њ–є —В–µ–Њ—А–Є–Є –≥–Њ–≤–Њ—А—П—В —А–µ–Ј—Г–ї—М—В–∞—В—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, —Б—А–∞–≤–љ–Є–≤–∞–≤—И–µ–≥–Њ —Г—А–Њ–≤–љ–Є –ї–µ–њ—В–Є–љ–∞ —Г 59 –±–Њ–ї—М–љ—Л—Е —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —И–Є–Ј–Њ—Д—А–µ–љ–Є–µ–є —Б –Ї–Њ–љ—В—А–Њ–ї—М–љ–Њ–є –≥—А—Г–њ–њ–Њ–є –Ј–і–Њ—А–Њ–≤—Л—Е —Б—Г–±—К–µ–Ї—В–Њ–≤, —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–Є—Е –њ–Њ –њ–Њ–ї—Г, –≤–Њ–Ј—А–∞—Б—В—Г –Є –Ш–Ь–Ґ [79]. –†–∞–Ј–љ–Є—Ж—Л –≤ —Г—А–Њ–≤–љ—П—Е –ї–µ–њ—В–Є–љ–∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є –њ—А–Є–љ–Є–Љ–∞—О—Й–Є—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л (37 —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л–µ –Є 17 –∞—В–Є–њ–Є—З–љ—Л–µ), –Є —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–Є–Љ–Є –Ї–Њ–љ—В—А–Њ–ї—П–Љ–Є –≤—Л—П–≤–ї–µ–љ–Њ –љ–µ –±—Л–ї–Њ. –Ч–љ–∞—З–Є–Љ–Њ—Б—В—М —Н—В–Њ–≥–Њ –љ–µ –Њ—З–µ–≤–Є–і–љ–∞ –Є–Ј––Ј–∞ –Љ–∞–ї–Њ–≥–Њ —А–∞–Ј–Љ–µ—А–∞ –≤—Л–±–Њ—А–Ї–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ—А–Є–љ–Є–Љ–∞—О—Й–Є—Е –∞—В–Є–њ–Є—З–љ—Л–µ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Є. –Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ—А–µ–і–њ–Њ–ї–∞–≥–∞–µ–Љ–Њ–є –Ї–Њ—А—А–µ–ї—П—Ж–Є–Є –Љ–µ–ґ–і—Г –њ—А–Є–µ–Љ–Њ–Љ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤ –Є –ї–µ–њ—В–Є–љ–Њ–Љ —В—А–µ–±—Г–µ—В –љ–∞–ї–Є—З–Є–µ –≥—А—Г–њ–њ—Л –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –љ–µ –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤, –Ї–Њ–љ—В—А–Њ–ї—М–љ–Њ–є –≥—А—Г–њ–њ—Л, –њ–Њ–ї—Г—З–∞—О—Й–µ–є –њ–ї–∞—Ж–µ–±–Њ, –Є –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е —В–µ—Б—В–Є—А—Г–µ–Љ—Л—Е –≥—А—Г–њ–њ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Ї–∞–ґ–і–∞—П –Є–Ј –Ї–Њ—В–Њ—А—Л—Е –њ–Њ–ї—Г—З–∞–ї–∞ –±—Л —А–∞–Ј–ї–Є—З–љ—Л–µ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Є —Б —А–∞–Ј–ї–Є—З–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–≥–µ–љ–љ—Л–Љ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–Њ–Љ. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ, —Е–Њ—В—П –Є –љ–µ–њ–Њ–ї–љ—Л–µ, –љ–Њ —Б—Г—Й–µ—Б—В–≤—Г—О—Й–Є–µ –і–∞–љ–љ—Л–µ –њ—А–µ–і–њ–Њ–ї–∞–≥–∞—О—В, —З—В–Њ –њ–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –ї–µ–њ—В–Є–љ–∞ –Љ–Њ–ґ–µ—В –Є–≥—А–∞—В—М —А–Њ–ї—М –≤ —Н—В–Є–Њ–ї–Њ–≥–Є–Є –і–Є–∞–±–µ—В–∞, –≤—Л–Ј–≤–∞–љ–љ–Њ–≥–Њ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–∞–Љ–Є (—А–Є—Б. 1)
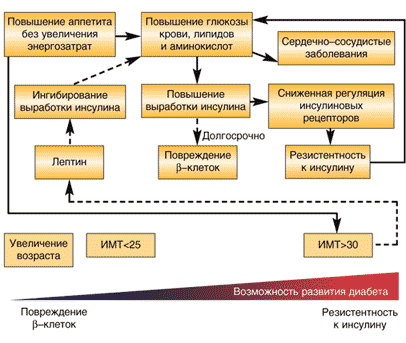
–†–Є—Б. 1. –Т–Њ–Ј–Љ–Њ–ґ–љ—Л–µ –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–∞, —Б–≤—П–Ј–∞–љ–љ–Њ–≥–Њ —Б —В–µ—А–∞–њ–Є–µ–є –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–∞–Љ–Є. –Т–Ї–ї—О—З–µ–љ—Л –≤–Њ–Ј–Љ–Њ–ґ–љ—Л–µ —В–Њ—З–Ї–Є –њ—А–Є–ї–Њ–ґ–µ–љ–Є—П –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤ –і–ї—П —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–∞, –Ї–∞–Ї –њ—А—П–Љ–Њ–µ –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є–µ b-–Ї–ї–µ—В–Њ–Ї, —Б—В–Є–Љ—Г–ї—П—Ж–Є—П –∞–њ–њ–µ—В–Є—В–∞ –Є–ї–Є —Б—В–Є–Љ—Г–ї—П—Ж–Є—П –≤—Л—А–∞–±–Њ—В–Ї–Є –ї–µ–њ—В–Є–љ–∞.
–Ю–±—А–∞—В–Є–Љ–Њ—Б—В—М –і–Є–∞–±–µ—В–∞, —Б–≤—П–Ј–∞–љ–љ–Њ–≥–Њ —Б –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–∞–Љ–Є–Т –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ –Њ–њ–Є—Б–∞–љ–љ—Л—Е —Б–ї—Г—З–∞–µ–≤ –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є–Є –Є–ї–Є –і–Є–∞–±–µ—В–∞, —Б–≤—П–Ј–∞–љ–љ—Л—Е —Б –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–∞–Љ–Є, –њ—А–Є–µ–Љ –њ—А–µ–њ–∞—А–∞—В–∞ (–Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –Ї–ї–Њ–Ј–∞–њ–Є–љ –Є–ї–Є –Њ–ї–∞–љ–Ј–∞–њ–Є–љ) –±—Л–ї –њ–Њ–ї–љ–Њ—Б—В—М—О –њ—А–µ–Ї—А–∞—Й–µ–љ, –Є–ї–Є –ґ–µ –њ–∞—Ж–Є–µ–љ—В—Л –њ–µ—А–µ–≤–Њ–і–Є–ї–Є—Б—М –љ–∞ –і—А—Г–≥–Њ–є –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї. –°–Ї–Њ—А–Њ—Б—В—М –≤–Њ–Ј–≤—А–∞—В–∞ –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–є –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є –Ї –љ–Њ—А–Љ–µ –љ–µ –≤—Б–µ–≥–і–∞ –Њ–њ–Є—Б–∞–љ–∞ —З–µ—В–Ї–Њ. –Т –љ–µ–Ї–Њ—В–Њ—А—Л—Е —Б–ї—Г—З–∞—П—Е —Н—В–Њ –њ—А–Њ–Є—Б—Е–Њ–і–Є–ї–Њ —Г–і–Є–≤–Є—В–µ–ї—М–љ–Њ –±—Л—Б—В—А–Њ – –≤ —В–µ—З–µ–љ–Є–µ 2–3 –і–љ–µ–є —Б –Љ–Њ–Љ–µ–љ—В–∞ –њ—А–µ–Ї—А–∞—Й–µ–љ–Є—П —В–µ—А–∞–њ–Є–Є –Є–ї–Є –њ–µ—А–µ–≤–Њ–і–∞ –љ–∞ –і—А—Г–≥—Г—О – —Е–Њ—В—П –Є–љ–Њ–≥–і–∞ –њ—А–Є–Љ–µ–љ—П–ї–Є—Б—М –њ–µ—А–Њ—А–∞–ї—М–љ—Л–µ —Б–∞—Е–∞—А–Њ—Б–љ–Є–ґ–∞—О—Й–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л –Є–ї–Є –Є–љ—Б—Г–ї–Є–љ. –Я–Њ—З—В–Є –≤–Њ –≤—Б–µ—Е –Њ–њ–Є—Б–∞–љ–љ—Л—Е —Б–ї—Г—З–∞—П—Е —Г—А–Њ–≤–љ–Є –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є –≤–Њ–Ј–≤—А–∞—Й–∞–ї–Є—Б—М –Ї –љ–Њ—А–Љ–∞–ї—М–љ—Л–Љ –Ј–љ–∞—З–µ–љ–Є—П–Љ —З–µ—А–µ–Ј 2–3 –љ–µ–і–µ–ї–Є –њ–Њ—Б–ї–µ –њ—А–µ–Ї—А–∞—Й–µ–љ–Є—П –њ—А–Є–µ–Љ–∞ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–∞. –Т –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е —Б–ї—Г—З–∞—П—Е –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є—П —Б–Њ—Е—А–∞–љ—П–ї–∞—Б—М –њ–Њ—Б–ї–µ –њ—А–µ–Ї—А–∞—Й–µ–љ–Є—П –њ—А–Є–µ–Љ–∞ –њ—А–µ–њ–∞—А–∞—В–∞ –Є–ї–Є –њ–µ—А–µ–≤–Њ–і–∞ –љ–∞ –і—А—Г–≥–Њ–є, –љ–Њ –±—Л–ї–∞ –Љ–µ–љ–µ–µ —П—А–Ї–Њ–є, —З–µ–Љ –і–Њ —Н—В–Њ–≥–Њ, –Є–ї–Є –ґ–µ –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є—О –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є —Г–і–∞–≤–∞–ї–Њ—Б—М —Б—В–∞–±–Є–ї–Є–Ј–Є—А–Њ–≤–∞—В—М —Б –њ–Њ–Љ–Њ—Й—М—О –њ–µ—А–Њ—А–∞–ї—М–љ—Л—Е —Б–∞—Е–∞—А–Њ—Б–љ–Є–ґ–∞—О—Й–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї –і–Њ —Н—В–Њ–≥–Њ —В—А–µ–±–Њ–≤–∞–ї–Њ—Б—М –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Є–љ—Б—Г–ї–Є–љ–∞ (—В–∞–±–ї. 1). –Т –ї–Є—В–µ—А–∞—В—Г—А–љ–Њ–Љ –Њ–±–Ј–Њ—А–µ —А–∞–±–Њ—В –і–Њ 2001 –≥–Њ–і–∞ Cohen [61] –≤—Л—П–≤–Є–ї 22 —Б–ї—Г—З–∞—П –≤–њ–µ—А–≤—Л–µ –≤–Њ–Ј–љ–Є–Ї—И–µ–≥–Њ –і–Є–∞–±–µ—В–∞, –Ї–Њ—В–Њ—А—Л–µ —Г—Б–њ–µ—И–љ–Њ —А–∞–Ј—А–µ—И–Є–ї–Є—Б—М, –Є 6 –љ–µ—А–∞–Ј—А–µ—И–Є–≤—И–Є—Е—Б—П —Б–ї—Г—З–∞–µ–≤ –њ—А–Є –њ—А–µ–Ї—А–∞—Й–µ–љ–Є–Є —В–µ—А–∞–њ–Є–Є –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–Љ. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –і–Є–∞–±–µ—В–∞, –≤–Њ–Ј–љ–Є–Ї—И–µ–≥–Њ –љ–∞ —Д–Њ–љ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Ї–ї–Њ–Ј–∞–њ–Є–љ–∞ [43], –≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї–Є–є –Ї–Њ–љ—В—А–Њ–ї—М –≤–Њ—Б—Б—В–∞–љ–Њ–≤–Є–ї—Б—П –њ–Њ—Б–ї–µ –Њ—В–Љ–µ–љ—Л –Ї–ї–Њ–Ј–∞–њ–Є–љ–∞ —Г 78% –њ–∞—Ж–Є–µ–љ—В–Њ–≤, 62% –Є–Ј —Н—В–Є—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤ –і–∞–ї—М–љ–µ–є—И–µ–Љ –љ–µ —В—А–µ–±–Њ–≤–∞–ї–Њ—Б—М –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Б–∞—Е–∞—А–Њ—Б–љ–Є–ґ–∞—О—Й–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –£ 12 –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Ї–Њ—В–Њ—А—Л–Љ –±—Л–ї–∞ –≤–Њ–Ј–Њ–±–љ–Њ–≤–ї–µ–љ–∞ —В–µ—А–∞–њ–Є—П –Ї–ї–Њ–Ј–∞–њ–Є–љ–Њ–Љ, —Г 9 –≤–љ–Њ–≤—М —А–∞–Ј–≤–Є–ї–∞—Б—М –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є—П. –Ю—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –і–Є–∞–±–µ—В–∞, —А–∞–Ј–≤–Є–≤—И–µ–≥–Њ—Б—П –њ—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –Њ–ї–∞–љ–Ј–∞–њ–Є–љ–∞, Koller –Є Doraiswamy [44] –Њ—В–Љ–µ—В–Є–ї–Є, —З—В–Њ –≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї–Є–є –Ї–Њ–љ—В—А–Њ–ї—М –љ–Њ—А–Љ–∞–ї–Є–Ј–Њ–≤–∞–ї—Б—П –≤ 78% —Б–ї—Г—З–∞–µ–≤ –њ–Њ—Б–ї–µ –Њ—В–Љ–µ–љ—Л –Њ–ї–∞–љ–Ј–∞–њ–Є–љ–∞ –Є–ї–Є —Б–љ–Є–ґ–µ–љ–Є—П –µ–≥–Њ –і–Њ–Ј—Л; —Г 8 –Є–Ј 10 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є—П —А–µ—Ж–Є–і–Є–≤–Є—А–Њ–≤–∞–ї–∞ –њ–Њ—Б–ї–µ –≤–Њ–Ј–Њ–±–љ–Њ–≤–ї–µ–љ–Є—П —В–µ—А–∞–њ–Є–Є –Њ–ї–∞–љ–Ј–∞–њ–Є–љ–Њ–Љ.
–Т –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ –Њ–њ–Є—Б–∞–љ–љ—Л—Е —Б–ї—Г—З–∞–µ–≤ –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є–Є –Є–ї–Є –і–Є–∞–±–µ—В–∞, —Б–≤—П–Ј–∞–љ–љ—Л—Е —Б –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–∞–Љ–Є, –њ—А–Є–µ–Љ –њ—А–µ–њ–∞—А–∞—В–∞ (–Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –Ї–ї–Њ–Ј–∞–њ–Є–љ –Є–ї–Є –Њ–ї–∞–љ–Ј–∞–њ–Є–љ) –±—Л–ї –њ–Њ–ї–љ–Њ—Б—В—М—О –њ—А–µ–Ї—А–∞—Й–µ–љ, –Є–ї–Є –ґ–µ –њ–∞—Ж–Є–µ–љ—В—Л –њ–µ—А–µ–≤–Њ–і–Є–ї–Є—Б—М –љ–∞ –і—А—Г–≥–Њ–є –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї. –°–Ї–Њ—А–Њ—Б—В—М –≤–Њ–Ј–≤—А–∞—В–∞ –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–є –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є –Ї –љ–Њ—А–Љ–µ –љ–µ –≤—Б–µ–≥–і–∞ –Њ–њ–Є—Б–∞–љ–∞ —З–µ—В–Ї–Њ. –Т –љ–µ–Ї–Њ—В–Њ—А—Л—Е —Б–ї—Г—З–∞—П—Е —Н—В–Њ –њ—А–Њ–Є—Б—Е–Њ–і–Є–ї–Њ —Г–і–Є–≤–Є—В–µ–ї—М–љ–Њ –±—Л—Б—В—А–Њ – –≤ —В–µ—З–µ–љ–Є–µ 2–3 –і–љ–µ–є —Б –Љ–Њ–Љ–µ–љ—В–∞ –њ—А–µ–Ї—А–∞—Й–µ–љ–Є—П —В–µ—А–∞–њ–Є–Є –Є–ї–Є –њ–µ—А–µ–≤–Њ–і–∞ –љ–∞ –і—А—Г–≥—Г—О – —Е–Њ—В—П –Є–љ–Њ–≥–і–∞ –њ—А–Є–Љ–µ–љ—П–ї–Є—Б—М –њ–µ—А–Њ—А–∞–ї—М–љ—Л–µ —Б–∞—Е–∞—А–Њ—Б–љ–Є–ґ–∞—О—Й–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л –Є–ї–Є –Є–љ—Б—Г–ї–Є–љ. –Я–Њ—З—В–Є –≤–Њ –≤—Б–µ—Е –Њ–њ–Є—Б–∞–љ–љ—Л—Е —Б–ї—Г—З–∞—П—Е —Г—А–Њ–≤–љ–Є –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є –≤–Њ–Ј–≤—А–∞—Й–∞–ї–Є—Б—М –Ї –љ–Њ—А–Љ–∞–ї—М–љ—Л–Љ –Ј–љ–∞—З–µ–љ–Є—П–Љ —З–µ—А–µ–Ј 2–3 –љ–µ–і–µ–ї–Є –њ–Њ—Б–ї–µ –њ—А–µ–Ї—А–∞—Й–µ–љ–Є—П –њ—А–Є–µ–Љ–∞ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–∞. –Т –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е —Б–ї—Г—З–∞—П—Е –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є—П —Б–Њ—Е—А–∞–љ—П–ї–∞—Б—М –њ–Њ—Б–ї–µ –њ—А–µ–Ї—А–∞—Й–µ–љ–Є—П –њ—А–Є–µ–Љ–∞ –њ—А–µ–њ–∞—А–∞—В–∞ –Є–ї–Є –њ–µ—А–µ–≤–Њ–і–∞ –љ–∞ –і—А—Г–≥–Њ–є, –љ–Њ –±—Л–ї–∞ –Љ–µ–љ–µ–µ —П—А–Ї–Њ–є, —З–µ–Љ –і–Њ —Н—В–Њ–≥–Њ, –Є–ї–Є –ґ–µ –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є—О –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є —Г–і–∞–≤–∞–ї–Њ—Б—М —Б—В–∞–±–Є–ї–Є–Ј–Є—А–Њ–≤–∞—В—М —Б –њ–Њ–Љ–Њ—Й—М—О –њ–µ—А–Њ—А–∞–ї—М–љ—Л—Е —Б–∞—Е–∞—А–Њ—Б–љ–Є–ґ–∞—О—Й–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї –і–Њ —Н—В–Њ–≥–Њ —В—А–µ–±–Њ–≤–∞–ї–Њ—Б—М –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Є–љ—Б—Г–ї–Є–љ–∞ (—В–∞–±–ї. 1). –Т –ї–Є—В–µ—А–∞—В—Г—А–љ–Њ–Љ –Њ–±–Ј–Њ—А–µ —А–∞–±–Њ—В –і–Њ 2001 –≥–Њ–і–∞ Cohen [61] –≤—Л—П–≤–Є–ї 22 —Б–ї—Г—З–∞—П –≤–њ–µ—А–≤—Л–µ –≤–Њ–Ј–љ–Є–Ї—И–µ–≥–Њ –і–Є–∞–±–µ—В–∞, –Ї–Њ—В–Њ—А—Л–µ —Г—Б–њ–µ—И–љ–Њ —А–∞–Ј—А–µ—И–Є–ї–Є—Б—М, –Є 6 –љ–µ—А–∞–Ј—А–µ—И–Є–≤—И–Є—Е—Б—П —Б–ї—Г—З–∞–µ–≤ –њ—А–Є –њ—А–µ–Ї—А–∞—Й–µ–љ–Є–Є —В–µ—А–∞–њ–Є–Є –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–Љ. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –і–Є–∞–±–µ—В–∞, –≤–Њ–Ј–љ–Є–Ї—И–µ–≥–Њ –љ–∞ —Д–Њ–љ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Ї–ї–Њ–Ј–∞–њ–Є–љ–∞ [43], –≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї–Є–є –Ї–Њ–љ—В—А–Њ–ї—М –≤–Њ—Б—Б—В–∞–љ–Њ–≤–Є–ї—Б—П –њ–Њ—Б–ї–µ –Њ—В–Љ–µ–љ—Л –Ї–ї–Њ–Ј–∞–њ–Є–љ–∞ —Г 78% –њ–∞—Ж–Є–µ–љ—В–Њ–≤, 62% –Є–Ј —Н—В–Є—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤ –і–∞–ї—М–љ–µ–є—И–µ–Љ –љ–µ —В—А–µ–±–Њ–≤–∞–ї–Њ—Б—М –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Б–∞—Е–∞—А–Њ—Б–љ–Є–ґ–∞—О—Й–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –£ 12 –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Ї–Њ—В–Њ—А—Л–Љ –±—Л–ї–∞ –≤–Њ–Ј–Њ–±–љ–Њ–≤–ї–µ–љ–∞ —В–µ—А–∞–њ–Є—П –Ї–ї–Њ–Ј–∞–њ–Є–љ–Њ–Љ, —Г 9 –≤–љ–Њ–≤—М —А–∞–Ј–≤–Є–ї–∞—Б—М –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є—П. –Ю—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –і–Є–∞–±–µ—В–∞, —А–∞–Ј–≤–Є–≤—И–µ–≥–Њ—Б—П –њ—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –Њ–ї–∞–љ–Ј–∞–њ–Є–љ–∞, Koller –Є Doraiswamy [44] –Њ—В–Љ–µ—В–Є–ї–Є, —З—В–Њ –≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї–Є–є –Ї–Њ–љ—В—А–Њ–ї—М –љ–Њ—А–Љ–∞–ї–Є–Ј–Њ–≤–∞–ї—Б—П –≤ 78% —Б–ї—Г—З–∞–µ–≤ –њ–Њ—Б–ї–µ –Њ—В–Љ–µ–љ—Л –Њ–ї–∞–љ–Ј–∞–њ–Є–љ–∞ –Є–ї–Є —Б–љ–Є–ґ–µ–љ–Є—П –µ–≥–Њ –і–Њ–Ј—Л; —Г 8 –Є–Ј 10 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є—П —А–µ—Ж–Є–і–Є–≤–Є—А–Њ–≤–∞–ї–∞ –њ–Њ—Б–ї–µ –≤–Њ–Ј–Њ–±–љ–Њ–≤–ї–µ–љ–Є—П —В–µ—А–∞–њ–Є–Є –Њ–ї–∞–љ–Ј–∞–њ–Є–љ–Њ–Љ.–Ь–µ–љ–µ–і–ґ–Љ–µ–љ—В –і–Є–∞–±–µ—В–∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –њ—Б–Є—Е–Њ–Ј–Њ–Љ
–Я—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є–µ –Њ–±–Њ—Б—В—А–µ–љ–Є–є –Є –Ј–∞–Љ–µ–љ–∞ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤
–Ф–Є–∞–±–µ—В –Њ—В–љ–Њ—Б–Є—В—Б—П –Ї —Б–µ—А—М–µ–Ј–љ—Л–Љ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є–Љ –њ—А–Њ–±–ї–µ–Љ–∞–Љ, —В—А–µ–±—Г—О—Й–Є–Љ –љ–µ–Љ–µ–і–ї–µ–љ–љ–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞ –Є, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, –њ–Њ–ґ–Є–Ј–љ–µ–љ–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П, –Ј–∞—З–∞—Б—В—Г—О —Б –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ –і–Њ–Ј–Є—А–Њ–≤–Ї–Є –∞–љ—В–Є–і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –Ю–і–љ–∞–Ї–Њ —И–Є–Ј–Њ—Д—А–µ–љ–Є—П —В–∞–Ї–ґ–µ —П–≤–ї—П–µ—В—Б—П —Б–µ—А—М–µ–Ј–љ—Л–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ–Љ, –Љ–µ–љ–µ–і–ґ–Љ–µ–љ—В –Ї–Њ—В–Њ—А–Њ–≥–Њ —В—А–µ–±—Г–µ—В –њ–Њ—Б—В–Њ—П–љ–љ–Њ–≥–Њ –њ—А–Є–µ–Љ–∞ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ–µ –≤–µ–і–µ–љ–Є–µ –±–Њ–ї—М–љ—Л—Е —Б —Б–Њ—З–µ—В–∞–љ–љ–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є —В—А–µ–±—Г–µ—В —В—Й–∞—В–µ–ї—М–љ–Њ—Б—В–Є –Є —З–µ—В–Ї–Њ–≥–Њ –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є—П –Љ–µ–ґ–і—Г —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В–∞–Љ–Є – –њ—Б–Є—Е–Є–∞—В—А–∞–Љ–Є –Є –і–Є–∞–±–µ—В–Њ–ї–Њ–≥–∞–Љ–Є.
–Ґ–µ—З–µ–љ–Є–µ —И–Є–Ј–Њ—Д—А–µ–љ–Є–Є —Б–Њ—Б—В–Њ–Є—В –Є–Ј –Љ–љ–Њ–ґ–µ—Б—В–≤–µ–љ–љ—Л—Е –Њ—Б—В—А—Л—Е —Н–њ–Є–Ј–Њ–і–Њ–≤ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–≥–Њ –њ—Б–Є—Е–Њ–Ј–∞ –Є –љ–µ—В—А—Г–і–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є, –њ–µ—А–µ–Љ–µ–ґ–∞—О—Й–Є—Е—Б—П –њ–µ—А–Є–Њ–і–∞–Љ–Є —Б–Љ—П–≥—З–µ–љ–Є—П —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї–Є. –Э–µ–Ї–Њ—В–Њ—А—Л–µ –њ–∞—Ж–Є–µ–љ—В—Л –Љ–Њ–≥—Г—В –±—Л—В—М –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –љ–Њ—А–Љ–∞–ї—М–љ—Л–Љ–Є –≤–љ–µ –Њ–±–Њ—Б—В—А–µ–љ–Є—П. –Ю—Б—В—А—Л–µ —Н–њ–Є–Ј–Њ–і—Л —Б —В–µ—З–µ–љ–Є–µ–Љ –≤—А–µ–Љ–µ–љ–Є –Є–Љ–µ—О—В —В–µ–љ–і–µ–љ—Ж–Є—О –Ї —Г—В—П–ґ–µ–ї–µ–љ–Є—О, –Є–љ—В–µ—А–≤–∞–ї –Љ–µ–ґ–і—Г –Њ–±–Њ—Б—В—А–µ–љ–Є—П–Љ–Є —Б–Њ–Ї—А–∞—Й–∞–µ—В—Б—П [80]. –Я—А–Њ–≥–љ–Њ–Ј —В–µ—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Ї–Њ—В–Њ—А—Л–µ –њ—А–Њ–і–Њ–ї–ґ–∞—О—В –њ—А–Є–љ–Є–Љ–∞—В—М –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Є–µ —Б—А–µ–і—Б—В–≤–∞ –Љ–µ–ґ–і—Г –Њ–±–Њ—Б—В—А–µ–љ–Є—П–Љ–Є (–і–∞–ґ–µ –≤ –Њ—В—Б—Г—В—Б—В–≤–Є–µ —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤) –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –ї—Г—З—И–µ. –Я—А–Є–љ–Є–Љ–∞–µ–Љ—Л–µ —В–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Є —Б–љ–Є–ґ–∞—О—В –Ї–∞–Ї —З–∞—Б—В–Њ—В—Г, —В–∞–Ї –Є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В—М –Њ–±–Њ—Б—В—А–µ–љ–Є–є, —В–µ–Љ —Б–∞–Љ—Л–Љ –њ—А–µ–і–Њ—В–≤—А–∞—Й–∞—П —В—П–ґ–µ–ї—Л–µ –њ–Њ—Б–ї–µ–і—Б—В–≤–Є—П —З–∞—Б—В—Л—Е –Њ–±–Њ—Б—В—А–µ–љ–Є–є [80,81].
–°–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ, –і–∞–ґ–µ –њ—А–Є –њ—А–µ–Ї—А–∞—Й–µ–љ–Є–Є —В–µ—А–∞–њ–Є–Є –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–Љ, –њ—А–µ–і–њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ —П–≤–Є–≤—И–Є–Љ—Б—П –њ—А–Є—З–Є–љ–Њ–є —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–∞, –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–∞—П —В–µ—А–∞–њ–Є—П –і–Њ–ї–ґ–љ–∞ –њ—А–Њ–і–Њ–ї–ґ–∞—В—М—Б—П –њ—А–µ–њ–∞—А–∞—В–Њ–Љ —Б –Љ–µ–љ—М—И–Є–Љ –і–Є–∞–±–µ—В–Њ–≥–µ–љ–љ—Л–Љ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–Њ–Љ –≤ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л—Е –і–Њ–Ј–∞—Е –і–ї—П —В–Њ–≥–Њ, —З—В–Њ–±—Л –њ—А–µ–і–Њ—В–≤—А–∞—В–Є—В—М –Њ–±–Њ—Б—В—А–µ–љ–Є—П –Є –і–Њ–ї–≥–Њ—Б—А–Њ—З–љ–Њ–µ —Г—Е—Г–і—И–µ–љ–Є–µ. –Э–µ–Ї–Њ—В–Њ—А—Л–µ —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л–µ –љ–µ–є—А–Њ–ї–µ–њ—В–Є–Ї–Є –Њ–±–ї–∞–і–∞—О—В –љ–Є–Ј–Ї–Є–Љ –і–Є–∞–±–µ—В–Њ–≥–µ–љ–љ—Л–Љ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–Њ–Љ, –љ–Њ –њ—А–Є –њ–µ—А–µ–≤–Њ–і–µ –њ–∞—Ж–Є–µ–љ—В–∞ —Б –∞—В–Є–њ–Є—З–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –љ–∞ —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л–є –Љ–Њ–ґ–µ—В —Г—Е—Г–і—И–Є—В—М—Б—П –Ї–Њ–Љ–њ–ї–∞–є–µ–љ—Б, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ —А–∞–Ј–≤–Є—В–Є–µ –і–≤–Є–≥–∞—В–µ–ї—М–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є –Є —Г—В—П–ґ–µ–ї–µ–љ–Є–µ –љ–µ–≥–∞—В–Є–≤–љ—Л—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤, —В–∞–Ї–Є—Е –Ї–∞–Ї —Б–Њ—Ж–Є–∞–ї—М–љ–∞—П –Њ—В–≥–Њ—А–Њ–ґ–µ–љ–љ–Њ—Б—В—М, –Њ–±–µ–і–љ–µ–љ–Є–µ –Љ—Л—И–ї–µ–љ–Є—П, —Б–љ–Є–ґ–µ–љ–Є–µ –Љ–Њ—В–Є–≤–∞—Ж–Є–Є. –°—А–µ–і–Є –∞—В–Є–њ–Є—З–љ—Л—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤ –љ–∞–Є–Љ–µ–љ—М—И–µ–є —Б–Ї–ї–Њ–љ–љ–Њ—Б—В—М—О –≤—Л–Ј—Л–≤–∞—В—М —А–∞–Ј–≤–Є—В–Є–µ –і–Є–∞–±–µ—В–∞ –Њ–±–ї–∞–і–∞–µ—В —А–Є—Б–њ–µ—А–Є–і–Њ–љ, –Є –≤—А–µ–Љ—П –њ–Њ–Ї–∞–ґ–µ—В, —Б–Љ–Њ–ґ–µ–Љ –ї–Є –Љ—Л —Б–Ї–∞–Ј–∞—В—М —В–Њ –ґ–µ —Б–∞–Љ–Њ–µ –Њ –Ї–≤–µ—В–Є–∞–њ–Є–љ–µ –Є –Ј–Є–њ—А–∞–Ј–Є–і–Њ–љ–µ.
–Я–µ—А–µ–≤–Њ–і –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Ї–ї–Њ–Ј–∞–њ–Є–љ–∞ –Њ—Б–Њ–±–µ–љ–љ–Њ –Ј–∞—В—А—Г–і–љ–µ–љ –Є–Ј––Ј–∞ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є —А–∞–Ј–≤–Є—В–Є—П —В–∞–Ї –љ–∞–Ј—Л–≤–∞–µ–Љ–Њ–≥–Њ —А–Є–Ї–Њ—И–µ—В–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞, –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ –Ї–Њ—В–Њ—А–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–∞ –Љ–Њ–ґ–µ—В —Б—В–∞—В—М –µ—Й–µ —Е—Г–ґ–µ, —З–µ–Љ –і–Њ –љ–∞—З–∞–ї–∞ –њ—А–Є–µ–Љ–∞ –њ—А–µ–њ–∞—А–∞—В–∞. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Њ—В–Љ–µ–љ–∞ –Ї–ї–Њ–Ј–∞–њ–Є–љ–∞ –і–Њ–ї–ґ–љ–∞ –њ—А–Њ–≤–Њ–і–Є—В—М—Б—П –Њ—З–µ–љ—М –Љ–µ–і–ї–µ–љ–љ–Њ –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е –љ–µ–і–µ–ї—М –Є–ї–Є –Љ–µ—Б—П—Ж–µ–≤ —Б –њ–Њ—Б—В–µ–њ–µ–љ–љ—Л–Љ –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ –і–Њ–Ј—Л –Ј–∞–Љ–µ—Й–∞—О—Й–µ–≥–Њ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–∞. –Ґ–∞–Ї –Ї–∞–Ї –њ–∞—Ж–Є–µ–љ—В—Л, –њ–Њ–ї—Г—З–∞—О—Й–Є–µ –Ї–ї–Њ–Ј–∞–њ–Є–љ, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, —В—П–ґ–µ–ї—Л–µ –Є –љ–µ –Њ—В–≤–µ—З–∞—О—В –љ–∞ —В–µ—А–∞–њ–Є—О –і—А—Г–≥–Є–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –±—Г–і–µ—В –њ—А–Њ–і–Њ–ї–ґ–∞—В—М —В–µ—А–∞–њ–Є—О –Ї–ї–Њ–Ј–∞–њ–Є–љ–Њ–Љ –Є –Ї–Њ–љ—В—А–Њ–ї–Є—А–Њ–≤–∞—В—М –і–Є–∞–±–µ—В.
–Ы–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є—П: –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Є –Є –њ–µ—А–Њ—А–∞–ї—М–љ—Л–µ —Б–∞—Е–∞—А–Њ—Б–љ–Є–ґ–∞—О—Й–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л
–Ъ–ї–Њ–Ј–∞–њ–Є–љ –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Є—А—Г–µ—В—Б—П –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ —З–µ—А–µ–Ј CYP1A2 –Є CYP1A3, –Њ–ї–∞–љ–Ј–∞–њ–Є–љ – —З–µ—А–µ–Ј CYP1A2 –Є CYP2D6, –Ї–≤–µ—В–Є–∞–њ–Є–љ –Є –Ј–Є–њ—А–∞–Ј–Є–і–Њ–љ – —Н–Ї—Б–Ї–ї—О–Ј–Є–≤–љ–Њ —З–µ—А–µ–Ј CYP3A4 –Є —А–Є—Б–њ–µ—А–Є–і–Њ–љ – —З–µ—А–µ–Ј CYP2D6 [82,83]. –Т—Б–µ –њ—А–µ–њ–∞—А–∞—В—Л –Є–Љ–µ—О—В —Б—А–µ–і–љ—О—О —Б—В–µ–њ–µ–љ—М —Б–≤—П–Ј—Л–≤–∞–љ–Є—П —Б –±–µ–ї–Ї–∞–Љ–Є, –љ–Њ —Н—В–Њ –љ–µ –≥–Њ–≤–Њ—А–Є—В –Њ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–Љ —А–Є—Б–Ї–µ –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є–є. –•–Њ—В—П —Б—Г–ї—М—Д–Њ–љ–Є–ї—Г—А–µ–∞–Ј–∞ —Б–Є–ї—М–љ–Њ —Б–≤—П–Ј–∞–љ–∞ —Б –њ—А–Њ—В–µ–Є–љ–Њ–Љ –њ–ї–∞–Ј–Љ—Л –Є –Љ–Њ–ґ–µ—В –Ј–∞–Љ–µ—Й–∞—В—М—Б—П —Б–ї–∞–±—Л–Љ–Є –Ї–Є—Б–ї–Њ—В–∞–Љ–Є, —В–∞–Ї–Є–Љ–Є –Ї–∞–Ї –∞—Ж–µ—В–Є–ї—Б–∞–ї–Є—Ж–Є–ї–Њ–≤–∞—П, –Њ–љ–Є –љ–µ –Ј–∞–Љ–µ—Й–∞—О—В –∞—В–Є–њ–Є—З–љ—Л–µ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Є –≤ –Љ–µ—Б—В–µ –Є—Е –њ—А–Є–Ї—А–µ–њ–ї–µ–љ–Є—П [82,83]. –°—Г–ї—М—Д–Њ–љ–Є–ї—Г—А–µ–∞–Ј–∞ —В–Њ–ї–±—Г—В–∞–Љ–Є–і–∞, –≥–ї–Є–њ–Є–Ј–Є–і –Є –≥–ї–Є–±–µ–љ–Ї–ї–∞–Љ–Є–і –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Є—А—Г—О—В—Б—П —З–µ—А–µ–Ј CYP2–°9, –њ–Њ—Н—В–Њ–Љ—Г –љ–µ—В –њ—А–Є—З–Є–љ –Њ–ґ–Є–і–∞—В—М –њ–µ—З–µ–љ–Њ—З–љ—Л—Е –Є–љ—В–µ—А—Д–µ—А–µ–љ—Ж–Є–є [84]. –Ы–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є–є –њ–µ—А–Њ—А–∞–ї—М–љ—Л—Е —Б–∞—Е–∞—А–Њ—Б–љ–Є–ґ–∞—О—Й–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Є –∞—В–Є–њ–Є—З–љ—Л—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤ –љ–µ –Њ–њ–Є—Б–∞–љ–Њ [82,83]. –Ь–µ—В—Д–Њ—А–Љ–Є–љ –≤—Л–і–µ–ї—П–µ—В—Б—П –±–Њ–ї—М—И–µ–є —З–∞—Б—В—М—О –≤ –љ–µ–Є–Ј–Љ–µ–љ–љ–Њ–Љ –≤–Є–і–µ, –њ–Њ—Н—В–Њ–Љ—Г –Њ–љ —В–∞–Ї–ґ–µ –љ–µ –і–Њ–ї–ґ–µ–љ –≤—Б—В—Г–њ–∞—В—М –≤ —Д–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є—З–µ—Б–Ї–Є–µ –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є—П —Б –∞—В–Є–њ–Є—З–љ—Л–Љ–Є –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–∞–Љ–Є.
–Ъ–Њ–љ—В—А–Њ–ї—М –і–Є–∞–±–µ—В–∞ —Г –±–Њ–ї—М–љ—Л—Е —И–Є–Ј–Њ—Д—А–µ–љ–Є–µ–є –Є–ї–Є –њ—А–Є–µ–Љ –∞—В–Є–њ–Є—З–љ—Л—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤
–Ф–Є–µ—В–∞ —Б –≤—Л—Б–Њ–Ї–Є–Љ —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ–Љ –ґ–Є—А–Њ–≤ –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –љ–Є–Ј–Ї–Њ–є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О –≤–љ–Њ—Б–Є—В –≤–Ї–ї–∞–і –≤ —А–∞–Ј–≤–Є—В–Є–µ –Њ–ґ–Є—А–µ–љ–Є—П –Є –і–Є–∞–±–µ—В–∞ 2 —В–Є–њ–∞ —Г –њ—А–µ–і—А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –Ь–µ–љ–µ–і–ґ–Љ–µ–љ—В —А–µ–ґ–Є–Љ–∞ –ґ–Є–Ј–љ–Є, —В–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —П–≤–ї—П–µ—В—Б—П —Ж–µ–љ—В—А–∞–ї—М–љ–Њ–є –њ—А–Њ–±–ї–µ–Љ–Њ–є –і–Њ–ї–≥–Њ—Б—А–Њ—З–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П. –Ф–ї—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –і–Є–∞–±–µ—В–Њ–Љ 2 —В–Є–њ–∞ –Њ—Б–љ–Њ–≤–љ–Њ–є –Њ–њ–∞—Б–љ–Њ—Б—В—М—О —Б—В–∞–љ–Њ–≤—П—В—Б—П –Њ—Б—В—А—Л–µ –Ї–Њ—А–Њ–љ–∞—А–љ—Л–µ –њ—А–Є—Б—В—Г–њ—Л –Є –Є–љ—Б—Г–ї—М—В. –Ъ—Г—А–µ–љ–Є–µ, –≤–µ—Б—М–Љ–∞ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ–µ —Б—А–µ–і–Є –±–Њ–ї—М–љ—Л—Е —И–Є–Ј–Њ—Д—А–µ–љ–Є–µ–є, –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г—Б—Г–≥—Г–±–ї—П–µ—В —Н—В—Г –њ—А–Њ–±–ї–µ–Љ—Г [85]. –Я–Њ—Н—В–Њ–Љ—Г –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —А–µ–≥—Г–ї—П—А–љ–Њ –Љ–Њ–љ–Є—В–Њ—А–Є—А–Њ–≤–∞—В—М —В–∞–Ї–Є–µ —Д–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞ –Ї–Њ—А–Њ–љ–∞—А–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –Ї–∞–Ї –≥–Є–њ–µ—А—В–µ–љ–Ј–Є—П –Є –і–Є—Б–ї–Є–њ–Є–і–µ–Љ–Є—П.
–Ь–µ–љ–µ–і–ґ–Љ–µ–љ—В –і–Є–∞–±–µ—В–∞ —Г –±–Њ–ї—М–љ—Л—Е —И–Є–Ј–Њ—Д—А–µ–љ–Є–µ–є –Ј–∞—В—А—Г–і–љ–µ–љ –Є–Ј––Ј–∞ –Њ—В—Б—Г—В—Б—В–≤–Є—П —Г –љ–Є—Е –Ї—А–Є—В–Є–Ї–Є, —Б–љ–Є–ґ–µ–љ–Є—П –Є–љ–Є—Ж–Є–∞—В–Є–≤–љ–Њ—Б—В–Є –Є –Ї–Њ–≥–љ–Є—В–Є–≤–љ–Њ–≥–Њ –і–µ—Д–Є—Ж–Є—В–∞, —П–≤–ї—П—О—Й–Є—Е—Б—П —Ж–µ–љ—В—А–∞–ї—М–љ—Л–Љ–Є –њ—А–Њ—П–≤–ї–µ–љ–Є—П–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Ф–∞–ґ–µ –њ—А–Є —Б–Є—Б—В–µ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–Љ –љ–∞–±–ї—О–і–µ–љ–Є–Є –≤ —Г—Б–ї–Њ–≤–Є—П—Е –њ—Б–Є—Е–Є–∞—В—А–Є—З–µ—Б–Ї–Є—Е —Б—В–∞—Ж–Є–Њ–љ–∞—А–Њ–≤ –±—Л–≤–∞–µ—В —Б–ї–Њ–ґ–љ–Њ —Г–≥–Њ–≤–Њ—А–Є—В—М –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б–Њ–±–ї—О–і–∞—В—М –і–Є–µ—В—Г. –Я–∞—Ж–Є–µ–љ—В—Л —Б –Њ—Б—В—А—Л–Љ –њ—Б–Є—Е–Њ–Ј–Њ–Љ –љ–µ —Б–њ–Њ—Б–Њ–±–љ—Л –Љ–Њ–љ–Є—В–Њ—А–Є—А–Њ–≤–∞—В—М –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є, –≤—Л—З–Є—Б–ї—П—В—М –і–Њ–Ј—Л –Є–љ—Б—Г–ї–Є–љ–∞, –Њ–≥—А–∞–љ–Є—З–Є–≤–∞—В—М –њ—А–Є–µ–Љ –њ–Є—Й–Є –Є–ї–Є –і–µ–ї–∞—В—М –Є–љ—К–µ–Ї—Ж–Є–Є. –Ъ–Њ–Љ–њ–ї–∞–є–µ–љ—Б –њ—А–Є –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –њ–µ—А–Њ—А–∞–ї—М–љ—Л—Е —Б–∞—Е–∞—А–Њ—Б–љ–Є–ґ–∞—О—Й–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —В–∞–Ї–ґ–µ –≤–µ—Б—М–Љ–∞ –љ–Є–Ј–Њ–Ї.
–Ъ —Б–Њ–ґ–∞–ї–µ–љ–Є—О, –і–ї—П –±–Њ–ї—М–љ—Л—Е —И–Є–Ј–Њ—Д—А–µ–љ–Є–µ–є —З–∞—Б—В–Њ –±—Л–≤–∞–µ—В –Ј–∞—В—А—Г–і–љ–Є—В–µ–ї—М–љ—Л–Љ –њ–Њ—Б–µ—Й–∞—В—М –∞–Љ–±—Г–ї–∞—В–Њ—А–љ—Л–µ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є–µ —Г—З—А–µ–ґ–і–µ–љ–Є—П –Є —Б–Њ–±–ї—О–і–∞—В—М —А–µ–ґ–Є–Љ –њ—А–Є–µ–Љ–∞ –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–≤. –Ь–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–µ –љ–∞–±–ї—О–і–µ–љ–Є–µ –±–Њ–ї—М–љ—Л—Е —И–Є–Ј–Њ—Д—А–µ–љ–Є–µ–є —Б –і–Є–∞–±–µ—В–Њ–Љ –њ–Њ—Б—В–∞–≤–ї–µ–љ–Њ –њ–ї–Њ—Е–Њ, —З—В–Њ –Њ—В—А–∞–ґ–∞–µ—В—Б—П –≤ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –≤–Њ–Ј—А–Њ—Б—И–µ–є —З–∞—Б—В–Њ—В–µ –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ–Є —Б–µ—А–і—Ж–∞ —Г —Н—В–Њ–є –Ї–∞—В–µ–≥–Њ—А–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ [63]. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Љ–µ–љ–µ–і–ґ–Љ–µ–љ—В –і–Є–∞–±–µ—В–∞ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б–Њ–±–Њ–є –Њ—Б–Њ–±—Г—О –њ—А–Њ–±–ї–µ–Љ—Г –Є —В—А–µ–±—Г–µ—В –Њ—З–µ–љ—М —В—Й–∞—В–µ–ї—М–љ–Њ–≥–Њ –љ–∞–±–ї—О–і–µ–љ–Є—П —Б —Ж–µ–ї—М—О –њ—А–µ–і–Њ—В–≤—А–∞—В–Є—В—М —А–∞–Ј–≤–Є—В–Є–µ –Њ—Б—В—А—Л—Е —Б–Њ—Б—В–Њ—П–љ–Є–є, —В–∞–Ї–Є—Е –Ї–∞–Ї –≥–Є–њ–µ—А– –Є–ї–Є –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є—П –Є –Ї–µ—В–Њ–∞—Ж–Є–і–Њ–Ј.
–Я–Њ–Љ–Є–Љ–Њ –њ–µ—А–≤–Є—З–љ–Њ–≥–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П –≤ —И–Є–Ј–Њ—Д—А–µ–љ–Є–Є, –∞—В–Є–њ–Є—З–љ—Л–µ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Є –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П –њ—А–Є –Љ–љ–Њ–ґ–µ—Б—В–≤–µ –і—А—Г–≥–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є: –њ–Њ–≤–µ–і–µ–љ—З–µ—Б–Ї–Є–µ –Є –њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —Б–Є–Љ–њ—В–Њ–Љ—Л –і–µ–Љ–µ–љ—Ж–Є–Є (–љ–∞–њ—А., –±–Њ–ї–µ–Ј–љ—М –Р–ї—М—Ж–≥–µ–є–Љ–µ—А–∞ –Є –±–Њ–ї–µ–Ј–љ—М –Ы–µ–≤–Є), –±–Є–њ–Њ–ї—П—А–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –Є —А–∞–Ј–ї–Є—З–љ—Л–µ –њ—Б–Є—Е–Є–∞—В—А–Є—З–µ—Б–Ї–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —Б –њ—Б–Є—Е–Њ—В–Є—З–µ—Б–Ї–Є–Љ–Є —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ–Є. –С–Њ–ї—М–љ—Л–µ –і–µ–Љ–µ–љ—Ж–Є–µ–є –Њ—В–љ–Њ—Б—П—В—Б—П –Ї —Б—В–∞—А—И–µ–є –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є –≥—А—Г–њ–њ–µ, –Є –њ–Њ—Н—В–Њ–Љ—Г —Г –љ–Є—Е —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–∞ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –≤—Л—И–µ, —З–µ–Љ —Г –Љ–Њ–ї–Њ–і—Л—Е –±–Њ–ї—М–љ—Л—Е —И–Є–Ј–Њ—Д—А–µ–љ–Є–µ–є. –Т —Б–≤—П–Ј–Є —Б —Н—В–Є–Љ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ—В–і–∞–≤–∞—В—М –њ—А–µ–і–њ–Њ—З—В–µ–љ–Є–µ –∞—В–Є–њ–Є—З–љ—Л–Љ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–∞–Љ —Б –љ–Є–Ј–Ї–Є–Љ –і–Є–∞–±–µ—В–Њ–≥–µ–љ–љ—Л–Љ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–Њ–Љ.
–Т—Л–≤–Њ–і—Л
–С–Њ–ї—М–љ—Л–µ, –њ–Њ–ї—Г—З–∞—О—Й–Є–µ –∞—В–Є–њ–Є—З–љ—Л–µ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Є –њ–Њ –њ–Њ–≤–Њ–і—Г —И–Є–Ј–Њ—Д—А–µ–љ–Є–Є –Є–ї–Є –і—А—Г–≥–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –і–Њ–ї–ґ–љ—Л —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—В—М—Б—П, –Ї–∞–Ї –≥—А—Г–њ–њ–∞ –≤—Л—Б–Њ–Ї–Њ–≥–Њ —А–Є—Б–Ї–∞ –њ–Њ –і–Є–∞–±–µ—В—Г –Є —Б–Њ—Б—Г–і–Є—Б—В—Л–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ. –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –∞—В–Є–њ–Є—З–љ—Л—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤ –≤ —Ж–µ–ї–Њ–Љ —Б–≤—П–Ј–∞–љ–Њ —Б –≤—Л—Б–Њ–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–∞ 2 —В–Є–њ–∞, –љ–Њ —Н—В–Њ—В —А–Є—Б–Ї –љ–Є–ґ–µ –њ—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –Њ—В–і–µ–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –Њ—Б—В–∞–ї—М–љ—Л–Љ–Є. –Ь–µ—Е–∞–љ–Є–Ј–Љ —А–∞–Ј–≤–Є—В–Є—П –≤–Ї–ї—О—З–∞–µ—В –≤ —Б–µ–±—П –њ—А–Є–±–∞–≤–Ї—Г –≤ –≤–µ—Б–µ, —В–Є–њ–Є—З–љ—Г—О –і–ї—П –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤, –љ–Њ —В–∞–Ї–ґ–µ –µ—Б—В—М —Г–Ї–∞–Ј–∞–љ–Є—П –љ–∞ –њ—А—П–Љ–Њ–є –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В. –≠—В–Њ –Љ–Њ–ґ–µ—В –±—Л—В—М —Б–≤—П–Ј–∞–љ–Њ —Б –∞–љ—В–∞–≥–Њ–љ–Є–Ј–Љ–Њ–Љ –Ї 5––Э–Ґ2–° –Є–ї–Є –≥–Є—Б—В–∞–Љ–Є–љ–Њ–≤—Л–Љ –Э1–—А–µ—Ж–µ–њ—В–Њ—А–∞–Љ –Є–ї–Є —Б –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ –ї–µ–њ—В–Є–љ–∞ —Б—Л–≤–Њ—А–Њ—В–Ї–Є, —Б–ї–µ–і—Б—В–≤–Є–µ–Љ —З–µ–≥–Њ —П–≤–ї—П–µ—В—Б—П –њ–Њ–≤—Л—И–µ–љ–Є–µ –≤–µ—Б–∞.
–Ю—В–Љ–µ–љ–∞ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–∞ –Њ–±—Л—З–љ–Њ –њ—А–Є–≤–Њ–і–Є—В –Ї —А–∞–Ј—А–µ—И–µ–љ–Є—О –і–Є–∞–±–µ—В–∞. –Я—А–Є–љ–Є–Љ–∞—П –≤–Њ –≤–љ–Є–Љ–∞–љ–Є–µ —Б–Њ–≤–Њ–Ї—Г–њ–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –Є–Ј–±—Л—В–Њ—З–љ–Њ–≥–Њ –≤–µ—Б–∞ –Є –і–Є–∞–±–µ—В–∞ –љ–∞ —А–∞–Ј–≤–Є—В–Є–µ –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ–Є —Б–µ—А–і—Ж–∞ (–Њ—Б–љ–Њ–≤–љ–Њ–є –њ—А–Є—З–Є–љ—Л —А–∞–љ–љ–Є—Е —Б–Љ–µ—А—В–µ–є –њ—А–Є —И–Є–Ј–Њ—Д—А–µ–љ–Є–Є), —Г—Б–Є–ї–µ–љ–љ–Њ–µ –Ї—Г—А–µ–љ–Є–µ–Љ –Є –Љ–∞–ї–Њ–њ–Њ–і–≤–Є–ґ–љ–Њ—Б—В—М—О (—Е–∞—А–∞–Ї—В–µ—А–љ—Л—Е –і–ї—П —И–Є–Ј–Њ—Д—А–µ–љ–Є–Є), –њ—А–µ–і–њ–Њ—З—В–µ–љ–Є–µ –і–Њ–ї–ґ–љ–Њ –Њ—В–і–∞–≤–∞—В—М—Б—П –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–∞–Љ —Б –љ–Є–Ј–Ї–Є–Љ –і–Є–∞–±–µ—В–Њ–≥–µ–љ–љ—Л–Љ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–Њ–Љ –њ—А–Є —Г—Б–ї–Њ–≤–Є–Є –Є—Е –∞–і–µ–Ї–≤–∞—В–љ–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ —И–Є–Ј–Њ—Д—А–µ–љ–Є–Є. –°—А–µ–і–Є –∞—В–Є–њ–Є—З–љ—Л—Е –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Њ–≤ —А–Є—Б–њ–µ—А–Є–і–Њ–љ –њ–Њ–Ї–∞–Ј–∞–ї —Б–љ–Є–ґ–µ–љ–Є–µ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –Њ–±–Њ—Б—В—А–µ–љ–Є–є –њ—А–Є –і–Њ–ї–≥–Њ—Б—А–Њ—З–љ–Њ–є —В–µ—А–∞–њ–Є–Є –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л–Љ –љ–µ–є—А–Њ–ї–µ–њ—В–Є–Ї–Њ–Љ –≥–∞–ї–Њ–њ–µ—А–Є–і–Њ–ї–Њ–Љ [81].
–Ф–Є–∞–±–µ—В–Њ–ї–Њ–≥–Є –Є –њ—Б–Є—Е–Є–∞—В—А—Л –і–Њ–ї–ґ–љ—Л —А–∞–±–Њ—В–∞—В—М –≤–Љ–µ—Б—В–µ –і–ї—П –Љ–Њ–љ–Є—В–Њ—А–Є—А–Њ–≤–∞–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ–Њ–ї—Г—З–∞—О—Й–Є—Е –∞—В–Є–њ–Є—З–љ—Л–µ –∞–љ—В–Є–њ—Б–Є—Е–Њ—В–Є–Ї–Є, —Б —Ж–µ–ї—М—О –≤—Л—П–≤–ї–µ–љ–Є—П –љ–∞—А—Г—И–µ–љ–Є–є —В–Њ–ї–µ—А–∞–љ—В–љ–Њ—Б—В–Є –Ї –≥–ї—О–Ї–Њ–Ј–µ –Є –Љ–µ–љ–µ–і–ґ–Љ–µ–љ—В–∞ –і–Є–∞–±–µ—В–∞. –≠—В–Њ –њ–Њ–Љ–Њ–ґ–µ—В —Б–љ–Є–Ј–Є—В—М –≤—Л—Б–Њ–Ї–Є–є —А–Є—Б–Ї —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —И–Є–Ј–Њ—Д—А–µ–љ–Є–µ–є. –Ю—Б–Њ–±–µ–љ–љ–Њ–µ –≤–љ–Є–Љ–∞–љ–Є–µ –і–Њ–ї–ґ–љ–Њ —Г–і–µ–ї—П—В—М—Б—П –њ–∞—Ж–Є–µ–љ—В–∞–Љ, –њ—А–Є–љ–Є–Љ–∞—О—Й–Є–Љ –Ї–ї–Њ–Ј–∞–њ–Є–љ –Є–ї–Є –Њ–ї–∞–љ–Ј–∞–њ–Є–љ. –Ю–±—Й–Є–є –Љ–µ–љ–µ–і–ґ–Љ–µ–љ—В –±–Њ–ї—М–љ—Л—Е —И–Є–Ј–Њ—Д—А–µ–љ–Є–µ–є –і–Њ–ї–ґ–µ–љ –≤–Ї–ї—О—З–∞—В—М –≤ —Б–µ–±—П –њ–Њ–≤—Л—И–µ–љ–љ–Њ–µ –≤–љ–Є–Љ–∞–љ–Є–µ –Ї —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ, —Н—Д—Д–µ–Ї—В–Є–≤–љ—Г—О –і–Є–µ—В—Г –Є –њ—А–Њ–≥—А–∞–Љ–Љ—Г —Д–Є–Ј–Є—З–µ—Б–Ї–Є—Е —Г–њ—А–∞–ґ–љ–µ–љ–Є–є.
–Я–Њ –Љ–∞—В–µ—А–Є–∞–ї–∞–Љ Diabetes Care, V. 26, N. 5, May 2003












