Современная медицина поддерживает концепцию факторов риска (ФР) как возможных причин развития и прогрессирования мультифакториальных заболеваний, в частности сердечно–сосудистой системы (ССС) или ассоциированных состояний. Риск развития коронарного атеросклероза и ишемической болезни сердца (ИБС) существенно увеличивается при наличии таких известных ФР, как мужской пол, пожилой возраст, дислипидемия (ДЛП), артериальная гипертония (АГ), курение, сахарный диабет (СД), нарушение тромбообразования, низкая физическая активность (НФА), избыточная масса тела, злоупотребление алкоголем. В структуре существующей концепции психосоциальные, психоэмоциональные стрессорные факторы и связанные с ними психопатологические расстройства невротического и аффективного уровня, оказывающие воздействие на ССС, пока занимают скромное место. Тем не менее в связи с высокой распространенностью в популяции пограничных психических расстройств, проблемы психического здоровья общества неразрывно связаны с сердечно–сосудистыми заболеваниями [8].
Общая стратегия профилактики, лечения и прогноза социально значимых сердечно–сосудистых заболеваний (ССЗ) осуществляется с учетом личностных, медицинских и социальных характеристик пациента. Одной из важнейших задач вторичной профилактики ИБС является предотвращение ее прогрессирования, что достигается коррекцией ФР, лечением самой коронарной болезни и сопутствующих, фоновых заболеваний [4,6].
Комитет экспертов ВНОК в последних Российских рекомендациях (2004) обращает внимание на важность изучения психосоциального стресса как одного из факторов риска развития ИБС и ее осложнений [4]. ССС как эффектор большинства адаптационных реакций организма чаще других испытывает повреждающее действие стресса. Результаты клинико–эпидемиологических исследований убедительно свидетельствуют о высоком риске фатальных и нефатальных кардиоваскулярных осложнений в условиях острого или хронического психоэмоционального стресса [9,23,24,26]. Психосоциальный стресс и негативные эмоциональные переживания могут явиться причиной развития симптомов психической дезадаптации и влиять на ССС. Депрессии, коморбидные ИБС и другим ССЗ, относятся к наиболее распространенным психическим расстройствам [8]. Наличие умеренной или тяжелой депрессии ассоциируется с повышенным риском развития инфаркта миокарда и смертности при ИБС [11,12,25,27], а также с ухудшением прогноза после острого коронарного события [14,17]. У больных с кардиоваскулярными заболеваниями часто выявляются клинически значимая тревога и тревожные расстройства [9,13,19], однако диапазон исследований в этом направлении ограничен. Отмечено, что тревожные расстройства, в том числе паническое расстройство, осложняют течение ИБС [2,15,20,21].
Индикатором связи между психической сферой и нейроэндокринной регуляцией является ситуация стресса [Murphy B.E.P., 1994]. В механизмах психотравмирующего воздействия важная роль принадлежит вегетативной гиперактивности симпатико–адреналовой системы и нейроэндокринным дисфункциям [1,22]. В связи с этим психоэмоциональный стресс представляет собой совокупность психологических, физиологических и поведенческих реакций человека. Однако анализ составляющих психосоциального стресса с точки зрения доказательной медицины представляет определенные затруднения, связанные с их количественным измерением, опосредованным влиянием через нейромедиаторные системы и метаболические эффекты, а также отсутствием концептуального и методологического единства во взглядах на проблему. Как справедливо отметили G.A. Fava, N. Sonino (2000): «Заметны лишь появляющиеся тенденции и перспективы научных исследований в психосоматической медицине» [16].
В данной работе представлены результаты изучения взаимосвязи соматических и психосоциальных ФР, влияющих на развитие и прогнозирование ССЗ у пациентов с депрессивными и тревожными расстройствами с оценкой степени значимости стрессорных факторов в формировании коморбидной (соболезненной) патологии. Обсуждаются принципы терапии и профилактики коморбидных состояний.
Исследование выполнено на базе отделения пограничных состояний ГУ НИИ психического здоровья ТНЦ СО РАМН (директор – академик РАМН, профессор В.Я. Семке).
Сердечно–сосудистые заболевания и психосоциальный стресс. Для изучения степени участия психосоциальных факторов в формировании коморбидной патологии с индивидуальной оценкой значимости психогенных факторов (психострессоров) был проведен анализ психотравмирующих событий, обусловивших развитие непсихотических психических расстройств (ПР) (невротических и аффективных) у 832 пациентов (м/ж 361/471) с верифицированными заболеваниями сердечно–сосудистой системы, поступивших на лечение в специализированный психиатрический стационар. В исследование было включено 132 пациента с диагнозом ИБС (возраст 53,17±7,25 года) и 700 пациентов с АГ (45,55±9,41 года), ранее наблюдавшихся у кардиолога или терапевта. На момент госпитализации в отделение пограничных состояний в клинической картине больных ССЗ преобладала психопатологическая симптоматика, явившаяся причиной их обращения к психиатру в связи с предшествующими перенесенными психотравмирующими ситуациями.
Анализируемые стрессорные факторы (психосоциальный стресс) в соответствии со шкалой выраженности психотравмирующего воздействия1 и индивидуальной значимостью для каждого пациента классифицировались на главные жизненные события, медицинские, производственные, негативные межличностные и семейно–бытовые.
В качестве мощных психотравмирующих факторов выступали факторы производственного плана, переживания утраты близкого, медицинские проблемы, более значимые для мужчин (50% против 37% для женщин). Главные жизненные события, семейно–бытовые конфликты и негативные межличностные отношения сохраняли актуальность для 61,8% женщин и 49,1% мужчин.
Результаты изучения патогенетических условий формирования психосоматических заболеваний, связанных с лабильностью регуляторных систем организма к воздействию психострессоров, свидетельствуют о значимой роли психосоциальных факторов в механизмах, нарушающих адаптационные возможности сердечно–сосудистой системы.
Следующий этап исследования, подтверждающий вышесказанное, заключался в изучении соотношений возраста пациентов к началу соматического заболевания (ИБС, АГ) и возраста на момент возникновения психического расстройства, давности ССЗ и давности психопатологического расстройства.
Многофакторным анализом установлено, что возраст начала ИБС в общей группе – 50,1±7,0 года, тогда как возраст начала ПР – 47,3±8,4. Возраст начала ИБС у 40 женщин – 54,2±5,6 года, у 92 мужчин – 48,3±6,8 (р=0,0232). Выявлена взаимосвязь между возрастом начала психического расстройства и функциональным классом стенокардии напряжения (ФК СН) (р=0,0001), и полом пациентов (р=0,0007) (рис. 1).
Результаты, представленные на рисунке 1, указывают на то, что независимо от ФК СН и пола пациентов психотравмирующее событие и манифестация ПР опережали появление клинических признаков коронарной болезни сердца. Наиболее тесная связь между возрастом начала ПР и возрастом впервые диагностированной ИБС отмечена у мужчин с прогрессирующей стенокардией (ПСН), у которых появление психопатологических расстройств лишь на 4 месяца в среднем предшествовало первичной диагностике ИБС. Это были случаи развития нефатального острого коронарного синдрома (ОКС) (нестабильная стенокардия, инфаркт миокарда) в анамнезе у больных с депрессией, перенесших массивные психотравмирующие события (психосоциальный стресс)2.
Формирование психопатологической симптоматики у этих больных предшествовало развитию клинических симптомов и выявлению ИБС. Диагностика ИБС «запаздывала» у пациентов, в клинической картине которых доминировали психопатологические проявления тревоги, депрессии, астении и другие. Коронарная болезнь сердца в таких случаях была диагностирована на стадии уже сформировавшейся клинической картины или развития острого коронарного синдрома (нефатального инфаркта миокарда).
Таким образом, у наблюдаемых больных ИБС с невротическими и аффективными расстройствами имели место значимые психотравмирующие события (психосоциальные стрессы) в периоды, предшествовавшие первичной диагностике коронарной болезни сердца или предшествующие ее прогрессированию, развитию нестабильной стенокардии (ПСН), ОКС.
У больных АГ с помощью методов многомерной статистики были установлены следующие закономерности формирования ПР в зависимости от продолжительности и времени их манифестации и психотравмирующего воздействия стрессорных факторов (рис. 2). Начальная стадия АГ совпадала с появлением психопатологических расстройств преимущественно невротического уровня (тревожно–фобических расстройств, реакций на тяжелый стресс, расстройств адаптации, соматоформных расстройств, неврастении), обусловленных психосоциальными факторами, предшествовавшими по времени развитию гипертонической болезни (ГБ) I стадии. При более тяжелом течении ГБ II–III стадии психострессоры и связанные с ними аффективные (депрессивные) и невротические расстройства оказывали провоцирующее воздействие на клинические особенности и прогрессирование ранее диагностированной АГ. Встречаемость гипертонической болезни у пациентов с невротическими и аффективными расстройствами составила 68,4%.
Психосоциальные стрессорные факторы, обусловившие формирование психопатологических расстройств, существенно влияют на развитие и характер течения АГ, способствуя прогрессированию гипертонической болезни. Значимая роль принадлежит длительности воздействия стресса и давности текущего психического расстройства.
Липиды крови и психические расстройства. К настоящему времени установлено бесспорное значение нарушений обмена липидов как ведущих патогенетических факторов, участвующих в механизмах развития и прогрессирования коронарного атеросклероза. Обсуждаются возможности их биохимических связей между атеросклерозом и психическим стрессом, влияющим на защитные функции эндотелия [10,18]. Тем не менее эффекты взаимосвязи метаболизма липидов крови и психобиологии стресса и настроения практически не изучаются, несмотря на важность научной проблемы [28].
Не исключая взаимоотягощающего воздействия на течение ИБС как дислипидемии, так и психоэмоциональных расстройств, задачей данного фрагмента исследования явилось изучение показателей спектра липидов крови у больных коронарной болезнью сердца в зависимости от уровня и глубины выявленных психопатологических нарушений. В отделении пограничных состояний было обследовано 132 пациента с астеническими, тревожными и депрессивными расстройствами и установленным диагнозом ИБС.
Актуальность вопроса определяется необходимостью поиска биохимических маркеров взаимосвязи атерогенеза и психоэмоциональных факторов, их использования в практике в качестве диагностических критериев раннего выявления ИБС у больных с ПР.
Анализ спектра липидов крови 87 больных ИБС с сочетанными невротическими и аффективными расстройствами (средний возраст – 50,63±7,86 года) подтвердил наличие атерогенной дислипидемии, но характер выявленных метаболических изменений определялся феноменологией психических расстройств (табл. 1).
Липиды крови и депрессивные расстройства. Клиническая картина больных ИБС, в психическом состоянии которых доминировали расстройства депрессивного спектра независимо от их нозологической природы, отягощалась как симптомами депрессии (подавленное настроение, анергия, слабость, ангедония, инсомния, слезливость), так и симптомами сердечно–сосудистой патологии. Следует отметить, что с усилением тяжести течения стенокардии увеличивалась частота депрессивных расстройств и реакций, составивших у больных ФК II, ФК III и ПСН соответственно 32,3%; 48% и 63,6%. Прогрессирование ИБС сопровождалось трансформацией психопатологической симптоматики в сторону углубления депрессивной симптоматики.
Многофакторным дисперсионным анализом установлена значимая связь между уровнем фракции холестерина липопротеидов низкой плотности (ХС–ЛПНП) и расстройствами невротического и аффективного уровня с ведущим депрессивным синдромом (р=0,0083), а также ФК СН (р=0,0116). Обнаружено влияние эффекта взаимодействия депрессивных расстройств, ФК и уровня ХС–ЛПНП (р=0,0072) (рис. 3).
У больных с аффективными расстройствами отмечено наиболее высокое содержание в сыворотке крови общего холестерина (ОХС) и фракции ХС–ЛПНП, а также тенденция к снижению холестерина липопротеидов высокой плотности (ХС–ЛПВП), что и проявлялось выраженным дисбалансом в соотношении «атерогенных» фракций липидов к «неатерогенной» в виде индекса атерогенности (ИА) (табл. 1).
В клиническом плане выявленные изменения липидов крови наблюдались у лиц с тяжелым течением стенокардии (ФК III, ПСН), развившимися на фоне предшествующих психотравмирующих событий, обусловившими формирование выраженных депрессивных состояний, представляющих широкий спектр депрессивных расстройств различных нозологических рубрик. Депрессивные расстройства у больных ИБС диагностировались в рамках: аффективных расстройств (депрессивный эпизод различной степени тяжести, дистимия), органического аффективного (депрессивного) расстройства; невротических реакций на тяжелый стресс и нарушений адаптации по типу пролонгированной депрессивной реакции, смешанной тревожной и депрессивной реакции, нозогенных реакций, что и явилось в дальнейшем основным показанием для госпитализации больных ИБС в психиатрический стационар.
Выполненное исследование позволяет утверждать, что стрессорные факторы (массивные психотравмирующие события) и связанные с ними психические расстройства депрессивного спектра, способствовали затяжному течению и прогрессированию ИБС.
Липиды крови и тревожные расстройства. Результаты, полученные при анализе показателей липидов крови у больных ИБС с невротическими, связанными со стрессом и соматоформными расстройствами, заслуживают отдельного рассмотрения в связи с тем, что психопатологические расстройства у них были представлены неоднозначными в феноменологическом отношении диагностическими рубриками. В структуре психических расстройств невротического уровня тревожные и фобические расстройства составили 23,5%.
У больных ИБС, коморбидной с невротическими расстройствами с ведущим синдромом тревоги (фобические и тревожные расстройства: агорафобия, паническое расстройство, генерализованное тревожное расстройство, смешанное тревожное и депрессивное расстройство), среднее значение уровня ХС–ЛПВП не превышало 0,98 ммоль/л при высоком уровне триглицеридов (ТГ) (табл. 1).
Максимально низкая концентрация уровня ХС–ЛПВП – менее 0,9 ммоль/л (гипоальфахолестеринемия достигала 0,74–0,82 ммоль/л) – наблюдалась у 19 больных ИБС с паническим расстройством, представляющим одну из рубрик тревожного расстройства с ярко выраженным аффектом страха и психовегетативным комплексом.
С нарастанием выраженности психовегетативных проявлений в структуре тревожного (панического) расстройства у больных ИБС, отмечено углубление дисбаланса липидов в сторону значительного снижения «антиатерогенной» фракции ХС–ЛПВП при умеренном повышении ОХС и повышении атерогенной фракции ХС–ЛПНП. У пациентов с паническим расстройством наиболее высокий показатель ИА.
Группу больных ИБС с тревожно–фобической и тревожно–депрессивной симптоматикой отличали следующие клинические особенности. Основными мотивационными и причинными факторами обращения пациентов к психиатру были жалобы на снижение активности, потерю работоспособности, подавленное настроение, связанные с приступами страха смерти (от инфаркта миокарда, от инсульта). Приступы паники («всеохватывающего страха»), внезапно возникающие и не ограничивающиеся определенной ситуацией, сопровождающиеся страхом смерти, тревогой за свое здоровье, появлением боли, ощущения жжения, давления в области сердца, чувством нехватки воздуха, колебаниями АД, вегетативными проявлениями, тревогой ожидания «предвосхищения» приступов с развитием невротической фиксации и ипохондрическими наслоениями, угнетенным настроением, пассивными суицидальными мыслями.
В структуре нозофобической симптоматики характерным и стойким синдромом был кардиофобический, который сохранял и усиливал свою значимость как у мужчин, так и у женщин по мере прогрессирования ИБС3 и формирования танатофобического синдрома (синдрома страха смерти) у больных с паническим расстройством [2].
Психовегетативные нарушения как клиническое проявление невротического расстройства следует одновременно рассматривать важнейшим фактором патогенеза соматически нейрогенных расстройств [1].
Психоэмоциональные переживания играют большую роль в возникновении приступов стенокардии, эмоциональное напряжение сопряжено с болевыми и вегетативными феноменами4.
Таким образом, у пациентов с невротическими и аффективными расстройствами ИБС определенный период времени может протекать без ярко выраженных признаков типичного стенокардитического синдрома и даже бессимптомно. Клиническими эквивалентами ИБС становятся симптомы соматовегетативного, психологического характера, затрудняющие ее первичную диагностику.
Необходимо обратить внимание на дифференциально–диагностические трудности распознавания сердечно–сосудистых заболеваний у таких пациентов. Что же служит причиной нераспознавания ИБС?
Первые клинические признаки болезни появляются в периоды декомпенсации психопатологических расстройств на фоне актуальных психосоциальных стрессорных факторов (предшествующих психотравмирующих событий), являющихся мотивом обращения больных к психиатру.
Преобладание в клинической картине депрессивных и тревожных расстройств, по сути, маскирует симптомы ИБС. Кроме того, на ведущие психопатологические синдромы наслаиваются такие соматовегетативные проявления, как пароксизмы страха, алгии других локализаций, ощущения кома в горле, респираторные нарушения, кожные парестезии.
Характер болевых ощущений, отсутствие четкой взаимосвязи ангинозных приступов с физической нагрузкой, не типичная локализация болевых ощущений, отсутствие антиангинального эффекта от нитроглицерина5, купирование пароксизмов и кардиалгий приемом транквилизаторов или антидепрессантов обычно вызывает сомнение по поводу возможной коронарной болезни сердца и дает основание считать, что это проявления «ангиноидного синдрома». В таких случаях клинические признаки ИБС на фоне выраженных психопатологических расстройств зачастую остаются незамеченными как пациентом, так и неправильно интерпретируются врачом–терапевтом или кардиологом на этапах наблюдения больных в общесоматических лечебно–профилактических учреждениях.
Вероятно, этим можно объяснить тот факт, что в популяции только 40–50% всех больных стенокардией знают о наличии у них болезни и получают соответствующее лечение, тогда как в 50–60% случаев заболевание остается нераспознанным. ИБС, и в частности стенокардия, – заболевание, с которым приходится встречаться врачам всех специальностей, а не только кардиологам и терапевтам [ВНОК, 2004] [4].
При многообразии кардиальных и экстракардиальных сенсаций, феноменов, взаимосвязанных с психоэмоциональным напряжением затрудняется первичное выявление ИБС. Манифестация психопатологических синдромов, их выраженность и связь с психотравмирующими событиями, сочетающиеся с поиском пациентом заболевания, только «не сердечного» (что особенно свойственно женщинам), или анозогностической реакцией на соматическую болезнь, более свойственной мужчинам, наряду с немотивированными опасениями и страхами тревожного или ипохондрического содержания, депрессивным состоянием во многих случаях препятствуют своевременному выявлению и лечению ССЗ.
Психопатологические расстройства при кардиоваскулярных заболеваниях являются предметом обсуждений, диагностических и терапевтических трудностей как в психиатрической, так и в общей врачебной практике, но также представляют большую проблему для самого пациента [2].
Концепция факторов риска. Подтверждением явилось изучение взаимосвязи факторов риска соматического, психосоциального, психического значения с использованием метода логистической регрессии. В качестве примера прогнозирования ИБС у 92 мужчин (средний возраст 51,27±6,91 года) с невротическими, аффективными и другими ПР один из вариантов логистического уравнения представлен в таблице 2. Пошаговый анализ позволил оценить совокупность не только общеизвестных факторов риска кардиоваскулярной патологии (дислипидемия, артериальная гипертония, нарушения ритма сердца, сахарный диабет или нарушение толерантности к глюкозе, ожирение, сосудистые изменения сетчатки, отягощенность семейного анамнеза по ССЗ и другие заболевания и ФР), но также включить не менее значимые предикторы (факторы), отражающие психическое и психосоциальное состояние пациентов. В совокупности ФР процент прогнозирования по результатам данного уравнения (суммарный показатель) составил 93,7% (табл. 2).
Следует обратить внимание на такие факторы психосоциального значения, как возраст начала ПР, диагноз психического расстройства (невротического и аффективного уровня), психологические особенности пациентов (неудовлетворенность своим состоянием, идеи вины, высокий уровень тревожности с пароксизмами страха смерти, снижение активности, ангедония). Существенная роль принадлежит психотравмирующему воздействию массивных психосоциальных стрессорных факторов (жизненные события, производственные, медицинские), обусловивших развитие реакций на тяжелый стресс, расстройств адаптации, тревожных расстройств, депрессивных расстройств и других расстройств, манифестация которых по времени возникновения предшествовала диагностике ОКС, нестабильной стенокардии у больных, перенесших психосоциальный стресс.
Среди пациентов отделения пограничных состояний впервые диагностированная и подтвержденная специальными методами исследования ИБС составила 19% случаев от общего числа больных ИБС с ассоциированными психическими расстройствами.
В план обследования пациентов, в клинической картине которых преобладают тревожные и/или депрессивные расстройства, необходимо включать исследование спектра липидов крови и методы лабораторно–инструментальной диагностики для раннего выявления ИБС (у мужчин старше 40 лет, имеющих и другие кардиоваскулярные ФР).
Не менее важным является умение врача–интерниста (терапевта, врача общей практики, кардиолога) своевременно распознавать и диагностировать психопатологические расстройства в общемедицинской практике, что требует совершенствования знаний в вопросах психосоматической медицины.
Пациенты с тревожными и депрессивными расстройствами и дислипидемией составляют группу высокого риска развития и прогрессирования сердечно–сосудистых заболеваний [3] .
Изучение взаимосвязей ФР соматического, психосоциального значения предполагает участие факторов психического воздействия на развитие и прогрессирование мультифакториальной психосоматической патологии, в частности ИБС и АГ, что в целом расширяет представления о традиционных факторах риска ССЗ. Таким образом, наряду с известными сердечно–сосудистыми ФР, в качестве неблагоприятных прогностических факторов можно выделить предикторы психического и психосоциального значения: возраст больного на момент возникновения психопатологических расстройств, возраст пациента к началу ССЗ, соотношение давности ПР и ССЗ; ведущий психопатологический синдром (депрессивный, тревожный, тревожно–депрессивный); текущее психическое расстройство преимущественно невротического и аффективного уровня; выраженность и структура психосоциального стресса с индивидуальной значимостью для каждого пациента.
Указанные психосоциальные факторы риска следует рассматривать (совместно с другими ФР) в качестве критериев суммарной оценки риска развития и прогнозирования степени стратификации осложнений кардиоваскулярной патологии.
Это создает условия для поиска перспективных мер интегративной многофакторной профилактики и разработки программ реабилитации пациентов, у которых сердечно–сосудистые заболевания ассоциируются с психическими расстройствами, при согласованном взаимодействии специалистов терапевтического и психиатрического профиля и едином психосоматическом подходе к ведению больных.
Принципы терапии коморбидных состояний. Высокая распространенность тревожных и депрессивных расстройств невротического и аффективного уровня у пациентов с заболеваниями сердечно–сосудистой системы заставляет интернистов обратить внимание на важность указанного факта прежде всего в плане оказания им комплексной медикаментозной помощи.
Общие принципы терапии больных, имеющих коморбидную соматическую и психическую патологию, заключаются в присоединении медикаментозной психотропной терапии к классической схеме лечения ИБС или ГБ, а также в проведении психотерапевтической коррекции. Своевременное лечение расстройств невротического и аффективного уровней преимущественно тревожного и депрессивного спектра адекватными дозами психотропных препаратов является патогенетически обоснованным. Основная цель психофармакотерапии – редукция психопатологических расстройств, снижение риска ухудшения соматического состояния больного, восстановление социального функционирования пациентов.
Фармакотерапия депрессивных и тревожных расстройств у больных с ИБС и ГБ в общей медицинской практике включает использование антидепрессантов разных классов, относящихся к препаратам первого ряда (селективные стимуляторы обратного захвата серотонина, селективные ингибиторы обратного захвата серотонина, трициклические и другие антидепрессанты), а также анксиолитиков – лекарственных средств, обладающих способностью устранять состояние беспокойства, тревоги, страха («anxiety» – тревога, беспокойство – англ.).
Основными критериями при выборе психотропных препаратов наряду с терапевтической эффективностью является безопасность, хорошая переносимость, отсутствие побочных эффектов, минимальный риск нежелательных взаимодействий с кардиотропными, сосудистыми и другими соматотропными препаратами.
В общей клинической практике, особенно в амбулаторной практике, использование психотропных средств – актуальная проблема как для врача–кардиолога (терапевта, врача общей практики), так и для больного, когда пациент продолжает выполнение своей профессиональной деятельности, ведет активный образ жизни.
Это представляет собой непростую терапевтическую задачу для практикующего врача: выделить из многочисленного арсенала рекомендуемых основных классов лекарственных средств препаратов, использование которых будет оптимальным в каждом конкретном случае.
При лечении сердечно–сосудистых заболеваний (ИБС, ГБ), связанных с лабильностью регуляторных систем организма к воздействию психосоциальных стрессорных факторов, требующих коррекции соматовегетативных, психовегетативных и психопатологических проявлений и реакций у больных с тревожными расстройствами, большое распространение получили анксиолитики.
Разносторонний спектр психотропной активности и эффективность анксиолитиков при различных психопатологических расстройствах находит все более широкое применение не только в психиатрии, но и в общей клинической практике. Несмотря на высокую специфическую активность, длительное назначение, например, синтетических бензодиазепиновых транквилизаторов имеет свои строгие показания и ограничения. Необоснованное и бесконтрольное применение бензодиазепинов может привести к побочным явлениям, формированию психической зависимости, синдрому отмены и другим нежелательным эффектам, что ограничивает их применение в кардиологии.
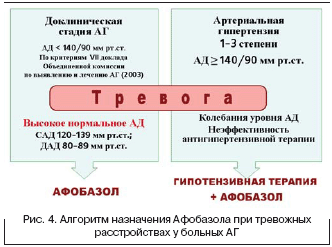
В связи с этим представляется перспективным использование нового небензодиазепинового анксиолитика – Афобазола, препарата отечественного производства с выраженным противотревожным действием. Афобазол® (Мастерфарм, Россия) является селективным анксиолитиком, производным 2–меркаптобензилмидазола, не относящимся к классу агонистов бензодиазепиновых рецепторов, обладает анксиолитическим действием с активирующим компонентом, не сопровождающимся гипноседативным эффектом. В приведенном фрагменте исследования Афобазол назначался 30 пациентам (средний возраст – 43,4±5,2 года) с верифицированным диагнозом гипертонической болезни I–II стадии, в текущем психическом состоянии которых диагностировались невротические, связанные со стрессом расстройства с ведущим синдромом тревоги. Результаты клинико–психопатологического обследования дополнялись показателями шкалы Гамильтона (Hamilton Anxiety Rating Scale) для оценки тревоги (HARS). Эффективность терапии Афобазолом оценивалась в течение 4–недельного курса приема препарата в дозе 30 мг/сут. с учетом основных точек приложения препарата: тревога, астения, гипотимия. Терапия Афобазолом при тревожных расстройствах у пациентов с ГБ была включена в схему комплексного лечения антигипертензивными препаратами разных классов (ингибиторы АПФ, диуретики, b–адреноблокаторы и другие классы), которые назначались в виде моно– или комбинированной терапии в адекватных дозах. В коморбидном сочетании с ГБ у больных наблюдались расстройства адаптации в виде смешанной тревожной и депрессивной реакции (10) либо с преобладанием нарушения других эмоций (7), генерализованное тревожное расстройство (7), неврастения (5), посттравматическое стрессовое расстройство (1). В результате динамического наблюдения были получены следующие результаты. Афобазол в дозе (30 мг/сут.), оказывая выраженное противотревожное действие, проявляющееся в редукции психоэмоциональных, нейровегетативных и соматических проявлений тревоги, способствовал редукции астенической симптоматики, что в целом восстанавливало функционирование больных ГБ, ассоциированной с невротическими расстройствами. У пациентов, принимавших Афобазол, не наблюдалось психической подавленности, сонливости и избыточного мышечного расслабления. Редукция тревоги, начиная с 3–5–го дня приема препарата, достигала субъективно значимого результата через 10–14 дней. При тревожных расстройствах у больных ГБ достижение целевого уровня АД наблюдалось при использовании комплексной терапии антигипертензивными препаратами и Афобазолом, что является клиническим подтверждением отрицательного воздействия тревоги на течение АГ. Отмечена хорошая переносимость Афобазола у больных ГБ на фоне антигипертензивной терапии. У пациентов с начальными проявления артериальной гипертонии (при высоком нормальном уровне АД) редукция тревоги, направленная на снижение симпатической активности нервной системы, способствует нормализации уровня артериального давления (рис. 4). Суммарный балл по шкале тревоги Гамильтона в группе больных, получавших Афобазол, снизился с 18,5±1,7 до 9,0±0,3 (p<0,01). Лечение Афобазолом не сопровождается какими–либо побочными эффектами. Стойкость полученного терапевтического эффекта определяется также условиями социально–психологической адаптации пациента в микро– и макросоциуме, наличием хронической психогении и других неблагоприятных психосоциальных факторов [7].
Появление нового препарата анксиолитического действия расширяет возможности дифференцированной комплексной терапии больных с ССЗ, ассоциированными с тревожными расстройствами, и позволяет рассматривать Афобазол в качестве эффективного средства для устранения отдельных психопатологических симптомов тревоги у кардиологических пациентов.
В заключение следует отметить, что в программных документах, регламентирующих основные направления профилактики и лечения сердечно–сосудистых заболеваний, немаловажное место отводится индивидуальному выбору антиангинальных, антигипертензивных препаратов, их эффективности и экономической доступности. Будущее за созданием рекомендаций, учитывающих все компоненты соматического и психического состояния здоровья кардиологического больного, и назначением не только соматотропных препаратов, но и средств психотропного действия.
Современное эффективное лечение предъявляет высокие требования к поведению больных с сердечно–сосудистыми заболеваниями, в их адаптации к требуемому режиму, регулярному приему необходимых препаратов, что невозможно зачастую без помощи и участия психиатра, психотерапевта. Не менее важным является умение врача кардиолога (терапевта, врача общей практики) своевременно распознавать и диагностировать психопатологические расстройства у больных в общемедицинской практике, что требует совершенствования знаний в вопросах психосоматической медицины.
1 Психоэмоциональный стресс в соответствии со шкалой
выраженности психотравмирующего воздействия (для взрос-
лых, по DSM–III–R). По длительности психотравмирующего
воздействия: острые психотравмы (длительностью менее 6
месяцев), хронические (длительностью более 6 месяцев). По
степени воздействия: катастрофическая (смерть ребенка,
суицид супруга, стихийные бедствия, оказаться заложником,
пребывание в плену); экстремальная (смерть супруга, родите-
лей, тяжелые соматические заболевания у себя или у ребенка,
стать жертвой насилия); выраженная (развод, бракоразводная
ситуация, рождение первого ребенка, безработица, бедность);
умеренная (женитьба, разлука, потеря работы, отставка, аборт,
разлад в семье, серьезные финан совые затруднения, кон-
фликт с начальством, быть «родителем–одиночкой»; незначи-
тельная (разрыв отношений с другом или подругой, начало или
окончание обучения, отъезд ребенка из дома, семейные
ссоры, неудовлетворенность работой).
2 В этом отношении не менее важными представляются
данные анализа клинических случаев острого коронарного
синдрома и внезапной коронарной смерти. Так, W.D. Rees и
S.G. Lutkins (1967) установили, что среди мужчин, у которых
развился фатальный острый коронарный синдром, за 6 меся-
цев до этого события все они переносили мощные психотрав-
матические стрессы (недавняя утрата близкого человека)
[Rees W.D., Lutkins S.G. Mortality of bereavement // Brit. Med. J.–
1967.– V.4.– P. 13–16].
3 В данном аспекте интересны клинические наблюдения
известного невролога М.И. Аствацатурова (1934): «Для внеш-
них расстройств сердечной деятельности характерна эмоция
страха. Гораздо чаще, чем принято думать, бывают припадки
грудной жабы, которые представляют собой только страх и
состоят только в страхе».
4 Выдающийся русский терапевт Д.Д. Плетнев (в 1912–
1930 гг.) одним из первых рассматривал сердечно–со су дистые
неврозы как проявление эмоционально–аффективных нару-
шений, наибольшее значение из которых принадлежит де -
прес сивным аффектам и неврозам страха. При этом автор
подчеркивал: «Необходима крайняя осторожность, нет четкой
грани между нервными и органическими заболеваниями серд-
ца и сосудов. Грань затушевана наслоениями нервных симпто-
мов на органические сосудистые изменения, начало которых
не всегда удается точно квалифицировать». «Необходимо ана-
лизировать является ли страх больного за свое сердце тимо -
психическим, а сердечно–сосудистые симптомы происхожде-
ния психогенного, или он возникает вторично в ответ на сома-
тическое состояние». «Страх представляет собой так называе-
мый симптом–мишень для адекватной индивидуализирован-
ной терапии психотропными препаратами» [Плетнев Д.Д. О
сердечно–сосудистых неврозах. В кн.: Д.Д. Плетнев. Из бран -
ное / Ред. В.И. Бородулин, В.Д. Тополянский. Под ред. акад.
АМН СССР Н.Р. Палеева.– М.: Медицина, 1989.– C.58–76].
5 Нитраты и другие антиангинальные препараты не оказы-
вают заметного влияния на ангинозный приступ у больных ИБС
с кардиальным синдромом Х (стенокардия при неизмененных
коронарных артериях). Больных отличает плохое качество
жизни и высокая частота тревожно–депрессивных рас-
стройств [5].





Литература
1. Вейн А.М., Воробьева О.В., Дюкова Г.М. Стресс, депрессия и психосоматические заболевания. – М.:, 2004.
2. Гарганеева Н.П. Паническое расстройство в клинической картине ишемической болезни сердца // Клиническая медицина. – 2002. – №8. – С. 28–33.
3. Гарганеева Н.П., Семке В.Я., Белокрылова М.Ф. Способ прогнозирования течения ишемической болезни сердца / Патент на изобретение № 2228534 (2004) // Бюллетень изобретения полезной модели. – 2004. – № 13.
4. Диагностика и лечение стабильной стенокардии: Российские рекомендации / Разработаны Комитетом экспертов ВНОК / Секция ишемической болезни сердца. – Москва, 2004.
5. Карпов Ю.А. Механизмы развития поражения сердечно–сосудистой системы у больных с депрессией // Consilium medicum. – 2003. – Экстравыпуск. – С.10–12.
6. Оганов Р.Г., Масленникова Г.Я. Профилактика сердечно–сосудистых заболеваний – реальный путь улучшения демографической ситуации в России // Кардиология. – 2007. – № 1. – С.4–7.
7. Семке В.Я., Белокрылова М.Ф., Епанчинцева Е.М., Гарганеева Н.П. / Исследование эффективности афобазола: динамика тревожных расстройств на фоне терапии и через 6 месяцев после завершения курса лечения // Сибирский вестник психиатрии и наркологии. – 2007. – № 3 (46). – С.77–80.
8. Смулевич А.Б., Сыркин А.Л., Дробижев М.Ю., Иванов С.В. Психокардиология. – М.: ООО Медицинское информационное агентство, 2005. – 784 с.
9. Чазов Е.И., Оганов Р.Г., Погосова Г.В. и соавт. Клинико–эпидемиологическая программа изучения депрессии в кардиологической практике: у больных артериальной гипертонией и ишемической болезнью сердца (КООРДИНАТА): результаты многоцентрового исследования // Кардиология. – 2007. – № 3. – С.28–37.
10. Arbogast B.W., Neumann J.K., Arbogast L.Y. et al. Transient loss of serum protective activity following short–term stress: a possible biochemical link between stress and atherosclerosis // J. Psychosomatic Research.– 1994.– V.38.– № 8.– P.885–891.
11. Ariyo A.A., Haan M., Tangen C.M. et al. Depressive symptoms and risk of coronary heart disease and mortality in elderly americans // Circulation. – 2000; 102: 1773.
12. Barefoot J.C., Helms M.J., Mark D.B. et al. Depression and long–term mortality risk in patients with coronary artery disease // Am. J. Cardiol.– 1996.– V.78.– P.613–617.
13. Barsky A.J. Palpitations, cardiac awareness, and panic disorder // Am. J. Med.– 1992; 92: 315–345.
14. Burg M.M., Abrams D. Depression in chronic medical illness: The case of coronary heat disease // J. Clin. Psychol. –2001; 57 (11); 1323–1337.
15. Eaker E.D., Sullivan L.M., Kelly–Hayes M. et al. Tension and anxiety and the predicter og the 10–yeas incidence of coronary heart disease, atrial fibrillation, and total mortality: The Framingham Offspring Study // Psychosom. Med. –2005; 67: 692–696.
16. Fava G.A, Sonino N. Psychosomatic medicine: emerging trends and perspectives // Psychother. Psychosom. – 2000. – V.69. – № 4. –P. 184 –197.
17. Frasure–Smith N., Lesperance F., Talajic M.: Depression and 18–month prognosis after myocardial infarction // Circulation.– 1995.– Vol 91.– P. 999–1005.
18. Ghiadoni L., Donald A.E., Cropley M. et al. Mental stress induces transient endothelial dysfunction in humans // Circulation.– 2000.– Nov.–14.–V.102. –(20).–P.2473–2478.
19. Haines A.P., Imeson J.D., Meade T.W. Phobic anxiety and ischemic heart disease // Brit. Med. J.– 1987.– V.295.– P. 297–299.
20. Mansour V.M., Wilkinson D.J., Jennings G.L. et al. Panic disorder: coronary spasm as a basis for cardiac risk? // Med. J. Aust.– 1998.– V.168. – № 8.– P. 390–392.
21. Moser D.K., Dracup K.: Is anxiety early after myocardial infarction associated with subsequent ischemic and arrhythmic events? // Psychosom. Med.– 1996.– V.58.– P. 395–401.
22. Musselman D.L., Evans D.L., Nemeroff C.B. The relationship of depression to cardiovascular disease: epidemiology, biology and treatment //Arch. General Psychiatry.– 1998.– V.55.– P. 580–592.
23. Nicholson A., Fuhrer R., Marton M. Psychological distresse as a predictor of CHD events in men : The effect of persistence and components of risk // Psychosom Med.– 2005; 67 : 522–530.
24. Ohlin B., Nilsson P.M., Nilsson J.A., Berglund G. Chronic psychosocial stress predicts long–term cardiovascular morbidity and mortality in middle–aged men // Eur. Heart J.–2004; 25: 867–873.
25. Pratt L.A., Ford D.E., Crum R.M. et al. Depression, psychotropic medication and risk of myocardial infarction: prospective data from the Baltimore ECA follow–up // Circulation.– 1996.– V.94.– P. 3123–3129.
26. Sharkey S.W., Lesser J.R., Zenovich A.G. et al. Acute and reversible cardiomyopathy provoked by stress in women from the United States // Circulation. – 2005; 111: 472–479.
27. Van der Kooy K. et al. Depression and the risk for cardiovascular diseases: systematic review and meta–analysis // Int. J. Geriatric Psychiatry (in press, 2007).
28. Wardle J. Cholesterol and psychological well–being // J. Psychosomatic Research.–1995.– V.39.– № 5.– P. 549–562.












