–Т.–Ъ. –Ф—Г–≥–∞–љ–Њ–≤
–У–ї–∞–≤–љ—Л–є –≤–Њ–µ–љ–љ—Л–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є –≥–Њ—Б–њ–Є—В–∞–ї—М –Є–Љ. –Э.–Э. –С—Г—А–і–µ–љ–Ї–Њ, –Ь–Њ—Б–Ї–≤–∞–Ґ—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л–є –њ–Њ–і—Е–Њ–і –Ї –≤–µ–і–µ–љ–Є—О –±–Њ–ї—М–љ—Л—Е —В—П–ґ–µ–ї—Л–Љ–Є –Є–ї–Є –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–Љ–Є –Є–љ—Д–µ–Ї—Ж–Є—П–Љ–Є –љ–Є–ґ–љ–Є—Е –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є (–њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є) –њ—А–µ–і–њ–Њ–ї–∞–≥–∞–ї –њ–∞—А–µ–љ—В–µ—А–∞–ї—М–љ–Њ–µ –≤–≤–µ–і–µ–љ–Є–µ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤ –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є –≤—Б–µ–≥–Њ –њ–µ—А–Є–Њ–і–∞ –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–Є. –Я—А–Є —Н—В–Њ–Љ –≤ –Є–Ј–≤–µ—Б—В–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –Є–≥–љ–Њ—А–Є—А–Њ–≤–∞–ї–∞—Б—М –∞–ї—М—В–µ—А–љ–∞—В–Є–≤–љ–∞—П –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤ –≤ –њ–µ—А–Њ—А–∞–ї—М–љ–Њ–є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ–є —Д–Њ—А–Љ–µ, –Ї–Њ—В–Њ—А—Л–µ –Є–Љ–µ—О—В —И–Є—А–Њ–Ї–Є–є —Б–њ–µ–Ї—В—А –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є, –њ—А–Є–≤–ї–µ–Ї–∞—В–µ–ї—М–љ—Г—О –±–Є–Њ–і–Њ—Б—В—Г–њ–љ–Њ—Б—В—М –њ—А–Є –њ—А–Є–µ–Љ–µ –≤–љ—Г—В—А—М –Є —Б—В–Њ–ї—М –ґ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л, –Ї–∞–Ї –Є –њ–∞—А–µ–љ—В–µ—А–∞–ї—М–љ—Л–µ —Д–Њ—А–Љ—Л –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –Т–њ—А–Њ—З–µ–Љ, —Б –њ–Њ—П–≤–ї–µ–љ–Є–µ–Љ –љ–Њ–≤—Л—Е –Њ—А–∞–ї—М–љ—Л—Е –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—Й–Є—Е—Б—П –њ—А–µ–≤–Њ—Б—Е–Њ–і–љ—Л–Љ —Д–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є—З–µ—Б–Ї–Є–Љ –њ—А–Њ—Д–Є–ї–µ–Љ –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М—О, –Є —Г–ї—Г—З—И–µ–љ–Є–µ–Љ –љ–∞—И–Є—Е –Ј–љ–∞–љ–Є–є –Њ —Д–∞—А–Љ–∞–Ї–Њ–і–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–і–Є–Ї—В–Њ—А–∞—Е —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Б—В–∞–ї–Њ –≤–Њ–Ј–Љ–Њ–ґ–љ—Л–Љ –±–Њ–ї–µ–µ —З–∞—Б—В–Њ–µ –Њ–±—А–∞—Й–µ–љ–Є–µ –Ї –љ–∞–Ј–љ–∞—З–µ–љ–Є—О –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤ –≤–љ—Г—В—А—М –і–∞–ґ–µ –њ—А–Є —Б–µ—А—М–µ–Ј–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є—П—Е, –≤ —В.—З. –Є –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є.
–Ю—Б–Њ–±—Л–є –Є–љ—В–µ—А–µ—Б –њ—А–Є —Н—В–Њ–Љ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В –Ї–Њ–љ—Ж–µ–њ—Ж–Є—П —В.–љ. —Б—В—Г–њ–µ–љ—З–∞—В–Њ–є —В–µ—А–∞–њ–Є–Є*, –њ—А–µ–і–њ–Њ–ї–∞–≥–∞—О—Й–∞—П –і–≤—Г—Е—Н—В–∞–њ–љ–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤: –њ–µ—А–µ—Е–Њ–і —Б –њ–∞—А–µ–љ—В–µ—А–∞–ї—М–љ–Њ–≥–Њ –љ–∞ –љ–µ–њ–∞—А–µ–љ—В–µ—А–∞–ї—М–љ—Л–є (–Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –њ–µ—А–Њ—А–∞–ї—М–љ—Л–є) –њ—Г—В—М –≤–≤–µ–і–µ–љ–Є—П –≤ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –±–Њ–ї–µ–µ –Ї–Њ—А–Њ—В–Ї–Є–µ —Б—А–Њ–Ї–Є —Б —Г—З–µ—В–Њ–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–∞ –Є –±–µ–Ј —Г—Й–µ—А–±–∞ –Ї–Њ–љ–µ—З–љ–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –ї–µ—З–µ–љ–Є—П.
–Ю—Б–љ–Њ–≤–љ–∞—П –Є–і–µ—П —Б—В—Г–њ–µ–љ—З–∞—В–Њ–є —В–µ—А–∞–њ–Є–Є – –Њ—З–µ–≤–Є–і–љ—Л–µ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–∞ –і–ї—П –±–Њ–ї—М–љ–Њ–≥–Њ, –≤—А–∞—З–∞ –Є –ї–µ—З–µ–±–љ–Њ–≥–Њ —Г—З—А–µ–ґ–і–µ–љ–Є—П (—Б–Њ–Ї—А–∞—Й–µ–љ–Є–µ –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є –≥–Њ—Б–њ–Є—В–∞–ї—М–љ–Њ–≥–Њ –њ–µ—А–Є–Њ–і–∞ –Є –њ–µ—А–µ–≤–Њ–і –љ–∞ –ї–µ—З–µ–љ–Є–µ –≤ –і–Њ–Љ–∞—И–љ–Є—Е —Г—Б–ї–Њ–≤–Є—П—Е, –њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –±–Њ–ї–µ–µ –Ї–Њ–Љ—Д–Њ—А—В–љ—Л—Е; –Љ–Є–љ–Є–Љ–Є–Ј–∞—Ж–Є—П —А–Є—Б–Ї–∞ –љ–Њ–Ј–Њ–Ї–Њ–Љ–Є–∞–ї—М–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є; —Б–љ–Є–ґ–µ–љ–Є–µ –Ј–∞—В—А–∞—В, —Б–≤—П–Ј–∞–љ–љ—Л—Е —Б –Љ–µ–љ—М—И–µ–є —Б—В–Њ–Є–Љ–Њ—Б—В—М—О –Њ—А–∞–ї—М–љ—Л—Е –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤, –Њ—В–Ї–∞–Ј –Њ—В –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е —А–∞—Б—Е–Њ–і–Њ–≤ –љ–∞ –≤–≤–µ–і–µ–љ–Є–µ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ–≥–Њ —Б—А–µ–і—Б—В–≤–∞ –≤ –њ–∞—А–µ–љ—В–µ—А–∞–ї—М–љ–Њ–є —Д–Њ—А–Љ–µ –Є —В.–і.) –њ—А–Є —Б–Њ—Е—А–∞–љ–µ–љ–Є–Є –≤—Л—Б–Њ–Ї–Њ–≥–Њ –Ї–∞—З–µ—Б—В–≤–∞ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й–Є – –Ї–Њ—А—А–µ—Б–њ–Њ–љ–і–Є—А—Г–µ—В —Б —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ–Є —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ–Є –њ–Њ –≤–µ–і–µ–љ–Є—О –±–Њ–ї—М–љ—Л—Е –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є [3, 4, 5], —Б–њ—А–∞–≤–µ–і–ї–Є–≤–Њ –њ–Њ–і—З–µ—А–Ї–Є–≤–∞—О—Й–Є–Љ–Є, —З—В–Њ –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –Њ–Ї–∞–Ј–∞–љ–Є–µ –≤—Л—Б–Њ–Ї–Њ—Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–є/–≤—Л—Б–Њ–Ї–Њ–Ї–∞—З–µ—Б—В–≤–µ–љ–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й–Є –і–Њ–ї–ґ–љ–Њ –Њ—Б—Г—Й–µ—Б—В–≤–ї—П—В—М—Б—П –љ–∞–Є–±–Њ–ї–µ–µ —Н–Ї–Њ–љ–Њ–Љ–Є—З–љ—Л–Љ –њ—Г—В–µ–Љ.
–°—В—Г–њ–µ–љ—З–∞—В–∞—П –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –±—Л–ї–∞ –≤–њ–µ—А–≤—Л–µ –њ—А–Њ–≤–µ–і–µ–љ–∞ –≤ 1985 –≥., –Ї–Њ–≥–і–∞ F. Shann et al. [6] c —Г—Б–њ–µ—Е–Њ–Љ –њ—А–Є–Љ–µ–љ–Є–ї–Є —Г –і–µ—В–µ–є –Я–∞–њ—Г–∞ –Є –Э–Њ–≤–Њ–є –У–≤–Є–љ–µ–Є –њ–Њ—Б–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ —Е–ї–Њ—А–∞–Љ—Д–µ–љ–Є–Ї–Њ–ї–∞ –≤ –њ–∞—А–µ–љ—В–µ—А–∞–ї—М–љ–Њ–є, –∞ –Ј–∞—В–µ–Љ –Є –њ–µ—А–Њ—А–∞–ї—М–љ–Њ–є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Д–Њ—А–Љ–∞—Е. –Ю–і–љ–∞–Ї–Њ —Б–њ—А–∞–≤–µ–і–ї–Є–≤–Њ—Б—В–Є —А–∞–і–Є –љ–∞–і–Њ —Б–Ї–∞–Ј–∞—В—М, —З—В–Њ —В–Њ–ї—М–Ї–Њ —Б–њ—Г—Б—В—П –і–≤–∞ –≥–Њ–і–∞ R. Quintiliani et al. [7] –њ—А–µ–і—Б—В–∞–≤–Є–ї–Є –љ–∞—Г—З–љ–Њ–µ –Њ–±–Њ—Б–љ–Њ–≤–∞–љ–Є–µ —Н—В–Њ–≥–Њ –љ–Њ–≤–Њ–≥–Њ –њ–Њ–і—Е–Њ–і–∞ –Ї –њ—А–Є–Љ–µ–љ–µ–љ–Є—О –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤.
–Т —А–µ–∞–ї–Є–Ј–∞—Ж–Є–Є –Ї–Њ–љ—Ж–µ–њ—Ж–Є–Є —Б—В—Г–њ–µ–љ—З–∞—В–Њ–є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ —Д–∞–Ї—В–Њ—А–Њ–≤, –∞ –Є–Љ–µ–љ–љ–Њ «—Д–∞–Ї—В–Њ—А –±–Њ–ї—М–љ–Њ–≥–Њ», «—Д–∞–Ї—В–Њ—А –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П» –Є «—Д–∞–Ї—В–Њ—А –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–∞» [1] – —Б–Љ. —В–∞–±–ї–Є—Ж—Г 1.

–Т —Ж–µ–ї–Њ–Љ, –Њ—Б–љ–Њ–≤—Л–≤–∞—П—Б—М –љ–∞ –∞–љ–∞–ї–Є–Ј–µ –і–Њ—Б—В—Г–њ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –њ–Њ –Њ—Ж–µ–љ–Ї–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є —Б—В—Г–њ–µ–љ—З–∞—В–Њ–є —В–µ—А–∞–њ–Є–Є –Є–љ—Д–µ–Ї—Ж–Є–є –љ–Є–ґ–љ–Є—Е –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є (–њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ, –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є), –Љ–Њ–ґ–љ–Њ –≤—Л–і–µ–ї–Є—В—М —Б–ї–µ–і—Г—О—Й–Є–µ —Г—Б–ї–Њ–≤–Є—П –њ–µ—А–µ—Е–Њ–і–∞ –љ–∞ –њ—А–Є–µ–Љ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–∞ –≤–љ—Г—В—А—М:
• –і–Њ—Б—В–Є–ґ–µ–љ–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Г–ї—Г—З—И–µ–љ–Є—П –љ–∞ —Д–Њ–љ–µ –њ–µ—А–≤–Њ–љ–∞—З–∞–ї—М–љ–Њ –њ—А–Њ–≤–Њ–і–Є–Љ–Њ–є –≤–љ—Г—В—А–Є–≤–µ–љ–љ–Њ–є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є;
• –Њ—В—Б—Г—В—Б—В–≤–Є–µ —Г –±–Њ–ї—М–љ–Њ–≥–Њ –Є–Ј–≤–µ—Б—В–љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–≥–Њ –њ—А–Њ–≥–љ–Њ–Ј–∞ –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є: —Б–Њ—Б—В–Њ—П–љ–Є–µ –њ–Њ—Б–ї–µ —Б–њ–ї–µ–љ—Н–Ї—В–Њ–Љ–Є–Є, —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–є –∞–ї–Ї–Њ–≥–Њ–ї–Є–Ј–Љ, –љ–∞—А—Г—И–µ–љ–Є—П –Є–љ—В–µ–ї–ї–µ–Ї—В—Г–∞–ї—М–љ–Њ––Љ–љ–µ—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Б—В–∞—В—Г—Б–∞, —Б–µ—А—М–µ–Ј–љ—Л–µ –Њ—В–Ї–ї–Њ–љ–µ–љ–Є—П —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–≥–Њ/–ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ–≥–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П – —В–∞—Е–Є–њ–љ–Њ—Н —Ц 30/–Љ–Є–љ, —Б–Є—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–µ –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–µ –і–∞–≤–ї–µ–љ–Є–µ < 90 –Љ–Љ —А—В. —Б—В., –≥–Є–њ–µ—А–њ–Є—А–µ–Ї—Б–Є—П > 38,3 °–°, –∞—А—В–µ—А–Є–∞–ї—М–љ–∞—П –≥–Є–њ–Њ–Ї—Б–µ–Љ–Є—П < 60 –Љ–Љ —А—В.—Б—В., –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М –њ—А–Њ–≤–µ–і–µ–љ–Є—П –Є—Б–Ї—Г—Б—Б—В–≤–µ–љ–љ–Њ–є –≤–µ–љ—В–Є–ї—П—Ж–Є–Є –ї–µ–≥–Ї–Є—Е, –Љ–µ—В–∞—Б—В–∞—В–Є—З–µ—Б–Ї–Є–µ «–Њ—В—Б–µ–≤—Л» –Є–љ—Д–µ–Ї—Ж–Є–Є (–∞–±—Б—Ж–µ—Б—Б –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ –Є –і—А.), –ї–µ–є–Ї–Њ–њ–µ–љ–Є—П (< 4—Е109/–ї) –Є–ї–Є –≥–Є–њ–µ—А–ї–µ–є–Ї–Њ—Ж–Є—В–Њ–Ј (> 30—Е109/–ї), –њ–Њ—З–µ—З–љ–∞—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М (–Њ—Б—В–∞—В–Њ—З–љ—Л–є –∞–Ј–Њ—В –Љ–Њ—З–µ–≤–Є–љ—Л > 20 –Љ–≥/–і–ї), –Љ–љ–Њ–≥–Њ–і–Њ–ї–µ–≤–∞—П –њ–љ–µ–≤–Љ–Њ–љ–Є—З–µ—Б–Ї–∞—П –Є–љ—Д–Є–ї—М—В—А–∞—Ж–Є—П, –±—Л—Б—В—А–Њ–µ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–µ –Њ—З–∞–≥–Њ–≤–Њ––Є–љ—Д–Є–ї—М—В—А–∞—В–Є–≤–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≤ –ї–µ–≥–Ї–Є—Е, –і–µ—Б—В—А—Г–Ї—Ж–Є—П –ї–µ–≥–Њ—З–љ–Њ–є —В–Ї–∞–љ–Є, –њ—А–Є–Ј–љ–∞–Ї–Є —В—П–ґ–µ–ї–Њ–≥–Њ —В–µ—З–µ–љ–Є—П –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ (–Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–є –∞—Ж–Є–і–Њ–Ј, —Б–µ–њ—В–Є—З–µ—Б–Ї–Є–є —И–Њ–Ї, —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–є –і–Є—Б—В—А–µ—Б—Б–—Б–Є–љ–і—А–Њ–Љ –≤–Ј—А–Њ—Б–ї—Л—Е –Є –і—А.).
–Я—А–Є —Н—В–Њ–Љ –≤—А–µ–Љ—П –њ–µ—А–µ—Е–Њ–і–∞ —Б –≤–љ—Г—В—А–Є–≤–µ–љ–љ–Њ–≥–Њ –љ–∞ –њ–µ—А–Њ—А–∞–ї—М–љ—Л–є –њ—Г—В—М –≤–≤–µ–і–µ–љ–Є—П –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–∞ –≤–∞—А—М–Є—А—Г–µ—В, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –Њ—В 48 –і–Њ 72 —З. –°–Њ–≥–ї–∞—Б–љ–Њ –Њ—В–і–µ–ї—М–љ—Л–Љ –њ—Г–±–ї–Є–Ї–∞—Ж–Є—П–Љ, –±–ї–Є–ґ–∞–є—И–Є–µ 48 —З–∞—Б–Њ–≤ –њ—А–µ–і—Б—В–∞–≤–ї—П—О—В—Б—П –Њ–њ—В–Є–Љ–∞–ї—М–љ—Л–Љ –≤—А–µ–Љ–µ–љ–љ—Л–Љ –њ—А–Њ–Љ–µ–ґ—Г—В–Ї–Њ–Љ –і–ї—П –њ—А–Є–љ—П—В–Є—П —А–µ—И–µ–љ–Є—П –Њ –њ–µ—А–µ—Е–Њ–і–µ –љ–∞ –Њ—А–∞–ї—М–љ—Л–є –∞–љ—В–Є–±–Є–Њ—В–Є–Ї [10].
–Я—А–Њ—Б—В—Г—О, –љ–∞ –њ–µ—А–≤—Л–є –≤–Ј–≥–ї—П–і, —Б—Е–µ–Љ—Г —Б—В—Г–њ–µ–љ—З–∞—В–Њ–є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Є–љ—Д–µ–Ї—Ж–Є–є –љ–Є–ґ–љ–Є—Е –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є –њ–Њ—А–Њ–є –±—Л–≤–∞–µ—В —Б–ї–Њ–ґ–љ–Њ —А–µ–∞–ї–Є–Ј–Њ–≤–∞—В—М, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –±–Њ–ї—М–љ–Њ–є –Љ–Њ–ґ–µ—В –Њ–Ї–∞–Ј–∞—В—М—Б—П –≤ –њ–Њ–ї–µ –Ј—А–µ–љ–Є—П –≤—А–∞—З–µ–є —А–∞–Ј–ї–Є—З–љ—Л—Е —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ—Б—В–µ–є (–Њ—В—Б—О–і–∞ —Б—В–∞–љ–Њ–≤–Є—В—Б—П —З—А–µ–Ј–≤—Л—З–∞–є–љ–Њ –∞–Ї—В—Г–∞–ї—М–љ–Њ–є –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ —И–Є—А–Њ–Ї–∞—П –њ–Њ–њ—Г–ї—П—А–Є–Ј–∞—Ж–Є—П —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є –њ–Њ –≤–µ–і–µ–љ–Є—О –±–Њ–ї—М–љ—Л—Е –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є). –Т —Н—В–Њ–Љ –Ї–Њ–љ—В–µ–Ї—Б—В–µ —Б–ї–µ–і—Г–µ—В –њ—А–Є–љ–Є–Љ–∞—В—М –≤–Њ –≤–љ–Є–Љ–∞–љ–Є–µ –Є –≤–Њ–Ј–Љ–Њ–ґ–љ—Л–µ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –Ї–Њ–Њ–њ–µ—А–∞—Ж–Є–Є «–≤—А–∞—З – –±–Њ–ї—М–љ–Њ–є». –Ш, –љ–∞–Ї–Њ–љ–µ—Ж, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М —В–Њ –Њ–±—Б—В–Њ—П—В–µ–ї—М—Б—В–≤–Њ, —З—В–Њ —Г –Њ—В–і–µ–ї—М–љ—Л—Е –±–Њ–ї—М–љ—Л—Е –љ–∞–±–ї—О–і–∞–µ—В—Б—П –Љ–µ–і–ї–µ–љ–љ–Њ–µ –Њ–±—А–∞—В–љ–Њ–µ –Ї–ї–Є–љ–Є–Ї–Њ–—А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ —А–∞–Ј–≤–Є—В–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –∞ –Ј–љ–∞—З–Є—В, –і–Њ –њ–µ—А–µ—Е–Њ–і–∞ –љ–∞ –Њ—А–∞–ї—М–љ—Г—О —В–µ—А–∞–њ–Є—О —Б–ї–µ–і—Г–µ—В –њ—А–Њ–≤–µ—Б—В–Є –∞–љ–∞–ї–Є–Ј –≤–Њ–Ј–Љ–Њ–ґ–љ—Л—Е –њ—А–Є—З–Є–љ –Ј–∞—В—П–ґ–љ–Њ–≥–Њ —В–µ—З–µ–љ–Є—П –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є.
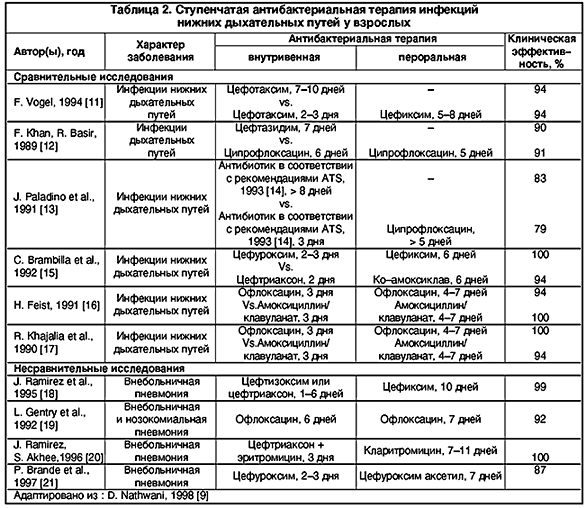
–Ъ –љ–∞—Б—В–Њ—П—Й–µ–Љ—Г –≤—А–µ–Љ–µ–љ–Є, –Љ—Л —А–∞—Б–њ–Њ–ї–∞–≥–∞–µ–Љ –≤–µ—Б—М–Љ–∞ –Њ–≥—А–∞–љ–Є—З–µ–љ–љ—Л–Љ —З–Є—Б–ї–Њ–Љ –Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –њ–Њ–і—В–≤–µ—А–ґ–і–∞—О—Й–Є—Е –≤—Л—Б–Њ–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М —Б—В—Г–њ–µ–љ—З–∞—В–Њ–є —В–µ—А–∞–њ–Є–Є –Є–љ—Д–µ–Ї—Ж–Є–є –љ–Є–ґ–љ–Є—Е –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є (—В–∞–±–ї. 2). –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ –Є–Љ–µ—О—Й–Є–µ—Б—П –і–∞–љ–љ—Л–µ —Б–ї—Г–ґ–∞—В —Б–µ—А—М–µ–Ј–љ—Л–Љ –∞—А–≥—Г–Љ–µ–љ—В–Њ–Љ –≤ –њ–Њ–ї—М–Ј—Г, –њ–Њ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є, —А–∞–љ–љ–µ–≥–Њ –њ–µ—А–µ—Е–Њ–і–∞ –љ–∞ –њ–µ—А–Њ—А–∞–ї—М–љ—Л–є –њ—А–Є–µ–Љ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤ –≤ —В–µ—Е —Б–ї—Г—З–∞—П—Е, –Ї–Њ–≥–і–∞ –љ–∞ —Д–Њ–љ–µ –њ–µ—А–≤–Њ–љ–∞—З–∞–ї—М–љ–Њ–є –≤–љ—Г—В—А–Є–≤–µ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –і–Њ—Б—В–Є–≥–∞–µ—В—Б—П –∞–і–µ–Ї–≤–∞—В–љ—Л–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є –Є/–Є–ї–Є –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л–є «–Њ—В–≤–µ—В» [3,4,5].
–Т—Б–µ–Љ —Н—В–Є–Љ —В—А–µ–±–Њ–≤–∞–љ–Є—П–Љ, –Њ—Б–Њ–±–µ–љ–љ–Њ –≤ –Ї–Њ–љ—В–µ–Ї—Б—В–µ –ї–µ—З–µ–љ–Є—П –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є, –љ–∞–Є–ї—Г—З—И–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ –Њ—В–≤–µ—З–∞–µ—В –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ – –Є–Ј —З–Є—Б–ї–∞ –љ–Њ–≤—Л—Е –Є–ї–Є —В.–љ. —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л—Е —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤.
–Т–Њ––њ–µ—А–≤—Л—Е, –Ї–∞–Ї –Є –і—А—Г–≥–Є–µ –љ–Њ–≤—Л–µ –Є–ї–Є «—А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–µ» —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л (–Љ–Њ–Ї—Б–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, –≥–∞—В–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, –≥–µ–Љ–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ), –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –Њ–±–ї–∞–і–∞–µ—В —И–Є—А–Њ–Ї–Є–Љ —Б–њ–µ–Ї—В—А–Њ–Љ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –≤—Б–µ—Е –њ–Њ—В–µ–љ—Ж–Є–∞–ї—М–љ—Л—Е –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є, –≤–Ї–ї—О—З–∞—П Streptococcus pneumoniae (–љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –Њ—В –Є—Е —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –Ї –њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ—Г –Є/–Є–ї–Є –Љ–∞–Ї—А–Њ–ї–Є–і–∞–Љ), –∞—В–Є–њ–Є—З–љ—Л–µ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–Є –Є –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л–µ –±–∞—Ж–Є–ї–ї—Л [22].
–Т–Њ––≤—В–Њ—А—Л—Е, –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П –њ—А–Є–≤–ї–µ–Ї–∞—В–µ–ї—М–љ—Л–Љ–Є —Д–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є—З–µ—Б–Ї–Є–Љ–Є –њ–∞—А–∞–Љ–µ—В—А–∞–Љ–Є: –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –∞–±—Б–Њ–ї—О—В–љ–∞—П –±–Є–Њ–і–Њ—Б—В—Г–њ–љ–Њ—Б—В—М –њ—А–Є –њ—А–Є–µ–Љ–µ –≤–љ—Г—В—А—М (—Ц99%); –і–Њ—Б—В–Є–ґ–µ–љ–Є–µ –≤—Л—Б–Њ–Ї–Є—Е –Є –њ—А–µ–і—Б–Ї–∞–Ј—Г–µ–Љ—Л—Е –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–є –≤ —Б–ї–Є–Ј–Є—Б—В–Њ–є –±—А–Њ–љ—Е–Њ–≤, –ґ–Є–і–Ї–Њ—Б—В–Є, –≤—Л—Б—В–Є–ї–∞—О—Й–µ–є —Н–њ–Є—В–µ–ї–Є–є –±—А–Њ–љ—Е–Њ–≤, –∞–ї—М–≤–µ–Њ–ї—П—А–љ—Л—Е –Љ–∞–Ї—А–Њ—Д–∞–≥–∞—Е, –њ–Њ–ї–Є–Љ–Њ—А—Д–љ–Њ—П–і–µ—А–љ—Л—Е –ї–µ–є–Ї–Њ—Ж–Є—В–∞—Е, –њ—А–µ–≤–Њ—Б—Е–Њ–і—П—Й–Є—Е –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є—О –≤ —Б—Л–≤–Њ—А–Њ—В–Ї–µ –Ї—А–Њ–≤–Є [23, 24].
–Т–—В—А–µ—В—М–Є—Е, –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –і–Њ—Б—В—Г–њ–µ–љ –≤ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Д–Њ—А–Љ–∞—Е –і–ї—П –≤–љ—Г—В—А–Є–≤–µ–љ–љ–Њ–≥–Њ –≤–≤–µ–і–µ–љ–Є—П –Є –њ—А–Є–µ–Љ–∞ –≤–љ—Г—В—А—М, –љ–∞–Ј–љ–∞—З–∞–µ—В—Б—П 1 —А–∞–Ј –≤ —Б—Г—В–Ї–Є.
–Т–—З–µ—В–≤–µ—А—В—Л—Е, –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –Є–Љ–µ–µ—В –њ—А–Є–µ–Љ–ї–µ–Љ—Л–є –њ—А–Њ—Д–Є–ї—М –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є, —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ—Л–є —Б —В–∞–Ї–Њ–≤—Л–Љ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Б—А–∞–≤–љ–µ–љ–Є—П. –Ґ–∞–Ї, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є, –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є —Д–Њ—В–Њ—В–Њ–Ї—Б–Є—З–љ–Њ—Б—В—М—О [25], –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ —Б–µ—А—М–µ–Ј–љ—Л—Е –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е —П–≤–ї–µ–љ–Є–є —Б–Њ —Б—В–Њ—А–Њ–љ—Л —Ж–µ–љ—В—А–∞–ї—М–љ–Њ–є –љ–µ—А–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л [26], –љ–µ –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Є—А—Г–µ—В—Б—П —Д–µ—А–Љ–µ–љ—В–∞–Љ–Є —Б–Є—Б—В–µ–Љ—Л —Ж–Є—В–Њ—Е—А–Њ–Љ–∞ –†450, –∞ –Ј–љ–∞—З–Є—В, –љ–µ –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤—Г–µ—В —Б –≤–∞—А—Д–∞—А–Є–љ–Њ–Љ, —В–µ–Њ—Д–Є–ї–ї–Є–љ–Њ–Љ, –Є –≤ —Ж–µ–ї–Њ–Љ —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П –Љ–Є–љ–Є–Љ–∞–ї—М–љ–Њ–є —Б—В–µ–њ–µ–љ—М—О –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є–є [27]. –Я—А–Є –њ—А–Є–µ–Љ–µ –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –љ–µ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ—Л —Г–і–ї–Є–љ–µ–љ–Є–µ –Ї–Њ—А—А–Є–≥–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –Є–љ—В–µ—А–≤–∞–ї–∞ QT, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–∞—П –≥–µ–њ–∞—В–Њ—В–Њ–Ї—Б–Є—З–љ–Њ—Б—В—М [28]. –° –Љ–Њ–Љ–µ–љ—В–∞ —А–µ–≥–Є—Б—В—А–∞—Ж–Є–Є –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –≤ –°–®–Р –≤ 1997 –≥–Њ–і—Г (–≤ –ѓ–њ–Њ–љ–Є–Є –Њ–љ –њ—А–Є–Љ–µ–љ—П–µ—В—Б—П —Б 1993 –≥–Њ–і–∞) –≤–Њ –≤—Б–µ–Љ –Љ–Є—А–µ –љ–∞–Ї–Њ–њ–ї–µ–љ –Њ–≥—А–Њ–Љ–љ—Л–є –Њ–њ—Л—В —Г—Б–њ–µ—И–љ–Њ–≥–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –і–∞–љ–љ–Њ–≥–Њ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–∞, –Њ—Е–≤–∞—В—Л–≤–∞—О—Й–Є–є –±–Њ–ї–µ–µ 150 –Љ–Є–ї–ї–Є–Њ–љ–Њ–≤ –±–Њ–ї—М–љ—Л—Е [29]. –Ф–∞–љ–љ–Њ–µ –Њ–±—Б—В–Њ—П—В–µ–ї—М—Б—В–≤–Њ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В—Б—П –Њ—Б–Њ–±–µ–љ–љ–Њ –≤–∞–ґ–љ—Л–Љ, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г —Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ–±–ї–µ–Љ—Л –Њ—В–і–µ–ї—М–љ—Л—Е —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ (—В–µ–Љ–∞—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, —В—А–Њ–≤–∞—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, –≥—А–µ–њ–∞—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, –Ї–ї–Є–љ–∞—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, –ї–Њ–Љ–µ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, —Б–њ–∞—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ), –Љ–Њ–≥–ї–Є —Б–Њ–Ј–і–∞—В—М –≤—Б–µ–Љ—Г –Ї–ї–∞—Б—Б—Г –Є–Љ–Є–і–ґ «—В–Њ–Ї—Б–Є—З–µ—Б–Ї–Є—Е –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤».
–Ъ –љ–∞—Б—В–Њ—П—Й–µ–Љ—Г –≤—А–µ–Љ–µ–љ–Є –≤ —Е–Њ–і–µ —Е–Њ—А–Њ—И–Њ –Њ—А–≥–∞–љ–Є–Ј–Њ–≤–∞–љ–љ—Л—Е –Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –њ–Њ–ї—Г—З–µ–љ—Л –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л–µ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤–∞ –±–ї–Є–Ј–Ї–Њ–є –Є–ї–Є –њ—А–µ–≤–Њ—Б—Е–Њ–і—П—Й–µ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Є (–Є–ї–Є) –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –≤ —Б–Њ–њ–Њ—Б—В–∞–≤–ї–µ–љ–Є–Є —Б –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–∞–Љ–Є —Б—А–∞–≤–љ–µ–љ–Є—П –≤ —А–∞–Љ–Ї–∞—Е —Б—В—Г–њ–µ–љ—З–∞—В–Њ–є —В–µ—А–∞–њ–Є–Є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є. –Т —Е–Њ–і–µ –Њ–і–љ–Њ–≥–Њ –Є–Ј –љ–Є—Е —Г –±–Њ–ї—М–љ—Л—Е –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є –±—Л–ї–∞ –Є–Ј—Г—З–µ–љ–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П/–Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞, –≤–≤–Њ–і–Є–Љ–Њ–≥–Њ –≤–љ—Г—В—А–Є–≤–µ–љ–љ–Њ (500 –Љ–≥ 1 —А–∞–Ј/—Б—Г—В–Ї–Є) –Є (–Є–ї–Є) –њ–µ—А–Њ—А–∞–ї—М–љ–Њ (500 –Љ–≥ 1 —А–∞–Ј –≤ —Б—Г—В–Ї–Є) –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б —Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ–Њ–Љ (1,0–2,0 –≥ 1–2 —А–∞–Ј–∞ /—Б—Г—В–Ї–Є) –Є (–Є–ї–Є) —Ж–µ—Д—Г—А–Њ–Ї—Б–Є–Љ–Њ–Љ –∞–Ї—Б–µ—В–Є–ї–Њ–Љ (500 –Љ–≥ 2 —А–∞–Ј–∞/—Б—Г—В–Ї–Є) [30]. –Я–Њ–Љ–Є–Љ–Њ —Н—В–Њ–≥–Њ, –Є—Б—Е–Њ–і—П –Є–Ј –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Б–Є—В—Г–∞—Ж–Є–Є, –±–Њ–ї—М–љ—Л–Љ, —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л–Љ –≤ –≥—А—Г–њ–њ—Г «–¶–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ ± —Ж–µ—Д—Г—А–Њ–Ї—Б–Є–Љ –∞–Ї—Б–µ—В–Є–ї», –Љ–Њ–≥–ї–Є –љ–∞–Ј–љ–∞—З–∞—В—М—Б—П —Н—А–Є—В—А–Њ–Љ–Є—Ж–Є–љ –Є–ї–Є –і–Њ–Ї—Б–Є—Ж–Є–Ї–ї–Є–љ. –Ф–∞–љ–љ–Њ–µ –і–Њ–њ–Њ–ї–љ–µ–љ–Є–µ –Њ–Ї–∞–Ј–∞–ї–Њ—Б—М –≤–µ—Б—М–Љ–∞ –∞–Ї—В—Г–∞–ї—М–љ—Л–Љ, —В.–Ї. –њ–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ –Є–Љ–Љ—Г–љ–Њ—Б–µ—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Г –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–≥–Њ —З–Є—Б–ї–∞ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л—Е –±–Њ–ї—М–љ—Л—Е —Г–і–∞–ї–Њ—Б—М —Г—Б—В–∞–љ–Њ–≤–Є—В—М Chlamydia pneumoniae–, Mycoplasma pneumoniae– –Є Legionella pneumophila––Є–љ—Д–µ–Ї—Ж–Є–Є (—Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ —Г 101, 41 –Є 8 –±–Њ–ї—М–љ—Л—Е). –Т –Њ–±–µ–Є—Е –≥—А—Г–њ–њ–∞—Е –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –љ–µ –њ—А–µ–≤—Л—И–∞–ї–∞ 12 –і–љ–µ–є. –Я—А–Є —Н—В–Њ–Љ 2% –±–Њ–ї—М–љ—Л—Е –њ–Њ–ї—Г—З–∞–ї–Є –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ —В–Њ–ї—М–Ї–Њ –≤ –њ–∞—А–µ–љ—В–µ—А–∞–ї—М–љ–Њ–є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ–є —Д–Њ—А–Љ–µ, 61% – –≤–љ—Г—В—А—М, –∞ 37% – –≤ —А–∞–Љ–Ї–∞—Е —Б—В—Г–њ–µ–љ—З–∞—В–Њ–є —В–µ—А–∞–њ–Є–Є. –Т –≥—А—Г–њ–њ–µ —Б—А–∞–≤–љ–µ–љ–Є—П —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ—Л –≤ –њ–∞—А–µ–љ—В–µ—А–∞–ї—М–љ–Њ–є, –њ–µ—А–Њ—А–∞–ї—М–љ–Њ–є —Д–Њ—А–Љ–µ –Є –≤ —А–∞–Љ–Ї–∞—Е —Б—В—Г–њ–µ–љ—З–∞—В–Њ–є —В–µ—А–∞–њ–Є–Є –љ–∞–Ј–љ–∞—З–∞–ї–Є—Б—М —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ –≤ 2%, 50% –Є 48% —Б–ї—Г—З–∞–µ–≤.
–°—А–∞–≤–љ–Є—В–µ–ї—М–љ—Л–є –∞–љ–∞–ї–Є–Ј –њ–Њ–Ї–∞–Ј–∞–ї, —З—В–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Є –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є–Є –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ (–љ–∞–Ј–љ–∞—З–∞–≤—И–Є–Љ—Б—П –≤ —В.—З. –Є –≤ —А–∞–Љ–Ї–∞—Е —Б—В—Г–њ–µ–љ—З–∞—В–Њ–є —В–µ—А–∞–њ–Є–Є) –Њ–Ї–∞–Ј–∞–ї–∞—Б—М –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –≤—Л—И–µ —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л—Е —Б—Е–µ–Љ –ї–µ—З–µ–љ–Є—П –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є (—Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ ± —Ж–µ—Д—Г—А–Њ–Ї—Б–Є–Љ –∞–Ї—Б–µ—В–Є–ї±—Н—А–Є—В—А–Њ–Љ–Є—Ж–Є–љ –Є–ї–Є –і–Њ–Ї—Б–Є—Ж–Є–Ї–ї–Є–љ) –њ—А–Є —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ–Њ–є —З–∞—Б—В–Њ—В–µ –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е —П–≤–ї–µ–љ–Є–є – 5,8% –Є 8,5% —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ. –Я—А–Є—З–µ–Љ —Н—В–Њ –њ—А–µ–≤–Њ—Б—Е–Њ–і—Б—В–≤–Њ –љ–Є–Ї–∞–Ї –љ–µ –±—Л–ї–Њ —Б–≤—П–Ј–∞–љ–Њ —Б –Є–Ј–≤–µ—Б—В–љ—Л–Љ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–Њ–Љ —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞ –њ–µ—А–µ–і —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ–∞–Љ–Є –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є «–∞—В–Є–њ–Є—З–љ—Л—Е» –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є (—В–∞–±–ї. 3).

–Я–Њ–ї—Г—З–µ–љ–љ—Л–µ –і–∞–љ–љ—Л–µ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤–Њ–≤–∞–ї–Є –Њ —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Є –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –Є —Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ–∞ –≤ –ї–µ—З–µ–љ–Є–Є —В—П–ґ–µ–ї–Њ–є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є (—В–∞–±–ї. 4), —Е–Њ—В—П —Б–ї—Г—З–∞–µ–≤ –Њ—В–Љ–µ–љ—Л —Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ–∞ –≤–≤–Є–і—Г —А–∞–љ–љ–µ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –љ–µ—Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –±—Л–ї–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –±–Њ–ї—М—И–µ (p=0,05).

–Ъ–∞–Ї –њ–Њ–Ї–∞–Ј–∞–ї –∞–љ–∞–ї–Є–Ј —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –љ–µ –±—Л–ї–Њ –Њ—В–Љ–µ—З–µ–љ–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ—Л—Е —А–∞–Ј–ї–Є—З–Є–є –≤ —З–∞—Б—В–Њ—В–µ –њ–Њ–≤—В–Њ—А–љ—Л—Е –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–є, –ї–µ—В–∞–ї—М–љ–Њ—Б—В–Є –Є –Ї–∞—З–µ—Б—В–≤–µ –ґ–Є–Ј–љ–Є (–Њ—Ж–µ–љ–Њ—З–љ–∞—П —И–Ї–∞–ї–∞ SF–36) —Б—А–µ–і–Є –±–Њ–ї—М–љ—Л—Е –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –≤ —А–∞–Љ–Ї–∞—Е —Б—В—Г–њ–µ–љ—З–∞—В–Њ–є —В–µ—А–∞–њ–Є–Є –Є–ї–Є —Б—В–∞–љ–і–∞—А—В–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ. –Ю–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ –≤–љ–µ–і—А–µ–љ–Є–µ —Б—В—Г–њ–µ–љ—З–∞—В–Њ–є —В–µ—А–∞–њ–Є–Є –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ –њ—А–Є–≤–µ–ї–Њ –Ї —Б–љ–Є–ґ–µ–љ–Є—О –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є –њ—А–µ–±—Л–≤–∞–љ–Є—П –±–Њ–ї—М–љ–Њ–≥–Њ –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–µ –≤ —Б—А–µ–і–љ–µ–Љ –љ–∞ 1,7 –і–љ—П, —Г–Љ–µ–љ—М—И–µ–љ–Є—О –љ–∞ 18% –Ї–Њ–є–Ї–Њ––і–љ–µ–є –њ–Њ –і–∞–љ–љ–Њ–є –љ–Њ–Ј–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Д–Њ—А–Љ–µ –Є —Б–Њ–Ї—А–∞—Й–µ–љ–Є—О —А–∞—Б—Е–Њ–і–Њ–≤ –љ–∞ 1700 $ –°–®–Р (–Є–Ј —А–∞—Б—З–µ—В–∞ –љ–∞ –Њ–і–љ–Њ–≥–Њ –±–Њ–ї—М–љ–Њ–≥–Њ).
–Ш, –љ–∞–Ї–Њ–љ–µ—Ж, –љ–µ–і–∞–≤–љ–Њ –±—Л–ї–Є –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ—Л —А–µ–Ј—Г–ї—М—В–∞—В—Л –µ—Й–µ –Њ–і–љ–Њ–≥–Њ –Љ–љ–Њ–≥–Њ—Ж–µ–љ—В—А–Њ–≤–Њ–≥–Њ –Њ—В–Ї—А—Л—В–Њ–≥–Њ —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ —Б—А–∞–≤–љ–Є—В–µ–ї—М–љ–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, —Б—В–∞–≤–Є–≤—И–µ–≥–Њ —Б–≤–Њ–µ–є —Ж–µ–ї—М—О –Є–Ј—Г—З–Є—В—М –Ї–ї–Є–љ–Є—З–µ—Б–Ї—Г—О –Є –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –Є —Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ–∞ –≤ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є —Б —Н—А–Є—В—А–Њ–Љ–Є—Ж–Є–љ–Њ–Љ —Г –±–Њ–ї—М–љ—Л—Е –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є —Б –≤—Л—Б–Њ–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–≥–Њ –Є—Б—Е–Њ–і–∞ [34]. C–≤–Є–і–µ—В–µ–ї—М—Б—В–≤–Њ–Љ –Є—Б—Е–Њ–і–љ–Њ —В—П–ґ–µ–ї–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П –±–Њ–ї—М–љ—Л—Е —П–≤–ї—П–ї–Є—Б—М —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–Є–µ –Ј–љ–∞—З–µ–љ–Є—П –Є—В–Њ–≥–Њ–≤–Њ–є –±–∞–ї–ї—М–љ–Њ–є –Њ—Ж–µ–љ–Ї–Є –њ–Њ —И–Ї–∞–ї–µ APACHE II, —Б–Њ—Б—В–∞–≤–Є–≤—И–Є–µ –≤ –≥—А—Г–њ–њ–µ –±–Њ–ї—М–љ—Л—Е, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, 15,9±6,29, –∞ –≤ –≥—А—Г–њ–њ–µ —Б—А–∞–≤–љ–µ–љ–Є—П – 16,0±6,65.
–С–Њ–ї—М–љ—Л–Љ, –њ–Њ–ї—Г—З–∞–≤—И–Є–Љ –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ (n=132), –њ—А–µ–њ–∞—А–∞—В –њ–µ—А–≤–Њ–љ–∞—З–∞–ї—М–љ–Њ –≤–≤–Њ–і–Є–ї—Б—П –≤–љ—Г—В—А–Є–≤–µ–љ–љ–Њ –≤ –і–Њ–Ј–µ 500 –Љ–≥ 1 —А–∞–Ј/—Б—Г—В–Ї–Є (—Ц 24 —З), –∞ –Ј–∞—В–µ–Љ –њ—А–Є–µ–Љ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–∞ –њ—А–Њ–і–Њ–ї–ґ–∞–ї—Б—П –≤ –њ–µ—А–Њ—А–∞–ї—М–љ–Њ–є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ–є —Д–Њ—А–Љ–µ (500 –Љ–≥ 1 —А–∞–Ј/—Б—Г—В–Ї–Є) –≤ —В–µ—З–µ–љ–Є–µ 7–14 –і–љ–µ–є. –Т –≥—А—Г–њ–њ–µ —Б—А–∞–≤–љ–µ–љ–Є—П (n = 137) –±–Њ–ї—М–љ—Л–Љ –≤–љ—Г—В—А–Є–≤–µ–љ–љ–Њ –Є–ї–Є –≤–љ—Г—В—А–Є–Љ—Л—И–µ—З–љ–Њ –≤–≤–Њ–і–Є–ї—Б—П —Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ (1–2 –≥ 1 —А–∞–Ј/—Б—Г—В–Ї–Є) –Є –≤–љ—Г—В—А–Є–≤–µ–љ–љ–Њ —Н—А–Є—В—А–Њ–Љ–Є—Ж–Є–љ (500 –Љ–≥ 4 —А–∞–Ј–∞/—Б—Г—В–Ї–Є) —Б –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–Љ –њ–µ—А–µ—Е–Њ–і–Њ–Љ –љ–∞ –њ—А–Є–µ–Љ –≤–љ—Г—В—А—М –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ–∞/–Ї–ї–∞–≤—Г–ї–∞–љ–∞—В–∞ (875 –Љ–≥ 2 —А–∞–Ј–∞/—Б—Г—В–Ї–Є) –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –Ї–ї–∞—А–Є—В—А–Њ–Љ–Є—Ж–Є–љ–Њ–Љ (500 –Љ–≥ 2 —А–∞–Ј–∞/—Б—Г—В–Ї–Є).
–Ш–љ—В–µ–≥—А–∞–ї—М–љ–∞—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П (—Б–ї—Г—З–∞–Є –Є–Ј–ї–µ—З–µ–љ–Є—П –Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Г–ї—Г—З—И–µ–љ–Є—П) –Є –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Њ–Ї–∞–Ј–∞–ї–Є—Б—М —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ—Л–Љ–Є –≤ –Њ–±–µ–Є—Е –≥—А—Г–њ–њ–∞—Е (—В–∞–±–ї. 5).

–Ъ–∞–Ї —Г–ґ–µ –≥–Њ–≤–Њ—А–Є–ї–Њ—Б—М –≤—Л—И–µ, —В–∞–Ї–Є–µ —Б–≤–Њ–є—Б—В–≤–∞ –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞, –Ї–∞–Ї –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –≤–≤–µ–і–µ–љ–Є—П –њ—А–µ–њ–∞—А–∞—В–∞ –≤ –њ–∞—А–µ–љ—В–µ—А–∞–ї—М–љ–Њ–є –Є –Њ—А–∞–ї—М–љ–Њ–є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Д–Њ—А–Љ–∞—Е, –і–Њ–Ї–∞–Ј–∞–љ–љ–∞—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–Є –ї–µ—З–µ–љ–Є–Є –Є–љ—Д–µ–Ї—Ж–Є–є –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є, –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –∞–±—Б–Њ–ї—О—В–љ–∞—П –±–Є–Њ–і–Њ—Б—В—Г–њ–љ–Њ—Б—В—М, –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М, –Њ—В—Б—Г—В—Б—В–≤–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Л—Е –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є–є, —Е–Њ—А–Њ—И–∞—П –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –њ—А–Є –њ—А–Є–µ–Љ–µ –≤–љ—Г—В—А—М, –і–ї–Є—В–µ–ї—М–љ—Л–є –Є–љ—В–µ—А–≤–∞–ї –і–Њ–Ј–Є—А–Њ–≤–∞–љ–Є—П —Б–Њ–Ј–і–∞—О—В –Њ–±—А–∞–Ј «–Є–і–µ–∞–ї—М–љ–Њ–≥–Њ» –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–∞ –і–ї—П —Б—В—Г–њ–µ–љ—З–∞—В–Њ–є —В–µ—А–∞–њ–Є–Є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є. –Ш –≤ –њ—А–Њ–≤–µ–і–µ–љ–љ—Л—Е –Ї –љ–∞—Б—В–Њ—П—Й–µ–Љ—Г –≤—А–µ–Љ–µ–љ–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е, –≤–Ї–ї—О—З–∞–≤—И–Є—Е –≤ —В.—З. –Є –±–Њ–ї—М–љ—Л—Е —Б —В—П–ґ–µ–ї—Л–Љ –Є (–Є–ї–Є) –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –±—Л–ї–Є –њ–Њ–ї—Г—З–µ–љ—Л —Г–±–µ–і–Є—В–µ–ї—М–љ—Л–µ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤–∞ –њ—А–µ–≤–Њ—Б—Е–Њ–і—П—Й–µ–є –Є–ї–Є, –њ–Њ –Љ–µ–љ—М—И–µ–є –Љ–µ—А–µ, —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Є –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є–Є –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л–Љ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л–Љ –ї–µ—З–µ–љ–Є–µ–Љ (—Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ—Л + –Љ–∞–Ї—А–Њ–ї–Є–і—Л). –≠—В–Њ –Њ–±—Б—В–Њ—П—В–µ–ї—М—Б—В–≤–Њ, –∞ —В–∞–Ї–ґ–µ –њ—А–µ–Ї—А–∞—Б–љ—Л–є –њ—А–Њ—Д–Є–ї—М –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є, –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–љ—Л–є –Љ–љ–Њ–≥–Њ–ї–µ—В–љ–µ–є –њ—А–∞–Ї—В–Є–Ї–Њ–є —И–Є—А–Њ–Ї–Њ–≥–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П, –Є –Њ—З–µ–≤–Є–і–љ—Л–µ —Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Є–µ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–∞ –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є–Є –Њ–±—К—П—Б–љ—П—О—В –њ—А–Є—Б—Г—В—Б—В–≤–Є–µ –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –≤ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е —Б—Е–µ–Љ–∞—Е –ї–µ—З–µ–љ–Є—П –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є, –Њ—Б–Њ–±–µ–љ–љ–Њ –≤ —Г—Б–ї–Њ–≤–Є—П—Е —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞ (—А–Є—Б. 1).

–†–Є—Б. 1. –Р–ї–≥–Њ—А–Є—В–Љ –≤–µ–і–µ–љ–Є—П –±–Њ–ї—М–љ–Њ–≥–Њ –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–µ–є (–њ–Њ J.G. Bartlett, 2001, —Б –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ–Є)
1 - –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –Є –і—А. (–≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –≤ –†–Њ—Б—Б–Є–Є —В–Њ–ї—М–Ї–Њ –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –і–Њ—Б—В—Г–њ–µ–љ –≤ –њ–∞—А–µ–љ—В–µ—А–∞–ї—М–љ–Њ–є –Є –Њ—А–∞–ї—М–љ–Њ–є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Д–Њ—А–Љ–∞—Е)
2 - —Ж–µ—Д–Њ—В–∞–Ї—Б–Є–Љ –Є–ї–Є —Ж–µ—Д—В—А–Є–∞–Ї—Б–Њ–љ
3 - —Н—А–Є—В—А–Њ–Љ–Є—Ж–Є–љ, –Ї–ї–∞—А–Є—В—А–Њ–Љ–Є—Ж–Є–љ –Є–ї–Є –∞–Ј–Є—В—А–Њ–Љ–Є—Ж–Є–љ (–ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–∞—П —Д–Њ—А–Љ–∞ –і–ї—П –≤–љ—Г—В—А–Є–≤–µ–љ–љ–Њ–≥–Њ –≤–≤–µ–і–µ–љ–Є—П –љ–∞—Е–Њ–і–Є—В—Б—П –љ–∞ —Б—В–∞–і–Є–Є —А–µ–≥–Є—Б—В—А–∞—Ж–Є–Є –≤ –Ь–Є–љ–Ј–і—А–∞–≤–µ –†–§)
1. Fine A., Grossman R., Ost D., Farber B., Cassiere H. Diagnosis and Management of Pneumonia and Other Respiratory Infections. 1st ed. Berlin:PCI; 1999.
2. –°—В—А–∞—З—Г–љ—Б–Ї–Є–є –Ы.–°., –†–Њ–Ј–µ–љ—Б–Њ–љ –Ю.–Ы. –°—В—Г–њ–µ–љ—З–∞—В–∞—П —В–µ—А–∞–њ–Є—П: –љ–Њ–≤—Л–є –њ–Њ–і—Е–Њ–і –Ї –њ—А–Є–Љ–µ–љ–µ–љ–Є—О –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—П –Є —В–µ—А–∞–њ–Є—П 1997; 6: 15–24.
3. Bartlett J.G., Breiman R.F., Mandell L.A., File T.M. Community–acquired pneumonia in adults: guidelines for management. Infectious Diseases Society of America. Clin Infect Dis 1998; 26: 811–838.
4. Bartlett J.G., Dowell S.F., Mandell L.A. et al. Practice guidelines for the management of community–acquired pneumonia in adults. Infectious Diseases Society of America. Clin Infect Dis 2000; 31: 347–382.
5. Mandell L.A., Marrie T.J., Grossman R.F. et al. Canadian guidelines for the initial management of community–acquired pneumonia: an evidence–based update by the Canadian Infectious Diseases Society and the Canadian Thoracic Society. Clin Infect Dis 2000; 31: 383–421.
6. Shann F., Barker J., Poore P. Chloramphenicol alone versus chloramphenicol plus penicillin for severe pneumonia in children. Lancet 1985; 2: 684–685.
7. Quintiliani R., Cooper B.W., Briceland L.L. et al. Economic impact of streamlining antibiotic administration. Am J Med 1987; 82(suppl 4A): 391–394.
8. Ramirez J.A. Switch therapy in community–acquired pnemonia. Diagn Microbiol Infect Dis 1995; 22: 219–223.
9. Nathwani D. Sequential Switch Therapy for Lower respiratory Tract Infections. A European Perspective. Chest 1998; 113: 211–218.
10. Weingarten S.R., Reidinger M.S., Varis G. et al. Identification of low–risk hospitalized patients with pneumonia: implications for early conversion to oral antimicrobial therapy. Chest 1994; 105: 1109–1115.
11. Vogel F., Multicentre Trial Group. Efficacy and tolerance of cefotaxime followed by oral cefixime versus cefotaxime alone in patients with lower respiratory tract infections. Curr Ther res 1994; 55(suppl A): 42–48.
12. Khan F.A., Basir R. Sequential intravenous–oral administration of ciprofloxacin vs ceftazidime in serious bacterial respiratory tract infections. Chest 1989; 96: 528–537.
13. Paladino J., Sperry H., Backes J. et al. Clinical and economic evaluation of oral ciprofloxacin after an abbreviated course of intravenous antibiotics. Am J Med 1991; 91: 462–470.
14. Niederman M.S., Bass J.B., Campbell A.M. et al. Guidelines for the initial management of adults with community–acquired pneumonia: diagnosis, assessment of severity, and initial antimicrobial therapy: American Thoracic Society, Medical Section of the American Lung Association. Am Rev Pespir Dis 1993; 148: 1418–1426.
15. Brambilla C., Kastanakis S., Knight S. et al. Cefuroxime and cefuroxime axetil versus amoxicillin plus clavulanic acid in the treatment of lower respiratory tract infections. Eur L Clin Microb Infect Dis 1992; 11: 118–124.
16. Feist H. Sequential therapy with IV and oral ofloxacin in lower respiratory tract infections: a comparative study. Infection 1991; 19 (suppl 7):380–383.
17. Khajalia R., Driicek M., Vetter N. A comparative study of ofloxacin and amoxycillin/clavulanate in hospitalized patients with lower respiratory tract infections. J Antimicrob Chemother 1990; 26 (suppl D): 83–91.
18. Ramirez J.A., Srinath L., Ahkee S. et al. Early switch from intravenous to oral cephalosporins in the treatment of hospitalized patients with community acquired pneumonia. Arch Intern Med 1995; 155: 1273–1276.
19. Gentry L.O., Rodriguez–Gomez G., Kohler R.B. et al. Parenteral followed by oral ofloxacin for nosocomial pneumonia and community–acquired pneumonia requiring hospitalization. Am Rev Respir Dis 1992; 145: 31–35.
20. Ramirez J.A., Akhee S. Early switch from intravenous antimicrobials to oral clarithromycin in the treatment of hospitalized patients with community acquired pneumonia [abstract 12.04]. Abstracts of the Third International Conference on Macrolides, Azalides and Streptogramins, Lisbon, Portugal, 1996; 83.
21. Brande P., Vondra V., Vogel F. et al. Sequential therapy with cefuroxime followed cefuroxime axetil in community–acquired pneumonia. Chest 1997; 112: 406–415.
22. Davis R., Bryson H.M. Levofloxacin. A review of its antibacterial activity, pharmacokinetics and therapeutic efficacy. Drugs 1994; 47: 677–700.
23. Chien S.C., Rogge M.C., Gisclon L.G. et al. Pharmacokinetic profile of levofloxacin following once daily 500–milligram oral or intravenous doses. Antimicrob Agents Chemother 1997; 41: 2256–2260.
24. Preston S.L., Drusano G.L., Berman A.L. et al. Levofloxacin population pharmacokinetics and a creation of demographic model for prediction of individual drug clearance in patients with serious community–acquired infection. Antimicrob Agents Chemother 1998; 42: 1098–1104.
25. Lipsky B.A., Baker C.A. Fluoroquinolone toxicity profiles: a review focusing on newer agents. Clin Infect Dis 1999; 28: 352–364.
26. Nau R., Kinzig M., Dreyhaupt T. et al. Kinetics of ofloxacin and its metabolites in cerebrospinal fluid after single intravenous infusion of 400 milligrams of ofloxacin. Antimicrob Agents Chemother 1994; 38: 1849–1853.
27. Fish D.N., Chow A.T. The clinical pharmacokinetics of levofloxacin. Clin Pharmacokinet 1997; 32: 101–119.
28. Owens R., Ambrose P. Clinical use of the fluoroquinolones. Med Clin North Am 2000; 84: 1447–1469.
29. Personal communication: http:// www.infectweb.com/
30. File T.M., Sergeti J., Player R. et al. A multicenter, randomized study comparing the efficacy and safety of intravenous and/or oral levofloxacin versus ceftriaxone and/or cefuroxime axetil in treatment of adults with community–acquired pneumonia. Antimicrob Agents Chemother 1997; 41: 1965–1972.
31. Norrby S.R., Petermann W., Willcox P.A. et al. A comparative study of levofloxacin and ceftriaxone in the treatment of hospitalized patients with pneumonia. Scand J Infect Dis 1998; 30: 397–404.
32. Marrie T.J., Lau C.Y., Wheeler S.L. et al. Controlled trial of critical pathway for treatment of community–acquired pneumonia. JAMA 2000; 283: 749–755.
33. Fine M.J., Auble T.E., Yealy D.M. et al. A prediction rule to identify low–risk patients with community–acquired pneumonia. N Engl J Med 1997; 336: 243–250.
34. Kahn J.B., Wiesinger A., Olson W.H. et al. Levofloxacin vs. ceftriaxone sodium and erythromycin in the treatment of patients with community–acquired pneumonia at high risk of mortality [abstract P115]. Abstracts of 7th International Symposium on New Quinolones. Edinburgh, UK, 2001; 45.
35. Bartlett J.G. Respiratory Tract Infections. 3rd ed. Philadelphia: Lippincott Williams & Wilkins; 2001.
–Ы–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –
–Ґ–∞–≤–∞–љ–Є–Ї (—В–Њ—А–≥–Њ–≤–Њ–µ –љ–∞–Ј–≤–∞–љ–Є–µ)
(Aventis Pharma)












