Подагра является болезнью, которая, за исключением редких случаев и в отличие от других хронических артритов, хорошо лечится. При отсутствии продвинутых и необратимых случаев почечной недостаточности, при грамотном ведении больного и его адекватности возможно практически полное обратное развитие процесса болезни. Если этого не происходит, то есть повод усомниться в достоверности диагноза подагры. Терапия включает: лечение артрита (острого или хронического), антигиперурикемическую терапию при наличии показаний, лечение сопутствующих состояний, соблюдение диеты, изменение образа жизни.
Лечение артрита
Целевая аудитория данной статьи – те, к кому в первую очередь обращаются больные с подагрой за помощью: терапевты и врачи общего профиля, иногда хирурги. Подагрический артрит – крайне болезненный, характеризуется острыми приступами, поэтому пациент, особенно впервые заболевший, не успевает «дойти» до специалиста–ревматолога.
Что обычно предпринимается врачами с целью постановки диагноза? Как правило, выполняются рентгеновское исследование воспаленного сустава и анализ сывороточного уровня мочевой кислоты (МК). При подозрении на перелом, наличии травмы в анамнезе рентгеновское исследование может оказаться полезным, но диагностировать с его помощью раннюю подагру не удастся, так как ее типичные признаки появляются позже и представляют собой рентген–негативные тофусы, которые носят название «симптом пробойника». Внутрикостные тофусы появляются в среднем на 7–8–й год болезни, когда их диагностическое значение утеряно из–за наличия тофусов видимых локализаций. Более того, процент разночтений при оценке рентгенограмм – тофусы это или псевдокисты при остеоартрозе – велик даже на поздней стадии болезни.
Определение уровня МК также не помогает определиться с диагнозом: гиперурикемия – частый признак других артритов, начало которых может быть похоже на начало подагры (пирофосфатная артропатия, остеоартроз, псориатический артрит). Сложно также использовать эти данные для дальнейшего подбора антигиперурикемической терапии, так как уровень МК снижается во время атаки артрита и будет сложно оценить эффективность аллопуринола в дальнейшем. В связи с этим основная задача в данный период – быстро и безопасно купировать артрит.
Необходимо констатировать печальный факт: до сих пор доктора считают, что самым быстрым способом подействовать на симптом является введение внутривенных или внутримышечных препаратов, что позволит избежать дополнительного влияния на желудок. В 2000 г. в одном из бюллетеней ВОЗ был опубликован мета–анализ, где было показано, что способ введения нестероидных противовоспалительных препаратов (НПВП), витаминов, гормонов и антибиотиков (внутримышечный, внутривенный, ректальный или пероральный) не влияет на быстроту и выраженность действия, так же как и на частоту побочных эффектов, зарегистрированных для каждого класса препаратов [1]. Таким образом, свойства собственно молекулы имеют большее значение, чем форма введения.
Одним из препаратов, который отличается быстрым наступлением противовоспалительного эффекта, является нимесулид. Ниже перечислены особенности нимесулида, которые делают его применение при подагре эффективным.
1. Наступление анальгезии отмечается в среднем уже через 15–20 мин. после приема таблетки, что крайне важно в случае острого приступа [2].
2. Нейтральный рН препарата, обусловленный наличием в молекуле нимесулида метилсульфоновой группы, делает его более безопасным для слизистой желудка, чем НПВП, имеющие карбоксильную или кетоэнолатовую группу, создающую кислую среду [3].
3. Способность подавлять продукцию гистамина тучными клетками, что определяет хорошую переносимость препарата пациентами с астмоидными реакциями [3].
4. Безопасность применения у больных подагрой. Имеются сообщения о спорадических случаях гепатотоксичности, не превышающей таковую у других НПВП, а по данным некоторых исследований – и меньшую [3,4].
5. Высокая приверженность к терапии нимесулидами у больных подагрой [5].
По данным «Фармэксперта», лидером продаж на рынке РФ среди НПВП является препарат Найз. Такая приверженность больных, принимающих НПВП, к данному препарату обусловлена его эффективностью и оптимальным балансом цены и качества.
Применение глюкокортикоидов (ГК)
при остром подагрическом артрите
Внутрисуставное введение ГК при подагрическом артрите в амбулаторном режиме – хорошо известный подход, рекомендуемый Европейской лигой ревматологов. Однако применение ГК у больных подагрой может привести к развитию ряда нежелательных явлений, причем видимые явления (например, гиперемия лица) не так опасны, как те, что не диагностируются на поликлиническом приеме. Так, в нашем исследовании было показано, что подъем артериального давления (АД), уровня глюкозы и липидов совсем не редок у больных подагрой, при этом у каждого пятого развивается бессимптомная ишемия миокарда [6,7]. Таким образом, назначение амбулаторным больным ГК в любом виде требует тщательного мониторинга.
Основные последствия бесконтрольного применения ГК:
• возникновение метаболических нарушений и ухудшение состояния у больных с АД, СД 2–го типа, дислипидемией, развитие остеопороза;
• снижение эффективности (через год их действие равно действию НПВП);
• при отмене – развитие надпочечниковой недостаточности;
• при длительном применении – рост подкожных тофусов.
Колхицин
Колхицин назначают главным образом при наличии противопоказаний к приему НПВП или при их неэффективности. Высокие дозы колхицина приводят к развитию побочных эффектов, то время как низкие дозы (0,5 мг 1–3 раза/сут.) безопасны и могут назначаться ряду пациентов с острым подагрическим артритом.
К сожалению, в РФ в настоящее время колхицин не доступен. Однако больные могут привозить его из других стран. Поэтому необходимо знать, что ранее принимаемые схемы (до развития диареи) не актуальны.
Важно! Необходимо дать общие рекомендации больному с острым подагрическим артритом:
1. Исключить алкоголь во время приступа (способствует увеличению продолжительности приступа, отмечается нежелательное взаимодействие с лекарствами).
2. Пить много жидкости: зеленый чай, минеральную воду, ягодные несладкие морсы.
3. Домашний режим (из–за выраженной боли может подниматься АД, имеется риск развития кардиоваскулярных катастроф).
4. Соблюдать строгую диету.
5. Не ждать саморазрешения приступа, начинать эффективную терапию.
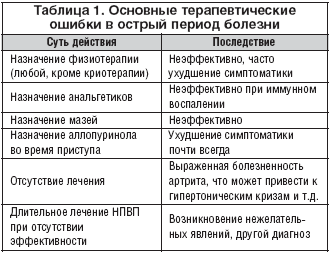
В таблице 1 приведены основные ошибки в ведении острого подагрического артрита.
Больного подагрой необходимо направлять к ревматологу. Во–первых, достоверный диагноз ревматических болезней обеспечивает только ревматолог; во–вторых, лечить хронический подагрический артрит требуется в ревматологическом отделении; в–третьих, необходим подбор антигиперурикемической терапии.
Лечение сопутствующих состояний
Известно, что подагра отличается выраженной коморбидностью, поэтому терапевтам необходимо учитывать влияние некоторых препаратов на уровень МК. Основная проблема, которую доктора решают практически ежедневно, – это применение диуретиков при подагре и артериальной гипертонии (АГ).
Важно знать:
1. Все диуретики способствуют повышению уровня МК.
2. Диуретики, назначенные по жизненным показаниям (сердечная недостаточность) больным подагрой, необходимо обязательно компенсировать приемом аллопуринола, для чего необходимо направить больного к ревматологу с целью титрования дозы.
3. Если у больного имеется неосложненная АГ, то желательно отменить диуретики. Если с помощью других групп препаратов не удается достичь целевого уровня АД, то требуется совместное ведение больного с ревматологом и подбор дозы аллопуринола.
Практически такой же должна быть тактика ведения больного при назначении антикоагулянтов, которые также способствуют повышению уровня МК.
Назначение препаратов, «дружественных» к МК, – лозартана, метформина, фенофибрата, витамина С, проводится в соответствии с показаниями к применению данных препаратов.
Диета
В результате проведенных исследований внесены некоторые изменения в диету для больных подагрой. Алкоголь и пища, богатая белком, остаются ключевыми факторами риска развития собственно подагры. Однако последние рекомендации отличаются от более ранних.
Пурины. Больным необходимо избегать употребления продуктов с высоким содержанием пуринов, к которым относятся море– и субпродукты (потроха). В мясе относительно высокое содержание пуринов, но это зависит от способа его приготовления. Так, больным подагрой не рекомендуется употреблять наваристые супы, а также студень, холодец, колбасные изделия и др., однако можно есть мясо, вываренное в нескольких водах.
Грибы и продукты растительного происхождения, такие как спаржа, цветная капуста, шпинат, чечевица и соя, также богаты пуринами, но, как показали последние исследования, употребление растительных пуринов не вызывает повышения уровня МК в крови и не приводит к развитию подагры.
Продукция эндогенных пуринов повышается при употреблении большого количества белка, поэтому диета больного с подагрой должна ограничивать белки животного происхождения. С другой стороны, количество белка должно составлять не менее 1,5 г на 1 кг веса для профилактики и уменьшения явлений жировой болезни печени. Необходимо помнить, что липиды выводятся из печени, лишь связываясь с белком в виде аполипопротеидов.
В недавних крупных исследованиях показано, что употребление молочных продуктов с низкой жирностью приводит к снижению уровня МК и уменьшению заболеваемости подагрой. Это связано с тем, что содержащиеся в молочных продуктах белки казеин и лактальбумин повышают экскрецию МК с мочой.
Алкоголь. Одним из основных факторов риска развития подагры является алкоголь. Необходимо исключить употребление пива, портвейна, крепких спиртных напитков (виски, водка, коньяк и др.).
Как показали результаты недавних исследований, прием бокала (250 мл) вина в сутки не приводил к повышению уровня МК в крови. Однако в винограде, из которого производят сухое вино, много фруктозы, которая способствует гиперурикемии, поэтому употребление большего количества вина в сутки чревато подъемом уровня МК и обострением заболевания. Не менее трех дней в неделю должны быть безалкогольными.
Алкоголь может повышать уровень МК путем не только увеличения продукции уратов, но и снижения почечного клиренса. В частности, острый алкогольный эксцесс вызывает снижение экскреции уратов. Хроническое потребление алкоголя стимулирует продукцию пуринов. Имеет значение и характер алкоголя. Так, пуриновые составляющие пива вызывают гиперпродукцию уратов. В компоненты виски, портвейна и других крепких алкогольных напитков входит свинец, снижающий экскрецию МК. Алкоголь может влиять на метаболизм лекарств. Употребление алкоголя снижает эффект аллопуринола вследствие подавления образования его активного метаболита – оксипуринола, с чем связан низкий эффект аллопуринола у больных подагрой, продолжающих употреблять алкоголь.
Для профилактики камнеобразования пациенты с подагрой должны получать достаточное количество жидкости, чтобы выделялось не менее 2 л мочи в сутки. Разрешается употребление воды, в том числе минеральной, снятого молока, цитрусовых соков и ягодных морсов, чая и кофе. Зеленый чай обладает мощным урикозурическим действием. Также показано, что прием 5 и более чашек кофе в сутки оказывает умеренный, но значимый урикозурический эффект. Длительное употребление кофе ассоциировано со снижением риска развития подагры.
Углеводы. В настоящее время известно об отрицательном влиянии фруктозы, содержащейся в напитках и пищевых продуктах, которая, в отличие от других сахаров, повышает уровень МК. Так, было показано, что у людей, съедавших одновременно 5 яблок, уровень МК повышался на 35% (именно за счет фруктозы). Недавние исследования продемонстрировали прямую связь между приемом фруктозы и развитием подагры у мужчин. Напротив, прием витамина С приводит к снижению уровня МК в крови вследствие усиления выведения МК с мочой.
В целом, как показали исследования, снижение веса, вызванное уменьшением приема углеводов и увеличением количества белков и ненасыщенных жиров, приводит к снижению уровня МК и частоты подагрических атак [8].
Литература
1. Reeler A.V. Anthropological perspectives on injections: a review // Bull World Health Organ. 2000. Vol. 78 (1). Р. 135–43.
2. Кудаева Ф.М., Елисеев М.С., Барскова В.Г., Насонова В.А. Сравнение скорости наступления анальгетического и противовоспалительного эффектов различных форм нимесулида и диклофенака натрия при подагрическом артрите // Тер. архив. 2007. № 5. С. 35–40.
3. Rainsford K.D. Current status of the therapeutic uses and actions of the preferentiap cyclo–oxyqenase–2 NSAID, nimesulide // Inflammopharmacology. 2006. Vol. 14. Р. 120–137.
4. Барскова В.Г. Скорость наступления эффекта и безопасность – основные факторы, обуславливающие показания к применению нимесулида // Трудный пациент. 2007. № 4. С. 23–26.
5. Барскова В.Г., Гильмутдинова Е.В. Применение нимесулида при подагрическом артрите: эффективность, безопасность и приверженность больных к лечению. Справочник поликлинического врача. 2007. № 7. С. 40–45.
6. Федорова А.А., Барскова В.Г., Якунина И.А., Насонова В.А. Кратковременное применение глюкокортикоидов у больных с затяжным и хроническим подагрическим артритом. Часть I: предикторы эффективности терапии // Научно–практич. ревматология. 2008. № 3. С. 62–67.
7. Федорова А.А., Барскова В.Г., Якунина И.А., Насонова В.А., Насонов Е.Л. Кратковременное применение глюкокортикоидов у больных с затяжным и хроническим подагрическим артритом. Часть II: сравнение эффективности различных лекарственных форм // Научно–практич. ревматология. 2008. № 5. С. 72–75.
8. Елисеев М.С., Барскова В.Г. Диета при подагре // Доктор.ру. 2011. № 1 (60). С. 55–58.












