–Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –≤–ї–Є—П–љ–Є–µ –•–Ґ–С –љ–∞ –њ—Б–Є—Е–Є—З–µ—Б–Ї—Г—О —Б—Д–µ—А—Г –њ–∞—Ж–Є–µ–љ—В–∞ —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ–Њ —Б –≤–ї–Є—П–љ–Є–µ–Љ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞, –љ–µ—Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є, —П–Ј–≤–µ–љ–љ–Њ–≥–Њ –Ї–Њ–ї–Є—В–∞ –Є –±–Њ–ї—М—И–µ –≤–ї–Є—П–љ–Є—П –Ј—Г–±–љ–Њ–є –Є —Г—И–љ–Њ–є –±–Њ–ї–Є. –†—П–і –∞–≤—В–Њ—А–Њ–≤ –Њ—В–Љ–µ—З–∞–µ—В, —З—В–Њ –њ–Њ—З—В–Є —Г 20% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є–Ј —Н—В–Њ–є –≥—А—Г–њ–њ—Л –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ –±—Л–ї–Є —Б—Г–Є—Ж–Є–і–∞–ї—М–љ—Л–µ –њ–Њ–њ—Л—В–Ї–Є –Є–ї–Є –љ–∞–Љ–µ—А–µ–љ–Є—П, —З—В–Њ –µ—Й–µ —А–∞–Ј –њ–Њ–і—В–≤–µ—А–ґ–і–∞–µ—В –Љ–µ–і–Є–Ї–Њ-—Б–Њ—Ж–Є–∞–ї—М–љ—Г—О –Ј–љ–∞—З–Є–Љ–Њ—Б—В—М –і–∞–љ–љ–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є [2].
–Э–µ—В —Б–Њ–Љ–љ–µ–љ–Є–є, —З—В–Њ —В–∞–Ї–Њ–≥–Њ –њ–Њ–љ—П—В–Є—П, –Ї–∞–Ї «—В–∞–Ј–Њ–≤–∞—П –±–Њ–ї—М» (–±–µ–Ј –Њ–њ–Є—Б–∞–љ–Є—П –і—А—Г–≥–Є—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –±–Њ–ї–µ–Ј–љ–Є) –і–ї—П –Њ–њ—В–Є–Љ–∞–ї—М–љ–Њ–≥–Њ –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–Њ–≥–Њ –њ–Њ–Є—Б–Ї–∞ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –≤ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є—Е –Ї—А—Г–≥–∞—Е –Ј–∞–Љ–µ—В–љ—Л –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≤ –њ–Њ–і—Е–Њ–і–µ –Ї –њ–∞—В–Њ–≥–µ–љ–µ–Ј—Г, –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Є –ї–µ—З–µ–љ–Є—О –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –Њ—А–≥–∞–љ–Њ–≤ –Љ–∞–ї–Њ–≥–Њ —В–∞–Ј–∞. –Я–Њ–і—Е–Њ–і —Б—В–∞–љ–Њ–≤–Є—В—Б—П –Љ—Г–ї—М—В–Є–Љ–Њ–і–∞–ї—М–љ—Л–Љ [3], –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –Њ—А–≥–∞–љ—Л –Љ–∞–ї–Њ–≥–Њ —В–∞–Ј–∞ –њ—А–µ–і—Б—В–∞–≤–ї—П—О—В —Б–Њ–±–Њ–є –µ–і–Є–љ—Л–є –Ї–Њ–Љ–њ–ї–µ–Ї—Б, –Є–Љ–µ—О—Й–Є–є –Њ–±—Й—Г—О –∞—Д—Д–µ—А–µ–љ—В–љ—Г—О –Є —Н—Д—Д–µ—А–µ–љ—В–љ—Г—О –Є–љ–љ–µ—А–≤–∞—Ж–Є—О, –Ї—А–Њ–≤–Њ–Њ–±—А–∞—Й–µ–љ–Є–µ –Є –Љ—Л—И–µ—З–љ–Њ-—Б–≤—П–Ј–Њ—З–љ—Л–є –∞–њ–њ–∞—А–∞—В. –Ґ–∞–Ї–Њ–є –њ–Њ–і—Е–Њ–і –ї–µ–≥–Ї–Њ –Њ–±—К—П—Б–љ—П–µ—В, –њ–Њ—З–µ–Љ—Г –њ–Њ—А–∞–ґ–µ–љ–Є–µ –Њ–і–љ–Њ–≥–Њ –Њ—А–≥–∞–љ–∞ —З–∞—Б—В–Њ –≤–Њ–≤–ї–µ–Ї–∞–µ—В –≤ –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –њ—А–Њ—Ж–µ—Б—Б –і—А—Г–≥–Є–µ [4]. –Т –њ–Њ—Б–ї–µ–і–љ–µ–µ –≤—А–µ–Љ—П –≤—Б–µ —З–∞—Й–µ –≤ –Ј–∞—А—Г–±–µ–ґ–љ–Њ–є –ї–Є—В–µ—А–∞—В—Г—А–µ –≤–Љ–µ—Б—В–Њ —В–µ—А–Љ–Є–љ–∞ «—Б–Є–љ–і—А–Њ–Љ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —В–∞–Ј–Њ–≤–Њ–є –±–Њ–ї–Є» –Є—Б–њ–Њ–ї—М–Ј—Г—О—В —В–µ—А–Љ–Є–љ «—Б–Є–љ–і—А–Њ–Љ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–Њ–Љ–µ–ґ–љ–Њ—Б—В–љ–Њ-—В–∞–Ј–Њ–≤–Њ–є –±–Њ–ї–Є –Є –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є» [5, 6].
–°–Њ–≥–ї–∞—Б–љ–Њ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—О –Ь–µ–ґ–і—Г–љ–∞—А–Њ–і–љ–Њ–≥–Њ –Њ–±—Й–µ—Б—В–≤–∞ –њ–Њ –Ї–Њ–љ—В–Є–љ–µ–љ—Ж–Є–Є – –Ї–Њ–љ—В—А–Њ–ї—О –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є—П (International Continence Society), —Б–Є–љ–і—А–Њ–Љ –•–Ґ–С – —Н—В–Њ –љ–∞–ї–Є—З–Є–µ –њ–Њ—Б—В–Њ—П–љ–љ–Њ–є –Є–ї–Є –њ–µ—А–Є–Њ–і–Є—З–µ—Б–Ї–Є –њ–Њ–≤—В–Њ—А—П—О—Й–µ–є—Б—П –±–Њ–ї–Є –≤ –Њ–±–ї–∞—Б—В–Є —В–∞–Ј–∞, —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–µ–є—Б—П —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ–Є –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –љ–Є–ґ–љ–µ–≥–Њ –Њ—В–і–µ–ї–∞ –Љ–Њ—З–µ–≤—Л–і–µ–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞, –љ–∞—А—Г—И–µ–љ–Є—П –њ–Њ–ї–Њ–≤–Њ–є —Д—Г–љ–Ї—Ж–Є–Є, –Ї–Є—И–µ—З–љ–Њ–є –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є—П –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є–ї–Є –і—А—Г–≥–Њ–є –≤–µ—А–Є—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є [7].
–Ь–µ—Е–∞–љ–Є–Ј–Љ—Л –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П —В–∞–Ј–Њ–≤–Њ–є –±–Њ–ї–Є –Њ—З–µ–љ—М —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–љ—Л, –Љ–љ–Њ–≥–Є–µ –Є–Ј –љ–Є—Е –Љ–∞–ї–Њ –Є–Ј—Г—З–µ–љ—Л. –Т—А–µ–Љ—П –і–µ–Љ–Њ–љ—Б—В—А–Є—А—Г–µ—В —Б–њ—А–∞–≤–µ–і–ї–Є–≤–Њ—Б—В—М –≤—Л—Б–Ї–∞–Ј—Л–≤–∞–љ–Є—П –Р.–Т. –С–Њ–ї–Њ—В–Њ–≤–∞ –Њ —В–Њ–Љ, —З—В–Њ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –њ—А–Є—З–Є–љ —В–∞–Ј–Њ–≤–Њ–є –±–Њ–ї–Є —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ–Њ —Б –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ–Љ –њ—А–Є—З–Є–љ –≥–Њ–ї–Њ–≤–љ—Л—Е –±–Њ–ї–µ–є [8]. –•–Ґ–С –Љ–Њ–ґ–µ—В –±—Л—В—М –Њ—В–і–µ–ї—М–љ—Л–Љ —Б–Є–Љ–њ—В–Њ–Љ–Њ–Љ –≥–Є–љ–µ–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ, —Г—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ, –њ—А–Њ–Ї—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ, –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ, —Б–Њ—Б—Г–і–Є—Б—В–Њ–≥–Њ, –Ї–Њ—Б—В–љ–Њ-–Љ—Л—И–µ—З–љ–Њ–≥–Њ –Є–ї–Є –њ—Б–Є—Е–Є—З–µ—Б–Ї–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –∞ –Љ–Њ–ґ–µ—В –Є–Љ–µ—В—М –≤–њ–Њ–ї–љ–µ —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ–µ –љ–Њ–Ј–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ, –±—Г–і—Г—З–Є –≤–∞–ґ–љ–µ–є—И–Є–Љ –њ—А–Њ—П–≤–ї–µ–љ–Є–µ–Љ —Б–Є–љ–і—А–Њ–Љ–∞ —В–∞–Ј–Њ–≤–Њ–є –±–Њ–ї–Є. –Я–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ—Л –і–∞–љ–љ—Л–µ –Э–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ –Є–љ—Б—В–Є—В—Г—В–∞ –Ј–і–Њ—А–Њ–≤—М—П –°–®–Р, —Б–Њ–≥–ї–∞—Б–љ–Њ –Ї–Њ—В–Њ—А—Л–Љ –•–Ґ–С —Б—В–∞–љ–Њ–≤–Є—В—Б—П –њ—А–Є—З–Є–љ–Њ–є –њ–Њ—З—В–Є –і–ї—П 40% –ї–∞–њ–∞—А–Њ—Б–Ї–Њ–њ–Є—З–µ—Б–Ї–Є—Е –Њ–њ–µ—А–∞—Ж–Є–є –љ–∞ –Њ—А–≥–∞–љ–∞—Е –Љ–∞–ї–Њ–≥–Њ —В–∞–Ј–∞, –Њ–і–љ–∞–Ї–Њ –ї–Є—И—М –≤ 30% —Б–ї—Г—З–∞–µ–≤ —Г–і–∞–µ—В—Б—П –Њ–±–љ–∞—А—Г–ґ–Є—В—М –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ-–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Г—О –Є–ї–Є –Є–љ—Г—О –≤–Є—Б—Ж–µ—А–∞–ї—М–љ—Г—О –њ—А–Є—З–Є–љ—Г –±–Њ–ї–Є.
–Ь—Л –Є–Љ–µ–µ–Љ –њ—А–∞–≤–Њ –љ–∞–Ј—Л–≤–∞—В—М –±–Њ–ї—М «—В–∞–Ј–Њ–≤–Њ–є», –µ—Б–ї–Є –Њ–љ–∞ –ї–Њ–Ї–∞–ї–Є–Ј—Г–µ—В—Б—П –≤ –љ–Є–ґ–љ–Є—Е –Њ—В–і–µ–ї–∞—Е –ґ–Є–≤–Њ—В–∞ –љ–Є–ґ–µ –њ—Г–њ–Ї–∞, –≤ –љ–Є–ґ–љ–µ–є —З–∞—Б—В–Є —Б–њ–Є–љ—Л –Є –Ї—А–µ—Б—В—Ж–µ, –≤ –њ—А–Њ–Љ–µ–ґ–љ–Њ—Б—В–Є, –≤ –Њ–±–ї–∞—Б—В–Є –љ–∞—А—Г–ґ–љ—Л—Е –њ–Њ–ї–Њ–≤—Л—Е –Њ—А–≥–∞–љ–Њ–≤, –≤–ї–∞–≥–∞–ї–Є—Й–∞, –њ—А—П–Љ–Њ–є –Ї–Є—И–Ї–Є, —Б –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ–є –Є—А—А–∞–і–Є–∞—Ж–Є–µ–є –њ–Њ –њ–µ—А–µ–і–љ–µ-–≤–љ—Г—В—А–µ–љ–љ–µ–є –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–Є –±–µ–і–µ—А. –Ю–±—Л—З–љ–Њ –њ–∞—Ж–Є–µ–љ—В—Л –љ–µ –Љ–Њ–≥—Г—В —Г–Ї–∞–Ј–∞—В—М —В–Њ—З–љ—Г—О –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є—О –±–Њ–ї–Є –Є –Њ—В–і–µ–ї–Є—В—М —Н–њ–Є—Ж–µ–љ—В—А –±–Њ–ї–Є –Њ—В –Ј–Њ–љ—Л –Є—А—А–∞–і–Є–∞—Ж–Є–Є.
–°–Њ–≥–ї–∞—Б–љ–Њ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–∞ –Х–≤—А–Њ–њ–µ–є—Б–Ї–Њ–є –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є–Є —Г—А–Њ–ї–Њ–≥–Њ–≤ –Њ—В –Љ–∞—А—В–∞ 2009 –≥., —В–µ—А–Љ–Є–љ «—Е—А–Њ–љ–Є—З–µ—Б–Ї–∞—П —В–∞–Ј–Њ–≤–∞—П –±–Њ–ї—М» –њ—А–∞–≤–Њ–Љ–µ—А–µ–љ –≤ —В–Њ–Љ —Б–ї—Г—З–∞–µ, –µ—Б–ї–Є —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–∞—П –Є–ї–Є –њ–Њ—Б—В–Њ—П–љ–љ–∞—П –±–Њ–ї—М –±–µ—Б–њ–Њ–Ї–Њ–Є—В –њ–∞—Ж–Є–µ–љ—В–∞ –љ–µ –Љ–µ–љ–µ–µ 6 –Љ–µ—Б.
–Ф–ї—П –≤–µ—А–Є—Д–Є–Ї–∞—Ж–Є–Є –≥–µ–љ–µ–Ј–∞ –•–Ґ–С, –Ї–∞–Ї –Є –ї—О–±–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, —Б–∞–Љ–Њ–µ –≤–∞–ґ–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –Є–Љ–µ–µ—В –≥—А–∞–Љ–Њ—В–љ–Њ —Б–Њ–±—А–∞–љ–љ—Л–є –∞–љ–∞–Љ–љ–µ–Ј: –Є—Б—В–Њ—А–Є—П –љ–∞—Б—В–Њ—П—Й–µ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, —Б–µ–Љ–µ–є–љ—Л–є –Є —Б–Њ—Ж–Є–∞–ї—М–љ—Л–є –∞–љ–∞–Љ–љ–µ–Ј, –њ–Њ–і—А–Њ–±–љ—Л–µ –і–∞–љ–љ—Л–µ –Њ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є.
–°—В–∞–љ–і–∞—А—В–љ–Њ–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –•–Ґ–С –≤–Ї–ї—О—З–∞–µ—В —Б–ї–µ–і—Г—О—Й–Є–µ –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л–µ –Є –Є–љ—Б—В—А—Г–Љ–µ–љ—В–∞–ї—М–љ—Л–µ –Љ–µ—В–Њ–і—Л:
– –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ (–≤ —В. —З. –љ–∞ –≥–µ—А–њ–µ—В–Є—З–µ—Б–Ї—Г—О –Є–љ—Д–µ–Ї—Ж–Є—О);
– –£–Ч–Ш –Њ—А–≥–∞–љ–Њ–≤ –Љ–∞–ї–Њ–≥–Њ —В–∞–Ј–∞;
– —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–Њ—П—Б–љ–Є—З–љ–Њ-–Ї—А–µ—Б—В—Ж–Њ–≤–Њ–≥–Њ –Њ—В–і–µ–ї–∞ –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞ –Є –Ї–Њ—Б—В–µ–є —В–∞–Ј–∞;
– –і–µ–љ—Б–Є—В–Њ–Љ–µ—В—А–Є—О –і–ї—П –Є—Б–Ї–ї—О—З–µ–љ–Є—П –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞;
– —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ (–Є—А—А–Є–≥–Њ—Б–Ї–Њ–њ–Є—П) –Є–ї–Є —Н–љ–і–Њ—Б–Ї–Њ–њ–Є—З–µ—Б–Ї–Њ–µ (—А–µ–Ї—В–Њ—А–Њ–Љ–∞–љ–Њ—Б–Ї–Њ–њ–Є—П, –Ї–Њ–ї–Њ–љ–Њ—Б–Ї–Њ–њ–Є—П, —Ж–Є—Б—В–Њ—Б–Ї–Њ–њ–Є—П) –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Ц–Ъ–Ґ –Є –Љ–Њ—З–µ–≤–Њ–≥–Њ –њ—Г–Ј—Л—А—П;
– –ї–∞–њ–∞—А–Њ—Б–Ї–Њ–њ–Є—О.
–Т –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ —В–µ–Љ –љ–µ –Љ–µ–љ–µ–µ –љ–µ—А–µ–і–Ї–Њ –≤—Б—В—А–µ—З–∞—О—В—Б—П –њ–∞—Ж–Є–µ–љ—В—Л —Б –±–Њ–ї—П–Љ–Є –≤ –∞–љ–Њ-–Ї–Њ–њ—З–Є–Ї–Њ–≤–Њ–є –Њ–±–ї–∞—Б—В–Є, –њ—А–Њ–Љ–µ–ґ–љ–Њ—Б—В–Є, –њ–Њ–ї–Њ–≤—Л—Е –Њ—А–≥–∞–љ–∞—Е, —Б—В–∞–љ–і–∞—А—В–љ–Њ–µ –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ-–Є–љ—Б—В—А—Г–Љ–µ–љ—В–∞–ї—М–љ–Њ–≥–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Ї–Њ—В–Њ—А—Л—Е –љ–µ –њ–Њ–Ј–≤–Њ–ї—П–µ—В —Г—Б—В–∞–љ–Њ–≤–Є—В—М –≥–µ–љ–µ–Ј –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞. –Ъ–Њ–љ—Б—Г–ї—М—В–∞—Ж–Є—П –љ–µ–≤—А–Њ–ї–Њ–≥–∞ –Њ—Б–Њ–±–µ–љ–љ–Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–∞ –≤ —В–Њ–Љ —Б–ї—Г—З–∞–µ, –µ—Б–ї–Є –њ–Њ—Б–ї–µ —В—Й–∞—В–µ–ї—М–љ–Њ–≥–Њ —Г—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є –≥–Є–љ–µ–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –љ–µ—В —Б–Њ–Љ–љ–µ–љ–Є–є –≤ –Њ—В—Б—Г—В—Б—В–≤–Є–Є –ї–Њ–Ї–∞–ї—М–љ–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є –Њ—А–≥–∞–љ–Њ–≤ —В–∞–Ј–∞.
–Я–Њ –і–∞–љ–љ—Л–Љ D. Hough, W. Pawlina, R. Roberts (2003), –Њ–і–љ–Њ–є –Є–Ј –≤–∞–ґ–љ—Л—Е –Є –њ—А–Є —Н—В–Њ–Љ —З–∞—Б—В–Њ —Г–њ—Г—Б–Ї–∞–µ–Љ–Њ–є —Г–Ј–Ї–Є–Љ–Є —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В–∞–Љ–Є –њ—А–Є—З–Є–љ–Њ–є —П–≤–ї—П–µ—В—Б—П –љ–µ–є—А–Њ–≥–µ–љ–љ–∞—П –њ—А–Є—З–Є–љ–∞ —В–∞–Ј–Њ–≤–Њ–є –±–Њ–ї–Є, –∞ –Є–Љ–µ–љ–љ–Њ –љ–µ–≤—А–∞–ї–≥–Є—П –њ–Њ–ї–Њ–≤–Њ–≥–Њ –љ–µ—А–≤–∞. –Ъ–∞–Ї —Б–Њ–Њ–±—Й–∞—О—В A. Shafik (1991), R. Robert (1991), –Ї–Њ–Љ–њ—А–µ—Б—Б–Є—П –њ–Њ–ї–Њ–≤–Њ–≥–Њ –љ–µ—А–≤–∞ —Г –Љ—Г–ґ—З–Є–љ –Є –ґ–µ–љ—Й–Є–љ –≤—Б—В—А–µ—З–∞–µ—В—Б—П –≤ —Б–Њ–Њ—В–љ–Њ—И–µ–љ–Є–Є 1:3.
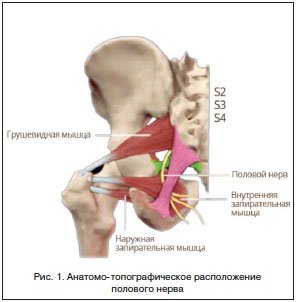
–ѓ–≤–ї—П—П—Б—М –Ї–∞—Г–і–∞–ї—М–љ—Л–Љ –Њ—В–і–µ–ї–Њ–Љ –Ї—А–µ—Б—В—Ж–Њ–≤–Њ–≥–Њ —Б–њ–ї–µ—В–µ–љ–Є—П, –њ–Њ–ї–Њ–≤–Њ–є –љ–µ—А–≤ –≤—Л—Е–Њ–і–Є—В –Є–Ј –њ–Њ–ї–Њ—Б—В–Є —В–∞–Ј–∞, –Њ–≥–Є–±–∞—П —Б–µ–і–∞–ї–Є—Й–љ—Г—О –Њ—Б—В—М –Є–ї–Є –Ї—А–µ—Б—В—Ж–Њ–≤–Њ-–Њ—Б—В–Є—Б—В—Г—О —Б–≤—П–Ј–Ї—Г (—А–Є—Б. 1).
–Я–Њ–ї–Њ–≤–Њ–є –љ–µ—А–≤ (n. pudendus, S3–S4) –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В –Є–љ–љ–µ—А–≤–∞—Ж–Є—О –Љ—Л—И—Ж—Л, –њ–Њ–і–љ–Є–Љ–∞—О—Й—Г—О –Ј–∞–і–љ–Є–є –њ—А–Њ—Е–Њ–і –Є –Ї–Њ–њ—З–Є–Ї–Њ–≤—Г—О –Љ—Л—И—Ж—Г, —Б—Д–Є–љ–Ї—В–µ—А –∞–љ—Г—Б–∞, –њ–Њ–њ–µ—А–µ—З–љ—Г—О –Љ—Л—И—Ж—Г –њ—А–Њ–Љ–µ–ґ–љ–Њ—Б—В–Є, –ї—Г–Ї–Њ–≤–Є—З–љ–Њ-–њ–µ—Й–µ—А–Є—Б—В—Г—О –Љ—Л—И—Ж—Г, –Є–љ–љ–µ—А–≤–Є—А—Г–µ—В –Ї–Њ–ґ—Г –њ–µ—А–µ–і–љ–µ–є —З–∞—Б—В–Є –Ј–∞–і–љ–µ–≥–Њ –њ—А–Њ—Е–Њ–і–∞, –Ј–∞–і–љ—О—О —Б—В–Њ—А–Њ–љ—Г –Љ–Њ—И–Њ–љ–Ї–Є –Є–ї–Є –±–Њ–ї—М—И–Є—Е –њ–Њ–ї–Њ–≤—Л—Е –≥—Г–±, –Ї–Њ–ґ—Г –њ–Њ–ї–Њ–≤–Њ–≥–Њ —З–ї–µ–љ–∞ –Є–ї–Є –Ї–ї–Є—В–Њ—А–∞, –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞—В–µ–ї—М–љ—Л–є –Ї–∞–љ–∞–ї –Є —Б—Д–Є–љ–Ї—В–µ—А –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞—В–µ–ї—М–љ–Њ–≥–Њ –Ї–∞–љ–∞–ї–∞. –Ъ–Њ–Љ–њ—А–µ—Б—Б–Є—П –њ–Њ–ї–Њ–≤–Њ–≥–Њ –љ–µ—А–≤–∞ –Љ–Њ–ґ–µ—В —А–∞–Ј–≤–Є—В—М—Б—П –Ї–∞–Ї –Є–Ј-–Ј–∞ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П –љ–∞–њ—А—П–ґ–µ–љ–љ–Њ–є –≥—А—Г—И–µ–≤–Є–і–љ–Њ–є –Љ—Л—И—Ж—Л, —В–∞–Ї –Є –≤—Б–ї–µ–і—Б—В–≤–Є–µ —Б–і–∞–≤–ї–µ–љ–Є—П –µ–≥–Њ –Љ–µ–ґ–і—Г –Ї—А–µ—Б—В—Ж–Њ–≤–Њ-–Њ—Б—В–Є—Б—В–Њ–є –Є –Ї—А–µ—Б—В—Ж–Њ–≤–Њ-–±—Г–≥–Њ—А–љ–Њ–є —Б–≤—П–Ј–Ї–∞–Љ–Є. –Ґ–∞–Ї–ґ–µ –љ–µ—А–≤ –Љ–Њ–ґ–µ—В –±—Л—В—М –Ї–Њ–Љ–њ—А–Є–Љ–Є—А–Њ–≤–∞–љ –≤ –њ–Њ–ї–Њ–≤–Њ–Љ –Ї–∞–љ–∞–ї–µ – –Ї–∞–љ–∞–ї–µ –Р–ї–Ї–Њ–Ї–∞ [9, 10], –Ї–Њ—В–Њ—А—Л–є —Д–Њ—А–Љ–Є—А—Г–µ—В—Б—П —А–∞—Б—Й–µ–њ–ї–µ–љ–љ–Њ–є —Д–∞—Б—Ж–Є–µ–є –≤–љ—Г—В—А–µ–љ–љ–µ–є –Ј–∞–њ–Є—А–∞—В–µ–ї—М–љ–Њ–є –Љ—Л—И—Ж—Л. –Я–Њ–Љ–Є–Љ–Њ –Ї–Њ–Љ–њ—А–µ—Б—Б–Є–Є –њ—А–Є—З–Є–љ–∞–Љ–Є –љ–µ–є—А–Њ–њ–∞—В–Є–Є –њ–Њ–ї–Њ–≤–Њ–≥–Њ –љ–µ—А–≤–∞ –Љ–Њ–≥—Г—В –±—Л—В—М –µ–≥–Њ –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є–µ –≤ –њ—А–Њ—Ж–µ—Б—Б–µ —А–Њ–і–Њ–≤, —В—А–∞–≤–Љ—Л –Љ–∞–ї–Њ–≥–Њ —В–∞–Ј–∞ –Є –Ј–ї–Њ–Ї–∞—З–µ—Б—В–≤–µ–љ–љ—Л–µ –љ–Њ–≤–Њ–Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—П.
–Ф–ї—П –±–Њ–ї–µ–є, —Б–≤—П–Ј–∞–љ–љ—Л—Е —Б –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ –њ–Њ–ї–Њ–≤–Њ–≥–Њ –љ–µ—А–≤–∞, —В–Є–њ–Є—З–љ–Њ–є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–µ–є —Б—З–Є—В–∞–µ—В—Б—П –Њ–±–ї–∞—Б—В—М –њ—А—П–Љ–Њ–є –Ї–Є—И–Ї–Є, –Ј–∞–і–љ–µ–≥–Њ –њ—А–Њ—Е–Њ–і–∞, —Г—А–µ—В—А—Л, –њ—А–Њ–Љ–µ–ґ–љ–Њ—Б—В–Є –Є –≥–µ–љ–Є—В–∞–ї–Є–є. –•–∞—А–∞–Ї—В–µ—А–љ—Л–Љ —Б–Є–Љ–њ—В–Њ–Љ–Њ–Љ —П–≤–ї—П–µ—В—Б—П —Г—Б–Є–ї–µ–љ–Є–µ –Њ–і–љ–Њ—Б—В–Њ—А–Њ–љ–љ–µ–є –±–Њ–ї–Є –≤ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є —Б–Є–і—П, –њ—А–Є –∞–Ї—В–µ –і–µ—Д–µ–Ї–∞—Ж–Є–Є, –њ–Њ–ї–Њ–≤–Њ–Љ –∞–Ї—В–µ. –Ъ–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –≤ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є –ї–µ–ґ–∞ –±–Њ–ї—М —Г–Љ–µ–љ—М—И–∞–µ—В—Б—П. –Ґ–∞–Ї–ґ–µ –Љ–Њ–≥—Г—В –љ–∞–±–ї—О–і–∞—В—М—Б—П –ї–µ–≥–Ї–Є–µ —Б—Д–Є–љ–Ї—В–µ—А–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞.
–Ц–∞–ї–Њ–±—Л –±–Њ–ї—М–љ—Л—Е –Љ–Њ–ґ–љ–Њ —А–∞—Б—Ж–µ–љ–Є—В—М –Ї–∞–Ї –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –љ–Є–ґ–љ–Є—Е –Љ–Њ—З–µ–≤—Л–≤–Њ–і—П—Й–Є—Е –њ—Г—В–µ–є, –Є –±–µ–Ј –і–µ—В–∞–ї—М–љ–Њ–≥–Њ –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ—Б–Љ–Њ—В—А–∞ –њ–∞—В–Њ–ї–Њ–≥–Є—П –њ–Њ–ї–Њ–≤–Њ–≥–Њ –љ–µ—А–≤–∞ –і–ї–Є—В–µ–ї—М–љ–Њ–µ –≤—А–µ–Љ—П –Љ–Њ–ґ–µ—В –Њ—Б—В–∞–≤–∞—В—М—Б—П –љ–µ–і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ–љ–Њ–є. –Ы–Њ–≥–Є—З–љ—Л–Љ —Б–ї–µ–і—Б—В–≤–Є–µ–Љ —П–≤–ї—П–µ—В—Б—П –і–Њ—Б—В–∞—В–Њ—З–љ–Њ —А–µ–і–Ї–∞—П –≤—Л—П–≤–ї—П–µ–Љ–Њ—Б—В—М –њ—Г–і–µ–љ–і–Њ–љ–µ–≤—А–Њ–њ–∞—В–Є–Є [11].
–Я—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ—Б–Љ–Њ—В—А–∞ –љ–∞–Є–±–Њ–ї–µ–µ —А–∞–љ–љ–Є–Љ –Є, —З–∞—Й–µ –≤—Б–µ–≥–Њ, –µ–і–Є–љ—Б—В–≤–µ–љ–љ—Л–Љ –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ —Б–Є–Љ–њ—В–Њ–Љ–Њ–Љ –њ–Њ—А–∞–ґ–µ–љ–Є—П –њ–Њ–ї–Њ–≤–Њ–≥–Њ –љ–µ—А–≤–∞ —П–≤–ї—П–µ—В—Б—П –љ–∞—А—Г—И–µ–љ–Є–µ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –≤ –Ј–Њ–љ–µ –µ–≥–Њ –Є–љ–љ–µ—А–≤–∞—Ж–Є–Є.
–Т –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Ї–Њ–Љ–њ—А–µ—Б—Б–Є–Є –њ–Њ–ї–Њ–≤–Њ–≥–Њ –љ–µ—А–≤–∞ –≤ –Ї–∞–љ–∞–ї–µ –Р–ї–Ї–Њ–Ї–∞ –њ–Њ–Љ–Є–Љ–Њ —Н–ї–µ–Ї—В—А–Њ–љ–µ–є—А–Њ–Љ–Є–Њ–≥—А–∞—Д–Є–Є (–≠–Э–Ь–У) —В–∞–Ї–ґ–µ –Љ–Њ–ґ–µ—В –њ–Њ–Љ–Њ—З—М —В—А–∞–љ—Б–≤–∞–≥–Є–љ–∞–ї—М–љ–Њ–µ –£–Ч–Ш —Б –Њ—Ж–µ–љ–Ї–Њ–є –Ї—А–Њ–≤–Њ—В–Њ–Ї–∞ –≤ a. pudenda –Є v. pudenda, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –њ—А–Є –Ї–Њ–Љ–њ—А–µ—Б—Б–Є–Є –љ–µ—А–≤–∞ —Н—В–Є —Б–Њ—Б—Г–і—Л —В–∞–Ї–ґ–µ –њ–Њ–і–≤–µ—А–≥–∞—О—В—Б—П —Б–і–∞–≤–ї–µ–љ–Є—О, —З—В–Њ –њ—А–Њ—П–≤–ї—П–µ—В—Б—П —Б–љ–Є–ґ–µ–љ–Є–µ–Љ —Б–Ї–Њ—А–Њ—Б—В–Є –Ї—А–Њ–≤–Њ—В–Њ–Ї–∞ –љ–∞ —Б—В–Њ—А–Њ–љ–µ –њ–Њ—А–∞–ґ–µ–љ–Є—П. –Ф–ї—П –Є—Б–Ї–ї—О—З–µ–љ–Є—П –Њ–љ–Ї–Њ–њ–∞—В–Њ–ї–Њ–≥–Є–Є –Ї–∞–Ї –њ—А–Є—З–Є–љ—Л –љ–µ–є—А–Њ–њ–∞—В–Є–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ—А–Њ–≤–µ–і–µ–љ–Є–µ –Љ–∞–≥–љ–Є—В–љ–Њ-—А–µ–Ј–Њ–љ–∞–љ—Б–љ–Њ–є —В–Њ–Љ–Њ–≥—А–∞—Д–Є–Є –Њ—А–≥–∞–љ–Њ–≤ –Љ–∞–ї–Њ–≥–Њ —В–∞–Ј–∞ [12, 13].
–Ш—Б–Ї–ї—О—З–µ–љ–Є–µ —В–∞–Ї–Њ–≥–Њ –Њ—Б–љ–Њ–≤–љ–Њ–≥–Њ —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ —Д–∞–Ї—В–Њ—А–∞, –Ї–∞–Ї –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ –Њ—А–≥–∞–љ–Њ–≤ –Љ–∞–ї–Њ–≥–Њ —В–∞–Ј–∞ –Є/–Є–ї–Є –±–µ–Ј—Г—Б–њ–µ—И–љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—П –і–Њ–ї–ґ–љ—Л –љ–∞—В–Њ–ї–Ї–љ—Г—В—М –≤—А–∞—З–∞ –љ–∞ –Љ—Л—Б–ї—М –Њ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ–Љ –њ–Њ—А–∞–ґ–µ–љ–Є–Є –Љ—Л—И–µ—З–љ–Њ-—Б–≤—П–Ј–Њ—З–љ–Њ–≥–Њ –∞–њ–њ–∞—А–∞—В–∞ —В–∞–Ј–∞ [14]. –Я–Њ –і–∞–љ–љ—Л–Љ W. Smith, (1959) G. Thiele (1963), J. Slocumb (1984), –њ—А–Є—З–Є–љ–Њ–є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —В–∞–Ј–Њ–≤–Њ–≥–Њ –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞, –љ–µ —Б–≤—П–Ј–∞–љ–љ–Њ–≥–Њ —Б –≤–Є—Б—Ж–µ—А–∞–ї—М–љ–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є –Љ–∞–ї–Њ–≥–Њ —В–∞–Ј–∞ –Є —В—А–∞–≤–Љ–∞—В–Є—З–µ—Б–Ї–Є–Љ–Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ–Є –Є —В—А–µ–±—Г—О—Й–µ–≥–Њ –њ—А–Є—Б—В–∞–ї—М–љ–Њ–≥–Њ –≤–љ–Є–Љ–∞–љ–Є—П –љ–µ–≤—А–Њ–ї–Њ–≥–∞, –Њ—З–µ–љ—М —З–∞—Б—В–Њ –Љ–Њ–ґ–µ—В —П–≤–ї—П—В—М—Б—П –Љ–Є–Њ—Д–∞—Б—Ж–Є–∞–ї—М–љ—Л–є –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ. S. Skootsky [15] —Б–Њ–Њ–±—Й–∞–µ—В –Њ 30% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –•–Ґ–С –≤ —Б–њ–µ—Ж–Є–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л—Е –Ї–ї–Є–љ–Є–Ї–∞—Е –њ–Њ –ї–µ—З–µ–љ–Є—О –±–Њ–ї–µ–≤—Л—Е —Б–Є–љ–і—А–Њ–Љ–Њ–≤, —Г –Ї–Њ—В–Њ—А—Л—Е –±—Л–ї –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ –Љ–Є–Њ—Д–∞—Б—Ж–Є–∞–ї—М–љ—Л–є —Б–Є–љ–і—А–Њ–Љ (–Ь–§–°). –Ь–Є–Њ—Д–∞—Б—Ж–Є–∞–ї—М–љ—Л–є —В–∞–Ј–Њ–≤—Л–є –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ —А–µ–≥–Є—Б—В—А–Є—А—Г–µ—В—Б—П –≤ –ґ–µ–љ—Б–Ї–Њ–є –Ї–Њ–≥–Њ—А—В–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –љ–∞–њ—А–Є–Љ–µ—А, –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є W. Smith (1959) 80% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б–Њ—Б—В–∞–≤–ї—П–ї–Є –ґ–µ–љ—Й–Є–љ—Л.
–Ф–ї—П –і–ї–Є—В–µ–ї—М–љ–Њ —Б—Г—Й–µ—Б—В–≤—Г—О—Й–µ–≥–Њ –Ь–§–° —В–Є–њ–Є—З–љ–Њ –њ–Њ—П–≤–ї–µ–љ–Є–µ —Е–∞—А–∞–Ї—В–µ—А–љ—Л—Е —В—А–Є–≥–≥–µ—А–љ—Л—Е —В–Њ—З–µ–Ї –Є —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–Є—Е –Њ—В—А–∞–ґ–µ–љ–љ—Л—Е –±–Њ–ї–µ–≤—Л—Е –њ–∞—В—В–µ—А–љ–Њ–≤. –Ъ–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –±–Њ–ї–µ–Ј–љ–µ–љ–љ—Л–є —Б–њ–∞–Ј–Љ –Є –∞–Ї—В–Є–≤–љ—Л–µ —В—А–Є–≥–≥–µ—А—Л –Њ–±–љ–∞—А—Г–ґ–Є–≤–∞—О—В—Б—П –≤ –Љ—Л—И—Ж–µ, –њ–Њ–і–љ–Є–Љ–∞—О—Й–µ–є –∞–љ—Г—Б, –Є –≤ –≥—А—Г—И–µ–≤–Є–і–љ–Њ–є –Љ—Л—И—Ж–µ.
–І–∞—Б—В–Њ –њ—А–Њ—Б–ї–µ–ґ–Є–≤–∞—О—В—Б—П 2-—Б—В–Њ—А–Њ–љ–љ–Є–µ —Б–≤—П–Ј–Є –Ь–§–° —Б —В—А–µ–≤–Њ–≥–Њ–є –Є –і–µ–њ—А–µ—Б—Б–Є–µ–є: –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –Ї–∞–Ї –њ—А–Њ–≤–Њ—Ж–Є—А–Њ–≤–∞–љ–Є–µ —В—А–µ–≤–Њ–≥–Њ–є –Ь–§–°, —В–∞–Ї –Є —Г—Б—Г–≥—Г–±–ї–µ–љ–Є–µ —Г–ґ–µ —Б—Г—Й–µ—Б—В–≤—Г—О—Й–µ–≥–Њ –Ь–§–° —Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ—Л–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є. –Ц–µ–љ—Й–Є–љ—Л —Б –•–Ґ–С –Ј–љ–∞—З–Є–Љ–Њ —З–∞—Й–µ, —З–µ–Љ –≤ –Ј–і–Њ—А–Њ–≤–Њ–є –њ–Њ–њ—Г–ї—П—Ж–Є–Є –ґ–µ–љ—Й–Є–љ, –њ–µ—А–µ–ґ–Є–≤–∞—О—В —В–∞–Ї–Є–µ –њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –љ–µ–≥–∞—В–Є–≤–љ—Л–µ —Б–Њ–±—Л—В–Є—П, –Ї–∞–Ї —А–∞–Ј–≤–Њ–і, —Б–µ–Љ–µ–є–љ—Л–µ –љ–µ—Г—А—П–і–Є—Ж—Л, —Б–µ–Ї—Б—Г–∞–ї—М–љ—Л–є –∞–±—Г–Ј—Г—Б [16].
–Я–Њ–љ–Є–Љ–∞–љ–Є–µ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –Ь–§–° —В–∞–Ј–Њ–≤–Њ–≥–Њ –і–љ–∞ –і–Є–Ї—В—Г–µ—В –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М –њ—А–Њ–≤–Њ–і–Є—В—М –Є–љ—В—А–∞–≤–∞–≥–Є–љ–∞–ї—М–љ–Њ–µ –њ–∞–ї—М–њ–∞—В–Њ—А–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Љ—Л—И—Ж —В–∞–Ј–Њ–≤–Њ–≥–Њ –і–љ–∞ –Ї–∞–ґ–і–Њ–є –ґ–µ–љ—Й–Є–љ–µ, –Є–Љ–µ—О—Й–µ–є –љ–µ–Њ–±—К—П—Б–љ–Є–Љ—Л–µ —В–∞–Ј–Њ–≤—Л–µ –±–Њ–ї–Є.
–Ф–∞–љ–љ—Л–µ –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л—Е —Г—З–µ–љ—Л—Е —В–∞–Ї–ґ–µ –њ–Њ–і—В–≤–µ—А–ґ–і–∞—О—В, —З—В–Њ –Ї–Њ–Љ–њ—А–µ—Б—Б–Є–Њ–љ–љ–∞—П –љ–µ–≤—А–∞–ї–≥–Є—П –њ–Њ–ї–Њ–≤–Њ–≥–Њ –љ–µ—А–≤–∞ –Є –±–Њ–ї–µ–≤–Њ–є –Ь–§–° —Б –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–µ–Љ –Љ–Є–Њ—В–Њ–љ–Є—З–µ—Б–Ї–Є—Е —Г–Ј–ї–Њ–≤ —П–≤–ї—П—О—В—Б—П –≤–∞–ґ–љ—Л–Љ–Є –њ—А–Є—З–Є–љ–∞–Љ–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —В–∞–Ј–Њ–≤–Њ–≥–Њ –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞, –љ–µ —Б–≤—П–Ј–∞–љ–љ–Њ–≥–Њ —Б –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ-–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–Љ–Є –њ—А–Њ—Ж–µ—Б—Б–∞–Љ–Є –≤ –Њ—А–≥–∞–љ–∞—Е –Љ–∞–ї–Њ–≥–Њ —В–∞–Ј–∞ –Є –≤–µ—А—В–µ–±—А–Њ–≥–µ–љ–љ–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є [17].
–°–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –±–Њ–ї–µ–µ —В—Й–∞—В–µ–ї—М–љ–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞—В—М –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —А–µ–Ј–Є—Б—В–µ–љ—В–љ—Л–Љ–Є –Ї –ї–µ—З–µ–љ–Є—О —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ–Є —Г—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ–Є –Є –≥–Є–љ–µ–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –і–ї—П –≤—Л—П–≤–ї–µ–љ–Є—П –љ–µ–є—А–Њ–њ–∞—В–Є—З–µ—Б–Ї–Є—Е –Є –Љ–Є–Њ—Д–∞—Б—Ж–Є–∞–ї—М–љ–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–Њ–≤.
–≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ —Б–Є–љ–і—А–Њ–Љ–∞ –•–Ґ–С –љ–µ —П–≤–ї—П–µ—В—Б—П –ї–µ–≥–Ї–Њ–є –Ј–∞–і–∞—З–µ–є. –° —Г—З–µ—В–Њ–Љ –Љ–љ–Њ–≥–Њ—Д–∞–Ї—В–Њ—А–љ–Њ–≥–Њ —Е–∞—А–∞–Ї—В–µ—А–∞ –њ–∞—В–Њ–≥–µ–љ–µ–Ј–∞ –•–Ґ–С –Є –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ –њ—А–Њ–≤–µ–і–µ–љ–љ—Л—Е –≤ –і–∞–љ–љ–Њ–є –Њ–±–ї–∞—Б—В–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ—Л–є –ї–µ—З–µ–±–љ—Л–є –њ–Њ–і—Е–Њ–і, –≤–Ї–ї—О—З–∞—О—Й–Є–є —Б–ї–µ–і—Г—О—Й–Є–µ –Ї–ї—О—З–µ–≤—Л–µ –Ј–≤–µ–љ—М—П:
– —Г—Б—В—А–∞–љ–µ–љ–Є–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є (–∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В—Л, –∞–љ—В–Є–Ї–Њ–љ–≤—Г–ї—М—Б–∞–љ—В—Л);
– –њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П –Ї–Њ—А—А–µ–Ї—Ж–Є—П (–њ—Б–Є—Е–Њ—В–µ—А–∞–њ–Є—П);
– –ї–µ—З–µ–љ–Є–µ –љ–µ–≤—А–Њ–њ–∞—В–Є–Є, –Ь–§–° –Љ–∞–ї–Њ–≥–Њ —В–∞–Ј–∞ (–≤–Є—В–∞–Љ–Є–љ—Л –≥—А—Г–њ–њ—Л –Т, –Љ–Є–Њ—А–µ–ї–∞–Ї—Б–∞–љ—В—Л);
– –Ї–Њ—А—А–µ–Ї—Ж–Є—П –њ–∞—В–Њ–±–Є–Њ–Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Є—Е –љ–∞—А—Г—И–µ–љ–Є–є —В–∞–Ј–∞ (–Љ–∞–љ—Г–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П, –ї–µ—З–µ–±–љ–∞—П –≥–Є–Љ–љ–∞—Б—В–Є–Ї–∞).
–Ь–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –љ–µ–є—А–Њ–њ–∞—В–Є–Є –њ–Њ–ї–Њ–≤–Њ–≥–Њ –љ–µ—А–≤–∞ –≤–Ї–ї—О—З–∞–µ—В —В–∞–Ї–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л –і–ї—П –ї–µ—З–µ–љ–Є—П –љ–µ–є—А–Њ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є, –Ї–∞–Ї –∞–љ—В–Є–Ї–Њ–љ–≤—Г–ї—М—Б–∞–љ—В—Л (–њ—А–µ–≥–∞–±–∞–ї–Є–љ). –Т —Б–Њ—Б—В–∞–≤ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –љ–µ–є—А–Њ–њ–∞—В–Є–Є –њ–Њ–ї–Њ–≤–Њ–≥–Њ –љ–µ—А–≤–∞ –і–Њ–ї–ґ–љ—Л –≤—Е–Њ–і–Є—В—М –±–Њ–ї—М—И–Є–µ –і–Њ–Ј—Л –≤–Є—В–∞–Љ–Є–љ–Њ–≤ –≥—А—Г–њ–њ—Л –Т (–Т1, –Т6, B12). –ѓ—А–Ї–Є–Љ –њ—А–µ–і—Б—В–∞–≤–Є—В–µ–ї–µ–Љ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–Њ–≤ –≤–Є—В–∞–Љ–Є–љ–Њ–≤ –≥—А—Г–њ–њ—Л –Т —П–≤–ї—П–µ—В—Б—П –Э–µ–є—А–Њ–Љ—Г–ї—М—В–Є–≤–Є—В – –њ–∞—В–µ–љ—В–Њ–≤–∞–љ–љ—Л–є –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л–є –њ–Њ–ї–Є–≤–Є—В–∞–Љ–Є–љ–љ—Л–є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–є –њ—А–µ–њ–∞—А–∞—В, —Б–Њ–Ј–і–∞–љ–љ—Л–є –∞–≤—Б—В—А–Є–є—Б–Ї–Њ–є –Ї–Њ–Љ–њ–∞–љ–Є–µ–є Lannacher Heilmittel GmbH. –Э–µ–є—А–Њ—В—А–Њ–њ–љ—Л–µ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В—Л –Э–µ–є—А–Њ–Љ—Г–ї—М—В–Є–≤–Є—В–∞ —Г–ї—Г—З—И–∞—О—В —Б–Ї–Њ—А–Њ—Б—В—М –њ—А–Њ–≤–µ–і–µ–љ–Є—П –љ–µ—А–≤–љ–Њ–≥–Њ –Є–Љ–њ—Г–ї—М—Б–∞ –Є –∞–Ї—В–Є–≤–Є–Ј–Є—А—Г—О—В —А–µ–њ–∞—А–∞—В–Є–≤–љ—Л–µ –њ—А–Њ—Ж–µ—Б—Б—Л –≤ –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є—Е –љ–µ—А–≤–∞—Е. –§–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –і–µ–є—Б—В–≤–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞ –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є –≤–Є—В–∞–Љ–Є–љ–Њ–≤, –≤—Е–Њ–і—П—Й–Є—Е –≤ –µ–≥–Њ —Б–Њ—Б—В–∞–≤.
–Т–Є—В–∞–Љ–Є–љ B1 –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ —Д–Њ—Б—Д–Њ—А–Є–ї–Є—А–Њ–≤–∞–љ–Є—П –њ—А–µ–≤—А–∞—Й–∞–µ—В—Б—П –≤ –Ї–Њ–Ї–∞—А–±–Њ–Ї—Б–Є–ї–∞–Ј—Г – –Ї–Њ—Д–µ—А–Љ–µ–љ—В –Љ–љ–Њ–≥–Є—Е —Д–µ—А–Љ–µ–љ—В–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є, –∞–Ї—В–Є–≤–љ–Њ —Г—З–∞—Б—В–≤—Г–µ—В –≤ –њ—А–Њ—Ж–µ—Б—Б–∞—Е –њ—А–Њ–≤–µ–і–µ–љ–Є—П –љ–µ—А–≤–љ–Њ–≥–Њ –≤–Њ–Ј–±—Г–ґ–і–µ–љ–Є—П –≤ —Б–Є–љ–∞–њ—Б–∞—Е. –Т–Є—В–∞–Љ–Є–љ B6 –≤ —Д–Њ—Б—Д–Њ—А–Є–ї–Є—А–Њ–≤–∞–љ–љ–Њ–є —Д–Њ—А–Љ–µ —П–≤–ї—П–µ—В—Б—П –Ї–Њ—Д–µ—А–Љ–µ–љ—В–Њ–Љ –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Љ–∞ –∞–Љ–Є–љ–Њ–Ї–Є—Б–ї–Њ—В (–і–µ–Ї–∞—А–±–Њ–Ї—Б–Є–ї–Є—А–Њ–≤–∞–љ–Є–µ, –њ–µ—А–µ–∞–Љ–Є–љ–Є—А–Њ–≤–∞–љ–Є–µ –Є –і—А.), —Г—З–∞—Б—В–≤—Г–µ—В –≤ –±–Є–Њ—Б–Є–љ—В–µ–Ј–µ –Љ–љ–Њ–≥–Є—Е –љ–µ–є—А–Њ–Љ–µ–і–Є–∞—В–Њ—А–Њ–≤ (–і–Њ—Д–∞–Љ–Є–љ, –љ–Њ—А–∞–і—А–µ–љ–∞–ї–Є–љ, –∞–і—А–µ–љ–∞–ї–Є–љ, –≥–Є—Б—В–∞–Љ–Є–љ, γ-–∞–Љ–Є–љ–Њ–Љ–∞—Б–ї—П–љ–∞—П –Ї–Є—Б–ї–Њ—В–∞). –Т–Є—В–∞–Љ–Є–љ –Т12 —П–≤–ї—П–µ—В—Б—П –њ—А–Є—А–Њ–і–љ—Л–Љ –Њ—А–≥–∞–љ–Є—З–µ—Б–Ї–Є–Љ —Б–Њ–µ–і–Є–љ–µ–љ–Є–µ–Љ, –≤ —Б–Њ—Б—В–∞–≤ –Ї–Њ—В–Њ—А–Њ–≥–Њ –≤—Е–Њ–і–Є—В –∞—В–Њ–Љ –Љ–µ—В–∞–ї–ї–∞ – –Ї–Њ–±–∞–ї—М—В–∞. –Т–Є—В–∞–Љ–Є–љ B12 –љ–µ–Њ–±—Е–Њ–і–Є–Љ –і–ї—П –љ–Њ—А–Љ–∞–ї—М–љ–Њ–≥–Њ –Ї—А–Њ–≤–µ—В–≤–Њ—А–µ–љ–Є—П –Є —Б–Њ–Ј—А–µ–≤–∞–љ–Є—П —Н—А–Є—В—А–Њ—Ж–Є—В–Њ–≤; —Г—З–∞—Б—В–≤—Г–µ—В –≤ –њ–µ—А–µ–љ–Њ—Б–µ –Љ–µ—В–Є–ї—М–љ—Л—Е –≥—А—Г–њ–њ (–Є –і—А. –Њ–і–љ–Њ—Г–≥–ї–µ—А–Њ–і–Є—Б—В—Л—Е —Д—А–∞–≥–Љ–µ–љ—В–Њ–≤), —Б–Є–љ—В–µ–Ј–µ –љ—Г–Ї–ї–µ–Є–љ–Њ–≤—Л—Е –Ї–Є—Б–ї–Њ—В, –±–µ–ї–Ї–Њ–≤, —Г–≥–ї–µ–≤–Њ–і–Њ–≤, –ї–Є–њ–Є–і–Њ–≤; –Њ–±–ї–∞–і–∞–µ—В –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ –ї–Є–њ–Њ—В—А–Њ–њ–љ—Л–Љ –і–µ–є—Б—В–≤–Є–µ–Љ –Є –њ–Њ–≤—Л—И–∞–µ—В –њ—А–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –Є –Њ—Б—В—А–Њ–є –≥–Є–њ–Њ–Ї—Б–Є–Є –њ–Њ—В—А–µ–±–ї–µ–љ–Є–µ –Ї–Є—Б–ї–Њ—А–Њ–і–∞; —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ —Г—Б–Є–ї–Є–≤–∞–µ—В –Є–Љ–Љ—Г–љ–Є—В–µ—В. –Ь–љ–Њ–≥–Њ–Њ–±—А–∞–Ј–љ—Л–µ —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —Д—Г–љ–Ї—Ж–Є–Є –≤–Є—В–∞–Љ–Є–љ–∞ –Т12 —П–≤–ї—П—О—В—Б—П –Њ—Б–љ–Њ–≤–∞–љ–Є–µ–Љ –і–ї—П —В–Њ–≥–Њ, —З—В–Њ–±—Л —И–Є—А–Њ–Ї–Њ —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞—В—М –µ–≥–Њ –њ—А–Є –љ–∞—А—Г—И–µ–љ–Є—П—Е —Д—Г–љ–Ї—Ж–Є–є –Ї—А–Њ–≤–µ—В–≤–Њ—А–љ—Л—Е –Њ—А–≥–∞–љ–Њ–≤, —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞—Е –Њ–±–Љ–µ–љ–љ—Л—Е –њ—А–Њ—Ж–µ—Б—Б–Њ–≤, –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е. –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –≤–Є—В–∞–Љ–Є–љ–∞ –Т12 –њ—А–Є —В—Г–љ–љ–µ–ї—М–љ—Л—Е —Б–Є–љ–і—А–Њ–Љ–∞—Е —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –љ–µ —В–Њ–ї—М–Ї–Њ —А–µ–Љ–Є–µ–ї–Є–љ–Є–Ј–∞—Ж–Є–Є, –љ–Њ –Є —Б–љ–Є–ґ–µ–љ–Є—О –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞.
–Я—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є –≤–Є—В–∞–Љ–Є–љ–Њ–≤ –≥—А—Г–њ–њ—Л –Т –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–Њ —Б–љ–Є–ґ–∞–µ—В—Б—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –љ–Њ—Ж–Є—Ж–µ–њ—В–Є–≤–љ—Л—Е –љ–µ–є—А–Њ–љ–Њ–≤ –¶–Э–°, —З—В–Њ —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –∞–љ—В–Є–љ–Њ—Ж–Є—Ж–µ–њ—В–Є–≤–љ–Њ–Љ—Г –і–µ–є—Б—В–≤–Є—О. –Я–Њ—В–µ–љ—Ж–Є—А—Г—О—Й–µ–µ –і–µ–є—Б—В–≤–Є–µ –≤—Л—Б–Њ–Ї–Є—Е –і–Њ–Ј –≤–Є—В–∞–Љ–Є–љ–Њ–≤ –≥—А—Г–њ–њ—Л –Т –њ—А–Є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ–є –љ–µ–є—А–Њ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є –љ–∞ –∞–љ—В–Є–љ–Њ—Ж–Є—Ж–µ–њ—В–Є–≤–љ—Л–є —Н—Д—Д–µ–Ї—В –Э–Я–Т–Я –і–Њ–Ї–∞–Ј–∞–љ–Њ –≤ —А—П–і–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є [18, 19]. –Т —Ж–µ–ї–Њ–Љ, –Љ–Њ–ґ–љ–Њ —Б–Ї–∞–Ј–∞—В—М, —З—В–Њ –≤–Є—В–∞–Љ–Є–љ—Л –≥—А—Г–њ–њ—Л –Т, –Њ–Ї–∞–Ј—Л–≤–∞—П –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Њ–µ –≤–ї–Є—П–љ–Є–µ –љ–∞ –њ—А–Њ—Ж–µ—Б—Б—Л –Љ–Є–µ–ї–Є–љ–Є–Ј–∞—Ж–Є–Є –≤ –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є—Е –љ–µ—А–≤–љ—Л—Е –≤–Њ–ї–Њ–Ї–љ–∞—Е –Є –≤–Њ–Ј–і–µ–є—Б—В–≤—Г—П –љ–∞ –љ–Њ—Ж–Є—Ж–µ–њ—В–Є–≤–љ—Г—О –Є –љ–µ–є—А–Њ–њ–∞—В–Є—З–µ—Б–Ї—Г—О –±–Њ–ї—М, —П–≤–ї—П—О—В—Б—П —Б—А–µ–і—Б—В–≤–Њ–Љ –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є.
–Я–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ–Є –Ї –љ–∞–Ј–љ–∞—З–µ–љ–Є—О –Э–µ–є—А–Њ–Љ—Г–ї—М—В–Є–≤–Є—В–∞ —Б–ї—Г–ґ–∞—В –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П: –њ–Њ–ї–Є–љ–µ–≤—А–Њ–њ–∞—В–Є–Є —А–∞–Ј–ї–Є—З–љ–Њ–≥–Њ –≥–µ–љ–µ–Ј–∞, –љ–µ–≤—А–Є—В—Л, –љ–µ–≤—А–∞–ї–≥–Є–Є, –Ї–Њ—А–µ—И–Ї–Њ–≤—Л–є —Б–Є–љ–і—А–Њ–Љ, –њ–ї–µ–Ї—Б–Є—В—Л (–≤ —В. —З. –Ї–Њ–Љ–њ—А–µ—Б—Б–Є–Њ–љ–љ–Њ-–Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Е–∞—А–∞–Ї—В–µ—А–∞), –њ–∞—А–µ–Ј –ї–Є—Ж–µ–≤–Њ–≥–Њ –љ–µ—А–≤–∞.
–Ъ–Њ–Љ–њ–Њ–љ–µ–љ—В—Л –њ—А–µ–њ–∞—А–∞—В–∞ —П–≤–ї—П—О—В—Б—П –≤–Њ–і–Њ—А–∞—Б—В–≤–Њ—А–Є–Љ—Л–Љ–Є, —З—В–Њ –Є—Б–Ї–ї—О—З–∞–µ—В –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –Є—Е –Ї—Г–Љ—Г–ї—П—Ж–Є–Є –≤ –Њ—А–≥–∞–љ–Є–Ј–Љ–µ. –Ґ–∞–±–ї–µ—В–Ї–Є –Э–µ–є—А–Њ–Љ—Г–ї—М—В–Є–≤–Є—В–∞, –њ–Њ–Ї—А—Л—В—Л–µ –њ–ї–µ–љ–Њ—З–љ–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Њ–є, –њ—А–µ–і–љ–∞–Ј–љ–∞—З–µ–љ—Л –і–ї—П –њ—А–Є–µ–Љ–∞ –≤–љ—Г—В—А—М: 1 —В–∞–±–ї–µ—В–Ї–∞ 3 —А./—Б—Г—В –≤ —В–µ—З–µ–љ–Є–µ 1 –Љ–µ—Б. –Я—А–µ–њ–∞—А–∞—В —Е–Њ—А–Њ—И–Њ –њ–µ—А–µ–љ–Њ—Б–Є—В—Б—П –Є –њ—А–µ–і–љ–∞–Ј–љ–∞—З–µ–љ –і–ї—П –і–ї–Є—В–µ–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є.
–Т –Ї–∞—З–µ—Б—В–≤–µ –ї–µ—З–µ–±–љ–Њ–≥–Њ –Љ–µ—В–Њ–і–∞ –њ—А–Є–Љ–µ–љ—П–µ—В—Б—П –±–ї–Њ–Ї–∞–і–∞ –њ–Њ–ї–Њ–≤–Њ–≥–Њ –љ–µ—А–≤–∞ (–љ–∞–њ—А–Є–Љ–µ—А, —Б–Њ—З–µ—В–∞–љ–Є–µ–Љ 5 –Љ–ї 0,5% –±—Г–њ–Є–≤–∞–Ї–∞–Є–љ–∞ –Є 80 –Љ–≥ —В—А–Є–∞–Љ—Ж–Є–љ–Њ–ї–Њ–љ–∞), –Ї–Њ—В–Њ—А–∞—П –≤—Л–њ–Њ–ї–љ—П–µ—В—Б—П –њ–Њ–і —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ –Є–ї–Є —Г–ї—М—В—А–∞–Ј–≤—Г–Ї–Њ–≤—Л–Љ –Ї–Њ–љ—В—А–Њ–ї–µ–Љ. –•–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–µ –ї–µ—З–µ–љ–Є–µ –њ—А–Њ–≤–Њ–і–Є—В—Б—П —В–Њ–ї—М–Ї–Њ –њ—А–Є –і–Њ–Ї–∞–Ј–∞–љ–љ–Њ–є –Ї–Њ–Љ–њ—А–µ—Б—Б–Є–Є –њ–Њ–ї–Њ–≤–Њ–≥–Њ –љ–µ—А–≤–∞, —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ–є –Ї –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–є —В–µ—А–∞–њ–Є–Є.
–Т —Б–ї—Г—З–∞–µ –≤–µ—А–Є—Д–Є–Ї–∞—Ж–Є–Є –Ь–§–° –і–ї—П —А–∞—Б—Б–ї–∞–±–ї–µ–љ–Є—П –Љ—Л—И—Ж –Є—Б–њ–Њ–ї—М–Ј—Г—О—В –≤–∞–≥–Є–љ–∞–ї—М–љ—Л–µ —Б—Г–њ–њ–Њ–Ј–Є—В–Њ—А–Є–Є —Б –і–Є–∞–Ј–µ–њ–∞–Љ–Њ–Љ, –Є–љ—К–µ–Ї—Ж–Є–Є –ї–Њ–Ї–∞–ї—М–љ—Л—Е –∞–љ–µ—Б—В–µ—В–Є–Ї–Њ–≤ —Б –≥–ї—О–Ї–Њ–Ї–Њ—А—В–Є–Ї–Њ–Є–і–∞–Љ–Є –≤ —В—А–Є–≥–≥–µ—А–љ—Л–µ —В–Њ—З–Ї–Є. –Т —Б–ї—Г—З–∞–µ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –≤–≤–Њ–і–Є—В—Б—П –±–Њ—В—Г–ї–Є–љ–Є—З–µ—Б–Ї–Є–є —В–Њ–Ї—Б–Є–љ –њ–Њ–і –Ї–Њ–љ—В—А–Њ–ї–µ–Љ –≠–Э–Ь–У. –Ф–ї—П —А–∞—Б—Б–ї–∞–±–ї–µ–љ–Є—П –Љ—Л—И—Ж —В–∞–Ј–Њ–≤–Њ–≥–Њ –і–љ–∞ –њ–∞—Ж–Є–µ–љ—В–∞–Љ —Б –Ь–§–° —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ —Г–њ—А–∞–ґ–љ–µ–љ–Є–є. –Я—А–µ–і–ї–∞–≥–∞–µ—В—Б—П –≤—Л–њ–Њ–ї–љ—П—В—М —Б–Њ–Ї—А–∞—Й–µ–љ–Є–µ –Љ—Л—И—Ж –њ—А–Њ–Љ–µ–ґ–љ–Њ—Б—В–Є –≤ —В–µ—З–µ–љ–Є–µ 7–8 —Б —Б –Ј–∞–і–µ—А–ґ–Ї–Њ–є –і—Л—Е–∞–љ–Є—П –љ–∞ –≤—Л–і–Њ—Е–µ –Є –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–Љ –Є—Е —А–∞—Б—Б–ї–∞–±–ї–µ–љ–Є–µ–Љ –≤ —В–µ—З–µ–љ–Є–µ 7–8 —Б —Б –Ј–∞–і–µ—А–ґ–Ї–Њ–є –і—Л—Е–∞–љ–Є—П –љ–∞ –≤–і–Њ—Е–µ. –Т—Л–њ–Њ–ї–љ—П—О—В—Б—П —Г–њ—А–∞–ґ–љ–µ–љ–Є—П —Б–µ—А–Є—П–Љ–Є –њ–Њ 10 –њ–Њ–≤—В–Њ—А–µ–љ–Є–є 5–6 —А–∞–Ј –≤ —В–µ—З–µ–љ–Є–µ –і–љ—П –≤ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є —Б–Є–і—П –Є–ї–Є –ї–µ–ґ–∞. –Х–ґ–µ–і–љ–µ–≤–љ—Л–µ –Ј–∞–љ—П—В–Є—П –ї–µ—З–µ–±–љ–Њ–є —Д–Є–Ј–Ї—Г–ї—М—В—Г—А–Њ–є, –≤–ї–∞–і–µ–љ–Є–µ –∞—Г—В–Њ–≥–µ–љ–љ–Њ–є —В—А–µ–љ–Є—А–Њ–≤–Ї–Њ–є —Б —Г–Љ–µ–љ–Є–µ–Љ —А–∞—Б—Б–ї–∞–±–ї—П—В—М –Љ—Л—И—Ж—Л – –љ–µ–Њ–±—Е–Њ–і–Є–Љ—Л–µ —Г—Б–ї–Њ–≤–Є—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –•–Ґ–С, —Б–≤—П–Ј–∞–љ–љ–Њ–є —Б –Ь–§–°.
–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. Shafik A. Pudendal Canal Syndrome. Description of a new syndrome and its treatment // Coloproctology. 1991. Vol. 13. P. 102–105.
2. Heinberg L.J, Fisher B.J., Wesselmann U. Psychological factors in pelvic/urogenital pain: the influence of site of pain versus sex // Pain. 2004. Vol. 108. –†. 88–94.
3. Bodden-Heidrich R. Chronic pelvic pain syndrome-a multifactorial syndrome // Zentralbl Gynakol. 2001. Vol.123 (1). –†. 10–17.
4. Malykhina A.P. Neural mechanisms of pelvic organ cross-sensitization // Neuroscience. 2007. Vol. 149 (3). –†. 660–672.
5. Mishell D.R., Jr. Chronic pelvic pain in women: Focus on painful bladder syndrome/lnterstitial cystitis // J Reprod Med. 2006. Vol. 51 (3 Suppl). –†. 225–226, 261–262.
6. Bjerklund Johansen T.E., Weidner W. Understanding chronic pelvic pain syndrome // Curr Opin Urol. 2002. Vol. 12 (1). –†. 63–67.
7. Abrams P., Cardozo L., Fall M. et al. The standartisation of terminology of lower urinary tract function: report from the standartisation subcommittee of the International continence society // Am J Obstet Gynecol. 2002. Vol. 187. –†. 116—126.
8. –С–Њ–ї–Њ—В–Њ–≤ –Р.–Т. –Э–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –∞—Б–њ–µ–Ї—В—Л —Б–Є–љ–і—А–Њ–Љ–∞ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —В–∞–Ј–Њ–≤–Њ–є –±–Њ–ї–Є —Г –ґ–µ–љ—Й–Є–љ: –Р–≤—В–Њ—А–µ—Д. –і–Є—Б. ... –Ї–∞–љ–і. –Љ–µ–і. –љ–∞—Г–Ї. –Ь., 2005. 114 —Б.
9. Stav K., Dwyer P.L., Roberts L. Pudendal neuralgia Fact or fiction? // Obstet Gynecol Surv. 2009. Vol. 64 (3). P. 190–199.
10. Hruby S. et al. Anatomy of pudendal nerve at urogenital diaphragm - new critical site for nerve entrapment // Urology. 2005. Vol. 66 (5). P. 949–952.
11. –С–Њ–ї–Њ—В–Њ–≤ –Р.–Т., –Ш–Ј–≤–Њ–Ј—З–Є–Ї–Њ–≤ –°.–С. –У–∞–±–∞–њ–µ–љ—В–Є–љ (–љ–µ–є—А–Њ–љ—В–Є–љ) –≤ –ї–µ—З–µ–љ–Є–Є –љ–µ–≤—А–Њ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є —В–∞–Ј–Њ–≤–Њ–є –±–Њ–ї–Є/–њ—Г–і–µ–љ–і–Њ–љ–µ–≤—А–Њ–њ–∞—В–Є–Є. –Ь–µ–і–Є—Ж–Є–љ—Б–Ї–∞—П —А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є –Њ–њ–Њ—А–љ–Њ-–і–≤–Є–≥–∞—В–µ–ї—М–љ–Њ–є –Є –Њ–њ–Њ—А–љ–Њ–є —Б–Є—Б—В–µ–Љ: –Ь–∞—В-–ї—Л 7-–є –≥–Њ—А–Њ–і—Б–Ї–Њ–є –љ–∞—Г—З.-–њ—А–∞–Ї—В. –Ї–Њ–љ—Д. 20.12.2006. –Ь., 2006.
12. Halpin R.J., Ganju A. Piriformis syndrome: a real pain in the buttock? // Neurosurgery. 2009. Vol. 65 (4 Suppl). P. 197–202.
13. Stav K., Dwyer P.L., Roberts L. Pudendal neuralgia Fact or fiction? // Obstet Gynecol Surv. 2009. Vol. 64 (3). P. 190–199.
14. –•–∞–±–Є—А–Њ–≤ –§.–Р. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –љ–µ–≤—А–Њ–ї–Њ–≥–Є—П –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞. –Ъ–∞–Ј–∞–љ—М: –Ь–Я–Ш–Ъ 2002. 472 —Б.
15. Skootsky S.A., Jaeger B., Oye R.K. Prevalence of myofascial pain in general internal medicine practice // West J Med. 1989. Vol. 151 (2). P. 157–160.
16. –Т–Њ—А–Њ–±—М–µ–≤–∞ –Ю.–Т. –Ь—Л—И–µ—З–љ–Њ-—Б–Ї–µ–ї–µ—В–љ—Л–µ –њ—А–Є—З–Є–љ—Л —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —В–∞–Ј–Њ–≤–Њ–є –±–Њ–ї–Є —Г –ґ–µ–љ—Й–Є–љ // –Ґ—А—Г–і–љ—Л–є –њ–∞—Ж–Є–µ–љ—В. 2007.
17. –І–∞–≥–∞–≤–∞ –Ф.–Р. –Ъ–ї–Є–љ–Є–Ї–∞, –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Є —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–µ –ї–µ—З–µ–љ–Є–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —В–∞–Ј–Њ–≤–Њ–≥–Њ –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞: –Р–≤—В–Њ—А–µ—Д. –і–Є—Б—Б. … –Ї.–Љ.–љ. –Ь., 2005., –°. 5–8.
18. Bruggemann G., Koehler C.O., Koch E.M.W. Ergebnisse einer Doppelblindprufung Diclofenac + Vitamin B1, B6, B12 versus Diclofenac bei Patienten mit akuten Beschwerden im Lendenwirbelsfulenbereich // Klin Wochenschr. 1990. Vol. 68. P. 116–120.
19. Mibielli M.A., et al. Diclofenac plus B vitamins versus diclofenac monotherapy in lumbago: the DOLOR study // Curr Med Res Opin. 2009. Vol. 25 (11). P. 2589–2599.








.gif)



