–°–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ —А–∞–Ј—А–∞–±–Њ—В–∞–љ–љ–Њ–є –љ–Є–і–µ—А–ї–∞–љ–і—Б–Ї–Є–Љ–Є –Ї–∞—А–і–Є–Њ–ї–Њ–≥–∞–Љ–Є —Б–Є–Љ—Г–ї—П—Ж–Є–Њ–љ–љ–Њ–є –Љ–Њ–і–µ–ї–Є, –Њ–ґ–Є–і–∞–µ—В—Б—П –њ–Њ—Б—В–µ–њ–µ–љ–љ—Л–є –њ–µ—А–µ—Е–Њ–і –Њ—В –Њ—Б—В—А—Л—Е –Ї —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ —Д–Њ—А–Љ–∞–Љ —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є [5]. –Ъ 2010 –≥–Њ–і—Г –≤ –Э–Є–і–µ—А–ї–∞–љ–і–∞—Е –Њ–ґ–Є–і–∞–µ—В—Б—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —Б–Ї–Њ—А—А–µ–Ї—В–Є—А–Њ–≤–∞–љ–љ–Њ–є –њ–Њ –≤–Њ–Ј—А–∞—Б—В—Г —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ–Њ–є –Ш–С–° (–Ш–С–°, —Б–≤—П–Ј–∞–љ–љ–Њ–є —Б —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О) [6]. –Я—А–µ–і—Б–Ї–∞–Ј–∞–љ–љ–∞—П –±–Њ–ї–µ–µ –љ–Є–Ј–Ї–∞—П —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –≤ –±–Њ–ї–µ–µ –Љ–Њ–ї–Њ–і–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ —Г—А–∞–≤–љ–Њ–≤–µ—И–Є–≤–∞–µ—В—Б—П –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–Љ–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є, –Њ–ґ–Є–і–∞–µ–Љ—Л–Љ–Є –≤ —Б—В–∞—А—И–Є—Е –≤–Њ–Ј—А–∞—Б—В–љ—Л—Е –≥—А—Г–њ–њ–∞—Е. –≠—В–Њ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –±—Г–і–µ—В –Њ—В—З–µ—В–ї–Є–≤–Њ —Г—Б–Є–ї–Є–≤–∞—В—М—Б—П –њ–Њ –Љ–µ—А–µ —Б—В–∞—А–µ–љ–Є—П –љ–∞—Б–µ–ї–µ–љ–Є—П, –њ—А–Є —Н—В–Њ–Љ –±—Г–і–µ—В –Њ—В–Љ–µ—З–∞—В—М—Б—П —А–Њ—Б—В –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –±–Њ–ї—М–љ—Л—Е —Б –∞—В–Є–њ–Є—З–љ—Л–Љ–Є —Д–Њ—А–Љ–∞–Љ–Є —В–µ—З–µ–љ–Є—П —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Є –±–Њ–ї—М–љ—Л—Е, –љ—Г–ґ–і–∞—О—Й–Є—Е—Б—П –≤ —З–∞—Б—В—Л—Е –њ–Њ–≤—В–Њ—А–љ—Л—Е –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є—П—Е. –Т –∞–±—Б–Њ–ї—О—В–љ—Л—Е —Ж–Є—Д—А–∞—Е –њ—А–µ–і—Б–Ї–∞–Ј—Л–≤–∞–µ—В—Б—П —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –љ–∞ 70%. –Х—Б–ї–Є –њ—А–Њ–≤–µ—Б—В–Є –Ї–Њ—А—А–µ–Ї—Ж–Є—О –љ–∞ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —Б—А–µ–і–љ–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –љ–∞—Б–µ–ї–µ–љ–Є—П, —В–Њ —З–Є—Б—В—Л–є —А–Њ—Б—В —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є —Б–Њ—Б—В–∞–≤–Є—В –њ—А–Є–±–ї–Є–Ј–Є—В–µ–ї—М–љ–Њ 20%.
–°–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є —Б–Є–Љ—Г–ї—П—Ж–Є–Њ–љ–љ–Њ–є –Љ–Њ–і–µ–ї–Є –Љ–Њ–ґ–љ–Њ –њ–Њ–ї—Г—З–Є—В—М –ї–Є—И—М –≥—А—Г–±—Г—О –Њ—Ж–µ–љ–Ї—Г –±—Г–і—Г—Й–Є—Е —В–µ–љ–і–µ–љ—Ж–Є–є –≤ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є. –Э–Њ –≤—Б–µ –ґ–µ –Є–Љ–µ—О—В—Б—П –і–∞–љ–љ—Л–µ –Є–Ј –љ–∞–і–µ–ґ–љ—Л—Е –Є—Б—В–Њ—З–љ–Є–Ї–Њ–≤, –Ї–Њ—В–Њ—А—Л–µ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –≤ –њ–Њ–і–і–µ—А–ґ–Ї—Г —Н—В–Њ–є –Љ–Њ–і–µ–ї–Є, —А–∞–Ј—А–∞–±–Њ—В–∞–љ–љ–Њ–є Bonneux —Б —Б–Њ–∞—В. [6].
–Я–Њ –і–∞–љ–љ—Л–Љ –§—А–∞–Љ–Є–љ–≥–µ–Љ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –Ј–∞ –њ–Њ—Б–ї–µ–і–љ–Є–µ 40 –ї–µ—В –Њ—В–Љ–µ—З–µ–љ–Њ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —Б—А–µ–і–љ–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –±–Њ–ї—М–љ—Л—Е, —Г –Ї–Њ—В–Њ—А—Л—Е —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П —Б–µ—А–і–µ—З–љ–∞—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М [7]. –Э–∞–±–ї—О–і–∞–µ–Љ–Њ–µ –≤ –љ–µ–Ї–Њ—В–Њ—А—Л—Е –µ–≤—А–Њ–њ–µ–є—Б–Ї–Є—Е —Б—В—А–∞–љ–∞—Е —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —Б–ї—Г—З–∞–µ–≤ –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–Є, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ—Л—Е —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О, —В–∞–Ї–ґ–µ –≤ –±–Њ–ї—М—И–µ–є —Б—В–µ–њ–µ–љ–Є –Ї–∞—Б–∞–µ—В—Б—П –ї–Є—Ж —Б—В–∞—А—И–µ 70 –ї–µ—В [8–10]. –Э–∞–Ї–Њ–љ–µ—Ж, –≤—Л–і–≤–Є–љ—Г—В–Њ –њ—А–µ–і–њ–Њ–ї–Њ–ґ–µ–љ–Є–µ, —З—В–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–∞—П –∞–љ—В–Є–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–Њ–љ–љ–∞—П —В–µ—А–∞–њ–Є—П –≤—Б–µ–≥–Њ –ї–Є—И—М –Ј–∞–Љ–µ–і–ї—П–µ—В (–Њ—В–Њ–і–≤–Є–≥–∞–µ—В) —А–∞–Ј–≤–Є—В–Є–µ —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є, –∞ –љ–µ –њ—А–µ–і–Њ—В–≤—А–∞—Й–∞–µ—В –µ–µ [11].
–Я–Њ–≤—Л—И–µ–љ–Є–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —В–µ—А–∞–њ–Є–Є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є —П–≤–ї—П–µ—В—Б—П –ї–Њ–≥–Є—З–љ—Л–Љ –Њ–±—К—П—Б–љ–µ–љ–Є–µ–Љ —Г–Љ–µ–љ—М—И–µ–љ–Є—П —З–∞—Б—В–Њ—В—Л –≤–љ—Г—В—А–Є–±–Њ–ї—М–љ–Є—З–љ–Њ–є –ї–µ—В–∞–ї—М–љ–Њ—Б—В–Є [8,9] –Є —Г–≤–µ–ї–Є—З–µ–љ–Є—П –і–Њ–ї–Є –±–Њ–ї—М–љ—Л—Е —Б –≤—Л—Б–Њ–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ –њ–Њ–≤—В–Њ—А–љ—Л—Е –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–є. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ, –≤ —Ж–µ–ї–Њ–Љ –љ–µ –Є–Љ–µ–µ—В—Б—П –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М—Б—В–≤ —В–Њ–≥–Њ, —З—В–Њ –Ј–∞ –њ–µ—А–Є–Њ–і —Б 1950 –њ–Њ 1990 –≥–Њ–і –њ—А–Њ–≥–љ–Њ–Ј —Г –±–Њ–ї—М–љ—Л—Е —Б —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О —Г–ї—Г—З—И–Є–ї—Б—П [7]. –•–Њ—В—П –≤ –±–ї–Є–ґ–∞–є—И–µ–Љ –±—Г–і—Г—Й–µ–Љ —Б –±–Њ–ї—М—И–µ–є –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М—О –Љ–Њ–ґ–љ–Њ –Њ–ґ–Є–і–∞—В—М –њ–Њ—П–≤–ї–µ–љ–Є—П —Н—Д—Д–µ–Ї—В–∞ –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –Ї–Њ—В–Њ—А—Л–µ —Б—В–∞–ї–Є –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –љ–µ–і–∞–≤–љ–Њ –њ—А–Є–Љ–µ–љ—П—В—М—Б—П –і–ї—П –ї–µ—З–µ–љ–Є—П —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Є, –њ–Њ –і–∞–љ–љ—Л–Љ –Љ–љ–Њ–≥–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–µ–є, —Б–њ–Њ—Б–Њ–±–љ—Л —Г–ї—Г—З—И–Є—В—М –≤—Л–ґ–Є–≤–∞–µ–Љ–Њ—Б—В—М —Н—В–Є—Е –±–Њ–ї—М–љ—Л—Е. –Я—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ —Н—В–Њ –Ї–∞—Б–∞–µ—В—Б—П –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –≥—А—Г–њ–њ—Л –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤ –Р–Я–§. –Ы—О–±–Њ–µ —Г–ї—Г—З—И–µ–љ–Є–µ –њ—А–Њ–≥–љ–Њ–Ј–∞ –њ—А–Є –ї–µ–≥–Ї–Є—Е —Д–Њ—А–Љ–∞—Е —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –љ–µ–Є–Ј–±–µ–ґ–љ–Њ –њ—А–Є–≤–µ–і–µ—В –Ї —Г–≤–µ–ї–Є—З–µ–љ–Є—О —Б–≤—П–Ј–∞–љ–љ–Њ–є —Б –≤–Њ–Ј—А–∞—Б—В–Њ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є —Б—А–µ–і–Є –ї–Є—Ж –њ–Њ–ґ–Є–ї–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Ј–љ–∞—З–µ–љ–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В–Њ–є —Б–Є—Б—В–µ–Љ—Л, –Є –≤ —З–∞—Б—В–љ–Њ—Б—В–Є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є, –і–ї—П —Б–Є—Б—В–µ–Љ—Л –Ј–і—А–∞–≤–Њ–Њ—Е—А–∞–љ–µ–љ–Є—П –±—Г–і–µ—В –≤–Њ–Ј—А–∞—Б—В–∞—В—М, –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ —Б–Љ–µ—А—В–љ–Њ—Б—В–Є –Њ—В–і–µ–ї—М–љ—Л—Е –±–Њ–ї—М–љ—Л—Е. –≠—В–Њ –±—Г–і–µ—В –њ—А–Њ–Є—Б—Е–Њ–і–Є—В—М –≤—Б–ї–µ–і—Б—В–≤–Є–µ —В–Њ–≥–Њ, —З—В–Њ —Б–≤—П–Ј–∞–љ–љ–∞—П —Б –≤–Њ–Ј—А–∞—Б—В–Њ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В—М —Б–љ–Є–ґ–∞–µ—В—Б—П –±—Л—Б—В—А–µ–µ (–Њ—В–і–∞–ї—П–µ—В—Б—П –љ–∞—З–∞–ї–Њ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є), —З–µ–Љ —Б–≤—П–Ј–∞–љ–љ–∞—П —Б –≤–Њ–Ј—А–∞—Б—В–Њ–Љ —Б–Љ–µ—А—В–љ–Њ—Б—В—М (–Њ–ґ–Є–і–∞–µ–Љ–∞—П –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –ґ–Є–Ј–љ–Є –љ–µ –Є–Ј–Љ–µ–љ—П–µ—В—Б—П) [12].
–§—А–∞–Љ–Є–љ–≥–µ–Љ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –±—Л–ї–Њ –њ–µ—А–≤—Л–Љ —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ–Љ, –і–Њ–Ї–∞–Ј–∞–≤—И–Є–Љ –љ–∞—А–∞—Б—В–∞–љ–Є–µ —А–Є—Б–Ї–∞ –Ј–∞—Б—В–Њ–є–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є —Г –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ. –Я–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –Љ—Г–ґ—З–Є–љ–∞–Љ–Є –Є –ґ–µ–љ—Й–Є–љ–∞–Љ–Є, –љ–µ —Б—В—А–∞–і–∞—О—Й–Є–Љ–Є —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ, —Г –Љ–Њ–ї–Њ–і—Л—Е –Љ—Г–ґ—З–Є–љ —Б —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М –Ї—А–Њ–≤–Њ–Њ–±—А–∞—Й–µ–љ–Є—П –Њ–±–љ–∞—А—Г–ґ–Є–≤–∞–ї–∞—Б—М –≤ 4 —А–∞–Ј–∞ —З–∞—Й–µ, –∞ —Г –ґ–µ–љ—Й–Є–љ —Б —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ – –≤ 8 —А–∞–Ј —З–∞—Й–µ [13].
–Ф–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–µ —Б–≤–µ–і–µ–љ–Є—П –Њ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞ –Є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Ї—А–Њ–≤–Њ–Њ–±—А–∞—Й–µ–љ–Є—П –Љ–Њ–ґ–љ–Њ –њ–Њ–ї—Г—З–Є—В—М –Є–Ј –∞–љ–∞–ї–Є–Ј–∞ –±–Њ–ї—М—И–Є—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –њ–Њ—Б–≤—П—Й–µ–љ–љ—Л—Е –њ—А–Є–Љ–µ–љ–µ–љ–Є—О –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤ –Р–Я–§ —Г –±–Њ–ї—М–љ—Л—Е —Б –Ј–∞—Б—В–Њ–є–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О. –Я—А–Њ–њ–Њ—А—Ж–Є—П –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ —Б—А–µ–і–Є –ї–Є—Ж —Б –Ј–∞—Б—В–Њ–є–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О –≤ 1987 –≥–Њ–і—Г –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є CONSENSUS (Cooperative North Scandinavian Enalapril Survival Study) c–Њ—Б—В–∞–≤–ї—П–ї–∞ 23% [14], –≤ 1991 –≥–Њ–і—Г –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є SOLVD (Studies of Left Ventricular Dysfunction) – 25% [15], –∞ –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є V–HeFT II (Vasodilator Heart Failure Trail II) – 20% [16]. –Т 1998 –≥–Њ–і—Г –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є ATLAS (Assessment of Treatment with Lisinopril and Survival) [17] –±–Њ–ї—М–љ—Л–µ —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ —В–∞–Ї–ґ–µ —Б–Њ—Б—В–∞–≤–ї—П–ї–Є 20% –Њ—В –≤—Б–µ—Е –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л—Е –±–Њ–ї—М–љ—Л—Е.
–Ґ–∞–Ї –Ї–∞–Ї —Н—В–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ—А–Њ–≤–Њ–і–Є–ї–Є—Б—М –љ–∞ —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ –Њ—В–Њ–±—А–∞–љ–љ–Њ–є –њ–Њ–њ—Г–ї—П—Ж–Є–Є, –Є—Е –і–∞–љ–љ—Л–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Є–љ—В–µ—А–њ—А–µ—В–Є—А–Њ–≤–∞—В—М —Б –Њ–њ—А–µ–і–µ–ї–µ–љ–љ–Њ–є –Њ—Б—В–Њ—А–Њ–ґ–љ–Њ—Б—В—М—О. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є NETWORK, —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ —Б–њ–ї–∞–љ–Є—А–Њ–≤–∞–љ–љ–Њ–Љ –і–ї—П –Њ—Ж–µ–љ–Ї–Є –њ–Њ–њ—Г–ї—П—Ж–Є–Є –±–Њ–ї—М–љ—Л—Е —Б –Ј–∞—Б—В–Њ–є–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О –Ї—А–Њ–≤–Њ–Њ–±—А–∞—Й–µ–љ–Є—П, –±–Њ–ї—М–љ—Л–µ —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ —Б–Њ—Б—В–∞–≤–Є–ї–Є 10% [18].
–Т1998 –≥–Њ–і—Г –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є RESOLVD (Randomized Evaluation of Srategies for Left Ventricular Dysfunction pilot trail) –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ, –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –њ–Њ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ –Ї—А–Є—В–µ—А–Є—П–Љ, —Б–Њ—Б—В–∞–≤–Є–ї–Њ —Б—А–µ–і–Є –±–Њ–ї—М–љ—Л—Е –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О –Ї—А–Њ–≤–Њ–Њ–±—А–∞—Й–µ–љ–Є—П 35% [19]. –Т —Н—В–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –Ї–∞–Ї –Є —А–∞–љ–µ–µ –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є SOLVD, –±—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –і–Є–∞–±–µ—В —П–≤–ї—П–µ—В—Б—П –љ–µ–Ј–∞–≤–Є—Б–Є–Љ—Л–Љ –њ—А–µ–і–Є–Ї—В–Њ—А–Њ–Љ –Є–љ–≤–∞–ї–Є–і–Є–Ј–∞—Ж–Є–Є –Є —Б–Љ–µ—А—В–љ–Њ—Б—В–Є –Ї–∞–Ї –њ—А–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є —П–≤–љ–Њ–є, —В–∞–Ї –Є –њ—А–Є –±–µ—Б—Б–Є–Љ–њ—В–Њ–Љ–љ–Њ–є –Ј–∞—Б—В–Њ–є–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є [19,20].
–Т –њ–Њ–њ—Г–ї—П—Ж–Є–Њ–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е –њ–Њ–ґ–Є–ї—Л—Е –±–Њ–ї—М–љ—Л—Е –±—Л–ї–Њ –Њ–±–љ–∞—А—Г–ґ–µ–љ–Њ, —З—В–Њ —Б–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В —П–≤–ї—П–µ—В—Б—П –љ–µ–Ј–∞–≤–Є—Б–Є–Љ—Л–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Ї—А–Њ–≤–Њ–Њ–±—А–∞—Й–µ–љ–Є—П –Є —З—В–Њ —Н—В–Њ—В —А–Є—Б–Ї –≤–Њ–Ј—А–∞—Б—В–∞–µ—В –њ—А–Є —Г–≤–µ–ї–Є—З–µ–љ–Є–Є —В—П–ґ–µ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Ь–љ–Њ–≥–Њ—Д–∞–Ї—В–Њ—А–љ—Л–є –∞–љ–∞–ї–Є–Ј –њ–Њ–Ї–∞–Ј–∞–ї, —З—В–Њ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –≤ –Ї—А–Њ–≤–Є –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є HbA1c —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –Ј–∞—Б—В–Њ–є–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –љ–∞ 15% [21]. –С–Њ–ї—М—И–∞—П –њ–Њ–і–≤–µ—А–ґ–µ–љ–љ–Њ—Б—В—М –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї—М–љ—Л—Е —А–∞–Ј–≤–Є—В–Є—О –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Ї—А–Њ–≤–Њ–Њ–±—А–∞—Й–µ–љ–Є—П, –Ї–∞–Ї —Б—З–Є—В–∞—О—В, —Б–≤—П–Ј–∞–љ–∞ —Б –±–Њ–ї–µ–µ —З–∞—Б—В—Л–Љ —А–∞–Ј–≤–Є—В–Є–µ–Љ —Г –љ–Є—Е –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ–Є —Б–µ—А–і—Ж–∞ –Є –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ–Њ–є –µ—О –і–Є–∞—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–є –і–Є—Б—Д—Г–љ—Ж–Є–µ–є [22], —Б –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ —Б–љ–Є–ґ–µ–љ–Є–µ–Љ –њ—А–Є —Б–∞—Е–∞—А–љ–Њ–Љ –і–Є–∞–±–µ—В–µ —А–µ–Ј–µ—А–≤–∞ –Ї–Њ—А–Њ–љ–∞—А–љ–Њ–≥–Њ –Ї—А–Њ–≤–Њ—В–Њ–Ї–∞ –≤—Б–ї–µ–і—Б—В–≤–Є–µ —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є –Љ–Є–Ї—А–Њ–∞–љ–≥–Є–Њ–њ–∞—В–Є–Є [23], —Б–Њ —Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є–Љ –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Є –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ—Л–Љ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –Љ—Л—И—Ж—Л –Љ–Є–Њ–Ї–∞—А–і–∞ [24] –Є –µ–≥–Њ —Б—В—А—Г–Ї—В—Г—А–љ—Л–Љ —А–µ–Љ–Њ–і–µ–ї–Є—А–Њ–≤–∞–љ–Є–µ–Љ, –∞ —В–∞–Ї–ґ–µ —Б —А–∞–Ј–≤–Є—В–Є–µ–Љ –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є –∞–≤—В–Њ–љ–Њ–Љ–љ–Њ–є –Ї–∞—А–і–Є–∞–ї—М–љ–Њ–є –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є [25].
–°—Г—Й–µ—Б—В–≤–µ–љ–љ—Л–є, –љ–µ–Ј–∞–≤–Є—Б–Є–Љ—Л–є –Њ—В —Б—В–µ–њ–µ–љ–Є –Є–Љ–µ—О—Й–Є—Е—Б—П —Б–Њ—Б—Г–і–Є—Б—В—Л—Е –њ–Њ—А–∞–ґ–µ–љ–Є–є –≤–Ї–ї–∞–і –≤ –Ј–ї–Њ–Ї–∞—З–µ—Б—В–≤–µ–љ–љ–Њ–µ —А–∞–Ј–≤–Є—В–Є–µ –Ј–∞—Б—В–Њ–є–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –≤–љ–Њ—Б—П—В —Е–∞—А–∞–Ї—В–µ—А–љ—Л–µ –і–ї—П —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–µ –≥–Њ—А–Љ–Њ–љ–∞–ї—М–љ–Њ––Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–µ –љ–∞—А—Г—И–µ–љ–Є—П. –Я–Њ–≤—Л—И–µ–љ–љ–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –љ–µ—А–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л, –Њ—В–Љ–µ—З–∞–µ–Љ–∞—П –њ—А–Є —Б–∞—Е–∞—А–љ–Њ–Љ –і–Є–∞–±–µ—В–µ, —А–µ–Ј–Ї–Њ –≤–Њ–Ј—А–∞—Б—В–∞–µ—В –њ—А–Є –њ—А–Є—Б–Њ–µ–і–Є–љ–µ–љ–Є–Є –Ј–∞—Б—В–Њ–є–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є, —Г—Б—Г–≥—Г–±–ї—П—П —В–µ—З–µ–љ–Є–µ –Њ–±–Њ–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –Є —Г—Б–Ї–Њ—А—П—П —А–∞–Ј–≤–Є—В–Є–µ —В—П–ґ–µ–ї—Л—Е —Д–∞—В–∞–ї—М–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є [26–29].
–С–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–є —Н—Д—Д–µ–Ї—В –њ—А–Є–Љ–µ–љ–µ–љ–Є—П b––±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –њ—А–Є –Ј–∞—Б—В–Њ–є–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є —Г –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ –љ–∞—И–µ–ї —Б–≤–Њ–µ –Њ—В—А–∞–ґ–µ–љ–Є–µ –≤ –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ–љ—Л—Е –≤ —П–љ–≤–∞—А–µ 2007 –≥–Њ–і–∞ —Б–Њ–≤–Љ–µ—Б—В–љ—Л—Е —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П—Е –Х–≤—А–Њ–њ–µ–є—Б–Ї–Њ–≥–Њ –Ю–±—Й–µ—Б—В–≤–∞ –Ї–∞—А–і–Є–Њ–ї–Њ–≥–Њ–≤ –Є –Х–≤—А–Њ–њ–µ–є—Б–Ї–Њ–є –Р—Б—Б–Њ—Ж–Є–∞—Ж–Є–Є –њ–Њ –Ы–µ—З–µ–љ–Є—О –°–∞—Е–∞—А–љ–Њ–≥–Њ –Ф–Є–∞–±–µ—В–∞ (—В–∞–±–ї. 1) [30].
–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –љ–µ—В —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ —Б–њ–ї–∞–љ–Є—А–Њ–≤–∞–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –њ–Њ—Б–≤—П—Й–µ–љ–љ—Л—Е –Є–Ј—Г—З–µ–љ–Є—О –њ—А–Є–Љ–µ–љ–µ–љ–Є—П b––±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –њ—А–Є –Ј–∞—Б—В–Њ–є–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є —Г –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ. –Р–љ–∞–ї–Є–Ј –њ–Њ–і–≥—А—Г–њ–њ –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ, –≤—Е–Њ–і—П—Й–Є—Е –≤ –±–Њ–ї—М—И–Є–µ –Љ–љ–Њ–≥–Њ—Ж–µ–љ—В—А–Њ–≤—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Ї—А–Њ–≤–Њ–Њ–±—А–∞—Й–µ–љ–Є—П, –њ–Њ–Ї–∞–Ј—Л–≤–∞–µ—В, —З—В–Њ b––±–ї–Њ–Ї–∞—В–Њ—А—Л —Б–љ–Є–ґ–∞—О—В —Б–Љ–µ—А—В–љ–Њ—Б—В—М –Є –Њ–±–ї–µ–≥—З–∞—О—В —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї—Г —Г–Љ–µ—А–µ–љ–љ–Њ–є –Є —В—П–ґ–µ–ї–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Ї—А–Њ–≤–Њ–Њ–±—А–∞—Й–µ–љ–Є—П –≤ —В–Њ–є –ґ–µ —Б—В–µ–њ–µ–љ–Є, —З—В–Њ –Є —Г –±–Њ–ї—М–љ—Л—Е –±–µ–Ј –і–Є–∞–±–µ—В–∞. –Э–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ c–ї–µ–і—Г—О—Й–Є—Е –Љ–љ–Њ–≥–Њ—Ж–µ–љ—В—А–Њ–≤—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –≤–Ї–ї—О—З–∞—О—Й–Є—Е –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ, —Б–ї–µ–і—Г—О—Й–Є–µ b––±–ї–Њ–Ї–∞—В–Њ—А—Л —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ—Л –Ї–∞–Ї –њ–µ—А–≤–Њ–Њ—З–µ—А–µ–і–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ —Б –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О –Ї—А–Њ–≤–Њ–Њ–±—А–∞—Й–µ–љ–Є—П: –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї (–Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ MERIT–HF, 2000 –≥–Њ–і), –±–Є—Б–Њ–њ—А–Њ–ї–Њ–ї (–Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ CIBIS II, 1999 –≥–Њ–і), –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї (–Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П COPERNICUS, 2001 –≥–Њ–і –Є COMET, 2003 –≥–Њ–і) [31–35].
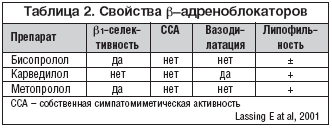
–°–≤–Њ–є—Б—В–≤–∞ –њ—А–µ–і–ї–∞–≥–∞–µ–Љ—Л—Е b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 2.
–Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї–∞ (b1–—Б–µ–ї–µ–Ї—В–Є–≤–љ–Њ–≥–Њ –±–ї–Њ–Ї–∞—В–Њ—А–∞ –∞–і—А–µ–љ–Њ—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ –±–µ–Ј –≤–љ—Г—В—А–µ–љ–љ–µ–є —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –≤–∞–Ј–Њ–і–Є–ї–∞—В–Є—А—Г—О—Й–Є—Е —Б–≤–Њ–є—Б—В–≤, –ї–Є–њ–Њ—А–∞—Б—В–≤–Њ—А–Є–Љ–Њ–≥–Њ) –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є MERIT–HF (Metoprolol CR/XL Randomised Intervention Trail in Congestive Heart Failure, –Є–ї–Є «–†–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—О –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї–∞ CR/XL –њ—А–Є –Ј–∞—Б—В–Њ–є–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є») —Г 3991 –±–Њ–ї—М–љ–Њ–≥–Њ —Б –Ј–∞—Б—В–Њ–є–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О II–IV c—В–µ–њ–µ–љ–Є —В—П–ґ–µ—Б—В–Є –њ–Њ NYHA –њ—А–Є–≤–µ–ї–Њ –Ї –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–Љ—Г —Б–љ–Є–ґ–µ–љ–Є—О —Б–Љ–µ—А—В–љ–Њ—Б—В–Є –љ–∞ 34%.
–Ш—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ 1,25–10 –Љ–≥ –±–Є—Б–Њ–њ—А–Њ–ї–Њ–ї–∞, b1–—Б–µ–ї–µ–Ї—В–Є–≤–љ–Њ–≥–Њ –±–ї–Њ–Ї–∞—В–Њ—А–∞ –∞–і—А–µ–љ–Њ—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤, –±–µ–Ј –≤–љ—Г—В—А–µ–љ–љ–µ–є —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –≤–∞–Ј–Њ–і–Є–ї–∞—В–Є—А—Г—О—Й–Є—Е —Б–≤–Њ–є—Б—В–≤, –ї–Є–њ–Њ– –Є –≥–Є–і—А–Њ—А–∞—Б—В–≤–Њ—А–Є–Љ–Њ–≥–Њ –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є CIBIS II (The Cardiac Insufficiency Disoprolol Study II,–Є–ї–Є «–Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –±–Є—Б–Њ–њ—А–Њ–ї–Њ–ї–∞ –њ—А–Є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є 2») —Г 2647 –±–Њ–ї—М–љ—Л—Е —Б –Ј–∞—Б—В–Њ–є–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О III–IV c—В–µ–њ–µ–љ–Є —В—П–ґ–µ—Б—В–Є –њ–Њ NYHA —В–∞–Ї–ґ–µ –њ—А–Є–≤–µ–ї–Њ –Ї 34% —Б–љ–Є–ґ–µ–љ–Є—О —Б–Љ–µ—А—В–љ–Њ—Б—В–Є.
–Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ COPERNICUS (CarvedilOl ProspEctive RaNdomised Cumulative Survival, –Є–ї–Є «–Я—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ–Њ–µ —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Ї—Г–Љ—Г–ї—П—В–Є–≤–љ–Њ–є –≤—Л–ґ–Є–≤–∞–µ–Љ–Њ—Б—В–Є –њ—А–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–Є –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї–∞») –±—Л–ї–Њ –њ–µ—А–≤—Л–Љ —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л–Љ –њ–ї–∞—Ж–µ–±–Њ––Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ—Л–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ–Љ, –Ї–Њ—В–Њ—А–Њ–µ –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–ї–Њ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Л–µ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–∞ b––±–ї–Њ–Ї–∞–і—Л —Г –±–Њ–ї—М–љ—Л—Е —Б —В—П–ґ–µ–ї–Њ–є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –≤–Њ—И–ї–Є 2283 –±–Њ–ї—М–љ—Л—Е —Б–Њ —Б—В–∞–±–Є–ї—М–љ—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ —В—П–ґ–µ–ї–Њ–є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є, —Б —Д—А–∞–Ї—Ж–Є–µ–є –≤—Л–±—А–Њ—Б–∞ < 25%.
–Ъ–∞—А–≤–µ–і–Є–ї–Њ–ї, –љ–µ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–є b––±–ї–Њ–Ї–∞—В–Њ—А –∞–і—А–µ–љ–Њ—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ —Б a1––±–ї–Њ–Ї–Є—А—Г—О—Й–µ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О, –±–µ–Ј –≤–љ—Г—В—А–µ–љ–љ–µ–є —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є, —Б –≤–∞–Ј–Њ–і–Є–ї–∞—В–Є—А—Г—О—Й–Є–Љ–Є —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є, –ї–Є–њ–Њ—А–∞—Б—В–≤–Њ—А–Є–Љ—Л–є, –њ—А–Є–Љ–µ–љ—П–ї—Б—П –љ–∞ —Д–Њ–љ–µ –Њ–њ—В–Є–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–є —Б—В–∞–љ–і–∞—А—В–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Є–љ–≥–Є–±–Є—В–Њ—А–∞–Љ–Є –Р–Я–§, –і–Є—Г—А–µ—В–Є–Ї–∞–Љ–Є –Є –≤–Њ –Љ–љ–Њ–≥–Є—Е —Б–ї—Г—З–∞—П—Е –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –љ–∞–њ–µ—А—Б—В—П–љ–Ї–Є. –Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –±—Л–ї–Њ –њ—А–µ—А–≤–∞–љ–Њ –њ—А–µ–ґ–і–µ–≤—А–µ–Љ–µ–љ–љ–Њ –≤ –Љ–∞—А—В–µ 2000 –≥–Њ–і–∞, —В–∞–Ї –Ї–∞–Ї –±—Л–ї–Њ –Њ–±–љ–∞—А—Г–ґ–µ–љ–Њ –≤—Л—Б–Њ–Ї–Њ–і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ —Г–ї—Г—З—И–µ–љ–Є–µ –≤—Л–ґ–Є–≤–∞–µ–Љ–Њ—Б—В–Є –≤ –≥—А—Г–њ–њ–µ, –њ–Њ–ї—Г—З–∞–≤—И–µ–є –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї. –Ю–±—Й–∞—П —Б–Љ–µ—А—В–љ–Њ—Б—В—М –≤ –≥—А—Г–њ–њ–µ –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї–∞ –≤—Л—Б–Њ–Ї–Њ–і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Б–љ–Є–ґ–∞–ї–∞—Б—М –љ–∞ 35% (—А < 0,00013). –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –Є–Љ–µ–љ–љ–Њ –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї —П–≤–ї—П–µ—В—Б—П –њ—А–µ–њ–∞—А–∞—В–Њ–Љ –≤—Л–±–Њ—А–∞ —Г –±–Њ–ї—М–љ—Л—Е —Б —В—П–ґ–µ–ї–Њ–є –Ј–∞—Б—В–Њ–є–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О.
–Ґ–µ—А–∞–њ–Є—П b––±–ї–Њ–Ї–∞—В–Њ—А–∞–Љ–Є –њ—А–Є –Ј–∞—Б—В–Њ–є–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–Њ—З–љ–Њ—Б—В–Є –љ–Њ—Б–Є—В –і–ї–Є—В–µ–ї—М–љ—Л–є, —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–є —Е–∞—А–∞–Ї—В–µ—А. –Т—Л–±–Њ—А –Є—Б–њ–Њ–ї—М–Ј—Г–µ–Љ—Л—Е b––±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤, –Њ—В–ї–Є—З–∞—О—Й–Є—Е—Б—П –Љ–µ–ґ–і—Г —Б–Њ–±–Њ–є –њ–Њ —Д–∞—А–Љ–∞–Ї–Њ–і–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Є–Љ —Б–≤–Њ–є—Б—В–≤–∞–Љ, –≤–Њ –Љ–љ–Њ–≥–Њ–Љ –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–Љ–Є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є. –Ю—Б–Њ–±—Л–µ —В—А—Г–і–љ–Њ—Б—В–Є –≤–Њ–Ј–љ–Є–Ї–∞—О—В –њ—А–Є —Б–Њ—З–µ—В–∞–љ–Є–Є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Ї—А–Њ–≤–Њ–Њ–±—А–∞—Й–µ–љ–Є—П –Є —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞. –Х—Й–µ —Б–Њ–≤—Б–µ–Љ –љ–µ–і–∞–≤–љ–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –њ—А–Є —Б–∞—Е–∞—А–љ–Њ–Љ –і–Є–∞–±–µ—В–µ —Б—З–Є—В–∞–ї–Њ—Б—М –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л–Љ –Є–Ј––Ј–∞ —В—А—Г–і–љ–Њ—Б—В–µ–є, –≤–Њ–Ј–љ–Є–Ї–∞—О—Й–Є—Е –њ—А–Є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є–є, —Г—Е—Г–і—И–µ–љ–Є—П –Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є–Є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ –Є –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –∞—В–µ—А–Њ–≥–µ–љ–љ—Л—Е –і–Є—Б–ї–Є–њ–Є–і–µ–Љ–Є–є. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П —И–Є—А–Њ–Ї–Њ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Њ –Љ–љ–µ–љ–Є–µ, —З—В–Њ –љ–∞–Є–±–Њ–ї–µ–µ –Њ–њ—В–Є–Љ–∞–ї—М–љ—Л–є b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А –њ—А–Є —Б–∞—Е–∞—А–љ–Њ–Љ –і–Є–∞–±–µ—В–µ – —Н—В–Њ –≤—Л—Б–Њ–Ї–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–є b1––±–ї–Њ–Ї–∞—В–Њ—А –∞–і—А–µ–љ–Њ—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤, –±–µ–Ј –≤–љ—Г—В—А–µ–љ–љ–µ–є —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є, –Є–Љ–µ—О—Й–Є–є –≤–∞–Ј–Њ–і–Є–ї–∞—В–Є—А—Г—О—Й–Є–µ —Б–≤–Њ–є—Б—В–≤–∞, –љ–µ —Б–≤—П–Ј–∞–љ–љ—Л–µ —Б –≤–љ—Г—В—А–µ–љ–љ–µ–є —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О. –Я–Њ–ї–љ–Њ—Б—В—М—О –Њ—В–≤–µ—З–∞–µ—В —Н—В–Є–Љ —В—А–µ–±–Њ–≤–∞–љ–Є—П–Љ —В–Њ–ї—М–Ї–Њ –љ–µ–±–Є–≤–Њ–ї–Њ–ї (–Э–µ–±–Є–ї–µ—В), —З—М–Є –≤–∞–Ј–Њ–і–Є–ї–∞—В–Є—А—Г—О—Й–Є–µ —Б–≤–Њ–є—Б—В–≤–∞ —Б–≤—П–Ј–∞–љ—Л —Б L––∞—А–≥–Є–љ–Є–љ/–Њ–Ї—Б–Є–і –љ–Є—В—А–∞—В–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О. –Ю–љ –љ–µ —Г—Е—Г–і—И–∞–µ—В –∞—В–µ—А–Њ–≥–µ–љ–љ–Њ–є –і–Є—Б–ї–Є–њ–Є–і–µ–Љ–Є–Є —Г –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ [–Ф–µ–і–Њ–≤ –Є –і—А., 2001].
–С–Њ–ї–µ–µ —В–Њ–≥–Њ, –њ–Њ –і–∞–љ–љ—Л–Љ –Ї–∞—А–і–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ—В–і–µ–ї–µ–љ–Є—П –≠–Э–¶ –†–Њ—Б–Љ–µ–і—В–µ—Е–љ–Њ–ї–Њ–≥–Є–Є, –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –љ–µ–±–Є–≤–Њ–ї–Њ–ї–∞ —Б–љ–Є–ґ–∞–µ—В —Г –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ 2 —В–Є–њ–∞ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є (—А–Є—Б. 1), —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В –Ї–Њ—А–Њ–љ–∞—А–љ—Л–є —А–µ–Ј–µ—А–≤ —Б–µ—А–і—Ж–∞ (—А–Є—Б. 2) –Є —Г–Љ–µ–љ—М—И–∞–µ—В –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –і–Є—Б–Ї–Є–љ–µ—В–Є—З–µ—Б–Ї–Є—Е —Б–µ–≥–Љ–µ–љ—В–Њ–≤ –≤ –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–Љ —Б–µ—А–і—Ж–µ —Г –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ 2 —В–Є–њ–∞ (—А–Є—Б. 3).
–Я–Њ–і–Њ–±–љ–Њ–µ –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–µ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ –љ–µ–±–Є–≤–Њ–ї–Њ–ї–∞ –љ–∞ —Б–Њ–Ї—А–∞—В–Є—В–µ–ї—М–љ—Г—О —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –Є—И–µ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ —Б–µ—А–і—Ж–∞ —Б–Њ —Б–љ–Є–ґ–µ–љ–љ–Њ–є —Б–Њ–Ї—А–∞—В–Є—В–µ–ї—М–љ–Њ–є —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М—О –Њ—В–Љ–µ—З–∞–ї–Є –Є –і—А—Г–≥–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–Є [36–38]. –Ъ —Б–Њ–ґ–∞–ї–µ–љ–Є—О, –њ–µ—А–≤—Л–µ –і–∞–љ–љ—Л–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ–≥–Њ —Г—А–Њ–≤–љ—П –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ–Њ—Б—В–Є –Њ –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–Љ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–Є –љ–µ–±–Є–≤–Њ–ї–Њ–ї–∞ –љ–∞ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Ј–∞—Б—В–Њ–є–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –њ–Њ—П–≤–Є–ї–Є—Б—М —Б–Њ–≤—Б–µ–Љ –љ–µ–і–∞–≤–љ–Њ, –≤ 2004 –≥–Њ–і—Г [39]. –Т–Њ–Ј–Љ–Њ–ґ–љ–Њ, —Н—В–Њ –Є –Њ–±—К—П—Б–љ—П–µ—В –Њ—В—Б—Г—В—Б—В–≤–Є–µ —Н—В–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –≤ —Б–њ–Є—Б–Ї–µ b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤, —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ–Љ—Л—Е –і–ї—П –ї–µ—З–µ–љ–Є—П –Ј–∞—Б—В–Њ–є–љ–Њ–є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є. –Ф–∞–љ–љ—Л–µ –Њ –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї–µ, –±–Є—Б–Њ–њ—А–Њ–ї–Њ–ї–µ –Є –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї–µ –±—Л–ї–Є –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ—Л –љ–∞ 4–5 –ї–µ—В —А–∞–љ—М—И–µ.
–Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ SENIORS (Study of Effects of Nebivalol Intervention on Outcomes and Rehospitalization in Seniors with HF, –Є–ї–Є «–Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –≤–ї–Є—П–љ–Є—П –њ—А–Є–µ–Љ–∞ –љ–µ–±–Є–≤–Њ–ї–Њ–ї–∞ –љ–∞ –Є—Б—Е–Њ–і—Л –Є –њ–Њ–≤—В–Њ—А–љ—Г—О –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є—О —Г –њ–Њ–ґ–Є–ї—Л—Е —Б –Э–Ъ») [40] —П–≤–ї—П–µ—В—Б—П –њ–µ—А–≤—Л–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ–Љ –Ї—Г–і–∞ –≤–Њ—И–ї–Є 2135 –±–Њ–ї—М–љ—Л—Е —Б—В–∞—А—И–µ 70 –ї–µ—В. –Я–∞—Ж–Є–µ–љ—В—Л –њ–Њ–ї—Г—З–∞–ї–Є –Є–ї–Є –љ–µ–±–Є–≤–Њ–ї–Њ–ї –Є–ї–Є –њ–ї–∞—Ж–µ–±–Њ –≤ —В–µ—З–µ–љ–Є–µ –і–Њ 40 –Љ–µ—Б—П—Ж–µ–≤. –Т —Б—А–µ–і–љ–µ–Љ –Ј–∞ 21 –Љ–µ—Б—П—Ж –љ–µ–±–Є–≤–Њ–ї–Њ–ї –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ, –љ–∞ 14% ( —А<0,0039), —Б–љ–Є–ґ–∞–ї –Њ–±—Й—Г—О —Б–Љ–µ—А—В–љ–Њ—Б—В—М + –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–є –њ–Њ –њ–Њ–≤–Њ–і—Г —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є. –Ґ–µ—А–∞–њ–Є—П –љ–µ–±–Є–≤–Њ–ї–Њ–ї–Њ–Љ –±—Л–ї–∞ –±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–є —Г –ї–Є—Ж –Љ–Њ–ї–Њ–ґ–µ 75 –ї–µ—В –Є —Б –§–Т–Ы–Ц>35%.
–£—З–Є—В—Л–≤–∞—П —В–µ–љ–і–µ–љ—Ж–Є—О –Ї –љ–∞—А–∞—Б—В–∞–љ–Є—О –і–Њ–ї–Є –ї–Є—Ж –њ–Њ–ґ–Є–ї–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ —Б—А–µ–і–Є –љ–∞—Б–µ–ї–µ–љ–Є—П –Х–≤—А–Њ–њ—Л –Є –°–µ–≤–µ—А–љ–Њ–є –Р–Љ–µ—А–Є–Ї–Є, –∞ —В–∞–Ї–ґ–µ –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ—Л–є —А–Њ—Б—В —Б—А–µ–і–Є —Н—В–Њ–є –њ–Њ–њ—Г–ї—П—Ж–Є–Є –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ 2 —В–Є–њ–∞, –њ–Њ—П–≤–Є–≤—И–Є–µ—Б—П –і–∞–љ–љ—Л–µ –Њ–± —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–Љ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–Є —Г –љ–Є—Е –љ–µ–±–Є–≤–Њ–ї–Њ–ї–∞ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ —А–∞—Б—И–Є—А–µ–љ–Є–Є —А–µ–∞–ї—М–љ—Л—Е —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є—Е –њ–µ—А—Б–њ–µ–Ї—В–Є–≤ –Є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–µ–є –њ—А–∞–Ї—В–Є–Ї—Г—О—Й–Є—Е –≤—А–∞—З–µ–є.
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ. –°–µ—А–і–µ—З–љ–∞—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М —П–≤–ї—П–µ—В—Б—П –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ–є –њ—А–Є—З–Є–љ–Њ–є —Б–Љ–µ—А—В–Є –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ 2 —В–Є–њ–∞. b––±–ї–Њ–Ї–∞—В–Њ—А—Л –≤–Њ—И–ї–Є –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –≤ —Б—Е–µ–Љ—Г —Б—В–∞–љ–і–∞—А—В–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є —Г —Н—В–Є—Е –±–Њ–ї—М–љ—Л—Е. –Ъ —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ–Љ—Л–Љ b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–∞–Љ –њ—А–Є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є —Г –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ –Њ—В–љ–Њ—Б—П—В—Б—П –Љ–µ—В–Њ–њ—А–Њ–ї–Њ–ї, –±–Є—Б–Њ–њ—А–Њ–ї–Њ–ї –Є –Ї–∞—А–≤–µ–і–Є–ї–Њ–ї, –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ—Л–µ –і–∞–љ–љ—Л–µ –Њ –Ї–Њ—В–Њ—А—Л—Е –±—Л–ї–Є –Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ—Л –≤ 1999–2001 –≥–Њ–і–∞—Е. –Я–Њ–Ј–і–љ–µ–µ, –≤ 2004 –≥–Њ–і—Г, –њ–Њ—П–≤–Є–ї–Є—Б—М —Б–≤–µ–і–µ–љ–Є—П –Њ –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–Љ –≤–ї–Є—П–љ–Є–Є –љ–∞ –Ј–∞—Б—В–Њ–є–љ—Г—О —Б–µ—А–і–µ—З–љ—Г—О –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М —Г –њ–Њ–ґ–Є–ї—Л—Е –±–Њ–ї—М–љ—Л—Е –љ–µ–±–Є–≤–Њ–ї–Њ–ї–∞, —В—А–∞–і–Є—Ж–Є–Њ–љ–љ–Њ —А–∞—Б—Б–Љ–∞—В–Є–≤–∞–µ–Љ–Њ–≥–Њ –≤ –Ї–∞—З–µ—Б—В–≤–µ –љ–∞–Є–±–Њ–ї–µ–µ –Њ–њ—В–Є–Љ–∞–ї—М–љ–Њ–≥–Њ b––∞–і—А–µ–љ–Њ–±–ї–Њ–Ї–∞—В–Њ—А–∞ –њ—А–Є —Б–∞—Е–∞—А–љ–Њ–Љ –і–Є–∞–±–µ—В–µ. –Ъ—А—Г–њ–љ–Њ–Љ–∞—Б—И—В–∞–±–љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ—А–Њ–і–Њ–ї–ґ–∞—О—В—Б—П, –Є –Љ–Њ–ґ–љ–Њ –љ–∞–і–µ—П—В—М—Б—П, —З—В–Њ –њ—А–Њ–≤–µ–і–µ–љ–Є–µ —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ —Б–њ–ї–∞–љ–Є—А–Њ–≤–∞–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —Г –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ —Б –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О –Ї—А–Њ–≤–Њ–Њ–±—А–∞—Й–µ–љ–Є—П —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –љ–µ–±–Є–≤–Њ–ї–Њ–ї–∞ –≤ –±—Г–і—Г—Й–µ–Љ –њ–Њ–Љ–Њ–≥—Г—В –љ–∞–Љ –љ–∞–є—В–Є –љ–∞–Є–±–Њ–ї–µ–µ –Њ–њ—В–Є–Љ–∞–ї—М–љ—Л–µ –Љ–µ—В–Њ–і—Л –ї–µ—З–µ–љ–Є—П.


–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. Burt VL, Whelton P, Roccella EJ et al. Prevalence of Hypertension in the US Adult Population. Results From the Third National Health and Nutrition Examination Survey, 1988–1991. Hypertension 1995; 25: 305–313.
2. Hunink MG, Goldman L, Tosteson AN et al. The recent decline in mortality from coronary heart disease, 1980–1990. The effect of secular trends in risk factors and treatment. JAMA 1997; 277: 535–542.
3. Bots ML, Grobbee DE. Cardiovascular diseases in the Netherlands over the past 25 years – prevalence, incidence, and morbidity and mortality. Neth J Cardiol 1991; 4: 141–145.
4. McGovern PG, Pankow JS, Shahar E et al. Recent trends in acute coronary heart disease. Mortality, morbidity, medical care, and risk factors. N Engl J Med 1996; 334: 884–890.
5. Hoes AW, Mosterd A, Grobbee DE. –Ы–µ–Ї—Ж–Є–Є –њ–Њ —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –њ–Њ–і —А–µ–і–∞–Ї—Ж–Є–µ–є JGF Cleland. –≠–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—П –Є –њ–∞—В–Њ—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—П —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є.
6. Bonneux L, Barendregt JJ, Meeter K et al. Estimating clinical morbidity due to ischaemic heart disease and congestive heart failure: the future rise of heart failure. Am J Public Health 1994; 84: 20–28.
7. Ho KK, Anderson KM, Kannel WB et al. Survival after the onset of congestive heart failure in Framingham Heart Study subjects. Circulation 1993; 88: 107–115.
8. Reitsma JB, Mosterd A, De Craen AJM et al. Increase in hospital admission rates for heart failure in the Netherlands, 1980–1993. Heart 1996; 76: 388–392.
9. McMurray J, McDonagh T, Morrison CE et al. Trends in hospitalization for heart failure in Scotland, 1980–1990. Eur Heart J 1993; 14: 1158–1162.
10. Eriksson H, Wilhemsen L, Coidahl K et al. Epidemiology and prognosis of heart failure. Z Kardiol 1991; 80 (suppl 8): 1–6.
11. Yusuf S, Thom T, Abbott RD. Changes in hypertension treatment and in congestive heart failure mortality in the USA. Hypertension 1989; 13: 174–179.
12. Fries JF. Ageing, natural death and the compression of morbidity. N Engl J Med 1980; 303: 130–135.
13. Clark CM, Perry RC. Type 2 diabetes and macro vascular disease. Epidemiology and etiology. Am Heart J 1999 (In press).
14. The CONSENSUS trial study group. Effect of enalapril on mortality in severe congestive heart failure. N Engl J Med 1987; 316: 1429–35.
15. The SOLVD investigators. Effect of enalapril on survival in patients with reduced left ventricular ejection fraction and congestive heart failure. N Engl J Med 1991; 325: 293–302.
16. Cohn JN, Johnson G, Ziesche S et al. A comparison of enalapril with hydralazine–isosorbide dinitrate in the treatment of chronic congestive heart failure. N Engl J Med 1991; 325: 303–10.
17. Packer M, Poole–Wilson PA, Armstrong PM et al. on behalf of the ATLAS Study Group. Comparative effects of low doses of the angiotensin converting enzyme inhibitor lisinopril on morbidity and mortality in chronic heart failure. Submitted, 1998.
18. The NETWORK investigators. Clinical outcome with enalapril in symptomatic chronic heart failure; a dose comparison. Eur Heart J 1998; 19: 481–9.
19. Suskin N, McKelvie RS, Roteaus J, Sigouin C, Wiece KE, Yusuf S. Increased insulin and glucose levels in heart failure. J Am Coll Cardiol 1998; 3 (suppl): 249A.
20. Schindler DM, Kostis JB, Yusuf S et al. For the SOLVD investigators. Diabetes mellitus: a predictor of morbidity and mortality in the studies of left ventricular dysfunction (SOLVD) trials and registry. Am J Cardiol 1996; 77: 1017–20.
21. Chae CU, Glynn RJ, Manson JE, Guralnik JM, Taylor JO, Pfeffer MA. Diabetes predicts congestive heart failure risk in the elderly. Circulation 1998; 98 (suppl I); 721.
22. Detry JM. The pathophysiology of myocardial ischaemia. Eur Heart J 1996; 17 (suppl G): 48–52.
23. Youkoyama I, Momomura S–I, Ohtake T et al. Reduced myocardial flow reserve in non–insulin–dependent diabetes mellitus. J Am Coll Cardiol 1997; 30: 1472–7.
24. Lundb?ck K. Diabetic angiopathy: a specific vascular disease. Lancet 1954; 2: 377–9.
25. Ewing D. Cardiac autonomic neuropathy. In: Jarret R, ed. Diabetes and heart disease. Amsterdam: Elsevier. 1984: 99–132.
26. Amato L, Paolisso G, Cacciatore F et al. on behalf of the observatorio geriatrico regione campania group. Congastive heart failure predicts the development of non–insulin dependent diabetes mellitus in the elderly. Diabetes Metab 1997; 23: 213–8.
27. Mosterd A, Cost B, Hoes AW, de Bruijne MC, Decrers JW, Hofman A et al. The prognosis of heart failure in the general population. The Rotterdam Study. Eur Heart J 2001; 22: 1318–1327.
28. De Groote P, Lamblin N, Mouquet F, Plichon D, McFadden E, Van Belle E et al. Impact of diabetes mellitus on long–term survival in patients with congastive heart failure. Eur Heart J 2004; 25: 656–662.
29. Thrainsdottir IS, Aspelund T, Hardarson T, Malmberg K, Sigurdsson G, Thorgeirsson G, Gudnason V, Ryden L. Glucose abnormalities and heart failure prognosis in the population based Reykjavik Study. Eur J Cardiovasc Prev Rehabil 2005; 12: 465–471.
30. European Heart Journal. Volume 28 Number 1 January 2007.
31. Haas SJ, Vos T, Gilbert RE, Krum H. Are ?–blockers as efficacious in patients with diabetes mellitus as in patients without diabetes mellitus who have chronic heart failure? A meta–analysis of large–scale clinical trials. Am Heart J 2003; 146: 848–853.
32. Hjalmarson A, Goldstein S, Fagerberg B, Wedel H, Waagstein F, Kjekshus J et al. For the MERIT–HF Study Group. Effects of controlled–release metoprolol on total mortality, hospitalizations, and well–being in patients with heart failure: The Metoprolol CR/XL Randomized intervention Trial in Congestive Heart Failure (MERIT–HF). JAMA 2000; 283: 1295–1302.
33. Deedwania PC, Giles TD, Klibaner M, Herlitz J, Hildebrandt P, Kjekshus J, Spinar J, Vitovec J, Stanbrook H, Wikstrand J; MERIT–HF Study Group. Efficacy, safety nd tolerability of metoprolol CR/XL in patients with diabetes and chronic heart failure: experiences from MERIT–HF. Am Heart J 2005; 149: 159–167.
34. Packer M, Coats AJ, Fowler MB, Katus HA, Krum H, Mochacsi P et al. for the Carvedilol Prospective Randomized Cumulative Survival in severe chronic heart failure. N Engl J Med 2001; 344: 1651–1658.
35. Pool–Wilson PA, Swedberg K, Cleland JG, Di Lenarda A, Hanrath P, Komajda M et al. for the COMET Investigators. Comparison of carvedilol and metoprolol on clinical outcomes in patients with chronic heart failure in the Carvedilol Or Metoprolol European Trial (COMET): randomized controlled trial. Lancet 2003; 57: 601–609.
36. Rousseau MF, Chapelle F, Van Eyll C, Stoleru L, Hager D, Van Nueten L, Pouleur H: Medium–term effects of ?–blockade on left ventricular dynamics: a double–blind placebo–controlled comparison of nebivolol and atenolol in patients with ischemic left ventricular dysfunction. J Card Fail 1996; 2: 15–23.
37. Wisenbaugh T, Katz I, Davis J. Long–term (3 month) effects of a new beta–blocker (nebivolol) on cardiac performance in dilated cardiomyopathy. J Am Coll Cardiol 1993; 21: 1094–1100.
38. Uhlir O, Dvorak I, MD, PhD, Gregor P, MD, PhD, Malek I, MD, PhD, Spinarova L, MD, Vojacek J, MD, Van Nueten L, MD. Nebivolol in the treatment of cardiac failure: a double–blind controlled clinical trial. J Card Fail 1997; vol. 3 No. 4: 271–276.
39. Results of SENIORS. European Society of Cardiology Congress 2004; Munich, Germany: 28 August – 1 September.
40. European Diabetes Policy Group 1998–1999. Guiderlines for Diabetes Care A Desktop Guide to Type 2 Diabetes Mellitus – International Diabetes Federation. Eur Region 1999; 1–22.








.gif)



