Введение
Интерес врачей и исследователей к проблеме метаболического синдрома (МС) неуклонно растет, что обусловлено его высокой распространенностью и риском развития сахарного диабета 2-го типа, сердечно-сосудистых событий, поражения органов-мишеней и значительного снижения качества и продолжительности жизни [1].Понятие «метаболический синдром» включает в себя увеличение массы висцерального жира, снижение чувствительности периферических тканей к инсулину с развитием гиперинсулинемии (ГИ), которая, в свою очередь, является пусковым фактором целого каскада нарушений, приводящих к стойкому повышению артериального давления (АД) [2-5].
При хронической ГИ возникает активация центров симпатической нервной системы (СНС), с последующим усилением нисходящей афферентации, приводящей к увеличению частоты сердечных сокращений, сердечного выброса и повышению тонуса периферических сосудов, активации ренин-ангиотензин-альдостероновой системы (РААС). Помимо этого, ГИ усиливает реабсорбцию натрия и увеличивает объем циркулирующей крови с формированием объемзависимой АГ, что, в свою очередь, приводит к увеличению тонуса сосудов мышечного типа [6, 7].
Таким образом, необходимо отметить, что механизмы повышения АД у пациентов с метаболическим синдромом существенно отличаются от таковых у пациентов с эссенциальной АГ [8, 9].
Учитывая вышесказанное, необходимо рассмотреть вопрос о выборе антигипертензивных препаратов (АГП) способных повышать чувствительность тканей к инсулину и эффективно влиять на профиль АД [10, 11].
Применение различных комбинаций АГП у пациентов с АГ и МС эффективнее, нежели монотерапия [12].
Наиболее рациональными комбинациями АГП у больных АГ с МС принято считать: ингибиторы ангиотензин-превращающего фермента (иАПФ) и антагонисты кальция, иАПФ и агонисты имидазолиновых рецепторов, иАПФ и диуретики, антагонисты рецепторов ангиотензина II (АРА) и антагонисты кальция, АРА и диуретики [2]. Выбор какого-либо класса препаратов обусловлен в первую очередь особенностями конкретной клинической ситуации и состоянием гемодинамики [13].
В настоящее время имеется множество исследований, доказывающих эффективность влияния на ИР моксонидина – препарата из группы агонистов имидазолиновых рецепторов. Моксонидин посредством воздействия на имидазолиновые рецепторы устраняет гиперактивность СНС и снижает активность РААС. Помимо этого доказана его роль в коррекции ИР и связанных с ней метаболических нарушений [14–16].
У пациентов с АГ в сочетании с МС добиться целевых значений АД без использования диуретических средств нередко бывает затруднительно ввиду быстрого включения контррегулирующих механизмов поддержания АД при использовании других классов АГП. Анализ данных литературы свидетельствует, что тиазидные диуретики являются ведущими среди АГП, способными предупреждать развитие сердечно-сосудистых осложнений и предотвращать развитие рефрактерности к проводимой терапии, поэтому именно их чаще всего и применяют в комбинации с другими препаратами. Использование метаболически нейтральной дозы тиазидного диуретика (гидрохлортиазид 12,5 мг/сут) является целесообразным и патогенетически обоснованным, учитывая объемзависимый механизм повышения АГ в данной клинической ситуации [17].
Одной из рациональных комбинаций, применяемых при лечении пациентов с АГ и МС, является сочетание АРА и тиазидного диуретика [15, 18]. Это обусловлено их способностью подавлять активность РААС. Кроме того, доказана эффективность АРА в уменьшении ИР, а также улучшении показателей углеводного, липидного и пуринового обмена [19].
В связи с вышеизложенным нами проведено сравнительное исследование эффективности двух комбинаций АГП при длительной терапии в течение 6 мес.: моксонидина с гидрохлортиазидом и лозартана с гидрохлортиазидом.
Цель исследования: изучение эффективности комбинаций моксонидина с гидрохлортиазидом и лозартана с гидрохлортиазидом с оценкой показателей СМАД и ИР у пациентов с АГ II–III степени в сочетании с МС.
Материал и методы
Исследование проведено на базе терапевтического отделения КБ № 85 ФМБА России г. Москвы, а также городской поликлиники № 210 г. Москвы.В исследование включено 50 пациентов (25 мужчин и 24 женщин) с АД II–III степени в сочетании с МС в возрасте от 42 до 67 лет (средний возраст 55,1±5,8 года).
Диагноз МС установлен в соответствии с рекомендациями Всероссийского научного общества кардиологов [2]. Характеристика пациентов включала обязательное наличие основного критерия – абдоминального ожирения (окружность талии (ОТ) >80 см у женщин и >94 см у мужчин) и двух дополнительных: артериальная гипертония (АД≥140/90 мм рт. ст.); повышенный уровень триглицеридов ≥1,7 ммоль/л; повышенный уровень холестерина (ХС) липопротеидов низкой плотности >3,0 ммоль/л; сниженный уровень ХС липопротеидов высокой плотности ≤1,2 ммоль/л; уровень глюкозы плазмы крови натощак ≥6,1 ммоль/л; индекс массы тела (ИМТ) >30 кг/м2. Критерии исключения: симптоматическая АГ, нестабильная стенокардия, инфаркт миокарда или инсульт в анамнезе, тяжелая хроническая сердечная недостаточность, тяжелые заболевания печени и почек, сахарный диабет.
Пациенты были рандомизированы на две группы по 24 и 26 человек, методом случайной выборки. Пациенты 1-й группы получали комбинированную антигипертензивную терапию (АГТ) в индивидуально подобранных дозах, включающую моксонидин в дозе 0,2–0,6 мг/сут и гидрохлоритазид 12,5 мг/сут. Пациенты 2-й группы получали комбинацию лозартана 50 мг/сут и гидрохлортиазида 12,5 мг/сут.
Пациентам проводились: физикальный осмотр с определением антропометрических данных общеклиническое исследование, определение лабораторных критериев МС, показателей ИР (инсулин, С-пептид, индексы HOMA-IR, Caro), СМАД. Через 6 мес. наблюдения повторяли все исследования.
Критерием эффективности было стабильное снижение АД до целевого уровня (<140/90 мм рт. ст.). АГТ проводилась непрерывно в течение 6 мес. Пациенты в обеих группах были сопоставимы по возрасту, полу, факторам риска, сопутствующим заболеваниям.
Статистическая обработка полученных результатов проводилась с использованием статистического пакета Statistica 10.0. Данные в таблицах приводятся как среднее арифметическое (M) и стандартное отклонение (±m). Принятая значимая величина различий: р<0,05; р>0,05.
Результаты и обсуждение
Результаты СМАД у пациентов на фоне терапии представлены в таблице 1.
Показатели среднесуточных значений САД и ДАД, а также «индексы времени» (ИВ) САД и ДАД, свидетельствуют о наличии АГ II степени у пациентов соответствующих групп. Как видно из таблицы, статистически значимых различий в показателях ИВ САД, ИВ ДАД, ЧСС между группами не выявлено. За время наблюдения целевые значения АД достигнуты у 50 пациентов (100%). Переносимость примененных комбинаций АГП была в целом хорошей. На фоне АГТ моксонидином и гидрохлортиазидом наблюдается статистически значимое снижение среднесуточного, среднедневного и средненочного САД на 15,8, 15,5 и 18,2% соответственно. Показатели среднесуточного, среднедневного и средненочного ДАД также достоверно уменьшились: на 15,4, 12,3 и 14,3% соответственно.
У пациентов 2-й группы также выявлено статистически значимое снижение среднесуточного, среднедневного и средненочного САД на 13,8, 14,4 и 17,1% соответственно. Показатели среднесуточного, среднедневного и средненочного ДАД достоверно уменьшались на 14,4, 13,1 и 17,3% соответственно.
Таким образом, на фоне 6-месячной терапии у пациентов обеих групп удалось достичь стабильного снижения АД до целевого уровня. Статистически достоверной разницы в эффективности АГТ между 1-й и 2-й группами не получено.
Изменение антропометрических данных и показателей ИР на фоне 6-месячной терапии представлено в таблице 2.
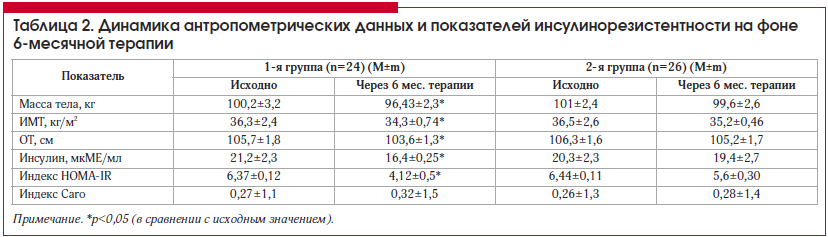
У всех исследуемых пациентов исходно отмечалось увеличение уровня базального инсулина, изменение индексов HOMA-IR и Caro, что позволяло констатировать наличие ИР. Кроме того, ИМТ в группах составил: 36,3±2,4 кг/м2 в 1-й группе и 36,5±2,6 кг/м2 во 2-й группе.
На фоне лечения через 6 мес. отмечено статистически достоверное снижение массы тела с 100,2±3,2 до 96,43±2,3 кг (на 8,8%); ИМТ с 36,3±2,4 до 34,3±0,74 (на 7,2%) и ОТ с 105,7±1,8 до 103,6±1,3 см (на 6,4%). У пациентов 2–й группы вышеуказанные показатели на фоне проводимой АГТ не претерпели статистически достоверных изменений. Одновременно с этим в 1-й группе на фоне лечения мы наблюдали статистически достоверное изменение индексов ИР: HOMA IR снизился за 6 мес. с 6,37±0,12 до 4,12±0,5; а индекс Carо повысился с 0,27±1,1 до 0,32±1,5.
Во 2-й группе статистически значимых изменений между показателями ИР до лечения и через 6 мес. на фоне лечения не получено.
В целом по воздействию на метаболические показатели (параметры ИР), а также антропометрические данные (ИМТ, масса тела, ОТ) комбинация моксонидина и гидрохлортиазида показала себя более эффективной в сравнении с комбинацией лозартана и гидрохлортиазида.
Выводы
1. Обе комбинации АГП – моксонидин и гидрохлортиазид, а также лозартан и гидрохлортиазид – одинаково эффективны по влиянию на гемодинамические параметры.2. Антигипертензивная терапия с использованием моксонидина и гидрохлортиазида показала положительное влияние на параметры ИР, а также антропометрические данные у пациентов с АГ II–III степени в сочетании с ожирением.












