Основным проявлением ПР являются повторяющиеся пароксизмы тревоги (панические атаки). Паническая атака (ПА) представляет собой необъяснимый мучительный для больного приступ страха или тревоги в сочетании с различными вегетативными (соматическими) симптомами. В отечественной литературе долгое время использовался термин – вегетативный криз, отражающий представления о первичности дисфункции вегетативной нервной системы. Допустимо использовать оба термина, хотя термин «паническая атака» имеет мировое признание и введен в Международную классификацию болезней 10 пересмотра [2].
Диагностика панической атаки основывается на определенных клинических критериях. Паническая атака характеризуется пароксизмальным страхом (часто сопровождающимся чувством неминуемой гибели) или тревогой и/или ощущением внутреннего напряжения в сочетании с 4 или более из списка паникоассоциированных симптомов (табл. 1).
Интенсивность основного критерия ПА – пароксизмальной тревоги – может варьировать в широких пределах (от выраженного аффекта паники до ощущения внутреннего напряжения). В последнем случае, когда на первый план выступает вегетативная составляющая, говорят о «нестраховой» ПА или о «панике без паники». Атаки, обедненные эмоциональными проявлениями, чаще встречаются в терапевтической и неврологической практике.
Критерий о наличии в атаке не менее 4 симптомов из списка не является абсолютно жестким. Как правило, у пациентов наряду с «развернутыми» атаками наблюдаются более частые «малые» приступы, ограничивающиеся 2–3 симптомами. Помимо представленных в списке симптомов, в атаку могут включаться другие симптомы, чаще всего так называемые конверсионные (ощущение кома в горле; нарушение походки; нарушение зрения или слуха; судороги в руках или ногах, псевдопарезы и т.д.). Но наличие свыше 5–6 атипичных (непаникоассоцииированных) симптомов в атаке ставит диагноз ПА под сомнение.
Паникоассоциированные симптомы развиваются внезапно и достигают своего пика в течение 10 минут. Послеприступный период характеризуется общей слабостью, разбитостью.
Длительность атаки – также важный диагностический критерий. Кратковременность пароксизма свидетельствует против диагноза ПА. Длительность ПА исчисляется минутами, в среднем 15–30 минут. Хотя некоторые пациенты сообщают о более длительных приступах. Существует прямая зависимость между представленностью атипичного радикала в приступе и его длительностью.
Оценка провоцирующих атаку факторов также может помочь в диагностике. Большинство пациентов отчитываются о спонтанности (неспровоцированности) атак. Однако активный расспрос пациента позволяет выявить наряду со спонтанными атаками и ситуационные приступы, возникающие в потенциально «угрожаемых» ситуациях. Такими ситуациями могут быть пользование транспортом, пребывание в толпе или замкнутом пространстве, необходимость покинуть собственное жилище и т.д. Стрессовые факторы также рассматриваются, как важные провокаторы ПА. Классическими биологическими провокаторами ПА являются инфузия лактата натрия, ингаляция 5–35% СО2, гипервентиляция. Кроме того, ПА могут провоцироваться приемом алкоголя, недостаточной продолжительностью сна, менструацией. Очень редко паника возникает в ответ на неожиданные стимулы различной модальности (удар в дверь, звонок телефона, неожиданное прикосновение и т.д.), что некоторыми исследователями трактуется, как своеобразная стартл–реакция.
ПА возникают преимущественно в состоянии бодрствования (в дневное или вечернее время). Однако у некоторых больных, помимо дневных атак, встречаются и ночные, возникающие из сна. Крайне редко пациенты имеют только ПА сна. На основании полисомнографических исследований установлено, что ПА сна возникают во время медленной фазы сна, обычно в поздней 2–й или ранней 3–й стадиях сна.
Частота атак широко варьирует в популяции больных. Атаки могут наблюдаться, как единичные феномены, и в то же время у отдельных больных они происходят по нескольку раз в день. Причем в случае ежедневных развернутых атак, как правило, на одну развернутую ПА приходится 3–5 малых атак.
Панические атаки не являются нозологически специфичным феноменом. Однократно возникшая ПА вообще не может рассматриваться с позиции болезни. Существует представление, что большинство людей при определенных обстоятельствах переживают этот драматический феномен хотя бы один раз в своей жизни. В этом случае ПА представляет собой физиологический ответ на эмоциональный стресс. ПА могут встречаться при соматических, а также при психических заболеваниях, особенно при депрессивных расстройствах. Но чаще всего врачи сталкиваются с феноменом ПА в рамках панического расстройства. Диагностические критерии МКБ–10 [2] для панического расстройства содержат следующие пункты:
1. Повторное возникновение панических атак.
2. Панические атаки в течение месяца или более сопровождаются такими симптомами, как:
– постоянная озабоченность по поводу повторения атак;
– беспокойство по поводу осложнений атак или их последствий (утрата контроля над собой, тяжелая органная патология);
– значительные изменения поведения, связанные с атаками.
3. Возникновение атак не обусловлено непосредственным действием каких–либо веществ или соматическими заболеваниями (аритмия, тиреотоксикоз, гипертонический криз, ишемическая болезнь сердца и т.д.).
ПР имеет особый стереотип становления и развития симптоматики. Первые атаки оставляют неизгладимый след в памяти больного, что ведет к появлению синдрома тревоги «ожидания» приступа, который, в свою очередь, закрепляет повторяемость атак. Повторение атак в сходных ситуациях (в транспорте, пребывании в толпе и т.д.) способствует формированию ограничительного поведения, т.е. избегания потенциально опасных для развития ПА мест и ситуаций. Тревога по поводу возможного развития атаки в определенном месте (ситуации) и избегание данного места (ситуации) определяется как агорафобия (от греческого агора – площадь, фобия – боязнь). Нарастание агорафобической симптоматики приводит к социальной дезадаптации пациента. Из–за страха пациенты не в состоянии покинуть дом или оставаться в одиночестве. Наличие агорафобии при ПР указывает на более тяжелое течение заболевания, худший прогноз и требует особой терапевтической тактики. По–видимому, стереотип развития панического расстройства, рассмотренный выше, не является универсальным и, очевидно, имеется несколько вариантов, отличающихся между собой по динамике появления симптоматики ПА, тревоги ожидания и агорафобии.
По мере развития ПР заболевание может осложниться появлением симптомов депрессии. Многими исследователями доказано, что при сочетании ПР и депрессии оба расстройства проявляются в более тяжелой форме. Вообще ПР характеризуется высокой частотой коморбидных состояний (табл. 2), которые в целом отягощают прогноз и снижают вероятность ремиссии. Коморбидность ПР психопатологическим синдромам имеет тенденцию нарастать по мере длительности заболевания.
Инсомния в той или иной степени характерна для подавляющего большинства пациентов с ПР. Специальное проведенное нами исследование показало, что у больных ПР изменены в патологическую сторону все субьективные характеристики сна: общее качество сна, скорость засыпания, глубина сна, длительность сна и другие [3]. Очень часто нарушения сна предшествуют дебюту ПА. Особенно это характерно для пациентов с ночными ПА. Сон больных ПР характеризуется рядом признаков усиления активности неспецифических активирующих влияний (удлинение времени засыпания, снижение общей длительности сна, снижение содержания дельта–сна, снижение продукции сонных веретен и дельта–волн).
Наконец, хронизации ПР способствуют неадекватные и несвоевременные лечебные мероприятия. Тревожные расстройства, в том числе паническое, диагносцируются лишь у 50% пациентов с очевидными симптомами [4]. Менее 50% пациентов получают какое–либо лечение и меньше 30% – адекватную терапию. Несмотря на облигатность вегетативной дисфункции в приступе и часто маскированный характер эмоциональных расстройств, базовым методом лечения ПР является психофармакологическое лечение. Однако было бы некорректно связывать тяжесть и хронизацию ПР только с диагностическими и терапевтическими ошибками, поскольку ПР имеет тенденцию к хронизации даже несмотря на адекватное лечение [5]. Тем не менее крайне важно своевременно и правильно диагносцировать ПР и применять как можно более адекватные терапевтические тактики.
В определении тактики лечения больных соотносят, прежде всего выгоды от лечения с риском его проведения. В качестве факторов риска при фармакотерапии выступают побочные эффекты, осложнения в процессе терапии, трудности отмены препарата. В качестве выгоды от лечения – восстановление здоровья, социального функционирования больного и возможность предотвращения рецидивов.
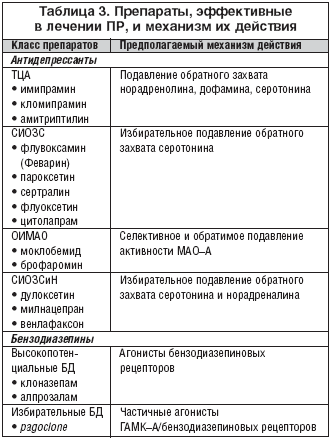
Селективные ингибиторы обратного захвата серотонина (СИОЗС), трициклические антидепрессанты (ТЦА) и высокопотенциальные бензодиазепины (ВПБ), такие как алпразолам и клоназепам, обладают доказанной многими исследованиями в сравнении с плацебо антипанической эффективностью (табл. 3). СИОЗС постепенно вытесняют ТЦА и бензодиазепины в терапии ПР и начинают занимать лидирующее положение. В настоящее время СИОЗС большинством исследователей и врачей–практиков признаны препаратами первой очереди выбора для лечения панического расстройства. Это положение базируется на несомненной антипанической эффективности и хорошей переносимости препаратов этой группы. Бесспорным достоинством СИОЗС является высокая эффективность в отношении агорафобии, превосходящая классические ТЦА. Конечно, как и любые антидепрессанты, они влияют на депрессивные расстройства. Часто у этой категории больных имеются массивные нарушения сна. Среди СИОЗС лидером по гипногенному эффекту является флувоксамин (Феварин), благодаря его дополнительному воздействию на сигма–1 рецепторы [6]. Действие флувоксамина в отношении тревоги и инсомнии развивается стремительно в течение первой недели, что приносит пациенту значительное облегчение. Особо следует подчеркнуть преимущества этого препарата у пациентов с ночными паническими атаками. Воздействием на сигма–1 рецепторы, вероятно, объясняются потенциальные преимущества флувоксамина в отношении ипохондрических симптомов, также часто встречающихся в картине хронического панического расстройства.
Помимо вышеперечисленных, Феварин обладает выраженным обезболивающим эффектом, что в сочетании с его антидепрессивным эффектом, высокой безопасностью и удобством приема (1 т./сут. – 100 мг) делает Феварин препаратом выбора у пациентов с тревогой и инсомнией в сочетании с хроническими болевыми синдромами (в частности, с хроническими ежедневными головными болями).
Бензодиазепиновые препараты обладают высокой эффективностью в отношении собственно ПА. Высокопотенциальные бензодиазепины способны как купировать атаку, так и контролировать развитие атаки. Причем эффект ВПБ не зависит от типа атаки (типичная, атипичная, респираторная). Также ВПБ способны блокировать ПА, вызванные физиологическими агентами (лактат, ингаляция углекислым газом, холецистокинин) как у больных ПР, так и у здоровых. Эти данные поддерживают гипотезу неспецифического участия ГАМК–ергических систем в развертывании и контроле паники и других пароксизмальных состояний. Помимо контроля ПА, бензодиазепины также проявляют высокую эффективность в отношении тревоги ожидания. Однако в купировании агорафобических расстройств эти препараты менее эффективны, чем СИОЗС (Феварин) и ТЦА. Влияние на депрессивные расстройства у ВПБ также менее выражено. Бесспорным достоинством ВПБ является быстрое наступление эффекта. Контроль ПА на ВПБ достигается спустя несколько дней, в то время как АД проявляют свою эффективность спустя несколько недель. Как правило, уже к концу первой недели лечения становится ясна целесообразность дальнейшего приема медикамента. Отсутствие у ВПБ характерного для ТЦА ухудшения состояния на начальном этапе терапии – также одно из существенных преимуществ этого класса препаратов. Наиболее существенной проблемой в использовании ВПБ является развитие привыкания и зависимости, что делает невозможным длительное использование этих препаратов.
Лечение необходимо начинать только тогда, когда у пациента имеются повторяющиеся атаки и появляется тревога ожидания. В клинической практике степень тяжести ПР является важнейшим критерием выбора терапевтической стратегии. До начала лечения необходимо оценить частоту ПА, степень агорафобии, наличие и выраженность коморбидных расстройств (депрессии, тревоги, личностных расстройств), а также предшествующее лечение.
При появлении изолированных ПА могут быть использованы небольшие, фиксированные дозы дневных анксиолитиков, назначаемых в виде коротких курсов (не более 3–4 недель). «Мягкое» ПР (относительно редкие атаки, не сопровождающиеся стойким «избегательным» поведением) допускает монотерапию ВПБ. По мере усложнения клинической картины и хронификации ПР эффективность терапии производными бензодиазепина снижается.
«Развернутое» ПР (больше 4–х ПА, очевидная тревога ожидания, агорафобия, нарушающая социальную адаптацию; мягкое или средней степени выраженности коморбидное депрессивное расстройство) предполагает монотерапию в течение нескольких месяцев (3–4). Выбор класса базисного препарата детерминирован набором следующих факторов: побочные эффекты, время наступления эффекта, наличие сопутствующих синдромов (нарушение сна, агорафобия, депрессия, генерализованная тревога), опасение развития синдрома отмены.
Большинство клиницистов придерживаются следующего стандарта терапии развернутого ПР:
• назначение на длительный срок (несколько месяцев) препарата из группы СИОЗС Феварин , в отличие от других антидепрессантов из группы СИОЗС, отличает наступление быстрого успокаивающего, противотревожного эффекта;
• добавление бензодиазепинового препарата на время инициальных 2–4 недель лечения в качестве эффективного «моста» до реализации желаемого эффекта СИОЗС [7].
Назначение коротких курсов бензодиазепинов больным ПР оправдано в начале терапии АД – это позволяет ослабить ухудшение клинической картины, возникающее у некоторых больных в инициальном периоде терапии АД. Кроме того, на фоне приема анксиолитиков больной успокаивается, легче соглашается с необходимостью ждать развития антипанического эффекта СИОЗС, лучше соблюдает терапевтический режим (улучшается комплаентность).
При тяжелом ПР [высокая частота атак (больше10); тяжелая агорафобия, приводящая к социальной дезадаптации (потеря работы); коморбидность с тяжелым депрессивным расстройством, алкогольным и/или медикаментозным абузусом, социальной фобией, генерализованной тревогой, личностным расстройством] фармакотерапия всегда должна быть первой ступенью, но с дальнейшим намерением использовать когнитивную поведенческую психотерапию (так называемая последовательная стратегия). Комбинация двух препаратов ВПБ и СИОЗС/ТЦА на инициальной стадии обязательна. Назначение психотерапии одновременно с медикаментозной на инициальных этапах лечения может быть бесполезной, поскольку пациент с частыми, развернутыми ПА под давлением тяжести своего состояния не может адекватно участвовать в психотерапевтических сеансах. В дальнейшем, когда будет достигнуто улучшение клинической картины на медикаментозной терапии, присоединение когнитивной терапии может весьма улучшить общий результат лечения. Тяжесть клинической картины предполагает длительные (годичные и более) курсы лечения.
К хронизации ПР и терапевтической резистентности приводят как фармакологические факторы (неадекватно короткая длительность курса терапии, низкие дозы базисного препарата, плохая переносимость препарата, нарушение режима приема лекарств – noncompliance), так и факторы, связанные с собственно заболеванием (наличие коморбидных ПР состояний, повышенная сенситивность). Эпидемиологические исследования показывают, что около 40% пациентов с ПР не принимают лекарства, хотя консультированы врачом и им рекомендована терапия. Только две трети пациентов получают лечение в адекватных дозах и адекватной длительности. Эти факты подтверждают необходимость активного взаимодействия врача с больным, разъяснения целей и стратегии терапии, а также обсуждения благоприятного прогноза заболевания при соблюдении режима терапии.


Литература
1. Perkonigg A, Wittshen HU. Epidemiologie von Angststorungen. // In: Kaster S, Muller HJ, eds. Angst– und Panikerkrankung. Jena: Gustav Fischer Verlag, 1995; 137–56
2. Международная классификация болезней (10–й пересмотр). Классификация психических и поведенческих расстройств. ВОЗ/Пер.с англ. под ред.Нуллера Ю.Л., Циркина С.Ю. Россия., С–П.,»АДИС». 1994
3. Башмаков М.Ю. Панические атаки в цикле сон–бодрствование (клинико–психофизиологическое исследование): дисс. канд. мед. наук, 1995, 132с.
4. Sartorius N, Ustun TB, Lecrubier Y, Wittchen HU. Depression comorbid with anxiety: results from the WHO study on psychological disorders in primary health care. Br J Psychiatry 1996 ; 168: 38–43
5. Katschnig H, Stolk JM, Klerman GL, et al. Discontinuation and long–term follow–up of participants in a clinical drug trial for panic disorder. Biol Psychiatry 1992; 1:657–660
6. Stahl SM. Essential psychopharmacology: the prescriber’s guide: antidepressants. Cambridge University Press 2006
7. Sheehan DV. The management of panic disorder. J Clin Psychiatry 2002;63 Suppl 14:17–21.












