В 1952 году на Всесоюзном совещании по глаукоме была принята классификация глаукомы, предложенная профессором Б.Л. Поляком, согласно которой определялись две клинические формы первичной глаукомы: застойная и простая. В последующем, благодаря развитию науки и в первую очередь отечественной, огромному вкладу в нее Т.Е. Ерошевского (1977), М.М. Краснова (1980), А.П. Нестерова (1982), А.Я. Бунина (1965), В.В. Волкова (1988), В.И. Козлова (1986) и многих других возникла настоятельная необходимость изменения классификации глаукомы взрослых. При этом ведущее значение в развитии нарушений гидродинамики было отведено ретенции – затруднению оттока в углу передней камеры. После преодоления консерватизма в основу определения форм глауком была положена гониоскопия. В настоящее время, динамически развиваясь, классификация прочно вошла в клиническую практику взрослой офтальмологии.
К сожалению, в течение 50 лет классификация врожденной глаукомы ни разу не претерпела радикального изменения. Делались неоднократные попытки А.В. Хватовой, В.М. Лакомкина (1982), Э.Г. Сидорова (1991) изменить и приблизить классификацию к взрослой, но они так и не были завершены, или были громоздки.
Значительное различие классификаций, основных понятий, терминов, взглядов на механизмы блоков, дисгинезов угла передней камеры, нарушения гидродинамики приводит к отсутствию взаимопонимания и преемственности между детскими и взрослыми офтальмологами.
Взрослые офтальмологи не могут оценить все нюансы дисгенеза переднего угла, сосудистого тракта, влияние их на течение глаукомы у юношей, переходящих к ним из педиатрической офтальмологии. Традиционный подход взрослого офтальмолога к операциям при врожденной глаукоме без учета их особенностей может быть чреват значительными осложнениями, вплоть до обширной трансудативно–экссудативной отслойки сетчатки при факоматозах. Детские офтальмологи не понимают записей взрослого офтальмолога, не могут объяснить даже своим коллегам по работе значимость тех или иных признаков глаукомы взрослых. Такой разрыв во взаимопонимании при тождественности процессов вызван искусственно. Он является большей проблемой даже не столько для детских офтальмологов, сколько для районных окулистов, которые занимаются и детской, и взрослой офтальмологией.
Термин “простая” глаукома сегодня звучит несправедливо успокаивающе, не вскрывая сущности вопроса, не вооружая врача патогенетически ориентированным подходом к ее лечению, и не соответствует общим тенденциям развития научных исследований в этой области.
Все эти клинические проблемы требуют изменения классификации врожденной глаукомы, сближения ее унификации со взрослой глаукомой.
Уже сейчас накопилось большое количество данных о том, что врожденные глаукомы взрослых имеют в своей основе затруднение оттока внутриглазной жидкости, то есть – ретенционный генез.
Думается, что все начинается в детстве: грубый дисгенез угла передней камеры (УПК) реализуется сразу после рождения ребенка – как врожденная первичная глаукома, менее грубый дисгенез УПК – как юношеская первичная глаукома и, наконец, небольшие изменения выступают как анатомические нюансы строения УПК (А.П. Нестеров) и реализуются в первичную глаукому взрослых.
Нам кажется, что следует различать только первичную и вторичную глаукомы (А.П. Нестеров предлагает различать три типа глаукомы: врожденную, первичную и вторичную). К первичным следует отнести глаукомы, обусловленные дисгенезом угла передней камеры:
1) открытоугольные глаукомы;
2) закрытоугольные глаукомы;
3) врожденные первичные глаукомы.
К вторичным глаукомам следует отнести:
1) врожденные офтальмологические, обусловленные аномалиями развития переднего отрезка глаза;
2) врожденные синдромные, при факоматозах (нейрофиброматоз, ангиоматоз);
3) приобретенные вторичные глаукомы детей и взрослых, возникшие после заболеваний или травм глаза.
Первичные глаукомы
Ретенционные механизмы при них почти одни и те же. По степени дисгенеза, задержки расщепления угла передней камеры формируются различные блоки для гидродинамики глаза, и следует различать во врожденной глаукоме открытоугольную и закрытоугольную формы. Этот вопрос требует еще детального изучения, но и сегодня известно многообразие изменений угла передней камеры при врожденной глаукоме, и при открытом угле, и при переднем прикреплении цилиарного тела, вплоть до закрытия всей трабекулы до кольца Швальбе – закрытом УПК, резком переднем расположении иридохрусталиковой диафрагмы (у недоношенных детей).
Подобная переоценка результатов, сближение понятий должны обогатить педиатрическую офтальмологию и привести к разработке патогенетически ориентированных операций при врожденной глаукоме.
Первичные врожденные глаукомы
Данная форма врожденной глаукомы, как и взрослой первичной глаукомы, обусловлена дисгенезом угла передней камеры.
По локализации ретенции при врожденной глаукоме следует различать:
1) Претрабекулярная открытоугольная глаукома выходит на первое место (62%). Угол открыт, но претрабекулярно определяется мезодермальная ткань.
2) Претрабекулярная закрытоугольная глаукома (14,7%) может быть обусловлена закрытием трабекулы корнем радужки, цилиарным телом.
3) Трабекулярная глаукома может быть обусловлена недоразвитием трабекул, склерозом, отсутствием ее, патологическим включением волокон ресничной мышцы в трабекулу.
4) Интрасклеральная ретенция может быть обусловлена отсутствием, деформацией, дислокацией шлемового канала, недоразвитием склеральной шпоры, интрамуральных путей оттока, вплоть до полного их отсутствия.
Нам думается, что первичная врожденная глаукома должна иметь классификацию, подобную существующей во взрослой офтальмологии.
Стадии глаукомного процесса обозначаются римскими цифрами, и их устанавливают, опираясь на иные критерии, нежели при первичной глаукоме взрослых. Наружные оболочки глаза у детей тонкие, эластичные, поэтому увеличение глаза является одним из важных критериев развития глаукомы. У детей легче контролировать остроту зрения, нежели поле зрения, поэтому оно служит вторым критерием. Третьим критерием развития глаукомного процесса служит изменение зрительного нерва.
I – начальная стадия:
а) сагитальный размер глаза и горизонтальный диаметр роговицы увеличены не более чем на 2 мм;
б, в) острота зрения и зрительный нерв не изменены.
II – развитая стадия:
а) сагитальный размер глаза и горизонтальный диаметр роговицы увеличены на 3 мм;
б) зрение снижено на 50%;
в) отмечается патологическая экскавация диска зрительного нерва.
III – далекозашедшая стадия:
а) размеры глаза и роговицы увеличены на 4 мм;
б) зрение снижено до светоощущения;
в) выраженная глаукоматозная экскавация зрительного нерва.
IV – терминальная стадия:
а) резкое увеличение глаза – буфтальм;
б) полная слепота;
в) патологическая глаукоматозная экскавация зрительного нерва.
Внутриглазное давление является второй характеристикой глаукоматозного процесса.
Внутриглазное давление (ВГД) у детей и взрослых практически одинаково. Оно несколько (на 1–5 мм рт. ст.) выше у новорожденных, а ниже – после 70 лет. Внутриглазное давление постоянно изменяется: при резком смыкании век оно повышается до 50 мм рт. ст., при мигании – на 10 мм рт. ст. Суточное его колебание в норме составляет до 5 мм рт. ст. (выше – патология), с более высоким уровнем чаще по утрам. Разница ВГД между глазами в норме также не выше 4–5 мм рт. ст. При суточных колебаниях и разнице между глазами более 5 мм рт. ст. необходимо заподозрить глаукому и обследовать пациента даже при формально нормальном ВГД. Нормальные границы тонометрического ВГД от 18 до 27 мм рт. ст., истинного – от 15 до 24 мм рт. ст. Оценку внутриглазного давления проводят в следующих терминах: нормальное (а), умеренно повышенное (в), высокое (с).
Нормальное (а) внутриглазное тонометрическое давление – до 27 мм рт. ст. (истинное давление до 23 мм рт. ст.).
Умеренно повышенное (b) – ВГД в пределах 28–32 мм рт. ст. (истинное давление 23–28 мм рт. ст.).
Высокое (с) – ВГД 33 мм рт. ст. и более. Эти значения ВГД даны для тонометра Маклакова с массой 10 г.
Следующей характеристикой глаукомного процесса является его стабильность. Это очень важный раздел. Он учитывает индивидуальную устойчивость зрительного нерва у конкретного пациента к данному ВГД. Клинический опыт показывает, что зрительные функции у одного пациента падают при нормальном ВГД, у другого – долго сохраняются при повышенном давлении. В первом случае имеется нестабилизированная глаукома и необходимо принимать срочные меры вплоть до операции, так как для этого пациента данное ВГД высокое. В другом случае отмечается высокая толерантность (устойчивость) зрительного нерва к ВГД, и мы ставим диагноз – стабилизированная глаукома и выбираем выжидательную тактику.
К стабилизированной глаукоме относят случаи, когда отсутствуют увеличение глаза, снижение зрительных функций. Отрицательная динамика в зрительном нерве; устанавливается по результатам систематических наблюдений. При отсутствии отрицательной динамики в течение длительного периода (6 месяцев и более) процесс считается стабилизированным.
К нестабилизированной глаукоме относятся случаи, где отмечаются признаки отрицательной динамики: патологическое увеличение глаза, снижение зрительных функций, сужение поля зрения по одному меридиану более 10 градусов, увеличение скотом в парацентральной области поля зрения. На отрицательную динамику процесса указывают такие изменения диска зрительного нерва, как появление краевой экскавации, или явное расширение и углубление уже имевшейся ранее глаукоматозной экскавации. По данным Э.Г. Сидорова, у детей отмечается значительная изменчивость экскавации в зависимости от состояния внутриглазного давления.
В конечном итоге диагноз офтальмолога, работающего на поликлиническом приеме, должен быть следующим: врожденная первичная, 1а, оперированная, стабилизированная глаукома.
В стационаре диагноз должен быть расширен указанием: наследственная или врожденная глаукома; уровень ретенции – претрабекулярная, трабекулярная, интрасклеральная глаукома; степень гониодисгенеза.
Вторичная глаукома
Вторичная врожденная глаукома значительно отличается от глаукомы взрослых разнообразием форм.
Вторичная врожденная офтальмологическая глаукома
Вторичная врожденная офтальмологическая глаукома (ВВОГ) – с аномалиями развития переднего отрезка глаза.
• Аниридия в 50% случаев может осложниться повышением ВГД. Чаще глаукома проявляется в подростковом возрасте. Дети с аниридией должны находиться под диспансерным наблюдением с систематическим контролем внутриглазного давления.
• Эктопия хрусталика нередко приводит к прижатию смещенной линзой корня радужки к трабекуле или роговице, вызывая глаукому.
• Синдром Ригера (мезодермальный дисгенез радужки и роговицы) – наследственное заболевание с доминантным типом передачи. Синдром включает в себя гипоплазию переднего листка радужки, эмбриотоксон, мезодермальные перемычки, идущие от прикорневой части радужки к эмбриотоксону. Глаукома, как правило, развивается после первого десятилетия жизни, в связи с чем глазное яблоко обычно не увеличивается.
• Синдром Франк-Каменецкого наблюдается у мужчин, передается по рецессивному, сцепленному с Х-хромосомой типу. Отличительной чертой этой гипоплазии радужки является ее двухцветность: зрачковая зона в 1,5–2 мм имеет сероватую, голубую или коричневую окраску; ресничная зона более широкая, выглядит шоколадно-коричневой за счет обнажения пигментного листка. Глаукома развивается во втором десятилетии жизни.
Вторичная врожденная синдромная глаукома
• Синдром Стержа – Вебера (энцефалоокулофациальный гемиангиоматоз, энцефалотригеминальный ангиоматоз). Этиология не до конца выяснена, но большое значение отводят наследственности. Это системное заболевание, проявляющееся капиллярной гемангиомой лица, гемангиомой и очаговыми изменениями в головном мозгу. Характерным признаком является капиллярная гемангиома лица по ходу ветвей тройничного нерва в виде обширных багровых пятен.
От степени интракраниального ангиоматоза зависит неврологическая симптоматика, которая может проявляться эпилепсией, гидроцефалией, парезами, психическими нарушениями, умственной отсталостью. Глаукома развивается на стороне невуса при поражении век, (особенно верхнего), и конъюнктивы. Такие больные нуждаются в систематическом контроле ВГД.
• Нейрофиброматоз. Врожденная глаукома может наблюдаться при генерализованной его форме с поражением кожи, костей, мозга, эндокринной системы и особенно при локализации в области верхнего века и виска.
• Синдром Марфана, Маркезани – семейно-наследственные заболевания с поражением соединительной ткани, сердечно-сосудистой, костно-мышечной, эндокринной и других систем организма, сопровождающиеся эктопией хрусталика и, как следствие, вторичной глаукомой.
Вторичная приобретенная глаукома
Это вид глауком развивается после заболеваний или травм глаза, достаточно известен детским и взрослым офтальмологам, и нет необходимости на нем останавливаться.
Рассмотрим, что же происходит с глазом при врожденной глаукоме. Отток внутриглазной жидкости резко затруднен, жидкость накапливается, повышается внутриглазное давление. Резко возрастает нагрузка на наружную оболочку глаза, и она начинает растягиваться. Глаза ребенка в начале заболевания красивые: передняя камера углубляется, глаза большие, выразительные, склера от растяжения голубоватая (просвечивает сосудистая оболочка). Окружающие любуются такими глазами. При продолжающемся растяжении глазного яблока резко увеличиваются его размеры (буфтальм), мутнеет роговица, склера резко истончается и в виде стафилом неравномерно выпячивается кнаружи, глаза слепые, колеблются в нистагме.
В связи с тем, что очень важны ранняя диагностика и раннее хирургическое лечение, я особо остановлюсь на начальных признаках врожденной глаукомы.
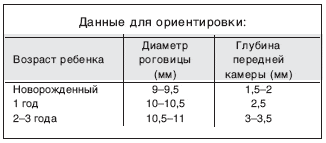
1. Горизонтальный диаметр роговицы несколько больше возрастной формы.
После 6 лет размеры приближаются к размерам у взрослого человека – диаметр роговицы около 11,5 мм, глубина передней камеры около 3,5 мм.
2. Углубляется передняя камера.
3. При повышении ВГД начинает растягиваться (расширяться) лимб, так как в этом месте наружная оболочка истончена и непрочная. Лимб становится шире 1 мм.
4. Расширяются передние цилиарные сосуды.
5. Растягивается склера и через нее просвечивает сосудистая оболочка – склера получает нежный голубоватый оттенок.
6. Появляется нежный отек роговицы (утренний туман) – опалесценция. Растягивание роговицы приводит к трещинам эндотелия и просачиванию жидкости в ее толщу. В норме в 15% случаев у новорожденных отмечается физиологическая опалесценция роговицы, которая исчезает в течение 1 недели. Для дифференциальной диагностики в глаз ребенка закапывают 5% раствор глюкозы или глицерин – патологический отек проходит, физиологическая опалесценция остается.
8. Расширяется зрачок и появляется вялая его реакция на свет за счет атрофии мышц.
9. На глазном дне отмечается сдвиг сосудистого пучка.
10. Глаза большие, красивые, увеличивается диаметр роговицы, особенно по его горизонтальному меридиану.
Таким образом, унификация классификации глауком должна способствовать сближению понятий, обогатить педиатрическую офтальмологию, стимулировать работу по изучению глауком и разработке патогенетически ориентированного лечения.

Литература
1. Бунин А.Я. Гемодинамика глаза больных глаукомой. Дис. докт. мед. наук – М. 1965; 300.
2. Волков В.В. Вестн. офтальмол. 1988; 6: 71–73.
3. Ерошевский Т.И., Нестеров А.Н. Вестн. офтальмол. 1977; 5: 35–38.
4. Козлов В.И. с соавторами. Вестн. офтальмол. 1986; 1: 15–18.
5. Краснов М.М. Микрохирургия глауком. М., “Медицина”, 1980; 248.
6. Нестеров А.П. Первичная глаукома. М., “Медицина”, 1982; 287.
7. Сидоров Э.Г., Мирзаянц М.Г. Врожденная глаукома и ее лечение. М., “Медицина”, 1991; 298.
8. Хватова А.В., Лакомкин В.И., Сидоров Э.Г. Диагностика и лечение врожденной глаукомы (гидрофтальма) у детей: Метод. Рекомендация МЗ СССР. М., 1982.








.gif)



