–Т–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј—М –Љ–µ–ґ–і—Г —Д—Г–љ–Ї—Ж–Є–µ–є –ї–µ–≥–Ї–Є—Е —Б—А–∞–Ј—Г –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П –Є –Њ–±—Б—В—А—Г–Ї—В–Є–≤–љ—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –≤ –±–Њ–ї–µ–µ –њ–Њ–Ј–і–љ–µ–Љ –і–µ—В—Б—В–≤–µ –Є–Ј—Г—З–µ–љ–∞ —Е—Г–ґ–µ. –Я–Њ –і–∞–љ–љ—Л–Љ –ї–Є—В–µ—А–∞—В—Г—А—Л, –Ї –љ–∞—Б—В–Њ—П—Й–µ–Љ—Г –≤—А–µ–Љ–µ–љ–Є –љ–µ –њ—А–Њ–≤–µ–і–µ–љ–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –њ–Њ–і—В–≤–µ—А–ґ–і–∞—О—Й–Є—Е —Б—Г—Й–µ—Б—В–≤–Њ–≤–∞–љ–Є–µ –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј–Є –Љ–µ–ґ–і—Г —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–Љ —Б–Њ—Б—В–Њ—П–љ–Є–µ–Љ –ї–µ–≥–Ї–Є—Е –≤ —А–∞–љ–љ–µ–Љ –і–µ—В—Б—В–≤–µ –Є —А–∞–Ј–≤–Є—В–Є–µ–Љ –∞—Б—В–Љ—Л –≤ –≤–Њ–Ј—А–∞—Б—В–µ —Б—В–∞—А—И–µ 3 –ї–µ—В, —Е–Њ—В—П –Є –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ —Е—А–Є–њ—Л —З–∞—Й–µ –≤—Б—В—А–µ—З–∞—О—В—Б—П —Г –і–µ—В–µ–є —И–Ї–Њ–ї—М–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞, –Є–Љ–µ–≤—И–Є—Е –њ–Њ–љ–Є–ґ–µ–љ–љ—Л–µ –Ј–љ–∞—З–µ–љ–Є—П Vmax–§–Ю–Х –≤ –≤–Њ–Ј—А–∞—Б—В–µ 1 –Љ–µ—Б—П—Ж [8]. –Т –љ–∞—Б—В–Њ—П—Й–µ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –Љ—Л –Є–Ј—Г—З–Є–ї–Є –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П –ї–µ–≥–Ї–Є—Е –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є —А–∞–Ј–≤–Є—В–Є—П –∞—Б—В–Љ—Л –Є –њ–Њ—П–≤–ї–µ–љ–Є—П –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –Њ–±—Б—В—А—Г–Ї—В–Є–≤–љ–Њ–≥–Њ –њ–Њ—А–∞–ґ–µ–љ–Є—П –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є –Ї 10 –≥–Њ–і–∞–Љ —Г –і–µ—В–µ–є, –≤–Ї–ї—О—З–µ–љ–љ—Л—Е –≤ –њ—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ–Њ–µ –Ї–Њ–≥–Њ—А—В–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Ю–Ї—А—Г–ґ–∞—О—Й–µ–є —Б—А–µ–і—Л –Є –Р—Б—В–Љ—Л —Г –Ф–µ—В–µ–є (–Ю–Р–Ф).
–Ь–µ—В–Њ–і—Л
–Ф–Є–Ј–∞–є–љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П
–Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Ю–Р–Ф –љ–∞—З–∞—В–Њ –≤ 1992 –≥–Њ–і—Г –Є –≤–Ї–ї—О—З–∞–µ—В 3754 –Ј–і–Њ—А–Њ–≤—Л—Е –љ–Њ–≤–Њ—А–Њ–ґ–і–µ–љ–љ—Л—Е, —А–Њ–і–Є–≤—И–Є—Е—Б—П –≤ –љ–Њ—А–Љ–∞–ї—М–љ—Л–µ —Б—А–Њ–Ї–Є –≤ –Ю—Б–ї–Њ –≤ —В–µ—З–µ–љ–Є–µ 15 –Љ–µ—Б—П—Ж–µ–≤ [9]. –Э–Њ–≤–Њ—А–Њ–ґ–і–µ–љ–љ—Л—Е –≤–Ї–ї—О—З–∞–ї–Є –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–Њ—Б–ї–µ –њ–Њ–ї—Г—З–µ–љ–Є—П –њ–Є—Б—М–Љ–µ–љ–љ–Њ–≥–Њ –Є–љ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ —Б–Њ–≥–ї–∞—Б–Є—П –Њ—В —А–Њ–і–Є—В–µ–ї–µ–є –Є–ї–Є –Њ–њ–µ–Ї—Г–љ–Њ–≤. –Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –±—Л–ї–Њ –Њ–і–Њ–±—А–µ–љ–Њ —Н—В–Є—З–µ—Б–Ї–Є–Љ –Ї–Њ–Љ–Є—В–µ—В–Њ–Љ.
–§—Г–љ–Ї—Ж–Є—О –ї–µ–≥–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–ї–Є –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П (—Б—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В ± –°–Ю: 2,7±0,9 –і–љ–µ–є) [9] —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –≥—А–∞—Д–Є–Ї–Њ–≤ —Б–Ї–Њ—А–Њ—Б—В—М––Њ–±—К–µ–Љ (802 —А–µ–±–µ–љ–Ї–∞), –∞ —В–∞–Ї–ґ–µ –љ–∞ –Њ—Б–љ–Њ–≤–µ –Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Є—Е —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л (664 —А–µ–±–µ–љ–Ї–∞) —Г –≤—Б–µ—Е –і–µ—В–µ–є, –љ–∞—Е–Њ–і–Є–≤—И–Є—Е—Б—П –≤ —А–Њ–і–Њ–≤–Њ–Љ –Њ—В–і–µ–ї–µ–љ–Є–Є Ulleval University Hospital [10].
–Т 2001 –≥–Њ–і—Г –Љ—Л –љ–∞—З–∞–ї–Є –њ–Њ–≤—В–Њ—А–љ—Л–µ –Њ—Б–Љ–Њ—В—А—Л 802 –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —Г –Ї–Њ—В–Њ—А—Л—Е —Д—Г–љ–Ї—Ж–Є—П –ї–µ–≥–Ї–Є—Е –±—Л–ї–∞ –Њ—Ж–µ–љ–µ–љ–∞ –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П [11]. –Т—Б–µ –і–µ—В–Є, —Б –Ї–Њ—В–Њ—А—Л–Љ–Є —Г–і–∞–ї–Њ—Б—М —Г—Б—В–∞–љ–Њ–≤–Є—В—М –Ї–Њ–љ—В–∞–Ї—В, –і–≤–∞–ґ–і—Л –њ–Њ—Б–µ—Й–∞–ї–Є –Ї–ї–Є–љ–Є–Ї—Г, –њ—А–Є —Н—В–Њ–Љ –њ—А–Њ–≤–Њ–і–Є–ї–Є—Б—М –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Д—Г–љ–Ї—Ж–Є–Є –ї–µ–≥–Ї–Є—Е (–≤–Ї–ї—О—З–∞—П –≥—А–∞—Д–Є–Ї–Є –і—Л—Е–∞–љ–Є—П —Б–Ї–Њ—А–Њ—Б—В—М––Њ–±—К–µ–Љ, –≤—Л—П–≤–ї–µ–љ–Є–µ –≥–Є–њ–µ—А—А–µ–∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –±—А–Њ–љ—Е–Њ–≤ (—Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –Љ–µ—В–∞—Е–Њ–ї–Є–љ–∞) [12] –Є –≤—Л–Ј–≤–∞–љ–љ–Њ–є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–∞–≥—А—Г–Ј–Ї–Њ–є –±—А–Њ–љ—Е–Њ–Ї–Њ–љ—Б—В—А–Є–Ї—Ж–Є–Є [13]), –љ–∞–Ї–Њ–ґ–љ—Л–µ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ–±—Л, –Њ–±—Й–Є–є –Њ—Б–Љ–Њ—В—А, –∞ —В–∞–Ї–ґ–µ –њ–Њ–і—А–Њ–±–љ—Л–є –Њ–њ—А–Њ—Б —А–Њ–і–Є—В–µ–ї–µ–є –Є–ї–Є –Њ–њ–µ–Ї—Г–љ–Њ–≤ —А–µ–±–µ–љ–Ї–∞, –≤–Ї–ї—О—З–∞–≤—И–Є–є –≤–Њ–њ—А–Њ—Б—Л –Њ —Б–Є–Љ–њ—В–Њ–Љ–∞—Е –Њ–±—Б—В—А—Г–Ї—Ж–Є–Є –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є –Є–Ј International Study of Asthma and Allergies in Childhood (ISAAC), –∞ —В–∞–Ї–ґ–µ –Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –њ—А–Њ—В–Є–≤–Њ–∞—Б—В–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Є–ї–Є –Њ–± —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–Є –і–Є–∞–≥–љ–Њ–Ј–∞ –∞—Б—В–Љ–∞ [11]. –Я–µ—А—Б–Њ–љ–∞–ї, –њ—А–Њ–≤–Њ–і–Є–≤—И–Є–є –Њ–њ—А–Њ—Б –Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –љ–µ –Ј–љ–∞–ї —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ –Њ—Ж–µ–љ–Ї–Є —Д—Г–љ–Ї—Ж–Є–Є –ї–µ–≥–Ї–Є—Е –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П.
–Ю–њ—А–µ–і–µ–ї–µ–љ–Є—П
–Я–Њ –і–∞–љ–љ—Л–Љ –Њ–њ—А–Њ—Б–∞ –і–Є–∞–≥–љ–Њ–Ј –∞—Б—В–Љ—Л –∞–љ–∞–ї–Є—В–Є—З–µ—Б–Ї–Є —Г—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–ї—Б—П, –µ—Б–ї–Є —Г —А–µ–±–µ–љ–Ї–∞ –Ї–Њ–≥–і–∞––ї–Є–±–Њ –љ–∞–±–ї—О–і–∞–ї–Є—Б—М 2 –Є–Ј 3 —Б–ї–µ–і—Г—О—Й–Є—Е –Ї—А–Є—В–µ—А–Є–µ–≤: –Њ–і—Л—И–Ї–∞, —В—П–ґ–µ—Б—В—М –≤ –≥—А—Г–і–Є –Є–ї–Є —Е—А–Є–њ—Л; –і–Є–∞–≥–љ–Њ–Ј –∞—Б—В–Љ—Л; –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –њ—А–Њ—В–Є–≤–Њ–∞—Б—В–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ (–љ–∞–њ—А–Є–Љ–µ—А, –∞–≥–Њ–љ–Є—Б—В–Њ–≤ b–—А–µ—Ж–µ–њ—В–Њ—А–Њ–≤, –Ї—А–Њ–Љ–Њ–ї–Є–љ–∞ –љ–∞—В—А–Є—П, –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–Њ–≤, –∞–љ—В–∞–≥–Њ–љ–Є—Б—В–Њ–≤ –ї–µ–є–Ї–Њ—В—А–Є–µ–љ–Њ–≤ –Є —В–µ–Њ—Д–Є–ї–ї–Є–љ–∞) [11]. –Ф–Є–∞–≥–љ–Њ–Ј –∞—Б—В–Љ—Л —Г—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–ї–Є –њ—А–Є –љ–∞–ї–Є—З–Є–Є –∞—Б—В–Љ—Л –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ –Є –Њ–і–љ–Њ–≥–Њ –Є–Ј: –љ–∞–ї–Є—З–Є—П –Њ–і—Л—И–Ї–Є, —В—П–ґ–µ—Б—В–Є –≤ –≥—А—Г–і–Є –Є–ї–Є —Е—А–Є–њ–Њ–≤ –≤ —В–µ—З–µ–љ–Є–µ –њ–Њ—Б–ї–µ–і–љ–Є—Е 12 –Љ–µ—Б—П—Ж–µ–≤; –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –њ—А–Њ—В–Є–≤–Њ–∞—Б—В–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –≤ —В–µ—З–µ–љ–Є–µ –њ–Њ—Б–ї–µ–і–љ–Є—Е 12 –Љ–µ—Б—П—Ж–µ–≤; –Є –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–≥–Њ —В–µ—Б—В–∞ —Б —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–∞–≥—А—Г–Ј–Ї–Њ–є (—Б–љ–Є–ґ–µ–љ–Є–µ –Њ–±—К–µ–Љ–∞ –≤—Л–і–Њ—Е–∞ –≤ —В–µ—З–µ–љ–Є–µ 1 —Б (–Ю–Т1) –љ–∞ 10% –Є –±–Њ–ї–µ–µ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –Є—Б—Е–Њ–і–љ—Л–Љ–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є) [11]. –Ґ—П–ґ–µ–ї—Г—О –≥–Є–њ–µ—А—А–µ–∞–Ї—В–Є–≤–љ–Њ—Б—В—М –±—А–Њ–љ—Е–Њ–≤ –Њ–њ—А–µ–і–µ–ї—П–ї–Є –Ї–∞–Ї —Б–љ–Є–ґ–µ–љ–Є–µ –Ю–Т1 –њ–Њ–і –і–µ–є—Б—В–≤–Є–µ–Љ –Љ–µ—В–∞—Е–Њ–ї–Є–љ–∞ –≤ –і–Њ–Ј–µ –Љ–µ–љ–µ–µ 1,0 –Љ–Ї–Љ–Њ–ї—М –±–Њ–ї–µ–µ —З–µ–Љ –љ–∞ 20%. –Ю—В–љ–Њ—И–µ–љ–Є–µ (t–Љ—Б–≤/t–≤)) —Б—З–Є—В–∞–ї–Є —Б–љ–Є–ґ–µ–љ–љ—Л–Љ, –µ—Б–ї–Є –Њ–љ–Њ –±—Л–ї–Њ —А–∞–≤–љ–Њ –Є–ї–Є –Љ–µ–љ–µ–µ —Б—А–µ–і–љ–µ–≥–Њ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П –Є–ї–Є —А–∞–≤–љ–Њ –Є–ї–Є –Љ–µ–љ–µ–µ 0,20, –∞ –њ–Њ–і–∞—В–ї–Є–≤–Њ—Б—В—М –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л —Б—З–Є—В–∞–ї–Є —Б–љ–Є–ґ–µ–љ–љ–Њ–є –њ—А–Є –Ј–љ–∞—З–µ–љ–Є—П—Е —А–∞–≤–љ—Л—Е –Є–ї–Є –Љ–µ–љ—М—И–Є—Е —Б—А–µ–і–љ–µ–≥–Њ.
–Я–∞—Ж–Є–µ–љ—В—Л
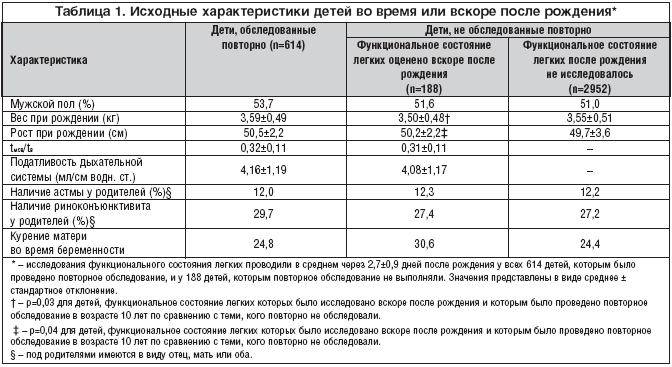
–Ш–Ј 802 –і–µ—В–µ–є, –Ї–Њ—В–Њ—А—Л–Љ –њ—А–Њ–≤–Њ–і–Є–ї–Њ—Б—М –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ —Д—Г–љ–Ї—Ж–Є–Є –ї–µ–≥–Ї–Є—Е –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П, –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –±—Л–ї–Є –≤–Ї–ї—О—З–µ–љ—Л 616 (77%). –£ –Є—Е —А–Њ–і–Є—В–µ–ї–µ–є —Б–Њ–±–Є—А–∞–ї—Б—П –њ–Њ–і—А–Њ–±–љ—Л–є –∞–љ–∞–Љ–љ–µ–Ј –њ—А–Є –њ–Њ–≤—В–Њ—А–љ–Њ–Љ –Њ—Б–Љ–Њ—В—А–µ —З–µ—А–µ–Ј 10 –ї–µ—В (—Б—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В 10,9±0,8 –ї–µ—В). –Я–Њ –і–∞–љ–љ—Л–Љ —Н—В–Њ–≥–Њ –Њ—Б–Љ–Њ—В—А–∞ —Г 614 –і–µ—В–µ–є —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ –љ–∞–ї–Є—З–Є–µ –∞—Б—В–Љ—Л –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ, –∞ —Г 606 – –љ–∞ –Љ–Њ–Љ–µ–љ—В –Њ—Б–Љ–Њ—В—А–∞. –Ш—Б—Е–Њ–і–љ—Л–µ —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–Є –і–µ—В–µ–є –љ–µ –Њ—В–ї–Є—З–∞–ї–Є—Б—М –Њ—В –і–∞–љ–љ—Л—Е 3140 –і–µ—В–µ–є, –≤–Ї–ї—О—З–µ–љ–љ—Л—Е –≤ –Њ–±—Й–µ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ, –љ–Њ –љ–µ –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е —Г—З–∞—Б—В–Є–µ –≤ –љ–∞—Б—В–Њ—П—Й–µ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є (–њ–Њ–ї, –≤–µ—Б –њ—А —А–Њ–ґ–і–µ–љ–Є–Є, —З–∞—Б—В–Њ—В–∞ –∞—Б—В–Љ—Л –Є–ї–Є —А–Є–љ–Њ–Ї–Њ–љ—К—О–љ–Ї—В–Є–≤–Є—В–∞ —Г —А–Њ–і–Є—В–µ–ї–µ–є, –∞ —В–∞–Ї–ґ–µ —З–∞—Б—В–Њ—В–∞ –Ї—Г—А–µ–љ–Є—П –Љ–∞—В–µ—А–Є –≤–Њ –≤—А–µ–Љ—П –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є). –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П —А–Њ—Б—В –њ—А–Є —А–Њ–ґ–і–µ–љ–Є–Є –±—Л–ї –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –±–Њ–ї—М—И–µ —Г –і–µ—В–µ–є, —Г—З–∞—Б—В–≤—Г—О—Й–Є—Е –≤ –љ–∞—Б—В–Њ—П—Й–µ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є (0,7±0,1 —Б–Љ, p<0,001). –°—А–µ–і–љ–Є–µ –Ј–љ–∞—З–µ–љ–Є—П –Њ—В–љ–Њ—И–µ–љ–Є—П t–Љ—Б–≤/t–≤ –Є –њ–Њ–і–∞—В–ї–Є–≤–Њ—Б—В–Є –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л (–≤—Л—А–∞–ґ–µ–љ–љ—Л–µ –≤ –Љ–ї –љ–∞ —Б–Љ –≤–Њ–і–љ–Њ–≥–Њ —Б—В–Њ–ї–±–∞), –∞ —В–∞–Ї–ґ–µ —Б–Њ–њ—А–Њ—В–Є–≤–ї–µ–љ–Є—П –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є (–і–∞–≤–ї–µ–љ–Є–µ –≤ —Б–Љ –≤–Њ–і–љ–Њ–≥–Њ —Б—В–Њ–ї–±–∞, —А–∞–Ј–і–µ–ї–µ–љ–љ–Њ–µ –љ–∞ –Њ–±—К–µ–Љ–љ—Г—О —Б–Ї–Њ—А–Њ—Б—В—М –≤ –Љ–ї –≤ —Б) –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П –љ–µ –Є–Љ–µ–ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ—Л—Е –Њ—В–ї–Є—З–Є–є —Г 614 –і–µ—В–µ–є, —Г –Ї–Њ—В–Њ—А—Л—Е –±—Л–ї –њ—А–Њ–≤–µ–і–µ–љ –њ–Њ–≤—В–Њ—А–љ—Л–є –Њ—Б–Љ–Њ—В—А —З–µ—А–µ–Ј 10 –ї–µ—В –Є —Г 188 –і–µ—В–µ–є, –љ–µ –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е —Г—З–∞—Б—В–Є–µ –≤–Њ –≤—В–Њ—А–Њ–Љ —Н—В–∞–њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П (—В–∞–±–ї. 1).
–Ю—Ж–µ–љ–Ї–∞ —Д—Г–љ–Ї—Ж–Є–Є –ї–µ–≥–Ї–Є—Е
–Ю—Ж–µ–љ–Ї—Г —Д—Г–љ–Ї—Ж–Є–Є –ї–µ–≥–Ї–Є—Е –њ—А–Њ–≤–Њ–і–Є–ї–Є –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П —Б –њ–Њ–Љ–Њ—Й—М—О –ї–Є—Ж–µ–≤–Њ–є –Љ–∞—Б–Ї–Є, –Ї–Њ—В–Њ—А—Г—О –љ–∞–і–µ–≤–∞–ї–Є –±–Њ–і—А—Б—В–≤—Г—О—Й–Є–Љ –Є —Б–њ–Њ–Ї–Њ–є–љ–Њ –і—Л—И–∞—Й–Є–Љ –Љ–ї–∞–і–µ–љ—Ж–∞–Љ. –Ґ–Њ–Ї –≤–Њ–Ј–і—Г—Е–∞ —А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–ї–Є —Б –њ–Њ–Љ–Њ—Й—М—О –њ–љ–µ–≤–Љ–Њ—В–∞—Е–Њ–≥—А–∞—Д–∞ (—Б–µ—А–Є—П 8311, Hans Rudolph) (–Њ—В 0 –і–Њ 10 –ї –≤ –Љ–Є–љ—Г—В—Г), –∞ —В–∞–Ї–ґ–µ —Б–Є—Б—В–µ–Љ—Л SensorMedics 2600 [15]. –Ю–±—К–µ–Љ —А–∞—Б—Б—З–Є—В—Л–≤–∞–ї–Є –њ—Г—В–µ–Љ —Б–ї–Њ–ґ–µ–љ–Є—П –і–∞–љ–љ—Л—Е –Њ —В–Њ–Ї–µ –≤–Њ–Ј–і—Г—Е–∞. –Ф–ї—П –і–∞–ї—М–љ–µ–є—И–µ–≥–Њ –∞–љ–∞–ї–Є–Ј–∞ –±—Л–ї–Є –≤—Л–±—А–∞–љ—Л —З–µ—В—Л—А–µ —В–Є–њ–Є—З–љ—Л—Е –њ–µ—В–ї–Є —Б–Ї–Њ—А–Њ—Б—В—М––Њ–±—К–µ–Љ [15].
–Ь–µ—Е–∞–љ–Є—З–µ—Б–Ї–Є–µ —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–Є –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –Њ—Ж–µ–љ–Є–≤–∞–ї–Є –≤–Њ –≤—А–µ–Љ—П –Њ–і–љ–Њ–≥–Њ –і—Л—Е–∞—В–µ–ї—М–љ–Њ–≥–Њ –і–≤–Є–ґ–µ–љ–Є—П [9] —Б –њ–Њ–Љ–Њ—Й—М—О –∞–≤—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є –Њ–Ї–Ї–ї—О–Ј–Є–Є –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є –≤ –Ї–Њ–љ—Ж–µ –≤–і–Њ—Е–∞. –Ю–Ї–Ї–ї—О–Ј–Є—О —Б–Њ—Е—А–∞–љ—П–ї–Є –і–Њ —Г—А–∞–≤–љ–Є–≤–∞–љ–Є—П –і–∞–≤–ї–µ–љ–Є–є –≤ –∞–ї—М–≤–µ–Њ–ї–∞—Е –Є –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В—П—Е (–Ї–Њ–ї–µ–±–∞–љ–Є—П –Љ–µ–љ–µ–µ ±0.125 —Б–Љ –≤–Њ–і–љ–Њ–≥–Њ —Б—В–Њ–ї–±–∞), –Ї–Њ—В–Њ—А–Њ–µ —Б–Њ—Е—А–∞–љ—П–ї–Є –≤ —В–µ—З–µ–љ–Є–µ 100 –Љ—Б. –Я–µ—В–ї—П —Б–Ї–Њ—А–Њ—Б—В—М––Њ–±—К–µ–Љ, –њ–Њ–ї—Г—З–µ–љ–љ–∞—П –њ—А–Є –Њ—В–Ї—А—Л—В–Є–Є –Ї–ї–∞–њ–∞–љ–∞, –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–∞—Б—М –і–ї—П —А–∞—Б—З–µ—В–∞ –њ–Њ–і–∞—В–ї–Є–≤–Њ—Б—В–Є –Є —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л [15,16]. –Т —Б—А–µ–і–љ–µ–Љ 4 (–Њ—В 2 –і–Њ 14) –њ–Њ–і–Њ–±–љ—Л—Е –Ї—А–Є–≤—Л—Е —Б–Њ—Е—А–∞–љ—П–ї–Є—Б—М –і–ї—П –і–∞–ї—М–љ–µ–є—И–µ–≥–Њ –∞–љ–∞–ї–Є–Ј–∞.
–°—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј
–†–µ–Ј—Г–ї—М—В–∞—В—Л –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ –≤–Є–і–µ —Б—А–µ–і–љ–Є—Е –Ј–љ–∞—З–µ–љ–Є–є –Є 95% –і–Њ–≤–µ—А–Є—В–µ–ї—М–љ–Њ–≥–Њ –Є–љ—В–µ—А–≤–∞–ї–∞ (–Ф–Ш). –Т –Њ—В–љ–Њ—И–µ–љ–Є–Є t–Љ—Б–≤/t–≤ –Љ—Л –њ—А–Њ–≤–µ–ї–Є —А–∞–Ј–і–µ–ї–µ–љ–Є–µ –љ–∞ –Ј–љ–∞—З–µ–љ–Є—П, –±–Њ–ї—М—И–Є–µ –Є –Љ–µ–љ—М—И–Є–µ 0,20, —В–∞–Ї –Ї–∞–Ї —А–∞–љ–µ–µ –±—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –і–∞–љ–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ —Г –і–µ—В–µ–є —Б –Њ–±—Б—В—А—Г–Ї—В–Є–≤–љ—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є –њ–Њ—Б–ї–µ –±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–є –њ—А–Њ–≤–Њ–Ї–∞—Ж–Є–Є –Є–ї–Є –њ–µ—А–µ–і –±—А–Њ–љ—Е–Њ–і–Є–ї–∞—В–∞—Ж–Є–µ–є [17] –Є–Љ–µ–µ—В –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї—Г—О —Ж–µ–љ–љ–Њ—Б—В—М –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є —А–µ—Ж–Є–і–Є–≤–Њ–≤ –Њ–±—Б—В—А—Г–Ї—Ж–Є–Є –±—А–Њ–љ—Е–Њ–≤ –≤ –≤–Њ–Ј—А–∞—Б—В–µ –і–Њ 2 –ї–µ—В [6].
–°—А–µ–і–љ–Є–µ –Ј–љ–∞—З–µ–љ–Є—П –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є —Д—Г–љ–Ї—Ж–Є–Є –ї–µ–≥–Ї–Є—Е, –њ–Њ–ї—Г—З–µ–љ–љ—Л—Е —Г –љ–Њ–≤–Њ—А–Њ–ґ–і–µ–љ–љ—Л—Е, –±—Л–ї–Є —Б–Њ–њ–Њ—Б—В–∞–≤–ї–µ–љ—Л —Г –і–µ—В–µ–є, —Б—В—А–∞–і–∞–≤—И–Є—Е –Є –љ–µ —Б—В—А–∞–і–∞–≤—И–Є—Е –∞—Б—В–Љ–Њ–є —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ t–—В–µ—Б—В–∞ –°—В—М—О–і–µ–љ—В–∞. –Ъ–∞—З–µ—Б—В–≤–µ–љ–љ—Л–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –≤ —А–∞–Ј–љ—Л—Е –≥—А—Г–њ–њ–∞—Е —Б–Њ–њ–Њ—Б—В–∞–≤–ї—П–ї–Є —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –Ї—А–Є—В–µ—А–Є—П —Е–Є––Ї–≤–∞–і—А–∞—В.
–Ф–ї—П –Њ—Ж–µ–љ–Ї–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П –Њ—В–љ–Њ—И–µ–љ–Є—П —И–∞–љ—Б–Њ–≤ –Є –µ–≥–Њ 95% –Ф–Ш –≤ –∞–љ–∞–ї–Є–Ј–µ —Б–≤—П–Ј–Є –Љ–µ–ґ–і—Г –љ–∞–ї–Є—З–Є–µ–Љ –∞—Б—В–Љ—Л –Є –і–∞–љ–љ—Л–Љ–Є –Њ—Ж–µ–љ–Ї–Є —Д—Г–љ–Ї—Ж–Є–Є –ї–µ–≥–Ї–Є—Е –њ—А–Є–Љ–µ–љ—П–ї–Є –ї–Њ–≥–Є—Б—В–Є—З–µ—Б–Ї—Г—О —А–µ–≥—А–µ—Б—Б–Є—О. –°—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ—Л–Љ–Є —Б—З–Є—В–∞–ї–Є –Ј–љ–∞—З–µ–љ–Є—П —А –Љ–µ–љ–µ–µ 0,05. –Р–љ–∞–ї–Є–Ј –њ—А–Њ–≤–Њ–і–Є–ї–Є —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –њ—А–Њ–≥—А–∞–Љ–Љ—Л SPSS –≤–µ—А—Б–Є—П 11.0.
–†–µ–Ј—Г–ї—М—В–∞—В—Л
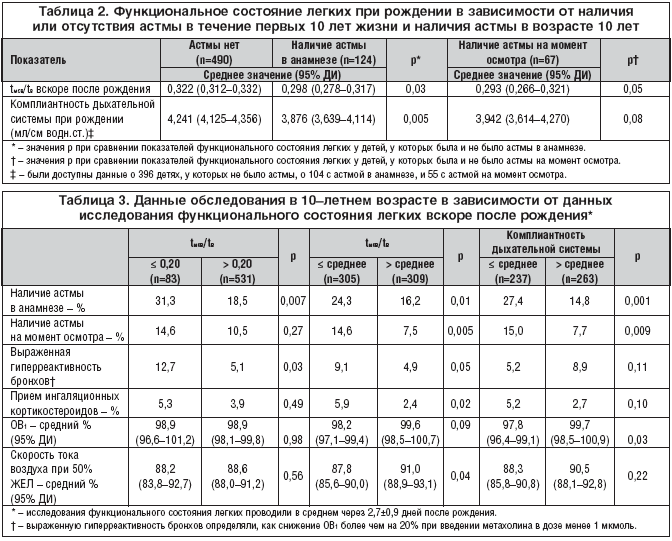
–Ъ–∞–Ї —Г–ґ–µ —А–∞–љ–µ–µ —Б–Њ–Њ–±—Й–∞–ї–Њ—Б—М [11], —З–∞—Б—В–Њ—В–∞ –љ–∞–ї–Є—З–Є—П –∞—Б—В–Љ—Л –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ –≤ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ–Њ–є –љ–∞–Љ–Є –≥—А—Г–њ–њ–µ —Б–Њ—Б—В–∞–≤–Є–ї–∞ 20,2%, –∞ –љ–∞ –Љ–Њ–Љ–µ–љ—В –Њ—Б–Љ–Њ—В—А–∞ –≤ –≤–Њ–Ј—А–∞—Б—В–µ 10 –ї–µ—В – 11,1%. –Я–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –і–µ—В—М–Љ–Є, —Г –Ї–Њ—В–Њ—А—Л—Е –љ–µ –±—Л–ї–Њ –∞—Б—В–Љ—Л, –Є–Љ–µ–≤—И–Є–µ —Н—В–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ –Є–Љ–µ–ї–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –±–Њ–ї–µ–µ –љ–Є–Ј–Ї–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є t–Љ—Б–≤/t–≤. –Ф–µ—В–Є, —Б—В—А–∞–і–∞–≤—И–Є–µ –∞—Б—В–Љ–Њ–є –љ–∞ –Љ–Њ–Љ–µ–љ—В –Њ—Б–Љ–Њ—В—А–∞, —В–∞–Ї–ґ–µ –Є–Љ–µ–ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –Љ–µ–љ—М—И–Є–µ –Ј–љ–∞—З–µ–љ–Є—П t–Љ—Б–≤/t–≤ –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П, –Њ–і–љ–∞–Ї–Њ –Ї–Њ–Љ–њ–ї–Є–∞–љ—В–љ–Њ—Б—В—М –Є—Е –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –љ–µ –Њ—В–ї–Є—З–∞–ї–∞—Б—М –Њ—В —В–∞–Ї–Њ–≤–Њ–є —Г –Ј–і–Њ—А–Њ–≤—Л—Е (—В–∞–±–ї. 2).
–Я—А–Є –∞–љ–∞–ї–Є–Ј–µ (–≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —Б–Њ—Б—В–Њ—П–љ–Є—П –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –њ—А–Є —А–Њ–ґ–і–µ–љ–Є–Є) –і–µ—В–Є, —Г –Ї–Њ—В–Њ—А—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є t–Љ—Б–≤/t–≤ –±—Л–ї–Є —А–∞–≤–љ—Л –Є–ї–Є –Љ–µ–љ—М—И–µ —Б—А–µ–і–љ–Є—Е, –Є–Љ–µ–ї–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –±–Њ–ї—М—И—Г—О –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М –љ–∞–ї–Є—З–Є—П –∞—Б—В–Љ—Л –Ї 10?–≥–Њ–і–∞–Љ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б —В–µ–Љ–Є, —Г –Ї–Њ–≥–Њ —Н—В–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –±—Л–ї–Є –≤—Л—И–µ —Б—А–µ–і–љ–Є—Е. –£ –і–µ—В–µ–є —Б–Њ –Ј–љ–∞—З–µ–љ–Є—П–Љ–Є t–Љ—Б–≤/t–≤ –Љ–µ–љ–µ–µ 0,20 –≤—Л—П–≤–ї–µ–љ–∞ –њ–Њ–≤—Л—И–µ–љ–љ–∞—П —З–∞—Б—В–Њ—В–∞ –∞—Б—В–Љ—Л –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ (–љ–Њ –љ–µ –љ–∞ –Љ–Њ–Љ–µ–љ—В –Њ—Б–Љ–Њ—В—А–∞) –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б —В–µ–Љ–Є, —Г –Ї–Њ–≥–Њ –Ј–љ–∞—З–µ–љ–Є—П t–Љ—Б–≤/t–≤ –±—Л–ї–Є –±–Њ–ї–µ–µ 0,20. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –і–µ—В–Є —Б –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є –Ї–Њ–Љ–њ–ї–Є–∞–љ—В–љ–Њ—Б—В–Є –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –љ–∞ —Г—А–Њ–≤–љ–µ –Є–ї–Є –Љ–µ–љ–µ–µ —Б—А–µ–і–љ–Є—Е –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б —В–µ–Љ–Є, —Г –Ї–Њ–≥–Њ —Н—В–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –±—Л–ї–Є –≤—Л—И–µ —Б—А–µ–і–љ–µ–≥–Њ, –Є–Љ–µ–ї–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –±–Њ–ї—М—И—Г—О –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М –љ–∞–ї–Є—З–Є—П –∞—Б—В–Љ—Л –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ –Є–ї–Є –љ–∞ –Љ–Њ–Љ–µ–љ—В –Њ—Б–Љ–Њ—В—А–∞ –≤ 10 –ї–µ—В (—В–∞–±–ї. 3). –°–≤—П–Ј–Є –Љ–µ–ґ–і—Г —А–∞–Ј–≤–Є—В–Є–µ–Љ –∞—Б—В–Љ—Л –Є —Б–Њ–њ—А–Њ—В–Є–≤–ї–µ–љ–Є–µ–Љ –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П –≤—Л—П–≤–ї–µ–љ–Њ –љ–µ –±—Л–ї–Њ.
–Ь—Л –≤—Л–і–µ–ї–Є–ї–Є –≥—А—Г–њ–њ—Г –і–µ—В–µ–є –≤—Л—Б–Њ–Ї–Њ–≥–Њ —А–Є—Б–Ї–∞, —Г –Ї–Њ—В–Њ—А—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—М t–Љ—Б–≤/t–≤ —Б–Њ—Б—В–∞–≤–ї—П–ї 0,20 –Є–ї–Є –Љ–µ–љ–µ–µ –Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –Ї–Њ–Љ–њ–ї–Є–∞–љ—В–љ–Њ—Б—В–Є –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –±—Л–ї–Є –љ–∞ —Г—А–Њ–≤–љ–µ –Є–ї–Є –љ–Є–ґ–µ —Б—А–µ–і–љ–Є—Е (33 —А–µ–±–µ–љ–Ї–∞). –Я–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б 467 –і–µ—В—М–Љ–Є –≤ –≥—А—Г–њ–њ–µ –≤—Л—Б–Њ–Ї–Њ–≥–Њ —А–Є—Б–Ї–∞ –љ–∞–±–ї—О–і–∞–ї–∞—Б—М –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –±–Њ–ї—М—И–∞—П —З–∞—Б—В–Њ—В–∞ –∞—Б—В–Љ—Л –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ (45,5% vs. 19,1%, p<0,001) –Є –љ–∞ –Љ–Њ–Љ–µ–љ—В –Њ—Б–Љ–Њ—В—А–∞ (28,1% vs. 10,0%, p=0,002).
–Ф–µ—В–Є —Б–Њ –Ј–љ–∞—З–µ–љ–Є—П–Љ–Є t–Љ—Б–≤/t–≤, —А–∞–≤–љ—Л–Љ–Є –Є–ї–Є –Љ–µ–љ—М—И–Є–Љ–Є —Б—А–µ–і–љ–Є—Е, —В–∞–Ї–ґ–µ –Є–Љ–µ–ї–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –±–Њ–ї—М—И—Г—О –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М –≥–Є–њ–µ—А—З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –±—А–Њ–љ—Е–Њ–≤ –≤ 10 –ї–µ—В, –∞ —В–∞–Ї–ґ–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –Є–љ–≥–∞–ї—П—Ж–Є–Њ–љ–љ—Л—Е –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–Њ–≤ (—В–∞–±–ї.?3). –Ч–љ–∞—З–µ–љ–Є—П t–Љ—Б–≤/t–≤, —А–∞–≤–љ—Л–µ –Є–ї–Є –Љ–µ–љ—М—И–Є–µ 0,20, –±—Л–ї–Є –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ –≥–Є–њ–µ—А—З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –±—А–Њ–љ—Е–Њ–≤ –≤ 10 –ї–µ—В, –љ–Њ –љ–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –Є–љ–≥–∞–ї—П—Ж–Є–Њ–љ–љ—Л—Е –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–Њ–≤. –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –Ї–Њ–Љ–њ–ї–Є–∞–љ—В–љ–Њ—Б—В–Є –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –љ–µ –±—Л–ї–Є —Б–≤—П–Ј–∞–љ—Л —Б —Г–Ї–∞–Ј–∞–љ–љ—Л–Љ–Є –≤—Л—И–µ –і–∞–љ–љ—Л–Љ–Є (—В–∞–±–ї. 3).
–†–∞–љ–µ–µ –Љ—Л —Г–ґ–µ —Б–Њ–Њ–±—Й–∞–ї–Є, —З—В–Њ –Ю–Т1 –Є —Б–Ї–Њ—А–Њ—Б—В—М –≤–Њ–Ј–і—Г—И–љ–Њ–≥–Њ –њ–Њ—В–Њ–Ї–∞ –њ—А–Є 50% –Њ—В —Д–Њ—А—Б–Є—А–Њ–≤–∞–љ–љ–Њ–є –ґ–Є–Ј–љ–µ–љ–љ–Њ–є –µ–Љ–Ї–Њ—Б—В–Є (–Ц–Х–Ы) –±—Л–ї–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –љ–Є–ґ–µ —Г –і–µ—В–µ–є —Б –∞—Б—В–Љ–Њ–є –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ –Є–ї–Є –љ–∞ –Љ–Њ–Љ–µ–љ—В –Њ—Б–Љ–Њ—В—А–∞ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б —В–µ–Љ–Є, —Г –Ї–Њ–≥–Њ –∞—Б—В–Љ—Л –љ–µ –±—Л–ї–Њ [11]. –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –Љ—Л –Њ–±–љ–∞—А—Г–ґ–Є–ї–Є, —З—В–Њ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є t–Љ—Б–≤/t–≤, —А–∞–≤–љ—Л–µ –Є–ї–Є –Љ–µ–љ—М—И–Є–µ —Б—А–µ–і–љ–Є—Е, –Є –Ї–Њ–Љ–њ–ї–Є–∞–љ—В–љ–Њ—Б—В—М –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П –љ–µ –±—Л–ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Б–≤—П–Ј–∞–љ—Л —Б–Њ –Ј–љ–∞—З–µ–љ–Є—П–Љ–Є —Б–Ї–Њ—А–Њ—Б—В–Є —В–Њ–Ї–∞ –≤–Њ–Ј–і—Г—Е–∞ –≤ –≤–Њ–Ј—А–∞—Б—В–µ 10 –ї–µ—В –Є –Њ—В–Љ–µ—З–µ–љ–љ–∞—П –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј—М –±—Л–ї–∞ —Б–ї–∞–±–Њ–є (—В–∞–±–ї. 3). –Ч–љ–∞—З–µ–љ–Є—П t–Љ—Б–≤/t–≤ –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П —Б–ї–∞–±–Њ –Ї–Њ—А—А–µ–ї–Є—А–Њ–≤–∞–ї–Є —Б–Њ —Б–Ї–Њ—А–Њ—Б—В—М—О –≤–Њ–Ј–і—Г—И–љ–Њ–≥–Њ –њ–Њ—В–Њ–Ї–∞ –≤ —Б–µ—А–µ–і–Є–љ–µ –≤—Л–і–Њ—Е–∞ –≤ –≤–Њ–Ј—А–∞—Б—В–µ 10 –ї–µ—В (r=0,10, p=0,01), –љ–Њ –љ–µ —Б –Ю–Т1 –Є –Ц–Х–Ы. –Я–Њ–Ї–∞–Ј–∞—В–µ–ї–Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П –ї–µ–≥–Ї–Є—Е –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П –љ–µ –±—Л–ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Б–≤—П–Ј–∞–љ—Л —Б —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ–Є –љ–∞–≥—А—Г–Ј–Њ—З–љ—Л—Е –њ—А–Њ–± –≤ –≤–Њ–Ј—А–∞—Б—В–µ 10 –ї–µ—В.
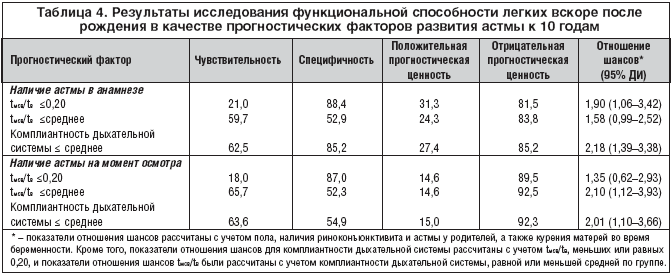
–Я—А–Є —Г—З–µ—В–µ –њ–Њ–ї–∞, –љ–∞–ї–Є—З–Є—П —А–Є–љ–Њ–Ї–Њ–љ—К—О–љ–Ї—В–Є–≤–Є—В–∞ –Є –∞—Б—В–Љ—Л —Г —А–Њ–і–Є—В–µ–ї–µ–є, –∞ —В–∞–Ї–ґ–µ –Ї—Г—А–µ–љ–Є—П –Љ–∞—В–µ—А–µ–є –≤–Њ –≤—А–µ–Љ—П –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є —Б–љ–Є–ґ–µ–љ–љ—Л–µ –Ј–љ–∞—З–µ–љ–Є—П t–Љ—Б–≤/t–≤ –Є —Б–љ–Є–ґ–µ–љ–љ–∞—П –Ї–Њ–Љ–њ–ї–Є–∞–љ—В–љ–Њ—Б—В—М –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –њ—А–Њ–і–Њ–ї–ґ–∞–ї–Є –Њ—Б—В–∞–≤–∞—В—М—Б—П –і–Њ—Б—В–Њ–≤–µ—А–љ—Л–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є —А–Є—Б–Ї–∞ –∞—Б—В–Љ—Л –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ –Є–ї–Є –љ–∞ –Љ–Њ–Љ–µ–љ—В –Њ—Б–Љ–Њ—В—А–∞ –≤ –≤–Њ–Ј—А–∞—Б—В–µ 10 –ї–µ—В (—В–∞–±–ї. 4). –Ь—Г–ґ—Б–Ї–Њ–є –њ–Њ–ї –±—Л–ї –љ–µ–Ј–∞–≤–Є—Б–Є–Љ—Л–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П —Н—В–Є—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є (–Њ—В–љ–Њ—И–µ–љ–Є–µ —И–∞–љ—Б–Њ–≤ 1,61; 95% –Ф–Ш –Њ—В 1,00 –і–Њ 2,57; –Є –Њ—В–љ–Њ—И–µ–љ–Є–µ —И–∞–љ—Б–Њ–≤ 2,70; 95% –Ф–Ш –Њ—В 1,41 –і–Њ 5,18 —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ). –Т —В–∞–±–ї–Є—Ж–µ 4 –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М, —Б–њ–µ—Ж–Є—Д–Є—З–љ–Њ—Б—В—М, –∞ —В–∞–Ї–ґ–µ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–∞—П –Є –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ–∞—П –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–∞—П —Ж–µ–љ–љ–Њ—Б—В—М —Б–љ–Є–ґ–µ–љ–Є—П –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є t–Љ—Б–≤/t–≤ –Є –Ї–Њ–Љ–њ–ї–Є–∞–љ—В–љ–Њ—Б—В–Є –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є —А–∞–Ј–≤–Є—В–Є—П –∞—Б—В–Љ—Л. –°–љ–Є–ґ–µ–љ–љ—Л–µ –Ј–љ–∞—З–µ–љ–Є—П —Н—В–Є—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –Њ–±–ї–∞–і–∞–ї–Є –љ–Є–Ј–Ї–Њ–є –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–є –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–є —Ж–µ–љ–љ–Њ—Б—В—М—О (15% –Є –Љ–µ–љ–µ–µ) –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –љ–∞–ї–Є—З–Є—П –∞—Б—В–Љ—Л –Ї 10 –≥–Њ–і–∞–Љ.
–Ю–±—Б—Г–ґ–і–µ–љ–Є–µ
–Ф–∞–љ–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–Њ–Ї–∞–Ј—Л–≤–∞–µ—В, —З—В–Њ —Б–љ–Є–ґ–µ–љ–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П –ї–µ–≥–Ї–Є—Е –≤ —В–µ—З–µ–љ–Є–µ –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е –і–љ–µ–є –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П —П–≤–ї—П–µ—В—Б—П –і–Њ—Б—В–Њ–≤–µ—А–љ—Л–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –∞—Б—В–Љ—Л –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤—Л—Е 10 –ї–µ—В –ґ–Є–Ј–љ–Є. –°–љ–Є–ґ–µ–љ–љ—Л–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є t–Љ—Б–≤/t–≤ –Є–ї–Є –Ї–Њ–Љ–њ–ї–Є–∞–љ—В–љ–Њ—Б—В–Є –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П –±—Л–ї–Є —Б–≤—П–Ј–∞–љ—Л —Б –љ–∞–ї–Є—З–Є–µ–Љ –∞—Б—В–Љ—Л –≤ –≤–Њ–Ј—А–∞—Б—В–µ 10 –ї–µ—В; —Б–љ–Є–ґ–µ–љ–љ—Л–µ –Ј–љ–∞—З–µ–љ–Є—П t–Љ—Б–≤/t–≤, –љ–Њ –љ–µ –Ї–Њ–Љ–њ–ї–Є–∞–љ—В–љ–Њ—Б—В–Є –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л, —В–∞–Ї–ґ–µ —П–≤–ї—П–ї–Є—Б—М –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –≥–Є–њ–µ—А—А–µ–∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –±—А–Њ–љ—Е–Њ–≤ –Є –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Є–љ–≥–∞–ї—П—Ж–Є–Њ–љ–љ—Л—Е –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–Њ–≤ –≤ –≤–Њ–Ј—А–∞—Б—В–µ 10 –ї–µ—В.
–Ф–∞–љ–љ–∞—П —А–∞–±–Њ—В–∞ –і–Њ–њ–Њ–ї–љ—П–µ—В —Б–≤–µ–і–µ–љ–Є—П –Њ —Б–≤—П–Ј–Є –Љ–µ–ґ–і—Г —Д—Г–љ–Ї—Ж–Є–µ–є –ї–µ–≥–Ї–Є—Е –≤ —А–∞–љ–љ–µ–Љ –≤–Њ–Ј—А–∞—Б—В–µ –Є –љ–∞–ї–Є—З–Є–µ–Љ –Є–ї–Є –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ –њ–∞—В–Њ–ї–Њ–≥–Є–Є –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –≤ –і–∞–ї—М–љ–µ–є—И–µ–Љ. –Я–Њ –і–∞–љ–љ—Л–Љ –њ—А–Њ–≤–µ–і–µ–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, —Б–љ–Є–ґ–µ–љ–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П t–Љ—Б–≤/t–≤ –њ—А–µ–і—И–µ—Б—В–≤–Њ–≤—Г–µ—В —А–∞–Ј–≤–Є—В–Є—О –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –љ–Є–ґ–љ–Є—Е –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є –≤ —А–∞–љ–љ–µ–Љ –≤–Њ–Ј—А–∞—Б—В–µ [1,2,6,18]. Martinez –Є —Б–Њ–∞–≤—В. –Њ–±–љ–∞—А—Г–ґ–Є–ї–Є –њ–Њ–≤—Л—И–µ–љ–љ—Г—О —З–∞—Б—В–Њ—В—Г —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–Є—Е —Е—А–Є–њ–Њ–≤ –≤ –≤–Њ–Ј—А–∞—Б—В–µ 1 –≥–Њ–і–∞ [2] –Є 3–—Е –ї–µ—В [18] —Б—А–µ–і–Є –і–µ—В–µ–є, –Є–Љ–µ–≤—И–Є—Е —Б–љ–Є–ґ–µ–љ–љ—Л–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є t–Љ—Б–≤/t–≤ –≤ –њ–µ—А–≤—Л–µ 3 –Љ–µ—Б—П—Ж–∞ –ґ–Є–Ј–љ–Є. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–Љ –≤ Perth, –і–µ—В–Є —Б–Њ —Б–љ–Є–ґ–µ–љ–љ—Л–Љ–Є –Ј–љ–∞—З–µ–љ–Є—П–Љ–Є t–Љ—Б–≤/t–≤ –≤ –≤–Њ–Ј—А–∞—Б—В–µ 1 –≥–Њ–і–∞ –Є–Љ–µ–ї–Є –њ–Њ–≤—Л—И–µ–љ–љ—Л–є —А–Є—Б–Ї —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –і–Є–∞–≥–љ–Њ–Ј–∞ –∞—Б—В–Љ–∞ –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤—Л—Е –і–≤—Г—Е –ї–µ—В –ґ–Є–Ј–љ–Є [4]. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ –љ–µ –≤–Њ –≤—Б–µ—Е —А–∞–±–Њ—В–∞—Е –±—Л–ї–∞ –њ–Њ–Ї–∞–Ј–∞–љ–∞ —Б–≤—П–Ј—М –Љ–µ–ґ–і—Г —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–Љ —Б–Њ—Б—В–Њ—П–љ–Є–µ–Љ –ї–µ–≥–Ї–Є—Е –≤ —А–∞–љ–љ–µ–Љ –≤–Њ–Ј—А–∞—Б—В–µ –Є —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ–Є –±–Њ–ї–µ–µ –њ–Њ–Ј–і–љ–Є—Е –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–є. –°–љ–Є–ґ–µ–љ–љ–∞—П –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–∞—П —Б–Ї–Њ—А–Њ—Б—В—М –≤—Л–і–Њ—Е–∞ –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤—Л—Е –Љ–µ—Б—П—Ж–µ–≤ –ґ–Є–Ј–љ–Є (–і–ї—П –Њ—Ж–µ–љ–Ї–Є –Ї–Њ—В–Њ—А–Њ–є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ, —З—В–Њ–±—Л —А–µ–±–µ–љ–Њ–Ї —Б–њ–∞–ї –Є–ї–Є –±—Л–ї –≤ —Б–Њ—Б—В–Њ—П–љ–Є–Є —Б–µ–і–∞—Ж–Є–Є) –љ–µ –±—Л–ї–∞ —Б–≤—П–Ј–∞–љ–∞ —Б –љ–∞–ї–Є—З–Є–µ–Љ —Е—А–Є–њ–Њ–≤ –њ–Њ—Б–ї–µ 3 –ї–µ—В, –њ–Њ –і–∞–љ–љ—Л–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П Tucson [19]. –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–Љ –≤ Perth, —Н—В–Њ—В –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—М, –Њ—Ж–µ–љ–µ–љ–љ—Л–є –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤–Њ–≥–Њ –Љ–µ—Б—П—Ж–∞ –ґ–Є–Ј–љ–Є, —Б–≤—П–Ј–∞–љ —Б —Е—А–Є–њ–∞–Љ–Є, –љ–Њ –љ–µ –∞—Б—В–Љ–Њ–є –≤ –≤–Њ–Ј—А–∞—Б—В–µ 6 –Є 11 –ї–µ—В [8].
–Ь—Л –Њ–±–љ–∞—А—Г–ґ–Є–ї–Є, —З—В–Њ –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј—М –Љ–µ–ґ–і—Г —Б–љ–Є–ґ–µ–љ–љ—Л–Љ–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є t–Љ—Б–≤/t–≤ –Є –Ї–Њ–Љ–њ–ї–Є–∞–љ—В–љ–Њ—Б—В–Є –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П –Є –∞—Б—В–Љ–Њ–є –≤ –≤–Њ–Ј—А–∞—Б—В–µ 10?–ї–µ—В –Њ—Б—В–∞–≤–∞–ї–∞—Б—М –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–є. –Я–Њ–Ї–∞–Ј–∞—В–µ–ї—М –Њ—В–љ–Њ—И–µ–љ–Є—П —И–∞–љ—Б–Њ–≤ –і–ї—П –∞—Б—В–Љ—Л –Є –і–∞–љ–љ—Л—Е –Њ —Б–Њ—Б—В–Њ—П–љ–Є–Є —Д—Г–љ–Ї—Ж–Є–Є –ї–µ–≥–Ї–Є—Е –њ—А–Є —А–Њ–ґ–і–µ–љ–Є–Є –±—Л–ї –±–ї–Є–Ј–Њ–Ї –Ї —В–∞–Ї–Њ–≤–Њ–Љ—Г –і–ї—П –љ–∞–ї–Є—З–Є—П –∞—Б—В–Љ—Л —Г —А–Њ–і—Б—В–≤–µ–љ–љ–Є–Ї–Њ–≤ [20].
–Т —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–∞—П —Б–Ї–Њ—А–Њ—Б—В—М –≤—Л–і–Њ—Е–∞ –Є –≤ –љ–µ–Ї–Њ—В–Њ—А–Њ–є —Б—В–µ–њ–µ–љ–Є –Ї—А–Є–≤—Л–µ –њ–Њ—В–Њ–Ї––Њ–±—К–µ–Љ –Њ—В—А–∞–ґ–∞—О—В —А–∞–Ј–Љ–µ—А—Л –њ—А–Њ—Б–≤–µ—В–∞ –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є, t–Љ—Б–≤/t–≤ —П–≤–ї—П–µ—В—Б—П –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ—Л–Љ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–Љ —Д—Г–љ–Ї—Ж–Є–Є –ї–µ–≥–Ї–Є—Е, –≤–Ї–ї—О—З–∞—О—Й–Є–Љ —А–∞–Ј–Љ–µ—А—Л –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є –Є –Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Є–µ —Б–≤–Њ–є—Б—В–≤–∞ –ї–µ–≥–Ї–Є—Е –Є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є [21–24], –∞ —В–∞–Ї–ґ–µ –Ї–Њ–љ—В—А–Њ–ї—М –Ј–∞ –і—Л—Е–∞–љ–Є–µ–Љ [25]. –Я–Њ—Н—В–Њ–Љ—Г –љ–µ–њ–Њ—Б—А–µ–і—Б—В–≤–µ–љ–љ—Л–µ —Б–Њ–њ–Њ—Б—В–∞–≤–ї–µ–љ–Є—П –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–є —Б–Ї–Њ—А–Њ—Б—В–Є –≤—Л–і–Њ—Е–∞ –Є –Ї—А–Є–≤—Л—Е –њ–Њ—В–Њ–Ї––Њ–±—К–µ–Љ, —Б –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, –Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Є—Е —Б–≤–Њ–є—Б—В–≤ –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –љ–µ–≤–Њ–Ј–Љ–Њ–ґ–љ—Л. –Т —Б–≤—П–Ј–Є —Б —Н—В–Є–Љ, —Е–Њ—В—П –Љ–∞–ї–µ–љ—М–Ї–Є–є –і–Є–∞–Љ–µ—В—А –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П –Љ–Њ–ґ–µ—В —П–≤–ї—П—В—М—Б—П —Д–∞–Ї—В–Њ—А–Њ–Љ —А–Є—Б–Ї–∞ –Њ–±—Б—В—А—Г–Ї—В–Є–≤–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤—Л—Е –ї–µ—В –ґ–Є–Ј–љ–Є [7], –і–∞–љ–љ—Л–µ –љ–∞—Б—В–Њ—П—Й–µ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Г–Ї–∞–Ј—Л–≤–∞—О—В –љ–∞ —В–Њ, —З—В–Њ –і—А—Г–≥–Є–µ —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–Є –ї–µ–≥–Ї–Є—Е –Є–ї–Є –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є —В–∞–Ї–ґ–µ –Љ–Њ–≥—Г—В —Г–Ї–∞–Ј—Л–≤–∞—В—М –љ–∞ –њ–Њ–≤—Л—И–µ–љ–љ—Л–є —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –∞—Б—В–Љ—Л –≤ –і–∞–ї—М–љ–µ–є—И–µ–Љ. –Э–µ–±–Њ–ї—М—И–Є–µ, –љ–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ—Л–µ —А–∞–Ј–ї–Є—З–Є—П –≤ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –ї–µ–≥–Ї–Є—Е –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П —Г–Ї–∞–Ј—Л–≤–∞—О—В –љ–∞ —В–Њ, —З—В–Њ –њ—А–Є–Ј–љ–∞–Ї–Є –њ–Њ–≤—Л—И–µ–љ–љ–Њ–≥–Њ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –∞—Б—В–Љ—Л –њ—А–Є—Б—Г—В—Б—В–≤—Г—О—В —Г–ґ–µ –≤–Њ –≤—А–µ–Љ—П —А–Њ–ґ–і–µ–љ–Є—П.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Б–љ–Є–ґ–µ–љ–Є–µ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –ї–µ–≥–Ї–Є—Е –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤—Л—Е –і–љ–µ–є –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П, –Њ—Ж–µ–љ–µ–љ–љ–Њ–µ —Б –њ–Њ–Љ–Њ—Й—М—О –њ—А–Њ—Б—В—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –і—Л—Е–∞–љ–Є—П –Є –Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Є—Е —Б–≤–Њ–є—Б—В–≤ –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л —Г –±–Њ–і—А—Б—В–≤—Г—О—Й–Є—Е –љ–Њ–≤–Њ—А–Њ–ґ–і–µ–љ–љ—Л—Е, —П–≤–ї—П–µ—В—Б—П —Д–∞–Ї—В–Њ—А–Њ–Љ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –∞—Б—В–Љ—Л –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤—Л—Е 10 –ї–µ—В –ґ–Є–Ј–љ–Є.
–†–µ—Д–µ—А–∞—В –њ–Њ–і–≥–Њ—В–Њ–≤–ї–µ–љ –Т.–Т. –Ш—А–µ–Љ–∞—И–≤–Є–ї–Є –њ–Њ –Љ–∞—В–µ—А–Є–∞–ї–∞–Љ —Б—В–∞—В—М–Є H–µland G, Lodrup Carlsen KC, Sandvik L, et al. «Reduced Lung Function at Birth and
the Risk of Asthma at 10 Years of Age»,
New England Journal of Medicine
No. 355, 2006: pp.1682–9.
–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. Yuksel B,Greenough A,Giffin F, Nicolaides KH.Tidal breathing parameters in the first week of life and subsequent cough and wheeze.Thorax 1996; 51:815–8.
2. Martinez FD,Morgan WJ,Wright AL, Holberg CJ,Taussig LM.Diminished lung function as a predisposing factor for wheezing respiratory illness in infants. N Engl J Med 1988;319:1112–7.
3. Tager IB,Hanrahan JP,Tosteson TD, et al.Lung function,pre–and post–natal smoke exposure,and wheezing in the f irst year of life.Am Rev Respir Dis 1993;147: 811–7.
4. Young S,Arnott J,O ’Keeffe PT,Le Souef PN,Landau LI.The association bet ween early life lung function and wheezing during the first 2 yrs of life.Eur Respir J 2000;15:151–7.
5. Murray CS,Pipis SD,McArdle EC, Lowe LA,Custovic A,Woodcock A.Lung function at one month of age as a risk factor for infant respiratory symptoms in a high risk population.Thorax 2002;57: 388–92.
6. Lodrup Carlsen KC,Carlsen KH,Nafstad P,Bakketeig L.Perinatal risk factors for recurrent wheeze in early life.Pediatr Allergy Immunol 1999;10:89–95.
7. Young S,Arnott J,Le Souef PN,Landau LI.Flow limitation during tidal expiration in symptom–free infants and the subsequent development of asthma.J Pediatr 1994;124:681–8.
8. Turner SW,Palmer LJ,Rye PJ,et al. The relationship between infant airway function,childhood airway responsiveness,and asthma.Am J Respir Crit Care Med 2004;169:921–7.
9. Lodrup Carlsen KC,Magnus P,Carlsen KH.Lung function by tidal breathing in awake healthy newborn infants.Eur Respir J 1994;7:1660–8.
10. Lodrup Carlsen KC,Jaakkola JJ,Nafstad P,Carlsen KH.In utero exposure to cigarette smoking influences lung function at birth.Eur Respir J 1997;10:1774–9.
11. Lodrup Carlsen KC,Haland G,Devulapalli CS,et al.Asthma in every fifth child in Oslo,Norway:a 10–year follow up of a birth cohort study.Allergy 2006;61: 454–60.
12. Crapo RO,Casaburi R,Coates AL,et al. Guidelines for methacholine and exercise challenge testing — 1999::this off icial statement of the American Thoracic Society was adopted by the ATS Board of Directors,July 1999.Am J Respir Crit Care Med 2000;161:309–29.
13. Carlsen KH,Engh G,Mork M.Exercise–induced bronchoconstriction depends on exercise load.Respir Med 2000;94:750–
14. Nyst ad W,Naf st ad P,Har r i s J R.Physical activity affects the prevalence of reported wheeze.Eur J Epidemiol 2001;17: 209–12.
15. Lodrup KC,Mowinckel P,Carlsen KH. Lung function measurements in awake compared to sleeping newborn infants. Pediatr Pulmonol 1992;12:99–104.
16. LeSouef PN,England SJ,Bryan AC. Passive respiratory mechanics in newborns
and children.Am Rev Respir Dis 1984;129: 552–6.
17. Lodrup Carlsen KC.Tidal breathing analysis in infants and preschool chil–
dren:tidal f low–volume loops.Eur Respir Monogr 1997;5:27–57.
18. Martinez FD,Morgan WJ,Wright AL, Holberg C,Taussig LM.Initial airway function is a risk factor for recurrent wheezing respiratory illnesses during the first three years of life.Am Rev Respir Dis 1991;143: 312–6.
19. Martinez FD,Wright AL,Taussig LM, Holberg CJ,Halonen M,Morgan WJ.Asthma and wheezing in the first six years of life.N Engl J Med 1995;332:133–8.
20. Ronmark E,Jonsson E,Platts–Mills T,Lundback B.Incidence and remission of asthma in schoolchildren:report from the Obstructive Lung Disease in Northern Sweden studies.Pediatrics 2001;107: E37.
21. Banovcin P,Seidenberg J,Von der Hardt H.Assessment of tidal breathing patterns for monitoring of bronchial obstruction in infants.Pediatr Res 1995; 38:218–20.
22. Morris MJ,Lane DJ.Tidal expiratory flow patterns in airf low obstruction.Thorax 1981;36:135–42.
23. Cutrera R,Filtchev SI,Merolla R,Willim G,Haluszka J,Ronchetti R.Analysis of expiratory pattern for monitoring bronchial obstruction in school–age children. Pediatr Pulmonol 1991;10:6–10.
24. van der Ent CK,Brackel HJ,van der Laag J,Bogaard JM.Tidal breathing analysis as a measure of airway obstruction in children three years of age and older.Am J Respir Crit Care Med 1996;153: 1253–8.
25. Seddon PC,Davis GM,Coates AL.Dotidal expiratory f low patterns reflect lung mechanics in infants?Am J Respir Crit Care Med 1996;153:1248–52.











