
–Т –љ–∞—Б—В–Њ—П—Й–µ–є –њ—Г–±–ї–Є–Ї–∞—Ж–Є–Є –Њ–±—Б—Г–ґ–і–∞—О—В—Б—П –≤–Њ–њ—А–Њ—Б—Л —А–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Р–С –њ—А–Є –Є–љ—Д–µ–Ї—Ж–Є—П—Е –Њ—А–≥–∞–љ–Њ–≤ –і—Л—Е–∞–љ–Є—П, —В. –Ї. –≤ –њ–µ–і–Є–∞—В—А–Є–Є –Є–Љ–µ–љ–љ–Њ –њ—А–Є —Н—В–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –љ–∞–Ј–љ–∞—З–∞—О—В—Б—П –Р–С. –Ф–ї—П –±–Њ–ї—М—И–µ–є –љ–∞–≥–ї—П–і–љ–Њ—Б—В–Є –∞–ї–≥–Њ—А–Є—В–Љ—Л —Н–Љ–њ–Є—А–Є—З–µ—Б–Ї–Њ–≥–Њ –≤—Л–±–Њ—А–∞ —Б—В–∞—А—В–Њ–≤–Њ–є –Р–С-—В–µ—А–∞–њ–Є–Є –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ –≤–Є–і–µ —Б—Е–µ–Љ –Є —В–∞–±–ї–Є—Ж. –Ю—Б–Њ–±–Њ —Б–ї–µ–і—Г–µ—В –њ–Њ–і—З–µ—А–Ї–љ—Г—В—М, —З—В–Њ –∞–ї–≥–Њ—А–Є—В–Љ—Л, –њ—А–µ–і–ї–∞–≥–∞–µ–Љ—Л–µ –∞–≤—В–Њ—А–∞–Љ–Є, —А–∞–Ј—А–∞–±–Њ—В–∞–љ—Л –љ–∞ –Њ—Б–љ–Њ–≤–µ —Б–Њ–±—Б—В–≤–µ–љ–љ—Л—Е –і–∞–љ–љ—Л—Е –Є –∞–љ–∞–ї–Є–Ј–∞ —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є –ї–Є—В–µ—А–∞—В—Г—А—Л [2, 3, 5вАУ21].
–Ю—Б—В—А—Л–є —В–Њ–љ–Ј–Є–ї–ї–Є—В/—Д–∞—А–Є–љ–≥–Є—В. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В—Л–Љ–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П–Љ–Є –Њ—Б—В—А–Њ–≥–Њ —В–Њ–љ–Ј–Є–ї–ї–Є—В–∞/—Д–∞—А–Є–љ–≥–Є—В–∞ —П–≤–ї—П—О—В—Б—П —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–µ –≤–Є—А—Г—Б—Л, –љ–∞ –і–Њ–ї—О –Ї–Њ—В–Њ—А—Л—Е –њ—А–Є—Е–Њ–і–Є—В—Б—П –і–Њ 50вАУ70%. –£—З–Є—В—Л–≤–∞—П, —З—В–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –≤ –њ–µ—А–≤—Л–µ –і–љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –њ—А–Њ–≤–µ—Б—В–Є —А–∞–Ј–ї–Є—З–Є—П –Љ–µ–ґ–і—Г –≤–Є—А—Г—Б–љ—Л–Љ –Є –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–Љ —В–Њ–љ–Ј–Є–ї–ї–Є—В–Њ–Љ/—Д–∞—А–Є–љ–≥–Є—В–Њ–Љ –≤–µ—Б—М–Љ–∞ —В—А—Г–і–љ–Њ, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –Љ–µ—В–Њ–і—Л —Н–Ї—Б–њ—А–µ—Б—Б-–і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ—Л–µ –љ–∞ –Њ–±–љ–∞—А—Г–ґ–µ–љ–Є–µ –Њ—Б–љ–Њ–≤–љ–Њ–≥–Њ –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П вАУ ќ≤-–≥–µ–Љ–Њ–ї–Є—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Б—В—А–µ–њ—В–Њ–Ї–Њ–Ї–Ї–∞ –≥—А—Г–њ–њ—Л –Р (–С–У–°–Р). –Я–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є–µ —Б—В—А–µ–њ—В–Њ–Ї–Њ–Ї–Ї–Њ–≤–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є –Њ—Б—В—А–Њ–≥–Њ —В–Њ–љ–Ј–Є–ї–ї–Є—В–∞/—Д–∞—А–Є–љ–≥–Є—В–∞ —П–≤–ї—П–µ—В—Б—П –∞–±—Б–Њ–ї—О—В–љ—Л–Љ –њ–Њ–Ї–∞–Ј–∞–љ–Є–µ–Љ –і–ї—П –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –Р–С-—В–µ—А–∞–њ–Є–Є (—А–Є—Б. 1). –Ю—В—Б—Г—В—Б—В–≤–Є–µ —Г –њ–∞—Ж–Є–µ–љ—В–∞ –∞–ї–ї–µ—А–≥–Є–Є –Ї ќ≤-–ї–∞–Ї—В–∞–Љ–љ—Л–Љ –Р–С –њ–Њ–Ј–≤–Њ–ї—П–µ—В –≤ –Ї–∞—З–µ—Б—В–≤–µ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –≤—Л–±–Њ—А–∞ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М —Д–µ–љ–Њ–Ї—Б–Є–њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ –Є–ї–Є –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ, –Ї –Ї–Њ—В–Њ—А—Л–Љ –С–У–°–Р –њ–Њ-–њ—А–µ–ґ–љ–µ–Љ—Г –≤—Л—Б–Њ–Ї–Њ—З—Г–≤—Б—В–≤–Є—В–µ–ї–µ–љ.

–Э–∞ –њ—А–∞–Ї—В–Є–Ї–µ –≤ —Б–≤—П–Ј–Є —Б –ї—Г—З—И–µ–є –Ї–Њ–Љ–њ–ї–∞–µ–љ—В–љ–Њ—Б—В—М—О –њ—А–µ–і–њ–Њ—З—В–µ–љ–Є–µ, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –Њ—В–і–∞–µ—В—Б—П –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ—Г. –Т —Н—В–Њ–Љ —Б–ї—Г—З–∞–µ —Б–ї–µ–і—Г–µ—В –њ—А–Є–і–µ—А–ґ–Є–≤–∞—В—М—Б—П —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є –Т–Ю–Ч, –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –Ї–Њ—В–Њ—А—Л–Љ–Є –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ –і–Њ–ї–ґ–µ–љ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М—Б—П –≤ –≤–Є–і–µ –і–Є—Б–њ–µ—А–≥–Є—А—Г–µ–Љ—Л—Е —В–∞–±–ї–µ—В–Њ–Ї [22]. –£—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ, —З—В–Њ –і–Є—Б–њ–µ—А–≥–Є—А—Г–µ–Љ—Л–µ —В–∞–±–ї–µ—В–Ї–Є –Є–Љ–µ—О—В —Ж–µ–ї—Л–є —А—П–і –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤ –њ–µ—А–µ–і —В—А–∞–і–Є—Ж–Є–Њ–љ–љ—Л–Љ–Є —В–∞–±–ї–µ—В–Ї–∞–Љ–Є, –Ї–∞–њ—Б—Г–ї–∞–Љ–Є –Є –њ–Њ—А–Њ—И–Ї–Њ–Љ –і–ї—П –њ—А–Є–≥–Њ—В–Њ–≤–ї–µ–љ–Є—П —Б—Г—Б–њ–µ–љ–Ј–Є–Є. –≠—В–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ –љ–µ —В–Њ–ї—М–Ї–Њ —Г–і–Њ–±—Б—В–≤–Њ–Љ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П, –љ–Њ –Є —В–µ–Љ, —З—В–Њ –і–Є—Б–њ–µ—А–≥–Є—А—Г–µ–Љ—Л–µ —В–∞–±–ї–µ—В–Ї–Є –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—О—В –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї—Г—О —В–Њ—З–љ–Њ—Б—В—М –і–Њ–Ј–Є—А–Њ–≤–∞–љ–Є—П –Є —Б—В–∞–±–Є–ї—М–љ–Њ —Б–Њ—Е—А–∞–љ—П—О—В —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —Б—Г–±—Б—В–∞–љ—Ж–Є–Є [23вАУ27].
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ—А–µ–њ–∞—А–∞—В–Њ–Љ –≤—Л–±–Њ—А–∞ –њ—А–Є –Њ—Б—В—А–Њ–Љ —Б—В—А–µ–њ—В–Њ–Ї–Њ–Ї–Ї–Њ–≤–Њ–Љ —В–Њ–љ–Ј–Є–ї–ї–Є—В–µ/—Д–∞—А–Є–љ–≥–Є—В–µ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –љ–µ –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е –Р–С –≤ –њ—А–µ–і—И–µ—Б—В–≤—Г—О—Й–Є–є –њ–µ—А–Є–Њ–і –Є –љ–µ –Є–Љ–µ—О—Й–Є—Е –∞–ї–ї–µ—А–≥–Є–Є –љ–∞ ќ≤-–ї–∞–Ї—В–∞–Љ—Л, —П–≤–ї—П—О—В—Б—П –і–Є—Б–њ–µ—А–≥–Є—А—Г–µ–Љ—Л–µ —В–∞–±–ї–µ—В–Ї–Є –§–ї–µ–Љ–Њ–Ї—Б–Є–љ –°–Њ–ї—О—В–∞–±¬Ѓ. –С–ї–∞–≥–Њ–і–∞—А—П –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—О –Њ—Б–Њ–±–Њ–є —В–µ—Е–љ–Њ–ї–Њ–≥–Є–Є –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ, –≤—Е–Њ–і—П—Й–Є–є –≤ —Б–Њ—Б—В–∞–≤ –і–Є—Б–њ–µ—А–≥–Є—А—Г–µ–Љ—Л—Е —В–∞–±–ї–µ—В–Њ–Ї –§–ї–µ–Љ–Њ–Ї—Б–Є–љ –°–Њ–ї—О—В–∞–±¬Ѓ, –љ–µ —А–∞–Ј—А—Г—И–∞–µ—В—Б—П –≤ –Ї–Є—Б–ї–Њ–є —Б—А–µ–і–µ –ґ–µ–ї—Г–і–Ї–∞. –Ф–Њ—Б—В–Є–≥–љ—Г–≤ —В–Њ–љ–Ї–Њ–є –Ї–Є—И–Ї–Є –≤ –љ–µ–Є–Ј–Љ–µ–љ–µ–љ–љ–Њ–Љ –≤–Є–і–µ, –Љ–Є–Ї—А–Њ–≥—А–∞–љ—Г–ї—Л –њ—А–µ–њ–∞—А–∞—В–∞ –§–ї–µ–Љ–Њ–Ї—Б–Є–љ –°–Њ–ї—О—В–∞–±¬Ѓ —А–∞—Б—В–≤–Њ—А—П—О—В—Б—П –≤ —Й–µ–ї–Њ—З–љ–Њ–є —Б—А–µ–і–µ, –∞ –≤—Л—Б–≤–Њ–±–Њ–ґ–і–∞–µ–Љ—Л–є –њ—А–Є —Н—В–Њ–Љ –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ –±—Л—Б—В—А–Њ –Є –њ–Њ—З—В–Є –њ–Њ–ї–љ–Њ—Б—В—М—О (–і–Њ 93%) –≤—Б–∞—Б—Л–≤–∞–µ—В—Б—П. –Т—Л—Б–Њ–Ї–Є–є —Г—А–Њ–≤–µ–љ—М –±–Є–Њ–і–Њ—Б—В—Г–њ–љ–Њ—Б—В–Є –њ—А–µ–њ–∞—А–∞—В–∞ –§–ї–µ–Љ–Њ–Ї—Б–Є–љ –°–Њ–ї—О—В–∞–±¬Ѓ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –±—Л—Б—В—А–Њ –і–Њ—Б—В–Є—З—М —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є—Е –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–є –≤ —Б—Л–≤–Њ—А–Њ—В–Ї–µ –Ї—А–Њ–≤–Є –Є —В–Ї–∞–љ—П—Е, —З—В–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞–µ—В –Ї–ї–Є–љ–Є–Ї–Њ-–Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Б–љ–Є–ґ–∞–µ—В —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –і–Є—Б—Д—Г–љ–Ї—Ж–Є–є –Ї–Є—И–µ—З–љ–Є–Ї–∞ [23вАУ27].
–Т —В–µ—Е —Б–ї—Г—З–∞—П—Е, –Ї–Њ–≥–і–∞ —А–µ–±–µ–љ–Њ–Ї –≤ –њ—А–µ–і—И–µ—Б—В–≤—Г—О—Й–Є–µ 3 –Љ–µ—Б. —Г–ґ–µ –њ—А–Є–љ–Є–Љ–∞–ї –љ–µ–Ј–∞—Й–Є—Й–µ–љ–љ—Л–µ ќ≤-–ї–∞–Ї—В–∞–Љ–љ—Л–µ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Є (–њ—А–Є—А–Њ–і–љ—Л–µ –њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ—Л, –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ, –∞–Љ–њ–Є—Ж–Є–ї–ї–Є–љ, —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ—Л 1-–≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П), –љ–µ –Є—Б–Ї–ї—О—З–µ–љ –≤–∞—А–Є–∞–љ—В, —З—В–Њ –≤–µ–≥–µ—В–Є—А—Г—О—Й–Є–µ –љ–∞ —Б–ї–Є–Ј–Є—Б—В–Њ–є —А–Њ—В–Њ-–љ–Њ—Б–Њ–≥–ї–Њ—В–Ї–Є –≥–µ–Љ–Њ—Д–Є–ї—М–љ—Л–µ –њ–∞–ї–Њ—З–Ї–Є, –Љ–Њ—А–∞–Ї—Б–µ–ї–ї—Л, —Б—В–∞—Д–Є–ї–Њ–Ї–Њ–Ї–Ї–Є –Є –і—А. –Љ–Њ–≥–ї–Є —Б—В–∞—В—М –њ—А–Њ–і—Г—Ж–µ–љ—В–∞–Љ–Є ќ≤-–ї–∞–Ї—В–∞–Љ–∞–Ј, –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ –Ї–Њ—В–Њ—А—Л—Е –њ—А–Є–≤–µ–і–µ—В –Ї —А–∞–Ј—А—Г—И–µ–љ–Є—О –Р–С. –Т —Б–≤—П–Ј–Є —Б —Н—В–Є–Љ –њ—А–µ–њ–∞—А–∞—В–Њ–Љ –≤—Л–±–Њ—А–∞ –≤ –і–∞–љ–љ—Л—Е —Б–ї—Г—З–∞—П—Е –і–Њ–ї–ґ–µ–љ –±—Л—В—М ќ≤-–ї–∞–Ї—В–∞–Љ–∞–Ј–∞-—Г—Б—В–Њ–є—З–Є–≤—Л–є –Р–С вАУ –њ–µ—А–Њ—А–∞–ї—М–љ—Л–є –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ/–Ї–ї–∞–≤—Г–ї–∞–љ–∞—В (–§–ї–µ–Љ–Њ–Ї–ї–∞–≤ –°–Њ–ї—О—В–∞–±¬Ѓ). –Ю—Б–Њ–±–Њ —Б–ї–µ–і—Г–µ—В –њ–Њ–і—З–µ—А–Ї–љ—Г—В—М, —З—В–Њ –Љ–∞–Ї—А–Њ–ї–Є–і—Л –њ—А–Є –Њ—Б—В—А–Њ–Љ —Б—В—А–µ–њ—В–Њ–Ї–Њ–Ї–Ї–Њ–≤–Њ–Љ —В–Њ–љ–Ј–Є–ї–ї–Є—В–µ/—Д–∞—А–Є–љ–≥–Є—В–µ –љ–∞–Ј–љ–∞—З–∞—О—В —В–Њ–ї—М–Ї–Њ –њ—А–Є –љ–∞–ї–Є—З–Є–Є —Г –њ–∞—Ж–Є–µ–љ—В–∞ –∞–ї–ї–µ—А–≥–Є–Є –љ–∞ ќ≤-–ї–∞–Ї—В–∞–Љ–љ—Л–µ –Р–С (—А–Є—Б. 1). –Т —А—П–і–µ —Б–ї—Г—З–∞–µ–≤ –Љ–∞–Ї—А–Њ–ї–Є–і—Л –њ—А–Є —Н—В–Њ–Љ –Љ–Њ–≥—Г—В –±—Л—В—М –Ј–∞–Љ–µ–љ–µ–љ—Л –њ–µ—А–Њ—А–∞–ї—М–љ—Л–Љ–Є —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ–∞–Љ–Є 3-–≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П (—Ж–µ—Д–Є–Ї—Б–Є–Љ вАУ –°—Г–њ—А–∞–Ї—Б¬Ѓ), —В. –Ї. –њ–µ—А–µ–Ї—А–µ—Б—В–љ–∞—П –∞–ї–ї–µ—А–≥–Є—П –Љ–µ–ґ–і—Г –љ–Є–Љ–Є –Є –њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ–∞–Љ–Є –љ–µ –њ—А–µ–≤—Л—И–∞–µ—В 3вИТ7%. –Ъ—А–Њ–Љ–µ —Н—В–Њ–≥–Њ, —Ж–µ—Д–Є–Ї—Б–Є–Љ (–°—Г–њ—А–∞–Ї—Б¬Ѓ) –Љ–Њ–ґ–µ—В –±—Л—В—М –∞–ї—М—В–µ—А–љ–∞—В–Є–≤–Њ–є –Љ–∞–Ї—А–Њ–ї–Є–і–∞–Љ, –Ї–Њ–≥–і–∞ —Н–Ї—Б–њ—А–µ—Б—Б-–і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ —Н—В–Є–Њ–ї–Њ–≥–Є–Є —В–Њ–љ–Ј–Є–ї–ї–Њ—Д–∞—А–Є–љ–≥–Є—В–∞ –љ–µ–≤–Њ–Ј–Љ–Њ–ґ–љ–∞ –Є –љ–µ –Є—Б–Ї–ї—О—З–µ–љ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–є –Љ–Њ–љ–Њ–љ—Г–Ї–ї–µ–Њ–Ј. –Т —Н—В–Њ–Љ —Б–ї—Г—З–∞–µ, —З—В–Њ–±—Л –Є–Ј–±–µ–ґ–∞—В—М —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ–Њ–≤–Њ–є —Б—Л–њ–Є, –њ–µ–і–Є–∞—В—А—Л, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –љ–∞–Ј–љ–∞—З–∞—О—В –Љ–∞–Ї—А–Њ–ї–Є–і—Л. –Ю–і–љ–∞–Ї–Њ, —Г—З–Є—В—Л–≤–∞—П —В—А–µ–≤–Њ–ґ–љ–Њ –љ–∞—А–∞—Б—В–∞—О—Й–Є–є —Г—А–Њ–≤–µ–љ—М —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –њ–љ–µ–≤–Љ–Њ—В—А–Њ–њ–љ—Л—Е –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –Ї –Љ–∞–Ї—А–Њ–ї–Є–і–∞–Љ, –Є—Е –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –≤ –і–∞–љ–љ–Њ–є —Б–Є—В—Г–∞—Ж–Є–Є –Љ–Њ–ґ–µ—В –±—Л—В—М –Њ–≥—А–∞–љ–Є—З–µ–љ–Њ –Ј–∞ —Б—З–µ—В –љ–∞–Ј–љ–∞—З–µ–љ–Є—П —Ж–µ—Д–Є–Ї—Б–Є–Љ–∞ (–°—Г–њ—А–∞–Ї—Б¬Ѓ). –Я—А–Є –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–Љ –Љ–Њ–љ–Њ–љ—Г–Ї–ї–µ–Њ–Ј–µ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –≤–Є—А—Г—Б–љ–Њ–µ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –њ–µ—З–µ–љ–Є, –њ–Њ—Н—В–Њ–Љ—Г –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –Љ–∞–Ї—А–Њ–ї–Є–і–Њ–≤ —В–∞–Ї–ґ–µ –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ–Њ –≤ —Б–≤—П–Ј–Є —Б –Є—Е –њ–Њ—В–µ–љ—Ж–Є–∞–ї—М–љ–Њ–є –≥–µ–њ–∞—В–Њ—В–Њ–Ї—Б–Є—З–љ–Њ—Б—В—М—О. –Я—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї—Г—А—Б–∞ –Р–СвАУ—В–µ—А–∞–њ–Є–Є –њ—А–Є –Њ—Б—В—А–Њ–Љ —Б—В—А–µ–њ—В–Њ–Ї–Њ–Ї–Ї–Њ–≤–Њ–Љ —В–Њ–љ–Ј–Є–ї–ї–Є—В–µ/—Д–∞—А–Є–љ–≥–Є—В–µ —Б–Њ—Б—В–∞–≤–ї—П–µ—В 10 –і–љ–µ–є [2, 3, 5вАУ13].
–Ю—Б—В—А—Л–є —Б—А–µ–і–љ–Є–є –Њ—В–Є—В. –Ю—Б—В—А—Л–є —Б–Є–љ—Г—Б–Є—В. –†–µ–Ј—Г–ї—М—В–∞—В—Л –Љ–∞—Б—И—В–∞–±–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –њ—А–Њ–≤–µ–і–µ–љ–љ—Л—Е –≤ –њ–Њ—Б–ї–µ–і–љ–µ–µ –і–µ—Б—П—В–Є–ї–µ—В–Є–µ, –њ–Њ–Ј–≤–Њ–ї–Є–ї–Є —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –њ–µ—А–µ—Б–Љ–Њ—В—А–µ—В—М —В–∞–Ї—В–Є–Ї—Г –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Р–С –њ—А–Є –Њ—Б—В—А–Њ–Љ —Б—А–µ–і–љ–µ–Љ –Њ—В–Є—В–µ –Є –Њ—Б—В—А–Њ–Љ —Б–Є–љ—Г—Б–Є—В–µ [2, 3, 5, 14вАУ18]. –Ф–ї—П —А–µ—И–µ–љ–Є—П –≤–Њ–њ—А–Њ—Б–∞ –Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –Р–С –њ—А–Є —Н—В–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–Њ –Њ—А–Є–µ–љ—В–Є—А–Њ–≤–∞—В—М—Б—П –љ–∞ –≤–Њ–Ј—А–∞—Б—В–љ—Л–µ, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –Є –∞–љ–∞–Љ–љ–µ—Б—В–Є—З–µ—Б–Ї–Є–µ —Д–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є (—А–Є—Б. 2 –Є 3). –Ґ–∞–Ї, –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –Р–С –њ—А–Є –Њ—Б—В—А–Њ–Љ —Б—А–µ–і–љ–µ–Љ –Њ—В–Є—В–µ –њ–Њ–Ї–∞–Ј–∞–љ–Њ –і–µ—В—П–Љ –њ–µ—А–≤—Л—Е 6 –Љ–µ—Б. –ґ–Є–Ј–љ–Є; –і–µ—В—П–Љ –≤ –≤–Њ–Ј—А–∞—Б—В–µ –і–Њ 2-—Е –ї–µ—В вАУ –њ—А–Є –і–≤—Г—Б—В–Њ—А–Њ–љ–љ–µ–Љ –њ–Њ—А–∞–ґ–µ–љ–Є–Є; –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –Њ—В –≤–Њ–Ј—А–∞—Б—В–∞ вАУ –µ—Б–ї–Є –Є–Љ–µ—О—В—Б—П –Њ—В–Њ—А–µ—П, –≤—Л—А–∞–ґ–µ–љ–љ–∞—П —Г—И–љ–∞—П –±–Њ–ї—М –Є —Д–µ–±—А–Є–ї—М–љ–∞—П –ї–Є—Е–Њ—А–∞–і–Ї–∞ (—А–Є—Б. 2). –Ъ—А–Њ–Љ–µ —Н—В–Њ–≥–Њ, –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –Р–С —Б—З–Є—В–∞–µ—В—Б—П –Њ–њ—А–∞–≤–і–∞–љ–љ—Л–Љ –і–∞–ґ–µ –≤ –ї–µ–≥–Ї–Є—Е —Б–ї—Г—З–∞—П—Е, –µ—Б–ї–Є –Њ—В–Є—В —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П —Г –і–µ—В–µ–є —Б –Є–Љ–Љ—Г–љ–Њ–і–µ—Д–Є—Ж–Є—В–Њ–Љ, —Б–Є–љ–і—А–Њ–Љ–Њ–Љ –Ф–∞—Г–љ–∞, –Љ—Г–Ї–Њ–≤–Є—Б—Ж–Є–і–Њ–Ј–Њ–Љ, –њ–Њ—А–Њ–Ї–Њ–Љ —А–∞–Ј–≤–Є—В–Є—П –≤–µ—А—Е–љ–µ–є —З–µ–ї—О—Б—В–Є, —Б–Є–љ–і—А–Њ–Љ–Њ–Љ —Ж–Є–ї–Є–∞—А–љ–Њ–є –і–Є—Б–Ї–Є–љ–µ–Ј–Є–Є (—А–Є—Б. 2) [6, 14вАУ17].

–Т —Б–≤–Њ—О –Њ—З–µ—А–µ–і—М –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ–Є –і–ї—П –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –Р–С –њ—А–Є –Њ—Б—В—А–Њ–Љ —Б–Є–љ—Г—Б–Є—В–µ —П–≤–ї—П—О—В—Б—П: –≤—Л—А–∞–ґ–µ–љ–љ–∞—П –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є—П, —Д–µ–±—А–Є–ї—М–љ–∞—П –ї–Є—Е–Њ—А–∞–і–Ї–∞, –≥–љ–Њ–є–љ–Њ–µ –Њ—В–і–µ–ї—П–µ–Љ–Њ–µ, –ї–Њ–Ї–∞–ї–Є–Ј–Њ–≤–∞–љ–љ–∞—П –±–Њ–ї—М –≤ –њ—А–Њ–µ–Ї—Ж–Є–Є –љ–∞–Ј–∞–ї—М–љ—Л—Е –њ–∞–Ј—Г—Е. –Ъ—А–Њ–Љ–µ —Н—В–Њ–≥–Њ, –Р–С –і–Њ–ї–ґ–µ–љ –±—Л—В—М –љ–∞–Ј–љ–∞—З–µ–љ, –µ—Б–ї–Є –њ–Њ—Б–ї–µ –Ї—А–∞—В–Ї–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–≥–Њ —Г–ї—Г—З—И–µ–љ–Є—П –љ–∞ —Д–Њ–љ–µ —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є –≤–љ–Њ–≤—М –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Г—Е—Г–і—И–µ–љ–Є–µ —Б–Њ—Б—В–Њ—П–љ–Є—П –Є–ї–Є –Њ—В—Б—Г—В—Б—В–≤—Г–µ—В –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–∞—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –і–Є–љ–∞–Љ–Є–Ї–∞ –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є 10 –і–љ–µ–є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П (—А–Є—Б. 3) [6, 18].
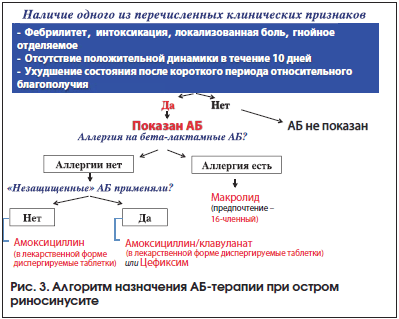
–Ф–ї—П —А–µ—И–µ–љ–Є—П –≤–Њ–њ—А–Њ—Б–∞ –Њ –њ—А–µ–њ–∞—А–∞—В–µ –≤—Л–±–Њ—А–∞ –Њ–±—П–Ј–∞—В–µ–ї—М–љ–Њ —Г—В–Њ—З–љ—П–µ—В—Б—П –∞–љ–∞–Љ–љ–µ–Ј: –µ—Б—В—М –ї–Є –∞–ї–ї–µ—А–≥–Є—П –љ–∞ –њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ—Л, –њ–Њ–ї—Г—З–∞–ї –ї–Є —А–µ–±–µ–љ–Њ–Ї –≤ —В–µ—З–µ–љ–Є–µ –±–ї–Є–ґ–∞–є—И–Є—Е 3-—Е –Љ–µ—Б. –Р–С? –° —Г—З–µ—В–Њ–Љ —Н—В–Є–Њ–ї–Њ–≥–Є–Є –Њ—Б—В—А–Њ–≥–Њ —Б—А–µ–і–љ–µ–≥–Њ –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –Њ—В–Є—В–∞ –Є –Њ—Б—В—А–Њ–≥–Њ –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ —Б–Є–љ—Г—Б–Є—В–∞ (–Њ—Б–љ–Њ–≤–љ–Њ–є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—М –≤ –Њ–±–Њ–Є—Е —Б–ї—Г—З–∞—П—Е вАУ –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї, —А–µ–ґ–µ вАУ –≥–µ–Љ–Њ—Д–Є–ї—М–љ–∞—П –њ–∞–ї–Њ—З–Ї–∞, –Љ–Њ—А–∞–Ї—Б–µ–ї–ї–∞ –Ї–∞—В–∞—А–∞–ї–Є—Б, —Б—В–∞—Д–Є–ї–Њ–Ї–Њ–Ї–Ї –Є –і—А.) —В–∞–Ї—В–Є–Ї–∞ –≤—Л–±–Њ—А–∞ —Б—В–∞—А—В–Њ–≤–Њ–є –Р–С-—В–µ—А–∞–њ–Є–Є –њ—А–Є –љ–µ—В—П–ґ–µ–ї—Л—Е —Д–Њ—А–Љ–∞—Е –і–∞–љ–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –љ–µ –Є–Љ–µ–µ—В –њ—А–Є–љ—Ж–Є–њ–Є–∞–ї—М–љ—Л—Е —А–∞–Ј–ї–Є—З–Є–є. –Ґ–∞–Ї, –µ—Б–ї–Є —Г –њ–∞—Ж–Є–µ–љ—В–∞ –љ–µ—В –∞–ї–ї–µ—А–≥–Є–Є –љ–∞ –њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ—Л –Є –Њ–љ –≤ —В–µ—З–µ–љ–Є–µ –њ–Њ—Б–ї–µ–і–љ–Є—Е 3-—Е –Љ–µ—Б. –љ–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї –Р–С, —В–Њ –њ—А–µ–њ–∞—А–∞—В–Њ–Љ –≤—Л–±–Њ—А–∞ —П–≤–ї—П–µ—В—Б—П –њ–µ—А–Њ—А–∞–ї—М–љ—Л–є –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ (–і–Є—Б–њ–µ—А–≥–Є—А—Г–µ–Љ—Л–µ —В–∞–±–ї–µ—В–Ї–Є –§–ї–µ–Љ–Њ–Ї—Б–Є–љ –°–Њ–ї—О—В–∞–±¬Ѓ). –Т —В–µ—Е —Б–ї—Г—З–∞—П—Е, –Ї–Њ–≥–і–∞ –Р–С —Г–ґ–µ –њ—А–Є–љ–Є–Љ–∞–ї–Є—Б—М, —В–Њ —В–µ—А–∞–њ–Є—О –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –љ–∞—З–Є–љ–∞—В—М —Б –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ/–Ї–ї–∞–≤—Г–ї–∞–љ–∞—В–∞ (–і–Є—Б–њ–µ—А–≥–Є—А—Г–µ–Љ—Л–µ —В–∞–±–ї–µ—В–Ї–Є –§–ї–µ–Љ–Њ–Ї–ї–∞–≤ –°–Њ–ї—О—В–∞–±¬Ѓ). –Ь–Њ–ґ–µ—В –±—Л—В—М —А–∞—Б—Б–Љ–Њ—В—А–µ–љ –≤–Њ–њ—А–Њ—Б –Њ —В–µ—А–∞–њ–Є–Є –њ–µ—А–Њ—А–∞–ї—М–љ—Л–Љ —Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ–Њ–Љ 3-–≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П (—Ж–µ—Д–Є–Ї—Б–Є–Љ вАУ –°—Г–њ—А–∞–Ї—Б¬Ѓ), –Њ—Б–Њ–±–µ–љ–љ–Њ, –µ—Б–ї–Є –њ—А–µ–і–њ–Њ–ї–∞–≥–∞–µ—В—Б—П, —З—В–Њ —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ –∞–≥–µ–љ—В–Њ–Љ –Њ—В–Є—В–∞ –Є–ї–Є —Б–Є–љ—Г—Б–Є—В–∞ —П–≤–ї—П–µ—В—Б—П –≥–µ–Љ–Њ—Д–Є–ї—М–љ–∞—П –њ–∞–ї–Њ—З–Ї–∞, —З—В–Њ –љ–∞–Є–±–Њ–ї–µ–µ –≤–µ—А–Њ—П—В–љ–Њ —Г –і–µ—В–µ–є, –њ—А–Є–≤–Є—В—Л—Е –∞–љ—В–Є–њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤–Њ–є –≤–∞–Ї—Ж–Є–љ–Њ–є. –Х—Б–ї–Є –ґ–µ —Г –њ–∞—Ж–Є–µ–љ—В–∞ –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ –Є–Љ–µ—О—В—Б—П —Г–Ї–∞–Ј–∞–љ–Є—П –љ–∞ –∞–ї–ї–µ—А–≥–Є—О –Ї ќ≤вАУ–ї–∞–Ї—В–∞–Љ–љ—Л–Љ –Р–С, —В–Њ —В–µ—А–∞–њ–Є—О –њ—А–Њ–≤–Њ–і—П—В –Љ–∞–Ї—А–Њ–ї–Є–і–∞–Љ–Є (—А–Є—Б. 2 –Є 3) [6, 14вАУ18].
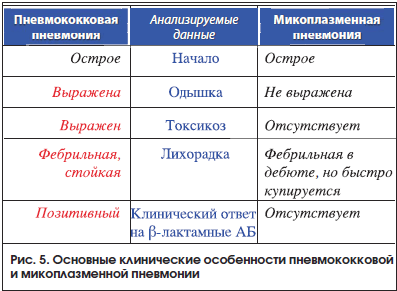
–Т–љ–µ–±–Њ–ї—М–љ–Є—З–љ–∞—П –њ–љ–µ–≤–Љ–Њ–љ–Є—П. –Ю—Б–љ–Њ–≤–љ—Л–Љ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–Љ –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —П–≤–ї—П–µ—В—Б—П –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї, —А–µ–ґ–µ вАУ Mycoplasma pneumoniae, Chlamidia pn–µumoniae. –Ф–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –Њ—Б–љ–Њ–≤—Л–≤–∞–µ—В—Б—П –љ–∞ —А–µ–Ј—Г–ї—М—В–∞—В–∞—Е –і–µ—В–∞–ї—М–љ–Њ–≥–Њ –∞–љ–∞–ї–Є–Ј–∞ –Ї–ї–Є–љ–Є–Ї–Њ-–∞–љ–∞–Љ–љ–µ—Б—В–Є—З–µ—Б–Ї–Є—Е –Є —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –і–∞–љ–љ—Л—Е. –Я—А–Є —Н—В–Њ–Љ —Н—В–Є–Њ–ї–Њ–≥–Є—П –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –≤–Њ –Љ–љ–Њ–≥–Њ–Љ –Њ–њ—А–µ–і–µ–ї—П–µ—В –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П [8, 12, 13, 19вАУ21]. –Ґ–∞–Ї, –Њ—Б–љ–Њ–≤–љ—Л–Љ–Є —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ–Є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є —П–≤–ї—П—О—В—Б—П –Њ—Б—В—А–Њ–µ –љ–∞—З–∞–ї–Њ, —Б—В–Њ–є–Ї–∞—П —Д–µ–±—А–Є–ї—М–љ–∞—П –ї–Є—Е–Њ—А–∞–і–Ї–∞, —В–Њ–Ї—Б–Є–Ї–Њ–Ј, –Њ–і—Л—И–Ї–∞, –∞ –≤ —Б–ї—Г—З–∞—П—Е —В—П–ґ–µ–ї–Њ–є –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є вАУ —Ж–Є–∞–љ–Њ–Ј. –Я—А–Є —Н—В–Њ–Љ –љ–∞ —А–µ–љ—В–≥–µ–љ–Њ–≥—А–∞–Љ–Љ–µ –Њ—А–≥–∞–љ–Њ–≤ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –Њ—В–Љ–µ—З–∞—О—В—Б—П –Є–љ—В–µ–љ—Б–Є–≤–љ—Л–µ –Є–љ—Д–Є–ї—М—В—А–∞—В–Є–≤–љ—Л–µ —В–µ–љ–Є, –Ї–Њ—В–Њ—А—Л–µ, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –Є–Љ–µ—О—В –Њ–і–љ–Њ—Б—В–Њ—А–Њ–љ–љ–Є–є —Е–∞—А–∞–Ї—В–µ—А. –Я—А–Є –Љ–Є–Ї–Њ–њ–ї–∞–Ј–Љ–µ–љ–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є, –Ї–Њ—В–Њ—А–∞—П —В–∞–Ї–ґ–µ –і–µ–±—О—В–Є—А—Г–µ—В –Њ—Б—В—А–Њ, —А–µ–љ—В–≥–µ–љ–Њ–≥—А–∞—Д–Є—З–µ—Б–Ї–∞—П –Ї–∞—А—В–Є–љ–∞ –Љ–Њ–ґ–µ—В –љ–µ –Њ—В–ї–Є—З–∞—В—М—Б—П –Њ—В –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ–Њ–є –≤—Л—И–µ, –љ–Њ —Д–µ–±—А–Є–ї—М–љ–∞—П –ї–Є—Е–Њ—А–∞–і–Ї–∞ –Ї—А–∞—В–Ї–Њ–≤—А–µ–Љ–µ–љ–љ–∞, —Б–Є–Љ–њ—В–Њ–Љ—Л –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–Є –љ–µ –≤—Л—А–∞–ґ–µ–љ—Л, –∞ –Њ–і—Л—И–Ї–∞ –Љ–Є–љ–Є–Љ–∞–ї—М–љ–∞. –Т —Б–≤–Њ—О –Њ—З–µ—А–µ–і—М –њ–љ–µ–≤–Љ–Њ–љ–Є—П —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П –њ–Њ—Б—В–µ–њ–µ–љ–љ—Л–Љ —А–∞–Ј–≤–Є—В–Є–µ–Љ, —Б—Г–±—Д–µ–±—А–Є–ї–Є—В–µ—В–Њ–Љ, –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ –Њ–і—Л—И–Ї–Є, –і–ї–Є—В–µ–ї—М–љ—Л–Љ –љ–µ–њ—А–Њ–і—Г–Ї—В–Є–≤–љ—Л–Љ –Ї–∞—И–ї–µ–Љ, –Ї–Њ—В–Њ—А—Л–є –Љ–Њ–ґ–µ—В –њ—А–Є–Њ–±—А–µ—В–∞—В—М –њ—А–Є—Б—В—Г–њ–Њ–Њ–±—А–∞–Ј–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А. –Ъ—А–Њ–Љ–µ —Н—В–Њ–≥–Њ, –њ—А–Є —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –Є–Љ–µ–µ—В –Љ–µ—Б—В–Њ –і–≤—Г—Б—В–Њ—А–Њ–љ–љ–Є–є —Е–∞—А–∞–Ї—В–µ—А –њ–Њ—А–∞–ґ–µ–љ–Є—П, –њ—А–Њ—П–≤–ї—П—О—Й–Є–є—Б—П –љ–∞ —А–µ–љ—В–≥–µ–љ–Њ–≥—А–∞–Љ–Љ–µ –Љ–µ–ї–Ї–Є–Љ–Є —В–µ–љ—П–Љ–Є —Б–ї–∞–±–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –љ–∞ —Д–Њ–љ–µ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ–≥–Њ —Г—Б–Є–ї–µ–љ–Є—П —Б–Њ—Б—Г–і–Є—Б—В–Њ-–Є–љ—В–µ—А—Б—В–Є—Ж–Є–∞–ї—М–љ–Њ–≥–Њ —А–Є—Б—Г–љ–Ї–∞.
–Я—А–µ–і–њ–Њ–ї–Њ–ґ–Є—В—М –љ–µ–Њ–±—Л—З–љ—Г—О —Н—В–Є–Њ–ї–Њ–≥–Є—О –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –њ–Њ–Ј–≤–Њ–ї—П—О—В —В–∞–Ї–Є–µ —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Є –∞–љ–∞–Љ–љ–µ—Б—В–Є—З–µ—Б–Ї–Є–µ —Д–∞–Ї—В–Њ—А—Л, –Ї–∞–Ї —А–∞–Ј–≤–Є—В–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤ –њ–µ—А–≤—Л–µ 72 —З –њ–Њ—Б–ї–µ –≤—Л–њ–Є—Б–Ї–Є –Є–Ј —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞ (–≤—Л—Б–Њ–Ї–Є–є —А–Є—Б–Ї, —З—В–Њ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П–Љ–Є —П–≤–ї—П—О—В—Б—П –њ–Њ–ї–Є—А–µ–Ј–Є—Б—В–µ–љ—В–љ—Л–µ –≥–Њ—Б–њ–Є—В–∞–ї—М–љ—Л–µ —И—В–∞–Љ–Љ—Л –±–∞–Ї—В–µ—А–Є–є), –љ–∞–ї–Є—З–Є–µ —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–Є—Е –њ–Њ–њ–µ—А—Е–Є–≤–∞–љ–Є–є, —А–≤–Њ—В—Л, –∞—Б–њ–Є—А–∞—Ж–Є–Њ–љ–љ—Л–є —Б–Є–љ–і—А–Њ–Љ (–≤—Л—Б–Њ–Ї–Є–є —А–Є—Б–Ї, —З—В–Њ —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є —П–≤–ї—П—О—В—Б—П –љ–µ—Б–њ–Њ—А–Њ–Њ–±—А–∞–Ј—Г—О—Й–Є–µ –∞–љ–∞—Н—А–Њ–±–љ—Л–µ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–Є) [8, 12, 13, 19вАУ21]. –Т —Б–≤—П–Ј–Є —Б —Н—В–Є–Љ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –љ–µ —В–Њ–ї—М–Ї–Њ –і–µ—В–∞–ї–Є–Ј–Є—А–Њ–≤–∞—В—М –Ї–ї–Є–љ–Є–Ї–Њ-—А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –љ–Њ –Є –њ—А–Њ–≤–Њ–і–Є—В—М —Б–Ї—А—Г–њ—Г–ї–µ–Ј–љ—Л–є –∞–љ–∞–ї–Є–Ј —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є –∞–љ–∞–Љ–љ–µ—Б—В–Є—З–µ—Б–Ї–Є—Е –і–∞–љ–љ—Л—Е (—А–Є—Б. 4вАУ6).


–Т —Б–ї—Г—З–∞–µ —Г–±–µ–і–Є—В–µ–ї—М–љ—Л—Е –і–∞–љ–љ—Л—Е –≤ –њ–Њ–ї—М–Ј—Г –љ–µ—В—П–ґ–µ–ї–Њ–є –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —Б—В–∞—А—В–Њ–≤–∞—П —В–µ—А–∞–њ–Є—П –њ—А–Њ–≤–Њ–і–Є—В—Б—П –њ–µ—А–Њ—А–∞–ї—М–љ—Л–Љ –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ–Њ–Љ (–§–ї–µ–Љ–Њ–Ї—Б–Є–љ –°–Њ–ї—О—В–∞–±¬Ѓ) (–µ—Б–ї–Є —Г —А–µ–±–µ–љ–Ї–∞ –љ–µ—В –∞–ї–ї–µ—А–≥–Є–Є –љ–∞ –њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ –Є –≤ —В–µ—З–µ–љ–Є–µ –њ–Њ—Б–ї–µ–і–љ–Є—Е 3-—Е –Љ–µ—Б. –љ–µ –±—Л–ї–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ—Л –љ–µ–Ј–∞—Й–Є—Й–µ–љ–љ—Л–µ ќ≤-–ї–∞–Ї—В–∞–Љ–љ—Л–µ –Р–С) (—А–Є—Б. 7). –Я—А–Є —Н—В–Њ–Љ –Р–С –љ–∞–Ј–љ–∞—З–∞—О—В –Є–Ј —А–∞—Б—З–µ—В–∞ 50 –Љ–≥/–Ї–≥/—Б—Г—В –≤ 3 –њ—А–Є–µ–Љ–∞. –°–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ —А–µ–ґ–Є–Љ –і–Њ–Ј–Є—А–Њ–≤–∞–љ–Є—П –Љ–Њ–ґ–µ—В –±—Л—В—М –Є–Ј–Љ–µ–љ–µ–љ, –µ—Б–ї–Є –Є–Љ–µ—О—В—Б—П –і–∞–љ–љ—Л–µ –Њ –њ–Њ—П–≤–ї–µ–љ–Є–Є –≤ —А–µ–≥–Є–Њ–љ–µ —Г–Љ–µ—А–µ–љ–љ–Њ-—З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ—Л—Е –Є–ї–Є —А–µ–Ј–Є—Б—В–µ–љ—В–љ—Л—Е —И—В–∞–Љ–Љ–Њ–≤ –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–∞. –Т —Н—В–Є—Е —Б–ї—Г—З–∞—П—Е –і–Њ–Ј–∞ –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ–∞ –і–Њ–ї–ґ–љ–∞ –±—Л—В—М —Г–≤–µ–ї–Є—З–µ–љ–∞ –і–Њ 80вАУ90 –Љ–≥/–Ї–≥/—Б—Г—В –њ—А–Є –і–≤—Г–Ї—А–∞—В–љ–Њ–Љ –њ—А–Є–µ–Љ–µ —Б –Є–љ—В–µ—А–≤–∞–ї–Њ–Љ 12 —З [8, 12, 13, 19, 21].

–Х—Б–ї–Є –ґ–µ —А–µ–±–µ–љ–Њ–Ї –≤ –њ—А–µ–і—И–µ—Б—В–≤—Г—О—Й–Є–µ 3 –Љ–µ—Б. —Г–ґ–µ –њ–Њ–ї—Г—З–∞–ї –Р–С, —В–Њ —Б—В–∞—А—В–Њ–≤–∞—П —В–µ—А–∞–њ–Є—П –і–Њ–ї–ґ–љ–∞ –њ—А–Њ–≤–Њ–і–Є—В—М—Б—П –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ/–Ї–ї–∞–≤—Г–ї–∞–љ–∞—В–Њ–Љ (–§–ї–µ–Љ–Њ–Ї–ї–∞–≤ –°–Њ–ї—О—В–∞–±¬Ѓ) –≤ –і–Њ–Ј–µ 50 –Љ–≥/–Ї–≥/—Б—Г—В (–њ–Њ –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ—Г) –≤ 3 –њ—А–Є–µ–Љ–∞. –Х—Б–ї–Є –ґ–µ –Є–Љ–µ—О—В—Б—П –і–∞–љ–љ—Л–µ –Њ —Ж–Є—А–Ї—Г–ї—П—Ж–Є–Є –≤ —А–µ–≥–Є–Њ–љ–µ –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤, —Г—Б—В–Њ–є—З–Є–≤—Л—Е –Ї –њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ—Г, –і–Њ–Ј–∞ –Р–С –і–Њ–ї–ґ–љ–∞ –±—Л—В—М –њ–Њ–≤—Л—И–µ–љ–∞ –і–Њ 80вАУ90 –Љ–≥/–Ї–≥/—Б—Г—В (–њ–Њ –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ—Г) [8, 12, 13, 19, 21].
–°–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –і–Є—Б–њ–µ—А–≥–Є—А—Г–µ–Љ—Л—Е —В–∞–±–ї–µ—В–Њ–Ї –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ–∞ (–§–ї–µ–Љ–Њ–Ї—Б–Є–љ –°–Њ–ї—О—В–∞–±¬Ѓ) –Є –∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ/–Ї–ї–∞–≤—Г–ї–∞–љ–∞—В–∞ (–§–ї–µ–Љ–Њ–Ї–ї–∞–≤ –°–Њ–ї—О—В–∞–±¬Ѓ) –њ—А–Є –љ–µ—В—П–ґ–µ–ї—Л—Е –њ–љ–µ–≤–Љ–Њ–љ–Є—П—Е –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–∞ —В–µ–Љ, —З—В–Њ –Є—Е –њ–µ—А–Њ—А–∞–ї—М–љ—Л–є –њ—А–Є–µ–Љ —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П —В–∞–Ї–Є–Љ–Є –ґ–µ —Д–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є—З–µ—Б–Ї–Є–Љ–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є (–Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–∞—П –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є—П –≤ —Б—Л–≤–Њ—А–Њ—В–Ї–µ –Ї—А–Њ–≤–Є –Є —Б–Ї–Њ—А–Њ—Б—В—М –µ–µ –і–Њ—Б—В–Є–ґ–µ–љ–Є—П), –Ї–∞–Ї –Є –њ—А–Є –≤–љ—Г—В—А–Є–≤–µ–љ–љ–Њ–Љ –≤–≤–µ–і–µ–љ–Є–Є [25вАУ27].
–Ю—Б–Њ–±–Њ —Б–ї–µ–і—Г–µ—В –њ–Њ–і—З–µ—А–Ї–љ—Г—В—М, —З—В–Њ –њ—А–Є –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –Љ–∞–Ї—А–Њ–ї–Є–і–љ—Л–µ –Р–С –≤ –Ї–∞—З–µ—Б—В–≤–µ —Б—В–∞—А—В–Њ–≤–Њ–є —В–µ—А–∞–њ–Є–Є –Љ–Њ–≥—Г—В –±—Л—В—М –љ–∞–Ј–љ–∞—З–µ–љ—Л —В–Њ–ї—М–Ї–Њ –≤ —Б–ї—Г—З–∞–µ –љ–∞–ї–Є—З–Є—П —Г –њ–∞—Ж–Є–µ–љ—В–∞ –∞–ї–ї–µ—А–≥–Є–Є –љ–∞ –њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ—Л (—А–Є—Б. 7) [8, 12, 13, 19, 21]. –Я—А–Є —Н—В–Њ–Љ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ—В–Љ–µ—В–Є—В—М –љ–∞—А–∞—Б—В–∞—О—Й—Г—О –≤ –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л —Г –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤ —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М –Ї 14- –Є 15-—З–ї–µ–љ–љ—Л–Љ –Љ–∞–Ї—А–Њ–ї–Є–і–∞–Љ [28вАУ30]. –Т —Б–≤—П–Ј–Є —Б —Н—В–Є–Љ –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –≤—Л–±–Њ—А–∞ –љ–∞ —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–Љ —Н—В–∞–њ–µ –і–Њ–ї–ґ–љ—Л –±—Л—В—М 16-—З–ї–µ–љ–љ—Л–µ –Љ–∞–Ї—А–Њ–ї–Є–і–љ—Л–µ –Р–С (–Т–Є–ї—М–њ—А–∞—Д–µ–љ¬Ѓ –°–Њ–ї—О—В–∞–±¬Ѓ –Є –і—А.).
–Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –њ—А–Є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є –Љ–Є–Ї–Њ–њ–ї–∞–Ј–Љ–µ–љ–љ–Њ–є –Є–ї–Є —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –≤—Л–±–Њ—А–∞ —П–≤–ї—П—О—В—Б—П –Љ–∞–Ї—А–Њ–ї–Є–і–љ—Л–µ –Р–С —Б —Г—З–µ—В–Њ–Љ –њ—А–Є—А–Њ–і–љ–Њ–є —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –Љ–Є–Ї–Њ–њ–ї–∞–Ј–Љ –Є —Е–ї–∞–Љ–Є–і–Є–є –Ї ќ≤-–ї–∞–Ї—В–∞–Љ–љ—Л–Љ –Р–С. –Я—А–µ–і–њ–Њ—З—В–µ–љ–Є–µ —Б–ї–µ–і—Г–µ—В –Њ—В–і–∞–≤–∞—В—М 16-—З–ї–µ–љ–љ—Л–Љ –Љ–∞–Ї—А–Њ–ї–Є–і–∞–Љ (–і–ґ–Њ–Ј–∞–Љ–Є—Ж–Є–љ) —Б –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –Љ–Є–Ї–Њ–њ–ї–∞–Ј–Љ (—А–Є—Б. 8) [8, 12, 13, 19вАУ21]. –Р–≤—В–Њ—А—Л –≤—Л—А–∞–ґ–∞—О—В –љ–∞–і–µ–ґ–і—Г, —З—В–Њ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ—Л–µ –∞–ї–≥–Њ—А–Є—В–Љ—Л –њ–Њ–Љ–Њ–≥—Г—В –≤—А–∞—З–∞–Љ-–њ–µ–і–Є–∞—В—А–∞–Љ –≤ –≤—Л–±–Њ—А–µ –Њ–њ—В–Є–Љ–∞–ї—М–љ–Њ–є —В–∞–Ї—В–Є–Ї–Є –ї–µ—З–µ–љ–Є—П –і–µ—В–µ–є —Б –Є–љ—Д–µ–Ї—Ж–Є—П–Љ–Є –Њ—А–≥–∞–љ–Њ–≤ –і—Л—Е–∞–љ–Є—П, —З—В–Њ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Б–љ–Є–Ј–Є—В —З–∞—Б—В–Њ—В—Г –љ–µ–Њ–±–Њ—Б–љ–Њ–≤–∞–љ–љ–Њ–≥–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –Р–С –Є –≤ —Ж–µ–ї–Њ–Љ –њ–Њ–Ј–≤–Њ–ї–Є—В —Г–Љ–µ–љ—М—И–Є—В—М —В–µ–Љ–њ—Л –љ–∞—А–∞—Б—В–∞–љ–Є—П –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ–Њ–є —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є.












