Введение
Псориатический артрит (ПсА) — хроническое воспалительное заболевание, характеризующееся артритами, энтезитами, дактилитами и спондилитом, ассоциированное с псориазом [1]. Кроме поражения суставов и кожи, большинство пациентов с ПсА имеют коморбидные состояния, такие как сердечно-сосудистые заболевания, метаболический синдром, депрессия и тревога, воспалительные заболевания кишечника, увеиты, инфекции, патология печени и почек, злокачественные новообразования, остеопороз и фибромиалгия [2–5]. Показано, что больше половины пациентов с ПсА имеют как минимум одно коморбидное заболевание [3, 6].
Влияние сопутствующей патологии на пациентов с ПсА многогранно. Показано, что снижение продолжительности жизни при ПсА, в отличие от популяционных значений, во многом определяется высокой частотой встречаемости коморбидных состояний [7]. Повышение риска смертности у пациентов с ПсА можно объяснить, в первую очередь, большой распространенностью коморбидных заболеваний, особенно сердечно-сосудистых. Кроме того, наличие коморбидных заболеваний может также оказывать влияние на активность артрита, функциональное состояние, а значит, качество жизни пациента, тяжесть исходов при ПсА [2].
Влияние отдельных заболеваний на течение ПсА, а также совокупность сопутствующей патологии оценены в ряде работ. Так, пациенты с ПсА и сопутствующей фибромиалгией показывают большее количество болезненных точек в шкалах оценки энтезитов [8]. Кроме того, фибромиалгия или депрессия могут влиять на значение индекса BASDAI. Сопутствующие заболевания также могут влиять на выбор лечения ПсА. Например, ингибиторы фактора некроза опухолей α (иФНО-α) не рекомендуются пациентам с частыми инфекциями в анамнезе, а наличие ожирения и метаболического синдрома приводит к снижению ответа как на базисную терапию, так и на терапию генно-инженерными биологическими препаратами (ГИБП) [9].
Распознавание и надлежащее лечение коморбидной патологии у пациентов с ПсА имеет решающее значение, поскольку это может повлиять на результаты лечения пациентов. В популяционном когортном исследовании DANBIO было оценено влияние коморбидной патологии при лечении иФНО-α у 1750 пациентов с ПсА. Наличие тяжелых коморбидных заболеваний, оцененных индексом коморбидности Чарльсон (Charlson Comorbidity Index, CCI), ассоциировалось со снижением времени персистенции в крови ГИБП и, как следствие, с плохим ответом на терапию. Результаты позволили сделать вывод о том, что наличие сопутствующих заболеваний ассоциируется с более высокой активностью заболевания, более коротким периодом полувыведения иФНО-α и снижением эффекта проводимой терапии [10].
Цель исследования — изучить распространенность различных коморбидных заболеваний, а также риск их развития у пациентов с ПсА в зависимости от его формы и длительности течения.
Материал и методы
Одноцентровое ретроспективное исследование проводилось на кафедре факультетской терапии им. академика А.И. Нестерова РНИМУ им. Н.И. Пирогова в период с 2017 по 2022 г., место выполнения — Московский городской ревматологический центр и ревматологическое отделение при ГКБ № 1 им. Н.И. Пирогова. В исследование были включены данные 104 пациентов с ПсА. Диагноз устанавливался на основании критериев CASPAR (2006 г.). Пациенты были распределены на группы в зависимости от форм ПсА, которые определялись согласно клиническим рекомендациям. Диагноз коморбидных заболеваний устанавливался и регистрировался в соответствии с кодом по МКБ-10. Статистическая обработка данных проводилась с использованием программы jamovi v. 2.4.11. С помощью метода линейной регрессии выполнена оценка зависимости CCI от формы ПсА.
Результаты и обсуждение
Средний возраст пациентов составил 50,0±5,8 года (межквартильный диапазон от 41 года до 62 лет), пациентов мужского пола было 57 (54,8%), женского — 47 (45,2%), значения индекса массы тела (ИМТ) — 28,1±3,8 и 28,8±6,6 кг/м2 соответственно.
Дистальная форма ПсА была выявлена у 1 (0,9%) пациента, мутилирующий артрит — у 2 (1,9%), псориатический спондилит — у 32 (30,8%), асимметричный моно- или олигоартрит — у 34 (32,7%), симметричный полиартрит — у 35 (33,7%).
Среди всех участников исследования коморбидная патология выявлена у 80 (76,9%).
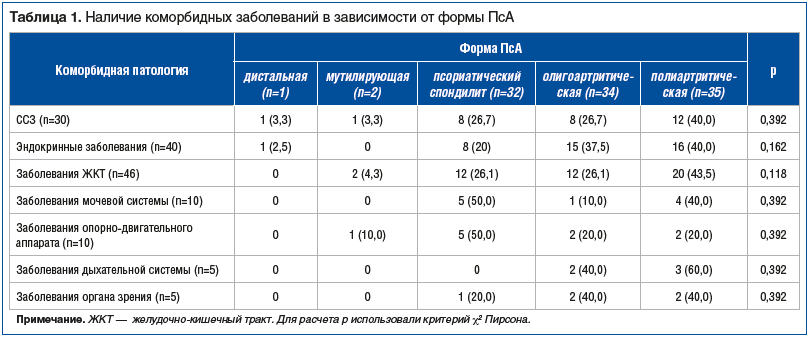
При оценке сопутствующей сердечно-сосудистой патологии среди участников исследования у 30 человек выявлены сердечно-сосудистые заболевания (ССЗ). Чаще всего выявляли гипертоническую болезнь — у 27 (90,0%), ишемическую болезнь сердца — у 8 (26,6%), варикозную болезнь вен нижних конечностей — у 5 (16,6%). Встречаемость ССЗ в зависимости от формы ПсА приведена в таблице 1.
Анализ риска развития ССЗ проводился по методу регрессии Кокса, который прогнозирует риск наступления события (развития ССЗ) для рассматриваемого объекта и оценку влияния заранее определенных независимых переменных (предикторов — длительности ПсА) на этот риск.
В результате медиана риска развития ССЗ среди пациентов с дистальной формой ПсА составила 8 лет от дебюта заболевания (95% ДИ 8–8 лет), данный показатель в группе мутилирующего артрита составил 17 лет от дебюта заболевания (95% ДИ 17–∞ лет), в группе псориатического спондилита — 25 лет (95% ДИ 13–∞ лет), при олигоартритическом варианте — 44 года (95% ДИ 7–44 года), среди пациентов с полиартритической формой — 16 лет (95% ДИ 8–25 лет) (см. рисунок).
При оценке сопутствующей эндокринной патологии среди участников исследования заболевание выявлено у 40 (100%) человек. Самыми частыми заболеваниями были ожирение — у 33 (82,5%) пациентов, болезни щитовидной железы — у 14 (35,0%), сахарный диабет 2 типа — у 13 (32,5%). Данные о встречаемости эндокринных заболеваний в зависимости от формы ПсА приведены в таблице 1.
Медиана риска развития эндокринной патологии среди пациентов с дистальной формой ПсА составила 8 лет от дебюта заболевания (95% ДИ 8–8 лет), в группе мутилирующего артрита не была достигнута, в группе псориатического спондилита составила 45 лет от дебюта заболевания (95% ДИ 13–∞ лет), при олигоартритическом варианте — 19 лет (95% ДИ 7–36 лет), среди пациентов с полиартритической формой — 8 лет (95% ДИ 8–18 лет) (см. рисунок).
При оценке сопутствующей патологии ЖКТ среди участников исследования у 46 (100%) человек выявлено заболевание ЖКТ. Чаще всего выявляли гастрит — у 26 (56,5%), заболевания желчного пузыря — у 18 (39,1%), язвенную болезнь желудка и двенадцатиперстной кишки — у 7 (15,2%). Встречаемость заболеваний ЖКТ в зависимости от формы ПсА представлена в таблице 1.
Медиана риска развития заболеваний ЖКТ среди пациентов с дистальной формой ПсА не была достигнута, в группе мутилирующего артрита составила 17 лет от дебюта заболевания (95% ДИ 17–19 лет), в группе псориатического спондилита — 15 лет (95% ДИ 13–∞ лет), при олигоартритическом варианте — 20 лет (95% ДИ 10–39 лет), среди пациентов с полиартритической формой — 9 лет (95% ДИ 7–17 лет) (см. рисунок).

Для оставшихся коморбидных состояний (заболевания глаз, опорно-двигательного аппарата, дыхательной и мочевыделительной систем) не удалось выявить риска развития в зависимости от формы и длительности течения ПсА. Частота встречаемости данных патологий при различных формах ПсА приведена в таблице 2.
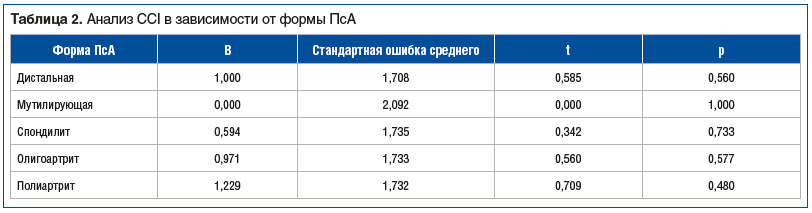
В ходе анализа выявлено изменение величины CCI при разных формах ПсА. При изменении формы ПсА с дистального артрита на мутилирующий артрит следует ожидать увеличения CCI на 0,000 балла. При изменении формы с мутилирующего артрита на псориатический спондилит следует ожидать увеличения CCI на 0,594 балла. При изменении с псориатического спондилита на олигоартритическую форму CCI увеличивается на 0,971 балла. При изменении категории с олигоартритической формы на полиартритическую следует ожидать увеличения CCI на 1,229 балла (табл. 2). Таким образом, самое высокое увеличение CCI стоит ожидать у пациентов с полиартритической формой, затем, в порядке убывания, следуют олигоартритическая, осевая, мутилирующая и дистальная формы. Однако полученная регрессионная модель характеризуется слабой теснотой связи по шкале Чеддока и объясняет 3,1% наблюдаемой дисперсии CCI.
Данные литературы показывают, что даже одно коморбидное состояние оказывает влияние на качество жизни пациента, активность и исход заболевания. Некоторые исследователи анализировали наличие индивидуальной сопутствующей патологии, например фибромиалгии, ожирения, депрессии или тревоги, другие провели анализ по количеству сопутствующих заболеваний. В обзорных статьях сообщается, что пациенты с большим количеством сопутствующих заболеваний или с их тяжелым течением имеют худшие показатели функционального и общего состояния, боли, утомляемости, нетрудоспособности и качества жизни [11]. В ряде работ продемонстрировано, что псориатическая болезнь тесно связана с традиционными факторами риска, такими как ожирение, дислипидемия, инсулинорезистентность и гипертония [12, 13].
В нашем исследовании самым частым коморбидным состоянием оказалось ожирение — у 33 (31,7%) пациентов. Вероятно, такая частота ожирения в группах с олигоартритической и полиартритической формами ПсА обусловлена вынужденным ограничением физической активности и, как следствие, набором массы тела. С другой стороны, избыточная масса тела приводит к повышенной нагрузке на опорно-двигательный аппарат, что может провоцировать воспаление суставов, энтезов и сухожилий, особенно нижних конечностей.
Влияние коморбидности на отдаленный прогноз у пациентов с ПсА с помощью CCI было оценено в исследовании DANBIO. Авторами отмечен более высокий балл по CCI у пациентов с худшими показателями функции суставов, боли, утомляемости и общего состояния по мнению пациента [10]. В нашей работе мы выявили взаимосвязь между формой ПсА и значением CCI. Сила связи оказалась слабой, что может быть обусловлено размером выборки, особенно маленьким количеством пациентов с такими формами ПсА, как мутилирующий артрит и дистальный артрит.
Заключение
На сегодняшний день врачу-ревматологу помимо принципов терапии ПсА необходимо знать, какие коморбидные заболевания чаще всего встречаются в этой группе пациентов. Ведь своевременное выявление этих заболеваний позволит сохранить качество жизни пациента на высоком уровне и, как показали многочисленные исследования, улучшить исходы течения ПсА. В связи с этим предпринимаются новые попытки изучения данной медицинской проблемы. В нашей работе удалось выявить новые возможные закономерности в развитии коморбидных состояний у пациентов с ПсА. Дальнейшее изучение данной проблемы может улучшить ведение пациентов с различными формами ПсА.












