При заболеваниях легких ингаляционная терапия является наиболее логичной, т. к. лекарственный препарат непосредственно направляется к тому месту, где он должен действовать, − в дыхательные пути [1].
Можно выделить следующие преимущества ингаляционного пути ведения:
– более быстрое начало действия лекарственного препарата (по сравнению с таблетированными препаратами);
– более низкая доза, чем при применении других методов введения лекарств (например, по сравнению с таблетированными и в/в формами);
– меньший риск развития побочных эффектов.
Задача любой ингаляционной техники – доставка лекарственного препарата в дыхательные пути. Одним из основных параметров эффективности ингаляционного устройства является такая величина, как депозиция (т. е. отложение) препарата в дыхательных путях. Легочная депозиция препаратов при использовании различных систем доставки находится в пределах от 2 до 60% [2–4].
Основные механизмы депозиции – инерционное столкновение, седиментация (оседание) и диффузия (рис. 1). Депозиция аэрозоля путем инерционного столкновения происходит, когда инерция частицы не в состоянии обеспечить ее дальнейшее движение с потоком воздуха при изменении направления потока. Такой механизм имеет место в верхних дыхательных путях, глотке и гортани и в местах бифуркации дыхательных путей. Седиментация ответственна за депозицию частиц аэрозоля, не подвергнувшихся столкновению при вхождении в легкие. Размер таких частиц составляет обычно менее 5 мкм, а гравитационные силы, воздействующие на них, пропорциональны квадрату их диаметра. Седиментация увеличивается при задержке дыхания и медленном, спокойном дыхании. Броуновская диффузия является основным механизмом, ответственным за депозицию в легких частиц размером менее 0,5 мкм. Такая депозиция имеет место в дистальных отделах легких, выполняющих газообменные функции, и составляет очень малую пропорцию общей легочной депозиции терапевтического аэрозоля [3].
Основным фактором, определяющим депозицию частиц в дыхательных путях, является размер частиц аэрозоля. Условно распределение частиц аэрозоля в дыхательных путях в зависимости от их размера можно представить следующим образом:
– более 10 мкм − осаждение в ротоглотке;
– 5–10 мкм − осаждение в ротоглотке, гортани и трахее;
– 2–5 мкм − осаждение в нижних дыхательных путях;
– 0,5–2 мкм − осаждение в альвеолах;
– менее 0,5 мкм − не осаждаются в легких [3].
В целом чем меньше размер частиц, тем более дистально происходит их депозиция: если при размере частиц 10 мкм отложение аэрозоля в ротоглотке равно 60%, то при 0,5 мкм − приближается к нулю (рис. 2).
Успешная ингаляционная терапия зависит не только от правильного выбора препарата, но и от адекватного способа доставки лекарства в дыхательные пути. Идеальное устройство доставки должно обеспечивать депозицию большой фракции препарата в легких, быть достаточно простым в использовании, надежным и доступным для применения в любом возрасте и при тяжелых стадиях заболевания. К основным типам систем доставки относятся [4]:
– дозированные аэрозольные ингаляторы (ДАИ);
– ДАИ в комбинации со спейсерами;
– дозированные порошковые ингаляторы (ДПИ);
– жидкостные ингаляторы (soft mist inhalers);
– небулайзеры.
Каждая из этих систем имеет свои достоинства и недостатки (табл. 1).
Небулайзеры могут быть использованы у пациентов с плохой и хорошей координацией вдоха с активацией ингалятора, независимо от величины инспираторного потока, создаваемого пациентом (табл. 2, рекомендации European Respiratory Society и International Society for Aerosols in Medicine, 2011) [5].
В данной статье обсуждаются особенности аэрозольной терапии с помощью небулайзеров.
Небулайзеры
Задачей ингаляционной терапии при помощи небулайзера является продукция аэрозоля с высокой пропорцией (>50%) респирабельных частиц (менее 5 мкм) в течение довольно короткого временного интервала, обычно не более 10 мин [6]. Cоответствие небулайзеров Европейскому стандарту для небулайзеров EN 13544-1 определяет качество аэрозоля.
Небулайзеры позволяют проводить ингаляцию лекарственного вещества во время спокойного дыхания пациента, таким образом решая проблемы координации «больной – ингалятор». Небулайзеры могут быть использованы у наиболее тяжелых больных, не способных применять другие виды ингаляторов, а также у детей и пожилых. При помощи небулайзеров возможна доставка в дыхательные пути больного разнообразных препаратов, а при необходимости – их высоких доз (табл. 1) [6–8].
В зависимости от вида энергии, превращающей жидкость в аэрозоль, выделяют 3 основных класса небулайзеров: 1) струйные – использующие струю газа (воздух или кислород); 2) ультразвуковые (УЗ) – использующие энергию колебаний пьезокристалла; 3) мембранные – использующие энергию вибрации мембраны (пластины с множественными микроскопическими отверстиями).
Принцип работы небулайзеров
Струйные (компрессорные, jet) небулайзеры
Различают 3 основных типа струйных небулайзеров:
– конвекционные (обычные) с постоянным выходом аэрозоля;
– активируемые вдохом (эффект Вентури);
– синхронизованные с дыханием (дозиметрические).
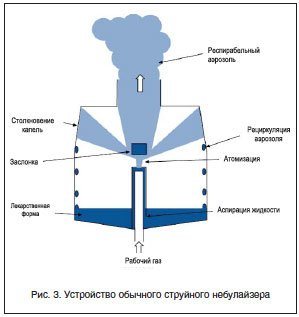
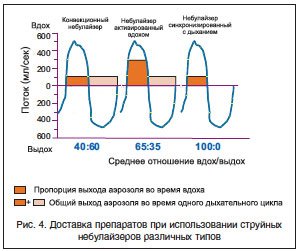
Конвекционные (обычные) небулайзеры – наиболее распространенный тип систем доставки. Такой небулайзер производит аэрозоль с постоянной скоростью, во время вдоха происходит вовлечение воздуха через Т-трубку и разведение аэрозоля. Аэрозоль поступает в дыхательные пути только во время вдоха, а во время выдоха аэрозоль выходит во внешнюю среду, т. е. происходит потеря его большей части (около 60–70%) (рис. 3) [2, 3]. Такая холостая работа небулайзера значительно увеличивает стоимость терапии и, кроме того, повышает риск экспозиции с лекарственным препаратом медицинского персонала. Обычные небулайзеры для достижения адекватного выхода аэрозоля требуют относительно высокие потоки рабочего газа (более 6 л/мин).
Небулайзеры, активируемые вдохом (известные также как небулайзеры Вентури), также продуцируют аэрозоль постоянно на протяжении всего дыхательного цикла, однако высвобождение аэрозоля усиливается во время вдоха [2, 3]. Такой эффект достигается благодаря поступлению дополнительного потока воздуха во время вдоха через специальный клапан в область продукции аэрозоля, общий поток увеличивается, что ведет и к увеличению образования аэрозоля. Во время выдоха клапан закрывается, выдох больного проходит по отдельному пути и минует область продукции аэрозоля. Таким образом, соотношение выхода аэрозоля во время вдоха и выдоха увеличивается (рис. 4), повышается количество вдыхаемого препарата, снижается потеря препарата, а время небулизации сокращается. Например, небулайзеры серии СompAir C28, C29, C30 компании ОMRON Healtcare, Япония, имеют технологию виртуальных клапанов (V.V.T. – Virtual Valve Technology ), которая позволяет минимизировать потери лекарства и облегчает обработку камеры. Небулайзеры Вентури не требуют мощного компрессора (достаточно потока 4–6 л/мин). Недостатками приборов этого типа являются зависимость от инспираторного потока пациента и медленная скорость продукции аэрозоля при использовании вязких растворов.
Небулайзеры, синхронизированные с дыханием (дозиметрические небулайзеры) производят аэрозоль только во время фазы вдоха. Генерация аэрозоля во время вдоха обеспечивается при помощи электронных сенсоров потока либо давления, и теоретически соотношение выхода аэрозоля во время вдоха и выдоха достигает значения 100:0 (рис. 4) [2, 3]. Основным достоинством дозиметрического небулайзера является уменьшение потери препарата во время выдоха. В клинической практике, однако, во время выдоха препарат может все-таки попадать в атмосферу, т. к. он не весь откладывается в легких. Дозиметрические небулайзеры имеют неоспоримые преимущества перед другими типами приборов при ингаляции дорогих препаратов, т. к. снижается их потеря до минимума. Недостатком таких систем является их высокая стоимость.
Ультразвуковые небулайзеры. УЗ-небулайзеры для продукции аэрозоля используют энергию высокочастотных колебаний пьезокристалла. Сигнал высокой частоты (1–4 MHz) деформирует кристалл, и вибрация от него передается на поверхность раствора препарата, где формируются «стоячие» волны [9]. При достаточной частоте УЗ-сигнала на перекрестье этих волн происходит образование микрофонтана (гейзера), т. е. образование и высвобождение аэрозоля. Размер частиц обратно пропорционален акустической частоте сигнала 2/3 степени. Частицы большего диаметра высвобождаются на вершине микрофонтана, а меньшего – у его основания. Как и в струйном небулайзере, частицы аэрозоля сталкиваются с заслонкой, более крупные возвращаются обратно в раствор, а более мелкие – ингалируются (рис. 5). Продукция аэрозоля в УЗ-небулайзерах практически бесшумная и более быстрая, чем в струйных. Однако их недостатками являются неэффективность производства аэрозоля из суспензий и вязких растворов; как правило, больший остаточный объем; повышение температуры лекарственного раствора во время небулизации и возможность разрушения структуры лекарственного препарата [10].
Мембранные небулайзеры. В небулайзерах нового поколения (мембранные небулайзеры, электронные небулайзеры, небулайзеры на основе технологии вибрирующего сита (V.M.T. – Vibrating Mesh Technology)) (рис. 6) используется принципиально новое устройство – вибрирующая мембрана или пластина с множественными микроскопическими отверстиями (сито), через которую пропускается жидкая лекарственная субстанция, что приводит к генерации аэрозоля [11]. В данных устройствах частицы первичного аэрозоля соответствуют размерам респирабельных частиц (чуть больше диаметра отверстий), поэтому не требуются использование заслонки и длительная рециркуляция первичного аэрозоля. Технология мембранных небулайзеров предполагает использование небольших объемов наполнения и достижение более высоких значений легочной депозиции по сравнению с обычными струйными или УЗ–небулайзерами.
В устройствах, в основе которых лежит «пассивная» вибрация мембраны, вибрации трансдьюсера (рожка) воздействуют на жидкое лекарственное вещество и проталкивают его через сито, которое колеблется с частотой рожка (рис. 7). Принцип «пассивной» вибрации мембраны используется в небулайзере OMRON MicroAIR U22 (самый маленький небулайзер в мире) [12]. Аэрозоль, который образуется при прохождении жидкого лекарственного вещества через мембрану-сито, не подвергается обратной рециркуляции и может быть сразу доставлен в дыхательные пути больного.
В отличие от традиционных УЗ-небулайзеров в мембранных небулайзерах энергия колебаний пьезокристалла направлена не на раствор или суспензию, а на вибрирующий элемент, поэтому не происходит согревания и разрушения структуры лекарственного вещества. Благодаря этому мембранные небулайзеры могут быть использованы при ингаляции протеинов, пептидов, инсулина, липосом и антибиотиков.
К потенциальным недостаткам мембранных небулайзеров относится возможность засорения миниатюрных отверстий частицами аэрозоля, особенно при использовании суспензий [11]. При блокаде пор небулайзер может оставаться способным к генерации аэрозоля, однако его специфические характеристики могут быть значительно изменены, что в свою очередь приводит к снижению эффективности ингаляционной терапии. Риск засорения отверстий зависит от частоты и условий обработки ингаляторов, поэтому необходима своевременная и регулярная очистка мембраны. Благодаря более высокой эффективности мембранных небулайзеров при их использовании требуется уменьшение стандартных доз и объема наполнения лекарственными препаратами.
Инновации в небулайзерной терапии
Среди новых технических решений в этой области кроме описанных недавно появившихся мембранных небулайзеров можно отметить дальнейшее развитие традиционных струйных небулайзеров. Созданы компрессоры, которые благодаря своим небольшим размерам приближают небулайзеры к портативным устройствам доставки (и при этом не уступают более массивным «коллегам» по техническим характеристикам) (рис. 8). Появились новые решения в классе адаптивных устройств доставки − дозиметрических небулайзеров, принципиальными отличиями которых являются адаптация продукции и высвобождения аэрозоля с дыхательным паттерном больного. Устройство автоматически анализирует инспираторное время и инспираторный поток больного, и затем на основе этого анализа аппарат обеспечивает продукцию и высвобождение аэрозоля в течение первых 50% последующего вдоха. Ингаляция продолжается до тех пор, пока не достигается выход точно установленной дозы лекарственного вещества, после чего аппарат подает звуковой сигнал и прекращает работу. Примером небулайзеров данного типа являются I-NebTM (Philips Respironics, US) и AKITA Inhalation System (Aktivaero GmbH, Germany).
И, наконец, продолжается усовершенствование классических моделей струйных небулайзеров. Нужно помнить, что системы струйных небулайзеров (т. е. небулайзер-компрессор) разных производителей не являются абсолютно идентичными по своей эффективности, и это нужно обязательно учитывать при выборе системы доставки для госпитальной или домашней ингаляционной терапии. На практике сравнение эффективности различных систем небулайзеров представляет собой очень непростую клиническую задачу. Одним из способов ее решения является проведение клинического исследования по оценке эффективности бронхорасширяющих препаратов у пациентов с обструктивными заболеваниями легких. Проведение такого типа исследований намного более трудоемко и ответственно по сравнению со стендовыми и лабораторными исследованиями, по этой причине таких работ сегодня выполняется очень мало. Поэтому заслуживают внимания результаты недавно проведенного исследования, посвященного сравнению эффективности 2-х различных систем струйных небулайзеров.
Т. Sukumaran et al. провели рандомизированное контролируемое исследование, включавшее 60 пациентов с бронхиальной астмой (дети в возрасте от 7 до 13 лет, с пиковой скоростью выдоха (ПСВ) менее 70% от должных величин) [13]. Пациенты случайным методом были разделены на 2 группы терапии: 1-я группа больных (n=30) получала терапию раствором сальбутамола (0,15 мг/кг массы тела, растворенного в 2 мл физиологического раствора) при помощи небулайзера OMRON C900 Pro, а 2-я группа − такую же терапию с помощью небулайзера Redimist (RE). Для получения наиболее приемлемых показаний ПСВ было выполнено не менее 3 маневров, чтобы оценить данный показатель до ингаляции с сальбутамолом и спустя 15 и 30 мин после нее. Исходные показатели ПСВ в обеих группах были одинаковым. Различия исходного показателя ПСВ и показателя через 15 мин после ингаляции, а также исходного показателя ПСВ и показателя через 30 мин после ингаляции были достоверными в обеих группах терапии. Улучшение показателя ПСВ в группе использования небулайзера OMRON C900 Pro было более существенным по сравнению с группой Redimist через 15 мин после ингаляции (р=0,005). Различия по ПСВ между показаниями через 15 и 30 мин после ингаляции в обеих группах не были статистически значимыми. При сравнении неоднократно измеренных показателей ПСВ метод ANOVA показал постоянство данных и отсутствие существенных различий в изменениях в обеих группах на начальном этапе и спустя 15 и 30 мин после ингаляции.
Таким образом, данное исследование продемонстрировало, что бронхорасширяющий эффект (выражающийся в улучшении показателей ПСВ) через 15 мин после ингаляции сальбутамола был более выражен при применении небулайзера OMRON C900 Pro, чем при использовании небулайзера Redimist. Данное исследование не только ясно продемонстрировало разницу в эффективности различных систем струйных небулайзеров, что важно с точки зрения выбора оптимальной техники, но и может иметь определенное значение для отечественной медицинской практики, т. к. небулайзер C900 Pro (OMRON Healthcare) (рис. 9) сегодня доступен и на нашем рынке. Небулайзер OMRON C900 Pro позиционируется как прибор для использования в стационарных условиях. С учетом доказанной высокой эффективности в клиническом исследовании и технических особенностей устройства (мощный компрессор с возможностью генерации воздушного потока до 7 л/мин и простая небулайзерная камера, состоящая всего из 2–х частей) система небулайзера OMRON C900 Pro может иметь преимущества при выборе надежных и эффективных устройств доставки.
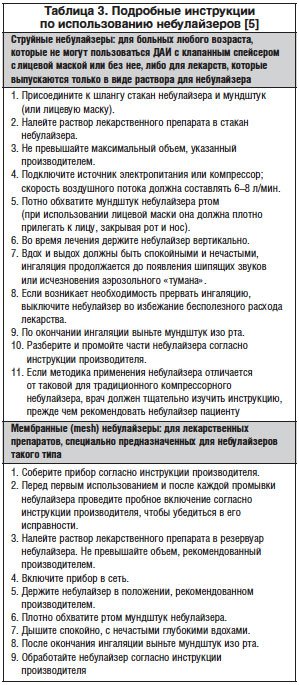
Подробные инструкции по использованию струйных и мембранных небулайзеров представлены в таблице 3 [5].





Литература
1. Tashkin D.P. Dosing strategies for aerosol delivery to the airways // Respir Care. 1991. Vol. 36. Р. 977–988.
2. Muers M.F. Overview of nebulizer treatment // Thorax. 1997. Vol. 52 (Suppl. 2). Р. 25–30.
3. O’Callaghan C., Barry P.W. The science of nebulised drug delivery // Thorax. 1997. Vol. 52 (Suppl. 2). Р. 31–44.
4. Авдеев С.Н. Устройства доставки ингаляционных препаратов, используемые при терапии заболеваний дыхательных путей // РМЖ. 2002. Т. 10. № 5. С. 255–261.
5. Laube B.L., Janssens H.M., de Jongh F.H. et al. What the pulmonary specialist should know about the new inhalation therapies // Eur Respir J. 2011. Vol. 37. Р. 1308–1331.
6. Boe J., Dennis J.H., O'Driscoll B.R. et al. European Respiratory Society Guidelines on the use of nebulizers // Eur Respir J. 2001. Vol. 18. Р. 228–242.
7. Dennis J.H. A review of issues relating to nebulizer standards // J Aerosol Med. 1998. Vol. 11. Р. 73–79.
8. Pedersen S. Inhalers and nebulizers: which to choose and why // Respir Med. 1996. Vol. 90. Р. 69–77.
9. Swarbrick J., Boylan J.C. Ultrasonic nebulisers. In: Encyclopedia of Pharmaceutical Technology. New York: Marcel Dekker, 1997. Р. 339–351.
10. Nikander K. Drug delivery systems // J Aerosol Med. 1994. Vol. 7 (Suppl. 1). Р. 19–24.
11. Dhand R. Nebulizers that use a vibrating mesh or plate with multiple apertures to generate aerosol // Respir Care. 2002. Vol. 47. Р. 1406–1418.
12. Newman S., Gee-Turner A. The Omron MicroAir vibrating mesh technology nebuliser, a 21st century approach to inhalation therapy // J Appl Therap Research. 2005. Vol. 5. Р. 429–433.
13. Sukumaran T., Pawankar R., Ouseph J. Asthma diagnosis and treatment – 1009. A clinical study of NE-C900 (OMRON) nebulizer // World Allergy Organization Journal. 2013. Vol. 6 (Suppl. 1). P. 9.
14. Köbrich R., Rudolf G., Stahlhofen W. A mathematical model of mass deposition in man // Ann Occup Hyg. 1994. Vol. 38. Р. 15–23.











