–Т–≤–µ–і–µ–љ–Є–µ
–Я–Њ –і–∞–љ–љ—Л–Љ –Т–Ю–Ч, –Њ–Ї–Њ–ї–Њ 60% –≤—Б–µ—Е —Б–ї—Г—З–∞–µ–≤ —Б–Љ–µ—А—В–Є –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ –љ–µ–Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–Љ–Є, –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В—Л–Љ–Є, –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є. –°—В–Њ–ї—М –≤—Л—Б–Њ–Ї–Є–є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—М —П–≤–ї—П–µ—В—Б—П —Б–ї–µ–і—Б—В–≤–Є–µ–Љ –љ–µ—А–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ –њ–Є—В–∞–љ–Є—П –Є —Б–љ–Є–ґ–µ–љ–Є—П —Г—А–Њ–≤–љ—П —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є (–§–Р) [1].–Ґ–∞–Ї, –њ–Њ –і–∞–љ–љ—Л–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П US Surgeon General, –±–Њ–ї–µ–µ 50% –≤–Ј—А–Њ—Б–ї–Њ–≥–Њ –љ–∞—Б–µ–ї–µ–љ–Є—П –°–®–Р –љ–µ –њ—А–Є–і–µ—А–ґ–Є–≤–∞—О—В—Б—П —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –њ–Њ –µ–ґ–µ–і–љ–µ–≤–љ–Њ–є 30-–Љ–Є–љ—Г—В–љ–Њ–є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–∞–≥—А—Г–Ј–Ї–µ (–§–Э), –∞ 25% –Є –≤–Њ–≤—Б–µ –≤–µ–і—Г—В –Љ–∞–ї–Њ–њ–Њ–і–≤–Є–ґ–љ—Л–є –Њ–±—А–∞–Ј –ґ–Є–Ј–љ–Є [2, 3]. –Я–Њ –і–∞–љ–љ—Л–Љ –Э–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є –њ—А–Њ–≥—А–∞–Љ–Љ—Л –њ—А–Њ–≤–µ—А–Ї–Є –Ј–і–Њ—А–Њ–≤—М—П –Є –њ–Є—В–∞–љ–Є—П (The National Health and Nutrition Examination Survey), —Г 38% –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ 2 —В–Є–њ–∞ (–°–Ф 2 —В–Є–њ–∞) —Г—А–Њ–≤–µ–љ—М –§–Р –Љ–µ–љ—М—И–µ —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–љ–Њ–≥–Њ –Њ–±—К–µ–Љ–∞, –∞ 36% —Ж–µ–ї–µ–љ–∞–њ—А–∞–≤–ї–µ–љ–љ–Њ –љ–µ –≤—Л–њ–Њ–ї–љ—П—О—В —А–µ–≥—Г–ї—П—А–љ—Л–µ —Д–Є–Ј–Є—З–µ—Б–Ї–Є–µ —Г–њ—А–∞–ґ–љ–µ–љ–Є—П [2, 3].
–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –Є–Љ–µ–µ—В—Б—П –±–Њ–ї—М—И–Њ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –і–∞–љ–љ—Л—Е –Њ —В–Њ–Љ, —З—В–Њ –§–Р –Њ—З–µ–љ—М –њ–Њ–ї–µ–Ј–љ–∞ —З—В–Њ –љ–µ —В–Њ–ї—М–Ї–Њ –±–Њ–ї—М–љ—Л–Љ —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ –Є –°–Ф 2 —В–Є–њ–∞, –љ–Њ –Є –њ–∞—Ж–Є–µ–љ—В–∞–Љ —Б —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ 1 —В–Є–њ–∞ (–°–Ф 1 —В–Є–њ–∞) [4]. –Я–Њ –і–∞–љ–љ—Л–Љ —А—П–і–∞ –∞–≤—В–Њ—А–Њ–≤, —А–µ–≥—Г–ї—П—А–љ–∞—П –§–Р —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В —Г–ї—Г—З—И–µ–љ–Є—О –Ї–∞–Ї —Б–Њ—Б—В–Њ—П–љ–Є—П —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞, —В–∞–Ї –Є –Ї–∞—З–µ—Б—В–≤–∞ –ґ–Є–Ј–љ–Є [5вАУ8]. –Ю–і–љ–∞–Ї–Њ, –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ –Њ—З–µ–≤–Є–і–љ—Л–µ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–∞ –∞–Ї—В–Є–≤–љ–Њ–≥–Њ –Њ–±—А–∞–Ј–∞ –ґ–Є–Ј–љ–Є –Є –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–≥–Њ –≤–ї–Є—П–љ–Є—П –§–Э –љ–∞ —Б–Њ—Б—В–Њ—П–љ–Є–µ –Ј–і–Њ—А–Њ–≤—М—П, –Љ–љ–Њ–≥–Є–µ –±–Њ–ї—М–љ—Л–µ –°–Ф —Б–Њ–Ј–љ–∞—В–µ–ї—М–љ–Њ –Њ—В–Ї–∞–Ј—Л–≤–∞—О—В—Б—П –Њ—В –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–є –§–Р –Є–Ј-–Ј–∞ –≤—Л—Б–Њ–Ї–Њ–≥–Њ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є–Є [9, 10].
–° —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –°–Ф, –Ї–Њ—В–Њ—А—Л–µ –љ–∞—Е–Њ–і—П—В—Б—П –љ–∞ –Є–љ—Б—Г–ї–Є–љ–Њ—В–µ—А–∞–њ–Є–Є —Б –њ–Њ–Љ–Њ—Й—М—О –Є–љ—Б—Г–ї–Є–љ–Њ–≤–Њ–є –њ–Њ–Љ–њ—Л, –Њ—Б—В—А–Њ –≤—Б—В–∞–ї –≤–Њ–њ—А–Њ—Б –Њ —Б–њ–Њ—Б–Њ–±–∞—Е –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є–є –≤ –Њ—В–≤–µ—В –љ–∞ –§–Р —А–∞–Ј–ї–Є—З–љ–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є. –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –Њ—З–µ–≤–Є–і–љ—Г—О –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є—Е —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є, —Н–Ї—Б–њ–µ—А—В—Л –і–Њ —Б–Є—Е –њ–Њ—А —А–∞—Б—Е–Њ–і—П—В—Б—П –≤–Њ –Љ–љ–µ–љ–Є–Є –Ї–∞—Б–∞—В–µ–ї—М–љ–Њ –≤—А–µ–Љ–µ–љ–Є, –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В–Є –Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є —Б–љ–Є–ґ–µ–љ–Є—П –±–∞–Ј–∞–ї—М–љ–Њ–є —Б–Ї–Њ—А–Њ—Б—В–Є –њ–Њ–і–∞—З–Є –Є–љ—Б—Г–ї–Є–љ–∞ [4, 11вАУ15].
–Ю—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є —А–∞–Ј–ї–Є—З–љ—Л—Е –≤–Є–і–Њ–≤ —Д–Є–Ј–Є—З–µ—Б–Ї–Є—Е –љ–∞–≥—А—Г–Ј–Њ–Ї
–§–Э –Љ–Њ–≥—Г—В –њ—А–Є–≤–µ—Б—В–Є –Ї –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–Љ –Ї–Њ–ї–µ–±–∞–љ–Є—П–Љ —Г—А–Њ–≤–љ—П –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є, —З—В–Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М –њ—А–Є –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –Є–љ—Б—Г–ї–Є–љ–Њ—В–µ—А–∞–њ–Є–Є. –Ь–µ—Е–∞–љ–Є–Ј–Љ —Н–љ–µ—А–≥–Њ–Њ–±–µ—Б–њ–µ—З–µ–љ–Є—П, –Є—Б–њ–Њ–ї—М–Ј—Г—О—Й–Є–є—Б—П –≤ –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–Љ —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–Љ —Г–њ—А–∞–ґ–љ–µ–љ–Є–Є, –∞ —В–∞–Ї–ґ–µ –µ–≥–Њ –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –Є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В—М –Њ–Ї–∞–Ј—Л–≤–∞—О—В —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –љ–∞ —В–∞–Ї—В–Є–Ї—Г –≤–µ–і–µ–љ–Є—П [16]. –Я–Њ –Љ–µ—Е–∞–љ–Є–Ј–Љ—Г —Н–љ–µ—А–≥–Њ–Њ–±–µ—Б–њ–µ—З–µ–љ–Є—П –§–Э —А–∞–Ј–і–µ–ї—П—О—В—Б—П –љ–∞ –∞—Н—А–Њ–±–љ—Л–µ –Є –∞–љ–∞—Н—А–Њ–±–љ—Л–µ.–Р—Н—А–Њ–±–љ—Л–µ —Д–Є–Ј–Є—З–µ—Б–Ї–Є–µ –љ–∞–≥—А—Г–Ј–Ї–Є
–Р—Н—А–Њ–±–љ—Л–µ –§–Э –≤–Ї–ї—О—З–∞—О—В –≤ —Б–µ–±—П —Г–њ—А–∞–ґ–љ–µ–љ–Є—П –ї–µ–≥–Ї–Њ–є –Є–ї–Є —Г–Љ–µ—А–µ–љ–љ–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є, –Ї–Њ—В–Њ—А—Л–µ –Љ–Њ–≥—Г—В –≤—Л–њ–Њ–ї–љ—П—В—М—Б—П –≤ —В–µ—З–µ–љ–Є–µ –і–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –≤—А–µ–Љ–µ–љ–Є [16]. –Я—А–Є –∞—Н—А–Њ–±–љ–Њ–Љ –Љ–µ—Е–∞–љ–Є–Ј–Љ–µ —А–µ—Б–Є–љ—В–µ–Ј –Р–Ґ–§ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –њ—А–Є —Г—З–∞—Б—В–Є–Є –Ї–Є—Б–ї–Њ—А–Њ–і–∞ –њ—Г—В–µ–Љ –Њ–Ї–Є—Б–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ —Д–Њ—Б—Д–Њ—А–Є–ї–Є—А–Њ–≤–∞–љ–Є—П —Г–≥–ї–µ–≤–Њ–і–Њ–≤ –Є –ї–Є–њ–Є–і–Њ–≤ –≤ –Љ–Є—В–Њ—Е–Њ–љ–і—А–Є—П—Е [17]. –Т–∞–ґ–љ–Њ, —З—В–Њ –ї–Є–њ–Є–і—Л —П–≤–ї—П—О—В—Б—П –љ–∞–Є–±–Њ–ї–µ–µ —Н–љ–µ—А–≥–µ—В–Є—З–µ—Б–Ї–Є –≤—Л–≥–Њ–і–љ—Л–Љ —Б—Г–±—Б—В—А–∞—В–Њ–Љ, —В. –Ї. –≤ —Е–Њ–і–µ –Є—Е –Њ–Ї–Є—Б–ї–µ–љ–Є—П —Б–Є–љ—В–µ–Ј–Є—А—Г–µ—В—Б—П –≤ 2 —А–∞–Ј–∞ –±–Њ–ї—М—И–µ –Р–Ґ–§, —З–µ–Љ –њ—А–Є –Њ–Ї–Є—Б–ї–µ–љ–Є–Є —Г–≥–ї–µ–≤–Њ–і–Њ–≤ [18]. –Я–Њ –Љ–µ—А–µ —Г–≤–µ–ї–Є—З–µ–љ–Є—П —Г—А–Њ–≤–љ—П —В—А–µ–љ–Є—А–Њ–≤–∞–љ–љ–Њ—Б—В–Є –≤ –Њ—А–≥–∞–љ–Є–Ј–Љ–µ –љ–∞—З–Є–љ–∞—О—В –њ—А–µ–Њ–±–ї–∞–і–∞—В—М –Љ—Л—И–µ—З–љ—Л–µ –≤–Њ–ї–Њ–Ї–љ–∞ —В–Є–њ–∞ I (—А–Є—Б. 1), —Б–Њ–і–µ—А–ґ–∞—Й–Є–µ –±–Њ–ї—М—И–Њ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –Љ–Є—В–Њ—Е–Њ–љ–і—А–Є–є. –≠—В–Њ, –≤ —Б–≤–Њ—О –Њ—З–µ—А–µ–і—М, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В —Г—Б–Ї–Њ—А–µ–љ–Є—О –≤—Б—В—Г–њ–ї–µ–љ–Є—П –ґ–Є—А–љ—Л—Е –Ї–Є—Б–ї–Њ—В –≤ —А–µ–∞–Ї—Ж–Є—О —Б–Є–љ—В–µ–Ј–∞ –Р–Ґ–§ –Є, –Ї–∞–Ї —Б–ї–µ–і—Б—В–≤–Є–µ, —Г–≤–µ–ї–Є—З–µ–љ–Є—О –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –ґ–Є—А–Њ–≤ –≤ –Ї–∞—З–µ—Б—В–≤–µ –Њ—Б–љ–Њ–≤–љ–Њ–≥–Њ —Н–љ–µ—А–≥–µ—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Б—Г–±—Б—В—А–∞—В–∞ [17].
–Р–љ–∞—Н—А–Њ–±–љ—Л–µ —Д–Є–Ј–Є—З–µ—Б–Ї–Є–µ –љ–∞–≥—А—Г–Ј–Ї–Є
–Ф–ї—П –∞–љ–∞—Н—А–Њ–±–љ—Л—Е –§–Э —Е–∞—А–∞–Ї—В–µ—А–љ—Л –љ–µ–±–Њ–ї—М—И–∞—П –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –Є –≤—Л—Б–Њ–Ї–∞—П –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В—М [16]. –≠–љ–µ—А–≥–Њ–Њ–±–µ—Б–њ–µ—З–µ–љ–Є–µ –≤ —Н—В–Њ–Љ —Б–ї—Г—З–∞–µ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –Ј–∞ —Б—З–µ—В –∞–љ–∞—Н—А–Њ–±–љ–Њ–≥–Њ –≥–ї–Є–Ї–Њ–ї–Є–Ј–∞, –∞ —В–∞–Ї–ґ–µ —Г—В–Є–ї–Є–Ј–∞—Ж–Є–Є –≤–љ—Г—В—А–Є–Љ—Л—И–µ—З–љ—Л—Е –Ј–∞–њ–∞—Б–Њ–≤ –Р–Ґ–§ –Є –Ї—А–µ–∞—В–Є–љ—Д–Њ—Б—Д–∞—В–∞ (–Ъ–§). –Я–Њ –Љ–µ—А–µ —Г–≤–µ–ї–Є—З–µ–љ–Є—П —Г—А–Њ–≤–љ—П —В—А–µ–љ–Є—А–Њ–≤–∞–љ–љ–Њ—Б—В–Є –≤ –Њ—А–≥–∞–љ–Є–Ј–Љ–µ –њ–Њ–≤—Л—И–∞–µ—В—Б—П —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ –Љ—Л—И–µ—З–љ—Л—Е –≤–Њ–ї–Њ–Ї–Њ–љ —В–Є–њ–∞ II, –і–ї—П –Ї–Њ—В–Њ—А—Л—Е —Е–∞—А–∞–Ї—В–µ—А–љ–Њ –≤—Л—Б–Њ–Ї–Њ–µ —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ –Р–Ґ–§, –Ъ–§, –≤–љ—Г—В—А–Є–Љ—Л—И–µ—З–љ–Њ–≥–Њ —Д–Њ—Б—Д–∞–≥–µ–љ–∞ –Є –≥–ї–Є–Ї–Њ–≥–µ–љ–∞ [17].
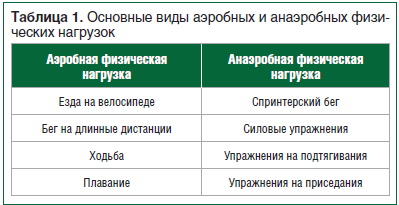
–Ю—Б–љ–Њ–≤–љ—Л–µ –≤–Є–і—Л –∞—Н—А–Њ–±–љ—Л—Е –Є –∞–љ–∞—Н—А–Њ–±–љ—Л—Е –§–Э –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 1 [19].
–Ю—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ –њ—А–Є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–∞–≥—А—Г–Ј–Ї–µ
–Ю—Б–љ–Њ–≤–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≥–Њ–Љ–µ–Њ—Б—В–∞–Ј–∞ –≥–ї—О–Ї–Њ–Ј—Л –≤–Њ –≤—А–µ–Љ—П –§–Э –љ–∞–≥–ї—П–і–љ–Њ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –љ–∞ —А–Є—Б—Г–љ–Ї–µ 2. –Ъ–∞–Ї –≤–Є–і–љ–Њ –Є–Ј –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ–Њ–є —Б—Е–µ–Љ—Л, –љ–∞ —Д–Њ–љ–µ –§–Э —Г—Б–Є–ї–Є–≤–∞–µ—В—Б—П –Ї—А–Њ–≤–Њ—Б–љ–∞–±–ґ–µ–љ–Є–µ –Є –њ–Њ–≤—Л—И–∞–µ—В—Б—П —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М —В–Ї–∞–љ–µ–є –Ї –Є–љ—Б—Г–ї–Є–љ—Г. –Я–Њ–і–Њ–±–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –°–Ф –Љ–Њ–≥—Г—В –њ—А–Є–≤–Њ–і–Є—В—М –Ї —Б–љ–Є–ґ–µ–љ–Є—О —Г—А–Њ–≤–љ—П –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є, —З—В–Њ —В—А–µ–±—Г–µ—В –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —А—П–і–∞ –Љ–µ—А –њ–Њ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є–Є [16].–Я—А–Є –∞–љ–∞—Н—А–Њ–±–љ–Њ–є –§–Э –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П –≤—Л–±—А–Њ—Б –Ї–Њ–љ—В—А–Є–љ—Б—Г–ї—П—А–љ—Л—Е –≥–Њ—А–Љ–Њ–љ–Њ–≤, —З—В–Њ —Г –Ј–і–Њ—А–Њ–≤–Њ–≥–Њ —З–µ–ї–Њ–≤–µ–Ї–∞ –њ—А–Є–≤–Њ–і–Є—В –Ї –Ї—А–∞—В–Ї–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–Љ—Г –њ–Њ–≤—Л—И–µ–љ–Є—О —Г—А–Њ–≤–љ—П –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є. –Т –і–∞–ї—М–љ–µ–є—И–µ–Љ –±–ї–∞–≥–Њ–і–∞—А—П —А–µ–≥—Г–ї—П—В–Њ—А–љ—Л–Љ –Љ–µ—Е–∞–љ–Є–Ј–Љ–∞–Љ —Г—А–Њ–≤–µ–љ—М –≥–ї–Є–Ї–µ–Љ–Є–Є –≤–Њ–Ј–≤—А–∞—Й–∞–µ—В—Б—П –Ї –Є—Б—Е–Њ–і–љ–Њ–Љ—Г (—А–Є—Б. 3). –£ –±–Њ–ї—М–љ—Л—Е –°–Ф –њ–Њ–і–Њ–±–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –Љ–Њ–≥—Г—В –њ—А–Є–≤–Њ–і–Є—В—М –Ї –≤—Л—А–∞–ґ–µ–љ–љ–Њ–Љ—Г –њ–Њ–≤—Л—И–µ–љ–Є—О —Г—А–Њ–≤–љ—П –≥–ї—О–Ї–Њ–Ј—Л –≤ –Ї—А–Њ–≤–Є, —З—В–Њ —В—А–µ–±—Г–µ—В –і–∞–ї—М–љ–µ–є—И–µ–є –Ї–Њ—А—А–µ–Ї—Ж–Є–Є [16, 20, 21].

![–†–Є—Б. 3. –Т–ї–Є—П–љ–Є–µ —А–∞–Ј–ї–Є—З–љ—Л—Е –≤–Є–і–Њ–≤ —Д–Є–Ј–Є—З–µ—Б–Ї–Є—Е –љ–∞–≥—А—Г–Ј–Њ–Ї –љ–∞ —Г–≥–ї–µ–≤–Њ–і–љ—Л–є –Њ–±–Љ–µ–љ: –Ъ–Р вАУ –Ї–∞—В–µ—Е–Њ–ї–∞–Љ–Є–љ—Л; –У–† вАУ –≥–Њ—А–Љ–Њ–љ —А–Њ—Б—В–∞ [–∞–і–∞–њ—В. –Є–Ј 20] –†–Є—Б. 3. –Т–ї–Є—П–љ–Є–µ —А–∞–Ј–ї–Є—З–љ—Л—Е –≤–Є–і–Њ–≤ —Д–Є–Ј–Є—З–µ—Б–Ї–Є—Е –љ–∞–≥—А—Г–Ј–Њ–Ї –љ–∞ —Г–≥–ї–µ–≤–Њ–і–љ—Л–є –Њ–±–Љ–µ–љ: –Ъ–Р вАУ –Ї–∞—В–µ—Е–Њ–ї–∞–Љ–Є–љ—Л; –У–† вАУ –≥–Њ—А–Љ–Њ–љ —А–Њ—Б—В–∞ [–∞–і–∞–њ—В. –Є–Ј 20]](/upload/medialibrary/e6d/36-5.png)
–Ю–±—Й–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –њ–Њ —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –і–ї—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ
–°–Њ–≥–ї–∞—Б–љ–Њ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є–Є —Н–љ–і–Њ–Ї—А–Є–љ–Њ–ї–Њ–≥–Њ–≤, –Њ–њ—В–Є–Љ–∞–ї—М–љ–Њ–є –і–ї—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –°–Ф —П–≤–ї—П–µ—В—Б—П —А–µ–≥—Г–ї—П—А–љ–∞—П –§–Э –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –љ–µ –Љ–µ–љ–µ–µ 30 –Љ–Є–љ, –њ—А–µ–і–њ–Њ—З—В–Є—В–µ–ї—М–љ–Њ –µ–ґ–µ–і–љ–µ–≤–љ–Њ, –љ–Њ –љ–µ –Љ–µ–љ–µ–µ 150 –Љ–Є–љ –≤ –љ–µ–і–µ–ї—О [22]. –Т–Њ –Є–Ј–±–µ–ґ–∞–љ–Є–µ –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л—Е –њ–Њ—Б–ї–µ–і—Б—В–≤–Є–є —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –љ–∞—З–Є–љ–∞—В—М —Б –§–Э –ї–µ–≥–Ї–Њ–є/—Г–Љ–µ—А–µ–љ–љ–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є —Б –њ–Њ—Б—В–µ–њ–µ–љ–љ—Л–Љ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –µ–µ –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В–Є –Є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є [23]. –Я—А–Є —Н—В–Њ–Љ –њ–Њ–і –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В—М—О —Б–ї–µ–і—Г–µ—В –њ–Њ–љ–Є–Љ–∞—В—М –≤–µ–ї–Є—З–Є–љ—Г —Г—Б–Є–ї–Є–є, –љ–µ–Њ–±—Е–Њ–і–Є–Љ—Л—Е –і–ї—П –Њ—Б—Г—Й–µ—Б—В–≤–ї–µ–љ–Є—П –Ї–∞–Ї–Њ–≥–Њ-–ї–Є–±–Њ –≤–Є–і–∞ –§–Р (—В–∞–±–ї. 2) [20].![–Ґ–∞–±–ї–Є—Ж–∞ 2. –Ш–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В—М —Д–Є–Ј–Є—З–µ—Б–Ї–Є—Е –љ–∞–≥—А—Г–Ј–Њ–Ї [–∞–і–∞–њ—В. –Є–Ј 20] –Ґ–∞–±–ї–Є—Ж–∞ 2. –Ш–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В—М —Д–Є–Ј–Є—З–µ—Б–Ї–Є—Е –љ–∞–≥—А—Г–Ј–Њ–Ї [–∞–і–∞–њ—В. –Є–Ј 20]](/upload/medialibrary/27e/36-4.png)
–Ь–∞–Ї—Б–Є–Љ–∞–ї—М–љ–∞—П —З–∞—Б—В–Њ—В–∞ —Б–µ—А–і–µ—З–љ—Л—Е —Б–Њ–Ї—А–∞—Й–µ–љ–Є–є (–І–°–°) —А–∞—Б—Б—З–Є—В—Л–≤–∞–µ—В—Б—П –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –≤–Њ–Ј—А–∞—Б—В–∞ –њ–∞—Ж–Є–µ–љ—В–∞ –њ–Њ —Б–ї–µ–і—Г—О—Й–µ–є —Д–Њ—А–Љ—Г–ї–µ [24]: –І–°–° max = 220 вАФ –≤–Њ–Ј—А–∞—Б—В.
–Я—А–Є —Н—В–Њ–Љ –і–ї—П –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—П —В—А–µ–љ–Є—А–Њ–≤–Њ—З–љ–Њ–є –І–°–° –і–ї—П –і–Њ—Б—В–Є–ґ–µ–љ–Є—П –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –§–Э –Є—Б–њ–Њ–ї—М–Ј—Г–µ—В—Б—П —Д–Њ—А–Љ—Г–ї–∞ –Ъ–∞—А–≤–Њ–љ–µ–љ–∞ [24]:
–І–°–°—В—А–µ–љ. = (–І–°–°max вАФ –І–°–° –≤ –њ–Њ–Ї–Њ–µ) —Е –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В—М,%) + –І–°–° –≤ –њ–Њ–Ї–Њ–µ
–Ф–ї—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –°–Ф —Б—Г—Й–µ—Б—В–≤—Г–µ—В —А—П–і –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є–є –Ї –њ—А–Њ–≤–µ–і–µ–љ–Є—О –§–Э, –Ї–Њ—В–Њ—А—Л–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М. –Ъ –љ–Є–Љ –Њ—В–љ–Њ—Б—П—В —Б–ї–µ–і—Г—О—Й–Є–µ —Б–Њ—Б—В–Њ—П–љ–Є—П [22]:
—Г—А–Њ–≤–µ–љ—М –≥–ї–Є–Ї–µ–Љ–Є–Є >13 –Љ–Љ–Њ–ї—М/–ї –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –∞—Ж–µ—В–Њ–љ—Г—А–Є–µ–є –Є–ї–Є > 16 –Љ–Љ–Њ–ї—М/–ї, –і–∞–ґ–µ –±–µ–Ј –∞—Ж–µ—В–Њ–љ—Г—А–Є–Є;
–≥–µ–Љ–Њ—Д—В–∞–ї—М–Љ, –Њ—В—Б–ї–Њ–є–Ї–∞ —Б–µ—В—З–∞—В–Ї–Є, –њ–µ—А–≤—Л–µ –њ–Њ–ї–≥–Њ–і–∞ –њ–Њ—Б–ї–µ –ї–∞–Ј–µ—А–љ–Њ–є –Ї–Њ–∞–≥—Г–ї—П—Ж–Є–Є —Б–µ—В—З–∞—В–Ї–Є;
–њ—А–µ–њ—А–Њ–ї–Є—Д–µ—А–∞—В–Є–≤–љ–∞—П (–њ—А–Є –§–Р —Б —А–µ–Ј–Ї–Є–Љ –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ –Р–Ф, –±–Њ–Ї—Б, –§–Р –≤—Л—Б–Њ–Ї–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –Є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є) –Є –њ—А–Њ–ї–Є—Д–µ—А–∞—В–Є–≤–љ–∞—П —А–µ—В–Є–љ–Њ–њ–∞—В–Є—П (—В–Њ –ґ–µ, –њ–ї—О—Б –±–µ–≥, –њ–Њ–і–љ—П—В–Є–µ —В—П–ґ–µ—Б—В–µ–є, –∞—Н—А–Њ–±–Є–Ї–∞ –Є —В. –і.);
–љ–µ–Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ–∞—П –Р–У;
–Ш–С–° (–њ–Њ —Б–Њ–≥–ї–∞—Б–Њ–≤–∞–љ–Є—О —Б –Ї–∞—А–і–Є–Њ–ї–Њ–≥–Њ–Љ).
–Я—А–Є —Н—В–Њ–Љ –≤–∞–ґ–љ–Њ –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –≤ –і–∞–љ–љ–Њ–Љ —Б–ї—Г—З–∞–µ —А–µ—З—М –љ–µ –Є–і–µ—В –Њ –±—Л—В–Њ–≤–Њ–є –§–Р.
–Я—А–Є –љ–∞–ї–Є—З–Є–Є —Г –њ–∞—Ж–Є–µ–љ—В–∞ –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ–њ–∞—В–Є–Є –њ–µ—А–µ–і –њ—А–Њ–≤–µ–і–µ–љ–Є–µ–Љ –§–Э —Г–Љ–µ—А–µ–љ–љ–Њ–є/–≤—Л—Б–Њ–Ї–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ –Њ—Б–Љ–Њ—В—А –Њ—Д—В–∞–ї—М–Љ–Њ–ї–Њ–≥–∞ [25].
–§–Э —Б –Њ—Б—В–Њ—А–Њ–ґ–љ–Њ—Б—В—М—О —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ—Л –≤ —Б–ї–µ–і—Г—О—Й–Є—Е —Б–ї—Г—З–∞—П—Е [22]:
–≤–Є–і—Л —Б–њ–Њ—А—В–∞, –њ—А–Є –Ї–Њ—В–Њ—А—Л—Е —В—А—Г–і–љ–Њ –Ї—Г–њ–Є—А–Њ–≤–∞—В—М –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є—О (–њ–Њ–і–≤–Њ–і–љ–Њ–µ –њ–ї–∞–≤–∞–љ–Є–µ, –і–µ–ї—М—В–∞–њ–ї–∞–љ–µ—А–Є–Ј–Љ, —Б–µ—А—Д–Є–љ–≥ –Є —В. –њ.);
–љ–∞—А—Г—И–µ–љ–Є–µ —А–∞—Б–њ–Њ–Ј–љ–∞–≤–∞–љ–Є—П –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є–Є;
–і–Є—Б—В–∞–ї—М–љ–∞—П –љ–µ–є—А–Њ–њ–∞—В–Є—П —Б –њ–Њ—В–µ—А–µ–є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –Є –≤–µ–≥–µ—В–∞—В–Є–≤–љ–∞—П –љ–µ–є—А–Њ–њ–∞—В–Є—П (–Њ—А—В–Њ—Б—В–∞—В–Є—З–µ—Б–Ї–∞—П –≥–Є–њ–Њ—В–Њ–љ–Є—П);
–љ–µ—Д—А–Њ–њ–∞—В–Є—П (–љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ–Њ–µ –њ–Њ–≤—Л—И–µ–љ–Є–µ –Р–Ф);
–љ–µ–њ—А–Њ–ї–Є—Д–µ—А–∞—В–Є–≤–љ–∞—П —А–µ—В–Є–љ–Њ–њ–∞—В–Є—П.
–Т—Б–µ–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ —Б –°–Ф –≤–љ–µ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —Б–њ–Њ—Б–Њ–±–∞ –њ–Њ–і–∞—З–Є –Є–љ—Б—Г–ї–Є–љ–∞ —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ –Ї–Њ–љ—В—А–Њ–ї—М –≥–ї–Є–Ї–µ–Љ–Є–Є –і–Њ –Є –њ–Њ—Б–ї–µ –§–Р. –Ф–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–є —Б–∞–Љ–Њ–Ї–Њ–љ—В—А–Њ–ї—М —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–Њ –њ—А–Њ–≤–Њ–і–Є—В—М –њ—А–Є –і–ї–Є—В–µ–ї—М–љ–Њ–є –§–Р –Ї–∞–ґ–і—Л–µ 1вАУ2 —З, –∞ —В–∞–Ї–ґ–µ –њ—А–Є –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є–Є —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є–Є. –Я—А–Є —Г—А–Њ–≤–љ–µ –≥–ї—О–Ї–Њ–Ј—Л –≤ –Ї—А–Њ–≤–Є <5,0 –Љ–Љ–Њ–ї—М/–ї —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–є –њ—А–Є–µ–Љ 1вАУ2 –•–Х –±—Л—Б—В—А–Њ—Г—Б–≤–Њ—П–µ–Љ—Л—Е —Г–≥–ї–µ–≤–Њ–і–Њ–≤, –∞ –њ—А–Є –≥–ї–Є–Ї–µ–Љ–Є–Є 5,1вАУ7,0 –Љ–Љ–Њ–ї—М/–ї вАФ –Љ–µ–і–ї–µ–љ–љ–Њ—Г—Б–≤–Њ—П–µ–Љ—Л—Е —Г–≥–ї–µ–≤–Њ–і–Њ–≤. –Ъ–∞–ґ–і–Њ–Љ—Г –њ–∞—Ж–Є–µ–љ—В—Г —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–Њ –Є–Љ–µ—В—М –њ—А–Є —Б–µ–±–µ —Г–≥–ї–µ–≤–Њ–і—Л –≤ –±–Њ–ї—М—И–µ–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–µ, —З–µ–Љ –Њ–±—Л—З–љ–Њ: –њ—А–Є –Ї—А–∞—В–Ї–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є –§–Р вАФ –љ–µ –Љ–µ–љ–µ–µ 4 –•–Х, –њ—А–Є –і–ї–Є—В–µ–ї—М–љ–Њ–є вАФ –љ–µ –Љ–µ–љ–µ–µ 10 –•–Х [22].
–Ъ–Њ—А—А–µ–Ї—Ж–Є—П –њ–Њ–Љ–њ–Њ–≤–Њ–є –Є–љ—Б—Г–ї–Є–љ–Њ—В–µ—А–∞–њ–Є–Є –љ–∞ –∞—Н—А–Њ–±–љ—Г—О —Д–Є–Ј–Є—З–µ—Б–Ї—Г—О –љ–∞–≥—А—Г–Ј–Ї—Г
–Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –±–Њ–ї—М—И–Њ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –њ–Њ—Б–≤—П—Й–µ–љ–љ—Л—Е –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—П–Љ –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –Є–љ—Б—Г–ї–Є–љ–Њ—В–µ—А–∞–њ–Є–Є –љ–∞ –§–Э, –≤—Б–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –і–Њ —Б–Є—Е –њ–Њ—А –љ–Њ—Б—П—В –ї–Є—И—М –Њ–±—Й–Є–є —Е–∞—А–∞–Ї—В–µ—А [25]. –Ъ–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –≤ —Б–ї—Г—З–∞–µ –Є–љ—Б—Г–ї–Є–љ–Њ—В–µ—А–∞–њ–Є–Є –њ–Њ—Б—А–µ–і—Б—В–≤–Њ–Љ —И–њ—А–Є—Ж-—А—Г—З–µ–Ї —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В—Л —А–µ–Ї–Њ–Љ–µ–љ–і—Г—О—В –ї–Є–±–Њ –њ—А–Є–µ–Љ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–≥–Њ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ —Г–≥–ї–µ–≤–Њ–і–Њ–≤ [20], –ї–Є–±–Њ —Б–љ–Є–ґ–µ–љ–Є–µ –і–Њ–Ј—Л –Є–љ—Б—Г–ї–Є–љ–∞ –њ–µ—А–µ–і –њ—А–Є–µ–Љ–Њ–Љ –њ–Є—Й–Є [26]. –Ю—Б–Њ–±–µ–љ–љ–Њ—Б—В—М—О –Є–љ—Б—Г–ї–Є–љ–Њ–≤–Њ–є –њ–Њ–Љ–њ—Л —П–≤–ї—П–µ—В—Б—П —В–Њ, —З—В–Њ –і–Њ–Ј—Г —Ж–Є—А–Ї—Г–ї–Є—А—Г—О—Й–µ–≥–Њ –≤ –Њ—А–≥–∞–љ–Є–Ј–Љ–µ –Є–љ—Б—Г–ї–Є–љ–∞ –Љ–Њ–ґ–љ–Њ —Г–Љ–µ–љ—М—И–Є—В—М –њ—Г—В–µ–Љ —Б–љ–Є–ґ–µ–љ–Є—П –±–∞–Ј–∞–ї—М–љ–Њ–є —Б–Ї–Њ—А–Њ—Б—В–Є –њ–Њ–і–∞—З–Є –Є–љ—Б—Г–ї–Є–љ–∞ [4, 12], –њ—А–Є —Г—Б–ї–Њ–≤–Є–Є, —З—В–Њ –§–Э –≤–Њ–Ј–љ–Є–Ї–∞–µ—В –≤–љ–µ –њ—А–Є–µ–Љ–∞ –њ–Є—Й–Є, –ї–Є–±–Њ –±–∞–Ј–∞–ї—М–љ–Њ–≥–Њ –Є –±–Њ–ї—О—Б–љ–Њ–≥–Њ —А–µ–ґ–Є–Љ–Њ–≤, –Ї–Њ–≥–і–∞ –§–Р –Є–Љ–µ–µ—В –Љ–µ—Б—В–Њ –≤ —В–µ—З–µ–љ–Є–µ 60вАУ180 –Љ–Є–љ –њ–Њ—Б–ї–µ –µ–і—Л [21].–Э–∞ —Б–µ–≥–Њ–і–љ—П—И–љ–Є–є –і–µ–љ—М –њ—А–Њ–≤–µ–і–µ–љ —А—П–і –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –њ–Њ —А–∞–Ј–ї–Є—З–љ—Л–Љ —Б–њ–Њ—Б–Њ–±–∞–Љ –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –±–∞–Ј–∞–ї—М–љ–Њ–є —Б–Ї–Њ—А–Њ—Б—В–Є –њ–Њ–і–∞—З–Є –Є–љ—Б—Г–ї–Є–љ–∞ –≤ –Њ—В–≤–µ—В –љ–∞ –∞—Н—А–Њ–±–љ—Г—О –§–Э —Г–Љ–µ—А–µ–љ–љ–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є [4, 12, 15, 21].
–Ґ–∞–Ї, –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є S. Franc et al. –±—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ —Б–љ–Є–ґ–µ–љ–Є–µ –±–∞–Ј–∞–ї—М–љ–Њ–є —Б–Ї–Њ—А–Њ—Б—В–Є –њ–Њ–і–∞—З–Є –Є–љ—Б—Г–ї–Є–љ–∞ –љ–∞ 80% –Њ—В –Є—Б—Е–Њ–і–љ–Њ–≥–Њ –≤ —В–µ—З–µ–љ–Є–µ 30-–Љ–Є–љ—Г—В–љ–Њ–є –∞—Н—А–Њ–±–љ–Њ–є –§–Э –Є –≤ –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–µ 2 —З –њ–Њ–Ј–≤–Њ–ї—П–ї–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–µ–µ —Б–љ–Є–Ј–Є—В—М –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї–Є—Е —Б–Њ—Б—В–Њ—П–љ–Є–є –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б 50% —Б–љ–Є–ґ–µ–љ–Є–µ–Љ [4]. –Ф–∞–љ–љ—Л–є –Љ–µ—В–Њ–і, –њ–Њ —Г—В–≤–µ—А–ґ–і–µ–љ–Є—О –∞–≤—В–Њ—А–Њ–≤, —П–≤–ї—П–µ—В—Б—П –њ—А–Њ–Љ–µ–ґ—Г—В–Њ—З–љ—Л–Љ —А–µ—И–µ–љ–Є–µ–Љ –Љ–µ–ґ–і—Г 50% —Б–љ–Є–ґ–µ–љ–Є–µ–Љ –і–Њ –Є –≤–Њ –≤—А–µ–Љ—П –§–Э, –њ—А–µ–і–ї–Њ–ґ–µ–љ–љ—Л–Љ —А—П–і–Њ–Љ –∞–≤—В–Њ—А–Њ–≤ [12, 27, 28], –Є –Њ—Б—В–∞–љ–Њ–≤–Ї–Њ–є –Є–љ—Б—Г–ї–Є–љ–Њ–≤–Њ–є –њ–Њ–Љ–њ—Л, –њ—А–µ–і–ї–∞–≥–∞–µ–Љ–Њ–є –Ь.–Ъ. Frohnauer –Є –Х. Tsalikian et al. [11, 29].
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є S.A. McAuley et al. –њ—А–Њ–≤–Њ–і–Є–ї–Є –∞–љ–∞–ї–Є–Ј –і–Є–љ–∞–Љ–Є–Ї–Є —Ж–Є—А–Ї—Г–ї–Є—А—Г—О—Й–µ–≥–Њ –≤ –Ї—А–Њ–≤–Є –Є–љ—Б—Г–ї–Є–љ–∞, –≥–ї–Є–Ї–µ–Љ–Є–Є, –∞ —В–∞–Ї–ґ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є–є –њ—А–Є —Б–љ–Є–ґ–µ–љ–Є–Є –±–∞–Ј–∞–ї—М–љ–Њ–є —Б–Ї–Њ—А–Њ—Б—В–Є –њ–Њ–і–∞—З–Є –Є–љ—Б—Г–ї–Є–љ–∞ –љ–∞ 50% –Њ—В –Є—Б—Е–Њ–і–љ–Њ–≥–Њ –Ј–∞ 60 –Љ–Є–љ –і–Њ –§–Э, –љ–∞ –≤—А–µ–Љ—П 30-–Љ–Є–љ—Г—В–љ–Њ–є –§–Э, –∞ —В–∞–Ї–ґ–µ –≤ —В–µ—З–µ–љ–Є–µ 2 —З –њ–Њ—Б–ї–µ –§–Э. –Я–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –∞–≤—В–Њ—А—Л –њ—А–Є—И–ї–Є –Ї –≤—Л–≤–Њ–і—Г, —З—В–Њ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –≤–і–≤–Њ–µ –±–∞–Ј–∞–ї—М–љ–Њ–є —Б–Ї–Њ—А–Њ—Б—В–Є –њ–Њ–і–∞—З–Є –Є–љ—Б—Г–ї–Є–љ–∞ –Ј–∞ 60 –Љ–Є–љ –і–Њ –§–Э –љ–µ —Б–љ–Є–ґ–∞–ї–Њ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ —Ж–Є—А–Ї—Г–ї–Є—А—Г—О—Й–µ–≥–Њ –≤ –Ї—А–Њ–≤–Є –Є–љ—Б—Г–ї–Є–љ–∞ –љ–∞ –Љ–Њ–Љ–µ–љ—В –µ–µ –љ–∞—З–∞–ї–∞. –С–Њ–ї–µ–µ —В–Њ–≥–Њ, –±—Л–ї–Њ –Њ—В–Љ–µ—З–µ–љ–Њ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –µ–≥–Њ –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –≤–Њ –≤—А–µ–Љ—П –§–Э. –Я–Њ–і–Њ–±–љ–Њ–µ —П–≤–ї–µ–љ–Є–µ –∞–≤—В–Њ—А—Л —Б–≤—П–Ј—Л–≤–∞—О—В —Б —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ —Б–Ї–Њ—А–Њ—Б—В–Є –∞–±—Б–Њ—А–±—Ж–Є–Є –Є–љ—Б—Г–ї–Є–љ–∞ –Є–Ј –њ–Њ–і–Ї–Њ–ґ–љ–Њ-–ґ–Є—А–Њ–≤–Њ–є –Ї–ї–µ—В—З–∞—В–Ї–Є. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Є—Б—Е–Њ–і–љ–Њ –љ–Є–Ј–Ї–Њ–љ–Њ—А–Љ–∞–ї—М–љ—Л–Љ —Г—А–Њ–≤–љ–µ–Љ –≥–ї–Є–Ї–µ–Љ–Є–Є –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є–µ —А–∞–Ј–≤–Є—В–Є—П –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї–Њ–є —А–µ–∞–Ї—Ж–Є–Є –≤–Њ –≤—А–µ–Љ—П –§–Р –љ–µ–≤–Њ–Ј–Љ–Њ–ґ–љ–Њ —В–Њ–ї—М–Ї–Њ –Ј–∞ —Б—З–µ—В —Б–љ–Є–ґ–µ–љ–Є—П –±–∞–Ј–∞–ї—М–љ–Њ–є —Б–Ї–Њ—А–Њ—Б—В–Є –њ–Њ–і–∞—З–Є –Є–љ—Б—Г–ї–Є–љ–∞ –Є —В—А–µ–±—Г–µ—В –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Є–µ–Љ–∞ —Г–≥–ї–µ–≤–Њ–і–Њ–≤ –Є –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–≥–Њ —Б–љ–Є–ґ–µ–љ–Є—П —Г—А–Њ–≤–љ—П –±–∞–Ј–∞–ї—М–љ–Њ–≥–Њ –Є–љ—Б—Г–ї–Є–љ–∞ [12].
–Ю—З–µ–≤–Є–і–љ–Њ, —З—В–Њ –і–ї—П –і–Њ—Б—В–Є–ґ–µ–љ–Є—П –ї—Г—З—И–µ–є –Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є–Є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ –≤ –Њ—В–≤–µ—В –љ–∞ –§–Э –љ–µ–Њ–±—Е–Њ–і–Є–Љ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ—Л–є –њ–Њ–і—Е–Њ–і, –≤–Ї–ї—О—З–∞—О—Й–Є–є –≤ —Б–µ–±—П –Ї–∞–Ї –њ—А–Є–µ–Љ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е —Г–≥–ї–µ–≤–Њ–і–Њ–≤, —В–∞–Ї –Є –Ї–Њ—А—А–µ–Ї—Ж–Є—О –Є–љ—Б—Г–ї–Є–љ–Њ—В–µ—А–∞–њ–Є–Є. –Ґ–∞–Ї, D.P. Zaharieva –Є –Ь.–°. Riddell –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —А–∞–Ј—А–∞–±–Њ—В–∞–ї–Є —Б–≤–Њ–Є —Б—Е–µ–Љ—Л –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –±–∞–Ј–∞–ї—М–љ–Њ–≥–Њ –Є –±–Њ–ї—О—Б–љ–Њ–≥–Њ –Є–љ—Б—Г–ї–Є–љ–∞ –њ—А–Є –§–Э [21].
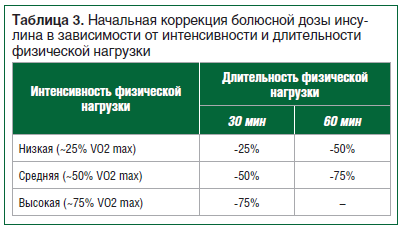
–Т —В–Њ–Љ —Б–ї—Г—З–∞–µ, –Ї–Њ–≥–і–∞ –§–Э –Є–Љ–µ–µ—В –Љ–µ—Б—В–Њ –≤ —В–µ—З–µ–љ–Є–µ 60вАУ180 –Љ–Є–љ –њ–Њ—Б–ї–µ –њ—А–Є–µ–Љ–∞ –њ–Є—Й–Є, –і–ї—П —Б–љ–Є–ґ–µ–љ–Є—П –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ —Ж–Є—А–Ї—Г–ї–Є—А—Г—О—Й–µ–≥–Њ –≤ –Њ—А–≥–∞–љ–Є–Ј–Љ–µ –Є–љ—Б—Г–ї–Є–љ–∞ –Є, –Ї–∞–Ї —Б–ї–µ–і—Б—В–≤–Є–µ, –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є–Є –∞–≤—В–Њ—А—Л —А–µ–Ї–Њ–Љ–µ–љ–і—Г—О—В —Б–љ–Є–ґ–µ–љ–Є–µ –±–Њ–ї—О—Б–љ–Њ–≥–Њ –Є–љ—Б—Г–ї–Є–љ–∞ —Б–Њ–≥–ї–∞—Б–љ–Њ –∞–ї–≥–Њ—А–Є—В–Љ—Г, –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ–Њ–Љ—Г –≤ —В–∞–±–ї–Є—Ж–µ 3.
–Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –љ–∞ –Ї–Њ—В–Њ—А–Њ–µ –Њ–њ–Є—А–∞—О—В—Б—П –∞–≤—В–Њ—А—Л [26], –Є—Б–њ—Л—В—Г–µ–Љ—Л–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Є —А–µ–ґ–Є–Љ –Љ–љ–Њ–ґ–µ—Б—В–≤–µ–љ–љ—Л—Е –Є–љ—К–µ–Ї—Ж–Є–є –Є–љ—Б—Г–ї–Є–љ–∞. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –љ–∞ –Є–љ—Б—Г–ї–Є–љ–Њ–≤–Њ–є –њ–Њ–Љ–њ–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ—Л–є –њ—А–Њ—Ж–µ–љ—В —Б–љ–Є–ґ–µ–љ–Є—П –Љ–Њ–ґ–µ—В –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –Њ—В–ї–Є—З–∞—В—М—Б—П –Њ—В –Є—Б—Е–Њ–і–љ–Њ–≥–Њ. –С–Њ–ї–µ–µ —В–Њ–≥–Њ, –љ–µ–Ї–Њ—В–Њ—А—Л–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ –Љ–Њ–ґ–µ—В –њ–Њ—В—А–µ–±–Њ–≤–∞—В—М—Б—П –њ—А–Њ–≤–µ–і–µ–љ–Є–µ –і–∞–ї—М–љ–µ–є—И–µ–є –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ [21].
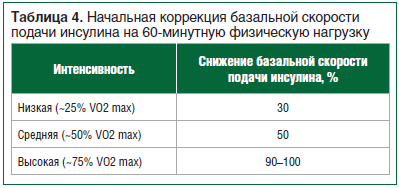
–Ф–ї—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ–ї–∞–љ–Є—А—Г—О—Й–Є—Е –§–Э –≤–љ–µ –і–µ–є—Б—В–≤–Є—П –±–Њ–ї—О—Б–љ–Њ–≥–Њ –Є–љ—Б—Г–ї–Є–љ–∞ (>4 —З –њ–Њ—Б–ї–µ –њ—А–Є–µ–Љ–∞ –њ–Є—Й–Є), –∞–≤—В–Њ—А—Л –њ—А–µ–і–ї–∞–≥–∞—О—В –њ—А–Є–і–µ—А–ґ–Є–≤–∞—В—М—Б—П –∞–ї–≥–Њ—А–Є—В–Љ–∞ –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –±–∞–Ј–∞–ї—М–љ–Њ–є —Б–Ї–Њ—А–Њ—Б—В–Є –њ–Њ–і–∞—З–Є –Є–љ—Б—Г–ї–Є–љ–∞, –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ–Њ–≥–Њ –≤ —В–∞–±–ї–Є—Ж–µ 4. –°–љ–Є–ґ–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –±–∞–Ј–∞–ї—М–љ–Њ–≥–Њ –Є–љ—Б—Г–ї–Є–љ–∞ —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –њ—А–Њ–≤–Њ–і–Є—В—М –Ј–∞ 60вАУ90 –Љ–Є–љ –і–Њ –љ–∞—З–∞–ї–∞ –§–Э –Є –љ–∞ –≤—А–µ–Љ—П —Б–∞–Љ–Њ–є –§–Э [29вАУ31].
–Т–∞–ґ–љ–Њ –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –≤ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ—Л—Е —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П—Е —Г—З–Є—В—Л–≤–∞–µ—В—Б—П —В–Њ–ї—М–Ї–Њ –љ–∞–≥—А—Г–Ј–Ї–∞ –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –±–Њ–ї–µ–µ 60 –Љ–Є–љ. –Я—А–Є –Љ–µ–љ—М—И–µ–є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є –§–Р –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –±–∞–Ј–∞–ї—М–љ–Њ–≥–Њ –Є–љ—Б—Г–ї–Є–љ–∞ –љ–µ —В—А–µ–±—Г–µ—В—Б—П, –њ–Њ–і–і–µ—А–ґ–∞–љ–Є–µ —Г—А–Њ–≤–љ—П –≥–ї—О–Ї–Њ–Ј—Л –≤ –Ї—А–Њ–≤–Є –≤ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ–Љ –і–Є–∞–њ–∞–Ј–Њ–љ–µ –і–Њ—Б—В–Є–≥–∞–µ—В—Б—П —В–Њ–ї—М–Ї–Њ –Ј–∞ —Б—З–µ—В –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Є–µ–Љ–∞ —Г–≥–ї–µ–≤–Њ–і–Њ–≤ [32].
–Я—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є–Є –њ–Њ—Б–ї–µ —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–∞–≥—А—Г–Ј–Ї–Є
–Т —В–µ—З–µ–љ–Є–µ 24 —З –њ–Њ—Б–ї–µ –§–Э —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –°–Ф –Љ–Њ–ґ–µ—В —А–∞–Ј–≤–Є—В—М—Б—П –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є—П [10]. –Я–Њ–і–Њ–±–љ–Њ–µ —П–≤–ї–µ–љ–Є–µ —Б–≤—П–Ј–∞–љ–Њ —Б —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є —В–Ї–∞–љ–µ–є –Ї –і–µ–є—Б—В–≤–Є—О –Є–љ—Б—Г–ї–Є–љ–∞ –њ–Њ—Б–ї–µ –§–Э. –Я—А–Є —Н—В–Њ–Љ, —Б–Њ–≥–ї–∞—Б–љ–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—О, –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–Љ—Г Gomez et al., –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –Љ–µ–љ—М—И–µ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є–є –≤–Њ–Ј–љ–Є–Ї–∞–ї–Њ, –µ—Б–ї–Є –§–Э –±—Л–ї–∞ –≤ —Г—В—А–µ–љ–љ–Є–µ —З–∞—Б—Л, –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б –Ј–∞–љ—П—В–Є—П–Љ–Є, –њ—А–Њ–≤–µ–і–µ–љ–љ—Л–Љ–Є –≤ –Њ–±–µ–і. –Я—А–Є —Н—В–Њ–Љ —З–∞—Й–µ –≤—Б–µ–≥–Њ –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї–Є–µ —А–µ–∞–Ї—Ж–Є–Є –≤–Њ–Ј–љ–Є–Ї–∞–ї–Є –≤ —В–µ—З–µ–љ–Є–µ 15вАУ24 —З –њ–Њ—Б–ї–µ–§–Э [10].
–° —Ж–µ–ї—М—О –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є —А–∞–Ј–≤–Є—В–Є—П –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є–Є –њ–Њ—Б–ї–µ –§–Э –љ–µ–Ї–Њ—В–Њ—А—Л–µ –∞–≤—В–Њ—А—Л —А–µ–Ї–Њ–Љ–µ–љ–і—Г—О—В –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ –±–∞–Ј–∞–ї—М–љ–Њ–≥–Њ –Є–љ—Б—Г–ї–Є–љ–∞ –љ–∞ 50% –≤ —В–µ—З–µ–љ–Є–µ 2 —З –њ–Њ—Б–ї–µ –§–Э [4] –Є–ї–Є –љ–∞ 20% –≤ —В–µ—З–µ–љ–Є–µ 6 —З –≤ –њ–µ—А–Є–Њ–і —Б–љ–∞ [15].
–Ю–њ—Л—В –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –њ–Њ–Љ–њ–Њ–≤–Њ–є –Є–љ—Б—Г–ї–Є–љ–Њ—В–µ—А–∞–њ–Є–Є –љ–∞ —Д–Є–Ј–Є—З–µ—Б–Ї—Г—О –љ–∞–≥—А—Г–Ј–Ї—Г —Г–Љ–µ—А–µ–љ–љ–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –≤ —Г—Б–ї–Њ–≤–Є—П—Е –Њ—В–і–µ–ї–µ–љ–Є—П —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–є —Н–љ–і–Њ–Ї—А–Є–љ–Њ–ї–Њ–≥–Є–Є
–° —Г—З–µ—В–Њ–Љ –Њ—В—Б—Г—В—Б—В–≤–Є—П –µ–і–Є–љ–Њ–≥–Њ –Њ–±—Й–µ–њ—А–Є–љ—П—В–Њ–≥–Њ –∞–ї–≥–Њ—А–Є—В–Љ–∞ –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –±–∞–Ј–∞–ї—М–љ–Њ–є —Б–Ї–Њ—А–Њ—Б—В–Є –њ–Њ–і–∞—З–Є –Є–љ—Б—Г–ї–Є–љ–∞ –љ–∞ –§–Э —Г–Љ–µ—А–µ–љ–љ–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є [4, 12, 15, 21] –≤ –Њ—В–і–µ–ї–µ–љ–Є–Є —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–є —Н–љ–і–Њ–Ї—А–Є–љ–Њ–ї–Њ–≥–Є–Є –У–С–£–Ч –Ь–Ю –Ь–Ю–Э–Ш–Ъ–Ш –Є–Љ. –Ь.–§. –Т–ї–∞–і–Є–Љ–Є—А—Б–Ї–Њ–≥–Њ –љ–∞—З–∞—В–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ, –њ–Њ—Б–≤—П—Й–µ–љ–љ–Њ–µ –Є–Ј—Г—З–µ–љ–Є—О –і–∞–љ–љ–Њ–є –њ—А–Њ–±–ї–µ–Љ—Л.–Ь–∞—В–µ—А–Є–∞–ї –Є –Љ–µ—В–Њ–і—Л
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –±—Л–ї–Є –≤–Ї–ї—О—З–µ–љ—Л –њ–∞—Ж–Є–µ–љ—В—Л –≤ –≤–Њ–Ј—А–∞—Б—В–µ 18вАУ45 –ї–µ—В —Б –°–Ф 1 —В–Є–њ–∞ –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –±–Њ–ї—М—И–µ 1 –≥–Њ–і–∞ –Є –±–Њ–ї–µ–µ 3 –Љ–µ—Б. –љ–∞—Е–Њ–і–Є–≤—И–Є—Е—Б—П –љ–∞ –њ–Њ–Љ–њ–Њ–≤–Њ–є –Є–љ—Б—Г–ї–Є–љ–Њ—В–µ—А–∞–њ–Є–Є (–Я–Ш). –Т—Б–µ–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ –Є—Б—Е–Њ–і–љ–Њ –њ—А–Њ–≤–Њ–і–Є–ї–∞—Б—М –Њ—Ж–µ–љ–Ї–∞ –±–∞–Ј–∞–ї—М–љ–Њ–≥–Њ —А–µ–ґ–Є–Љ–∞ –њ—Г—В–µ–Љ –µ–ґ–µ—З–∞—Б–љ–Њ–≥–Њ —Б–∞–Љ–Њ–Ї–Њ–љ—В—А–Њ–ї—П –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є –≤ –Њ–њ—А–µ–і–µ–ї–µ–љ–љ–Њ–Љ –≤—А–µ–Љ–µ–љ–љ–Њ–Љ –Є–љ—В–µ—А–≤–∞–ї–µ.–Э–µ –Љ–µ–љ–µ–µ —З–µ–Љ —З–µ—А–µ–Ј 4 —З –њ–Њ—Б–ї–µ –њ—А–Є–µ–Љ–∞ –њ–Є—Й–Є –њ–∞—Ж–Є–µ–љ—В—Л –њ—А–Є—Б—В—Г–њ–∞–ї–Є –Ї 30-–Љ–Є–љ—Г—В–љ–Њ–є –∞—Н—А–Њ–±–љ–Њ–є –§–Э —Г–Љ–µ—А–µ–љ–љ–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є (50% VO2 max), –≤–Ї–ї—О—З–∞–≤—И–µ–є –≤ —Б–µ–±—П –Ј–∞–љ—П—В–Є–µ –љ–∞ –≤–µ–ї–Њ—В—А–µ–љ–∞–ґ–µ—А–µ. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–∞—П –і–ї—П –і–Њ—Б—В–Є–ґ–µ–љ–Є—П —Г–Ї–∞–Ј–∞–љ–љ–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –І–°–° –Њ–њ—А–µ–і–µ–ї—П–ї–∞—Б—М –Ї–∞–ґ–і–Њ–Љ—Г –њ–∞—Ж–Є–µ–љ—В—Г –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ–Њ –њ–Њ —Д–Њ—А–Љ—Г–ї–µ –Ъ–∞—А–≤–Њ–љ–µ–љ–∞ [24]. –Ф–ї—П –њ–Њ—Б–ї–µ–і—Г—О—Й–µ–є –Ї–ї–∞—Б—В–µ—А–Є–Ј–∞—Ж–Є–Є –Є—Б–њ—Л—В—Г–µ–Љ—Л—Е –њ–Њ —Г—А–Њ–≤–љ—О —В—А–µ–љ–Є—А–Њ–≤–∞–љ–љ–Њ—Б—В–Є –Ї–∞–ґ–і–Њ–Љ—Г –Њ–±—Б–ї–µ–і—Г–µ–Љ–Њ–Љ—Г –Њ–њ—А–µ–і–µ–ї—П–ї—Б—П –Њ–±—К–µ–Љ –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–≥–Њ –њ–Њ–≥–ї–Њ—Й–µ–љ–љ–Њ–≥–Њ –Ї–Є—Б–ї–Њ—А–Њ–і–∞ (VO2 max, –ї/–Љ–Є–љ) –љ–µ–њ—А—П–Љ—Л–Љ –Љ–µ—В–Њ–і–Њ–Љ –њ–Њ Astrand вАФ Rhyming —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ —Б—В–µ–њ-–њ–ї–∞—В—Д–Њ—А–Љ—Л [33].
–Ю—Ж–µ–љ–Ї–∞ –і–Є–љ–∞–Љ–Є–Ї–Є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ –њ—А–Њ–≤–Њ–і–Є–ї–∞—Б—М –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –і–∞–љ–љ—Л—Е –љ–µ–њ—А–µ—А—Л–≤–љ–Њ–≥–Њ –Љ–Њ–љ–Є—В–Њ—А–Є–љ–≥–∞ –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є (—Б–Є—Б—В–µ–Љ–∞ iProвДҐ2, Medtronic, USA), –∞ —В–∞–Ї–ґ–µ –і–∞–љ–љ—Л—Е —Б–∞–Љ–Њ–Ї–Њ–љ—В—А–Њ–ї—П –≥–ї—О–Ї–Њ–Љ–µ—В—А–Њ–Љ. –Т –і–љ–Є –њ—А–Њ–≤–µ–і–µ–љ–Є—П –§–Э –≤ —Ж–µ–ї—П—Е –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–∞ —Б–∞–Љ–Њ–Ї–Њ–љ—В—А–Њ–ї—М –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є –њ—А–Њ–≤–Њ–і–Є—В—Б—П –Ј–∞ 1,5 —З –і–Њ –§–Э, –љ–µ–њ–Њ—Б—А–µ–і—Б—В–≤–µ–љ–љ–Њ –њ–µ—А–µ–і –љ–µ–є, —Б—А–∞–Ј—Г –њ–Њ—Б–ї–µ, –∞ —В–∞–Ї–ґ–µ —З–µ—А–µ–Ј 1 –Є 2 —З.
–Я—А–Є —А–∞–Ј—А–∞–±–Њ—В–Ї–µ –њ—А–Њ—В–Њ–Ї–Њ–ї–∞ –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –±–∞–Ј–∞–ї—М–љ–Њ–є —Б–Ї–Њ—А–Њ—Б—В–Є –њ–Њ–і–∞—З–Є –Є–љ—Б—Г–ї–Є–љ–∞ –љ–∞ –§–Э –Љ—Л —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ–≤–∞–ї–Є—Б—М –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ—Л–Љ–Є —А–∞–љ–µ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П–Љ–Є [4, 12, 21].
–Т—Б–µ–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ –Є—Б—Е–Њ–і–љ–Њ –±—Л–ї–Њ —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–Њ —Б–љ–Є–ґ–µ–љ–Є–µ –±–∞–Ј–∞–ї—М–љ–Њ–є —Б–Ї–Њ—А–Њ—Б—В–Є –њ–Њ–і–∞—З–Є –Є–љ—Б—Г–ї–Є–љ–∞ –љ–∞ 50% –Ј–∞ 1,5 —З –і–Њ –Є –љ–∞ –≤—А–µ–Љ—П –§–Э. –Я–∞—Ж–Є–µ–љ—В—Л –њ—А–Є—Б—В—Г–њ–∞–ї–Є –Ї —Г–њ—А–∞–ґ–љ–µ–љ–Є—О –њ—А–Є –≥–ї–Є–Ї–µ–Љ–Є–Є 6,5вАУ13,0 –Љ–Љ–Њ–ї—М/–ї. –Я—А–Є —Г—А–Њ–≤–љ–µ –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є <6,5 –Љ–Љ–Њ–ї—М/–ї –і–ї—П –Љ–Є–љ–Є–Љ–Є–Ј–∞—Ж–Є–Є –њ–Њ—Б–ї–µ–і—Г—О—Й–µ–≥–Њ –≤–ї–Є—П–љ–Є—П —Г–≥–ї–µ–≤–Њ–і–Њ–≤ –љ–∞ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –њ–∞—Ж–Є–µ–љ—В–∞–Љ –±—Л–ї —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ –њ—А–Є–µ–Љ 1 –•–Х –±—Л—Б—В—А–Њ—Г—Б–≤–Њ—П–µ–Љ—Л—Е —Г–≥–ї–µ–≤–Њ–і–Њ–≤ (200 –Љ–ї —Б–Њ–Ї–∞).
–Т –і–∞–ї—М–љ–µ–є—И–µ–Љ –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –≥–ї–Є–Ї–µ–Љ–Є–Є –њ–∞—Ж–Є–µ–љ—В—Л –±—Л–ї–Є —А–∞–Ј–і–µ–ї–µ–љ—Л –љ–∞ 2 –≥—А—Г–њ–њ—Л:
–њ—А–Є —Б–љ–Є–ґ–µ–љ–Є–Є –≥–ї–Є–Ї–µ–Љ–Є–Є –±–Њ–ї–µ–µ —З–µ–Љ –љ–∞ 1,7 –Љ–Љ–Њ–ї—М/–ї –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–Є–Њ–і–∞ –§–Э –≤ —Б–ї–µ–і—Г—О—Й–Є–є —Б–µ–∞–љ—Б –і–Њ–Ј–∞ –±–∞–Ј–∞–ї—М–љ–Њ–≥–Њ –Є–љ—Б—Г–ї–Є–љ–∞ —Б–љ–Є–ґ–∞–µ—В—Б—П –љ–∞ 80% (–≤—А–µ–Љ–µ–љ–љ–∞—П –±–∞–Ј–∞–ї—М–љ–∞—П —Б–Ї–Њ—А–Њ—Б—В—М (–Т–С–°) 20%);
–њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –Є–Ј–Љ–µ–љ–µ–љ–Є–є –Є–ї–Є –њ—А–Є –њ–Њ–≤—Л—И–µ–љ–Є–Є –≥–ї–Є–Ї–µ–Љ–Є–Є –±–∞–Ј–∞–ї—М–љ–∞—П —Б–Ї–Њ—А–Њ—Б—В—М –≤ —Б–ї–µ–і—Г—О—Й–Є–є —Б–µ–∞–љ—Б –љ–µ –Љ–µ–љ—П–µ—В—Б—П (–Т–С–° 100%).
–Ю—В–Љ–µ—В–Є–Љ, —З—В–Њ –і–ї—П –њ–Њ–ї—Г—З–µ–љ–Є—П –љ–∞–Є–±–Њ–ї–µ–µ –і–Њ—Б—В–Њ–≤–µ—А–љ—Л—Е —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ –≤—Б–µ–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ –§–Э –њ—А–Њ–≤–Њ–і–Є—В—Б—П —В–Њ–ї—М–Ї–Њ –≤ —Г—В—А–µ–љ–љ–Є–µ —З–∞—Б—Л, –≤ –Њ–і–љ–Њ –Є —В–Њ –ґ–µ –≤—А–µ–Љ—П. –Я—А–Є —Н—В–Њ–Љ –њ–Њ—Б–ї–µ–і–љ–µ–µ –≤–≤–µ–і–µ–љ–Є–µ –±–Њ–ї—О—Б–љ–Њ–≥–Њ –Є–љ—Б—Г–ї–Є–љ–∞ –Є/–Є–ї–Є –њ—А–Є–µ–Љ –њ–Є—Й–Є, —Б–Њ–і–µ—А–ґ–∞—Й–µ–є –Љ–µ–і–ї–µ–љ–љ–Њ—Г—Б–≤–Њ—П–µ–Љ—Л–µ —Г–≥–ї–µ–≤–Њ–і—Л, –і–Њ–ї–ґ–љ—Л –Њ—Б—Г—Й–µ—Б—В–≤–ї—П—В—М—Б—П –љ–µ –њ–Њ–Ј–і–љ–µ–µ, —З–µ–Љ –Ј–∞ 4 —З –і–Њ –љ–∞—З–∞–ї–∞ —В–µ—Б—В–Є—А–Њ–≤–∞–љ–Є—П. –Ю–±—П–Ј–∞—В–µ–ї—М–љ—Л–µ —Г—Б–ї–Њ–≤–Є—П —Г—З–∞—Б—В–Є—П –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є вАФ –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є—П –≤ –Њ—В–і–µ–ї–µ–љ–Є–µ —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–є —Н–љ–і–Њ–Ї—А–Є–љ–Њ–ї–Њ–≥–Є–Є –Ь–Ю–Э–Ш–Ъ–Ш –Є–Љ. –Ь.–§. –Т–ї–∞–і–Є–Љ–Є—А—Б–Ї–Њ–≥–Њ –Є –њ—А–Њ—Е–Њ–ґ–і–µ–љ–Є–µ —А—Г—В–Є–љ–љ–Њ–≥–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –≤–Ї–ї—О—З–∞—О—Й–µ–≥–Њ –≤ —Б–µ–±—П —А—П–і –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ-–Є–љ—Б—В—А—Г–Љ–µ–љ—В–∞–ї—М–љ—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є, –∞ —В–∞–Ї–ґ–µ –Њ—Б–Љ–Њ—В—А—Л –љ–µ–≤—А–Њ–ї–Њ–≥–∞ –Є –Њ—Д—В–∞–ї—М–Љ–Њ–ї–Њ–≥–∞ —Б –Њ—Ж–µ–љ–Ї–Њ–є —Б–Њ—Б—В–Њ—П–љ–Є—П –≥–ї–∞–Ј–љ–Њ–≥–Њ –і–љ–∞. –Ь–Є–љ–Є–Љ–∞–ї—М–љ—Л–є –Є–љ—В–µ—А–≤–∞–ї –Љ–µ–ґ–і—Г —Б–µ–∞–љ—Б–∞–Љ–Є –§–Э —Б–Њ—Б—В–∞–≤–ї—П–µ—В 24 —З. –Т—Б–µ–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ –њ—А–Њ–≤–Њ–і–Є—В—Б—П –Њ—Ж–µ–љ–Ї–∞ –і–Є–љ–∞–Љ–Є–Ї–Є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ –≤ —В–µ—З–µ–љ–Є–µ —Б—Г—В–Њ–Ї –њ–Њ—Б–ї–µ –§–Э —Б –Њ–±—П–Ј–∞—В–µ–ї—М–љ–Њ–є —Д–Є–Ї—Б–∞—Ж–Є–µ–є —З–∞—Б—В–Њ—В—Л –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є–є.
–†–µ–Ј—Г–ї—М—В–∞—В—Л –Є –Њ–±—Б—Г–ґ–і–µ–љ–Є–µ
–Э–∞ –і–∞–љ–љ–Њ–Љ —Н—В–∞–њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –±—Л–ї–∞ —Б—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–∞ –≥—А—Г–њ–њ–∞ –±–Њ–ї—М–љ—Л—Е –і–ї—П —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –∞–љ–∞–ї–Є–Ј–∞, –њ–Њ—Н—В–Њ–Љ—Г –љ–Є–ґ–µ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Є–Љ–µ—А—Л –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –Я–Ш —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –°–Ф 1 —В–Є–њ–∞ –љ–∞ –§–Э —Г–Љ–µ—А–µ–љ–љ–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є (—В–∞–±–ї. 5).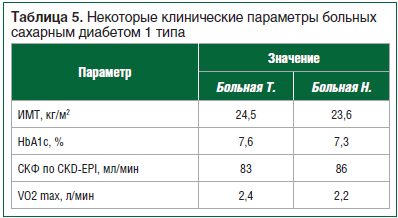
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–є —Б–ї—Г—З–∞–є 1. –С–Њ–ї—М–љ–∞—П –Ґ., 30 –ї–µ—В. –°–Ф 1 —В–Є–њ–∞ –≤ —В–µ—З–µ–љ–Є–µ 5 –ї–µ—В, –њ–µ—А–µ–≤–µ–і–µ–љ–∞ –љ–∞ –Я–Ш 2 –≥–Њ–і–∞ –љ–∞–Ј–∞–і. –†–µ–≥—Г–ї—П—А–љ–Њ –Ј–∞–љ–Є–Љ–∞–µ—В—Б—П –∞—Н—А–Њ–±–љ—Л–Љ–Є —Г–њ—А–∞–ґ–љ–µ–љ–Є—П–Љ–Є, –∞ —В–∞–Ї–ґ–µ –ї—Л–ґ–љ—Л–Љ —Б–њ–Њ—А—В–Њ–Љ. –Э–∞ —Д–Њ–љ–µ –§–Э —З–∞—Б—В–Њ –Њ—В–Љ–µ—З–∞–µ—В –ї–µ–≥–Ї–Є–µ –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї–Є–µ —Б–Њ—Б—В–Њ—П–љ–Є—П, –Ї—Г–њ–Є—А—Г—О—Й–Є–µ—Б—П –њ—А–Є–µ–Љ–Њ–Љ 1вАУ2 –•–Х –±—Л—Б—В—А–Њ—Г—Б–≤–Њ—П–µ–Љ—Л—Е —Г–≥–ї–µ–≤–Њ–і–Њ–≤. –Ф–Є–љ–∞–Љ–Є–Ї–∞ –≥–ї–Є–Ї–µ–Љ–Є–Є –Є—Б—Е–Њ–і–љ–Њ –Є –љ–∞ —Д–Њ–љ–µ –і–≤—Г—Е —Б–µ–∞–љ—Б–Њ–≤ –§–Э –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–∞ –љ–∞ —А–Є—Б—Г–љ–Ї–∞—Е 4вАУ6.
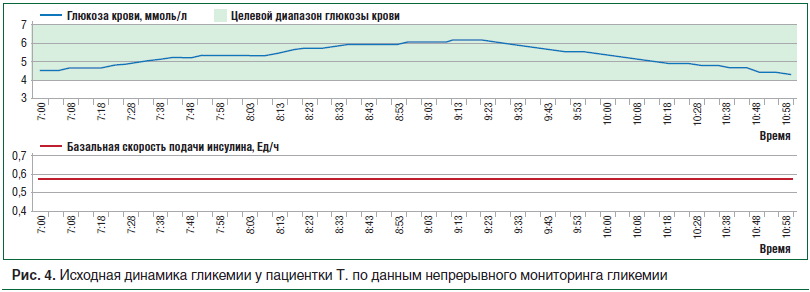
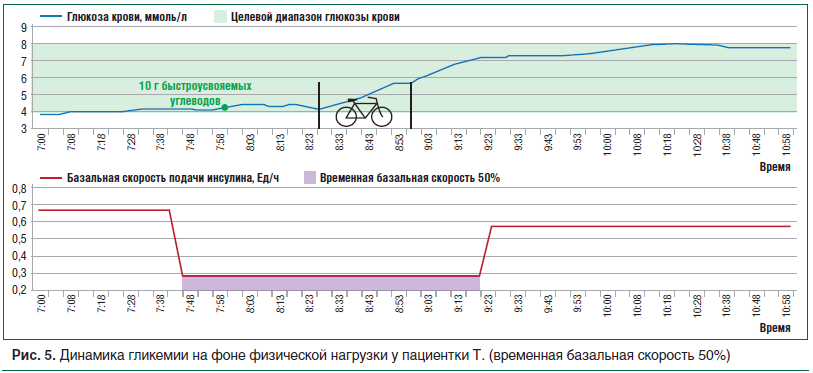
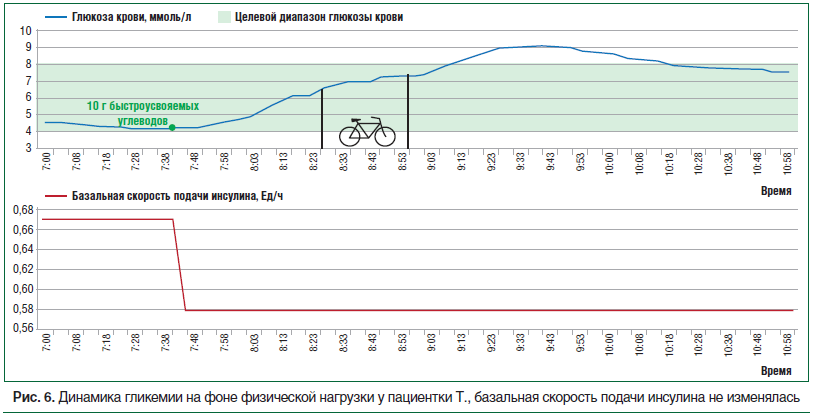
–Ш–Ј —А–Є—Б—Г–љ–Ї–∞ 4 –≤–Є–і–љ–Њ, —З—В–Њ –±–∞–Ј–∞–ї—М–љ–∞—П —Б–Ї–Њ—А–Њ—Б—В—М –њ–Њ–і–∞—З–Є –Є–љ—Б—Г–ї–Є–љ–∞ —Г –±–Њ–ї—М–љ–Њ–є –њ–Њ–і–Њ–±—А–∞–љ–∞ –∞–і–µ–Ї–≤–∞—В–љ–Њ, —В. –Ї. –і–Њ –Ј–∞–≤—В—А–∞–Ї–∞ —Г—А–Њ–≤–µ–љ—М –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є —Г—Б—В–Њ–є—З–Є–≤–Њ –љ–∞—Е–Њ–і–Є—В—Б—П –≤ —Ж–µ–ї–µ–≤–Њ–Љ –і–Є–∞–њ–∞–Ј–Њ–љ–µ –Ј–љ–∞—З–µ–љ–Є–є. –Я—А–Є —Б–љ–Є–ґ–µ–љ–Є–Є –±–∞–Ј–∞–ї—М–љ–Њ–є —Б–Ї–Њ—А–Њ—Б—В–Є –њ–Њ–і–∞—З–Є –Є–љ—Б—Г–ї–Є–љ–∞ –љ–∞ 50% –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М –њ–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є (—А–Є—Б. 5), —З—В–Њ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г–µ—В –Њ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ–є –і–Њ–Ј–µ –±–∞–Ј–∞–ї—М–љ–Њ–≥–Њ –Є–љ—Б—Г–ї–Є–љ–∞ –і–ї—П –њ–Њ–і–і–µ—А–ґ–∞–љ–Є—П —Ж–µ–ї–µ–≤–Њ–≥–Њ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П –≥–ї–Є–Ї–µ–Љ–Є–Є.
–Т —Б–ї–µ–і—Г—О—Й–Є–є —Б–µ–∞–љ—Б –±–∞–Ј–∞–ї—М–љ–∞—П —Б–Ї–Њ—А–Њ—Б—В—М –љ–µ –Є–Ј–Љ–µ–љ—П–ї–∞—Б—М (—А–Є—Б. 6). –Я—А–Є —Н—В–Њ–Љ —В–∞–Ї–ґ–µ –Њ—В–Љ–µ—З–µ–љ–Њ –њ–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є, —З—В–Њ, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, –±—Л–ї–Њ —Б–ї–µ–і—Б—В–≤–Є–µ–Љ –≤—Л—Б–Њ–Ї–Њ–≥–Њ —Г—А–Њ–≤–љ—П —В—А–µ–љ–Є—А–Њ–≤–∞–љ–љ–Њ—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–Ї–Є –Є –±–Њ–ї–µ–µ –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ–≥–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –ґ–Є—А–Њ–≤ –≤ –Ї–∞—З–µ—Б—В–≤–µ —Н–љ–µ—А–≥–µ—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Б—Г–±—Б—В—А–∞—В–∞. –Ю—В–Љ–µ—В–Є–Љ, —З—В–Њ –≤ —В–µ—З–µ–љ–Є–µ 24 —З –њ–Њ—Б–ї–µ –§–Э –љ–µ –±—Л–ї–Њ –Ј–∞—Д–Є–Ї—Б–Є—А–Њ–≤–∞–љ–Њ –Њ—В—Б—А–Њ—З–µ–љ–љ—Л—Е –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є–є. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –љ–∞–±–ї—О–і–∞–µ–Љ–∞—П –≤ –і–∞–љ–љ–Њ–Љ —Б–ї—Г—З–∞–µ –і–Є–љ–∞–Љ–Є–Ї–∞ –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є –њ–Њ–і—В–≤–µ—А–ґ–і–∞–µ—В —Г—В–≤–µ—А–ґ–і–µ–љ–Є–µ G. Scheiner [32] –Њ —В–Њ–Љ, —З—В–Њ –§–Э –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –Љ–µ–љ–µ–µ 60 –Љ–Є–љ –љ–µ –Њ–Ї–∞–Ј—Л–≤–∞—О—В —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ–≥–Њ –≤–ї–Є—П–љ–Є—П –љ–∞ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ –Є –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –Є–љ—Б—Г–ї–Є–љ–Њ—В–µ—А–∞–њ–Є–Є –љ–µ —В—А–µ–±—Г—О—В.
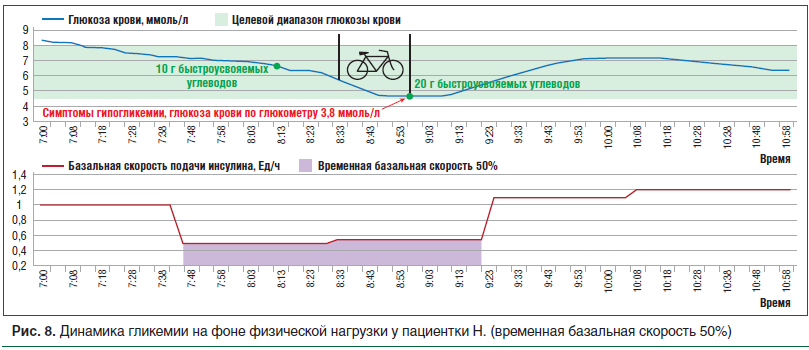
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–є —Б–ї—Г—З–∞–є 2. –С–Њ–ї—М–љ–∞—П –Э., 27 –ї–µ—В. –°–Ф 1 —В–Є–њ–∞ –≤ —В–µ—З–µ–љ–Є–µ 20 –ї–µ—В, –њ–µ—А–µ–≤–µ–і–µ–љ–∞ –љ–∞ –Я–Ш 3 –≥–Њ–і–∞ –љ–∞–Ј–∞–і. –Х–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ–∞—А–∞–Љ–µ—В—А—Л –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 5. –Т–µ–і–µ—В –Љ–∞–ї–Њ–њ–Њ–і–≤–Є–ґ–љ—Л–є –Њ–±—А–∞–Ј –ґ–Є–Ј–љ–Є, —Б–њ–Њ—А—В–Њ–Љ –љ–µ –Ј–∞–љ–Є–Љ–∞–µ—В—Б—П. –Ю—В–Љ–µ—З–∞–µ—В —З–∞—Б—В—Л–µ –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї–Є–µ —Б–Њ—Б—В–Њ—П–љ–Є—П –≤–Њ –≤—А–µ–Љ—П –і–ї–Є—В–µ–ї—М–љ—Л—Е –њ—А–Њ–≥—Г–ї–Њ–Ї, –Ї—Г–њ–Є—А—Г—О—Й–Є–µ—Б—П –њ—А–Є–µ–Љ–Њ–Љ 1вАУ2 –•–Х –±—Л—Б—В—А–Њ—Г—Б–≤–Њ—П–µ–Љ—Л—Е —Г–≥–ї–µ–≤–Њ–і–Њ–≤
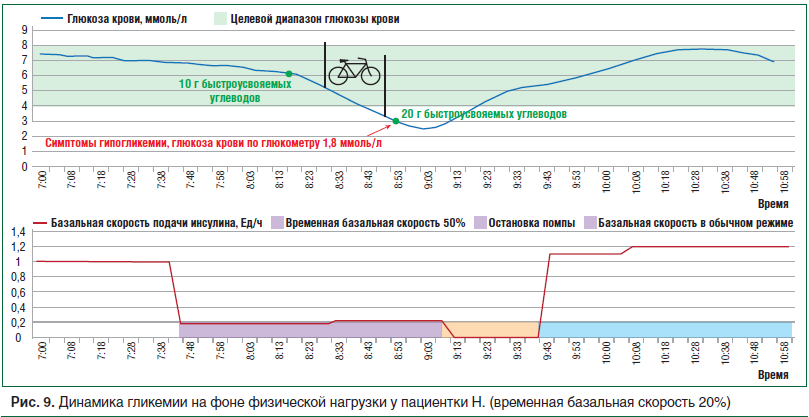
–Э–∞ —А–Є—Б—Г–љ–Ї–µ 7 –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–∞ –і–Є–љ–∞–Љ–Є–Ї–∞ —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ –≤ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ–Љ –љ–∞–Љ –≤—А–µ–Љ–µ–љ–љ–Њ–Љ –Є–љ—В–µ—А–≤–∞–ї–µ. –Я—А–Є —Н—В–Њ–Љ –≤–Є–і–љ–Њ, —З—В–Њ –±–∞–Ј–∞–ї—М–љ–∞—П —Б–Ї–Њ—А–Њ—Б—В—М –њ–Њ–і–∞—З–Є –Є–љ—Б—Г–ї–Є–љ–∞ –њ–Њ–і–Њ–±—А–∞–љ–∞ –∞–і–µ–Ї–≤–∞—В–љ–Њ. –°–љ–Є–ґ–µ–љ–Є–µ –±–∞–Ј–∞–ї—М–љ–Њ–є —Б–Ї–Њ—А–Њ—Б—В–Є –њ–Њ–і–∞—З–Є –Є–љ—Б—Г–ї–Є–љ–∞ –љ–∞ 50% –Ј–∞ 1,5 —З –і–Њ –Є –љ–∞ –≤—А–µ–Љ—П –§–Э –њ—А–Є–≤–µ–ї–Њ –Ї —Б–љ–Є–ґ–µ–љ–Є—О —Г—А–Њ–≤–љ—П –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є –і–Њ 3,8 –Љ–Љ–Њ–ї—М/–ї (—А–Є—Б. 8) –Є —А–∞–Ј–≤–Є—В–Є—О —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є–Є (–≤—Л—А–∞–ґ–µ–љ–љ–Њ–µ —З—Г–≤—Б—В–≤–Њ –≥–Њ–ї–Њ–і–∞, –і—А–Њ–ґ—М, –њ–Њ—В–ї–Є–≤–Њ—Б—В—М). –Т —Б–≤—П–Ј–Є —Б —Н—В–Є–Љ —В–µ—Б—В —Б –§–Э –±—Л–ї –Њ—Б—В–∞–љ–Њ–≤–ї–µ–љ, –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є—П –Ї—Г–њ–Є—А–Њ–≤–∞–љ–∞. –Ґ–∞–Ї –Ї–∞–Ї –≤ –њ–µ—А–≤–Њ–Љ —В–µ—Б—В–µ, –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ 50% —Б–љ–Є–ґ–µ–љ–Є–µ –±–∞–Ј–∞–ї—М–љ–Њ–≥–Њ —А–µ–ґ–Є–Љ–∞, –§–Э –њ—А–Є–≤–µ–ї–∞ –Ї –њ–Њ–љ–Є–ґ–µ–љ–Є—О —Г—А–Њ–≤–љ—П –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є, –і–ї—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї–Њ–є —А–µ–∞–Ї—Ж–Є–Є –≤–Њ –≤—А–µ–Љ—П –≤—В–Њ—А–Њ–≥–Њ —Б–µ–∞–љ—Б–∞ –§–Э –±—Л–ї–∞ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–∞ —Б—Е–µ–Љ–∞, –њ—А–µ–і–ї–Њ–ґ–µ–љ–љ–∞—П S. Franc et al. [4] —Б –Љ–Њ–і–Є—Д–Є–Ї–∞—Ж–Є—П–Љ–Є (—А–Є—Б. 9). –Ч–∞ 1,5 —З –і–Њ –Є –љ–∞ –≤—А–µ–Љ—П –§–Э —Б–Ї–Њ—А–Њ—Б—В—М –њ–Њ–і–∞—З–Є –±–∞–Ј–∞–ї—М–љ–Њ–≥–Њ –Є–љ—Б—Г–ї–Є–љ–∞ –±—Л–ї–∞ —Б–љ–Є–ґ–µ–љ–∞ –љ–∞ 80%. –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ —Н—В–Њ, —Г –±–Њ–ї—М–љ–Њ–є –≤–љ–Њ–≤—М –≤–Њ–Ј–љ–Є–Ї–ї–Є —Б–Є–Љ–њ—В–Њ–Љ—Л –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є–Є, —Г—А–Њ–≤–µ–љ—М –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є –њ—А–Є —Б–∞–Љ–Њ–Ї–Њ–љ—В—А–Њ–ї–µ вАФ 1,8 –Љ–Љ–Њ–ї—М/–ї. –Ґ–µ—Б—В –±—Л–ї –њ—А–µ–Ї—А–∞—Й–µ–љ, —А–∞–±–Њ—В–∞ –њ–Њ–Љ–њ—Л –Њ—Б—В–∞–љ–Њ–≤–ї–µ–љ–∞. –Я–Њ—Б–ї–µ –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є—П —Н–њ–Є–Ј–Њ–і–∞ –≥–Є–њ–Њ–≥–ї–Є–Ї–µ–Љ–Є–Є (–≥–ї–Є–Ї–µ–Љ–Є—П –њ—А–Є —Б–∞–Љ–Њ–Ї–Њ–љ—В—А–Њ–ї–µ —З–µ—А–µ–Ј 15 –Љ–Є–љ 4,2 –Љ–Љ–Њ–ї—М/–ї) –њ—А–Њ–≤–µ–і–µ–љ –Ј–∞–њ—Г—Б–Ї –њ–Њ–Љ–њ—Л –≤ –њ—А–µ–ґ–љ–µ–Љ —А–µ–ґ–Є–Љ–µ. –Я–Њ–і–Њ–±–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –Љ–Њ–≥—Г—В –±—Л—В—М —Б–≤—П–Ј–∞–љ—Л —Б –і–ї–Є—В–µ–ї—М–љ—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ –°–Ф, –∞ —В–∞–Ї–ґ–µ –љ–Є–Ј–Ї–Є–Љ —Г—А–Њ–≤–љ–µ–Љ —В–Њ–ї–µ—А–∞–љ—В–љ–Њ—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–Ї–Є –Ї –§–Э.