Для цитирования. Карапетян Л.С. Междисциплинарные аспекты диагностики и лечения храпа и СОАС // РМЖ. 2015. No 23. С. 1409–1412.
Резюме: в статье представлен обзор современных методов диагностики и лечения храпа и СОАС. Представлены фак- торы риска и сопряженные с СОАС заболевания, описана клиническая картина СОАС, с которой могут столкнуться врачи различных специальностей.
Ключевые слова: храп, СОАС, междисциплинарные аспекты.
Около 30% всего взрослого населения постоянно храпит во сне, среди людей старше 60 лет эта проблема отмечается у 60%. Храп не только создает очевидные социальные проблемы, но и является предвестником и одним из основных симптомов синдрома обструктивного апноэ сна (СОАС), проявляющегося остановками дыхания во сне с последующими громкими всхрапываниями.
Заболевание имеет множество симптомов, по поводу которых больной может обращаться к терапевту, кардиологу, неврологу, оториноларингологу, пульмонологу и даже сексопатологу и психиатру. В лечении этих пациентов могут участвовать также педиатры, стоматологи и челюстно-лицевые хирурги.
К сожалению, отечественные врачи еще недостаточно информированы о влиянии СОАС на здоровье человека и не уделяют его диагностике существенного внимания. При этом сами пациенты не жалуются на остановки дыхания во сне, а храп считают недостойным внимания врача симптомом и не предъявляют соответствующих жалоб. В этой ситуации даже очевидно тяжелые формы СОАС часто остаются недиагностированными и нелеченными, что значительно ухудшает качество и прогноз жизни больных.И если храп – это звуковой феномен, возникающий при вибрации мягких структур глотки на фоне прохождения струи воздуха через суженные дыхательные пути, то СОАС – это состояние, характеризующееся наличием храпа, периодическим спадением верхних дыхательных путей (ВДП) на уровне глотки и прекращением легочной вентиляции при сохраняющихся дыхательных усилиях, снижением уровня кислорода крови, грубой фрагментацией сна и дневной сонливостью [1].
Общепризнанным критерием степени тяжести СОАС является частота апноэ и гипопноэ в час – индекс апноэ/гипопноэ (ИАГ). Считается нецелесообразным подсчитывать отдельно количество апноэ и гипопноэ, т. к. они несут схожие риски в отношении развития сердечно-сосудистых осложнений (ССО) и иных осложнений.
Классификация тяжести храпа и СОАС на основании ИАГ:
– неосложненный (простой) храп;
– легкая форма – от >5 до <15;
– умеренная форма – от >15 до <30;
– тяжелая форма – >30.
Применение именно этих пограничных значений в классификации степени тяжести СОАС основывается на результатах крупных проспективных контролируемых исследований, которые показали достоверное увеличение частоты ССО при ИАГ >15 в 2–3 раза и при ИАГ >30 – в 5–6 раз [2, 3].
Дополнительными критериями оценки тяжести СОАС могут служить показатели снижения насыщения крови кислородом (десатурация) на фоне эпизодов апноэ/гипопноэ; степень деструктурирования ночного сна; ССО, связанные с нарушениями дыхания (ишемия миокарда, нарушения ритма и проводимости, артериальная гипертония (АГ)).
Факторы риска
Основной причиной возникновения храпа и СОАС является уменьшение диаметра ВДП, к чему могут приводить ожирение и анатомические дефекты на уровне ВДП: носа, глотки и гортани (искривление перегородки носа, полипы, гипертрофия миндалин, гипертрофия мягкого неба, различные новообразования, гипертрофия корня языка, анатомические особенности надгортанника). К сужению просвета ВДП могут привести и аномалии верхней и нижней челюсти: ретро- и микрогнатия.
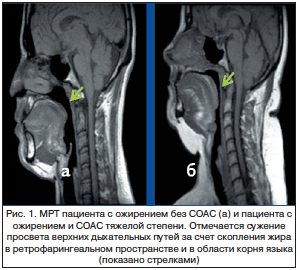
Однако наиболее частой причиной сужения просвета дыхательных путей на уровне глотки является ожирение. У пациентов с индексом массы тела (ИМТ), превышающим 29 кг/м2 (ожирение I степени и выше), вероятность наличия СОАС в 8–12 раз выше, чем у пациентов без ожирения. У пациентов с ожирением III степени (ИМТ >40) тяжелая форма СОАС отмечается более чем в 60% случаев. Происходит это в основном за счет скопления жира как в ретрофарингеальной области, так и в области корня языка (рис. 1) [3, 4].
Сопряженные с СОАС заболевания
Атеросклероз. Обструктивные апноэ приводят к циклическим эпизодам гипоксемии. При длительных апноэ сатурация может падать ниже 60% (визуально человек синеет), что свидетельствует о резчайшей тканевой гипоксемии. В фазу гипервентиляции после апноэ сатурация быстро восстанавливается до 95–99%. При тяжелых формах СОАС циклы гипоксемии и реоксигенации повторяются 40–60 раз в час. Продолжительная симпатическая активность, колебания внутригрудного давления, циклы гипоксемии/реоксигенации, окислительный стресс вызывают эндотелиальную дисфункцию, повреждение сосудистой стенки и в конечном итоге способствуют более раннему развитию атеросклероза.
АГ. В настоящее время доказано, что СОАС является независимым фактором риска АГ. У 50% больных с СОАС имеется АГ. В то же время у 30% пациентов с АГ имеется СОАС. В 7-м отчете Объединенного национального комитета США по профилактике, диагностике, оценке и лечению повышенного артериального давления (АД) (JNC 7) апноэ сна поставлено на 1-е место среди всех причин вторичных АГ, что говорит о значительной распространенности и клинической значимости АГ, связанной с СОАС [1].
Нарушения ритма и проводимости сердца. Сердечные аритмии часто отмечаются у пациентов с СОАС, причем частота аритмий увеличивается с нарастанием тяжести СОАС и степени сопутствующей гипоксемии. В ночное время частота аритмий может достигать 50% [1, 2]. Наиболее часто в ночное время выявляются частая желудочковая экстрасистолия, синоатриальная блокада, атриовентрикулярная блокада II степени, короткие пробежки желудочковой тахикардии. Атриовентрикулярные блокады и остановки синусового узла во сне отмечаются приблизительно у 10% пациентов с СОАС.
Ишемическая болезнь сердца (ИБС). Распространенность нарушений дыхания во сне у пациентов с ИБС составляет около 30%, что в 2 раза выше, чем у пациентов без ИБС [1, 2]. Тяжелая интермиттирующая гипоксемия, ацидоз, повышение и нестабильность АД, симпатическая вазоконстрикция в сочетании со скачками внутригрудного давления и трансмурального давления в сердце могут быть провоцирующими факторами развития ишемии миокарда. У пациентов с тяжелой формой СОАС депрессия сегмента ST в ночное время отмечалась приблизительно в 30% случаев. Пробуждение мозга и вентиляционная фаза после апноэ сопровождаются выраженной симпатической активностью и резким ускорением ЧСС. В этот момент значительно возрастает потребность миокарда в кислороде, однако оксигенированная кровь достигает миокарда лишь спустя 10–20 с после начала вентиляции в зависимости от скорости системного кровотока. Возникает резкий дисбаланс между быстрым увеличением потребности миокарда в кислороде и его доставкой, что способствует развитию преходящей ишемии миокарда.
Сердечно-сосудистая смертность. При 12-летнем наблюдении [1] было отмечено 3-кратное увеличение фатальных и 4–5-кратное увеличение нефатальных ССО у пациентов с нелеченной тяжелой формой СОАС. Фактически риск умереть или перенести инфаркт или инсульт составлял 50% за 12 лет наблюдения. Следует обратить особое внимание на то, что у пациентов, проводивших постоянную СРАР-терапию (лечение методом создания постоянного положительного давления в дыхательных путях) по поводу СОАС, частота осложнений практически не отличалась от таковой в группе пациентов без СОАС.
Метаболические, гормональные и эндокринные расстройства. Практикующие врачи достаточно хорошо знают такие патологические состояния, как метаболический синдром (МС) и Пиквикский синдром. Основным компонентом данных синдромов является ожирение. Однако мало кто представляет, что у пациентов с МС распространенность СОАС составляет около 50%, а с Пиквикским синдромом – 90% [1]. При этом СОАС играет существенную роль в прогрессировании обоих патологических состояний. Нарастание тяжести СОАС усиливают висцеральное ожирение и МС посредством нарушения продукции гормонов в ночное время, таких как кортизол и инсулин [1].
При тяжелой форме СОАС также развивается нарушение продукции соматотропного гормона и тестостерона, пики секреции которых отмечаются в глубоких стадиях сна. При СОАС глубокие стадии сна практически отсутствуют, что ведет к недостаточной продукции указанных гормонов. Одной из функций соматотропного гормона у взрослых людей является регуляция жирового обмена и, в частности, мобилизация жира из депо. При недостатке гормона роста накопленный жир не может превратиться в энергию. Таким образом, все образующиеся излишки ложатся «мертвым грузом», который не может быть востребован. Человек начинает полнеть, причем любые усилия (диетические или медикаментозные), направленные на похудание, оказываются малорезультативными. Более того, жировые отложения на уровне шеи приводят к дальнейшему сужению дыхательных путей и прогрессированию СОАС, а это в свою очередь усугубляет недостаток соматотропного гормона. Таким образом, создается порочный круг, разорвать который без специального лечения СОАС практически невозможно [1]. Недостаток тестостерона в организме ведет к снижению либидо и импотенции у мужчин.
Распространенность СОАС у пациентов с сахарным диабетом (СД) 2-го типа достигает 36% [1]. В связи с этим, а также с учетом доказанного отрицательного влияния СОАС на функцию β-клеток и инсулинорезистентность Международная федерация диабета опубликовала клинические рекомендации, в которых настоятельно рекомендовала специалистам, работающим с СД 2-го типа или СОАС, обеспечить клиническую практику, при которой в случае наличия у пациента одного из заболеваний обсуждалась бы возможность наличия другого заболевания.
У пациентов с гипотиреозом распространенность СОАС составляет от 25 до 100%.
Клиника
Для выявления остановок дыхания во сне проще всего понаблюдать за спящим человеком. Обычно сразу после засыпания у человека появляется храп. Вскоре у больного внезапно останавливается дыхание. В это время не слышно дыхательных шумов, храп прекращается. Однако больной пытается дышать, что видно по движениям грудной клетки и брюшной стенки. Примерно через 15–60 с человек громко всхрапывает и делает несколько глубоких вдохов и выдохов, за которыми снова следует остановка дыхания. Как правило, больной спит очень беспокойно: вертится в постели, двигает руками и ногами, иногда что-то говорит. Пациенты с тяжелой формой СОАС имеют характерный внешний вид: обычно это человек 50–60 лет с избыточной массой тела, гиперстенической конституцией, толстой шеей, красным или багрово-синюшным одутловатым лицом, инъецированными сосудами склер и хрипловатым голосом. В спокойной обстановке эти пациенты часто засыпают и начинают храпеть. Следует отметить, что при наличии выраженных анатомических дефектов (резкая гипертрофия миндалин, ретро- и микрогнатия) средние и тяжелые формы СОАС могут встречаться у молодых пациентов с нормальным весом и даже у детей.
Основные клинические симптомы, характерные для нарушений дыхания во сне: указания на храп; указания на остановки дыхания во сне; частые пробуждения и неосвежающий сон; учащенное ночное мочеиспускание (>2 раз за ночь); затрудненное дыхание, одышка или приступы удушья в ночное время; отрыжка и изжога в ночное время; ночная потливость; разбитость по утрам; АГ (преимущественно ночная и утренняя); утренние головные боли; выраженная дневная сонливость; снижение потенции; депрессия, апатия, раздражительность, снижение памяти.
Клиническая картина у взрослых и детей имеет определенные различия. У взрослых, как правило, развивается выраженная дневная сонливость, у детей – синдром гиперактивности и дефицита внимания. У таких детей возможны задержка роста и проблемы с обучением из-за синдрома дефицита внимания.
Диагностика
Итак, заподозрить СОАС можно уже по внешнему виду пациента, описанному выше. Иногда для этого достаточно одного взгляда на входящего в кабинет пациента. Если ему задать несколько вопросов о наличии храпа, остановок дыхания во сне, учащенного ночного мочеиспускания, беспокойного сна и дневной сонливости, то предварительный диагноз СОАС становится очевидным.
При наличии 3 или более из указанных ниже признаков (или только первого признака) необходимо углубленное обследование на предмет выявления СОАС: указания на остановки дыхания во сне; указания на громкий или прерывистый храп; повышенная дневная сонливость; учащенное ночное мочеиспускание; длительное нарушение ночного сна (> 6 мес.).
Объективные методы исследований включают:
– осмотр ЛОР-органов;
– определение ИМТ.
Дополнительные методы исследований:
– передняя активная риноманометрия и акустическая ринометрия для выявления назальной обструкции;
– цефалометрическая рентгенография при подозрении на ретромикрогнатию;
– фиброназофаринголарингоскопия во время бодрствования с пробой Мюллера (пациента просят сделать форсированный вдох с закрытыми носом и ртом. Пробу повторяют несколько раз в вертикальном и горизонтальном положениях пациента. При этом отмечается резкое сужение просвета ВДП в поперечном направлении);
– слипвидеоэндоскопия – исследование носо-рото-гортаноглотки фиброскопом в состоянии медикаментозного сна проводится совместно с анестезиологами;
– КТ и МРТ головы и шеи.
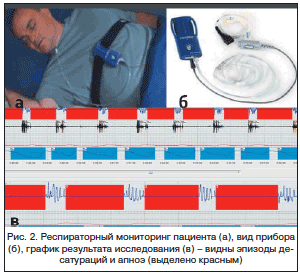
Полисомнография – «золотой стандарт» инструментальной диагностики СОАС – метод длительной регистрации различных функций человеческого организма в период ночного сна. Применяются и скрининговые методы дигностики: кардиореспираторный мониторинг, респираторный мониторинг и пульсоксиметрия (рис. 2).
Лечение
Общепрофилактические мероприятия
1. Снижение массы тела. При наличии храпа и СОАС уменьшение массы тела на 10% от исходной может улучшить параметры дыхания на 50%. Обычно это сопровождается переходом в более легкую степень тяжести заболевания. В ряде случаев при неосложненном храпе достаточно уменьшить массу тела на 5–7% для того, чтобы полностью устранить храп без каких-либо прочих вмешательств.
2. Прекращение или ограничение курения. Курение вызывает хроническую химическую травму дыхательных путей на уровне глотки, что ведет к ее отеку и снижению тонуса мышц на этом уровне, а это в свою очередь способствует прогрессированию храпа и СОАС. Соответственно, пациентам с нарушениями дыхания во сне рекомендуется прекратить курение. Однако прекращение курения может повлечь за собой значительное увеличение массы тела, что может даже усугубить тяжесть храпа и СОАС. Таким образом, в случае рекомендации относительно прекращения курения необходимо сопоставить возможную пользу и риски.
3. Исключение приема алкоголя и снотворных препаратов. Алкоголь обладает двойным отрицательным действием при СОАС. Во-первых, он действует как миорелаксант, и это приводит к расслаблению глоточной мускулатуры и более частому спадению дыхательных путей. Во-вторых, этанол повышает порог реакции мозга на неблагоприятные раздражители. В этой ситуации остановки дыхания длятся дольше, и развивается более выраженная гипоксемия. Прием дозы алкоголя, эквивалентной 100 мл чистого спирта (250 г водки), у человека весом 70 кг может ухудшать тяжесть СОАС на 50–70%. При тяжелой форме СОАС прием значительных доз алкоголя перед сном увеличивает риск летального исхода. Таким образом, желательно прекратить или существенно ограничить потребление алкоголя.
4. Позиционное лечение. Легкие формы храпа и СОАС часто являются позиционно зависимыми. При этом пациент на боку может практически не храпеть, а на спине у него могут отмечаться громкий храп и остановки дыхания во сне. Это обусловлено западением языка, особенно у пациентов с ретро- и микрогнатией. Существует простой и эффективный способ отучить человека спать на спине. На ночной пижаме или майке между лопаток пришивается карман, в который помещается мяч для большого тенниса. В этом случае каждая попытка лечь на спину будет оканчиваться пробуждением и поворотом на бок. В начале применения этого метода возможно ухудшение качества сна, особенно у лиц, привыкших спать на спине, однако в течение 3–4 нед. вырабатывается стойкий условный рефлекс не спать на спине. Необходимо обеспечить возвышенное положение изголовья. Можно наклонить всю кровать, установив бруски толщиной около 10 см под ножки со стороны головы, или подложить под матрац с уровня таза лист фанеры (по аналогии с функциональной медицинской кроватью). Приподнятое положение туловища уменьшает западение языка даже в положении на спине. Более того, жидкость в организме смещается книзу, что приводит к уменьшению отечности слизистой на уровне носа и глотки, увеличению их просвета, а соответственно, и ослаблению храпа.
Нехирургические методы лечения
В настоящее время в мировой практике применяется большое количество различных типов внутриротовых аппликаторов, которые устанавливаются на зубной ряд и обеспечивают смещение вперед нижней челюсти. Это приводит к увеличению передне-заднего размера глотки и облегчению храпа. Данные устройства особенно эффективны у пациентов с ретро- и микрогнатией. Определенными ограничениями метода являются необходимость наличия собственных зубов и неприятные ощущения, связанные с наличием инородного тела во рту. Установка некоторых устройств требует длительной работы квалифицированного стоматолога, т. к. они фиксируются к зубам специальными скобами. Существуют и более простые модификации, сделанные из специального полимера и напоминающие загубник у боксера.
Cуществует комплекс упражнений для тренировки мышц языка, нижней челюсти и глотки, направленный на облегчение храпа.
Применение фармакологических средств и полосок, расширяющих клапан носа, имеет симптоматическое временное значение, поэтому подробно останавливаться на этом не будем.
Хирургическое лечение
Описание всех существующих хирургических методов лечения храпа и СОАС – это материал отдельной большой статьи. В любом случае хирургия может быть применена после тщательной топической диагностики, о которой говорилось выше.
Хотелось бы отметить, что существует малоинвазивная хирургия храпа и СОАС (применение имплантатов мягкого неба Pillar, лазерная, крио- и радиоволновая хирургия мягкого неба) и многоуровневая хирургия (хирургическое вмешательство проводится как в полости носа, так и в глотке и гортани одномоментно или в несколько этапов).
Существуют операции для лечения храпа и СОАС, которые выполняются челюстно-лицевыми хирургами, в частности, максилло-мандибулярное выдвижение (ММВ). Самой популярной операцией остается предложенная T. Ikematzu из Японии увулопалатопластика с двусторонней тонзиллэктомией. У детей на первом месте стоит аденотонзиллотомия.
Современные тенденции хирургического лечения храпа и СОАС – это гипофарингеальная хирургия, в частности операции на корне языка. Также сейчас апробируется метод так называемой cтимуляции подъязычного нерва, который будет работать по принципу кардиостимулятора: при снижении уровня насыщения крови кислородом прибор будет стимулировать подъязычный нерв, который в свою очередь будет препятствовать спадению корня языка.
Лечение путем создания постоянного положительного давления в дыхательных путях остается основным методом лечения тяжелых форм СОАС. Данный метод был предложен C.E. Sullivan et al. в 1981 г. [1, 5] и в англоязычной литературе получил название Continuous Positive Airway Pressure (СРАР).
В своей повседневной практике мы пользуемся алгоритмом, представленным на рис. 3.
В заключение следует отметить, что СОАС является актуальной проблемой современной медицины из-за большой распространенности этой патологии в популяции, увеличения риска ССО и значительного ухудшения качества жизни пациентов. В настоящее время врач, информированный о данной проблеме, располагает возможностью своевременного выявления больных с этой потенциально летальной патологией. Вовремя назначенное лечение позволяет в подавляющем большинстве случаев предотвратить нежелательные последствия и значительно улучшить качество жизни пациента.









.gif)



