–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –љ–∞–±–ї—О–і–∞—О—В—Б—П –Ї–∞—З–µ—Б—В–≤–µ–љ–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≤ —Б—В—А—Г–Ї—В—Г—А–µ –Є —Е–∞—А–∞–Ї—В–µ—А–µ —В–µ—З–µ–љ–Є—П –Ю–Ш–Ф–Ч. –Т —Г—Б–ї–Њ–≤–Є—П—Е –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є —Н–љ–і–Њ—Н–Ї–Њ–ї–Њ–≥–Є–Є –Њ—А–≥–∞–љ–Є–Ј–Љ–∞ —З–µ–ї–Њ–≤–µ–Ї–∞, —Б–љ–Є–ґ–µ–љ–Є–Є –µ–≥–Њ –Њ–±—Й–µ–є —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є, –≤–Њ–Ј—А–Њ—Б–ї–∞ —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П —А–Њ–ї—М —В–∞–Ї–Є—Е –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є, –Ї–∞–Ї Citrobacter, Klebsiella, Hafnia, Proteus, Bacillus cereus. –Ю–Ї–Њ–ї–Њ 50% –≤—Б–µ—Е —Б–ї—Г—З–∞–µ–≤ –Ю–Ш–Ф–Ч –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ –≤–Є—А—Г—Б–∞–Љ–Є.
–Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–µ –і–Њ—Б—В–Є–ґ–µ–љ–Є—П –≤ –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Ю–Ш–Ф–Ч, –Њ–Ї–Њ–ї–Њ 2/3 –≤—Б–µ—Е —Б–ї—Г—З–∞–µ–≤ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –і–Є–∞—А–µ–є–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –Њ—Б—В–∞—О—В—Б—П —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –љ–µ —А–∞—Б—И–Є—Д—А–Њ–≤–∞–љ–љ—Л–Љ–Є. –≠—В–Њ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г–µ—В –Њ–± –Є—Е –Њ–±—И–Є—А–љ–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Б—В—А—Г–Ї—В—Г—А–µ. –°–Њ–≥–ї–∞—Б–љ–Њ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ –і–∞–љ–љ—Л–Љ –њ—А–Є—З–Є–љ–Њ–є –Ю–Ш–Ф–Ч –Љ–Њ–≥—Г—В –±—Л—В—М –±–Њ–ї–µ–µ 30 –≤–Є–і–Њ–≤ –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤, –∞ —В–∞–Ї–ґ–µ –≤–Є—А—Г—Б—Л –Є –њ—А–Њ—Б—В–µ–є—И–Є–µ (—В–∞–±–ї. 1).
–Т —А–∞–Ј–ї–Є—З–љ—Л—Е —Б—В—А–∞–љ–∞—Е –Љ–Є—А–∞ –Є–Љ–µ—О—В—Б—П —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Л–µ —А–∞–Ј–ї–Є—З–Є—П –≤ —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Б—В—А—Г–Ї—В—Г—А–µ –Ю–Ш–Ф–Ч, —З—В–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—П–Љ–Є –Ї–ї–Є–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –Є —Н–Ї–Њ–ї–Њ–≥–Њ––±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤. –Ч–љ–∞–љ–Є–µ —Н—В–Є–Њ–ї–Њ–≥–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –љ–µ–Њ—Ж–µ–љ–Є–Љ–Њ –і–ї—П –≤—А–∞—З–∞, —В–∞–Ї –Ї–∞–Ї –і–∞–µ—В –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –≤—Л–±—А–∞—В—М –љ–∞–Є–±–Њ–ї–µ–µ —А–∞—Ж–Є–Њ–љ–∞–ї—М–љ—Г—О —Б—Е–µ–Љ—Г —Н—В–Є–Њ—В—А–Њ–њ–љ–Њ–є —В–µ—А–∞–њ–Є–Є.
–Ъ —Б–Њ–ґ–∞–ї–µ–љ–Є—О, –љ–∞ –њ—А–∞–Ї—В–Є–Ї–µ –њ—А–Є—Е–Њ–і–Є—В—Б—П —Б—В–∞–ї–Ї–Є–≤–∞—В—М—Б—П —Б —Б–Є—В—Г–∞—Ж–Є–µ–є, –Ї–Њ–≥–і–∞ –≤ –±–∞–Ї—В–µ—А–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –ї–∞–±–Њ—А–∞—В–Њ—А–Є—П—Е —Г–і–∞–µ—В—Б—П –≤–µ—А–Є—Д–Є—Ж–Є—А–Њ–≤–∞—В—М –Њ—З–µ–љ—М —Г–Ј–Ї–Є–є —Б–њ–µ–Ї—В—А –Ї–ї–∞—Б—Б–Є—З–µ—Б–Ї–Є—Е –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –Ю–Ш–Ф–Ч (–њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Б–∞–ї—М–Љ–Њ–љ–µ–ї–ї—Л –Є —И–Є–≥–µ–ї–ї—Л).
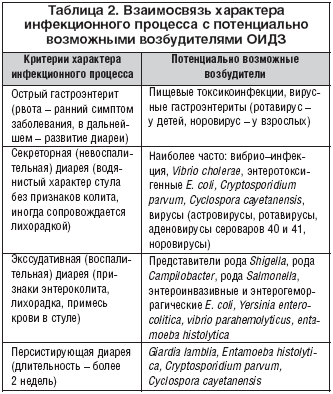
–Т —Б–≤—П–Ј–Є —Б —Н—В–Є–Љ –≤—А–∞—З—Г –њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ—А–Є–µ–љ—В–Є—А–Њ–≤–∞—В—М—Б—П –љ–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ —В–µ—З–µ–љ–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П (—В–∞–±–ї. 2) –Є –і–∞–љ–љ—Л–µ —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –∞–љ–∞–Љ–љ–µ–Ј–∞.
–Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –њ—А–Є—Е–Њ–і–Є—В—Б—П —Б—В–∞–ї–Ї–Є–≤–∞—В—М—Б—П —Б —В–∞–Ї–Є–Љ –≤–∞—А–Є–∞–љ—В–Њ–Љ –Ю–Ш–Ф–Ч, –Ї–∞–Ї –≥–∞—Б—В—А–Њ—Н–љ—В–µ—А–Є—В.
–≠—В–Њ—В –≤–∞—А–Є–∞–љ—В —В–µ—З–µ–љ–Є—П –≤—Б—В—А–µ—З–∞–µ—В—Б—П –њ—А–Є –њ–Є—Й–µ–≤—Л—Е —В–Њ–Ї—Б–Є–Ї–Њ–Є–љ—Д–µ–Ї—Ж–Є—П—Е, –≤–Є—А—Г—Б–љ—Л—Е –≥–∞—Б—В—А–Њ—Н–љ—В–µ—А–Є—В–∞—Е, –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є—П—Е —Б —Б–µ–Ї—А–µ—В–Њ—А–љ—Л–Љ –Љ–µ—Е–∞–љ–Є–Ј–Љ–Њ–Љ —А–∞–Ј–≤–Є—В–Є—П –і–Є–∞—А–µ–Є, –Ї—А–Є–њ—В–Њ—Б–њ–Њ—А–Є–і–Є–Њ–Ј–µ, –ї—П–Љ–±–ї–Є–Њ–Ј–µ.
–Ф–ї—П —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –њ–µ—А–≤–Є—З–љ–Њ–≥–Њ –і–Є–∞–≥–љ–Њ–Ј–∞ –љ–∞–і–Њ –њ–Њ–њ—Л—В–∞—В—М—Б—П –Њ–њ—А–µ–і–µ–ї–Є—В—М –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –Є–љ–Ї—Г–±–∞—Ж–Є–Њ–љ–љ–Њ–≥–Њ –њ–µ—А–Є–Њ–і–∞. –°–∞–Љ—Л–є –Ї–Њ—А–Њ—В–Ї–Є–є –Є–љ–Ї—Г–±–∞—Ж–Є–Њ–љ–љ—Л–є –њ–µ—А–Є–Њ–і –љ–∞–±–ї—О–і–∞–µ—В—Б—П –њ—А–Є –Я–Ґ–Ш: –Њ—В 6 –і–Њ 12 —З–∞—Б–Њ–≤, –љ–Њ, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –љ–µ –±–Њ–ї–µ–µ 24 —З–∞—Б–Њ–≤. –Ф–ї—П —Б–∞–ї—М–Љ–Њ–љ–µ–ї–ї–µ–Ј–Њ–≤, —Н—И–µ—А–Є—Е–Є–Њ–Ј–Њ–≤, —И–Є–≥–µ–ї–ї–µ–Ј–Њ–≤, –Ї–∞–Љ–њ–Є–ї–Њ–±–∞–Ї—В–µ—А–Є–Њ–Ј–∞, —Е–Њ–ї–µ—А—Л —Е–∞—А–∞–Ї—В–µ—А–µ–љ –±–Њ–ї–µ–µ –і–ї–Є—В–µ–ї—М–љ—Л–є –Є–љ–Ї—Г–±–∞—Ж–Є–Њ–љ–љ—Л–є –њ–µ—А–Є–Њ–і (–Њ—В 16 –і–Њ 72 —З–∞—Б–Њ–≤ –Є –±–Њ–ї–µ–µ).
–Я—А–Є –њ–Њ–і–Њ–Ј—А–µ–љ–Є–Є –љ–∞ –Я–Ґ–Ш –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤—Л—Е 6–12 —З–∞—Б–Њ–≤ –Њ—В –љ–∞—З–∞–ї–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –±–Њ–ї—М–љ–Њ–Љ—Г –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ—А–Њ–Љ—Л—В—М –ґ–µ–ї—Г–і–Њ–Ї –і–Њ —З–Є—Б—В—Л—Е –њ—А–Њ–Љ—Л–≤–љ—Л—Е –≤–Њ–і (2%––Љ —А–∞—Б—В–≤–Њ—А–Њ–Љ –љ–∞—В—А–Є—П –≥–Є–і—А–Њ–Ї–∞—А–±–Њ–љ–∞—В–∞). –Ю–±—К–µ–Љ —А–∞—Б—В–≤–Њ—А–∞ –Њ–±—Л—З–љ–Њ —Б–Њ—Б—В–∞–≤–ї—П–µ—В 3 –ї–Є—В—А–∞, —В–µ–Љ–њ–µ—А–∞—В—Г—А–∞ —А–∞—Б—В–≤–Њ—А–∞ –і–Њ–ї–ґ–љ–∞ –±—Л—В—М 18–20°–°. –Я—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є–µ–Љ –Ї –њ—А–Њ–Љ—Л–≤–∞–љ–Є—О –ґ–µ–ї—Г–і–Ї–∞ —П–≤–ї—П—О—В—Б—П –Є—И–µ–Љ–Є—З–µ—Б–Ї–∞—П –±–Њ–ї–µ–Ј–љ—М —Б–µ—А–і—Ж–∞, –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј —Б–Њ—Б—Г–і–Њ–≤ –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞, –≥–Є–њ–µ—А—В–Њ–љ–Є—З–µ—Б–Ї–∞—П –±–Њ–ї–µ–Ј–љ—М —Б –≤—Л—Б–Њ–Ї–Є–Љ–Є —Ж–Є—Д—А–∞–Љ–Є –Р–Ф, —П–Ј–≤–µ–љ–љ–∞—П –±–Њ–ї–µ–Ј–љ—М –ґ–µ–ї—Г–і–Ї–∞ –Є 12––њ–µ—А—Б—В–љ–Њ–є –Ї–Є—И–Ї–Є.
–Я–Њ—Б–ї–µ –њ—А–Њ–Љ—Л–≤–∞–љ–Є—П –ґ–µ–ї—Г–і–Ї–∞ –і–Њ —З–Є—Б—В—Л—Е –њ—А–Њ–Љ—Л–≤–љ—Л—Е –≤–Њ–і —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ —Н–љ—В–µ—А–Њ—Б–Њ—А–±–µ–љ—В–Њ–≤ —Б —Ж–µ–ї—М—О —Н–ї–Є–Љ–Є–љ–∞—Ж–Є–Є –љ–µ –≤—Б–Њ—Б–∞–≤—И–Є—Е—Б—П —В–Њ–Ї—Б–Є–љ–Њ–≤. –Т–Њ–Ј–Љ–Њ–ґ–љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ —Н–љ—В–µ—А–Њ—Б–Њ—А–±–µ–љ—В–Њ–≤.
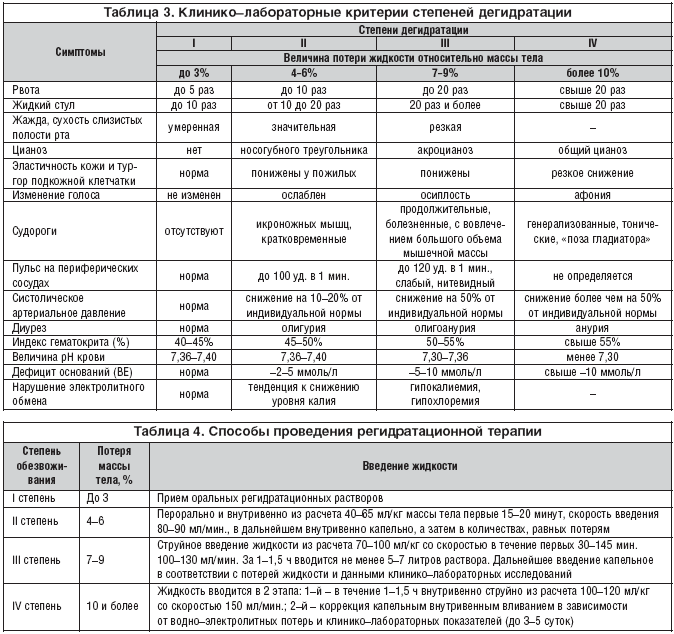
–Я—А–Є –≥–∞—Б—В—А–Њ—Н–љ—В–µ—А–Є—В–Є—З–µ—Б–Ї–Њ–Љ –≤–∞—А–Є–∞–љ—В–µ –Ю–Ш–Ф–Ч –≤–µ–і—Г—Й–Є–Љ –≤ –Ї–ї–Є–љ–Є–Ї–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —П–≤–ї—П–µ—В—Б—П –Њ–±–µ–Ј–≤–Њ–ґ–Є–≤–∞–љ–Є–µ – —Б–ї–µ–і—Б—В–≤–Є–µ –Љ–љ–Њ–≥–Њ–Ї—А–∞—В–љ–Њ–є –і–Є–∞—А–µ–Є –Є —А–≤–Њ—В—Л. –Я–Њ—Н—В–Њ–Љ—Г –Њ—З–µ–љ—М –≤–∞–ґ–љ–Њ –њ—А–Є –Њ—Б–Љ–Њ—В—А–µ –њ–∞—Ж–Є–µ–љ—В–∞ –Њ—Ж–µ–љ–Є—В—М —Б—В–µ–њ–µ–љ—М –і–µ–≥–Є–і—А–∞—В–∞—Ж–Є–Є (—В–∞–±–ї. 3).
–Ч–љ–∞—П —Б—В–µ–њ–µ–љ—М –Њ–±–µ–Ј–≤–Њ–ґ–Є–≤–∞–љ–Є—П, –≤—А–∞—З –і–Њ–ї–ґ–µ–љ –љ–µ–Љ–µ–і–ї–µ–љ–љ–Њ –љ–∞—З–∞—В—М –њ—А–Њ–≤–µ–і–µ–љ–Є–µ —А–µ–≥–Є–і—А–∞—В–∞—Ж–Є–Њ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є, —Ж–µ–ї—М—О –Ї–Њ—В–Њ—А–Њ–є —П–≤–ї—П–µ—В—Б—П –±—Л—Б—В—А–Њ–µ –Є –∞–і–µ–Ї–≤–∞—В–љ–Њ–µ –≤–Њ—Б–њ–Њ–ї–љ–µ–љ–Є–µ –≤–Њ–і–љ–Њ–—Н–ї–µ–Ї—В—А–Њ–ї–Є—В–љ—Л—Е –њ–Њ—В–µ—А—М. –Ф–∞–љ–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ —П–≤–ї—П–µ—В—Б—П –±–∞–Ј–Њ–≤—Л–Љ –і–ї—П –≤—Б–µ—Е –±–µ–Ј –Є—Б–Ї–ї—О—З–µ–љ–Є—П –Ю–Ш–Ф–Ч. –°–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–∞—П –Є –≥—А–∞–Љ–Њ—В–љ–Њ –њ—А–Њ–≤–µ–і–µ–љ–љ–∞—П —А–µ–≥–Є–і—А–∞—В–∞—Ж–Є–Њ–љ–љ–∞—П —В–µ—А–∞–њ–Є—П –њ–Њ–Ј–≤–Њ–ї—П–µ—В –≤ –Ї–Њ—А–Њ—В–Ї–Є–µ —Б—А–Њ–Ї–Є —Г–ї—Г—З—И–Є—В—М —Б–Њ—Б—В–Њ—П–љ–Є–µ –±–Њ–ї—М–љ–Њ–≥–Њ, –Є–Ј–±–µ–ґ–∞—В—М –≤–Њ–Ј–Љ–Њ–ґ–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є (—В–∞–Ї–Є—Е –Ї–∞–Ї –≥–Є–њ–Њ–≤–Њ–ї–µ–Љ–Є—З–µ—Б–Ї–Є–є —И–Њ–Ї), –Њ—В–Ї–∞–Ј–∞—В—М—Б—П –Њ—В –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–Є –≤ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–є —Б—В–∞—Ж–Є–Њ–љ–∞—А.
–Т –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —Б—В–µ–њ–µ–љ–Є –Њ–±–µ–Ј–≤–Њ–ґ–Є–≤–∞–љ–Є—П –њ—А–Њ–≤–Њ–і—П—В –Њ—А–∞–ї—М–љ—Г—О –Є –њ–∞—А–µ–љ—В–µ—А–∞–ї—М–љ—Г—О —А–µ–≥–Є–і—А–∞—В–∞—Ж–Є–Њ–љ–љ—Г—О —В–µ—А–∞–њ–Є—О (—В–∞–±–ї. 4).
–Ф–ї—П –Њ—А–∞–ї—М–љ–Њ–є —А–µ–≥–Є–і—А–∞—В–∞—Ж–Є–Є (–њ—А–Є –Њ–±–µ–Ј–≤–Њ–ґ–Є–≤–∞–љ–Є–Є I –Є II —Б—В–µ–њ–µ–љ–Є) –њ—А–Є–Љ–µ–љ—П—О—В—Б—П –≥–ї—О–Ї–Њ–Ј–Њ–—Н–ї–µ–Ї—В—А–Њ–ї–Є—В–љ—Л–µ —А–∞—Б—В–≤–Њ—А—Л (–†–µ–≥–Є–і—А–Њ–љ –Є –і—А.). –•–Њ—А–Њ—И–Њ –Ј–∞—А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–ї —Б–µ–±—П –†–µ–≥–Є–і—А–Њ–љ, –Ї–Њ—В–Њ—А—Л–є —Б–Њ—Б—В–Њ–Є—В –Є–Ј –љ–∞—В—А–Є—П —Е–ї–Њ—А–Є–і–∞ (3,5 –≥), –љ–∞—В—А–Є—П –±–Є–Ї–∞—А–±–Њ–љ–∞—В–∞ (2,5 –≥), –Ї–∞–ї–Є—П —Е–ї–Њ—А–Є–і–∞ (2,9 –≥), –≥–ї—О–Ї–Њ–Ј—Л (17 –≥), –≤–Њ–і—Л –њ–Є—В—М–µ–≤–Њ–є (1 –ї). –†–∞—Б—В–≤–Њ—А—Л –і–ї—П –Њ—А–∞–ї—М–љ–Њ–є —А–µ–≥–Є–і—А–∞—В–∞—Ж–Є–Є —Б–Њ–і–µ—А–ґ–∞—В –≥–ї—О–Ї–Њ–Ј—Г, —З—В–Њ —Г—Б–Є–ї–Є–≤–∞–µ—В –њ—А–Њ—Ж–µ—Б—Б –∞–Ї—В–Є–≤–љ–Њ–≥–Њ –≤—Б–∞—Б—Л–≤–∞–љ–Є—П –≤–Њ–і—Л –Є —Н–ї–µ–Ї—В—А–Њ–ї–Є—В–Њ–≤ –≤ –Ї–Є—И–µ—З–љ–Є–Ї–µ. –†–∞—Б—В–≤–Њ—А –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ–Є—В—М –Љ–∞–ї—Л–Љ–Є –њ–Њ—А—Ж–Є—П–Љ–Є (–њ–Њ 20–30 –Љ–ї). –Ъ–Њ–ї–Є—З–µ—Б—В–≤–Њ –≤—Л–њ–Є—В–Њ–є –ґ–Є–і–Ї–Њ—Б—В–Є –і–Њ–ї–ґ–љ–Њ –≤ 1,5 —А–∞–Ј–∞ –њ—А–µ–≤—Л—И–∞—В—М –њ–Њ—В–µ—А–Є –µ–µ —Б –Є—Б–њ—А–∞–ґ–љ–µ–љ–Є—П–Љ–Є –Є –Љ–Њ—З–Њ–є.
–Ф–ї—П –њ–∞—А–µ–љ—В–µ—А–∞–ї—М–љ–Њ–є —А–µ–≥–Є–і—А–∞—В–∞—Ж–Є–Є –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П –њ–Њ–ї–Є–Є–Њ–љ–љ—Л–µ —А–∞—Б—В–≤–Њ—А—Л (–њ—А–Є –Њ–±–µ–Ј–≤–Њ–ґ–Є–≤–∞–љ–Є–Є III–IV —Б—В–µ–њ–µ–љ–Є). –Я–∞—Ж–Є–µ–љ—В–∞–Љ —Б –≥–Є–њ–µ—А–Ї–∞–ї–Є–µ–Љ–Є–µ–є –љ–∞–Ј–љ–∞—З–∞–µ—В—Б—П –Ф–Є—Б–Њ–ї—М. –Ъ—Г–њ–Є—А–Њ–≤–∞–љ–Є–µ –і–µ–≥–Є–і—А–∞—Ж–Є–Њ–љ–љ–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –њ—А–Њ–≤–Њ–і–Є—В—Б—П –≤ 2 —Н—В–∞–њ–∞:
– –њ–µ—А–≤–Є—З–љ–∞—П —А–µ–≥–Є–і—А–∞—В–∞—Ж–Є—П (–≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ –њ–Њ—В–µ—А–Є –ґ–Є–і–Ї–Њ—Б—В–Є –Є —Н–ї–µ–Ї—В—А–Њ–ї–Є—В–Њ–≤, —А–∞–Ј–≤–Є–≤—И–Є—Е—Б—П –Ї –Љ–Њ–Љ–µ–љ—В—Г –љ–∞—З–∞–ї–∞ —В–µ—А–∞–њ–Є–Є);
– –Ї–Њ–Љ–њ–µ–љ—Б–∞—В–Њ—А–љ–∞—П —А–µ–≥–Є–і—А–∞—В–∞—Ж–Є—П (–Ї–Њ—А—А–µ–Ї—Ж–Є—П –≤–Њ–і–љ–Њ–—Н–ї–µ–Ї—В—А–Њ–ї–Є—В–љ—Л—Е –њ–Њ—В–µ—А—М, –њ—А–Њ–і–Њ–ї–ґ–∞—О—Й–Є—Е—Б—П –≤ —Е–Њ–і–µ –ї–µ—З–µ–љ–Є—П).
–Ґ—А–µ–±—Г–µ–Љ—Л–є –Њ–±—К–µ–Љ –Є–љ—Д—Г–Ј–Є–Њ–љ–љ–Њ–≥–Њ —А–∞—Б—В–≤–Њ—А–∞ –Љ–Њ–ґ–љ–Њ —В–∞–Ї–ґ–µ –Њ–њ—А–µ–і–µ–ї–Є—В—М –њ–Њ –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є –њ–ї–∞–Ј–Љ—Л –±–Њ–ї—М–љ–Њ–≥–Њ, –Є—Б–њ–Њ–ї—М–Ј—Г—П —Д–Њ—А–Љ—Г–ї—Г:
Y (–Љ–ї) = 4?1000 (D–1,025)? p,
–≥–і–µ Y – –і–µ—Д–Є—Ж–Є—В –ґ–Є–і–Ї–Њ—Б—В–Є, D – –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–∞—П –њ–ї–Њ—В–љ–Њ—Б—В—М –њ–ї–∞–Ј–Љ—Л, p – –Љ–∞—Б—Б–∞ —В–µ–ї–∞ –±–Њ–ї—М–љ–Њ–≥–Њ, –Ї–≥.
–Ю—Б–љ–Њ–≤–љ—Л–Љ–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ—А–Њ–≤–Њ–і–Є–Љ–Њ–є —А–µ–≥–Є–і—А–∞—В–∞—Ж–Є–Њ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є —П–≤–ї—П—О—В—Б—П —Г–ї—Г—З—И–µ–љ–Є–µ —Б–∞–Љ–Њ—З—Г–≤—Б—В–≤–Є—П –±–Њ–ї—М–љ–Њ–≥–Њ, —Г–Љ–µ–љ—М—И–µ–љ–Є–µ —З–∞—Б—В–Њ—В—Л –њ—Г–ї—М—Б–∞, –њ–Њ–≤—Л—И–µ–љ–Є–µ –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П, –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ –і–Є—Г—А–µ–Ј–∞, –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є—П —В—Г—А–≥–Њ—А–∞ –Ї–Њ–ґ–Є.
–Я–µ—А–µ–≤–Њ–і –±–Њ–ї—М–љ–Њ–≥–Њ —Б –Є–љ—Д—Г–Ј–Є–Њ–љ–љ–Њ–є –љ–∞ –Њ—А–∞–ї—М–љ—Г—О —А–µ–≥–Є–і—А–∞—В–∞—Ж–Є—О –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–µ—В—Б—П –≤ —Б–ї—Г—З–∞–µ, –µ—Б–ї–Є –Њ–±—К–µ–Љ –≤—Л–і–µ–ї—П–µ–Љ–Њ–є –Љ–Њ—З–Є –њ—А–µ–Њ–±–ї–∞–і–∞–µ—В –љ–∞–і –Њ–±—К–µ–Љ–Њ–Љ –Є—Б–њ—А–∞–ґ–љ–µ–љ–Є–є –Ј–∞ –њ–Њ—Б–ї–µ–і–љ–Є–µ 6–12 —З–∞—Б–Њ–≤ –љ–∞–±–ї—О–і–µ–љ–Є—П.
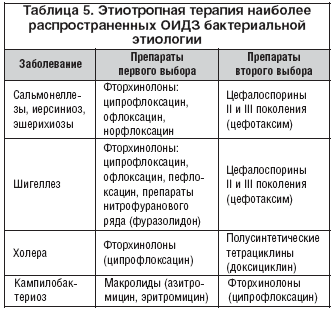
–Э–∞–Ј–љ–∞—З–µ–љ–Є–µ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Њ–њ—А–∞–≤–і–∞–љ–Њ –њ—А–Є –љ–∞–ї–Є—З–Є–Є —Н–Ї—Б—Б—Г–і–∞—В–Є–≤–љ–Њ–є (–Є–љ–≤–∞–Ј–Є–≤–љ–Њ–є) –і–Є–∞—А–µ–Є, –∞ —В–∞–Ї–ґ–µ –њ—А–Є —В—П–ґ–µ–ї–Њ–Љ —В–µ—З–µ–љ–Є–Є –Ю–Ш–Ф–Ч. –Р–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П –њ–Њ–Ї–∞–Ј–∞–љ–∞ –ї—О–і—П–Љ –њ–Њ–ґ–Є–ї–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –Є –і–µ—В—П–Љ –і–Њ 3 –ї–µ—В, –ї–Є—Ж–∞–Љ —Б –њ—А–Є–Ј–љ–∞–Ї–∞–Љ–Є –Є–Љ–Љ—Г–љ–Њ—Б—Г–њ—А–µ—Б—Б–Є–Є (–±–Њ–ї—М–љ—Л–Љ —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ, —Ж–Є—А—А–Њ–Ј–Њ–Љ –њ–µ—З–µ–љ–Є, —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –њ–Њ—З–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О –Є –і—А.). –Я—А–Є –≤—Л–±–Њ—А–µ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–Љ–љ–µ–Ј (–≥–µ–Њ–≥—А–∞—Д–Є—З–µ—Б–Ї–Є–є —А–µ–≥–Є–Њ–љ, —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї—Г—О –Њ–±—Б—В–∞–љ–Њ–≤–Ї—Г –≤ –і–∞–љ–љ–Њ–Љ —А–µ–≥–Є–Њ–љ–µ, –≤–Њ–Ј–Љ–Њ–ґ–љ—Л–µ –Ї–Њ–љ—В–∞–Ї—В—Л —Б –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–Љ–Є –±–Њ–ї—М–љ—Л–Љ–Є), –∞ —В–∞–Ї–ґ–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П (–љ–∞–ї–Є—З–Є–µ –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–Є, —Н–љ—В–µ—А–Њ–Ї–Њ–ї–Є—В–∞, –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –њ—А–Є–Љ–µ—Б–µ–є –≤ —Б—В—Г–ї–µ). –†–∞—Ж–Є–Њ–љ–∞–ї—М–љ–∞—П –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П –љ–∞–Є–±–Њ–ї–µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л—Е –Ю–Ш–Ф–Ч –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–∞ –≤ —В–∞–±–ї–Є—Ж–µ 5.
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Њ—Ж–µ–љ–Є–≤–∞–µ—В—Б—П –њ–Њ –Њ—Б–љ–Њ–≤–љ—Л–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ –њ—А–Њ—П–≤–ї–µ–љ–Є—П–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤ —В–µ—З–µ–љ–Є–µ 48 —З–∞—Б–Њ–≤ —Б –Љ–Њ–Љ–µ–љ—В–∞ –Є—Е –љ–∞–Ј–љ–∞—З–µ–љ–Є—П.
–Ъ—А–Є—В–µ—А–Є—П–Љ–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ—А–Њ–≤–Њ–і–Є–Љ–Њ–є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є —П–≤–ї—П—О—В—Б—П —В–∞–Ї–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Є, –Ї–∞–Ї —Б–љ–Є–ґ–µ–љ–Є–µ –ї–Є—Е–Њ—А–∞–і–Ї–Є, —Г—А–µ–ґ–µ–љ–Є–µ –і–µ—Д–µ–Ї–∞—Ж–Є–є, —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –Є–ї–Є –Є—Б—З–µ–Ј–љ–Њ–≤–µ–љ–Є–µ –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –њ—А–Є–Љ–µ—Б–µ–є (–Ї—А–Њ–≤–Є, —Б–ї–Є–Ј–Є, –≥–љ–Њ—П) –≤ —Б—В—Г–ї–µ, —Г–ї—Г—З—И–µ–љ–Є–µ –∞–њ–њ–µ—В–Є—В–∞.
–Я—А–Є –њ–µ—А—Б–Є—Б—В–Є—А—Г—О—Й–µ–є –і–Є–∞—А–µ–µ –њ—А–Њ—В–Њ–Ј–Њ–є–љ–Њ–≥–Њ —Е–∞—А–∞–Ї—В–µ—А–∞ –њ—А–Є–Љ–µ–љ—П—О—В—Б—П —Н—В–Є–Њ—В—А–Њ–њ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –Є–љ—Л—Е –≥—А—Г–њ–њ, –љ–Њ –љ–∞–Ј–љ–∞—З–∞—О—В—Б—П –Њ–љ–Є —В–Њ–ї—М–Ї–Њ –њ–Њ—Б–ї–µ –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ–≥–Њ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є—П –і–Є–∞–≥–љ–Њ–Ј–∞ (—В–∞–±–ї. 6).
–Т –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –±–Њ–ї—М–љ—Л–Љ –љ–∞–Ј–љ–∞—З–∞—О—В —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї—Г—О —В–µ—А–∞–њ–Є—О. –Ъ —З–Є—Б–ї—Г —В–∞–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Њ—В–љ–Њ—Б—П—В—Б—П —Б–њ–∞–Ј–Љ–Њ–ї–Є—В–Є–Ї–Є, —Д–µ—А–Љ–µ–љ—В–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л, –Ї–Њ—В–Њ—А—Л–µ –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П –≤ –њ–µ—А–Є–Њ–і–µ —А–∞–љ–љ–µ–є —А–µ–Ї–Њ–љ–≤–∞–ї–µ—Б—Ж–µ–љ—Ж–Є–Є —Б —Ж–µ–ї—М—О —Г–ї—Г—З—И–µ–љ–Є—П –њ–Є—Й–µ–≤–∞—А–µ–љ–Є—П –≤ –Њ–±—Й–µ—В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є—Е –і–Њ–Ј–∞—Е –≤ —В–µ—З–µ–љ–Є–µ 7–10 –і–љ–µ–є.
–Т –њ–µ—А–Є–Њ–і–µ —А–µ–Ї–Њ–љ–≤–∞–ї–µ—Б—Ж–µ–љ—Ж–Є–Є, –њ–Њ—Б–ї–µ –Њ–Ї–Њ–љ—З–∞–љ–Є—П –і–Є–∞—А–µ–є–љ–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –Є –Ј–∞–≤–µ—А—И–µ–љ–Є—П –Ї—Г—А—Б–∞ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є, —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –њ—А–Њ–±–Є–Њ—В–Є–Ї–Њ–≤. –Ъ—Г—А—Б –ї–µ—З–µ–љ–Є—П —Б–Њ—Б—В–∞–≤–ї—П–µ—В 7–10 –і–љ–µ–є.
–•–Њ—З–µ—В—Б—П –µ—Й–µ —А–∞–Ј –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –њ—А–Є –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ –Ю–Ш–Ф–Ч —Б—В–∞—А—В–Њ–≤–Њ–є –і–Њ–ї–ґ–љ–∞ –±—Л—В—М –Є–Љ–µ–љ–љ–Њ —А–µ–≥–Є–і—А–∞—В–∞—Ж–Є–Њ–љ–љ–∞—П —В–µ—А–∞–њ–Є—П –Є –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є–µ –≤—А–∞—З–Є –і–Њ–ї–ґ–љ—Л –≤–ї–∞–і–µ—В—М –љ–µ—Б–ї–Њ–ґ–љ–Њ–є –Љ–µ—В–Њ–і–Є–Ї–Њ–є –µ–µ –њ—А–Њ–≤–µ–і–µ–љ–Є—П. –Ъ —Б–Њ–ґ–∞–ї–µ–љ–Є—О, –љ–µ—А–µ–і–Ї–Њ –њ—А–Є—Е–Њ–і–Є—В—Б—П —Б—В–∞–ї–Ї–Є–≤–∞—В—М—Б—П —Б —Б–Є—В—Г–∞—Ж–Є—П–Љ–Є, –Ї–Њ–≥–і–∞ –≤—А–∞—З –љ–∞–Ј–љ–∞—З–∞–µ—В –±–Њ–ї—М–љ–Њ–Љ—Г –Ю–Ш–Ф–Ч –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М –ї–Њ–њ–µ—А–∞–Љ–Є–і –Є –∞–љ—В–Є–±–Є–Њ—В–Є–Ї. –Ґ–∞–Ї–Њ–є –њ–Њ–і—Е–Њ–і –Ї –ї–µ—З–µ–љ–Є—О —П–≤–ї—П–µ—В—Б—П –∞–±—Б–Њ–ї—О—В–љ–Њ –љ–µ–і–Њ–њ—Г—Б—В–Є–Љ—Л–Љ.



–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. Checkley W., Gilman R.H., Epstein L.D. et al. The adverse effects of Cryptosporidium parvum infection on the growth of children. In: Program of the 5th Annual Meeting of the National Institute of Allergy and Infectious Diseases International Centers for tropic Research, 24–26 April 1996. Bethesda, Maryland: NIAID 1996
2. Guerrant R.L.Why America must care about tropical medicine: threats to global health and security from tropical infectious diseases. Fv J Trop Ved Hyg 1998; 59: 3–16
3. Nachamkin I., Allos B.M., Ho T. Campylobacter species and Guillan Barre syndrome.Clin Microbiol Rev 1998; 11:555–67
4. Steiner T.S.., Lima A.A.M., Nataro J.P. Enteroaggregative E.coli produce intestinal inflammation and growth impairment and cause IL–8 release from intestinal epithelial cells. J Infect Dis 1998; 177:88–96
5. World Health Organisation. The World Health report 1996: fighting disease, fostering development. Report of the Director–General. Geneva: World Health Organisation,1996.












