–≠–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ—Б–ї–µ–і–љ–Є—Е –ї–µ—В —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В, —З—В–Њ –Њ—Б—В—А—Л–µ –Є—И–µ–Љ–Є—З–µ—Б–Ї–Є–µ –љ–∞—А—Г—И–µ–љ–Є—П –Љ–Њ–Ј–≥–Њ–≤–Њ–≥–Њ –Ї—А–Њ–≤–Њ–Њ–±—А–∞—Й–µ–љ–Є—П –њ—А–Њ–і–Њ–ї–ґ–∞—О—В –і–Њ–Љ–Є–љ–Є—А–Њ–≤–∞—В—М (70–85% —Б–ї—Г—З–∞–µ–≤) –≤ —Б—В—А—Г–Ї—В—Г—А–µ –≤—Б–µ—Е —Ж–µ—А–µ–±—А–Њ–≤–∞—Б–Ї—Г–ї—П—А–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤, –∞ –Є–љ—Д–∞—А–Ї—В –Љ–Њ–Ј–≥–∞ –њ–Њ––њ—А–µ–ґ–љ–µ–Љ—Г —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –њ—А–Є–Љ–µ—А–љ–Њ –≤ 4 —А–∞–Ј–∞ —З–∞—Й–µ, —З–µ–Љ –Ї—А–Њ–≤–Њ–Є–Ј–ї–Є—П–љ–Є–µ –≤ –Љ–Њ–Ј–≥ (25–30% —Б–ї—Г—З–∞–µ–≤) [4,7].
–Т –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –≤ –†–Њ—Б—Б–Є–Є –µ–ґ–µ–≥–Њ–і–љ–Њ —А–µ–≥–Є—Б—В—А–Є—А—Г–µ—В—Б—П –±–Њ–ї–µ–µ 450 —В—Л—Б. –Є–љ—Б—Г–ї—М—В–Њ–≤ [2,11]. –Я—А–Є —Н—В–Њ–Љ –љ–∞–±–ї—О–і–∞–µ—В—Б—П «–Њ–Љ–Њ–ї–Њ–ґ–µ–љ–Є–µ» –Є–љ—Б—Г–ї—М—В–∞ —Б —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –µ–≥–Њ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є —Б—А–µ–і–Є –ї–Є—Ж —В—А—Г–і–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ [1].
–Т –Ь–Њ—Б–Ї–≤–µ –µ–ґ–µ–љ–µ–і–µ–ї—М–љ–Њ —А–µ–≥–Є—Б—В—А–Є—А—Г–µ—В—Б—П 600–800 —Б–ї—Г—З–∞–µ–≤ –Њ—Б—В—А–Њ–≥–Њ –Є–љ—Б—Г–ї—М—В–∞ [5]. –Ф–Њ–ї—П –Ю–Э–Ь–Ъ –≤ —Б—В—А—Г–Ї—В—Г—А–µ –Њ–±—Й–µ–є —Б–Љ–µ—А—В–љ–Њ—Б—В–Є –≤ –†–Њ—Б—Б–Є–Є —Б–Њ—Б—В–∞–≤–ї—П–µ—В 21,4%, –∞ –Є–љ–≤–∞–ї–Є–і–Є–Ј–∞—Ж–Є—П –њ–Њ—Б–ї–µ –њ–µ—А–µ–љ–µ—Б–µ–љ–љ–Њ–≥–Њ –Є–љ—Б—Г–ї—М—В–∞ – 3,2 –љ–∞ 10 —В—Л—Б. –љ–∞—Б–µ–ї–µ–љ–Є—П, –Ј–∞–љ–Є–Љ–∞—П –њ–µ—А–≤–Њ–µ –Љ–µ—Б—В–Њ —Б—А–µ–і–Є –≤—Б–µ—Е –њ—А–Є—З–Є–љ –њ–µ—А–≤–Є—З–љ–Њ–є –Є–љ–≤–∞–ї–Є–і–љ–Њ—Б—В–Є. –Т —Б—В—А–∞–љ–µ –љ–∞—Б—З–Є—В—Л–≤–∞–µ—В—Б—П —Б–≤—Л—И–µ 1 –Љ–ї–љ. —З–µ–ї–Њ–≤–µ–Ї, –њ–µ—А–µ–љ–µ—Б—И–Є—Е –Є–љ—Б—Г–ї—М—В, –Є –±–Њ–ї–µ–µ —З–µ–Љ —Г 80% –Є–Ј –љ–Є—Е –Є–Љ–µ–µ—В—Б—П –Є–љ–≤–∞–ї–Є–і–љ–Њ—Б—В—М —А–∞–Ј–љ–Њ–є —Б—В–µ–њ–µ–љ–Є —В—П–ґ–µ—Б—В–Є. –£ –≤—Л–ґ–Є–≤—И–Є—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М –њ–Њ–≤—В–Њ—А–љ–Њ–≥–Њ –Є–љ—Б—Г–ї—М—В–∞ —Б–Њ—Б—В–∞–≤–ї—П–µ—В 30%, –њ—А–Є—З–µ–Љ –Љ–∞–Ї—Б–Є–Љ—Г–Љ –њ—А–Є—Е–Њ–і–Є—В—Б—П –љ–∞ –њ–µ—А–≤—Л–є –≥–Њ–і [7], –∞ –Ї —В—А—Г–і—Г –≤–Њ–Ј–≤—А–∞—Й–∞—О—В—Б—П –љ–µ –±–Њ–ї–µ–µ 20% –±–Њ–ї—М–љ—Л—Е, –њ–µ—А–µ–љ–µ—Б—И–Є—Е –Є–љ—Б—Г–ї—М—В, –њ—А–Є—З–µ–Љ 1/3 –Ј–∞–±–Њ–ї–µ–≤—И–Є—Е – —Н—В–Њ –ї—О–і–Є —В—А—Г–і–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ [3]. –Ь–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ —А–∞–љ–љ–µ–µ –Є –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є –Њ–±–Њ—Б–љ–Њ–≤–∞–љ–љ–Њ–µ –і–Є—Д—Д–µ—А–µ–љ—Ж–Є—А–Њ–≤–∞–љ–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Є–љ—Б—Г–ї—М—В–∞ –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б —Ж–µ–ї–µ–љ–∞–њ—А–∞–≤–ї–µ–љ–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Њ–є –њ–Њ–≤—В–Њ—А–љ—Л—Е –Ю–Э–Ь–Ъ –њ–Њ–Ј–≤–Њ–ї—П—В –њ—А–Є–±–ї–Є–Ј–Є—В—М—Б—П –Ї –≤—Л–њ–Њ–ї–љ–µ–љ–Є—О –Ј–∞–і–∞—З, –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л—Е –Х–≤—А–Њ–њ–µ–є—Б–Ї–Є–Љ —А–µ–≥–Є–Њ–љ–∞—А–љ—Л–Љ –±—О—А–Њ –Т–Ю–Ч, –Ї–Њ—В–Њ—А—Л–µ –Ј–∞–Ї–ї—О—З–∞—О—В—Б—П –≤ —Б–љ–Є–ґ–µ–љ–Є–Є –ї–µ—В–∞–ї—М–љ–Њ—Б—В–Є –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤–Њ–≥–Њ –Љ–µ—Б—П—Ж–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –і–Њ 20% –Є –Њ–±–µ—Б–њ–µ—З–µ–љ–Є–Є –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –≤ –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ–Њ–є –ґ–Є–Ј–љ–Є —З–µ—А–µ–Ј 3 –Љ–µ—Б—П—Ж–∞ –Њ—В –µ–≥–Њ –љ–∞—З–∞–ї–∞ –љ–µ –Љ–µ–љ–µ–µ —З–µ–Љ —Г 70% –≤—Л–ґ–Є–≤—И–Є—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ [10].
–•—А–Њ–љ–Є—З–µ—Б–Ї–∞—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М –Љ–Њ–Ј–≥–Њ–≤–Њ–≥–Њ –Ї—А–Њ–≤–Њ–Њ–±—А–∞—Й–µ–љ–Є—П (–•–Э–Ь–Ъ) – –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г—О—Й–µ–µ —Б–Њ—Б—В–Њ—П–љ–Є–µ, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—Й–µ–µ—Б—П –Љ–µ–ї–Ї–Њ–Њ—З–∞–≥–Њ–≤—Л–Љ –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ –љ–µ—А–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л —Б –Ї–ї–Є–љ–Є–Ї–Њ–є –љ–∞—А–∞—Б—В–∞—О—Й–Є—Е –љ–µ–є—А–Њ–њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ (—Б–љ–Є–ґ–µ–љ–Є–µ –Є–љ—В–µ–ї–ї–µ–Ї—В–∞, –љ–∞—А–∞—Б—В–∞—О—Й–Є–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л—Е —Д—Г–љ–Ї—Ж–Є–є, –∞—Б—В–µ–љ–Є—З–µ—Б–Ї–Є–µ —Б–Њ—Б—В–Њ—П–љ–Є—П, —В—А–µ–≤–Њ–ґ–љ–Њ––і–µ–њ—А–µ—Б—Б–Є–≤–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞, —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –∞–і–∞–њ—В–∞—Ж–Є–Є). –Я—Б–Є—Е–Њ–њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Є –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П –≤–Њ–Ј–љ–Є–Ї–∞—О—В —А–∞–љ–Њ –Є —П–≤–ї—П—О—В—Б—П —Д–∞–Ї—В–Њ—А–∞–Љ–Є, –Ј–∞—В—А—Г–і–љ—П—О—Й–Є–Љ–Є —Б–Њ—Ж–Є–∞–ї—М–љ—Г—О –∞–і–∞–њ—В–∞—Ж–Є—О –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ—А–µ–њ—П—В—Б—В–≤—Г—О—Й–Є–Љ–Є –њ—А–Њ–і–Њ–ї–ґ–µ–љ–Є—О —В—А—Г–і–Њ–≤–Њ–є –і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є –≤ –њ–Њ–ї–љ–Њ–Љ –Њ–±—К–µ–Љ–µ, —Б–љ–Є–ґ–µ–љ–Є—О –Ї–∞—З–µ—Б—В–≤–∞ –ґ–Є–Ј–љ–Є. –Ю–і–љ–Њ–є –Є–Ј —З–∞—Б—В—Л—Е –ґ–∞–ї–Њ–± –Њ—Б–Њ–±–µ–љ–љ–Њ —Г –Љ–Њ–ї–Њ–і—Л—Е –±–Њ–ї—М–љ—Л—Е –њ—А–Є –Њ—З–∞–≥–Њ–≤—Л—Е –њ–Њ—А–∞–ґ–µ–љ–Є—П—Е –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ —П–≤–ї—П–µ—В—Б—П —Б–Є–љ–і—А–Њ–Љ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Г—В–Њ–Љ–ї—П–µ–Љ–Њ—Б—В–Є, —Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ–Њ––ї–∞–±–Є–ї—М–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ [6]. –Э–µ—Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–∞—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Є –ї–µ—З–µ–љ–Є–µ —Н—В–Є—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ —Г –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї—М–љ—Л—Е –Љ–Њ–ґ–µ—В —Г—Е—Г–і—И–∞—В—М —В–µ—З–µ–љ–Є–µ –Њ—Б–љ–Њ–≤–љ–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, —Б–љ–Є–ґ–∞—В—М —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Њ—Б–љ–Њ–≤–љ–Њ–≥–Њ –Ї—Г—А—Б–∞ –ї–µ—З–µ–љ–Є—П, —Г–і–ї–Є–љ—П—В—М —Б—А–Њ–Ї–Є –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–Є –Є –љ–µ—В—А—Г–і–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –±–Њ–ї—М–љ—Л—Е [21]. –Т–∞–ґ–љ–µ–є—И–Є–Љ–Є —Н—В–∞–њ–∞–Љ–Є –≤ –≤–µ–і–µ–љ–Є–Є —Н—В–Њ–є –Ї–∞—В–µ–≥–Њ—А–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —П–≤–ї—П—О—В—Б—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –љ–µ–є—А–Њ–њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –љ–∞—А—Г—И–µ–љ–Є–є, —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ –Є—Е –њ—А–Є—З–Є–љ –Є –њ–Њ–і–±–Њ—А –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є –Њ—З–µ–≤–Є–і–љ—Л–є –≤–∞—А–Є–∞–љ—В –і–µ–њ—А–µ—Б—Б–Є–≤–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ –љ–∞–±–ї—О–і–∞–µ—В—Б—П –љ–µ –±–Њ–ї–µ–µ —З–µ–Љ —Г —В—А–µ—В–Є –±–Њ–ї—М–љ—Л—Е –•–Э–Ь–Ъ. –Т –Њ—Б—В–∞–ї—М–љ—Л—Е —Б–ї—Г—З–∞—П—Е –і–µ–њ—А–µ—Б—Б–Є—П —Б–Ї—А—Л–≤–∞–µ—В—Б—П –њ–Њ–і –Љ–∞—Б–Ї–Њ–є —Б–∞–Љ—Л—Е —А–∞–Ј–љ—Л—Е –≤–µ–≥–µ—В–∞—В–Є–≤–љ—Л—Е, —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –Є –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л—Е –∞–ї–≥–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є («—Б–Ї—А—Л—В–∞—П» –Є–ї–Є «—Б–Њ–Љ–∞—В–Є–Ј–Є—А–Њ–≤–∞–љ–љ–∞—П» –і–µ–њ—А–µ—Б—Б–Є—П). –Т —А—П–і–µ —Б–ї—Г—З–∞–µ–≤ –і–µ–њ—А–µ—Б—Б–Є—П –љ–µ –і–Њ—Б—В–Є–≥–∞–µ—В «–±–Њ–ї—М—И–Є—Е» —Н–њ–Є–Ј–Њ–і–Њ–≤, –Њ—Б—В–∞–µ—В—Б—П «—Б—Г–±–Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є» –Є –±–µ–Ј –∞–і–µ–Ї–≤–∞—В–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П, —З—В–Њ –Њ—В—А–∞–ґ–∞–µ—В—Б—П –љ–∞ –Ї–∞—З–µ—Б—В–≤–µ —Б–њ–µ—Ж–Є–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П [7,11].
–Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ, –њ—А–Є –•–Э–Ь–Ъ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В —Б–љ–Є–ґ–µ–љ–Є–µ —Ж–µ—А–µ–±—А–∞–ї—М–љ—Л—Е –љ–µ–є—А–Њ—В—А–∞–љ—Б–Љ–Є—В—В–µ—А–љ—Л—Е —Б–Є—Б—В–µ–Љ, —З—В–Њ –≤–Њ –Љ–љ–Њ–≥–Њ–Љ –Њ–±—К—П—Б–љ—П–µ—В –њ—А–Є—З–Є–љ–љ–Њ–—Б–ї–µ–і—Б—В–≤–µ–љ–љ—Л–µ —Б–≤—П–Ј–Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П –Ї–Њ–≥–љ–Є—В–Є–≤–љ–Њ–≥–Њ —Б—В–∞—В—Г—Б–∞ –њ–∞—Ж–Є–µ–љ—В–∞ (—В–∞–±–ї. 1).
–Т —Н—В–Њ–є —Б–≤—П–Ј–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –≤ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –•–Э–Ь–Ъ –љ–µ–є—А–Њ–њ—А–Њ—В–µ–Ї—В–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є —П–≤–ї—П–µ—В—Б—П –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є –Њ–њ—А–∞–≤–і–∞–љ–љ—Л–Љ. –Э–µ–є—А–Њ–њ—А–Њ—В–µ–Ї—В–Њ—А—Л –њ–µ–њ—В–Є–і–љ–Њ–є —Б—В—А—Г–Ї—В—Г—А—Л –Њ–±–ї–∞–і–∞—О—В —В–Ї–∞–љ–µ–љ–µ—Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є–Љ –і–µ–є—Б—В–≤–Є–µ–Љ, —Б—В–Є–Љ—Г–ї–Є—А—Г—О—В —А–µ–њ–∞—А–∞—В–Є–≤–љ—Л–µ –њ—А–Њ—Ж–µ—Б—Б—Л, —А–µ–≥—Г–ї–Є—А—Г—О—В —Б–Њ–Њ—В–љ–Њ—И–µ–љ–Є–µ —В–Њ—А–Љ–Њ–Ј–љ—Л—Е –Є –≤–Њ–Ј–±—Г–ґ–і–∞—О—Й–Є—Е –∞–Љ–Є–љ–Њ–Ї–Є—Б–ї–Њ—В, –Њ–Ї–∞–Ј—Л–≤–∞—О—В –∞–љ—В–Є–Њ–Ї—Б–Є–і–∞–љ—В–љ–Њ–µ –Є –љ–Њ–Њ—В—А–Њ–њ–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ. –Т –Њ—Б–љ–Њ–≤–µ —Н—В–Є—Е —Н—Д—Д–µ–Ї—В–Њ–≤ –ї–µ–ґ–Є—В –Є—Е —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –Є–Ј–Љ–µ–љ—П—В—М —Г—А–Њ–≤–µ–љ—М –љ–µ–є—А–Њ–Љ–µ–і–Є–∞—В–Њ—А–Њ–≤ –≤ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ –Ј–љ–∞—З–Є–Љ—Л—Е —Б—В—А—Г–Ї—В—Г—А–∞—Е –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ [7].
–Ю—Б–Њ–±—Л–є –Є–љ—В–µ—А–µ—Б –і–ї—П –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Њ–є –љ–µ–≤—А–Њ–ї–Њ–≥–Є–Є –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л–є –њ–µ–њ—В–Є–і–љ—Л–є –њ—А–µ–њ–∞—А–∞—В –Ъ–Њ—А—В–µ–Ї—Б–Є–љ®, –≤—Л–і–µ–ї–µ–љ–љ—Л–є –Є–Ј –Ї–Њ—А—Л –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ —В–µ–ї—П—В, —А–∞–Ј—А–∞–±–Њ—В–∞–љ–љ—Л–є –≤ –Т–Њ–µ–љ–љ–Њ––Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –∞–Ї–∞–і–µ–Љ–Є–Є.
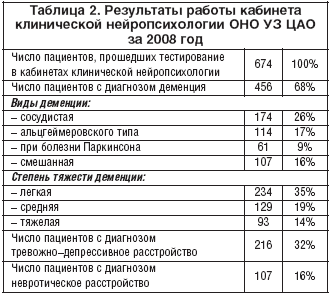
–Т —Б–≤—П–Ј–Є —Б –∞–Ї—В—Г–∞–ї—М–љ–Њ—Б—В—М—О –њ—А–Њ–±–ї–µ–Љ—Л –љ–µ–є—А–Њ–њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ —Г –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї—М–љ—Л—Е –≤ 9 –Њ–Ї—А—Г–ґ–љ—Л—Е –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Њ—В–і–µ–ї–µ–љ–Є—П—Е –£–њ—А–∞–≤–ї–µ–љ–Є–є –Ј–і—А–∞–≤–Њ–Њ—Е—А–∞–љ–µ–љ–Є—П –∞–і–Љ–Є–љ–Є—Б—В—А–∞—В–Є–≤–љ—Л—Е –Њ–Ї—А—Г–≥–Њ–≤ (–Ю–Э–Ю –£–Ч –Р–Ю) –≥–Њ—А–Њ–і–∞ –Ь–Њ—Б–Ї–≤—Л (–Ч–Р–Ю, –°–Р–Ю, –°–Т–Р–Ю, –¶–Р–Ю, –Ѓ–Р–Ю, –Ѓ–Т–Р–Ю, –°–Ч–Р–Ю, –Ѓ–Ч–Р–Ю –Є –Ч–µ–ї–µ–љ–Њ–≥—А–∞–і—Б–Ї–Њ–Љ –Њ–Ї—А—Г–≥–µ) –≤ —А–∞–Љ–Ї–∞—Е —А–∞–Ј–≤–Є—В–Є—П —Б–њ–µ—Ж–Є–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–є –Є —Б—В–∞—Ж–Є–Њ–љ–∞—А––Ј–∞–Љ–µ—Й–∞—О—Й–µ–є –њ–Њ–Љ–Њ—Й–Є [4,5], –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ –њ—А–Є–±–ї–Є–ґ–µ–љ–љ–Њ–є –Ї –њ–∞—Ж–Є–µ–љ—В–∞–Љ, —Б–Њ–Ј–і–∞–љ—Л –Ї–∞–±–Є–љ–µ—В—Л –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –љ–µ–є—А–Њ–њ—Б–Є—Е–Њ–ї–Њ–≥–Є–Є. –≠—В–Є –Ї–∞–±–Є–љ–µ—В—Л —П–≤–ї—П—О—В—Б—П –ї–µ—З–µ–±–љ–Њ––њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Є–Љ–Є —Б—В—А—Г–Ї—В—Г—А–љ—Л–Љ–Є –њ–Њ–і—А–∞–Ј–і–µ–ї–µ–љ–Є—П–Љ–Є –Ю–Э–Ю –£–Ч –Р–Ю, –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—О—Й–Є–Љ–Є –Ї–Њ–љ—Б—Г–ї—М—В–∞—В–Є–≤–љ—Г—О, –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї—Г—О –Є –ї–µ—З–µ–±–љ—Г—О –љ–µ–є—А–Њ–њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї—Г—О –њ–Њ–Љ–Њ—Й—М –њ–∞—Ж–Є–µ–љ—В–∞–Љ –∞–і–Љ–Є–љ–Є—Б—В—А–∞—В–Є–≤–љ–Њ–≥–Њ –Њ–Ї—А—Г–≥–∞ (—В–∞–±–ї. 2).
–†–∞–Ј—А–∞–±–Њ—В–Ї–∞ –Є –Њ–њ—В–Є–Љ–Є–Ј–∞—Ж–Є—П –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г—О—Й–Є—Е —Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ –њ–Њ––њ—А–µ–ґ–љ–µ–Љ—Г –Њ—Б—В–∞–µ—В—Б—П –∞–Ї—В—Г–∞–ї—М–љ—Л–Љ –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–µ–Љ —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є –љ–µ–≤—А–Њ–ї–Њ–≥–Є–Є.
–Т —Б–≤—П–Ј–Є —Б –Є–Ј–ї–Њ–ґ–µ–љ–љ—Л–Љ –љ–∞ –±–∞–Ј–µ –Ї–∞–±–Є–љ–µ—В–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –љ–µ–є—А–Њ–њ—Б–Є—Е–Њ–ї–Њ–≥–Є–Є –Ю–Э–Ю –¶–Р–Ю –њ—А–Њ–≤–µ–і–µ–љ–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є –Ъ–Њ—А—В–µ–Ї—Б–Є–љ–∞® —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –•–Э–Ь–Ъ.
–¶–µ–ї—М—О –і–∞–љ–љ–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —П–≤–Є–ї–∞—Б—М –Њ—Ж–µ–љ–Ї–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є, –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –Є –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є –њ—А–µ–њ–∞—А–∞—В–∞ –Ъ–Њ—А—В–µ–Ї—Б–Є–љ® –≤ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ–Є –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г—О—Й–Є–Љ–Є —Б–Њ—Б—Г–і–Є—Б—В—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ —Б —Б–Є–љ–і—А–Њ–Љ–Њ–Љ —Г–Љ–µ—А–µ–љ–љ—Л—Е –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤.
–Ь–∞—В–µ—А–Є–∞–ї—Л –Є –Љ–µ—В–Њ–і—Л
–Ф–Є–Ј–∞–є–љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П: –Њ—В–Ї—А—Л—В–Њ–µ —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–µ –љ–µ—Б—А–∞–≤–љ–Є—В–µ–ї—М–љ–Њ–µ.
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –±—Л–ї–Њ –≤–Ї–ї—О—З–µ–љ–Њ 120 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤ –≤–Њ–Ј—А–∞—Б—В–µ –Њ—В 45 –і–Њ 75 –ї–µ—В —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ–Є –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г—О—Й–Є–Љ–Є —Б–Њ—Б—Г–і–Є—Б—В—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ –њ—А–Є –љ–∞–ї–Є—З–Є–Є —Б–Є–љ–і—А–Њ–Љ–∞ —Г–Љ–µ—А–µ–љ–љ—Л—Е –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ (—В–∞–±–ї. 3).
–Ъ–Њ—А—В–µ–Ї—Б–Є–љ® –љ–∞–Ј–љ–∞—З–∞–ї—Б—П –≤ –і–Њ–Ј–µ 20 –Љ–≥ 1 —А–∞–Ј –≤ —Б—Г—В–Ї–Є –≤–љ—Г—В—А–Є–Љ—Л—И–µ—З–љ–Њ –µ–ґ–µ–і–љ–µ–≤–љ–Њ –≤ —В–µ—З–µ–љ–Є–µ 20 –і–љ–µ–є.
–Ъ—А–Є—В–µ—А–Є–Є –≤–Ї–ї—О—З–µ–љ–Є—П:
• –њ–∞—Ж–Є–µ–љ—В—Л –Њ—В 45 –і–Њ 75 –ї–µ—В;
• –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–љ—Л–є –і–Є–∞–≥–љ–Њ–Ј —Ж–µ—А–µ–±—А–Њ–≤–∞—Б–Ї—Г–ї—П—А–љ–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П (–Ъ–Ґ –Є–ї–Є –Ь–†–Ґ –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞);
• –љ–∞–ї–Є—З–Є–µ –Њ—З–∞–≥–Њ–≤–Њ–є –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї–Є;
• –љ–∞–ї–Є—З–Є–µ —Б–Є–љ–і—А–Њ–Љ–∞ —Г–Љ–µ—А–µ–љ–љ—Л—Е –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ (–Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –±–∞–ї–ї–Њ–≤ –њ–Њ —И–Ї–∞–ї–µ MMSE –љ–µ –Љ–µ–љ–µ–µ 25);
• –љ–µ–Є–Ј–Љ–µ–љ–љ–Њ—Б—В—М –њ—А–Є–≤—Л—З–љ—Л—Е –і–ї—П –±–Њ–ї—М–љ–Њ–≥–Њ –Њ–Ї—А—Г–ґ–µ–љ–Є—П –Є –Њ–±—Б—В–∞–љ–Њ–≤–Ї–Є –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–Є–Њ–і–∞ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П;
• —Б–Њ–≥–ї–∞—Б–Є–µ –њ–∞—Ж–Є–µ–љ—В–∞ —Г—З–∞—Б—В–≤–Њ–≤–∞—В—М –≤ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є.
–Ъ—А–Є—В–µ—А–Є–Є –Є—Б–Ї–ї—О—З–µ–љ–Є—П:
• –±–Њ–ї–µ–Ј–љ—М –Р–ї—М—Ж–≥–µ–є–Љ–µ—А–∞;
• –љ–∞—А—Г—И–µ–љ–Є—П –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л—Е —Д—Г–љ–Ї—Ж–Є–є –≤—Б–ї–µ–і—Б—В–≤–Є–µ —В—А–∞–≤–Љ—Л –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞;
• —Н–њ–Є–ї–µ–њ—Б–Є—П;
• –±–Њ–ї–µ–Ј–љ—М –Я–∞—А–Ї–Є–љ—Б–Њ–љ–∞, —Б–Њ—Б—Г–і–Є—Б—В—Л–є –њ–∞—А–Ї–Є–љ—Б–Њ–љ–Є–Ј–Љ;
• —В—П–ґ–µ–ї—Л–µ –њ—Б–Є—Е–Є—З–µ—Б–Ї–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П (—И–Є–Ј–Њ—Д—А–µ–љ–Є—П), –Њ–ї–Є–≥–Њ—Д—А–µ–љ–Є—П;
• —В—П–ґ–µ–ї—Л–µ, –і–µ–Ї–Њ–Љ–њ–µ–љ—Б–Є—А–Њ–≤–∞–љ–љ—Л–µ –Є–ї–Є –љ–µ—Б—В–∞–±–Є–ї—М–љ—Л–µ —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П (–ї—О–±—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є–ї–Є —Б–Њ—Б—В–Њ—П–љ–Є—П, –Ї–Њ—В–Њ—А—Л–µ —Г–≥—А–Њ–ґ–∞—О—В –ґ–Є–Ј–љ–Є –±–Њ–ї—М–љ–Њ–≥–Њ –Є–ї–Є —Г—Е—Г–і—И–∞—О—В –њ—А–Њ–≥–љ–Њ–Ј –±–Њ–ї—М–љ–Њ–≥–Њ);
• –Њ–њ—Г—Е–Њ–ї–Є —А–∞–Ј–ї–Є—З–љ–Њ–є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є;
• –ї–Є—Ж–∞, –Є–Љ–µ—О—Й–Є–µ —Б–µ—А—М–µ–Ј–љ—Л–µ –Њ—В–Ї–ї–Њ–љ–µ–љ–Є—П –≤ –Ј–љ–∞—З–µ–љ–Є—П—Е –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—Й–Є—Е —Б–Њ—Б—В–Њ—П–љ–Є–µ —Б–Є—Б—В–µ–Љ—Л –≥–µ–Љ–Њ–Ї–Њ–∞–≥—Г–ї—П—Ж–Є–Є;
• –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ—Л–є –њ—А–Є–µ–Љ –љ–Њ–Њ—В—А–Њ–њ–љ—Л—Е –Є –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –∞ —В–∞–Ї–ґ–µ –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –≤–ї–Є—П—О—Й–Є—Е –љ–∞ —Б–Є—Б—В–µ–Љ–љ—Л–є –Ї—А–Њ–≤–Њ—В–Њ–Ї (–≤–Є–љ–њ–Њ—Ж–µ—В–Є–љ, –Є–љ—Б—В–µ–љ–Њ–љ, —Ж–µ—А–µ–±—А–Њ–ї–Є–Ј–Є–љ, –≥–ї–Є–∞—В–Є–ї–Є–љ, —Н–љ—Ж–µ—Д–∞–±–Њ–ї, –њ–Є–Ї–∞–Љ–Є–ї–Њ–љ, –∞–Љ–Є–љ–∞–ї–Њ–љ, –Є–љ–≥–Є–±–Є—В–Њ—А—Л –∞—Ж–µ—В–Є–ї—Е–Њ–ї–Є–љ—Н—Б—В–µ—А–∞–Ј—Л, –ї–µ—Ж–Є—В–Є–љ, –∞–Ї–∞—В–Є–љ–Њ–ї –Љ–µ–Љ–∞–љ—В–Є–љ, —Б–µ–ї–µ–≥–Є–ї–Є–љ, –њ—А–µ–њ–∞—А–∞—В—Л –Є –њ–Є—Й–µ–≤—Л–µ –і–Њ–±–∞–≤–Ї–Є, —Б–Њ–і–µ—А–ґ–∞—Й–Є–µ —Н–Ї—Б—В—А–∞–Ї—В –У–Є–љ–Ї–≥–Њ –С–Є–ї–Њ–±–∞, –њ–µ–љ—В–Њ–Ї—Б–Є—Д–Є–ї–ї–Є–љ –Є –і—А.); –µ—Б–ї–Є –њ–∞—Ж–Є–µ–љ—В —Г–ґ–µ –њ–Њ–ї—Г—З–∞–µ—В –Ї—Г—А—Б –≤—Л—И–µ—Г–Ї–∞–Ј–∞–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, —В–Њ —Б–ї–µ–і—Г–µ—В –ї–Є–±–Њ –Њ—В–Љ–µ–љ–Є—В—М –Є—Е, –ї–Є–±–Њ –Ј–∞–Ї–Њ–љ—З–Є—В—М –Ї—Г—А—Б –Є —В–Њ–ї—М–Ї–Њ —З–µ—А–µ–Ј 2 –љ–µ–і–µ–ї–Є –≤–Ї–ї—О—З–∞—В—М –њ–∞—Ж–Є–µ–љ—В–∞ –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ;
• –∞–ї–Ї–Њ–≥–Њ–ї–Є–Ј–Љ –Є–ї–Є –љ–∞—А–Ї–Њ–Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В—М;
• –±–µ—А–µ–Љ–µ–љ–љ—Л–µ –Є–ї–Є –Ї–Њ—А–Љ—П—Й–Є–µ –ґ–µ–љ—Й–Є–љ—Л, –∞ —В–∞–Ї–ґ–µ –ґ–µ–љ—Й–Є–љ—Л, —Г –Ї–Њ—В–Њ—А—Л—Е –љ–µ–ї—М–Ј—П –Є—Б–Ї–ї—О—З–Є—В—М –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є;
• –љ–µ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ—А–Є–љ–Є–Љ–∞—В—М —В–∞–±–ї–µ—В–Ї–Є –Є–ї–Є –Њ—А–Є–µ–љ—В–Є—А–Њ–≤–∞—В—М—Б—П –≤ —Ж–µ–ї—П—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П;
• —Г—З–∞—Б—В–Є–µ –≤ –і—А—Г–≥–Є—Е –Ї–ї–Є–љ–Є–Ї–Њ–—Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е;
• –њ—А–Є–µ–Љ –і—А—Г–≥–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, —А–µ–≥—Г–ї–Є—А—Г—О—Й–Є—Е –Њ–±–Љ–µ–љ –≤–µ—Й–µ—Б—В–≤.
–Ф–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П – 2 –Љ–µ—Б—П—Ж–∞. –†–µ–Ј—Г–ї—М—В–∞—В—Л –ї–µ—З–µ–љ–Є—П –Њ—Ж–µ–љ–Є–≤–∞–ї–Є—Б—М —З–µ—А–µ–Ј –Љ–µ—Б—П—Ж (—Б—А–∞–Ј—Г –њ–Њ—Б–ї–µ –Ј–∞–≤–µ—А—И–µ–љ–Є—П –Ї—Г—А—Б–∞ —В–µ—А–∞–њ–Є–Є) –Є –њ—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ–Њ – —З–µ—А–µ–Ј –Љ–µ—Б—П—Ж –њ–Њ—Б–ї–µ –Њ–Ї–Њ–љ—З–∞–љ–Є—П –ї–µ—З–µ–љ–Є—П.
–Т—Б–µ –њ–∞—Ж–Є–µ–љ—В—Л –њ—А–Њ—Е–Њ–і–Є–ї–Є –њ–Њ–ї–љ–Њ–µ —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–µ –Є –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ, —Г–ї—М—В—А–∞–Ј–≤—Г–Ї–Њ–≤—Г—О –і–Њ–њ–њ–ї–µ—А–Њ–≥—А–∞—Д–Є—О –±—А–∞—Е–Є–Њ—Ж–µ—Д–∞–ї—М–љ—Л—Е —Б–Њ—Б—Г–і–Њ–≤ –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞.
–Ф–ї—П –Њ—Ж–µ–љ–Ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ—А–Њ–≤–Њ–і–Є–Љ–Њ–є —В–µ—А–∞–њ–Є–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Є —Б–ї–µ–і—Г—О—Й–Є–µ –Љ–µ—В–Њ–і—Л:
1) –±–∞–ї–ї—М–љ–∞—П –Њ—Ж–µ–љ–Ї–∞ —Б—Г–±—К–µ–Ї—В–Є–≤–љ–Њ–є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤;
2) –Ї—А–∞—В–Ї–∞—П —И–Ї–∞–ї–∞ –Њ—Ж–µ–љ–Ї–Є –≤—Л—Б—И–Є—Е –њ—Б–Є—Е–Є—З–µ—Б–Ї–Є—Е —Д—Г–љ–Ї—Ж–Є–є MMSE – MiniMental State Examination;
3) —И–Ї–∞–ї–∞ –і–µ–њ—А–µ—Б—Б–Є–Є –С–µ–Ї–∞;
4) –Т–µ–Ї—Б–ї–µ—А–Њ–≤—Б–Ї–∞—П —И–Ї–∞–ї–∞ –њ–∞–Љ—П—В–Є (–љ–∞ –ї–Њ–≥–Є—З–µ—Б–Ї—Г—О –Є –Ј—А–Є—В–µ–ї—М–љ—Г—О –њ–∞–Љ—П—В—М);
5) –Њ—Ж–µ–љ–Ї–∞ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–∞ –≤ –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ–Њ–є –ґ–Є–Ј–љ–Є (–Є–љ–і–µ–Ї—Б –С–∞—А—В–µ–ї–∞);
6) —И–Ї–∞–ї–∞ –Њ–±—Й–µ–≥–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–њ–µ—З–∞—В–ї–µ–љ–Є—П (CGI–C);
7) –±–∞–ї–ї—М–љ–∞—П –Њ—Ж–µ–љ–Ї–∞ –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є –Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ—А–µ–њ–∞—А–∞—В–∞ (0–5 –±–∞–ї–ї–Њ–≤).
–Ф–ї—П –Њ—Ж–µ–љ–Ї–Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є —А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–ї–Є—Б—М –≤—Б–µ –њ–Њ–±–Њ—З–љ—Л–µ —Н—Д—Д–µ–Ї—В—Л –њ—А–Њ–≤–Њ–і–Є–Љ–Њ–є —В–µ—А–∞–њ–Є–Є, —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–љ—Л–µ –Ї–∞–Ї –њ–Њ –ґ–∞–ї–Њ–±–∞–Љ, —В–∞–Ї –Є –њ—А–Є —Ж–µ–ї–µ–љ–∞–њ—А–∞–≤–ї–µ–љ–љ–Њ–Љ —А–∞—Б—Б–њ—А–Њ—Б–µ –Є –∞–љ–∞–ї–Є–Ј–µ –і–Є–љ–∞–Љ–Є–Ї–Є —Б—В–∞–љ–і–∞—А—В–љ—Л—Е –Є–љ—Б—В—А—Г–Љ–µ–љ—В–∞–ї—М–љ—Л—Е (–њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –≠–Ъ–У––Є–љ—В–µ—А–≤–∞–ї–Њ–≤) –Є –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е –њ–∞—А–∞–Љ–µ—В—А–Њ–≤.
–†–µ–Ј—Г–ї—М—В–∞—В—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –Ј–∞–љ–Њ—Б–Є–ї–Є—Б—М –≤ –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Г—О —А–µ–≥–Є—Б—В—А–∞—Ж–Є–Њ–љ–љ—Г—О –Ї–∞—А—В—Г –Є –≤ –і–∞–ї—М–љ–µ–є—И–µ–Љ –њ–Њ–і–≤–µ—А–≥–∞–ї–Є—Б—М —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Њ–є –Њ–±—А–∞–±–Њ—В–Ї–µ –љ–∞ –њ–µ—А—Б–Њ–љ–∞–ї—М–љ–Њ–Љ –Ї–Њ–Љ–њ—М—О—В–µ—А–µ —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ —Б—В–∞–љ–і–∞—А—В–Є–Ј–Њ–≤–∞–љ–љ—Л—Е —Д—Г–љ–Ї—Ж–Є–є –њ—А–Њ–≥—А–∞–Љ–Љ Excel, Epi. –Ф–Њ—Б—В–Њ–≤–µ—А–љ–Њ—Б—В—М —А–∞–Ј–ї–Є—З–Є–є —Б—А–µ–і–љ–Є—Е –≤–µ–ї–Є—З–Є–љ –Њ–њ—А–µ–і–µ–ї—П–ї–Є —Б –њ–Њ–Љ–Њ—Й—М—О –њ–∞—А–∞–Љ–µ—В—А–Є—З–µ—Б–Ї–Њ–≥–Њ –Љ–µ—В–Њ–і–∞ (t–—В–µ—Б—В –°—В—М—О–і–µ–љ—В–∞). –†–∞–Ј–ї–Є—З–Є—П —Б—З–Є—В–∞–ї–Є—Б—М —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ—Л–Љ–Є –њ—А–Є —А<0,05.
–†–µ–Ј—Г–ї—М—В–∞—В—Л –Є –Њ–±—Б—Г–ґ–і–µ–љ–Є–µ
–Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–Њ–Ї–∞–Ј–∞–ї–Њ – –Ъ–Њ—А—В–µ–Ї—Б–Є–љ® –≤—Л–Ј—Л–≤–∞–µ—В —Г–ї—Г—З—И–µ–љ–Є–µ —Д—Г–љ–Ї—Ж–Є–є —Г 83% –±–Њ–ї—М–љ—Л—Е –•–Э–Ь–Ъ, —З—В–Њ —Б–≤—П–Ј–∞–љ–Њ —Б –µ–≥–Њ –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–Љ –≤–ї–Є—П–љ–Є–µ–Љ –љ–∞ –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Г—О –Є –і–≤–Є–≥–∞—В–µ–ї—М–љ—Г—О —Б—Д–µ—А—Л, –Њ—В–Љ–µ—З–µ–љ –њ–Њ—Б—В–µ–њ–µ–љ–љ—Л–є —А–µ–≥—А–µ—Б—Б –і–≤–Є–≥–∞—В–µ–ї—М–љ—Л—Е, —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ –Є –Ї–Њ–Њ—А–і–Є–љ–∞—В–Њ—А–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є. –Э–∞ —Д–Њ–љ–µ –ї–µ—З–µ–љ–Є—П –Њ—В–Љ–µ—З–µ–љ–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ —Г–ї—Г—З—И–µ–љ–Є–µ (–њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –Є—Б—Е–Њ–і–љ—Л–Љ —Г—А–Њ–≤–љ–µ–Љ) –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –≤—Л–њ–Њ–ї–љ–µ–љ–Є—П –љ–µ–є—А–Њ–њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —В–µ—Б—В–Њ–≤, –Њ—В—А–∞–ґ–∞—О—Й–Є—Е –љ–µ–є—А–Њ–і–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Є–µ –Є —А–µ–≥—Г–ї—П—В–Њ—А–љ—Л–µ –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л–µ —Д—Г–љ–Ї—Ж–Є–Є, –Ї–Њ—В–Њ—А—Л–µ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Б–≤—П–Ј–∞–љ—Л —Б –і–µ—П—В–µ–ї—М–љ–Њ—Б—В—М—О –ї–Њ–±–љ–Њ––њ–Њ–і–Ї–Њ—А–Ї–Њ–≤—Л—Е —Б–Є—Б—В–µ–Љ. –Ю–±—А–∞—Й–∞–µ—В –љ–∞ —Б–µ–±—П –≤–љ–Є–Љ–∞–љ–Є–µ —Г–ї—Г—З—И–µ–љ–Є–µ –Ј—А–Є—В–µ–ї—М–љ–Њ––њ—А–Њ—Б—В—А–∞–љ—Б—В–≤–µ–љ–љ—Л—Е —Д—Г–љ–Ї—Ж–Є–є –Є —Б–µ–љ—Б–Њ–Љ–Њ—В–Њ—А–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є. –≠—В–Њ –Љ–Њ–ґ–µ—В –±—Л—В—М —Б–≤—П–Ј–∞–љ–Њ —Б —Г–ї—Г—З—И–µ–љ–Є–µ–Љ –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є—П –ї–Њ–±–љ–Њ–є –Є —В–µ–Љ–µ–љ–љ–Њ–є –Ї–Њ—А—Л, —Б–≤—П–Ј—М –Љ–µ–ґ–і—Г –Ї–Њ—В–Њ—А—Л–Љ–Є –≤ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –Њ–њ–Њ—Б—А–µ–і–Њ–≤–∞–љ–∞ –њ–Њ–і–Ї–Њ—А–Ї–Њ–≤—Л–Љ–Є —Б—В—А—Г–Ї—В—Г—А–∞–Љ–Є. –Р–Ї—В–Є–≤–Є–Ј–∞—Ж–Є—П –љ–µ–є—А–Њ–і–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ –Љ–Њ–ґ–µ—В –±—Л—В—М —Б–≤—П–Ј–∞–љ–∞ —Б –љ–Њ—А–Љ–∞–ї–Є–Ј—Г—О—Й–Є–Љ –і–µ–є—Б—В–≤–Є–µ–Љ –Ъ–Њ—А—В–µ–Ї—Б–Є–љ–∞® –љ–∞ –Њ–±–Љ–µ–љ —Б–µ—А–Њ—В–Њ–љ–Є–љ–∞.
–°—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ —Г–ї—Г—З—И–µ–љ–Є–µ –њ—А–Њ—Б–ї–µ–ґ–Є–≤–∞–ї–Њ—Б—М –њ—А–Є –Њ—Ж–µ–љ–Ї–µ –њ—Б–Є—Е–Є—З–µ—Б–Ї–Є—Е —Д—Г–љ–Ї—Ж–Є–є –њ–Њ —И–Ї–∞–ї–µ MMSE (p<0,001), –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Г–Љ–µ–љ—М—И–Є–ї–∞—Б—М —В—П–ґ–µ—Б—В—М –Є–љ—Б—Г–ї—М—В–∞ –Ї –Љ–Њ–Љ–µ–љ—В—Г –Њ–Ї–Њ–љ—З–∞–љ–Є—П –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П (p<0,001) –Є –њ–Њ–≤—Л—Б–Є–ї–∞—Б—М –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –±–Њ–ї—М–љ—Л—Е –≤ —Б—Д–µ—А–µ –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ–Њ–є –ґ–Є–Ј–љ–µ–і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є – –Є–љ–і–µ–Ї—Б –С–∞—А—В–µ–ї–∞ (p<0,05) (—В–∞–±–ї. 4).
–Ш—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –±–∞–ї–ї—М–љ–Њ–є –Њ—Ж–µ–љ–Ї–Є —Б—Г–±—К–µ–Ї—В–Є–≤–љ–Њ–є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –њ–Њ–Ј–≤–Њ–ї–Є–ї–Њ –Ї–Њ–љ—Б—В–∞—В–Є—А–Њ–≤–∞—В—М –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є —Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –Т –Є—Б—Е–Њ–і–љ—Л—Е –і–∞–љ–љ—Л—Е –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Њ—В–Љ–µ—З–∞–ї–Є –љ–∞–ї–Є—З–Є–µ –і–µ–њ—А–µ—Б—Б–Є–Є, –∞ —В–∞–Ї–ґ–µ –ґ–∞–ї–Њ–± –∞—Б—В–µ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Е–∞—А–∞–Ї—В–µ—А–∞: –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –Њ–±—Й–µ–є —Б–ї–∞–±–Њ—Б—В–Є, –±—Л—Б—В—А–Њ–є —Г—В–Њ–Љ–ї—П–µ–Љ–Њ—Б—В–Є, –љ–∞—А—Г—И–µ–љ–Є—П –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –≤–љ–Є–Љ–∞–љ–Є—П. –І–µ—А–µ–Ј 1 –Љ–µ—Б—П—Ж –њ–Њ—Б–ї–µ –ї–µ—З–µ–љ–Є—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ–∞—П —З–∞—Б—В—М –±–Њ–ї—М–љ—Л—Е –Њ—В–Љ–µ—З–∞–ї–∞ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –∞—Б—В–µ–љ–Є–Є, —Г—В–Њ–Љ–ї–µ–љ–Є—П (p<0,001), —З—В–Њ –Њ–±—К—П—Б–љ—П–ї–Њ—Б—М –Њ—В—З–µ—В–ї–Є–≤—Л–Љ –њ—Б–Є—Е–Њ—Б—В–Є–Љ—Г–ї–Є—А—Г—О—Й–Є–Љ –і–µ–є—Б—В–≤–Є–µ–Љ –њ—А–µ–њ–∞—А–∞—В–∞ (—В–∞–±–ї. 5)
–Ґ–∞–Ї–ґ–µ –±—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –Ъ–Њ—А—В–µ–Ї—Б–Є–љ–∞® –љ–∞ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є —Б–љ–∞ – –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є —Г –≤—Б–µ—Е –±–Њ–ї—М–љ—Л—Е —Г–ї—Г—З—И–∞–ї—Б—П –њ—А–Њ—Ж–µ—Б—Б –Ј–∞—Б—Л–њ–∞–љ–Є—П. –Ю–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Г–Љ–µ–љ—М—И–∞–ї–∞—Б—М –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М —Б–Њ–Љ–∞—В–Њ–≤–µ–≥–µ—В–∞—В–Є–≤–љ—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є – –≥–Њ–ї–Њ–≤–љ–Њ–є –±–Њ–ї–Є, –≥–Њ–ї–Њ–≤–Њ–Ї—А—Г–ґ–µ–љ–Є—П (p<0,001), –≤—Л—П–≤–ї–µ–љ–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ –љ–∞ –≤–µ–≥–µ—В–∞—В–Є–≤–љ—Г—О –і–Є—Б—Д—Г–љ–Ї—Ж–Є—О, –∞—Б—В–µ–љ–Є—З–µ—Б–Ї–Є–є —Б–Є–љ–і—А–Њ–Љ, —В—А–µ–≤–Њ–ґ–љ–Њ—Б—В—М –Є –њ–Њ–љ–Є–ґ–µ–љ–љ—Л–є —Д–Њ–љ –љ–∞—Б—В—А–Њ–µ–љ–Є—П.
–Я—А–Є–љ—Ж–Є–њ–Є–∞–ї—М–љ–Њ –≤–∞–ґ–љ—Л–Љ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В—Б—П –≤–Њ–њ—А–Њ—Б –Њ –і–Є–љ–∞–Љ–Є–Ї–µ –≤—Л—П–≤–ї–µ–љ–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є. –Ь–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–µ —Г–ї—Г—З—И–µ–љ–Є–µ –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л—Е –Є –і–≤–Є–≥–∞—В–µ–ї—М–љ—Л—Е —Д—Г–љ–Ї—Ж–Є–є –Њ—В–Љ–µ—З–µ–љ–Њ —Б—А–∞–Ј—Г –њ–Њ—Б–ї–µ –Њ–Ї–Њ–љ—З–∞–љ–Є—П –Ї—Г—А—Б–∞ –ї–µ—З–µ–љ–Є—П –Ъ–Њ—А—В–µ–Ї—Б–Є–љ–Њ–Љ®. –°–њ—Г—Б—В—П 1 –Љ–µ—Б—П—Ж –і–Њ—Б—В–Є–≥–љ—Г—В–Њ–µ —Г–ї—Г—З—И–µ–љ–Є–µ –≤ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є —Б—В–µ–њ–µ–љ–Є —Б–Њ—Е—А–∞–љ—П–ї–Њ—Б—М.
–Ю—Ж–µ–љ–Ї–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —В–µ—А–∞–њ–Є–Є
–Ъ –Љ–Њ–Љ–µ–љ—В—Г –Ј–∞–≤–µ—А—И–µ–љ–Є—П –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В —А–∞–Ј–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –њ—А–Є –±–∞–ї–ї—М–љ–Њ–є –Њ—Ж–µ–љ–Ї–µ –љ–∞–±–ї—О–і–∞–ї—Б—П —Г –≤—Б–µ—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ (100%), –≤ —В–Њ–Љ —З–Є—Б–ї–µ –Њ—З–µ–љ—М —Е–Њ—А–Њ—И–Є–є —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В – —Г 11 (9,13%), —Е–Њ—А–Њ—И–Є–є – —Г 80 (66,7%) –±–Њ–ї—М–љ—Л—Е –Є —Г–і–Њ–≤–ї–µ—В–≤–Њ—А–Є—В–µ–ї—М–љ—Л–є – —Г 29 (24,17%) —З–µ–ї–Њ–≤–µ–Ї. –Э–µ –≤—Л—П–≤–ї–µ–љ–Њ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ—А–µ–њ–∞—А–∞—В–∞ –Њ—В –≤–Њ–Ј—А–∞—Б—В–∞ –Є –Є—Б—Е–Њ–і–љ–Њ–є —В—П–ґ–µ—Б—В–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є. –Я—А–µ–њ–∞—А–∞—В –љ–µ –Њ–Ї–∞–Ј—Л–≤–∞–ї –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П –љ–∞ —Г—А–Њ–≤–µ–љ—М –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П –Є —Б–Њ—Б—В–Њ—П–љ–Є–µ –≤–љ—Г—В—А–µ–љ–љ–Є—Е –Њ—А–≥–∞–љ–Њ–≤.
–Я–Њ–±–Њ—З–љ—Л–µ —Н—Д—Д–µ–Ї—В—Л –Є –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М
–Ч–љ–∞—З–Є–Љ—Л—Е –њ–Њ–±–Њ—З–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤ –Є —Г—Е—Г–і—И–µ–љ–Є—П –Њ–±—Й–µ—Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П, –њ—Б–Є—Е–Є—З–µ—Б–Ї–Њ–≥–Њ —Б—В–∞—В—Г—Б–∞ —Г –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л—Е –±–Њ–ї—М–љ—Л—Е –љ–µ –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ–Њ. –Т 3,3% —Б–ї—Г—З–∞–µ–≤ (4 –њ–∞—Ж–Є–µ–љ—В–∞: 1 –±–Њ–ї—М–љ–Њ–є 1––є –≥—А—Г–њ–њ—Л, 3 –±–Њ–ї—М–љ—Л—Е 2––є –≥—А—Г–њ–њ—Л) –≤ –њ–µ—А–≤—Л–µ 2 –љ–µ–і. –њ—А–Є–µ–Љ–∞ –њ—А–µ–њ–∞—А–∞—В–∞ –Њ—В–Љ–µ—З–µ–љ—Л: —В–Њ—И–љ–Њ—В–∞ –Є —И—Г–Љ –≤ —Г—И–∞—Е. –≠—В–Є –ґ–∞–ї–Њ–±—Л –љ–µ –њ–Њ—В—А–µ–±–Њ–≤–∞–ї–Є –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –Є–ї–Є –Њ—В–Љ–µ–љ—Л –њ—А–µ–њ–∞—А–∞—В–∞ –Є –њ—А–Њ—Е–Њ–і–Є–ї–Є —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ.
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ
–Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –Ъ–Њ—А—В–µ–Ї—Б–Є–љ–∞® –њ—А–Є –•–Э–Ь–Ъ —П–≤–ї—П–µ—В—Б—П –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є –Њ–±–Њ—Б–љ–Њ–≤–∞–љ–љ—Л–Љ –Є —Б–≤—П–Ј–∞–љ–Њ —Б –∞–љ—В–Є–∞–њ–Њ–њ—В–Њ–Ј–љ—Л–Љ –Є –љ–µ–є—А–Њ–њ—А–Њ—В–µ–Ї—В–Є–≤–љ—Л–Љ –і–µ–є—Б—В–≤–Є–µ–Љ –њ—А–µ–њ–∞—А–∞—В–∞. –Я—А–Є –ї–µ—З–µ–љ–Є–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Г–ї—Г—З—И–∞—О—В—Б—П —Б—Г–Љ–Љ–∞—А–љ—Л–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л—Е —Д—Г–љ–Ї—Ж–Є–є –±–Њ–ї—М–љ—Л—Е (–њ–Њ —И–Ї–∞–ї–µ MMSE). –Я—А–µ–њ–∞—А–∞—В –Њ–Ї–∞–Ј—Л–≤–∞–µ—В –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –љ–∞ –њ–∞–Љ—П—В—М –Є –і—А—Г–≥–Є–µ –Є–љ—В–µ–ї–ї–µ–Ї—В—Г–∞–ї—М–љ—Л–µ —Д—Г–љ–Ї—Ж–Є–Є, –∞ —В–∞–Ї–ґ–µ –љ–∞ –Ї–Њ—А—А–µ–Ї—Ж–Є—О —Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є —Г –±–Њ–ї—М–љ—Л—Е –≤ —А–∞–љ–љ–µ–Љ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–Є—В–µ–ї—М–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –Є–љ—Б—Г–ї—М—В–∞. –Ю—В–Љ–µ—З–µ–љ—Л –њ–Њ–≤—Л—И–µ–љ–Є–µ –Љ–Њ–±–Є–ї—М–љ–Њ—Б—В–Є –Є —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –Ї —Б–∞–Љ–Њ–Њ–±—Б–ї—Г–ґ–Є–≤–∞–љ–Є—О, –±—Л—В–Њ–≤–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є, –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є—П —Б–љ–∞, —Б–љ–Є–ґ–µ–љ–Є–µ —Б—В–µ–њ–µ–љ–Є –і–Є—Б–Ї–Њ–Љ—Д–Њ—А—В–∞, –і–µ–њ—А–µ—Б—Б–Є–Є –Є –∞—Б—В–µ–љ–Є–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ–µ—А–µ–љ–µ—Б—И–Є—Е –Є–љ—Б—Г–ї—М—В. –Р–Ї—В–Є–≤–Є–Ј–Є—А—Г—О—Й–µ–µ –≤–ї–Є—П–љ–Є–µ –Ъ–Њ—А—В–µ–Ї—Б–Є–љ–∞® –љ–∞ –љ–µ–є—А–Њ–і–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—Ж–µ—Б—Б—Л –Є —А–µ–≥—Г–ї—П—В–Њ—А–љ—Л–µ –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л–µ —Д—Г–љ–Ї—Ж–Є–Є —Г–ї—Г—З—И–∞–µ—В –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —З—В–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞–µ—В –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–є —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В. –°–Њ—З–µ—В–∞–љ–Є–µ –љ–Њ–Њ—В—А–Њ–њ–љ–Њ–≥–Њ –Є –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–Є–≤–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П –њ–Њ–Ј–≤–Њ–ї—П–µ—В –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ –њ–Њ–і—Е–Њ–і–Є—В—М –Ї –њ—А–Њ–±–ї–µ–Љ–µ –ї–µ—З–µ–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –•–Э–Ь–Ъ –Є –Љ–Њ–ґ–µ—В –≤ –Њ–њ—А–µ–і–µ–ї–µ–љ–љ–Њ–є —Б—В–µ–њ–µ–љ–Є —П–≤–ї—П—В—М—Б—П –Љ–µ—А–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Ј–∞—В—П–ґ–љ—Л—Е —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –і–µ–њ—А–µ—Б—Б–Є–є.
–†–µ–Ј—Г–ї—М—В–∞—В—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–і—В–≤–µ—А–ґ–і–∞—О—В —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Ъ–Њ—А—В–µ–Ї—Б–Є–љ–∞® –≤ –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –љ–∞—А—Г—И–µ–љ–Є–є –Є–љ—В–µ–≥—А–∞—В–Є–≤–љ—Л—Е —Д—Г–љ–Ї—Ж–Є–є –њ—А–Є –•–Э–Ь–Ъ –Є –њ–Њ–Ј–≤–Њ–ї—П—О—В —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞—В—М –µ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –≤ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–Љ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–Є—В–µ–ї—М–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є —Н—В–Њ–є –Ї–∞—В–µ–≥–Њ—А–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤.




–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. –Р–ї–µ–Ї—Б–µ–µ–≤–∞ –Ґ.–У., –С–Њ–є–Ї–Њ –Р.–Э., –С–∞—В—Л—И–µ–≤–∞ –Ґ.–Ґ. –Є —Б–Њ–∞–≤—В. –Ъ–Њ–≥–љ–Є—В–Є–≤–љ—Л–µ –Є —Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ–Њ––ї–Є—З–љ–Њ—Б—В–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –њ—А–Є —А–∞—Б—Б–µ—П–љ–љ–Њ–Љ —Б–Ї–ї–µ—А–Њ–Ј–µ. –Т –Ї–љ.: «–†–∞—Б—Б–µ—П–љ–љ—Л–є —Б–Ї–ї–µ—А–Њ–Ј –Є –і—А—Г–≥–Є–µ –і–µ–Љ–Є–µ–ї–Є–љ–Є–Ј–Є—А—Г—О—Й–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П» –њ–Њ–і —А–µ–і. –Х.–Ш. –У—Г—Б–µ–≤–∞, –Ш.–Р. –Ч–∞–≤–∞–ї–Є—И–Є–љ–∞ –Є –Р.–Э. –С–Њ–є–Ї–Њ, –Ь. –Ь–Є–Ї–ї–Њ—И 2004: 199–216.
2. –С–∞—В—Л—И–µ–≤–∞ –Ґ.–Ґ. –†–µ–∞–±–Є–ї–Є—В–∞—Ж–Є—П –±–Њ–ї—М–љ—Л—Е —Б –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –љ–µ—А–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –≤ —Г—Б–ї–Њ–≤–Є—П—Е —Б–њ–µ—Ж–Є–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–є –њ–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї–Є –≤–Њ—Б—Б—В–∞–љ–Њ–≤–Є—В–µ–ї—М–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П. –Ь–µ–і. –њ–Њ–Љ–Њ—Й—М 2003, 6: 22–24.
3. –С–∞—В—Л—И–µ–≤–∞ –Ґ.–Ґ., –Р—А—В–µ–Љ–Њ–≤–∞ –Ш.–Ѓ. –Є –і—А. –•—А–Њ–љ–Є—З–µ—Б–Ї–∞—П –Є—И–µ–Љ–Є—П –Љ–Њ–Ј–≥–∞: –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л —А–∞–Ј–≤–Є—В–Є—П –Є —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–µ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ //–°–њ—А–∞–≤–Њ—З–љ–Є–Ї –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Њ–≥–Њ –≤—А–∞—З–∞. –Ґ.3. –Ь., 2004. –°.18–23.
4. –С–∞—В—Л—И–µ–≤–∞ –Ґ.–Ґ., –Ъ–Њ—Б—В–µ–љ–Ї–Њ –Х.–Т., –Ч–∞–є—Ж–µ–≤ –Ъ.–Р. –Ю–њ—Л—В –Њ—А–≥–∞–љ–Є–Ј–∞—Ж–Є–Є —А–∞–±–Њ—В—Л –Ї–∞–±–Є–љ–µ—В–Њ–≤ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –љ–µ–є—А–Њ–њ—Б–Є—Е–Њ–ї–Њ–≥–Є–Є –≤ –Њ–Ї—А—Г–ґ–љ—Л—Е –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Њ—В–і–µ–ї–µ–љ–Є—П—Е –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–є –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Б–ї—Г–ґ–±—Л –Ь–Њ—Б–Ї–≤—Л –Ц. –љ–µ–≤—А–Њ–ї–Њ–≥–Є–Є –Є –њ—Б–Є—Е–Є–∞—В—А–Є–Є –Є–Љ. –°.–°.–Ъ–Њ—А—Б–∞–Ї–Њ–≤–∞ 2, 2009, –Ґ–Њ–Љ 109, —Б. 55–59.
5. –С–Њ–є–Ї–Њ –Р.–Э. –°—В–∞—Ж–Є–Њ–љ–∞—А––Ј–∞–Љ–µ—Й–∞—О—Й–Є–µ —В–µ—Е–љ–Њ–ї–Њ–≥–Є–Є –Є –Њ–Ї–∞–Ј–∞–љ–Є–µ —Б–њ–µ—Ж–Є–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–є –њ–Њ–Љ–Њ—Й–Є –≤ —Г—Б–ї–Њ–≤–Є—П—Е –Њ–Ї—А—Г–ґ–љ–Њ–≥–Њ –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ—В–і–µ–ї–µ–љ–Є—П. –Ь–∞—В–µ—А–Є–∞–ї—Л III –Ї–Њ–љ—Д–µ—А–µ–љ—Ж–Є–Є «–Ч–і–Њ—А–Њ–≤—М–µ —Б—В–Њ–ї–Є—Ж—Л», 16–17 –і–µ–Ї–∞–±—А—П 2004, –Ь–Њ—Б–Ї–≤–∞, 2004. C. 34–35.
6. –С–Њ–є–Ї–Њ –Р.–Э., –С–∞—В—Л—И–µ–≤–∞ –Ґ.–Ґ., –Ь–∞—В–≤–Є–µ–≤—Б–Ї–∞—П –Ю.–Т. –Є —Б–Њ–∞–≤—В. –Ю—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П —Б–Є–љ–і—А–Њ–Љ–∞ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Г—Б—В–∞–ї–Њ—Б—В–Є –Є –њ–Њ–і—Е–Њ–і—Л –Ї –µ–≥–Њ –ї–µ—З–µ–љ–Є—О —Г –±–Њ–ї—М–љ—Л—Е –Љ–Њ–ї–Њ–і–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ —Б –Њ—З–∞–≥–Њ–≤—Л–Љ –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞. //–Ц. –љ–µ–≤—А–Њ–ї–Њ–≥–Є–Є –Є –њ—Б–Є—Е–Є–∞—В—А–Є–Є –Є–Љ. –°.–°.–Ъ–Њ—А—Б–∞–Ї–Њ–≤–∞ 2006, –°–њ–µ—Ж. –≤—Л–њ—Г—Б–Ї «–†–∞—Б—Б–µ—П–љ–љ—Л–є —Б–Ї–ї–µ—А–Њ–Ј» вДЦ3: 122–129.
7. –С–Њ–є–Ї–Њ –Р.–Э., –С–∞—В—Л—И–µ–≤–∞ –Ґ.–Ґ., –Т–Є–љ–µ—Ж–Ї–Є–є –ѓ.–ѓ. –Є –і—А. –Ю–њ—Л—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –Ї–Њ—А—В–µ–Ї—Б–Є–љ–∞ –≤ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–є –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ —Г –±–Њ–ї—М–љ—Л—Е —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ–Є —Ж–µ—А–µ–±—А–Њ––≤–∞—Б–Ї—Г–ї—П—А–љ—Л–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є // –Ц—Г—А–љ. –љ–µ–≤—А–Њ–ї–Њ–≥–Є–Є –Є –њ—Б–Є—Е–Є–∞—В—А–Є–Є.2006. –Ґ.106. вДЦ5.–°.25–30.
8. –С—Г–ї–і–∞–Ї–Њ–≤–∞ –Э–Ѓ, –Ь—Г–≥—Г—В–і–Є–љ–Њ–≤–∞ –С–Ґ, –Ю–≤—З–∞—А–Њ–≤ –Т–Т, –Є —Б–Њ–∞–≤—В. –Ф–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Є –ї–µ—З–µ–љ–Є–µ –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є –њ—А–Є —А–∞—Б—Б–µ—П–љ–љ–Њ–Љ —Б–Ї–ї–µ—А–Њ–Ј–µ. Consilium medicum 2007, 9, 8: 53–56.
9. –С—Г–ї–і–∞–Ї–Њ–≤–∞ –Э.–Т., –С–Њ–є–Ї–Њ –Р.–Э. –Ф–µ–њ—А–µ—Б—Б–Є—П —Г –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї—М–љ—Л—Е: –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ —Б–µ–ї–µ–Ї—В–Є–≤–љ—Л—Е –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤ –Њ–±—А–∞—В–љ–Њ–≥–Њ –Ј–∞—Е–≤–∞—В–∞ —Б–µ—А–Њ—В–Њ–љ–Є–љ–∞. –°–њ—А–∞–≤–Њ—З–љ–Є–Ї –њ–Њ–ї–Є–Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –≤—А–∞—З–∞ 2006, 4: 61–65.
10. –Т–µ–љ–і—А–Њ–≤–∞ –Ь.–Ш., –У–Њ–ї—Г–±–µ–≤ –Т.–Ы., –°–∞–і–µ–Ї–Њ–≤ –†.–Р., –Т–µ–є–љ –Р.–Ь. –Ф–≤–Є–≥–∞—В–µ–ї—М–љ—Л–µ, –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л–µ –Є –∞—Д—Д–µ–Ї—В–Є–≤–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –њ—А–Є –±–Њ–ї–µ–Ј–љ–Є –Я–∞—А–Ї–Є–љ—Б–Њ–љ–∞. –Ц—Г—А–љ. –љ–µ–≤—А. –Є –њ—Б–Є—Е. –Є–Љ. –°.–°. –Ъ–Њ—А—Б–∞–Ї–Њ–≤–∞ 2003, 103, 3: 13–18.
11. –Т–Є–ї–µ–љ—Б–Ї–Є–є –С.–°. –Ш–љ—Б—Г–ї—М—В. – –°–Я–±.: –Ь–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–µ –Є–љ—Д–Њ—А–Љ–∞—Ж–Є–Њ–љ–љ–Њ–µ –∞–≥–µ–љ—В—Б—В–≤–Њ, 1995. – 288 —Б.
12. –Ф–∞–Љ—Г–ї–Є–љ –Ш.–Т. –Р–Ї—В—Г–∞–ї—М–љ—Л–µ –∞—Б–њ–µ–Ї—В—Л –љ–µ–є—А–Њ–≥–µ—А–Є–∞—В—А–Є–Є –≤ –њ—А–∞–Ї—В–Є–Ї–µ —В–µ—А–∞–њ–µ–≤—В–∞. –Ь–µ—В–Њ–і–Є—З–µ—Б–Ї–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –і–ї—П –≤—А–∞—З–µ–є –Њ–±—Й–µ–є –њ—А–∞–Ї—В–Є–Ї–Є. –Ь.: –†–Ъ–Ш –°–Њ–≤–µ—А–Њ–њ—А–µ—Б—Б, 2005. – 24 —Б.
13. –Ф–∞–Љ—Г–ї–Є–љ –Ш.–Т. –С–Њ–ї–µ–Ј–љ—М –Р–ї—М—Ж–≥–µ–є–Љ–µ—А–∞ –Є —Б–Њ—Б—Г–і–Є—Б—В–∞—П –і–µ–Љ–µ–љ—Ж–Є—П. –Я–Њ–і —А–µ–і. –Э.–Э.–ѓ—Е–љ–Њ. – –Ь., 2002. – 85 —Б.
14. 3–∞—Е–∞—А–Њ–≤ –Т.–Т., –ѓ—Е–љ–Њ –Э.–Э. –Э–∞—А—Г—И–µ–љ–Є—П –њ–∞–Љ—П—В–Є. –Ь.: –У–µ–Њ—В–∞—А –Ь–µ–і., 2003; —Б.150
15. –Ъ–∞–ї–∞—И–љ–Є–Ї–Њ–≤–∞ –Х. –Т., –С–∞—В—Л—И–µ–≤–∞ –Ґ.–Ґ. –Я—Б–Є—Е–Њ—В–µ—А–∞–њ–Є—П –≤ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї—М–љ—Л—Е. –Ь–µ–і. –њ–Њ–Љ–Њ—Й—М 2003, 6: 36–38.
16. –Ъ–∞—В–∞–µ–≤–∞ –Э.–У., –Ц—Г–Ї–Њ–≤–∞ –Э.–У. –≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –∞–љ–Ї—Б–Є–Њ–ї–Є—В–Є–Ї–∞ –Р—Д–Њ–±–∞–Ј–Њ–ї–∞ –≤ –ї–µ—З–µ–љ–Є–Є —В—А–µ–≤–Њ–ґ–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ —Г –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї—М–љ—Л—Е. –Ц—Г—А–љ. –љ–µ–≤—А. –Є –њ—Б–Є—Е. –Є–Љ. –°.–°.–Ъ–Њ—А—Б–∞–Ї–Њ–≤–∞ 2005, 6: 17–20.
17. De Deyn P.P., Reuck L.D., Deberdt W. Treatment of acute ischemic stroke with piracetam members of the piracetam in Acute Study (PASS) Group. Stroke 1997, 28: 2347–2352.
18. De Kosky S.T., Kaufer D.I., Lopez O.L. The dementias. In: Neurology in clinical practice. II. The neurological disorders. Eds. W.G.Bredly, R.B. Daroff, G.M. Fenichel and J.Jankovich. Butterworth–Heinemann, Boston 2004: 1901–1951.
19. Kartsounis L.D., McCarthy R.A. Neuropsyhology. In: Neurology in clinical practice. I. Principles of diagnosis and management. Eds. W.G.Bredly, R.B. Daroff, G.M. Fenichel and C.D.Marsden. Butterworth–Heinemann, Boston 2000: 677–697.
20. Sachdev P. S., Brodaty H., Valenzuela M.J., Lorentz L. Progression of cognitive impairment in stroke patients. Neurology 2004; 63: 1618–1623.
21. Strine T.W., Chapman D.J., Kobau R. et al. Assoc of self–reported anxiety symptoms with health–I quality of life and health behaviors. Soc Psychiatr Epidemiol 2005, 40: 432–438.
22. Tatemichi T., Desmond D., Mayeux R. et al. Cognitive impairement after stroke: frequency, pattern and relationship to functional abilities. J Neurol Neurosurg Psychiatry 1994, 57: 202–207.
23. Zimmer R., Lauter H. Diagnosis, differential diagnosis and classification of the dementia syndrome. Pharmacopsychiatr. 1988, 21: 1–7.








.gif)



