Этиологическая структура ВП может различаться в зависимости от возраста больных, тяжести течения заболевания, наличия сопутствующей патологии. Наиболее частым возбудителем ВП является пневмококк Streptococcus (S.) pneumoniae (30–50% случаев заболевания), который может вызывать как нетяжелые, так и тяжелые пневмонии с высокой летальностью. На долю так называемых атипичных микроорганизмов в сумме приходится от 8 до 30% случаев заболевания: Chlamydophila (С.) pneumonae, Mycoplasma pneumonae, Legionella pneumophila (для них характерно тяжелое течение заболевания с высокой летальностью). Атипичные возбудители чаще встречаются у пациентов молодого и среднего возраста, вызывают нетяжелое течение заболевания, возможны вспышки инфекции в организованных коллективах (воинские подразделения, школы). К редким (3–5%) возбудителям ВП относятся: Haemophilus (Н.) influenzae (обычно у курильщиков и/или на фоне хронического бронхита), Staphylococcus (S.) aureus (у пациентов пожилого возраста, после перенесенного гриппа), Klebsiella pneumoniae, еще реже — другие энтеробактерии. В очень редких случаях ВП может вызывать Pseudomonas aeruginosa (у больных муковисцидозом, при наличии бронхоэктазов), Escherichia coli (у пациентов пожилого возраста, с факторами риска: сахарным диабетом (СД), декомпенсацией хронической сердечной недостаточности (ХСН) и др.). Нередко у взрослых пациентов, переносящих ВП, выявляется смешанная или коинфекция [3–6].
Тяжесть пневмонии может быть различной и во многом определяется характером возбудителя. Наиболее тяжелое течение (с высокой частотой развития осложнений и летальных исходов) отмечается у больных с пневмонией, вызванной Enterobacteriaceae, Pseudomonas aeruginosa, Acinetobacter spp.,
Помимо неспецифических изменений в крови (нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ, уровня СРБ, гиперглобулинемия) для пневмонии характерно изменение
Для определения этиологии пневмонии используют бактериологическое исследование крови и клинического материала, полученного из дыхательных путей (мокрота, транстрахеальный аспират, жидкость, полученная при бронхоальвеолярном лаваже). Чаще всего лечение пневмонии остается эмпирическим,
При амбулаторном лечении и терапии нетяжелых форм заболевания следует отдавать предпочтение таблетированным антибактериальным ЛС, больные с тяжелым течением пневмонии должны получать антибиотики
Для рационального выбора антибиотика принципиальное значение имеет знание этиологии инфекций, особенно респираторных, что позволяет в определенных ситуациях исключить необоснованное назначение антимикробных препаратов (АМП). При некоторых инфекциях возможны как бактериальная, так и вирусная этиология — назначение антибиотика в этих ситуациях должно быть тщательно обоснованным и может быть оправданным при высоком риске осложнений или плохом прогнозе заболевания. Основные принципы рационального применения АМП в амбулаторной практике [4, 5]:
1. АМП следует назначать только при наличии обоснованных показаний: наличия документированной или предполагаемой бактериальной инфекции (кроме ограниченного числа случаев антибиотикопрофилактики).
2. Выбор оптимального режима АБТ следует осуществлять с учетом фармакокинетики и фармакодинамики антибиотика, что подразумевает назначение адекватного антибиотика в адекватной дозе при планируемой адекватной длительности терапии.
3. При выборе АМП необходимо знать региональную ситуацию с антибиотикорезистентностью наиболее актуальных возбудителей и учитывать наличие у пациента риска инфицирования данными устойчивыми возбудителями.
4. Избегать назначения АМП низкого качества и с недоказанной эффективностью.
5. Избегать необоснованного профилактического назначения антибактериальных, антифунгальных и противовирусных средств.
6. Оценку эффективности АБТ следует проводить в интервале 48–72 ч после начала лечения.
7. Необходимо объяснять пациентам вред несоблюдения предписанного режима АБТ и опасность самолечения антибиотиками.
8. Способствовать соблюдению пациентами предписанного режима применения АМП (препарат, суточная доза, кратность приема, длительность применения).
9. Использовать в практической работе возможности микробиологической лаборатории и активно внедрять
10. Использовать в качестве руководства практические рекомендации экспертов, основанные на доказательной медицине [4, 5, 10, 11].
При лечении пациентов с ВП следует дифференцированно подходить к выбору АМП с учетом возраста, тяжести состояния, наличия сопутствующих заболеваний, места нахождения пациента (дома, в общей палате стационара, в отделении реанимации и интенсивной терапии (ОРИТ)), предшествующей АБТ, применения глюкокортикоидов и др.
В случае нетяжелого течения ВП, при возрасте больного до 50 лет, без выраженных нарушений иммунитета и без сопутствующих заболеваний лечение следует проводить амбулаторно. При отсутствии в анамнезе приема АМП более 3 мес. препаратом выбора следует считать β-лактамный аминопенициллин — амоксициллин внутрь 0,5 г 3 р./сут или 1,0 г 2 р./сут. Препаратами альтернативы при аллергии на β-лактамы являются современные макролиды: кларитромицин внутрь 0,5 г 2 р./сут, азитромицин внутрь 0,5 г 1 р./сут или джозамицин внутрь 1,0 г 2 р./сут. Длительность терапии — 7 дней, для азитромицина — 3 дня. Альтернативной терапией (препаратами резерва) служат ингибиторозащищенный β-лактам амоксициллин / клавулановая кислота (внутрь 0,625 г 3 р./сут или 1,0 г 2 р./сут) и респираторные фторхинолоны (левофлоксацин 0,5 г 1 р./сут, моксифлоксацин 0,4 г 1 р./сут, гемифлоксацин 0,32 г 1 р./сут). При инфекции H. influenzae показаны цефалоспорины III поколения (цефотаксим, цефтриаксон). Высокой эффективностью в отношении S. pneumoniae (
В случае нетяжелого течения ВП у пациентов с факторами риска появления антибиотикорезистентных пневмококков или грамотрицательной микрофлоры (возраст 65 лет и старше,
Общая продолжительность лечения, как правило, составляет 7–10 дней (отменяется препарат через несколько дней после нормализации температуры тела), однако при наличии микоплазменной или легионеллезной пневмонии продолжительность лечения составляет 2–3 нед. Более длительного лечения требуют больные, у которых развились осложнения пневмонии. Помимо антибактериальных ЛС при лечении пневмонии применяют инфузионную терапию (восполнение дефицита жидкости) и симптоматические средства (нестероидные противовоспалительные препараты, муколитики и др.) [1, 2].
Оценку эффективности лечения следует проводить через 48 ч после его начала. При этом снижение температуры тела и уменьшение выраженности симптомов заболевания позволяют считать лечение эффективным. Спустя 10–14 сут от начала лечения следует оценить эффективность терапии по данным рентгенологического исследования (уменьшение инфильтрации или восстановление прозрачности легочных полей). Дополнительно оценить эффективность лечения можно, опираясь на результаты повторного бактериологического исследования, динамику лабораторных показателей [1–3, 6].
Согласно практическим рекомендациям по диагностике, лечению и профилактике ВП у взрослых (2010 г.), госпитализация при подтвержденном диагнозе ВП показана при наличии как минимум одного из следующих признаков:
1. Данные физического обследования: частота дыхания >30/мин; диастолическое АД <60 мм рт. ст.; систолическое АД <90 мм рт. ст.; частота сердечных сокращений >125/мин; температура тела <35,5 или >39,9°С; нарушение сознания.
2. Лабораторные и рентгенологические данные: количество лейкоцитов периферической крови <4,0×109/л или >20,0×109/л; SaO2 <92% (по данным пульсоксиметрии), РаО2 <60 мм рт. ст. и/или РаСО2 >50 мм рт. ст. при дыхании комнатным воздухом; креатинин сыворотки крови >176,7 мкмоль/л или азот мочевины >7,0 ммоль/л (азот мочевины = мочевина, ммоль/л/2,14); пневмоническая инфильтрация, локализующаяся более чем в одной доле; наличие полости (полостей) распада; плевральный выпот; быстрое прогрессирование
3. Невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях [6].
При тяжелой ВП (табл. 1) (выраженная дыхательная недостаточность и/или присутствуют признаки тяжелого сепсиса и др.) целесообразно начинать терапию с парентеральных антибиотиков, показана госпитализация в терапевтическое отделение или ОРИТ, также крайне важным является проведение быстрой оценки тяжести состояния пациента, требующего неотложной терапии [6].
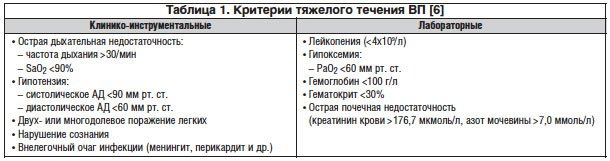
Рекомендуемыми препаратами в случае лечения тяжелой ВП следует считать








.gif)



