Эпидемиология инсомнии
Расстройство сна, или инсомния, – это субъективное ощущение недостаточности сна, включающее в себя такие симптомы, как трудность засыпания и поддержания сна, раннее пробуждение, невосстановительный сон или плохое его качество [35].
Распространенность инсомнии в общей популяции составляет около 12–22% [7, 13]. С возрастом частота нарушений сна возрастает, достигая 50% среди пожилых людей [23]. Несмотря на большую распространенность и кажущуюся простоту проблемы, лечение по поводу расстройств сна получает лишь небольшая часть пациентов (25%) [26]. Связано это как с низкой обращаемостью населения к врачам по поводу бессонницы, так и с недооценкой данного симптома врачами разных специальностей, прежде всего терапевтами, неврологами, врачами общей практики. Между тем, нарушение сна приводит к ухудшению качества жизни, на первый план выступают так называемые «дневные» симптомы: усталость, слабость, нарушение внимания, концентрации или ухудшение памяти, снижение работоспособности или плохая успеваемость, раздражительность, снижение настроения, головная боль напряжения, желудочно-кишечные симптомы [1, 21]. Это приводит к стертости причинно-следственных связей и невозможности четко классифицировать инсомнию для дальнейшего назначения адекватной терапии.
Для выбора оптимальной коррекции сна необходимо определить тип бессонницы: первичную, когда не удается выявить медицинские (психические, поведенческие, медикаментозные) или иные ее причины, и вторичную, являющуюся следствием заболеваний и расстройств. Всего существует около 50 причин вторичной бессонницы [3]. Разделяют инсомнии и по длительности течения: 1) транзиторные (острые) – до 1 нед., 2) кратковременные (подострые) – от 1 до 6 мес., 3) хронические – от 6 мес. и более [6].
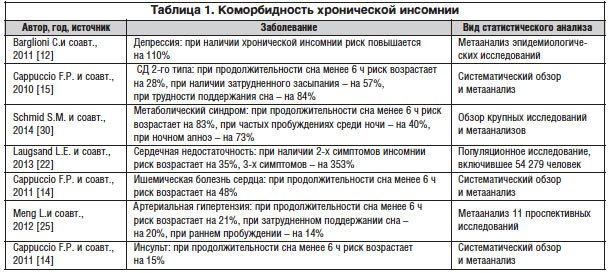
Наиболее сложной проблемой является хроническая инсомния, встречающаяся примерно у 50% пациентов с нарушением сна [10, 22, 37]. Соматические последствия хронической инсомнии, по данным исследователей, включают повышенный риск инсульта, усугубление симптомов дисциркуляторной энцефалопатии, утяжеление течения артериальной гипертензии (АГ), сердечную недостаточность, ишемическую болезнь сердца [14], сахарный диабет (СД), метаболический синдром [15, 17], расстройства иммунитета [13]. В результате длительной инсомнии возникают расстройства памяти [1], снижение работоспособности, депрессия [35], повышенная тревожность, раздражительность и слабость во время бодрствования [13]. Заболевания, для которых инсомния является установленным фактором риска, представлены в таблице 1.
Данные, приведенные в таблице 1, свидетельствуют о высокой степени риска развития кардиоваскулярных заболеваний у больных с хронической инсомнией. Это позволяет предположить, что выявление и лечение симптомов нарушений сна может быть одной из мер профилактики сердечно-сосудистых заболеваний. Кроме того, из таблицы следует, что большое значение в развитии коморбидных заболеваний имеет продолжительность ночного сна. Это подтверждается данными исследований: при средней длительности сна 7–8 ч в сутки риск развития заболеваний минимален [14, 28].
Из вышеизложенного вытекает, что своевременная диагностика и квалифицированная коррекция инсомнии имеют важное значение как для повышения качества жизни пациента, так и для профилактики соматических расстройств.
Диагностика инсомнии основывается в первую очередь на тщательной оценке жалоб и анамнеза заболевания (по рекомендациям Американской академии медицины сна) [26, 31].
При сборе анамнеза необходимо обратить внимание на временные и качественные характеристики сна: трудности с засыпанием, частота просыпаний во время сна и раннее просыпание (может указывать на депрессию), желание пациента заснуть, когда он ложится в кровать. Необходимо уточнить привычные условия засыпания: освещенность, уровень шума, температуру воздуха, комфортность пребывания в кровати; определить факторы гигиены сна – активность перед сном (расслабление либо работа), чтение, просмотр телепередач в кровати. Необходимо узнать, что пациент делает, если не может заснуть, не спит ли он днем, нет ли дневной сонливости. Необходимо выяснить, нет ли симптомов иных нарушений сна, таких как апноэ во сне или синдром «беспокойных ног».
Важным в сборе анамнеза является уточнение влияния бессонницы на дневное бодрствование. Фактически, если у пациента отсутствуют проблемы бодрствования, значит, у него адекватный сон, и ощущение бессонницы является субъективным [7, 21].
С целью определения типа инсомнии важно выявить факторы, ее вызывающие, особенно курабельные причины, поскольку устранение их или коррекция может существенно облегчить проблемы со сном или устранить бессонницу. При рассмотрении факторов инсомнии необходимо провести оценку индивидуального хронобиологического стереотипа человека («сова» или «жаворонок», коротко- или долгоспящий), а также учет профессиональной деятельности (ночная и сменная работа, трансконтинентальные перелеты) и культуральных особенностей сна у разных народов.
В случае подозрения на наличие у пациента недиагностированного психиатрического или соматического расстройства целесообразна консультация и обследование у специалиста соответствующего профиля. Необходимо также помнить о значимости факторов депрессии и тревоги у большинства больных инсомнией, являющихся причиной вторичной бессонницы (в 15–25% и 10–15% случаев соответственно) [3].
Согласно Международной классификации Американской академии медицины сна, выделяют следующие критерии диагноза инсомнии [31]:
1) жалобы на нарушенное засыпание, поддержание сна, раннее пробуждение или на сон, не приносящий должного восстановления и освежения и приводящий к снижению качества бодрствования;
2) появление проблем сна отмечается в обстановке или окружении, адекватных для сна;
3) необходимо наличие хотя бы одной из проблем бодрствования, ассоциированных с плохим сном: усталость, снижение внимания или памяти, нарушение настроения, уменьшение жизненной активности, появление ошибок в работе или при вождении автомобиля, внутреннее напряжение, сонливость, желудочно-кишечные расстройства, беспокойство по поводу плохого сна.
Для определения успешной тактики ведения пациентов, кроме выяснения причины бессонницы, важно иметь представление о механизмах ее возникновения. Физиология сна и патогенез инсомнии достаточно сложны. Бессонница является результатом нарушенного взаимодействия биологических, физических, психологических и средовых факторов, она развивается вследствие «сбоя» циркадианных ритмов.
В норме циркадианный ритм, т. е. ритм, связанный со сменой дня и ночи, регулируется гипоталамусом и эпифизом. Световые импульсы воздействуют на ганглионарные клетки сетчатки, через ретиногипоталамический тракт оказывается стимулирующее воздействие на супрахиазмальные ядра гипоталамуса. Мультисинаптические пути от последних проецируются на эпифиз (шишковидную железу), который продуцирует мелатонин. Синтез мелатонина ингибируется на свету и стимулируется в темноте. Ночное повышение уровня мелатонина отмечается между 20–22 ч, с пиком между 2 и 4 ч ночи, с постепенным снижением к утру. Мелатонин связывается со специфическими мелатониновыми рецепторами нейронов коры головного мозга, вызывая сон [4, 5, 8]. Через эти же рецепторы действуют снотворные мелатонинсодержащие препараты, нормализующие циркадианный ритм сна-бодрствования.
В регуляции бодрствования участвуют туберомамиллярные ядра заднего гипоталамуса, от которых идут стимулирующие сигналы в зоны ствола мозга, ответственные за бодрствование: в locus coeruleus (содержит норадреналинергические нейроны), дорсальные ядра шва (серотонинергические нейроны), вентральные ядра покрышки среднего мозга (допаминергические нейроны) и базальный отдел переднего мозга (ацетилхолинергические нейроны). Из указанных зон импульсы диффузно проецируются на кору большого мозга и обеспечивают поддержание бодрствования [6].
Основным тормозящим нейротрансмиттером в ЦНС является γ-аминомасляная кислота (ГАМК), которая содержится в вентролатеральных преоптических ядрах переднего гипоталамуса, откуда направляются тормозящие воздействия на туберомамиллярные ядра заднего гипоталамуса и в зоны ствола мозга, связанные с бодрствованием. Лекарственные препараты – агонисты бензодиазепиновых рецепторов – повышают содержание ГАМК в синапсах, способствуя наступлению сна путем торможения моноаминергических путей ствола мозга. Механизм этих эффектов связывают со стимуляцией бензодиазепиновых омега-рецепторов, агонистами которых они являются [10]. Вследствие этого бензодиазепины являются эффективными препаратами при бессоннице, связанной со стрессовой ситуацией, тревогой, поскольку обладают анксиолитическим (противотревожным) действием. К сожалению, применение этих препаратов ограничено в связи со способностью их к кумуляции, нарушению когнитивной и вестибулярной функций, развитию толерантности, привыкания и зависимости [9].
Благодаря слаженной работе нейромедиаторных систем сон здорового человека имеет продолжительность 6,5–8,5 ч, а засыпание происходит в течение 3–10 мин. Знания, основанные на физиологии нейротрансмиттерных систем, были положены в основу разработки препаратов для терапии инсомнии.
Лечение инсомнии
При лечении инсомнии используют как нелекарственные, так и лекарственные методы, как самостоятельно, так и в сочетании друг с другом. К нелекарственным методам относятся: соблюдение гигиены сна, психотерапевтические подходы, физиотерапия, фитотерапия [10].
Важной задачей является устранение курабельных причин инсомнии: лечение психопатических и пограничных психических расстройств, эндогенных психических, органических неврологических, соматических заболеваний, отказ от злоупотребления психотропными средствами и алкоголем, диагностика и адекватная терапия сонных апноэ и синдрома «беспокойных ног» [2].
Важным является ограничение применения снотворных средств вследствие наличия у них целого ряда побочных действий. Необходимо попытаться помочь пациенту немедикаментозными методами или путем назначения препаратов в минимальных терапевтических дозах на как можно более короткий период времени, при обязательном сочетании с прочими подходами. Целесообразно применять лекарственные препараты с доказанной эффективностью и с учетом объективных данных о свойствах современных снотворных средств (сопутствующих и побочных эффектах, периоде полувыведения и др.).
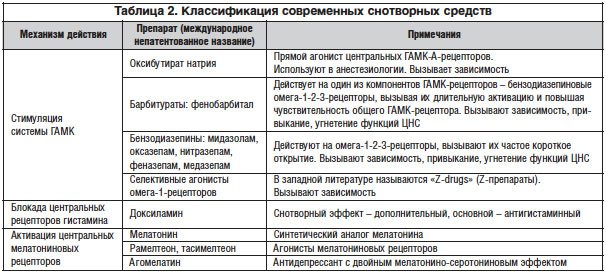
Фармакотерапия расстройств сна насчитывает более чем 150-летнюю историю. Первое снотворное средство – хлоралгидрат – было синтезировано в Германии в 1869 г. Затем были созданы барбитураты и бензодиазепины. Всего в мире было синтезировано около 3 тыс. эффективных снотворных, но из-за серьезных побочных явлений в мировой фармакопее осталось всего 29 препаратов, из них в российской – 14 [2, 10]. Современная классификация лекарственных препаратов для лечения инсомнии основана на механизме их действия (табл. 2).
Выбор препарата для терапии расстройств сна – достаточно ответственное дело. Неконтролируемое употребление снотворных средств, особенно в пожилом возрасте, может вызвать лекарственную зависимость, сопровождаться когнитивными и психомоторными нарушениями, головокружением, что сопряжено с высоким риском падения с переломом шейки бедра, зачастую приводящим к инвалидизации и смерти [9].
При отсутствии у пациента опыта приема снотворных средств начинать лечение инсомнии можно с растительных снотворных и седативных сборов [2]. Однако эти средства обычно бывают малоэффективными, в связи с чем возникает необходимость выбора фармакологического препарата. Приоритетным является использование небензодиазепиновых гипнотиков (Z-препаратов, блокаторов центральных рецепторов гистамина, агонистов мелатониновых рецепторов).
У лиц в возрасте 55 лет и старше в механизме развития инсомнии значительную роль играет недостаточная выработка эндогенного мелатонина – естественного регулятора цикла «сон-бодрствование» [8, 37]. С этой точки зрения большой интерес представляет группа снотворных препаратов – синтетических аналогов мелатонина. Их действие основано на физиологических эффектах данного гормона, благодаря которым нормализуется процесс засыпания, поддержание и продолжительность ночного сна и исчезает сонливость днем. В нашей стране используются мелатонин короткого действия и мелатонин с пролонгированным высвобождением (Циркадин).
Мелатонинсодержащие препараты имеют ряд преимуществ перед другими классами снотворных средств. В отличие от препаратов, действующих на ГАМК-эргическую систему, агонисты мелатониновых рецепторов сохраняют физиологическую структуру сна [24]. При их применении не происходит подавления медленноволнового глубокого сна, который считается наиболее восстановительным и крайне важен для контроля АД и регуляции углеводного обмена [21].
Агонисты мелатониновых рецепторов не вызывают побочных эффектов, характерных для снотворных препаратов группы бензодиазепинов (истинных гипнотиков), таких как «эффект молотка» (бензодиазепины «сражают наповал», вызывая стойкий снотворный эффект) [11]. Мелатонин не нарушает структуру сна, практически не дает остаточной дневной сонливости, зависимости, синдрома отмены (рикошетной бессонницы). В отличие от бензодиазепинов не вызывает антероградной амнезии, «парадоксальных» поведенческих реакций, а также нарушений равновесия с риском падений и переломов [9, 18].
Практическое отсутствие дневной сонливости, отрицательного влияния на когнитивные и вестибулярные функции выгодно отличает агонисты мелатониновых рецепторов и от других снотворных средств (антигистаминных препаратов, Z-препаратов, в частности золпидема) [9, 29, 32, 36].
Мелатонинсодержащие препараты обладают дополнительными положительными (плейотропными) клиническими эффектами. Доказано противотревожное и антидепрессивное действие мелатонина, а также антиоксидантный и иммуномодулирующий эффекты [4]. К преимуществам этой группы препаратов относится также действие на уровень ночного АД. Известно, что регуляция АД подчинена циркадианным ритмам: в норме АД снижается во время сна и быстро поднимается к предполагаемому времени пробуждения. При инсомнии АД не снижается ночью даже у нормотензивных пациентов [20]. Благодаря связыванию мелатонина со специфическими рецепторами гладкой мускулатуры сосудов, его влиянию на скорость пульсовой волны и синтез адренокортикотропного гормона, натрийуретического пептида и кортизола возможно улучшение контроля ночного АД [8, 11, 19, 20].
Мелатонин также оказывает положительное влияние на течение СД 2-го типа. Предполагаемый механизм этого действия и соответствующие суточные колебания секреции инсулина связаны с наличием на мембранах панкреоцитов рецепторов мелатонина [5]. Оказывая влияние на циркадианные ритмы метаболизма глюкозы, мелатонин способствует снижению гипергликемии натощак [27]. Имеются данные об улучшении гликемического контроля на фоне длительного применения Циркадина для лечения инсомнии у пациентов с СД 2-го типа [17].
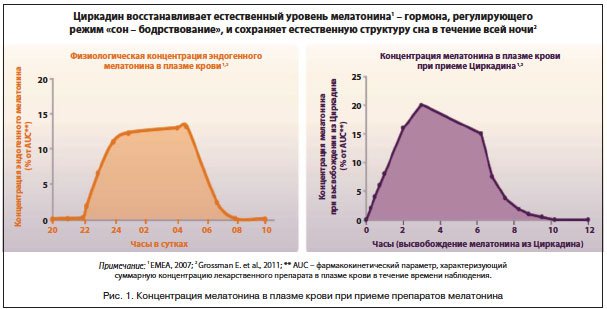
Преимуществом препарата Циркадин является его пролонгированное высвобождение, связанное с особенностью строения оболочки таблетки. Благодаря этому в организме создается и поддерживается постоянная концентрация мелатонина в течение всей ночи, обеспечивая качественный физиологичный сон и бодрость на следующее утро [37] (рис. 1).
Кроме того, Циркадин, по сравнению с мелатонином быстрого высвобождения, способствует более выраженному снижению ночного АД у больных с АГ, что снижает риск развития утренних инфарктов и инсультов [19].
Эффективность препарата подтверждена многочисленными рандомизированными плацебо-контролируемыми исследованиями. По результатам данных исследований, в группе Циркадина наблюдалось более выраженное улучшение качества сна, сокращение периода засыпания, по сравнению с группой плацебо, а также сохранение утренней бодрости и дневной активности [23, 33]. Циркадин не вызывает привыкания и синдрома отмены [23]. Благодаря сохранению естественной структуры сна улучшает качество жизни пациентов [33].
Циркадин – первый и единственный препарат мелатонина, одобренный Европейским агентством по лекарственным средствам (ЕМЕА, 2007) [16]. Доказан оптимальный профиль безопасности длительного применения препарата (в течение 6 мес.) [34], он зарегистрирован более чем в 40 странах мира как рецептурный лекарственный препарат (по данным компании Neurim).
Помимо прочего, в выборе снотворного средства важно учитывать его фармакокинетические особенности. Снотворные препараты с периодом полувыведения более 6 ч могут вызвать остаточные явления и риск падений на следующий день после приема (бензодиазепины первого поколения, доксиламин) [35]. Препараты с коротким периодом полувыведения, как правило, не обеспечивают достаточного поддержания сна в течение всей ночи (залеплон (Т½=1 ч), золпидем (Т½=2,4 ч), мелатонин с коротким периодом действия (Т½=0,5–1 ч)) [35]. Циркадин, в отличие от них, имеет оптимальный период полувыведения – 3,5 ч, что дает возможность минимизировать побочные явления и проявить достаточную терапевтическую эффективность.
Циркадин является препаратом первой линии при первичной бессоннице, развившейся вследствие нарушения циркадианных ритмов и характеризующейся расстройствами засыпания, предпочтителен у пациентов старше 55 лет в качестве монотерапии (Рекомендации Британской ассоциации психофармакологов, 2010) [35], назначается в дозе 2 мг перед сном. Весьма демонстративным является приведенный ниже клинический пример из практики лечения больных инсомнией.
Больная Р., 55 лет, работает воспитателем в ясельной группе детского сада. Обратилась на прием к неврологу с жалобами на нарушение ночного сна, снижение памяти на текущие события, утомляемость, снижение работоспособности. Из анамнеза известно, что пациентка в течение 10 лет страдает повышением АД, постоянно принимает антигипертензивные препараты. Нарушения сна отмечает около 2 мес. При детальном расспросе пациентки выявлено следующее: эпизоды инсомнии случаются до 3–4 раз в неделю, она не может заснуть в течение 30 мин и более, даже при наличии благоприятных условий для сна. Ночью сон поддерживается, но после пробуждения утром отмечает сонливость, в течение дня – снижение работоспособности, ощущение «разбитости». Пациентка не удовлетворена сном. Беспокоит дневная сонливость, на фоне чего отмечает снижение внимания, памяти на текущие события. Нарушения сна появились постепенно в течение 2 мес. на фоне семейной ситуации (нарушения поведения в ночное время у страдающей болезнью Альцгеймера 82-летней матери, проживающей вместе с пациенткой).
При осмотре: общее состояние удовлетворительное, нормостеник, АД – 120/90 мм рт. ст., ЧСС – 64 уд./мин. В неврологическом статусе: в сознании, ориентирована. Когнитивных нарушений нет (по MMSE – 29б). Эмоционально лабильна, тревожна. Нистагм установочный вправо. Парез конвергенции. Лицо симметрично. Язык по средней линии. Сухожильные рефлексы – живые, S=D. Парезов нет. Чувствительные расстройства не выявлены. Координаторные пробы выполняет удовлетворительно с 2-х сторон, в позе Ромберга и при ходьбе устойчива. Менингеального синдрома нет.
На основании жалоб, анамнеза, данных неврологического осмотра у пациентки диагностирована первичная инсомния, связанная с нарушением цикла «сон-бодрствование». Даны рекомендации по гигиене сна, а также назначен Циркадин в дозе 2 мг на ночь. Пациентка принимала Циркадин в дозе 2 мг при бессоннице в течение 2 мес., во время чего отметила улучшение работоспособности, появление удовлетворенности сном, улучшение внимания и памяти в течение рабочего дня. В назначении дополнительной терапии не возникло необходимости.
Заключение
Многочисленными клиническими исследованиями доказано, что Циркадин – мелатонин пролонгированного действия, характеризующийся высокой эффективностью и благоприятным профилем безопасности, может быть рекомендован широкому кругу пациентов. Препарат обеспечивает быстрое засыпание, качественный продолжительный ночной сон, сохраняет естественную структуру сна, что приводит к повышению работоспособности, улучшению качества жизни у пациентов старшее 55 лет с инсомнией. На фоне применения Циркадина с целью лечения инсомнии отмечается снижение ночного АД у пациентов с АГ, что уменьшает риск развития инфарктов миокарда и инсультов в утренние часы, наблюдается улучшение гликемического контроля у пациентов с СД 2-го типа. При этом не наблюдается зависимости и синдрома отмены, не ухудшаются когнитивные функции у пожилых пациентов [34].
Литература
1. Агальцов М.В. Обзор результатов международных клинических исследований применения препарата пролонгированного мелатонина (Циркадин) при нарушениях сна // Эффективная фармакотерапия. 2013. № 6 (12). С. 38–44.
2. Акарачкова Е.С., Вершинина С.В., Котова О.В., Рябоконь И.В. Терапия инсомнии // Неврология и ревматология: Приложение к журналу Consilium Medicum. 2013. № 1. С. 29–33.
3. Бузунов Р.В., Царева Е.В. Циркадианные расстройства сна у жителей мегаполиса // Терапевтический архив. 2013. № 10. С. 79–82.
4. Бурчинский С.Г. Мелатонин и его возможности в клинической практике // Украiнський вiсник психоневрологii. 2013. Т. 21. № 1 (74). С.112–117.
5. Мелатонин: перспективы применения в клинике / Под ред. С.И. Рапопорта. М.: ИМА-ПРЕСС, 2012. 176 с.
6. Полуэктов М.Г. Современные представления о природе и методах лечения инсомнии // Российский физиологический журнал им. И.М. Сеченова. 2012. Т. 98. №10. С. 1188–1199.
7. Полуэктов М.Г., Стрыгин К.Н. Расстройства сна в пожилом возрасте // Медицинский совет. 2014. № 5. С.74–81.
8. Рапопорт С.И. Хрономедицина, циркадианные ритмы. Кому это нужно? // Клиническая медицина. 2012. № 8. С. 73–75.
9. Сиволап Ю.П. Тихая аддикция: злоупотребление снотворными средствами // Эффективная фармакотерапия. Неврология и психиатрия. Спецвыпуск «Сон и его расстройства – 2». 2014. № 22. С.30–34.
10. Стрыгин К.Н., Полуэктов М.Г., Левин Я.И. Формы инсомнии и возможности ее медикаментозного лечения // Эффективная фармакотерапия. 2012. № 3. С. 38–43.
11. Arbon E., Knoriwska M., Dijk D.J. Comparing the effects of prolonged release melatonin, temazepam and zolpidem on EEG power spectra during nocturnal sleep in healthy middle aged men and women // J. Sleep. Res. 2010.Vol. 19, № 2. Р.371–378.
12. Baglioni C., Battagliese G., Feige B. et al. Insomnia as a predictor of depression: a meta-analytic evaluation of longitudinal epidemiological studies // J. Affect. Disorders. 2011. Vol. 135, № 1–3. P. 10–19.
13. Buysse D.J. Insomnia // JAMA. 2013. Vol. 309(7). Р.706–716.
14. Cappuccio F.P., Cooper D., D’Elia L. et al. Sleep duration predicts cardiovascular outcomes: a systematic review and meta-analysis of prospective studies // Eur. Heart J. 2011. Vol. 32. Р. 1484–1492.
15. Cappuccio F.P., D'Elia L., Strazzullo P., Miller M.A. Quantity and quality of sleep and incidence of type-2 diabetes: a meta-analysis of prospective studies // Diabetes Care. 2010. № 33. Р. 414–420.
16. EMEA, 2007/ Procedure # EMEA/H/C/695; p 1-52/ http://www.emea.europa.eu/humandocs/Humans/EPAR/circadin/ circadin.htm Accessed 2014.
17. Garfinkel D. et al. Efficacy and safety of prolonged-release melatonin in insomnia patients with diabetes: a randomized, double-blind, crossover study // Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy. 2011. № 4. Р.307–313.
18. Garfinkel D., Zisapel N., Laudon M. Facilitation of BZD discontinuation by melatonin: a new clinical approach. Tel-Aviv, 1997.
19. Grossman Е. et al. Effect of melatonin on nocturnal blood pressure: meta-analysis of randomized controlled trials // Vascular Health and Risk Management. 2011. Vol. 7. Р. 577–584.
20. Hermida R.C., Ayala D.E., Mojón A. et al. Influence of circadian time of hypertension treatment on cardiovascular risk: results of the MAPEC study // Chronobiol. Int. 2010. № 27. P.1629–1651.
21. Kryger M.H., Poth T. et al. Principies and Practice of Sleep medicine Hoevenaar-Blom M.P. et al. Sleep // SLEEP. 2011. Vol. 34(11). Р.1487–1492.
22. Laugsand L.E., Strand L.B., Platou C.G. et al. Insomnia and the risk of incident heart failure: A population study // Eur. Heart J. (Published online). 2013.
23. Lemoine P., Garfinkel D., Laudon M. et al. Prolonged release melatonin for insomnia - an open label long term study of efficacy, safety and withdrawal symptoms // Therapeutics Clinical Risk Management. 2011. № 7. Р.301–311.
24. Luthringer R., Muzet M., Zisapel N., Staner L. The effect of prolonged-release melatonin on sleep measures and psychomotor performance in elderly patients with insomnia // Int. Clin. Psychopharmacol. 2009. Vol. 24(5). Р.239–249.
25. Meng L., Chen D., Yang Y. et al. Depression increases the risk of hypertension incidence: a meta-analysis of prospective cohort studies // J. Hypertens. 2012. Vol.30(5). Р.842–851.
26. Ringdahl E.N., Pereira S.L., Delzell J.E. Диагностика и лечение первичной инсомнии // Международный неврологический журнал. 2008. № 3. С.23–29.
27. Ohkuma T., Fujii H., Iwase M. et al. Impact of eating rate on obesity and cardiovascular risk factors according to glucose tolerance status: the Fukuoka Diabetes Registry and the Hisayama Study // Diabetol. 2013. № 56. P.70–77.
28. Ohkuma T., Fujii H., Iwase M. et al. U-shaped association of sleep duration with metabolic syndrome and insulin resistance in patients with type 2 diabetes: the Fukuoka Diabetes Registry // Metabolism. 2014. Vol. 63(4). Р.484–491.
29. Otmani S., Metzger D., Guichard N. et al. Effects of prolonged-release melatonin and zolpidem on postural stability in older adults // Hum. Psychopharmacol. 2012. Vol. 27(3). Р. 270–276.
30. Schmid S.M., Hallschmid M., Schultes B. The metabolic burden of sleep loss // Lancet Diabetes Endocrinol. 2014. Vol. 25. Р. S2213–8587(14)70012–70019.
31. The internathional classification sleep disoders. 2-nd ed. American Academy of sleep medicine // Westchester. 2005.
32. Vande Griend J.P., Anderson S.L. Histamine-1 Receptor Antagonism for Treatment of Insomnia // J. Am. Pharm. Assoc. 2012. Vol.52(6). Р.210–219.
33. Wade A.G. et al. Add-On Prolonged Release Melatonin for Cognitive Function and Sleep in Mild-to-Moderate Alzheimer Disease: a 6-months randomised placebo-controlled multicentre trial // Clin. Interventions Aging. 2014. Vol. 2014:9. P.947–961.
34. Wade A.G., Ford I., Crawford G. et al. Nightly treatment of primary insomnia with prolonged release melatonin for 6 month: a randomized плацебо controlled trial on age and endogenous melatonin as predictors of efficacy and safety // BMC Med. 2010. № 8(1). Р. 51.
35. Wilson S.J. et al. British Association for Psychopharmacology consensus statement on evidence-based treatment of insomnia, parasomnias and circadian rhythm disorders // J. Psychopharmacol. 2010. № 24(11). Р.1–25.
36. Zhang D., Tashiro M., Shibuya K. et al. Next-day residual sedative effect after nighttime administration of an over-the-counter antihistamine sleep aid, diphenhydramine, measured by positron emission tomography // J. Clin. Psychopharmacol. 2010. Vol. 30(6). Р. 694–701.
37. Zisapel N. Drugs for insomnia // Exp. Opin. Emerg. Drugs. 2012. Vol.17(3). Р. 299–317.








.gif)



