–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –Є –і–∞–љ–љ—Л—Е –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ—Б–Љ–Њ—В—А–∞ —П–≤–ї—П–µ—В—Б—П «–Ј–Њ–ї–Њ—В—Л–Љ —Б—В–∞–љ–і–∞—А—В–Њ–Љ» –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –У–С–Э [5]. –Ю–і–љ–∞–Ї–Њ –і–ї—П –У–С–Э —Е–∞—А–∞–Ї—В–µ—А–љ—Л –љ–∞–Є–Љ–µ–љ–µ–µ —Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П (–і–≤—Г—Е—Б—В–Њ—А–Њ–љ–љ—П—П —Б–ґ–Є–Љ–∞—О—Й–∞—П, –љ–µ–њ—Г–ї—М—Б–Є—А—Г—О—Й–∞—П –У–С –ї–µ–≥–Ї–Њ–є –Є–ї–Є —Б—А–µ–і–љ–µ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є) —Б—А–µ–і–Є –≤—Б–µ—Е –њ–µ—А–≤–Є—З–љ—Л—Е –У–С, —З—В–Њ –љ–∞ –њ—А–∞–Ї—В–Є–Ї–µ –њ—А–Є–≤–Њ–і–Є—В –Ї –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ —В—А—Г–і–љ–Њ—Б—В—П–Љ, –Њ—И–Є–±–Њ—З–љ–Њ–є –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–µ –і–Є–∞–≥–љ–Њ–Ј–∞ –Є –љ–∞–Ј–љ–∞—З–µ–љ–Є—О –љ–µ–Њ–±–Њ—Б–љ–Њ–≤–∞–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є. –£—З–Є—В—Л–≤–∞—П, —З—В–Њ –њ–Њ–і –Љ–∞—Б–Ї–Њ–є –У–С–Э –Љ–Њ–≥—Г—В —Б–Ї—А—Л–≤–∞—В—М—Б—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, —В—А–µ–±—Г—О—Й–Є–µ –љ–µ–Њ—В–ї–Њ–ґ–љ–Њ–≥–Њ –Є –∞–Ї—В–Є–≤–љ–Њ–≥–Њ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞ (–љ–µ–є—А–Њ–Є–љ—Д–µ–Ї—Ж–Є–Є, –Њ–њ—Г—Е–Њ–ї–Є, –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–∞—П –Ы–Ю–†-–њ–∞—В–Њ–ї–Њ–≥–Є—П, –≥–ї–∞—Г–Ї–Њ–Љ–∞, –Њ—Б—В—А—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П –Љ–Њ–Ј–≥–Њ–≤–Њ–≥–Њ –Ї—А–Њ–≤–Њ–Њ–±—А–∞—Й–µ–љ–Є—П, –њ–∞—В–Њ–ї–Њ–≥–Є—П –≤–Є—Б–Њ—З–љ–Њ-–љ–Є–ґ–љ–µ—З–µ–ї—О—Б—В–љ–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞), —Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–∞—П –Є –њ—А–∞–≤–Є–ї—М–љ–∞—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Є–Љ–µ–µ—В –њ–µ—А–≤–Њ—Б—В–µ–њ–µ–љ–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ.
–Ъ–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—П
–°–Њ–≥–ї–∞—Б–љ–Њ –Љ–µ–ґ–і—Г–љ–∞—А–Њ–і–љ–Њ–є –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є –≥–Њ–ї–Њ–≤–љ—Л—Е –±–Њ–ї–µ–є III –њ–µ—А–µ—Б–Љ–Њ—В—А–∞ (–Ь–Ъ–У–С-III, 2013), –≤—Л–і–µ–ї—П—О—В 3 –Њ—Б–љ–Њ–≤–љ—Л—Е –њ–Њ–і—В–Є–њ–∞ –У–С–Э [5].
1. –Э–µ—З–∞—Б—В–∞—П —Н–њ–Є–Ј–Њ–і–Є—З–µ—Б–Ї–∞—П –У–С–Э (–Э–≠–У–С–Э) – –Љ–µ–љ–µ–µ 1 –і–љ—П –≤ –Љ–µ—Б—П—Ж.
2. –І–∞—Б—В–∞—П —Н–њ–Є–Ј–Њ–і–Є—З–µ—Б–Ї–∞—П –У–С–Э (–І–≠–У–С–Э) – –Њ—В 1 –і–Њ 14 –і–љ–µ–є –≤ –Љ–µ—Б—П—Ж.
3. –•—А–Њ–љ–Є—З–µ—Б–Ї–∞—П –У–С–Э (–•–У–С–Э) – —Б —З–∞—Б—В–Њ—В–Њ–є –±–Њ–ї–µ–µ 15 –і–љ–µ–є –≤ –Љ–µ—Б—П—Ж.
–Я–Њ–і–Њ–±–љ–Њ–µ —А–∞–Ј–і–µ–ї–µ–љ–Є–µ –У–С–Э —Б–≤—П–Ј–∞–љ–Њ —Б –Њ—В–ї–Є—З–Є—П–Љ–Є –≤ –њ–∞—В–Њ—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є–Є, –≤ —Б—В–µ–њ–µ–љ–Є –≤–ї–Є—П–љ–Є—П –љ–∞ –Ї–∞—З–µ—Б—В–≤–Њ –ґ–Є–Ј–љ–Є –Є —Б —А–∞–Ј–ї–Є—З–љ—Л–Љ–Є –њ–Њ–і—Е–Њ–і–∞–Љ–Є –Ї —В–µ—А–∞–њ–Є–Є. –Я—А–Є —Н–њ–Є–Ј–Њ–і–Є—З–µ—Б–Ї–Њ–є –У–С–Э (–≠–У–С–Э) –≤–µ–і—Г—Й–µ–µ –Ј–љ–∞—З–µ–љ–Є–µ –Є–Љ–µ—О—В –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є–µ –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л –±–Њ–ї–Є, –і–ї—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Д–Њ—А–Љ—Л –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —Е–∞—А–∞–Ї—В–µ—А–љ–∞ –і–Є—Б—Д—Г–љ–Ї—Ж–Є—П —Ж–µ–љ—В—А–∞–ї—М–љ—Л—Е –Ј–≤–µ–љ—М–µ–≤ –љ–Њ—Ж–Є—Ж–µ–њ—Ж–Є–Є. –°–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ, —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≠–У–С–Э –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П —В–Њ–ї—М–Ї–Њ —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є–µ —Б—А–µ–і—Б—В–≤–∞, –Ї—Г–њ–Є—А—Г—О—Й–Є–µ –У–С, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї –њ—А–Є —З–∞—Б—В–Њ–є –Є –•–У–С–Э –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є. –≠—В–Њ –µ—Й–µ —А–∞–Ј –њ–Њ–і—В–≤–µ—А–ґ–і–∞–µ—В –≤–∞–ґ–љ–Њ—Б—В—М –њ—А–∞–≤–Є–ї—М–љ–Њ–≥–Њ —Б–±–Њ—А–∞ –∞–љ–∞–Љ–љ–µ–Ј–∞ –Є –Њ—Ж–µ–љ–Ї–Є —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї –У–С –і–ї—П –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–Є –і–Є–∞–≥–љ–Њ–Ј–∞, —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–µ–≥–Њ –Ь–Ъ–У–С-III, –Є –њ–Њ–і–±–Њ—А–∞ –Њ–њ—В–Є–Љ–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є.
–Ъ–∞–ґ–і–∞—П —Д–Њ—А–Љ–∞ –У–С–Э –њ–Њ–і—А–∞–Ј–і–µ–ї—П–µ—В—Б—П –љ–∞ –і–≤–∞ –њ–Њ–і—В–Є–њ–∞:
1. –° –≤–Њ–≤–ї–µ—З–µ–љ–Є–µ–Љ –њ–µ—А–Є–Ї—А–∞–љ–Є–∞–ї—М–љ–Њ–є –Љ—Г—Б–Ї—Г–ї–∞—В—Г—А—Л.
2. –С–µ–Ј –≤–Њ–≤–ї–µ—З–µ–љ–Є—П –њ–µ—А–Є–Ї—А–∞–љ–Є–∞–ї—М–љ–Њ–є –Љ—Г—Б–Ї—Г–ї–∞—В—Г—А—Л.
–Я—А–Є —Н—В–Њ–Љ –љ–µ—В —Г–±–µ–і–Є—В–µ–ї—М–љ—Л—Е –і–∞–љ–љ—Л—Е, —Г–Ї–∞–Ј—Л–≤–∞—О—Й–Є—Е –љ–∞ —А–∞–Ј–ї–Є—З–Є—П –≤ –љ–µ–є—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Љ–µ—Е–∞–љ–Є–Ј–Љ–∞—Е –Є–ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —В–µ—А–∞–њ–Є–Є –Љ–µ–ґ–і—Г —Н—В–Є–Љ–Є –і–≤—Г–Љ—П –њ–Њ–і—В–Є–њ–∞–Љ–Є –У–С–Э [5].
–Ю—Б–љ–Њ–≤—Л –њ–∞—В–Њ–≥–µ–љ–µ–Ј–∞ –У–С–Э
–°–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –і–∞–љ–љ—Л–µ —Г–Ї–∞–Ј—Л–≤–∞—О—В –љ–∞ —Б–ї–Њ–ґ–љ—Л–є –Љ—Г–ї—М—В–Є–Љ–Њ–і–∞–ї—М–љ—Л–є –њ–∞—В–Њ–≥–µ–љ–µ–Ј –У–С–Э —Б –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ—Л–Љ –≤–Њ–≤–ї–µ—З–µ–љ–Є–µ–Љ —Ж–µ–љ—В—А–∞–ї—М–љ—Л—Е –љ–Њ—Ж–Є—Ж–µ–њ—В–Є–≤–љ—Л—Е –Љ–µ—Е–∞–љ–Є–Ј–Љ–Њ–≤ [6]. –Я—А–Є —Н—В–Њ–Љ –≤–љ–µ—И–љ–Є–µ —Д–∞–Ї—В–Њ—А—Л, —А–µ–∞–Ї—Ж–Є—П –Љ—Л—И–µ—З–љ–Њ–≥–Њ –љ–∞–њ—А—П–ґ–µ–љ–Є—П –≤ –Њ—В–≤–µ—В –љ–∞ –њ—Б–Є—Е–Њ—Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ—Л–є —Б—В—А–µ—Б—Б, –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–∞—П –∞–Ї—В–Є–≤–∞—Ж–Є—П –Є —Б–µ–љ—Б–Є—В–Є–Ј–∞—Ж–Є—П –Љ–Њ–≥—Г—В –Є–≥—А–∞—В—М –Њ—Б–љ–Њ–≤–љ—Г—О —А–Њ–ї—М –≤ —А–∞–Ј–≤–Є—В–Є–Є –≠–У–С–Э, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї –љ–µ–є—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –Њ—Б–љ–Њ–≤–Њ–є —Е—А–Њ–љ–Є–Ј–∞—Ж–Є–Є –У–С–Э —П–≤–ї—П–µ—В—Б—П —А–∞–Ј–≤–Є—В–Є–µ —Ж–µ–љ—В—А–∞–ї—М–љ–Њ–є –Є –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–є —Б–µ–љ—Б–Є—В–Є–Ј–∞—Ж–Є–Є, –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –љ–Њ—Ж–Є- –Є –∞–љ—В–Є–љ–Њ—Ж–Є—Ж–µ–њ—В–Є–≤–љ—Л—Е —Б–Є—Б—В–µ–Љ –љ–∞ —Д–Њ–љ–µ –Є–Ј–±—Л—В–Њ—З–љ–Њ–є –Є –і–ї–Є—В–µ–ї—М–љ–Њ–є –Љ–Є–Њ—Д–∞—Б—Ж–Є–∞–ї—М–љ–Њ–є –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–є —Б—В–Є–Љ—Г–ї—П—Ж–Є–Є/–∞–Ї—В–Є–≤–∞—Ж–Є–Є –Є –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Њ–є –њ—А–µ–і—А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–Њ—Б—В–Є [4, 7, 8]. –Т —А–µ–Ј—Г–ї—М—В–∞—В–µ –њ—А–Є –•–У–С–Э —Б—В–Є–Љ—Г–ї—Л –Њ—В –њ–µ—А–Є–Ї—А–∞–љ–Є–∞–ї—М–љ–Њ–є –Љ—Г—Б–Ї—Г–ї–∞—В—Г—А—Л, –Ї–Њ—В–Њ—А—Л–µ –≤ –љ–Њ—А–Љ–µ –љ–µ –≤–Њ—Б–њ—А–Є–љ–Є–Љ–∞–ї–Є—Б—М –Ї–∞–Ї –±–Њ–ї–µ–≤—Л–µ, –Њ—И–Є–±–Њ—З–љ–Њ –Є–љ—В–µ—А–њ—А–µ—В–Є—А—Г—О—В—Б—П –Ї–∞–Ї –љ–Њ—Ж–Є—Ж–µ–њ—В–Є–≤–љ—Л–µ. –Э–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є —И–Є—А–Њ–Ї–Њ–≥–Њ —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–Є—П —З–∞—Б—В–Њ—В—Л –Є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є —Н–њ–Є–Ј–Њ–і–Њ–≤ –У–С–Э –љ–µ —В–Њ–ї—М–Ї–Њ —Г —А–∞–Ј–ї–Є—З–љ—Л—Е –ї–Є—Ж, –љ–Њ –Є —Г –Њ–і–љ–Њ–≥–Њ –Є —В–Њ–≥–Њ –ґ–µ –њ–∞—Ж–Є–µ–љ—В–∞ –Љ–Њ–ґ–љ–Њ –њ—А–µ–і–њ–Њ–ї–Њ–ґ–Є—В—М, —З—В–Њ –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л –±–Њ–ї–Є, –Ј–љ–∞—З–Є–Љ–Њ—Б—В—М –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є—Е –Є —Ж–µ–љ—В—А–∞–ї—М–љ—Л—Е –Ј–≤–µ–љ—М–µ–≤ –і–Є–љ–∞–Љ–Є—З–љ—Л –Є –Љ–µ–љ—П—О—В—Б—П –Њ—В –њ—А–Є—Б—В—Г–њ–∞ –Ї –њ—А–Є—Б—В—Г–њ—Г. –Я—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ—Л–є –Є –Є–Ј–±—Л—В–Њ—З–љ—Л–є —Б–Є–≥–љ–∞–ї –Њ—В –њ–µ—А–Є–Ї—А–∞–љ–Є–∞–ї—М–љ–Њ–є –Љ–Є–Њ—Д–∞—Б—Ж–Є–∞–ї—М–љ–Њ–є —В–Ї–∞–љ–Є –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ –њ—А–Є–≤–Њ–і–Є—В –Ї –њ–ї–∞—Б—В–Є—З–µ—Б–Ї–Є–Љ –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ –љ–∞ —Г—А–Њ–≤–љ–µ –љ–µ–є—А–Њ–љ–Њ–≤ –Ј–∞–і–љ–µ–≥–Њ —А–Њ–≥–∞ (C2–3) –Є —П–і—А–∞ —В—А–Њ–є–љ–Є—З–љ–Њ–≥–Њ –љ–µ—А–≤–∞ (V). –Т —А–µ–Ј—Г–ї—М—В–∞—В–µ —Г—Б–Є–ї–Є–≤–∞–µ—В—Б—П –љ–Њ—Ж–Є—Ж–µ–њ—В–Є–≤–љ–∞—П —Б—В–Є–Љ—Г–ї—П—Ж–Є—П —Б—Г–њ—А–∞—Б–µ–≥–Љ–µ–љ—В–∞—А–љ—Л—Е —Б—В—А—Г–Ї—В—Г—А –Є —Б–љ–Є–ґ–∞–µ—В—Б—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є–љ–≥–Є–±–Є—А—Г—О—Й–µ–≥–Њ –Ї–Њ–љ—В—А–Њ–ї—П, —З—В–Њ –љ–∞ —Д–Њ–љ–µ –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –ї–Є–Љ–±–Є—З–µ—Б–Ї–Њ–є —Б–Є—Б—В–µ–Љ—Л –Є –і–Њ–±–∞–≤–Њ—З–љ–Њ–є –Љ–Њ—В–Њ—А–љ–Њ–є –Ї–Њ—А—Л –њ—А–Є–≤–Њ–і–Є—В –Ї –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–∞—Ж–Є–Є –Љ–Њ—В–Њ–љ–µ–є—А–Њ–љ–Њ–≤ –Є –µ—Й–µ –±–Њ–ї—М—И–µ–Љ—Г –Љ—Л—И–µ—З–љ–Њ–Љ—Г —Б–њ–∞–Ј–Љ—Г [3, 6].
–Ю—Ж–µ–љ–Ї–∞ –±–Њ–ї–µ–≤—Л—Е –њ–Њ—А–Њ–≥–Њ–≤ –њ–Њ–Ї–∞–Ј–∞–ї–∞ –љ–∞–ї–Є—З–Є–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ–є –≥–Є–њ–µ—А–∞–ї–≥–µ–Ј–Є–Є –Є —Б–љ–Є–ґ–µ–љ–Є–µ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —Б–Є—Б—В–µ–Љ—Л –і–Є—Д—Д—Г–Ј–љ–Њ–≥–Њ –±–Њ–ї–µ–≤–Њ–≥–Њ –Є–љ–≥–Є–±–Є—А—Г—О—Й–µ–≥–Њ –Ї–Њ–љ—В—А–Њ–ї—П —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –•–У–С–Э. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –Ь–†––Љ–Њ—А—Д–Њ–Љ–µ—В—А–Є–Є –≤—Л—П–≤–ї–µ–љ–Њ —Б–љ–Є–ґ–µ–љ–Є–µ —Б–µ—А–Њ–≥–Њ –≤–µ—Й–µ—Б—В–≤–∞ –≤ —Б—В—А—Г–Ї—В—Г—А–∞—Е, —Г—З–∞—Б—В–≤—Г—О—Й–Є—Е –≤ —Ж–µ–љ—В—А–∞–ї—М–љ–Њ–Љ –±–Њ–ї–µ–≤–Њ–Љ –Ї–Њ–љ—В—А–Њ–ї–µ, —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –•–У–С–Э, —Б –њ—А—П–Љ–Њ–є –Ї–Њ—А—А–µ–ї—П—Ж–Є–µ–є –Њ—В –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П [9, 10].
–Ф–∞–љ–љ—Л–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —Г–Ї–∞–Ј—Л–≤–∞—О—В, —З—В–Њ —В—А–Є—Ж–Є–Ї–ї–Є—З–µ—Б–Ї–Є–µ –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В—Л (–∞–Љ–Є—В—А–Є–њ—В–Є–ї–Є–љ) –Є –Є–љ–≥–Є–±–Є—В–Њ—А—Л –Њ–Ї—Б–Є–і–∞ –∞–Ј–Њ—В–∞ (NO-—Б–Є–љ—В–∞–Ј—Л) –≤—Л–Ј—Л–≤–∞—О—В —А–µ–≥—А–µ—Б—Б —Ж–µ–љ—В—А–∞–ї—М–љ–Њ–є —Б–µ–љ—Б–Є—В–Є–Ј–∞—Ж–Є–Є –Є —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л –њ—А–Є –•–У–С–Э. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –љ–Є–Ј–Ї–Њ—З–∞—Б—В–Њ—В–љ–∞—П —Н–ї–µ–Ї—В—А–Є—З–µ—Б–Ї–∞—П —Б—В–Є–Љ—Г–ї—П—Ж–Є—П —В–∞–Ї–ґ–µ –њ—А–Є–≤–Њ–і–Є—В –Ї –±—Л—Б—В—А–Њ–Љ—Г —А–µ–≥—А–µ—Б—Б—Г –Є–Ј–Љ–µ–љ–µ–љ–Є–є, —Е–∞—А–∞–Ї—В–µ—А–љ—Л—Е –і–ї—П —Ж–µ–љ—В—А–∞–ї—М–љ–Њ–є —Б–µ–љ—Б–Є—В–Є–Ј–∞—Ж–Є–Є, –Є –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞–µ—В—Б—П –Ї–∞–Ї –љ–Њ–≤—Л–є –њ–µ—А—Б–њ–µ–Ї—В–Є–≤–љ—Л–є –Љ–µ—В–Њ–і –ї–µ—З–µ–љ–Є—П –•–У–С–Э –Є –і—А—Г–≥–Є—Е —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї–µ–≤—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ [3].
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ–Њ–≤—Л—И–µ–љ–Є–µ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є —Б —А–∞–Ј–≤–Є—В–Є–µ–Љ —Б–µ–љ—Б–Є—В–Є–Ј–∞—Ж–Є–Є –Ї–∞–Ї —Ж–µ–љ—В—А–∞–ї—М–љ—Л—Е, —В–∞–Ї, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, –Є –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є—Е –љ–Њ—Ж–Є—Ж–µ–њ—В–Є–≤–љ—Л—Е –Ј–≤–µ–љ—М–µ–≤ –Є–≥—А–∞–µ—В –Ї–ї—О—З–µ–≤—Г—О —А–Њ–ї—М –≤ –њ–∞—В–Њ–≥–µ–љ–µ–Ј–µ –У–С–Э.
–≠–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –∞—Б–њ–µ–Ї—В—Л –У–С–Э
–У–С – –Њ–і–љ–∞ –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л—Е –њ—А–Є—З–Є–љ –Њ–±—А–∞—Й–µ–љ–Є—П –Ї –љ–µ–≤—А–Њ–ї–Њ–≥—Г, –њ—А–Є —Н—В–Њ–Љ –У–С–Э —П–≤–ї—П–µ—В—Б—П —Б–∞–Љ–Њ–є —З–∞—Б—В–Њ–є —Д–Њ—А–Љ–Њ–є —Б—А–µ–і–Є –≤—Б–µ—Е –њ–µ—А–≤–Є—З–љ—Л—Е –У–С [11]. –Я–Њ –і–∞–љ–љ—Л–Љ –Ф–∞—В—Б–Ї–Њ–≥–Њ –њ–Њ–њ—Г–ї—П—Ж–Є–Њ–љ–љ–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –≥–Њ–і–Њ–≤–∞—П —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –У–С–Э –≤ –≤–Њ–Ј—А–∞—Б—В–µ –Њ—В 12 –ї–µ—В –і–Њ 41 –≥–Њ–і–∞ —Б–Њ—Б—В–∞–≤–Є–ї–∞ 86% [12]. –Э–µ–Ї–Њ—В–Њ—А—Л–µ –∞–≤—В–Њ—А—Л –Њ—В–Љ–µ—З–∞—О—В —А–Њ—Б—В –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В–Є –У–С–Э —Б—А–µ–і–Є –љ–∞—Б–µ–ї–µ–љ–Є—П [13].
–Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –Њ–±—Й–Є–є –≤—Л—Б–Њ–Ї–Є–є —Г—А–Њ–≤–µ–љ—М —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –У–С–Э, –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –≤—Б—В—А–µ—З–∞–µ—В—Б—П –Э–≠–У–С–Э, —В. –µ. —Б —З–∞—Б—В–Њ—В–Њ–є –Љ–µ–љ–µ–µ 1 —А–∞–Ј –≤ –Љ–µ—Б—П—Ж. –Э–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –Ї—А–Є—В–µ—А–Є–µ–≤ –Ь–Ъ–У–С-II (2004) —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–∞ –≥–Њ–і–Њ–≤–∞—П –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В—М —А–∞–Ј–ї–Є—З–љ—Л—Е —Д–Њ—А–Љ –У–С–Э: –Э–≠–У–С–Э – 63,5%, –І–≠–У–С–Э – 21,6% –Є –•–У–С–Э – 0,9% [12]. –Т –±–Њ–ї–µ–µ —А–∞–љ–љ–µ–Љ —Б–µ–≤–µ—А–Њ–∞–Љ–µ—А–Є–Ї–∞–љ—Б–Ї–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –њ–Њ–Ї–∞–Ј–∞–љ–∞ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –≠–У–С–Э –Є –•–У–С–Э 38,3% –Є 2,2% —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ [14].
–Я—А–Є –∞–љ–∞–ї–Є–Ј–µ –≥–µ–љ–і–µ—А–љ—Л—Е –Њ—В–ї–Є—З–Є–є –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –У–С–Э, –Њ—Б–Њ–±–µ–љ–љ–Њ —З–∞—Б—В—Л–Љ–Є —Н–њ–Є–Ј–Њ–і–Є—З–µ—Б–Ї–Є–Љ–Є –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ–Є —Д–Њ—А–Љ–∞–Љ–Є, —З–∞—Й–µ —Б—В—А–∞–і–∞—О—В –ґ–µ–љ—Й–Є–љ—Л. –Я–Њ –і–∞–љ–љ—Л–Љ –Њ–і–љ–Њ–≥–Њ –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ –Њ–±—И–Є—А–љ—Л—Е —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –≠–У–С–Э –≤ —В–µ—З–µ–љ–Є–µ –ґ–Є–Ј–љ–Є —Г –Љ—Г–ґ—З–Є–љ –Є –ґ–µ–љ—Й–Є–љ —Б–Њ—Б—В–∞–≤–ї—П–µ—В 69% –Є 88% —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ [15]. –°—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –Љ—Г–ґ—З–Є–љ—Л –Є–ї–Є –љ–µ —Б—В—А–∞–і–∞—О—В –У–С–Э, –Є–ї–Є –Є–Љ–µ—О—В –Э–≠–У–С–Э, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї –ґ–µ–љ—Й–Є–љ—Л —З–∞—Й–µ –њ–Њ–і–≤–µ—А–ґ–µ–љ—Л –І–≠–У–С–Э –Є –•–У–С–Э [16].
–Э–µ–Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л –Є –њ—А–Њ—В–Є–≤–Њ—А–µ—З–Є–≤—Л –і–∞–љ–љ—Л–µ –њ–Њ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –У–С–Э –Њ—В –≤–Њ–Ј—А–∞—Б—В–∞. –Т –Њ–і–љ–Њ–Љ –њ–Њ–њ—Г–ї—П—Ж–Є–Њ–љ–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –љ–∞–Є–±–Њ–ї—М—И–∞—П –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В—М –≠–У–С–Э –Њ—В–Љ–µ—З–∞–µ—В—Б—П –љ–∞ 4-–Љ –і–µ—Б—П—В–Є–ї–µ—В–Є–Є –ґ–Є–Ј–љ–Є [14]. –Ф–∞—В—Б–Ї–Є–µ —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В—Л —Г—Б—В–∞–љ–Њ–≤–Є–ї–Є, —З—В–Њ —З–∞—Б—В–Њ—В–∞ –У–С–Э —Б –≤–Њ–Ј—А–∞—Б—В–Њ–Љ —Б–љ–Є–ґ–∞–µ—В—Б—П [15]. –Ю–і–љ–∞–Ї–Њ –і—А—Г–≥–Є–µ –∞–≤—В–Њ—А—Л –Њ—В–Љ–µ—З–∞—О—В —Б–Њ—Е—А–∞–љ–µ–љ–Є–µ –≤—Л—Б–Њ–Ї–Њ–є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –У–С–Э (–Њ—В 20 –і–Њ 30%) —Г –ї–Є—Ж —Б—В–∞—А—И–µ 60 –ї–µ—В [14, 17].
–Ч–∞ —Б—З–µ—В —И–Є—А–Њ–Ї–Њ–є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –Њ–±—Й–µ–µ —Б–Њ—Ж–Є–∞–ї—М–љ–Њ-—Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Њ–µ –±—А–µ–Љ—П, –≤—Л–Ј–≤–∞–љ–љ–Њ–µ –У–С–Э, –і–∞–ґ–µ –≤—Л—И–µ, —З–µ–Љ –Љ–Є–≥—А–µ–љ–Є [11]. –Т –Њ–і–љ–Њ–Љ –Є–Ј –њ–Њ–њ—Г–ї—П—Ж–Є–Њ–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ, —З—В–Њ –њ–∞—Ж–Є–µ–љ—В—Л —Б –≠–У–С–Э –≤ —Б—А–µ–і–љ–µ–Љ 9 –і–љ–µ–є –≤ –≥–Њ–і—Г –љ–µ –≤—Л—Е–Њ–і—П—В –љ–∞ —А–∞–±–Њ—В—Г –њ–Њ –њ—А–Є—З–Є–љ–µ –У–С –Є –µ—Й–µ –≤ —В–µ—З–µ–љ–Є–µ 5 –і–љ–µ–є –Є–Љ–µ—О—В –≤—Л—А–∞–ґ–µ–љ–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ —А–∞–±–Њ—В–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї –і–ї—П –•–У–С–Э —Н—В–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –і–Њ—Б—В–Є–≥–∞—О—В: 27 –і–љ–µ–є –њ—А–Њ–њ—Г—Б–Ї–∞ —А–∞–±–Њ—В—Л –Є 20 –і–љ–µ–є —Б–Њ —Б–љ–Є–ґ–µ–љ–љ–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М—О [14]. –Ю—Б–Њ–±–µ–љ–љ–Њ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–µ –љ–∞—А—Г—И–µ–љ–Є–µ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –І–≠–У–С–Э –Є –•–У–С–Э –Є –Ї–Њ–Љ–Њ—А–±–Є–і–љ—Л–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є: –і–µ–њ—А–µ—Б—Б–Є—П, –љ–∞—А—Г—И–µ–љ–Є—П —Б–љ–∞, —В—А–µ–≤–Њ–ґ–љ—Л–µ –Є —Б–Њ–Љ–∞—В–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ [18].
–Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –≤—Л—Б–Њ–Ї—Г—О —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М, —В–Њ–ї—М–Ї–Њ –Љ–∞–ї–∞—П —З–∞—Б—В—М –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Б –І–≠–У–С–Э –Є –•–У–С–Э, –Њ–±—А–∞—Й–∞—О—В—Б—П –Ј–∞ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й—М—О. –Т –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М —Н—В–Њ —Б–≤—П–Ј–∞–љ–Њ —Б —В–µ–Љ, —З—В–Њ –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –ї–Є—Ж –Є–Љ–µ—О—В –Э–≠–У–С–Э —Б —З–∞—Б—В–Њ—В–Њ–є —А–µ–ґ–µ 1 —А–∞–Ј–∞ –≤ –Љ–µ—Б—П—Ж, –љ–Є–Ј–Ї–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В—М—О, —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ—Л–Љ —А–µ–≥—А–µ—Б—Б–Њ–Љ –У–С –Є–ї–Є –≤—Л—Б–Њ–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М—О –њ—А–Њ—Б—В—Л—Е –±–µ–Ј—А–µ—Ж–µ–њ—В—Г—А–љ—Л—Е –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Њ–≤ –Є –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–Љ –≤–ї–Є—П–љ–Є–µ–Љ –љ–∞ –Ї–∞—З–µ—Б—В–≤–Њ –ґ–Є–Ј–љ–Є. –І–∞—Б—В—М —Н–Ї—Б–њ–µ—А—В–Њ–≤ –љ–µ —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—О—В –Э–≠–У–С–Э –Ї–∞–Ї –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ –Є –њ–Њ–ї–∞–≥–∞—О—В, —З—В–Њ —Н—В–Њ –љ–Њ—А–Љ–∞–ї—М–љ–∞—П —А–µ–∞–Ї—Ж–Є—П –Њ—А–≥–∞–љ–Є–Ј–Љ–∞ –љ–∞ –≤–љ–µ—И–љ–Є–µ —Д–∞–Ї—В–Њ—А—Л, –љ–µ —В—А–µ–±—Г—О—Й–∞—П —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ–≥–Њ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–≥–Њ –≤–љ–Є–Љ–∞–љ–Є—П [19].
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–Є –У–С–Э
–Ґ–Є–њ–Є—З–љ—Л–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ –њ—А–Њ—П–≤–ї–µ–љ–Є–µ–Љ –У–С–Э —П–≤–ї—П–µ—В—Б—П –і–≤—Г—Е—Б—В–Њ—А–Њ–љ–љ—П—П –ї–µ–≥–Ї–∞—П –Є–ї–Є —Г–Љ–µ—А–µ–љ–љ–∞—П –У–С –ї–Њ–±–љ–Њ-–≤–Є—Б–Њ—З–љ–Њ–є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є, —Б–ґ–Є–Љ–∞—О—Й–µ–≥–Њ, –љ–µ–њ—Г–ї—М—Б–Є—А—Г—О—Й–µ–≥–Њ —Е–∞—А–∞–Ї—В–µ—А–∞ –±–µ–Ј —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤. –Ъ–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –њ–∞—Ж–Є–µ–љ—В—Л –Њ–њ–Є—Б—Л–≤–∞—О—В –У–С–Э –Њ–±—А–∞–Ј–љ–Њ –Є –љ–µ–Њ–њ—А–µ–і–µ–ї–µ–љ–љ–Њ: «—В—Г–њ–∞—П», «–љ–Њ—О—Й–∞—П», «—В—П–ґ–µ—Б—В—М –≤ –≥–Њ–ї–Њ–≤–µ», «—Б–ґ–Є–Љ–∞–µ—В –Ї–∞–Ї —В–µ—Б–љ–∞—П —И–∞–њ–Ї–∞», «—Б–і–∞–≤–ї–Є–≤–∞–µ—В –Њ–±—А—Г—З–µ–Љ» –Є–ї–Є «—З—В–Њ-—В–Њ —В—П–ґ–µ–ї–Њ–µ –і–∞–≤–Є—В –љ–∞ –≥–Њ–ї–Њ–≤—Г, —И–µ—О –Є –њ–ї–µ—З–Є». –Ф–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–µ –Ї—А–Є—В–µ—А–Є–Є –У–С–Э, —Б–Њ–≥–ї–∞—Б–љ–Њ –Ь–Ъ–У–С–III, –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 1.
–Т –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ —Б–ї–µ–і—Г–µ—В —Г—З–Є—В—Л–≤–∞—В—М, —З—В–Њ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ —А–µ–і–Ї–Њ –У–С–Э –Љ–Њ–ґ–µ—В –Є–Љ–µ—В—М –Њ–і–љ–Њ—Б—В–Њ—А–Њ–љ–љ—О—О –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є—О –Є–ї–Є –њ—Г–ї—М—Б–Є—А—Г—О—Й–Є–є —Е–∞—А–∞–Ї—В–µ—А. –°–Њ–≥–ї–∞—Б–љ–Њ –і–∞–љ–љ—Л–Љ –њ–Њ–њ—Г–ї—П—Ж–Є–Њ–љ–љ–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –њ—Г–ї—М—Б–Є—А—Г—О—Й–Є–є –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В –њ—А–Є –У–С–Э –љ–Є–Ї–Њ–≥–і–∞ –љ–µ –Њ—В–Љ–µ—З–∞–ї—Б—П —Г 86% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ [15]. –Т 10% —Б–ї—Г—З–∞–µ–≤ –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ –њ—А–Є –У–С–Э –Љ–Њ–≥ –±—Л—В—М –Њ–і–љ–Њ—Б—В–Њ—А–Њ–љ–љ–µ–є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є [20].
–Ф–∞–љ–љ—Л–µ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –≤–Ї–ї—О—З–∞—П –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Г—О, —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Г—О –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї—Г, –љ–µ–є—А–Њ–≤–Є–Ј—Г–∞–ї–Є–Ј–∞—Ж–Є—О, –љ–µ –≤—Л—П–≤–ї—П—О—В –Ї–∞–Ї–Є—Е-–ї–Є–±–Њ –Є–Ј–Љ–µ–љ–µ–љ–Є–є –њ—А–Є –У–С–Э –Є –њ—А–Є –Ї–ї–∞—Б—Б–Є—З–µ—Б–Ї–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ–µ –љ–µ –њ–Њ–Ї–∞–Ј–∞–љ—Л –і–ї—П –њ—А–Њ–≤–µ–і–µ–љ–Є—П.
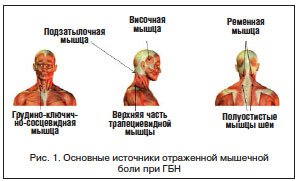
–Э–∞ –њ—А–∞–Ї—В–Є–Ї–µ –њ—А–Є –Њ—Б–Љ–Њ—В—А–µ –њ–∞—Ж–Є–µ–љ—В–∞ —Б –У–С–Э –Њ–±—П–Ј–∞—В–µ–ї—М–љ—Л–Љ —П–≤–ї—П–µ—В—Б—П –≤—Л—П–≤–ї–µ–љ–Є–µ –њ–Њ–≤—Л—И–µ–љ–љ–Њ–≥–Њ –љ–∞–њ—А—П–ґ–µ–љ–Є—П –њ–µ—А–Є–Ї—А–∞–љ–Є–∞–ї—М–љ–Њ–є –Є —И–µ–є–љ–Њ–є –Љ—Г—Б–Ї—Г–ї–∞—В—Г—А—Л —Б –њ–Њ–Љ–Њ—Й—М—О –њ–∞–ї—М–њ–∞—Ж–Є–Є. –Ъ–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –њ—А–Є –У–С–Э –Њ—В–Љ–µ—З–∞–µ—В—Б—П –±–Њ–ї–µ–Ј–љ–µ–љ–љ–Њ—Б—В—М –њ—А–Є –њ–∞–ї—М–њ–∞—Ж–Є–Є –њ–µ—А–Є–Ї—А–∞–љ–Є–∞–ї—М–љ—Л—Е –Љ—Л—И—Ж –Є –≤—Л—П–≤–ї—П—О—В—Б—П —В—А–Є–≥–≥–µ—А–љ—Л–µ –Љ–Є–Њ—Д–∞—Б—Ж–Є–∞–ї—М–љ—Л–µ —В–Њ—З–Ї–Є. –Ш–Ј–≤–µ—Б—В–љ–∞ –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј—М –Љ–µ–ґ–і—Г –љ–∞–њ—А—П–ґ–µ–љ–Є–µ–Љ –Є –±–Њ–ї–µ–Ј–љ–µ–љ–љ–Њ—Б—В—М—О –њ—А–Є –њ–∞–ї—М–њ–∞—Ж–Є–Є –Љ—Л—И—Ж —Б–Ї–∞–ї—М–њ–∞, —И–µ–є–љ–Њ-–≤–Њ—А–Њ—В–љ–Є–Ї–Њ–≤–Њ–є –Ј–Њ–љ—Л –Є —З–∞—Б—В–Њ—В–Њ–є –Є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В—М—О —Н–њ–Є–Ј–Њ–і–Њ–≤ –У–С–Э —Б —В–Є–њ–Є—З–љ—Л–Љ —Г—Б–Є–ї–µ–љ–Є–µ–Љ –њ—А–Њ—П–≤–ї–µ–љ–Є–є –≤ –±–Њ–ї–µ–≤–Њ–є –њ–µ—А–Є–Њ–і (—А–Є—Б. 1) [21, 22].
–Ь–µ—В–Њ–і–Є–Ї–∞ –њ–∞–ї—М–њ–∞—Ж–Є–Є –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –њ—А–Њ—Б—В–∞, –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–µ—В—Б—П 2-–Љ –Є–ї–Є 3-–Љ –њ–∞–ї—М—Ж–µ–Љ —Б –Њ–Ї–∞–Ј–∞–љ–Є–µ–Љ —Г—Б—В–Њ–є—З–Є–≤–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П –љ–∞ –Љ—Л—И—Ж—Г —Б –≤—А–∞—Й–∞—В–µ–ї—М–љ—Л–Љ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–Њ–Љ. –Ю–±—Л—З–љ–Њ –њ—А–Њ–≤–Њ–і—П—В –і–≤—Г—Е—Б—В–Њ—А–Њ–љ–љ—О—О –њ–∞–ї—М–њ–∞—Ж–Є—О –ї–Њ–±–љ—Л—Е, –≤–Є—Б–Њ—З–љ—Л—Е, –ґ–µ–≤–∞—В–µ–ї—М–љ—Л—Е, –Ї—А—Л–ї–Њ–љ–µ–±–љ—Л—Е, –≥—А—Г–і–Є–љ–Њ-–Ї–ї—О—З–Є—З–љ–Њ-—Б–Њ—Б—Ж–µ–≤–Є–і–љ—Л—Е, –њ–Њ–і–Ј–∞—В—Л–ї–Њ—З–љ—Л—Е, —А–µ–Љ–µ–љ–љ—Л—Е –Є —В—А–∞–њ–µ—Ж–Є–µ–≤–Є–і–љ—Л—Е –Љ—Л—И—Ж.
–Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –ї–Њ–≥–Є—З–љ–Њ—Б—В—М –Є –њ—А–Њ—Б—В–Њ—В—Г —Б–≤—П–Ј–Є –Љ—Л—И–µ—З–љ–Њ–≥–Њ –љ–∞–њ—А—П–ґ–µ–љ–Є—П –Є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –њ—А–Є –У–С–Э, –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л–µ –і–∞–љ–љ—Л–µ —Г–Ї–∞–Ј—Л–≤–∞—О—В –љ–∞ –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ—Г—О —А–Њ–ї—М –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–≥–Њ –Љ–µ—Е–∞–љ–Є–Ј–Љ–∞ –≤ —А–∞–Ј–≤–Є—В–Є–Є –Є –њ–Њ–і–і–µ—А–ґ–∞–љ–Є–Є –У–С–Э. –Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –њ—А–Њ–≤–µ–і–µ–љ–љ—Л–µ in vivo, –њ–Њ–Ї–∞–Ј—Л–≤–∞—О—В, —З—В–Њ –Љ—Л—И–µ—З–љ—Л–є —Г—А–Њ–≤–µ–љ—М –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –Љ–µ–і–Є–∞—В–Њ—А–Њ–≤ –Є –Љ–µ—В–∞–±–Њ–ї–Є—В–Њ–≤ –њ—А–Є –•–У–С–Э —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г–µ—В –љ–Њ—А–Љ–µ –Ї–∞–Ї –≤ –њ–Њ–Ї–Њ–µ, —В–∞–Ї –Є –њ—А–Є —Б—В–∞—В–Є—З–µ—Б–Ї–Њ–є –љ–∞–≥—А—Г–Ј–Ї–µ [23]. –Ъ–Њ–љ—Ж–µ–њ—Ж–Є—П –њ–µ—А–≤–Њ–љ–∞—З–∞–ї—М–љ–Њ–≥–Њ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –±–Њ–ї–µ–≤—Л—Е –Љ—Л—И–µ—З–љ—Л—Е –њ–Њ—А–Њ–≥–Њ–≤ –Ї–∞–Ї —Д–∞–Ї—В–Њ—А–∞ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –У–С–Э —В–∞–Ї–ґ–µ –љ–µ –љ–∞—И–ї–∞ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є—П. –Ш–љ—В–µ—А–µ—Б–љ—Л –і–∞–љ–љ—Л–µ –њ–Њ–њ—Г–ї—П—Ж–Є–Њ–љ–љ–Њ–≥–Њ –њ—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Б 12-–ї–µ—В–љ–Є–Љ –њ–µ—А–Є–Њ–і–Њ–Љ –љ–∞–±–ї—О–і–µ–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –У–С–Э. –Т –≥—А—Г–њ–њ–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —Г –Ї–Њ—В–Њ—А—Л—Е –Ј–∞ –њ–µ—А–Є–Њ–і –љ–∞–±–ї—О–і–µ–љ–Є—П —А–∞–Ј–≤–Є–ї–∞—Б—М –І–≠–У–С–Э, –Њ—В–Љ–µ—З–∞–ї—Б—П –љ–Њ—А–Љ–∞–ї—М–љ—Л–є —Г—А–Њ–≤–µ–љ—М –Љ—Л—И–µ—З–љ–Њ–≥–Њ –љ–∞–њ—А—П–ґ–µ–љ–Є—П –≤ –љ–∞—З–∞–ї–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ –µ–≥–Њ –њ–Њ–≤—Л—И–µ–љ–Є–µ –≤ –Ї–Њ–љ—Ж–µ –њ—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –і–Њ—Б—В–Њ–≤–µ—А–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є —Г—А–Њ–≤–љ—П –±–Њ–ї–µ–≤—Л—Е –њ–Њ—А–Њ–≥–Њ–≤ [24]. –≠—В–Њ —Г–Ї–∞–Ј—Л–≤–∞–µ—В, —З—В–Њ –њ–Њ–≤—Л—И–µ–љ–Є–µ –Љ—Л—И–µ—З–љ–Њ–є –±–Њ–ї–µ–≤–Њ–є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є —П–≤–ї—П–µ—В—Б—П —Б–ї–µ–і—Б—В–≤–Є–µ–Љ —З–∞—Б—В–Њ—В—Л —Н–њ–Є–Ј–Њ–і–Њ–≤ –У–С, –∞ –љ–µ –Ї–∞–Ї–Є—Е-–ї–Є–±–Њ –њ—А–µ–і—А–∞—Б–њ–Њ–ї–∞–≥–∞—О—Й–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤, –≤–Ї–ї—О—З–∞—П –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–µ, —З—В–Њ –µ—Й–µ —А–∞–Ј –њ–Њ–і—В–≤–µ—А–ґ–і–∞–µ—В —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Г—О –Ї–Њ–љ—Ж–µ–њ—Ж–Є—О –Њ –≤–µ–і—Г—Й–µ–є —А–Њ–ї–Є —Ж–µ–љ—В—А–∞–ї—М–љ–Њ–є —Б–µ–љ—Б–Є—В–Є–Ј–∞—Ж–Є–Є –≤ —А–∞–Ј–≤–Є—В–Є–Є –Є –њ–Њ–і–і–µ—А–ґ–∞–љ–Є–Є —З–∞—Б—В—Л—Е –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е —Д–Њ—А–Љ –У–С–Э.
–Ъ–∞–Ї –Є–Ј–≤–µ—Б—В–љ–Њ, —Б—В—А–µ—Б—Б –Є –њ—Б–Є—Е–Њ—Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–µ –љ–∞–њ—А—П–ґ–µ–љ–Є–µ —П–≤–ї—П—О—В—Б—П –Њ—Б–љ–Њ–≤–љ—Л–Љ–Є –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є –њ—А–Є –У–С–Э. –Ю–і–љ–∞–Ї–Њ —Н—В–Є —Д–∞–Ї—В–Њ—А—Л –Є–Љ–µ—О—В –∞–±—Б–Њ–ї—О—В–љ–Њ —Б—Е–Њ–ґ—Г—О —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –Є –Ј–љ–∞—З–µ–љ–Є–µ –њ—А–Є –Љ–Є–≥—А–µ–љ–Є [25]. –Т –Њ–і–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ, —З—В–Њ –і–≤–Є–ґ–µ–љ–Є—П –≥–Њ–ї–Њ–≤–Њ–є –Є –≤ —И–µ–є–љ–Њ–Љ –Њ—В–і–µ–ї–µ –Є–Љ–µ—О—В –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –і–ї—П —Н–њ–Є–Ј–Њ–і–Є—З–µ—Б–Ї–Њ–є –У–С–Э, –∞ –њ–Є—Й–µ–≤—Л–µ —В—А–Є–≥–≥–µ—А—Л, –≥–Њ–ї–Њ–і, —А–µ–Ј–Ї–Є–µ –Ј–∞–њ–∞—Е–Є –±–Њ–ї–µ–µ –Ј–љ–∞—З–Є–Љ—Л –і–ї—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Љ–Є–≥—А–µ–љ—М—О [26]. –Я–Њ–њ—Г–ї—П—Ж–Є–Њ–љ–љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–Ї–∞–Ј—Л–≤–∞—О—В, —З—В–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Є –У–С–Э —Б—Е–Њ–ґ–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Љ–Є–≥—А–µ–љ—М—О –Є –±–µ–Ј, –Њ–і–љ–∞–Ї–Њ —З–∞—Б—В–Њ—В–∞ –У–С–Э –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –≤—Л—И–µ —Г –ї–Є—Ж —Б –Љ–Є–≥—А–µ–љ—М—О [27].
–Ф–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –У–С–Э
–Ф–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –У–С–Э –њ–Њ–ї–љ–Њ—Б—В—М—О –Њ—Б–љ–Њ–≤–∞–љ–∞ –љ–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–Љ –Њ—Б–Љ–Њ—В—А–µ, –і–µ—В–∞–ї—М–љ–Њ–Љ –∞–љ–∞–ї–Є–Ј–µ –∞–љ–∞–Љ–љ–µ–Ј–∞, –ґ–∞–ї–Њ–± –њ–∞—Ж–Є–µ–љ—В–∞ –Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї –У–С. –Э–µ—В –Ї–∞–Ї–Є—Е-–ї–Є–±–Њ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Є–ї–Є —Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є—Е —В–µ—Б—В–Њ–≤, –њ–Њ–і—В–≤–µ—А–ґ–і–∞—О—Й–Є—Е –і–Є–∞–≥–љ–Њ–Ј –У–С–Э. –Я—А–Є –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–µ –і–Є–∞–≥–љ–Њ–Ј–∞ –Ї—А–∞–є–љ–µ –≤–∞–ґ–љ–Њ –њ–Њ–ї–љ–Њ–µ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –У–С–Э –Ї—А–Є—В–µ—А–Є—П–Љ –Ь–Ъ–У–С-III (—В–∞–±–ї. 1) –Є –Њ—В—Б—Г—В—Б—В–≤–Є–µ –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≤ –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–Љ —Б—В–∞—В—Г—Б–µ [5]. –Ю–±—Л—З–љ–Њ –њ—А–Є –Њ—Б–Љ–Њ—В—А–µ –≤—Л—П–≤–ї—П—О—В—Б—П –Љ–Є–Њ—Д–∞—Б—Ж–Є–∞–ї—М–љ—Л–µ —В—А–Є–≥–≥–µ—А–љ—Л–µ —В–Њ—З–Ї–Є, –њ–Њ–≤—Л—И–µ–љ–љ–Њ–µ –љ–∞–њ—А—П–ґ–µ–љ–Є–µ –Є –±–Њ–ї–µ–Ј–љ–µ–љ–љ–Њ—Б—В—М –њ—А–Є –њ–∞–ї—М–њ–∞—Ж–Є–Є –њ–µ—А–Є–Ї—А–∞–љ–Є–∞–ї—М–љ–Њ–є –Є —И–µ–є–љ–Њ–є –Љ—Г—Б–Ї—Г–ї–∞—В—Г—А—Л. –Ю–і–љ–∞–Ї–Њ —Н—В–Є –њ—А–Њ—П–≤–ї–µ–љ–Є—П –љ–µ—Б–њ–µ—Ж–Є—Д–Є—З–љ—Л –і–ї—П –У–С–Э –Є –Љ–Њ–≥—Г—В –Њ—В–Љ–µ—З–∞—В—М—Б—П –њ—А–Є —А–∞–Ј–ї–Є—З–љ—Л—Е –њ–µ—А–≤–Є—З–љ—Л—Е –Є –≤—В–Њ—А–Є—З–љ—Л—Е –У–С [28]. –Я—А–Є –љ–∞–ї–Є—З–Є–Є —Г –њ–∞—Ж–Є–µ–љ—В–∞ —Ж–µ—Д–∞–ї–≥–Є–Є, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є —Б—Е–Њ–ґ–µ–є —Б –У–С–Э, –Ї—А–∞–є–љ–µ –≤–∞–ґ–љ–Њ —Г–і–µ–ї–Є—В—М –≤–љ–Є–Љ–∞–љ–Є–µ –≤—А–µ–Љ–µ–љ–љ–Њ–Љ—Г –њ–∞—А–∞–Љ–µ—В—А—Г –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞. –Э–∞—А–∞—Б—В–∞–љ–Є–µ —З–∞—Б—В–Њ—В—Л –Є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –У–С, —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–є –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г—О—Й–Є–є –њ–∞—В—В–µ—А–љ –У–С —В—А–µ–±—Г—О—В –Њ—Б–Њ–±–Њ–≥–Њ –≤–љ–Є–Љ–∞–љ–Є—П –≤—А–∞—З–∞ –і–ї—П –Є—Б–Ї–ї—О—З–µ–љ–Є—П –≤—В–Њ—А–Є—З–љ—Л—Е –њ—А–Є—З–Є–љ —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤.
–Ъ—А–Є—В–µ—А–Є–Є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Ь–Ъ–У–С-III –±—Л–ї–Є —А–∞–Ј—А–∞–±–Њ—В–∞–љ—Л –і–ї—П –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—П —З–µ—В–Ї–Є—Е –Є –њ–Њ–љ—П—В–љ—Л—Е –Њ—В–ї–Є—З–Є–є –Љ–µ–ґ–і—Г –њ–µ—А–≤–Є—З–љ—Л–Љ–Є –У–С: –Љ–Є–≥—А–µ–љ—М, –У–С–Э, –Ї–ї–∞—Б—В–µ—А–љ–∞—П –У–С. –Ь–Њ–ґ–љ–Њ —Г—В–≤–µ—А–ґ–і–∞—В—М, —З—В–Њ –љ–Є –Њ–і–Є–љ –Є–Ј –≤–Є–і–Њ–≤ –∞—Г—А—Л –Є –≤–µ–≥–µ—В–∞—В–Є–≤–љ—Л—Е –Ї—А–∞–љ–Є–∞–ї—М–љ—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –љ–µ —Е–∞—А–∞–Ї—В–µ—А–µ–љ –і–ї—П –У–С–Э –Є, —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ, –љ–∞–ї–Є—З–Є–µ –њ–Њ–і–Њ–±–љ—Л—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ —Г –њ–∞—Ж–Є–µ–љ—В–∞ —П–≤–ї—П–µ—В—Б—П –Ї—А–Є—В–µ—А–Є–µ–Љ –Є—Б–Ї–ї—О—З–µ–љ–Є—П –і–Є–∞–≥–љ–Њ–Ј–∞. –Ґ–∞–Ї–Є–µ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–µ —Б–Є–Љ–њ—В–Њ–Љ—Л –Љ–Є–≥—А–µ–љ–Є, –Ї–∞–Ї —В–Њ—И–љ–Њ—В–∞ –Є–ї–Є —А–≤–Њ—В–∞, –њ–Њ–≤—Л—И–µ–љ–љ–∞—П —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї —Б–≤–µ—В—Г, –Ј–≤—Г–Ї–∞–Љ –Є –Ј–∞–њ–∞—Е–∞–Љ –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –љ–µ –≤—Б—В—А–µ—З–∞—О—В—Б—П —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≠–У–С–Э. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —Б–ї–Њ–ґ–љ–Њ—Б—В–Є –Ј–∞–Ї–ї—О—З–∞—О—В—Б—П –≤ —В–Њ–Љ, —З—В–Њ —Д–Њ—В–Њ- –Є–ї–Є —Д–Њ–љ–Њ—Д–Њ–±–Є—П (—В–Њ–ї—М–Ї–Њ –Њ–і–Є–љ –Є–Ј –і–≤—Г—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤) –љ–µ –Є—Б–Ї–ї—О—З–∞–µ—В –і–Є–∞–≥–љ–Њ–Ј –У–С–Э, –∞ –њ—А–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Д–Њ—А–Љ–µ –У–С–Э –Љ–Њ–ґ–µ—В –Њ—В–Љ–µ—З–∞—В—М—Б—П –ї–µ–≥–Ї–∞—П —В–Њ—И–љ–Њ—В–∞. –Т—Б–µ —Н—В–Њ –Љ–Њ–ґ–µ—В –њ—А–Є–≤–Њ–і–Є—В—М –Ї –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–Љ —В—А—Г–і–љ–Њ—Б—В—П–Љ –њ—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–Њ–≥–Њ –і–Є–∞–≥–љ–Њ–Ј–∞ –Љ–µ–ґ–і—Г –ї–µ–≥–Ї–Є–Љ–Є –њ—А–Є—Б—В—Г–њ–∞–Љ–Є –Љ–Є–≥—А–µ–љ–Є –Є –У–С–Э.
–Ъ–∞–Ї —Г–ґ–µ –≥–Њ–≤–Њ—А–Є–ї–Њ—Б—М, –њ—А–Є —Б—В–∞–±–Є–ї—М–љ–Њ–Љ –њ–∞—В—В–µ—А–љ–µ –У–С –≤ —В–µ—З–µ–љ–Є–µ 6 –Є –±–Њ–ї–µ–µ –Љ–µ—Б. –Є –љ–Њ—А–Љ–∞–ї—М–љ—Л—Е –і–∞–љ–љ—Л—Е –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ —Б—В–∞—В—Г—Б–∞ –љ–µ—В –њ–Њ–Ї–∞–Ј–∞–љ–Є–є –і–ї—П –њ—А–Њ–≤–µ–і–µ–љ–Є—П –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –≤–Ї–ї—О—З–∞—П –љ–µ–є—А–Њ–≤–Є–Ј—Г–∞–ї–Є–Ј–∞—Ж–Є—О (–Ь–†–Ґ –Є –Ъ–Ґ –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞). –Ю–і–љ–∞–Ї–Њ —Б–ї–µ–і—Г–µ—В –њ–Њ–Љ–љ–Є—В—М –Њ—Б–љ–Њ–≤–љ—Л–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Є, —Г–Ї–∞–Ј—Л–≤–∞—О—Й–Є–µ –љ–∞ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М –і–µ—В–∞–ї—М–љ–Њ–≥–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ–Є—Б–Ї–∞ –њ—А–Є –љ–µ–Њ—Б—В—А—Л—Е –У–С:
1. –Э–µ–Њ–±—К—П—Б–љ–Є–Љ—Л–µ –Њ—В–Ї–ї–Њ–љ–µ–љ–Є—П –≤ –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–Љ —Б—В–∞—В—Г—Б–µ.
2. –Р—В–Є–њ–Є—З–љ–Њ–µ —В–µ—З–µ–љ–Є–µ –У–С, –Њ—Б–Њ–±–µ–љ–љ–Њ –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г—О—Й–Є–є –њ–∞—В—В–µ—А–љ —Ж–µ—Д–∞–ї–≥–Є–Є.
–Ш–Љ–µ–љ–љ–Њ –Ь–†–Ґ –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ —Б/–±–µ–Ј –Ї–Њ–љ—В—А–∞—Б—В–љ–Њ–≥–Њ —Г—Б–Є–ї–µ–љ–Є—П –Є –Ь–†-–∞–љ–≥–Є–Њ–≥—А–∞—Д–Є—П –њ–Њ–Ї–∞–Ј–∞–љ—Л –і–ї—П –њ—А–Њ–≤–µ–і–µ–љ–Є—П –љ–µ–є—А–Њ–≤–Є–Ј—Г–∞–ї–Є–Ј–∞—Ж–Є–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –њ–Њ–і–Њ–Ј—А–µ–љ–Є–µ–Љ –љ–∞ –≤—В–Њ—А–Є—З–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А —Ж–µ—Д–∞–ї–≥–Є–Є. –Т—Л–њ–Њ–ї–љ–µ–љ–Є–µ –Љ—Г–ї—М—В–Є—Б–њ–Є—А–∞–ї—М–љ–Њ–є –Ї–Њ–Љ–њ—М—О—В–µ—А–љ–Њ–є —В–Њ–Љ–Њ–≥—А–∞—Д–Є–Є (–Ь–°–Ъ–Ґ) –њ–Њ–Ї–∞–Ј–∞–љ–Њ —В–Њ–ї—М–Ї–Њ –≤ —Н–Ї—Б—В—А–µ–љ–љ–Њ–є —Б–Є—В—Г–∞—Ж–Є–Є –і–ї—П –Є—Б–Ї–ї—О—З–µ–љ–Є—П —Б—Г–±–∞—А–∞—Е–љ–Њ–Є–і–∞–ї—М–љ–Њ–≥–Њ –Ї—А–Њ–≤–Њ–Є–Ј–ї–Є—П–љ–Є—П –≤ –њ–µ—А–≤—Л–µ 3 –і–љ—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П.
–Т –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –Њ—Б–љ–Њ–≤–љ—Л–µ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–µ —Б–ї–Њ–ґ–љ–Њ—Б—В–Є –≤–Њ–Ј–љ–Є–Ї–∞—О—В, –Ї–Њ–≥–і–∞ –Љ—Л —Б—В–∞–ї–Ї–Є–≤–∞–µ–Љ—Б—П —Б –љ–µ–њ–Њ–ї–љ—Л–Љ —Б–Є–Љ–њ—В–Њ–Љ–Њ–Ї–Њ–Љ–њ–ї–µ–Ї—Б–Њ–Љ –У–С–Э, –∞—В–Є–њ–Є—З–љ—Л–Љ–Є —З–µ—А—В–∞–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є–ї–Є –≤ —Б–ї—Г—З–∞–µ —Б–Њ—З–µ—В–∞–љ–Є—П –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ —А–∞–Ј–ї–Є—З–љ—Л—Е —В–Є–њ–Њ–≤ –У–С. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М –≤—Л—Б–Њ–Ї—Г—О –Ј–љ–∞—З–Є–Љ–Њ—Б—В—М –∞–Ї—В–Є–≤–љ–Њ–≥–Њ —А–∞—Б—Б–њ—А–Њ—Б–∞, —В. –Ї. –Ј–∞—З–∞—Б—В—Г—О –њ—А–Є —Б–±–Њ—А–µ —В–Њ–ї—М–Ї–Њ –∞–Ї—В–Є–≤–љ—Л—Е –ґ–∞–ї–Њ–± –њ–∞—Ж–Є–µ–љ—В—Л —Б –У–С —Б–Њ–Њ–±—Й–∞—О—В –љ–µ –≤—Б–µ —Б–Є–Љ–њ—В–Њ–Љ—Л.
–Ф–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–∞—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞
–Т –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –њ–Њ–ї–µ–Ј–љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –∞–ї–≥–Њ—А–Є—В–Љ, —Б–Њ–≥–ї–∞—Б–љ–Њ –Ї–Њ—В–Њ—А–Њ–Љ—Г —Н–њ–Є–Ј–Њ–і–Є—З–µ—Б–Ї–∞—П –њ—А–Є—Б—В—Г–њ–Њ–Њ–±—А–∞–Ј–љ–∞—П –У–С, –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –Ј–∞—В—А—Г–і–љ—П—О—Й–∞—П –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М, —Б —В–Є–њ–Є—З–љ–Њ–є –і–ї—П –њ–∞—Ж–Є–µ–љ—В–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ–Њ–є –±–µ–Ј –Њ—В–Ї–ї–Њ–љ–µ–љ–Є–є –≤ –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–Љ —Б—В–∞—В—Г—Б–µ, —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞–µ—В—Б—П –Ї–∞–Ї –Љ–Є–≥—А–µ–љ—М. –≠—В–∞ –≥–Є–њ–Њ—В–µ–Ј–∞ –љ–∞—И–ї–∞ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є–µ –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є Landmark, –≤ —Е–Њ–і–µ –Ї–Њ—В–Њ—А–Њ–≥–Њ –±—Л–ї–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Њ 1203 –њ–∞—Ж–Є–µ–љ—В–∞ —Б –ґ–∞–ї–Њ–±–∞–Љ–Є –љ–∞ –њ–µ—А–Є–Њ–і–Є—З–µ—Б–Ї–Є–µ –У–С, –Ї–Њ—В–Њ—А—Л–µ –Ј–∞–њ–Њ–ї–љ—П–ї–Є –њ–Њ–і—А–Њ–±–љ—Л–µ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–µ –і–љ–µ–≤–љ–Є–Ї–Є –і–ї—П 6 —Н–њ–Є–Ј–Њ–і–Њ–≤ —Ж–µ—Д–∞–ї–≥–Є–Є [29]. –Т—Б–µ –њ–Њ–ї—Г—З–µ–љ–љ—Л–µ –і–∞–љ–љ—Л–µ –±—Л–ї–Є –њ—А–Њ–∞–љ–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ—Л —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є—Е –Ї—А–Є—В–µ—А–Є–µ–≤ –Ь–Ъ–У–С, —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ, —З—В–Њ —Г 94% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Њ—В–Љ–µ—З–∞–ї–Є—Б—М –њ—А–Є—Б—В—Г–њ—Л –Љ–Є–≥—А–µ–љ–Є (76% – –Љ–Є–≥—А–µ–љ—М, 18% – –≤–µ—А–Њ—П—В–љ–∞—П –Љ–Є–≥—А–µ–љ—М), –Є —В–Њ–ї—М–Ї–Њ 3% —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Њ–≤–∞–ї–Є –Ї—А–Є—В–µ—А–Є—П–Љ –У–С–Э.
–Т–µ–і–µ–љ–Є–µ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є—Е –і–љ–µ–≤–љ–Є–Ї–Њ–≤ –Є–Љ–µ–µ—В –Ї–Њ–ї–Њ—Б—Б–∞–ї—М–љ—Г—О —Ж–µ–љ–љ–Њ—Б—В—М –љ–∞ –њ—А–∞–Ї—В–Є–Ї–µ, –Њ—Б–Њ–±–µ–љ–љ–Њ —Г—З–Є—В—Л–≤–∞—П, —З—В–Њ –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Љ–Є–≥—А–µ–љ—М—О –љ–µ –њ–Њ–ї–љ–Њ—Б—В—М—О –Њ–њ–Є—Б—Л–≤–∞—О—В —Б–Є–Љ–њ—В–Њ–Љ—Л –У–С –Є–ї–Є –Ј–∞—В—А—Г–і–љ—П—О—В—Б—П —Б –Њ—В–≤–µ—В–∞–Љ–Є –љ–∞ –≤–Њ–њ—А–Њ—Б—Л –≤–Њ –≤—А–µ–Љ—П –њ–µ—А–≤–Є—З–љ–Њ–≥–Њ –Њ—Б–Љ–Њ—В—А–∞. –Я–Њ –і–∞–љ–љ—Л–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П Spectrum—Г, 32% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≠–У–С–Э –і–Є–∞–≥–љ–Њ–Ј –±—Л–ї –њ–µ—А–µ—Б–Љ–Њ—В—А–µ–љ –≤ –њ–Њ–ї—М–Ј—Г –Љ–Є–≥—А–µ–љ–Є –њ–Њ—Б–ї–µ –∞–љ–∞–ї–Є–Ј–∞ –і–∞–љ–љ—Л—Е –і–љ–µ–≤–љ–Є–Ї–Њ–≤ –Є –њ–Њ–≤—В–Њ—А–љ—Л—Е –Њ—Б–Љ–Њ—В—А–Њ–≤ [30]. –Я—А–Є —Н—В–Њ–Љ –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –Є–Ј –і–∞–љ–љ–Њ–є –≥—А—Г–њ–њ—Л –≤–њ–Њ—Б–ї–µ–і—Б—В–≤–Є–Є –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ –Њ—В–Ї–ї–Є–Ї–љ—Г–ї–Є—Б—М –љ–∞ —В–µ—А–∞–њ–Є—О —В—А–Є–њ—В–∞–љ–∞–Љ–Є.
–Ч–∞—З–∞—Б—В—Г—О –і–Њ—Б—В–∞—В–Њ—З–љ–Њ —Б–ї–Њ–ґ–љ–Њ –і–Є—Д—Д–µ—А–µ–љ—Ж–Є—А–Њ–≤–∞—В—М —Н–њ–Є–Ј–Њ–і –У–С–Э –Є –ї–µ–≥–Ї–Є–є –њ—А–Є—Б—В—Г–њ –Љ–Є–≥—А–µ–љ–Є –±–µ–Ј –∞—Г—А—Л. –Э–∞–њ—А–Є–Љ–µ—А, –њ–∞—Ж–Є–µ–љ—В –њ—А–µ–і—К—П–≤–ї—П–µ—В –ґ–∞–ї–Њ–±—Л –љ–∞ –Њ–і–љ–Њ—Б—В–Њ—А–Њ–љ–љ—О—О, —Б—А–µ–і–љ–µ–є –Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є (–і–Њ 7 –±–∞–ї–ї–Њ–≤ –њ–Њ –≤–Є–Ј—Г–∞–ї—М–љ–Њ-–∞–љ–∞–ї–Њ–≥–Њ–≤–Њ–є —И–Ї–∞–ї–µ – –Т–Р–®) –У–С –і–∞–≤—П—Й–µ–≥–Њ, –љ–µ–њ—Г–ї—М—Б–Є—А—Г—О—Й–µ–≥–Њ —Е–∞—А–∞–Ї—В–µ—А–∞, –±–µ–Ј —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤, –Ї–Њ—В–Њ—А–∞—П –љ–µ —Г—Б–Є–ї–Є–≤–∞–µ—В—Б—П –њ—А–Є –Њ–±—Л—З–љ–Њ–є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–∞–≥—А—Г–Ј–Ї–µ. –°–Њ–≥–ї–∞—Б–љ–Њ –Ї—А–Є—В–µ—А–Є—П–Љ –Ь–Ъ–У–С-III, –њ—А–∞–≤–Њ–Љ–Њ—З–љ–Њ —Г—Б—В–∞–љ–Њ–≤–Є—В—М –і–Є–∞–≥–љ–Њ–Ј –Ї–∞–Ї –≤–µ—А–Њ—П—В–љ–Њ–є –≠–У–С–Э, —В–∞–Ї –Є –Љ–Є–≥—А–µ–љ–Є. –Т —В–∞–Ї–Є—Е —Б–ї—Г—З–∞—П—Е –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М –≤—Б—О –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Г—О –Є–љ—Д–Њ—А–Љ–∞—Ж–Є—О, –Ї–Њ—В–Њ—А—Г—О –Љ—Л –Љ–Њ–ґ–µ–Љ –њ–Њ–ї—Г—З–Є—В—М –њ—А–Є –Њ–њ—А–Њ—Б–µ –Є –Њ—Б–Љ–Њ—В—А–µ –њ–∞—Ж–Є–µ–љ—В–∞: –≤–Њ–Ј—А–∞—Б—В, –њ–Њ–ї, –і–µ–±—О—В –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –≤–µ—А–Њ—П—В–љ—Л–µ —В—А–Є–≥–≥–µ—А—Л, —Б–≤—П–Ј—М —Б –Љ–µ–љ—Б—В—А—Г–∞–ї—М–љ—Л–Љ —Ж–Є–Ї–ї–Њ–Љ, —Б–µ–Љ–µ–є–љ—Л–є –∞–љ–∞–Љ–љ–µ–Ј, —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Є —В. –і. –Я–Њ –њ—А–Є—З–Є–љ–µ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ –њ–Њ–і—А–Њ–±–љ–Њ–≥–Њ —А–∞—Б—Б–њ—А–Њ—Б–∞ –њ–∞—Ж–Є–µ–љ—В–∞ —З–∞—Б—В–Њ –Њ—В–Љ–µ—З–∞–µ—В—Б—П –≥–Є–њ–µ—А–і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –≠–У–С–Э, —З—В–Њ –µ—Й–µ —А–∞–Ј —Г–Ї–∞–Ј—Л–≤–∞–µ—В –љ–∞ –≤–∞–ґ–љ–Њ—Б—В—М –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –і–љ–µ–≤–љ–Є–Ї–Њ–≤ –У–С —Б –њ—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ—Л–Љ –∞–љ–∞–ї–Є–Ј–Њ–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ—Л –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е –њ—А–Є—Б—В—Г–њ–Њ–≤.
–Ф–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ—Л–є –і–Є–∞–≥–љ–Њ–Ј –•–У–С–Э –Њ–±—Л—З–љ–Њ –њ—А–Њ–≤–Њ–і–Є—В—Б—П —Б –і—А—Г–≥–Є–Љ–Є —Д–Њ—А–Љ–∞–Љ–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –µ–ґ–µ–і–љ–µ–≤–љ–Њ–є –≥–Њ–ї–Њ–≤–љ–Њ–є –±–Њ–ї–Є (–•–Х–У–С): —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –Љ–Є–≥—А–µ–љ—М—О, –љ–Њ–≤–Њ–є –µ–ґ–µ–і–љ–µ–≤–љ–Њ–є –њ–µ—А—Б–Є—Б—В–Є—А—Г—О—Й–µ–є –≥–Њ–ї–Њ–≤–љ–Њ–є –±–Њ–ї—М—О (–Э–Х–Я–У–С), –≥–µ–Љ–Є–Ї—А–∞–љ–Є–µ–є –Ї–Њ–љ—В–Є–љ—Г–∞ (–У–Ъ), –∞ —В–∞–Ї–ґ–µ –≤—В–Њ—А–Є—З–љ—Л–Љ–Є —Ж–µ—Д–∞–ї–≥–Є—П–Љ–Є [31].
–Х–і–Є–љ—Б—В–≤–µ–љ–љ—Л–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ –Њ—В–ї–Є—З–Є–µ–Љ –Љ–µ–ґ–і—Г –•–У–С–Э –Є –Э–Х–Я–У–С —П–≤–ї—П–µ—В—Б—П –і–µ–±—О—В –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Т –Њ–±–Њ–Є—Е —Б–ї—Г—З–∞—П—Е –У–С –Њ–њ–Є—Б—Л–≤–∞–µ—В—Б—П –Ї–∞–Ї –і–≤—Г—Е—Б—В–Њ—А–Њ–љ–љ—П—П, –ї–µ–≥–Ї–Њ–є –Є–ї–Є —Г–Љ–µ—А–µ–љ–љ–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є, —Б–ґ–Є–Љ–∞—О—Й–µ–≥–Њ/–і–∞–≤—П—Й–µ–≥–Њ, –љ–µ–њ—Г–ї—М—Б–Є—А—Г—О—Й–µ–≥–Њ —Е–∞—А–∞–Ї—В–µ—А–∞, –Љ–Њ–ґ–µ—В —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—В—М—Б—П –Њ–і–љ–Є–Љ –Є–Ј –њ–µ—А–µ—З–Є—Б–ї–µ–љ–љ—Л—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤: —Д–Њ—В–Њ-, —Д–Њ–љ–Њ—Д–Њ–±–Є—П –Є–ї–Є –ї–µ–≥–Ї–∞—П —В–Њ—И–љ–Њ—В–∞, –љ–µ —Г—Б–Є–ї–Є–≤–∞—О—Й–∞—П—Б—П –њ—А–Є –Њ–±—Л—З–љ–Њ–є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–∞–≥—А—Г–Ј–Ї–µ. –Ю–і–љ–∞–Ї–Њ –њ—А–Є –Э–Х–Я–У–С –µ–ґ–µ–і–љ–µ–≤–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А –±–Њ–ї–Є —Г—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–µ—В—Б—П —Б—А–∞–Ј—Г —Б –Љ–Њ–Љ–µ–љ—В–∞ –і–µ–±—О—В–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є–ї–Є –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤—Л—Е 3-—Е –і–љ–µ–є. –Х—Б–ї–Є –њ–Њ–і–Њ–±–љ—Л–є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–є –њ–∞—В—В–µ—А–љ –У–С —Д–Њ—А–Љ–Є—А–Њ–≤–∞–ї—Б—П –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ, —В–Њ –≤—Л—Б—В–∞–≤–ї—П–µ—В—Б—П –і–Є–∞–≥–љ–Њ–Ј –•–У–С–Э [5].
–Я—А–Є –У–Ъ —Ж–µ—Д–∞–ї–≥–Є—З–µ—Б–Ї–Є–є —Б–Є–љ–і—А–Њ–Љ –љ–Њ—Б–Є—В –њ–Њ—Б—В–Њ—П–љ–љ—Л–є –Њ–і–љ–Њ—Б—В–Њ—А–Њ–љ–љ–Є–є —Е–∞—А–∞–Ї—В–µ—А, —З—В–Њ –ї–µ–≥–Ї–Њ –њ–Њ–Ј–≤–Њ–ї—П—В –Њ—В–ї–Є—З–Є—В—М –і–∞–љ–љ–Њ–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–Њ –Њ—В –У–С–Э.
–Ш–љ–Њ–≥–і–∞ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ —Б–ї–Њ–ґ–љ–Њ –і–Є—Д—Д–µ—А–µ–љ—Ж–Є—А–Њ–≤–∞—В—М –•–У–С–Э –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї—Г—О –Љ–Є–≥—А–µ–љ—М. –Т —Н—В–Њ–Љ —Б–ї—Г—З–∞–µ –Ї—А–∞–є–љ–µ –≤–∞–ґ–љ–Њ –њ—А–µ–і–µ–ї—М–љ–Њ —В–Њ—З–љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –Ї—А–Є—В–µ—А–Є–Є –Ь–Ъ–У–С–III. –Т –њ—А–∞–Ї—В–Є–Ї–µ —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М 3 –Њ—Б–љ–Њ–≤–љ—Л–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є:
1. –Я—А–Є –•–Х–У–С —Б 8 –Є –±–Њ–ї–µ–µ –њ—А–Є—Б—В—Г–њ–∞–Љ–Є –Љ–Є–≥—А–µ–љ–Є –≤ –Љ–µ—Б—П—Ж –≤—Л—Б—В–∞–≤–ї—П–µ—В—Б—П –і–Є–∞–≥–љ–Њ–Ј «—Е—А–Њ–љ–Є—З–µ—Б–Ї–∞—П –Љ–Є–≥—А–µ–љ—М».
2. –Ф–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –•–У–С–Э –≤–Њ–Ј–Љ–Њ–ґ–љ–∞ —В–Њ–ї—М–Ї–Њ –њ—А–Є —Г—Б–ї–Њ–≤–Є–Є, —З—В–Њ –≤—Б–µ —Н–њ–Є–Ј–Њ–і—Л –У–С –њ–Њ–ї–љ–Њ—Б—В—М—О —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—В –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–Љ –Ї—А–Є—В–µ—А–Є—П–Љ.
3. –Ф–Є–∞–≥–љ–Њ–Ј —Б–Њ—З–µ—В–∞–љ–љ–Њ–є –•–У–С–Э –Є —Н–њ–Є–Ј–Њ–і–Є—З–µ—Б–Ї–Њ–є –Љ–Є–≥—А–µ–љ–Є —Г—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–µ—В—Б—П –њ—А–Є –љ–∞–ї–Є—З–Є–Є –Љ–µ–љ–µ–µ —З–µ–Љ 8 –Љ–Є–≥—А–µ–љ–Њ–Ј–љ—Л—Е –∞—В–∞–Ї –≤ –Љ–µ—Б—П—Ж.
–Я—А–Њ–≤–µ–і–µ–љ–Є–µ –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–Њ–≥–Њ –і–Є–∞–≥–љ–Њ–Ј–∞ —Б –≤—В–Њ—А–Є—З–љ—Л–Љ–Є –У–С –Љ–Њ–ґ–µ—В –±—Л—В—М –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Ї–∞–Ї –њ—А–Є —Н–њ–Є–Ј–Њ–і–Є—З–µ—Б–Ї–Њ–є, —В–∞–Ї –Є –•–У–С–Э.
–Ю–і–љ–Њ–є –Є–Ј –≤–∞–ґ–љ–µ–є—И–Є—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Б–Є—В—Г–∞—Ж–Є–є —П–≤–ї—П–µ—В—Б—П –њ—А–Њ–≤–µ–і–µ–љ–Є–µ –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–Њ–≥–Њ –і–Є–∞–≥–љ–Њ–Ј–∞ –Љ–µ–ґ–і—Г –У–С–Э –Є –У–С –њ—А–Є –Њ–њ—Г—Е–Њ–ї—П—Е –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞. –С–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ –њ—А–Є –Њ–±—К–µ–Љ–љ—Л—Е –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—П—Е –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —З–∞—Й–µ –Є–Љ–Є—В–Є—А—Г–µ—В –У–С–Э, —З–µ–Љ –Љ–Є–≥—А–µ–љ—М –Є–ї–Є –і—А—Г–≥–Є–µ –њ–µ—А–≤–Є—З–љ—Л–µ —Ж–µ—Д–∞–ї–≥–Є–Є. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–Є –У–С –њ—А–Є –Њ–њ—Г—Е–Њ–ї—П—Е –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –љ–µ—Б–њ–µ—Ж–Є—Д–Є—З–љ—Л –Є –Ј–∞–≤–Є—Б—П—В –Њ—В –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є –Њ–±—К–µ–Љ–љ–Њ–≥–Њ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—П, —А–∞–Ј–Љ–µ—А–Њ–≤ –Є —Б–Ї–Њ—А–Њ—Б—В–Є —А–Њ—Б—В–∞. –Я—А–Є–Љ–µ—А–љ–Њ —Г —В—А–µ—В–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –У–С –≤–Њ–Ј–љ–Є–Ї–∞–µ—В –љ–∞ —А–∞–љ–љ–µ–є —Б—В–∞–і–Є–Є –Њ–њ—Г—Е–Њ–ї–Є –Є —П–≤–ї—П–µ—В—Б—П –Њ–і–љ–Є–Љ –Є–Ј –њ–µ—А–≤—Л—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П [5]. –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П —Б—А–∞–≤–љ–Є—В–µ–ї—М–љ–Њ —А–µ–і–Ї–Њ –Њ–њ—Г—Е–Њ–ї—М –Љ–Њ–Ј–≥–∞ –њ—А–Њ—П–≤–ї—П–µ—В—Б—П —В–Њ–ї—М–Ї–Њ –У–С. –Я—А–Є –Њ—Б–Љ–Њ—В—А–µ —Г –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –≤—Л—П–≤–ї—П—О—В—Б—П –Њ—З–∞–≥–Њ–≤—Л–µ –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —Б–Є–љ–і—А–Њ–Љ—Л (–∞—Д–∞–Ј–Є—П, –∞—В–∞–Ї—Б–Є—П, –њ–∞—А–µ–Ј, –љ–µ–є—А–Њ–њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –Є –і—А.) –Є/–Є–ї–Є —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П —Б—Г–і–Њ—А–Њ–ґ–љ—Л–є —Б–Є–љ–і—А–Њ–Љ [32, 33]. –Т —В–µ—Е —Б–ї—Г—З–∞—П—Е, –Ї–Њ–≥–і–∞ –У–С –≤—Л–Ј–≤–∞–љ–∞ –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ –≤–љ—Г—В—А–Є—З–µ—А–µ–њ–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П, –Њ–љ–∞ –≤–Њ–Ј–љ–Є–Ї–∞–µ—В —Г—В—А–Њ–Љ –Є–ї–Є –љ–Њ—З—М—О, –Љ–Њ–ґ–µ—В —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—В—М—Б—П —В–Њ—И–љ–Њ—В–Њ–є –Є —А–≤–Њ—В–Њ–є, –Њ—Б–ї–∞–±–µ–≤–∞–µ—В –≤ —В–µ—З–µ–љ–Є–µ –і–љ—П. –У–С –Љ–Њ–ґ–µ—В —Г—Б–Є–ї–Є–≤–∞—В—М—Б—П –њ—А–Є –Ї–∞—И–ї–µ, —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–Љ –љ–∞–њ—А—П–ґ–µ–љ–Є–Є, –Є–Ј–Љ–µ–љ–µ–љ–Є–Є –њ–Њ–ї–Њ–ґ–µ–љ–Є—П –≥–Њ–ї–Њ–≤—Л.
–° —Г—З–µ—В–Њ–Љ –Ї—А–Є—В–Є—З–µ—Б–Ї–Њ–є –Ј–љ–∞—З–Є–Љ–Њ—Б—В–Є —А–∞–љ–љ–µ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Њ–±—К–µ–Љ–љ—Л—Е –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–є –≥–Њ–ї–Њ–≤–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ –Њ–љ–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П –љ–∞—Б—В–Њ—А–Њ–ґ–µ–љ–љ–Њ—Б—В—М –і–Њ–ї–ґ–љ–∞ –њ—А–Є—Б—Г—В—Б—В–≤–Њ–≤–∞—В—М —Г –Ї–∞–ґ–і–Њ–≥–Њ —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В–∞, –Њ—Б–Љ–∞—В—А–Є–≤–∞—О—Й–µ–≥–Њ –њ–∞—Ж–Є–µ–љ—В–∞ —Б –У–С.
–У–Њ–ї–Њ–≤–љ–∞—П –±–Њ–ї—М –њ—А–Є –Ы–Ю–†-–њ–∞—В–Њ–ї–Њ–≥–Є–Є. –Я—А–Є —Б–Є–љ—Г—Б–Є—В–∞—Е –У–С –Њ—В–ї–Є—З–∞–µ—В—Б—П —А—П–і–Њ–Љ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–µ–є [34]. –Ф–ї—П –љ–µ–µ —Е–∞—А–∞–Ї—В–µ—А–љ–∞ –њ–µ—А–Є–Њ–і–Є—З–љ–Њ—Б—В—М —Б –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М—О –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –Ї —Б–µ—А–µ–і–Є–љ–µ –і–љ—П. –Я—А–Є —Д—А–Њ–љ—В–Є—В–∞—Е –У–С –ї–Њ–Ї–∞–ї–Є–Ј—Г–µ—В—Б—П –≤ –ї–Њ–±–љ–Њ–є –Њ–±–ї–∞—Б—В–Є, –∞ –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–∞—П –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –±–Њ–ї–Є –њ—А–Є—Е–Њ–і–Є—В—Б—П –љ–∞ –Њ–±–ї–∞—Б—В—М –њ–µ—А–µ–љ–Њ—Б–Є—Ж—Л. –С–Њ–ї—М –њ–Њ—Б—В–Њ—П–љ–љ–∞—П, –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –Є–љ—В–µ–љ—Б–Є–≤–љ–∞—П, –Њ—Б–Њ–±–µ–љ–љ–Њ –њ—А–Є –Ј–∞—В—А—Г–і–љ–µ–љ–Є–Є –Њ—В—В–Њ–Ї–∞ –Њ—В–і–µ–ї—П–µ–Љ–Њ–≥–Њ. –У–С —Г—Б–Є–ї–Є–≤–∞–µ—В—Б—П –њ—А–Є –і–∞–≤–ї–µ–љ–Є–Є –Є–ї–Є –њ–Њ—Б—В—Г–Ї–Є–≤–∞–љ–Є–Є –њ–Њ –њ–µ—А–µ–і–љ–µ–є —Б—В–µ–љ–Ї–µ –ї–Њ–±–љ–Њ–є –њ–∞–Ј—Г—Е–Є, –њ—А–Є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–Љ –љ–∞–њ—А—П–ґ–µ–љ–Є–Є, –Ї–∞—И–ї–µ, —З–Є—Е–∞–љ–Є–Є, –њ—А–Є –њ–Њ–≤–Њ—А–Њ—В–∞—Е –≥–Њ–ї–Њ–≤—Л, –≤ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є –ї–µ–ґ–∞ –љ–∞ –ґ–Є–≤–Њ—В–µ –Є –і—А. –Ґ–∞–Ї–ґ–µ –≤–∞–ґ–љ–Њ –њ–Њ–Љ–љ–Є—В—М, —З—В–Њ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–µ –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ –≤ –Ї–ї–Є–љ–Њ–≤–Є–і–љ–Њ–є –њ–∞–Ј—Г—Е–µ –Љ–Њ–ґ–µ—В –і–∞–≤–∞—В—М –У–С, –Ї—А–∞–є–љ–µ —Б—Е–Њ–ґ—Г—О —Б –У–С–Э, –љ–Њ —Г—Б—В–Њ–є—З–Є–≤—Г—О –Ї –Њ–±—Л—З–љ–Њ–є —В–µ—А–∞–њ–Є–Є. –Ф–Є–∞–≥–љ–Њ–Ј –њ–Њ–і—В–≤–µ—А–ґ–і–∞–µ—В—Б—П –њ—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є –Ъ–Ґ –Є/–Є–ї–Є –Ь–†–Ґ –Њ–Ї–Њ–ї–Њ–љ–Њ—Б–Њ–≤—Л—Е –њ–∞–Ј—Г—Е.
–¶–µ—А–≤–Є–Ї–Њ–≥–µ–љ–љ–∞—П –≥–Њ–ї–Њ–≤–љ–∞—П –±–Њ–ї—М (–¶–У–С). –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –¶–У–С –≤ –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л–µ —В—А—Г–і–љ–Њ—Б—В–Є. –С–Њ–ї–Є –≤ —И–µ–є–љ–Њ–Љ –Њ—В–і–µ–ї–µ, –∞ —В–∞–Ї–ґ–µ –Љ—Л—И–µ—З–љ–Њ–µ –љ–∞–њ—А—П–ґ–µ–љ–Є–µ —П–≤–ї—П—О—В—Б—П —З–∞—Б—В—Л–Љ–Є —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ–Є –≤–Њ –≤—А–µ–Љ—П –њ—А–Є—Б—В—Г–њ–∞ –Љ–Є–≥—А–µ–љ–Є –Є –У–С–Э. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є J. Blau –Є —Б–Њ–∞–≤—В. [35] —Г–Ї–∞–Ј—Л–≤–∞–µ—В—Б—П, —З—В–Њ 67% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Љ–Є–≥—А–µ–љ—М—О –Є—Б–њ—Л—В—Л–≤–∞—О—В –±–Њ–ї—М –Є/–Є–ї–Є –љ–∞–њ—А—П–ґ–µ–љ–Є–µ –≤ —И–µ–µ, –њ—А–Є —Н—В–Њ–Љ —Г 31% –і–∞–љ–љ—Л–µ —Б–Є–Љ–њ—В–Њ–Љ—Л –Њ—В–Љ–µ—З–∞—О—В—Б—П –≤ –њ—А–Њ–і—А–Њ–Љ–∞–ї—М–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ, —Г 93% – –≤ –њ–µ—А–Є–Њ–і –∞—В–∞–Ї–Є –Є –≤ 31% —Б–ї—Г—З–∞–µ–≤ – –≤ –њ–Њ—Б—В–і—А–Њ–Љ–∞–ї—М–љ–Њ–є —Д–∞–Ј–µ. –Ь–Є–Њ—Д–∞—Б—Ж–Є–∞–ї—М–љ—Л–є —Б–Є–љ–і—А–Њ–Љ –Њ–і–Є–љ–∞–Ї–Њ–≤–Њ —З–∞—Б—В–Њ –≤—Б—В—А–µ—З–∞–µ—В—Б—П –њ—А–Є –Љ–Є–≥—А–µ–љ–Є –Є –У–С–Э, —З—В–Њ –Ј–∞—В—А—Г–і–љ—П–µ—В –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ—Г—О –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї—Г –У–С. –Ю–і–љ–∞–Ї–Њ –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –≥—А—Г–њ–њ–Њ–є —Н–Ї—Б–њ–µ—А—В–Њ–≤ –≤—Л–і–µ–ї–µ–љ—Л –≤–∞–ґ–љ—Л–µ –Њ—В–ї–Є—З–Є—В–µ–ї—М–љ—Л–µ –њ—А–Є–Ј–љ–∞–Ї–Є –¶–У–С, –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ—Л–µ –≤ —В–∞–±–ї–Є—Ж–µ 2 [36].
–Т –њ–µ—А–µ—Б–Љ–Њ—В—А–µ–љ–љ—Л—Е –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є—Е –Ї—А–Є—В–µ—А–Є—П—Е –Њ—Б–Њ–±–Њ –њ–Њ–і—З–µ—А–Ї–Є–≤–∞–µ—В—Б—П –≤–∞–ґ–љ–Њ—Б—В—М –љ–∞–ї–Є—З–Є—П –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –≤–Њ–≤–ї–µ—З–µ–љ–Є—П —И–µ–є–љ–Њ–≥–Њ –Њ—В–і–µ–ї–∞, –њ—А–Є—Б—В—Г–њ–Њ–≤ –У–С, –≤—Л–Ј—Л–≤–∞–µ–Љ—Л—Е –Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Є–Љ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ–Љ, –∞ —В–∞–Ї–ґ–µ –Њ–±–ї–Є–≥–∞—В–љ–Њ–≥–Њ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –Њ—В –±–ї–Њ–Ї–∞–і—Л –∞–љ–µ—Б—В–µ—В–Є–Ї–Њ–Љ.
–Ш–Ј —А–µ–і–Ї–Є—Е –њ—А–Є—З–Є–љ, –Є–Љ–Є—В–Є—А—Г—О—Й–Є—Е –•–У–С–Э, —Б–ї–µ–і—Г–µ—В –њ–Њ–Љ–љ–Є—В—М –Њ —Б–Є–љ–і—А–Њ–Љ–µ –≤–љ—Г—В—А–Є—З–µ—А–µ–њ–љ–Њ–є –≥–Є–њ–Њ—В–µ–љ–Ј–Є–Є –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–Љ –Љ–µ–љ–Є–љ–≥–Є—В–µ, –Ї–Њ—В–Њ—А—Л–µ –Љ–Њ–≥—Г—В –њ—А–Њ—П–≤–ї—П—В—М—Б—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є —Б—Е–Њ–ґ–µ–є –У–С.
–Ч–∞—З–∞—Б—В—Г—О –•–У–С–Э —Б–Њ—З–µ—В–∞–µ—В—Б—П —Б –Є–Ј–±—Л—В–Њ—З–љ—Л–Љ –њ—А–Є–µ–Љ–Њ–Љ –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Њ–≤ –Є —А–∞–Ј–≤–Є—В–Є–µ–Љ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ-–Є–љ–і—Г—Ж–Є—А–Њ–≤–∞–љ–љ–Њ–є –≥–Њ–ї–Њ–≤–љ–Њ–є –±–Њ–ї–Є (–Ы–Ш–У–С). –£—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ —Д–∞–Ї—В–∞ –Є —Г—А–Њ–≤–љ—П –Ј–ї–Њ—Г–њ–Њ—В—А–µ–±–ї–µ–љ–Є—П –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–∞–Љ–Є —П–≤–ї—П–µ—В—Б—П –Ї—А–Є—В–Є—З–µ—Б–Ї–Є –≤–∞–ґ–љ—Л–Љ –і–ї—П –њ—А–Њ–≤–µ–і–µ–љ–Є—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є. –Я—А–Є –Ы–Ш–У–С –љ–µ–Њ–±—Е–Њ–і–Є–Љ–∞ –Њ–±—П–Ј–∞—В–µ–ї—М–љ–∞—П –Њ—В–Љ–µ–љ–∞ –њ—А–µ–њ–∞—А–∞—В–∞ –Є–Ј–±—Л—В–Њ—З–љ–Њ–≥–Њ –њ—А–Є–µ–Љ–∞, —В. –Ї. —В–Њ–ї—М–Ї–Њ –њ–Њ—Б–ї–µ —Н—В–Њ–≥–Њ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –Њ–ґ–Є–і–∞—В—М —Н—Д—Д–µ–Ї—В–∞ –Њ—В –њ—А–Њ–≤–Њ–і–Є–Љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є.
–Я–ї–∞–љ–Є—А–Њ–≤–∞–љ–Є–µ –Є —Б–Њ—Б—В–∞–≤–ї–µ–љ–Є–µ —Б—В—А–∞—В–µ–≥–Є–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є –У–С–Э
–Ю—Б–љ–Њ–≤–љ—Л–µ –њ–Њ–і—Е–Њ–і—Л –Ї –њ–ї–∞–љ–Є—А–Њ–≤–∞–љ–Є—О —В–µ—А–∞–њ–Є–Є –У–С–Э –Љ–Њ–ґ–љ–Њ —Б—Г–Љ–Љ–Є—А–Њ–≤–∞—В—М —Б–ї–µ–і—Г—О—Й–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ:
1. –Я–Њ—Б—В–∞–љ–Њ–≤–Ї–∞ –њ—А–∞–≤–Є–ї—М–љ–Њ–≥–Њ –і–Є–∞–≥–љ–Њ–Ј–∞.
2. –Т—Л—П–≤–ї–µ–љ–Є–µ —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –Є –њ—Б–Є—Е–Є–∞—В—А–Є—З–µ—Б–Ї–Є—Е –Ї–Њ–Љ–Њ—А–±–Є–і–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤.
3. –Ю—Ж–µ–љ–Ї–∞ —Б—В–µ–њ–µ–љ–Є —Б—В—А–∞–і–∞–љ–Є—П –Њ—В –У–С.
4. –Т—Л—П–≤–ї–µ–љ–Є–µ –Є –Ї–Њ–љ—В—А–Њ–ї—М —В—А–Є–≥–≥–µ—А–Њ–≤ –У–С.
5. –Ш—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –і–љ–µ–≤–љ–Є–Ї–∞ –У–С –і–ї—П —Г—В–Њ—З–љ–µ–љ–Є—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї –±–Њ–ї–Є, —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –Є —В—А–Є–≥–≥–µ—А–Њ–≤.
6. –§–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ —А–µ–∞–ї–Є—Б—В–Є—З–љ—Л—Е —Ж–µ–ї–µ–є –Є –њ—А–Њ–≥–љ–Њ–Ј–Њ–≤ —В–µ—А–∞–њ–Є–Є.
7. –Ю—Ж–µ–љ–Ї–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –љ–µ—Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є/–Є–ї–Є —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Љ–µ—В–Њ–і–Њ–≤ —В–µ—А–∞–њ–Є–Є, –∞ —В–∞–Ї–ґ–µ –≤—Л–±–Њ—А –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В–Є –ї–µ—З–µ–љ–Є—П.
8. –Ъ–Њ—А—А–µ–Ї—Ж–Є—П –њ—Б–Є—Е–Њ—Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ –Ї–∞–Ї –≤–µ–і—Г—Й–µ–є –њ—А–Є—З–Є–љ—Л —Г—З–∞—Й–µ–љ–Є—П –У–С–Э.
9. –Э–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є—П –Њ–±—А–∞–Ј–∞ –ґ–Є–Ј–љ–Є: –і–Њ—Б—В–∞—В–Њ—З–љ—Л–є —Б–Њ–љ, —А–∞—Ж–Є–Њ–љ–∞–ї—М–љ—Л–є —А–µ–ґ–Є–Љ —А–∞–±–Њ—В—Л –Є –Њ—В–і—Л—Е–∞, —А–µ–≥—Г–ї—П—А–љ–Њ–µ –њ–Є—В–∞–љ–Є–µ, –і–Њ—Б—В–∞—В–Њ—З–љ–Њ–µ –њ–Њ—В—А–µ–±–ї–µ–љ–Є–µ –ґ–Є–і–Ї–Њ—Б—В–Є, —А–µ–≥—Г–ї—П—А–љ–∞—П –Њ–Ј–і–Њ—А–Њ–≤–Є—В–µ–ї—М–љ–∞—П —Б–њ–Њ—А—В–Є–≤–љ–∞—П –љ–∞–≥—А—Г–Ј–Ї–∞.
10. –Я—А–Њ–≤–µ–і–µ–љ–Є–µ –Њ–±—А–∞–Ј–Њ–≤–∞—В–µ–ї—М–љ—Л—Е –њ—А–Њ–≥—А–∞–Љ–Љ –і–ї—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ–Є —Д–Њ—А–Љ–∞–Љ–Є –У–С–Э.
–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ—Л–є –Љ—Г–ї—М—В–Є–Љ–Њ–і–∞–ї—М–љ—Л–є –њ–Њ–і—Е–Њ–і –Ї —В–µ—А–∞–њ–Є–Є –У–С–Э —П–≤–ї—П–µ—В—Б—П «–Ј–Њ–ї–Њ—В—Л–Љ —Б—В–∞–љ–і–∞—А—В–Њ–Љ» –Є –≤–Ї–ї—О—З–∞–µ—В 3 –Њ—Б–љ–Њ–≤–љ—Л—Е –љ–∞–њ—А–∞–≤–ї–µ–љ–Є—П:
1) –љ–µ–ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ –Љ–µ—В–Њ–і—Л —В–µ—А–∞–њ–Є–Є;
2) —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є—П —Н–њ–Є–Ј–Њ–і–Њ–≤ –У–С;
3) –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–µ –ї–µ—З–µ–љ–Є–µ —З–∞—Б—В—Л—Е –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е —Д–Њ—А–Љ –У–С–Э.
–Я–µ—А–≤—Л–Љ —И–∞–≥–Њ–Љ —П–≤–ї—П–µ—В—Б—П –≤—Л—П–≤–ї–µ–љ–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–∞—В—В–µ—А–љ–∞ –У–С–Э. –Ъ–∞–Ї —З–∞—Б—В–Њ –Њ—В–Љ–µ—З–∞–µ—В—Б—П –У–С? –Ъ–∞–Ї–Њ–≤–∞ –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є—П –Є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞? –Ъ–∞–Ї–Є–µ —Б–Є–Љ–њ—В–Њ–Љ—Л —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—В –±–Њ–ї—М? –Ш–Љ–µ–µ—В—Б—П –ї–Є —Б–µ–Ј–Њ–љ–љ–∞—П –≤–∞—А–Є–∞–±–µ–ї—М–љ–Њ—Б—В—М –У–С? –Ъ–∞–Ї–Є–µ –Њ—Б–љ–Њ–≤–љ—Л–µ –њ—А–Њ–≤–Њ–Ї–∞—В–Њ—А—Л –У–С? –°–Ї–Њ–ї—М–Ї–Њ –Є –Ї–∞–Ї–Є–µ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –њ–∞—Ж–Є–µ–љ—В –њ–Њ–ї—Г—З–∞–µ—В –њ–Њ –њ—А–Є—З–Є–љ–µ –У–С –≤ —В–µ—З–µ–љ–Є–µ –љ–µ–і–µ–ї–Є –Є–ї–Є –Љ–µ—Б—П—Ж–∞? –Ю—Б–љ–Њ–≤–љ—Л–µ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–µ –њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Є —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞? –Ч–љ–∞—З–Є—В–µ–ї—М–љ—Г—О –њ–Њ–Љ–Њ—Й—М –і–ї—П —В–Њ—З–љ–Њ–≥–Њ –Њ—В–≤–µ—В–∞ –љ–∞ –і–∞–љ–љ—Л–µ –≤–Њ–њ—А–Њ—Б—Л –Њ–Ї–∞–Ј—Л–≤–∞–µ—В –≤–µ–і–µ–љ–Є–µ –і–љ–µ–≤–љ–Є–Ї–∞ –У–С. –Р–љ–∞–ї–Є–Ј –і–∞–љ–љ—Л—Е –і–љ–µ–≤–љ–Є–Ї–Њ–≤ –У–С –њ–Њ–Ј–≤–Њ–ї—П–µ—В –љ–µ —В–Њ–ї—М–Ї–Њ —Г—В–Њ—З–љ–Є—В—М –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Є —Ж–µ—Д–∞–ї–≥–Є–Є, –љ–Њ –Є –≤—Л—П–≤–Є—В—М –њ—А–µ–і—А–∞—Б–њ–Њ–ї–∞–≥–∞—О—Й–Є–µ –Є –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є–µ —Д–∞–Ї—В–Њ—А—Л —Б –њ–Њ—Б–ї–µ–і—Г—О—Й–µ–є –Ї–Њ—А—А–µ–Ї—Ж–Є–µ–є –≤ —Е–Њ–і–µ —В–µ—А–∞–њ–Є–Є.
–Т—В–Њ—А—Л–Љ —И–∞–≥–Њ–Љ –≤ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–Є —В–∞–Ї—В–Є–Ї–Є —В–µ—А–∞–њ–Є–Є —П–≤–ї—П–µ—В—Б—П —Г—В–Њ—З–љ–µ–љ–Є–µ —Б—В–µ–њ–µ–љ–Є –љ–∞—А—Г—И–µ–љ–Є—П –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –У–С. –Т–∞–ґ–љ–Њ –њ–Њ–ї—Г—З–Є—В—М –Њ—В–≤–µ—В—Л –љ–∞ –≤–Њ–њ—А–Њ—Б—Л: –Ї–∞–Ї —З–∞—Б—В–Њ –њ–∞—Ж–Є–µ–љ—В –њ—А–Њ–њ—Г—Б–Ї–∞–µ—В —А–∞–±–Њ—З–Є–µ –і–љ–Є –њ–Њ –њ—А–Є—З–Є–љ–µ –У–С, –Ї–∞–Ї —З–∞—Б—В–Њ –Є –љ–∞ —Б–Ї–Њ–ї—М–Ї–Њ —Б–љ–Є–ґ–µ–љ–∞ –µ–≥–Њ —А–∞–±–Њ—В–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –Є –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Є–Ј-–Ј–∞ –У–С? –Ф–ї—П –Њ–±—К–µ–Ї—В–Є–≤–Є–Ј–∞—Ж–Є–Є –њ–Њ–ї—Г—З–µ–љ–љ—Л—Е –і–∞–љ–љ—Л—Е –Є –Ї–Њ–љ—В—А–Њ–ї—П –Ј–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М—О —В–µ—А–∞–њ–Є–Є —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ —А–∞–Ј—А–∞–±–Њ—В–∞–љ–љ—Л–µ –∞–љ–Ї–µ—В—Л –Є —И–Ї–∞–ї—Л. –Ю–і–љ–Є–Љ –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ —Г–і–Њ–±–љ—Л—Е –љ–∞ –њ—А–∞–Ї—В–Є–Ї–µ —П–≤–ї—П–µ—В—Б—П –Њ–њ—А–Њ—Б–љ–Є–Ї HIT-6 (–Њ—Ж–µ–љ–Ї–∞ –≤–ї–Є—П–љ–Є—П –У–С –љ–∞ –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М). –°—В–µ–њ–µ–љ—М –≤–ї–Є—П–љ–Є—П –У–С –љ–∞ –Ї–∞—З–µ—Б—В–≤–Њ –ґ–Є–Ј–љ–Є —П–≤–ї—П–µ—В—Б—П –Њ–±—П–Ј–∞—В–µ–ї—М–љ—Л–Љ –Ї—А–Є—В–µ—А–Є–µ–Љ –і–ї—П –≤—Л–±–Њ—А–∞ –∞–і–µ–Ї–≤–∞—В–љ–Њ–є —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–є —Б—В—А–∞—В–µ–≥–Є–Є [37].
–Ъ–Њ–≥–љ–Є—В–Є–≤–љ–∞—П –њ–Њ–≤–µ–і–µ–љ—З–µ—Б–Ї–∞—П —В–µ—А–∞–њ–Є—П –љ–∞ –љ–∞—З–∞–ї—М–љ–Њ–Љ —Н—В–∞–њ–µ —П–≤–ї—П–µ—В—Б—П –Њ–і–љ–Њ–є –Є–Ј –≤–∞–ґ–љ–µ–є—И–Є—Е —Б–Њ—Б—В–∞–≤–ї—П—О—Й–Є—Е –ї–µ—З–µ–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —З–∞—Б—В—Л–Љ–Є –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ–Є –≤–∞—А–Є–∞–љ—В–∞–Љ–Є –У–С–Э. –£–ґ–µ –љ–∞ –њ–µ—А–≤–Є—З–љ–Њ–Љ –Њ—Б–Љ–Њ—В—А–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ–±—К—П—Б–љ–Є—В—М –њ–∞—Ж–Є–µ–љ—В—Г –і–Њ–±—А–Њ–Ї–∞—З–µ—Б—В–≤–µ–љ–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –µ–≥–Њ –њ—А–Є—З–Є–љ—Л, –Њ—Б–љ–Њ–≤–љ—Л–µ –њ—А–Њ–≤–Њ—Ж–Є—А—Г—О—Й–Є–µ —Д–∞–Ї—В–Њ—А—Л, —А–Њ–ї—М –њ—Б–Є—Е–Њ—Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ –љ–∞–њ—А—П–ґ–µ–љ–Є—П –Є —Б—В—А–µ—Б—Б–∞, –Њ—Б–љ–Њ–≤–љ—Л–µ —Ж–µ–ї–Є –ї–µ—З–µ–љ–Є—П, –∞ —В–∞–Ї–ґ–µ –≤–∞–ґ–љ–Њ—Б—В—М –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є–Є –Њ–±—А–∞–Ј–∞ –ґ–Є–Ј–љ–Є (—Б–Њ–±–ї—О–і–µ–љ–Є–µ —А–µ–ґ–Є–Љ–∞ —Б–љ–∞, —А–µ–≥—Г–ї—П—А–љ–Њ–µ –њ–Є—В–∞–љ–Є–µ –Є –і–Њ—Б—В–∞—В–Њ—З–љ—Л–є –Њ–±—К–µ–Љ –њ–Њ—В—А–µ–±–ї–µ–љ–Є—П –ґ–Є–і–Ї–Њ—Б—В–Є, —А–µ–≥—Г–ї—П—А–љ–∞—П –Њ–Ј–і–Њ—А–Њ–≤–Є—В–µ–ї—М–љ–∞—П —Б–њ–Њ—А—В–Є–≤–љ–∞—П –љ–∞–≥—А—Г–Ј–Ї–∞).
–Ю—Б–љ–Њ–≤–љ—Л–µ –њ–Њ–і—Е–Њ–і—Л –Ї —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –њ—А–Є –У–С–Э
–Т –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –≤—А–∞—З–Є –Њ–±—Й–µ–є –њ—А–∞–Ї—В–Є–Ї–Є –Є –љ–µ–≤—А–Њ–ї–Њ–≥–Є —Б—В–∞–ї–Ї–Є–≤–∞—О—В—Б—П —Б —З–∞—Б—В—Л–Љ–Є –Є–ї–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ–Є —Д–Њ—А–Љ–∞–Љ–Є –У–С–Э. –Э–µ—З–∞—Б—В–∞—П —Н–њ–Є–Ј–Њ–і–Є—З–µ—Б–Ї–∞—П –У–С–Э, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –љ–µ –≤—Л–Ј—Л–≤–∞–µ—В –љ–∞—А—Г—И–µ–љ–Є–є –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є –љ–µ –њ—А–Є–≤–Њ–і–Є—В –Ї –Њ–±—А–∞—Й–µ–љ–Є—О –Ј–∞ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й—М—О. –Ю—В–і–µ–ї—М–љ—Л–µ —Н–њ–Є–Ј–Њ–і—Л –У–С–Э –Љ–Њ–≥—Г—В –±—Л—В—М –Ї—А–∞—В–Ї–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ–Є (30–120 –Љ–Є–љ) –Є –Ї—Г–њ–Є—А–Њ–≤–∞—В—М—Б—П —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ –љ–∞ —Д–Њ–љ–µ –Њ—В–і—Л—Е–∞, –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П —А–µ–ї–∞–Ї—Б–∞—Ж–Є–Њ–љ–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤, —Б–љ–∞. –Ю–њ—А–µ–і–µ–ї–µ–љ–Є–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Њ–≤ –њ—А–Є –У–С–Э –Ј–∞–≤–Є—Б–Є—В –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –Њ—В —Б—В–µ–њ–µ–љ–Є –≤–ї–Є—П–љ–Є—П –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –љ–∞ –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –Ї–∞—З–µ—Б—В–≤–Њ –ґ–Є–Ј–љ–Є. –Я—А–Є –і–ї–Є—В–µ–ї—М–љ—Л—Е —Н–њ–Є–Ј–Њ–і–∞—Е –У–С–Э –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Ї–∞–Ї –Љ–Њ–ґ–љ–Њ –±—Л—Б—В—А–µ–µ –Ї—Г–њ–Є—А–Њ–≤–∞—В—М –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ —Б —Ж–µ–ї—М—О —Б–љ–Є–ґ–µ–љ–Є—П —А–Є—Б–Ї–Њ–≤ —Е—А–Њ–љ–Є–Ј–∞—Ж–Є–Є –У–С –Є –Ї–∞–Ї –Љ–Њ–ґ–љ–Њ —Б–Ї–Њ—А–µ–є—И–µ–≥–Њ –њ–Њ–ї–љ–Њ–≥–Њ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–∞.
–Я—А–Є –У–С–Э –њ–∞—Ж–Є–µ–љ—В—Л –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ –Є—Б–њ–Њ–ї—М–Ј—Г—О—В –±–µ–Ј—А–µ—Ж–µ–њ—В—Г—А–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –Є–Ј –≥—А—Г–њ–њ –њ—А–Њ—Б—В—Л—Е (–Э–Я–Т–Я, –∞—Ж–µ—В–∞–Љ–Є–љ–Њ—Д–µ–љ) –Є –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л—Е –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Њ–≤, —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤—Г—П—Б—М —Б–Њ–±—Б—В–≤–µ–љ–љ—Л–Љ –Є–ї–Є —З—Г–ґ–Є–Љ –Њ–њ—Л—В–Њ–Љ, –Љ–љ–µ–љ–Є–µ–Љ —Д–∞—А–Љ–∞—Ж–µ–≤—В–∞ –≤ –∞–њ—В–µ–Ї–µ, –љ–Њ –±–µ–Ј –Ї–∞–Ї–Є—Е-–ї–Є–±–Њ –≤—А–∞—З–µ–±–љ—Л—Е –Ї–Њ–љ—Б—Г–ї—М—В–∞—Ж–Є–є.
–Ю—Б–љ–Њ–≤–љ—Л–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –њ–Њ —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є –У–С–Э [38]:
1. –Ш—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–µ–µ –≤ –љ–∞—З–∞–ї–µ —Н–њ–Є–Ј–Њ–і–∞ –У–С–Э. –£–≤–µ–ї–Є—З–µ–љ–Є–µ –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –У–С –Љ–Њ–ґ–µ—В –њ—А–Є–≤–Њ–і–Є—В—М –Ї —Б–љ–Є–ґ–µ–љ–Є—О –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞—О—Й–µ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Є –њ—А–Є–µ–Љ—Г –±–Њ–ї—М—И–µ–є –і–Њ–Ј–Є—А–Њ–≤–Ї–Є.
2. –Ш–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л–є –њ–Њ–і–±–Њ—А —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–є –і–Њ–Ј–Є—А–Њ–≤–Ї–Є –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–∞. –Т –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ—Л—Е –љ–∞—З–∞–ї—М–љ—Л—Е –і–Њ–Ј–Є—А–Њ–≤–Њ–Ї —Б —Ж–µ–ї—М—О –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є—П —А–µ—Ж–Є–і–Є–≤–∞ –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –Є –њ–Њ–≤—В–Њ—А–љ–Њ–≥–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –њ—А–µ–њ–∞—А–∞—В–∞. –£ –љ–µ–Ї–Њ—В–Њ—А—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Љ–Њ–≥—Г—В –±—Л—В—М —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л –љ–Є–Ј–Ї–Є–µ –і–Њ–Ј—Л –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Њ–≤, –≤ —В–∞–Ї–Њ–Љ —Б–ї—Г—З–∞–µ –і–Њ–Ј–Є—А–Њ–≤–Ї–∞ —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П —В–Њ–ї—М–Ї–Њ –≤ —Б–ї—Г—З–∞–µ —Б–љ–Є–ґ–µ–љ–Є—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞–љ–Є—П.
3. –Т—Л—Б–Њ–Ї–Є–є —Г—А–Њ–≤–µ–љ—М —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є —Б–љ–Є–ґ–µ–љ–Є–µ –Њ–±—Й–Є—Е –і–Њ–Ј–Є—А–Њ–≤–Њ–Ї –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Њ–≤ –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ —Б–њ–µ—Ж–Є–∞–ї—М–љ—Л—Е –Є—Е –±—Л—Б—В—А–Њ–і–µ–є—Б—В–≤—Г—О—Й–Є—Е —Д–Њ—А–Љ (–љ–∞–њ—А–Є–Љ–µ—А, –±—Л—Б—В—А–Њ–і–µ–є—Б—В–≤—Г—О—Й–∞—П —Д–Њ—А–Љ–∞ –Є–±—Г–њ—А–Њ—Д–µ–љ–∞ – –Э—Г—А–Њ—Д–µ–љ –≠–Ї—Б–њ—А–µ—Б—Б).
4. –° –љ–∞—А–∞—Б—В–∞–љ–Є–µ–Љ —З–∞—Б—В–Њ—В—Л –У–С, –∞ —В–∞–Ї–ґ–µ –њ—А–Є –•–У–С–Э –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –Ї–Њ–Љ–Њ—А–±–Є–і–љ—Л–Љ–Є –њ—Б–Є—Е–Њ—Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ—Л–Љ–Є —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞–Љ–Є –Њ—В–Љ–µ—З–∞–µ—В—Б—П —В–µ–љ–і–µ–љ—Ж–Є—П –Ї —Б–љ–Є–ґ–µ–љ–Є—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞—О—Й–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –Т —В–∞–Ї–Њ–є —Б–Є—В—Г–∞—Ж–Є–Є —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, —Б —Ж–µ–ї—М—О –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Ы–Ш–У–С –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —З–µ—В–Ї–Њ –Њ–≥—А–∞–љ–Є—З–Є—В—М –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ —Г–њ–Њ—В—А–µ–±–ї—П–µ–Љ—Л—Е –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Њ–≤: —Б–Њ–і–µ—А–ґ–∞—Й–Є—Е –±–∞—А–±–Є—В—Г—А–∞—В—Л – –і–Њ 3–4 —А–∞–Ј –≤ –Љ–µ—Б—П—Ж, —В—А–Є–њ—В–∞–љ–Њ–≤ – –і–Њ 9 —А–∞–Ј –≤ –Љ–µ—Б—П—Ж, –њ—А–Њ—Б—В—Л—Е –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Њ–≤ –Є –љ–µ—Б—В–µ—А–Њ–Є–і–љ—Л—Е –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ (–Э–Я–Т–Я) – –і–Њ 15 –і–Њ–Ј –≤ —В–µ—З–µ–љ–Є–µ –Љ–µ—Б—П—Ж–∞.
–° —Ж–µ–ї—М—О –Њ—Ж–µ–љ–Ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Њ–≤ –њ—А–Є –У–С–Э –њ—А–Є–Љ–µ–љ—П—О—В—Б—П —Б–ї–µ–і—Г—О—Й–Є–µ –Љ–Њ–і–Є—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ—Л–µ –Ї—А–Є—В–µ—А–Є–Є:
1. –Ю—В—Б—Г—В—Б—В–≤–Є–µ –У–С —З–µ—А–µ–Ј 2 —З (–Љ–∞–Ї—Б–Є–Љ—Г–Љ 4 —З) –њ–Њ—Б–ї–µ –њ—А–Є–µ–Љ–∞ –њ—А–µ–њ–∞—А–∞—В–∞.
2. –Я—А–Њ–ї–Њ–љ–≥–Є—А–Њ–≤–∞–љ–љ—Л–є —Н—Д—Д–µ–Ї—В, –Њ—В—Б—Г—В—Б—В–≤–Є–µ —А–µ—Ж–Є–і–Є–≤–∞ –У–С.
3. –Я–Њ–ї–љ–Њ–µ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–∞ –≤ –і–µ–љ—М –њ—А–Є–µ–Љ–∞ –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–∞.
4. –•–Њ—А–Њ—И–∞—П –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—П, –Њ—В—Б—Г—В—Б—В–≤–Є–µ –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є (–Э–Ы–†).
–Ы–µ—З–µ–љ–Є–µ –њ—А–Є–Ј–љ–∞–µ—В—Б—П –љ–µ—Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–Љ, –µ—Б–ї–Є 2 –Є –±–Њ–ї–µ–µ –Є–Ј –і–∞–љ–љ—Л—Е –Ї—А–Є—В–µ—А–Є–µ–≤ –љ–µ –≤—Л–њ–Њ–ї–љ—П—О—В—Б—П [39].
–Я—А–µ–њ–∞—А–∞—В–∞–Љ–Є –њ–µ—А–≤–Њ–≥–Њ –≤—Л–±–Њ—А–∞ –і–ї—П –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є—П —Н–њ–Є–Ј–Њ–і–∞ –У–С–Э —П–≤–ї—П—О—В—Б—П –њ—А–Њ—Б—В—Л–µ –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Є (–њ–∞—А–∞—Ж–µ—В–∞–Љ–Њ–ї, –∞—Ж–µ—В–Є–ї—Б–∞–ї–Є—Ж–Є–ї–Њ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞), –∞ —В–∞–Ї–ґ–µ –Э–Я–Т–Я (–Є–±—Г–њ—А–Њ—Д–µ–љ (–Э—Г—А–Њ—Д–µ–љ), –Ї–µ—В–Њ–њ—А–Њ—Д–µ–љ, –љ–∞–њ—А–Њ–Ї—Б–µ–љ) [38]. –Ш–Ј–љ–∞—З–∞–ї—М–љ–Њ, —Б–Њ–≥–ї–∞—Б–љ–Њ –і–∞–љ–љ—Л–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –њ—А–µ–і–њ–Њ–ї–∞–≥–∞–ї–∞—Б—М —Б—Е–Њ–ґ–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ–∞—А–∞—Ж–µ—В–∞–Љ–Њ–ї–∞, –∞—Ж–µ—В–Є–ї—Б–∞–ї–Є—Ж–Є–ї–Њ–≤–Њ–є –Ї–Є—Б–ї–Њ—В—Л –Є –Є–±—Г–њ—А–Њ—Д–µ–љ–∞. –Ю–і–љ–∞–Ї–Њ –±–Њ–ї—М—И–∞—П —З–∞—Б—В—М –Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —Г–Ї–∞–Ј—Л–≤–∞–µ—В –љ–∞ –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є–±—Г–њ—А–Њ—Д–µ–љ–∞ –њ—А–Є –У–С–Э. –Т –Њ–і–љ–Њ–Љ –Є–Ј –њ–µ—А–≤—Л—Е —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –±—Л–ї –њ–Њ–Ї–∞–Ј–∞–љ –≤—Л—Б–Њ–Ї–Є–є –∞–љ–∞–ї—М–≥–µ—В–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В 400 –Љ–≥ –Є–±—Г–њ—А–Њ—Д–µ–љ–∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≠–У–С–Э [40]. –Т —Е–Њ–і–µ –і–≤–Њ–є–љ–Њ–≥–Њ —Б–ї–µ–њ–Њ–≥–Њ –њ–ї–∞—Ж–µ–±–Њ-–Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –±—Л–ї —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–є –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б –њ–ї–∞—Ж–µ–±–Њ –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞—О—Й–Є–є —Н—Д—Д–µ–Ї—В 400 –Є 800 –Љ–≥ –Є–±—Г–њ—А–Њ—Д–µ–љ–∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –У–С–Э [41]. –°—А–∞–≤–љ–Є—В–µ–ї—М–љ—Л–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ—А–Є –У–С–Э –≤—Л—П–≤–Є–ї–Є, —З—В–Њ –Є–±—Г–њ—А–Њ—Д–µ–љ –≤ –і–Њ–Ј–µ 400 –Љ–≥ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–µ–µ –њ–Њ –Њ—В–љ–Њ—И–µ–љ–Є—О –Ї 1000 –Љ–≥ –њ–∞—А–∞—Ж–µ—В–∞–Љ–Њ–ї–∞ –Є 500 –Љ–≥ –∞—Ж–µ—В–Є–ї—Б–∞–ї–Є—Ж–Є–ї–Њ–≤–Њ–є –Ї–Є—Б–ї–Њ—В—Л [42, 43].
–Ч–љ–∞—З–Є—В–µ–ї—М–љ—Л–є –њ—А–Њ—А—Л–≤ –≤ –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞–љ–Є–Є –Є –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є–Є –У–С —Б–≤—П–Ј–∞–љ —Б —Б–Њ–Ј–і–∞–љ–Є–µ–Љ –±—Л—Б—В—А–Њ–і–µ–є—Б—В–≤—Г—О—Й–Є—Е —Д–Њ—А–Љ –Э–Я–Т–Я, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є –Є–±—Г–њ—А–Њ—Д–µ–љ–∞.
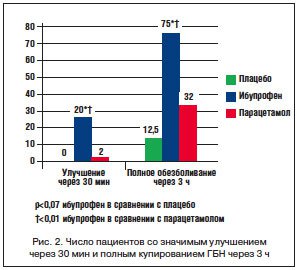
B. Packman –Є —Б–Њ–∞–≤—В. —Г—Б—В–∞–љ–Њ–≤–Є–ї–Є, —З—В–Њ –±—Л—Б—В—А–Њ–і–µ–є—Б—В–≤—Г—О—Й–Є–є –Є–±—Г–њ—А–Њ—Д–µ–љ –≤ –і–Њ–Ј–Є—А–Њ–≤–Ї–µ 400 –Љ–≥ –љ–∞—З–Є–љ–∞–ї –і–µ–є—Б—В–≤–Њ–≤–∞—В—М –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —А–∞–љ—М—И–µ –њ–∞—А–∞—Ж–µ—В–∞–Љ–Њ–ї–∞ 1000 –Љ–≥ (p<0,001). –Я—А–Є —Н—В–Њ–Љ —З–µ—А–µ–Ј 3 —З –Њ—В –љ–∞—З–∞–ї–∞ –њ—А–Є–µ–Љ–∞ —Г 75% –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ—А–Є–љ—П–≤—И–Є—Е –Є–±—Г–њ—А–Њ—Д–µ–љ, –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б 32% –љ–∞ —Д–Њ–љ–µ –њ–∞—А–∞—Ж–µ—В–∞–Љ–Њ–ї–∞, –У–С –њ–Њ–ї–љ–Њ—Б—В—М—О –Њ—В—Б—Г—В—Б—В–≤–Њ–≤–∞–ї–∞ (—А–Є—Б. 2) [44].
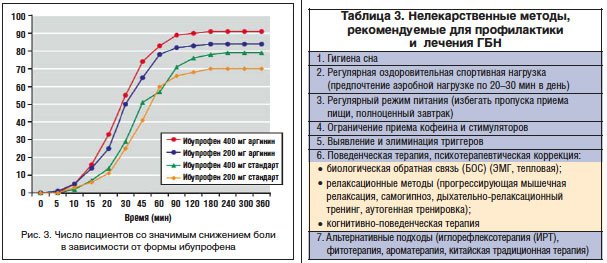
–Я–Њ –і–∞–љ–љ—Л–Љ —Б–Є—Б—В–µ–Љ–љ–Њ–≥–Њ –Њ–±–Ј–Њ—А–∞, –±—Л—Б—В—А–Њ–∞–±—Б–Њ—А–±–Є—А—Г—О—Й–Є–µ—Б—П —Б–Њ–ї–Є –Є–±—Г–њ—А–Њ—Д–µ–љ–∞ –і–µ–є—Б—В–≤—Г—О—В –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –±—Л—Б—В—А–µ–µ, –Є–Љ–µ—О—В –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–є –Є –њ—А–Њ–ї–Њ–љ–≥–Є—А–Њ–≤–∞–љ–љ—Л–є –∞–љ–∞–ї—М–≥–µ—В–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В (—А–Є—Б. 3) [45]. –Я—А–Є —Н—В–Њ–Љ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ —Б–љ–Є–ґ–µ–љ–Є–µ –Њ–±—Й–µ–є –і–Њ–Ј–Є—А–Њ–≤–Ї–Є –∞–Ї—В–Є–≤–љ–Њ–≥–Њ –≤–µ—Й–µ—Б—В–≤–∞, —В. –Ї. —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–∞ —Б—Е–Њ–ґ–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М 200 –Љ–≥ –±—Л—Б—В—А–Њ–і–µ–є—Б—В–≤—Г—О—Й–µ–≥–Њ –Є–±—Г–њ—А–Њ—Д–µ–љ–∞ –Є 400 –Љ–≥ —Б—В–∞–љ–і–∞—А—В–љ–Њ–є —Д–Њ—А–Љ—Л. –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –±—Л—Б—В—А–Њ–і–µ–є—Б—В–≤—Г—О—Й–Є—Е —Д–Њ—А–Љ –њ—А–Є–≤–Њ–і–Є—В –Ї –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –Љ–µ–љ—М—И–µ–Љ—Г –Ї–Њ–ї–Є—З–µ—Б—В–≤—Г –њ–Њ–≤—В–Њ—А–љ—Л—Е –њ—А–Є–µ–Љ–Њ–≤ –њ—А–µ–њ–∞—А–∞—В–∞.
–°–Њ–≥–ї–∞—Б–љ–Њ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ –Х–≤—А–Њ–њ–µ–є—Б–Ї–Њ–є —Д–µ–і–µ—А–∞—Ж–Є–Є –љ–µ–≤—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —Б–Њ–Њ–±—Й–µ—Б—В–≤ (EFNS), –Є–±—Г–њ—А–Њ—Д–µ–љ (–і–Њ–Ј–Є—А–Њ–≤–Ї–∞ –Њ—В 200 –і–Њ 800 –Љ–≥ –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —Д–Њ—А–Љ—Л) –≤—Е–Њ–і–Є—В –≤ —З–Є—Б–ї–Њ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Б –љ–∞–Є–≤—Л—Б—И–Є–Љ –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ—Л–Љ —Г—А–Њ–≤–љ–µ–Љ –Р –і–ї—П –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є—П –У–С–Э [38]. –Т –і–∞–љ–љ—Г—О –≥—А—Г–њ–њ—Г —В–∞–Ї–ґ–µ –≤—Е–Њ–і—П—В –њ–∞—А–∞—Ж–µ—В–∞–Љ–Њ–ї, –∞—Ж–µ—В–Є–ї—Б–∞–ї–Є—Ж–Є–ї–Њ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞, –Ї–µ—В–Њ–њ—А–Њ—Д–µ–љ, –љ–∞–њ—А–Њ–Ї—Б–µ–љ –Є –і–Є–Ї–ї–Њ—Д–µ–љ–∞–Ї. –Ю–і–љ–∞–Ї–Њ —Б —Г—З–µ—В–Њ–Љ –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –љ–Є–Ј–Ї–Њ–є —З–∞—Б—В–Њ—В—Л —А–∞–Ј–≤–Є—В–Є—П –Э–Ы–† –Є–±—Г–њ—А–Њ—Д–µ–љ –Њ—В–љ–Њ—Б–Є—В—Б—П –Ї –њ—А–µ–њ–∞—А–∞—В–∞–Љ –њ–µ—А–≤–Њ–≥–Њ –≤—Л–±–Њ—А–∞, –Њ—Б–Њ–±–µ–љ–љ–Њ –µ–≥–Њ –±—Л—Б—В—А–Њ–і–µ–є—Б—В–≤—Г—О—Й–Є–µ —Д–Њ—А–Љ—Л.
–Ъ –њ—А–µ–њ–∞—А–∞—В–∞–Љ –≤—В–Њ—А–Њ–≥–Њ —А—П–і–∞ –Њ—В–љ–Њ—Б—П—В—Б—П –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л–µ –Ї–Њ—Д–µ–Є–љ—Б–Њ–і–µ—А–ґ–∞—Й–Є–µ –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Є, –Є—Е –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –њ—А–Є –У–С–Э —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ, –љ–Њ –Њ–≥—А–∞–љ–Є—З–Є–≤–∞–µ—В—Б—П –≤—Л—Б–Њ–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ —А–∞–Ј–≤–Є—В–Є—П –Ы–Ш–У–С. –Я–Њ —Н—В–Њ–є –ґ–µ –њ—А–Є—З–Є–љ–µ –љ–µ —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–Њ –њ—А–Є–Љ–µ–љ—П—В—М –њ—А–Є –У–С–Э –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞ (–Ы–°), —Б–Њ–і–µ—А–ґ–∞—Й–Є–µ –Ї–Њ–і–µ–Є–љ –Є –±–∞—А–±–Є—В—Г—А–∞—В—Л.
–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –і–∞–љ–љ—Л–µ –њ—А–Њ–≤–µ–і–µ–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –љ–µ –њ–Њ–Ї–∞–Ј—Л–≤–∞—О—В —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Љ–Є–Њ—А–µ–ї–∞–Ї—Б–∞–љ—В–Њ–≤ –њ—А–Є –У–С–Э. –°–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ, —Н—В–Є –њ—А–µ–њ–∞—А–∞—В—Л –љ–µ –њ–Њ–Ї–∞–Ј–∞–љ—Л –і–ї—П –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є—П –У–С–Э.
–Ю—Б–љ–Њ–≤–љ—Л–µ –њ—А–Є—З–Є–љ—Л –љ–µ—Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —В–µ—А–∞–њ–Є–Є:
1. –Ф–Є–∞–≥–љ–Њ–Ј –У–С–Э —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ –Њ—И–Є–±–Њ—З–љ–Њ. –Т –і–∞–љ–љ–Њ–є —Б–Є—В—Г–∞—Ж–Є–Є –≤–Њ–Ј–Љ–Њ–ґ–љ—Л –Ї–∞–Ї –Љ–Є–љ–Є–Љ—Г–Љ –і–≤–µ –њ—А–Є—З–Є–љ—Л:
1.1. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –і–Є–∞–≥–љ–Њ–Ј –У–С–Э –Њ—И–Є–±–Њ—З–љ–Њ –≤—Л—Б—В–∞–≤–ї—П–µ—В—Б—П –њ–∞—Ж–Є–µ–љ—В–∞–Љ —Б –Љ–Є–≥—А–µ–љ—М—О –±–µ–Ј –∞—Г—А—Л. –Э–µ–њ—А–∞–≤–Є–ї—М–љ–∞—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ —Б–≤—П–Ј–∞–љ–∞ —Б –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–љ—Л–Љ –Њ–њ—А–Њ—Б–Њ–Љ –њ–∞—Ж–Є–µ–љ—В–∞.
1.2. –Ч–љ–∞—З–Є—В–µ–ї—М–љ–Њ —А–µ–ґ–µ –њ–Њ–і –Љ–∞—Б–Ї–Њ–є –У–С–Э –њ—А–Њ—В–µ–Ї–∞–µ—В –≤—В–Њ—А–Є—З–љ–∞—П –У–С, —З—В–Њ —В—А–µ–±—Г–µ—В –њ—А–Њ–≤–µ–і–µ–љ–Є—П —В—Й–∞—В–µ–ї—М–љ–Њ–≥–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Б —Ж–µ–ї—М—О —Г—В–Њ—З–љ–µ–љ–Є—П –Є—Б—В–Є–љ–љ–Њ–є –њ—А–Є—З–Є–љ—Л —Ж–µ—Д–∞–ї–≥–Є–Є.
2. –Э–µ–њ—А–∞–≤–Є–ї—М–љ—Л–є –њ–Њ–і–±–Њ—А —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є–Є: –љ–Є–Ј–Ї–Є–µ –і–Њ–Ј—Л, –њ–Њ–Ј–і–љ–Є–є –њ—А–Є–µ–Љ –Ы–° –≤ –Љ–Њ–Љ–µ–љ—В –љ–∞–Є–≤—Л—Б—И–µ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –У–С, –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ–∞—П –љ–µ–њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –Ы–°.
3. –Э–Є–Ј–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Њ–≤ –њ—А–Є –У–С–Э –Љ–Њ–ґ–µ—В –±—Л—В—М —Б–≤—П–Ј–∞–љ–∞ —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ —Е–∞—А–∞–Ї—В–µ—А–Њ–Љ –У–С–Э –Є —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ–Љ –Ы–Ш–У–С. –Т —В–∞–Ї–Є—Е —Б–Є—В—Г–∞—Ж–Є—П—Е –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ—В–Љ–µ–љ–Є—В—М –њ—А–µ–њ–∞—А–∞—В –Ј–ї–Њ—Г–њ–Њ—В—А–µ–±–ї–µ–љ–Є—П –Є –љ–∞—З–∞—В—М –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–µ –ї–µ—З–µ–љ–Є–µ.
4. –Э–µ—А–µ–∞–ї–Є—Б—В–Є—З–љ—Л–µ –Њ–ґ–Є–і–∞–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ (–љ–∞–њ—А–Є–Љ–µ—А, –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є–µ –У–С –≤ —В–µ—З–µ–љ–Є–µ 5 –Љ–Є–љ –Њ—В –љ–∞—З–∞–ї–∞ –њ—А–Є–µ–Љ–∞ –њ—А–µ–њ–∞—А–∞—В–∞), –≤—Л—А–∞–ґ–µ–љ–љ—Л–µ —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–µ –њ—Б–Є—Е–Є–∞—В—А–Є—З–µ—Б–Ї–Є–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ (–і–µ–њ—А–µ—Б—Б–Є—П, —В—А–µ–≤–Њ–ґ–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞).
–Я—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–∞—П —В–µ—А–∞–њ–Є—П
–Я—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–µ –ї–µ—З–µ–љ–Є–µ –њ—А–Є –У–С–Э –њ–Њ–і—А–∞–Ј–і–µ–ї—П–µ—В—Б—П –љ–∞ –і–≤–∞ –Њ—Б–љ–Њ–≤–љ—Л—Е –љ–∞–њ—А–∞–≤–ї–µ–љ–Є—П: –љ–µ–ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–∞—П —В–µ—А–∞–њ–Є—П –Є —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є—П. –Я–Њ–Ї–∞–Ј–∞–љ–Є–µ–Љ –і–ї—П –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є —П–≤–ї—П–µ—В—Б—П –≤—Л—Б–Њ–Ї–∞—П —З–∞—Б—В–Њ—В–∞ –Є –і–ї–Є—В–µ–ї—М–љ—Л–µ —Н–њ–Є–Ј–Њ–і—Л –У–С–Э, –∞ —В–∞–Ї–ґ–µ —Г—А–Њ–≤–µ–љ—М –љ–∞—А—Г—И–µ–љ–Є—П –Ї–∞—З–µ—Б—В–≤–∞ –ґ–Є–Ј–љ–Є –њ–∞—Ж–Є–µ–љ—В–∞. –Я—А–Є –І–≠–У–С–Э –Є –•–У–С–Э –Њ–±—Л—З–љ–Њ —В—А–µ–±—Г–µ—В—Б—П –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ —А–∞–Ј–ї–Є—З–љ—Л—Е –њ—А–µ–≤–µ–љ—В–Є–≤–љ—Л—Е –њ–Њ–і—Е–Њ–і–Њ–≤, –Њ—Б–Њ–±–µ–љ–љ–Њ –≤ —Б–ї—Г—З–∞—П—Е —Б –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ –љ–∞—А—Г—И–µ–љ–Є–µ–Љ –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є, –њ—А–Є —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –Љ–Є–≥—А–µ–љ—М—О –Є –Ї–Њ–Љ–Њ—А–±–Є–і–љ—Л–Љ–Є –њ—Б–Є—Е–Њ—Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ—Л–Љ–Є —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞–Љ–Є [38].
–Ю—Б–љ–Њ–≤–љ—Л–Љ–Є —Ж–µ–ї—П–Љ–Є –њ—А–µ–≤–µ–љ—В–Є–≤–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П —П–≤–ї—П—О—В—Б—П:
1. –°–љ–Є–ґ–µ–љ–Є–µ —З–∞—Б—В–Њ—В—Л, –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В–Є, –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –У–С.
2. –£–ї—Г—З—И–µ–љ–Є–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞—О—Й–µ–є —В–µ—А–∞–њ–Є–Є.
3. –Т–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –Ї–∞—З–µ—Б—В–≤–∞ –ґ–Є–Ј–љ–Є –њ–∞—Ж–Є–µ–љ—В–∞.
–Э–µ–ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ –њ–Њ–і—Е–Њ–і—Л –Ї –ї–µ—З–µ–љ–Є—О –У–С–Э
–Т —Е–Њ–і–µ –ї–µ—З–µ–љ–Є—П –У–С–Э –љ–µ–ї—М–Ј—П –љ–µ–і–Њ–Њ—Ж–µ–љ–Є–≤–∞—В—М –≤–∞–ґ–љ–Њ—Б—В—М –љ–µ–Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ—Л—Е –њ–Њ–і—Е–Њ–і–Њ–≤. –£ –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –У–С–Э –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Г–ї—Г—З—И–µ–љ–Є–µ –љ–∞ —Д–Њ–љ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Њ—Б–љ–Њ–≤–љ—Л—Е –љ–µ–ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤: –≥–Є–≥–Є–µ–љ–∞ —Б–љ–∞, —А–µ–≥—Г–ї—П—А–љ–∞—П –Њ–Ј–і–Њ—А–Њ–≤–Є—В–µ–ї—М–љ–∞—П —Б–њ–Њ—А—В–Є–≤–љ–∞—П –љ–∞–≥—А—Г–Ј–Ї–∞, —Б–Њ–±–ї—О–і–µ–љ–Є–µ —А–µ–ґ–Є–Љ–∞ –њ–Є—В–∞–љ–Є—П –Є –Є—Б–Ї–ї—О—З–µ–љ–Є–µ –њ—А–Њ–≤–Њ–Ї–∞—В–Њ—А–Њ–≤, –Љ–µ—В–Њ–і—Л —А–µ–ї–∞–Ї—Б–∞—Ж–Є–Є, –±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П –Њ–±—А–∞—В–љ–∞—П —Б–≤—П–Ј—М (–С–Ю–°) –Є –Ї–Њ–≥–љ–Є—В–Є–≤–љ–Њ-–њ–Њ–≤–µ–і–µ–љ—З–µ—Б–Ї–∞—П —В–µ—А–∞–њ–Є—П (—В–∞–±–ї. 3).
–°–Њ–±–ї—О–і–µ–љ–Є–µ —А–µ–ґ–Є–Љ–∞ —Б–љ–∞ —П–≤–ї—П–µ—В—Б—П –љ–µ–Њ—В—К–µ–Љ–ї–µ–Љ–Њ–є —З–∞—Б—В—М—О –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є —З–∞—Б—В—Л—Е —Н–њ–Є–Ј–Њ–і–Њ–≤ –У–С–Э. –С–µ—Б–њ–Њ—А—П–і–Њ—З–љ—Л–є —А–µ–ґ–Є–Љ —Б–љ–∞, –њ–Њ–Ј–і–љ–µ–µ –њ—А–Њ–±—Г–ґ–і–µ–љ–Є–µ –Є –і–љ–µ–≤–љ–Њ–є —Б–Њ–љ –≤ –≤—Л—Е–Њ–і–љ—Л–µ –і–љ–Є, —А–∞–љ–љ–Є–є –њ–Њ–і—К–µ–Љ –≤ –њ–Њ–љ–µ–і–µ–ї—М–љ–Є–Ї –Ј–∞—З–∞—Б—В—Г—О –њ—А–Є–≤–Њ–і—П—В –Ї –љ–∞—А–∞—Б—В–∞–љ–Є—О —З–∞—Б—В–Њ—В—Л –љ–µ —В–Њ–ї—М–Ї–Њ –Љ–Є–≥—А–µ–љ–Є, –љ–Њ –Є –У–С–Э. –°–ї–Њ–ґ–љ–Њ –Њ–і–љ–Њ–Ј–љ–∞—З–љ–Њ –њ—А–µ–і–њ–Њ–ї–Њ–ґ–Є—В—М, —З—В–Њ –њ–µ—А–≤–Є—З–љ–Њ: —Г—З–∞—Й–µ–љ–Є–µ —Н–њ–Є–Ј–Њ–і–Њ–≤ –У–С –њ—А–Є–≤–Њ–і–Є—В –Ї –Є–љ—Б–Њ–Љ–љ–Є—З–µ—Б–Ї–Є–Љ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞–Љ –Є–ї–Є –љ–∞—А—Г—И–µ–љ–Є—П —Б–љ–∞ —П–≤–ї—П—О—В—Б—П –њ—А–Є—З–Є–љ–Њ–є —З–∞—Б—В—Л—Е –њ—А–Є—Б—В—Г–њ–Њ–≤ –У–С. –Т–µ—А–Њ—П—В–љ–Њ, –і–∞–љ–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј–∞–љ—Л. –Э–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–Є —Б—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ—Л —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є, —Б–Њ–≥–ї–∞—Б–љ–Њ –Ї–Њ—В–Њ—А—Л–Љ –њ—А–Є –љ–∞–ї–Є—З–Є–Є —З–∞—Б—В—Л—Е –њ–Њ–≤—В–Њ—А—П—О—Й–Є—Е—Б—П –У–С –Њ–±—П–Ј–∞—В–µ–ї—М–љ–Њ–є —П–≤–ї—П–µ—В—Б—П –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є—П —Б–љ–∞.
–Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ —А–µ–≥—Г–ї—П—А–љ–∞—П –Њ–Ј–і–Њ—А–Њ–≤–Є—В–µ–ї—М–љ–∞—П —Б–њ–Њ—А—В–Є–≤–љ–∞—П (–њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –∞—Н—А–Њ–±–љ–∞—П) –љ–∞–≥—А—Г–Ј–Ї–∞ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ –≤–ї–Є—П–µ—В –љ–∞ —В–µ—З–µ–љ–Є–µ –У–С–Э. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є K. Koseoglu –Є —Б–Њ–∞–≤—В. –њ–Њ–Ї–∞–Ј–∞–љ–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ –њ–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–љ—П —Н–љ–і–Њ—А—Д–Є–љ–Њ–≤ –≤ –њ–ї–∞–Ј–Љ–µ –Ї—А–Њ–≤–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –У–С –њ—А–Є —А–µ–≥—Г–ї—П—А–љ–Њ–є —Б–њ–Њ—А—В–Є–≤–љ–Њ–є –љ–∞–≥—А—Г–Ј–Ї–µ –Є —Г–ї—Г—З—И–µ–љ–Є–µ —Б–Њ—Б—В–Њ—П–љ–Є—П –њ–Њ –≤—Б–µ–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ –њ–∞—А–∞–Љ–µ—В—А–∞–Љ [46].
–°–ї–µ–і—Г–µ—В –Њ–±—А–∞—В–Є—В—М –≤–љ–Є–Љ–∞–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –љ–∞ –њ–Њ—В—А–µ–±–ї–µ–љ–Є–µ –Ї–Њ—Д–µ –Є –Ї–Њ—Д–µ–Є–љ + —В–∞—Г—А–Є–љ—Б–Њ–і–µ—А–ґ–∞—Й–Є—Е (–≤–Ї–ї—О—З–∞—П «—Н–љ–µ—А–≥–µ—В–Є–Ї–Є») –љ–∞–њ–Є—В–Ї–Њ–≤. –Ч–ї–Њ—Г–њ–Њ—В—А–µ–±–ї–µ–љ–Є–µ –Ї–Њ—Д–µ–Є–љ–Њ–Љ –љ–µ —В–Њ–ї—М–Ї–Њ —П–≤–ї—П–µ—В—Б—П —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ—Л–Љ –њ—А–Њ–≤–Њ–Ї–∞—В–Њ—А–Њ–Љ –У–С, –љ–Њ –Є –њ—А–Є—З–Є–љ–Њ–є —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ —Б–љ–∞ –Є –њ–Њ–≤–µ–і–µ–љ–Є—П, —В–µ–Љ —Б–∞–Љ—Л–Љ –њ—А–Є–≤–Њ–і—П –Ї —Г—З–∞—Й–µ–љ–Є—О –њ—А–Є—Б—В—Г–њ–Њ–≤ –У–С. –С–Њ–ї–µ–µ —В–Њ–≥–Њ, –њ—А–Є –Њ—В–Ї–∞–Ј–µ –Њ—В –Ї–Њ—Д–µ –њ–Њ—Б–ї–µ –µ–≥–Њ —А–µ–≥—Г–ї—П—А–љ–Њ–≥–Њ –њ—А–Є–µ–Љ–∞ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ —А–∞–Ј–≤–Є—В–Є–µ –У–С, —Б–≤—П–Ј–∞–љ–љ–Њ–є —Б –Њ—В–Љ–µ–љ–Њ–є –Ї–Њ—Д–µ–Є–љ–∞, –Ї–Њ—В–Њ—А–∞—П –≤–Њ–Ј–љ–Є–Ї–∞–µ—В –≤ —В–µ—З–µ–љ–Є–µ 1–2 –і–љ–µ–є –Є –Љ–Њ–ґ–µ—В –њ—А–Њ–і–Њ–ї–ґ–∞—В—М—Б—П –і–Њ 7 —Б—Г—В [38].
–Я–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ –љ–∞–±–ї—О–і–µ–љ–Є—П–Љ –Є –і–∞–љ–љ—Л–Љ –Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –і–Њ–Ї–∞–Ј–∞–љ–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –њ—А–Є –У–С–Э –Љ–µ—В–Њ–і–Є–Ї –С–Ю–°. –≠–Ї—Б–њ–µ—А–Є–Љ–µ–љ—В–∞–ї—М–љ—Л–µ —А–∞–±–Њ—В—Л —Г–Ї–∞–Ј—Л–≤–∞—О—В –љ–∞ –∞–Ї—В–Є–≤–∞—Ж–Є—О –∞–љ—В–Є–љ–Њ—Ж–Є—Ж–µ–њ—В–Є–≤–љ—Л—Е —Б–Є—Б—В–µ–Љ —Б —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ —Г—А–Њ–≤–љ—П β-—Н–љ–і–Њ—А—Д–Є–љ–Њ–≤ –≤ –њ–ї–∞–Ј–Љ–µ –Ї—А–Њ–≤–Є –љ–∞ —Д–Њ–љ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –С–Ю–°. –Я–Њ–Ї–∞–Ј–∞–љ–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М —В–µ–њ–ї–Њ–≤–Њ–≥–Њ –Є –Љ–Є–Њ–≥—А–∞—Д–Є—З–µ—Б–Ї–Њ–≥–Њ –Љ–µ—В–Њ–і–Њ–≤ –С–Ю–° –њ—А–Є –У–С–Э [47].
–Ч–љ–∞—З–Є—В–µ–ї—М–љ—Л–є –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–є —Н—Д—Д–µ–Ї—В –њ—А–Є —З–∞—Б—В—Л—Е –У–С –Њ—В–Љ–µ—З–∞–µ—В—Б—П –њ—А–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–Є –њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –Є –њ—Б–Є—Е–Њ—В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–є –Ї–Њ—А—А–µ–Ї—Ж–Є–Є. –Ф–Њ–Ї–∞–Ј–∞–љ–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г—О—Й–µ–є –Љ—Л—И–µ—З–љ–Њ–є —А–µ–ї–∞–Ї—Б–∞—Ж–Є–Є, —Б–∞–Љ–Њ–≥–Є–њ–љ–Њ–Ј–∞, –і—Л—Е–∞—В–µ–ї—М–љ–Њ-—А–µ–ї–∞–Ї—Б–∞—Ж–Є–Њ–љ–љ–Њ–≥–Њ —В—А–µ–љ–Є–љ–≥–∞, –∞—Г—В–Њ–≥–µ–љ–љ–Њ–є —В—А–µ–љ–Є—А–Њ–≤–Ї–Є, –Ї–Њ–≥–љ–Є—В–Є–≤–љ–Њ-–њ–Њ–≤–µ–і–µ–љ—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є, –∞ —В–∞–Ї–ґ–µ –Ш–†–Ґ [48, 49].
–Я—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–∞—П —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є—П
–Я—А–µ–ґ–і–µ —З–µ–Љ –њ—А–Є—Б—В—Г–њ–Є—В—М –Ї –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–є —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є–Є –У–С–Э, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г–±–µ–і–Є—В—М—Б—П –≤ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –љ–µ–ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –ї–µ—З–µ–љ–Є—П. –≠—В–Њ –Є–Љ–µ–µ—В –≤–∞–ґ–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ, —В. –Ї., –њ–Њ –і–∞–љ–љ—Л–Љ —Б—А–∞–≤–љ–Є—В–µ–ї—М–љ—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –њ–Њ–≤–µ–і–µ–љ—З–µ—Б–Ї–∞—П —В–µ—А–∞–њ–Є—П, –і—Л—Е–∞—В–µ–ї—М–љ–Њ-—А–µ–ї–∞–Ї—Б–∞—Ж–Є–Њ–љ–љ—Л–є —В—А–µ–љ–Є–љ–≥, –њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П –Ї–Њ—А—А–µ–Ї—Ж–Є—П, –Є –≤ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –С–Ю–°, –Ј–∞—З–∞—Б—В—Г—О –Є–Љ–µ—О—В —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М, —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ—Г—О —Б –Ї—Г—А—Б–Њ–Љ –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–Њ–≤ [49].
–£—З–Є—В—Л–≤–∞—П —З–∞—Б—В–Њ–µ —Б–Њ—З–µ—В–∞–љ–Є–µ –У–С–Э —Б —В—А–µ–≤–Њ–ґ–љ—Л–Љ–Є, –ї–Є—З–љ–Њ—Б—В–љ—Л–Љ–Є —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞–Љ–Є –Є –і–µ–њ—А–µ—Б—Б–Є–µ–є, –≤—Л–±–Њ—А –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –і–Њ–ї–ґ–µ–љ —Г—З–Є—В—Л–≤–∞—В—М –Ї–Њ–Љ–Њ—А–±–Є–і–љ—Г—О –њ–∞—В–Њ–ї–Њ–≥–Є—О. –Я—А–µ–њ–∞—А–∞—В–∞–Љ–Є –њ–µ—А–≤–Њ–≥–Њ –≤—Л–±–Њ—А–∞ —П–≤–ї—П—О—В—Б—П –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В—Л (–∞–Љ–Є—В—А–Є–њ—В–Є–ї–Є–љ, –Љ–Є—А—В–∞–Ј–∞–њ–Є–љ, –≤–µ–љ–ї–∞—Д–∞–Ї—Б–Є–љ), –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –Љ–µ–љ—М—И–µ –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ–∞—П –±–∞–Ј–∞ —Г –∞–љ—В–Є–Ї–Њ–љ–≤—Г–ї—М—Б–∞–љ—В–Њ–≤ (—В–Њ–њ–Є—А–∞–Љ–∞—В, –≥–∞–±–∞–њ–µ–љ—В–Є–љ), –Љ—Л—И–µ—З–љ—Л—Е —А–µ–ї–∞–Ї—Б–∞–љ—В–Њ–≤ (—В–Є–Ј–∞–љ–Є–і–Є–љ) –Є –±–Њ—В—Г–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —В–Њ–Ї—Б–Є–љ–∞ —В–Є–њ–∞ –Р [38]. –Я—А–Є —Н—В–Њ–Љ —В–Њ–њ–Є—А–∞–Љ–∞—В (100 –Љ–≥/—Б—Г—В –≤ 2 –њ—А–Є–µ–Љ–∞), –≥–∞–±–∞–њ–µ–љ—В–Є–љ (1600–2400 –Љ–≥/—Б—Г—В), —В–Є–Ј–∞–љ–Є–і–Є–љ (4–12 –Љ–≥/—Б—Г—В) –Љ–Њ–≥—Г—В –±—Л—В—М —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ—Л –Ї–∞–Ї –њ—А–µ–њ–∞—А–∞—В—Л —А–µ–Ј–µ—А–≤–∞ –і–ї—П –њ—А–µ–≤–µ–љ—В–Є–≤–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –У–С–Э –≤ —Б–ї—Г—З–∞–µ –љ–µ—Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є–ї–Є –љ–µ–њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–Њ–≤. –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –±–Њ—В—Г–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —В–Њ–Ї—Б–Є–љ–∞ —В–Є–њ–∞ –Р –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –љ–µ –Њ–і–Њ–±—А–µ–љ–Њ –і–ї—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є –У–С–Э [50].
–Э–∞–Є–±–Њ–ї—М—И–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–Є –•–У–С–Э –Њ—В–Љ–µ—З–∞–µ—В—Б—П –љ–∞ —Д–Њ–љ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –∞–Љ–Є—В—А–Є–њ—В–Є–ї–Є–љ–∞. –†–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –Љ–Є–љ–Є–Љ–∞–ї—М–љ–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–µ –і–Њ–Ј–Є—А–Њ–≤–Ї–Є (30–75 –Љ–≥/—Б—Г—В), –њ–Њ–і–Њ–±—А–∞–љ–љ—Л–µ –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ–Њ –і–ї—П –Ї–∞–ґ–і–Њ–≥–Њ –њ–∞—Ж–Є–µ–љ—В–∞. –°–Њ–≥–ї–∞—Б–љ–Њ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ EFNS, –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –≤—В–Њ—А–Њ–≥–Њ —А—П–і–∞ —П–≤–ї—П—О—В—Б—П –Љ–Є—А—В–∞–Ј–∞–њ–Є–љ (30 –Љ–≥) –Є –≤–µ–љ–ї–∞—Д–∞–Ї—Б–Є–љ (150 –Љ–≥) [38]. –Я—А–∞–Ї—В–Є—З–µ—Б–Ї–Є–є –Њ–њ—Л—В –Є –Є–Љ–µ—О—Й–Є–µ—Б—П –љ–∞ —Б–µ–≥–Њ–і–љ—П—И–љ–Є–є –і–µ–љ—М –і–∞–љ–љ—Л–µ —Г–Ї–∞–Ј—Л–≤–∞—О—В –љ–∞ –љ–µ—Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П —Б–µ–ї–µ–Ї—В–Є–≤–љ—Л—Е –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤ –Њ–±—А–∞—В–љ–Њ–≥–Њ –Ј–∞—Е–≤–∞—В–∞ —Б–µ—А–Њ—В–Њ–љ–Є–љ–∞ (–°–Ш–Ю–Ч–°) —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –•–У–С–Э [51]. –Ю–і–љ–∞–Ї–Њ –њ—А–µ–њ–∞—А–∞—В—Л –і–∞–љ–љ–Њ–є –≥—А—Г–њ–њ—Л –Љ–Њ–≥—Г—В –±—Л—В—М –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ—Л —Б —Ж–µ–ї—М—О –ї–µ—З–µ–љ–Є—П –Ї–Њ–Љ–Њ—А–±–Є–і–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –У–С–Э.
–Э–µ—А–µ–і–Ї–Њ –Љ—Л —Б—В–∞–ї–Ї–Є–≤–∞–µ–Љ—Б—П —Б –љ–µ—Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М—О —В–µ—А–∞–њ–Є–Є –•–У–С–Э, —З—В–Њ –Ј–∞—З–∞—Б—В—Г—О —Б–≤—П–Ј–∞–љ–Њ —Б –љ–µ–њ—А–∞–≤–Є–ї—М–љ–Њ –њ—А–Њ–≤–Њ–і–Є–Љ–Њ–є —Д–∞—А–Љ–∞–Ї–Њ—В–µ—А–∞–њ–Є–µ–є, –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –љ–µ–∞–Ї—В–Є–≤–љ—Л—Е –і–Њ–Ј, –Ї–Њ—А–Њ—В–Ї–Є–Љ–Є –Ї—Г—А—Б–∞–Љ–Є –ї–µ—З–µ–љ–Є—П, –±—Л—Б—В—А—Л–Љ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –і–Њ–Ј—Л. –Ф–∞–љ–љ—Л–µ –Њ—И–Є–±–Ї–Є –њ—А–Є–≤–Њ–і—П—В –Ї –Њ—В—Б—Г—В—Б—В–≤–Є—О —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞, —А–∞–Ј–≤–Є—В–Є—О –Э–Ы–† –Є –Њ—В–Љ–µ–љ–µ –ї–µ—З–µ–љ–Є—П. –Я–Њ—Н—В–Њ–Љ—Г –і–ї—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–≥–Њ –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ–≥–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –∞–љ—В–Є–і–µ–њ—А–µ—Б—Б–∞–љ—В–Њ–≤ —В—А–µ–±—Г–µ—В—Б—П —В—Й–∞—В–µ–ї—М–љ–Њ–µ —Б–Њ–±–ї—О–і–µ–љ–Є–µ –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л—Е –њ—А–Є–љ—Ж–Є–њ–Њ–≤:
1. –Э–∞—З–∞–ї–Њ —В–µ—А–∞–њ–Є–Є —Б –Љ–Є–љ–Є–Љ–∞–ї—М–љ—Л—Е –і–Њ–Ј–Є—А–Њ–≤–Њ–Ї, –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ–µ –њ–Њ–≤—Л—И–µ–љ–Є–µ –і–Њ–Ј—Л –і–Њ –њ–Њ–ї—Г—З–µ–љ–Є—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Г–ї—Г—З—И–µ–љ–Є—П, –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л–є –њ–Њ–і–±–Њ—А –њ—А–µ–њ–∞—А–∞—В–∞ –і–Њ –Љ–Є–љ–Є–Љ–∞–ї—М–љ–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л—Е –і–Њ–Ј–Є—А–Њ–≤–Њ–Ї (–љ–∞–њ—А–Є–Љ–µ—А, –љ–∞—З–∞–ї—М–љ–∞—П –і–Њ–Ј–Є—А–Њ–≤–Ї–∞ –∞–Љ–Є—В—А–Є–њ—В–Є–ї–Є–љ–∞ – 10–12,5 –Љ–≥ –≤–µ—З–µ—А–Њ–Љ –њ–µ—А–µ–і —Б–љ–Њ–Љ, –њ–ї–∞–≤–љ–Њ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –љ–∞ 10–12,5 –Љ–≥ –≤ —В–µ—З–µ–љ–Є–µ –Ї–∞–ґ–і—Л—Е 2–3 –љ–µ–і. –і–Њ –њ–Њ–ї—Г—З–µ–љ–Є—П –Ј–љ–∞—З–Є–Љ–Њ–≥–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Г–ї—Г—З—И–µ–љ–Є—П).
2. –°–Њ–±–ї—О–і–µ–љ–Є–µ –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В–Є —В–µ—А–∞–њ–Є–Є, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –љ–µ –Љ–µ–љ–µ–µ 6 –Љ–µ—Б. –°–ї–µ–і—Г–µ—В –њ–Њ–Љ–љ–Є—В—М, —З—В–Њ —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–µ —Г–ї—Г—З—И–µ–љ–Є–µ –Љ–Њ–ґ–µ—В –љ–∞—Б—В—Г–њ–Є—В—М —В–Њ–ї—М–Ї–Њ –њ–Њ—Б–ї–µ 4–6 –љ–µ–і. –њ—А–Є–µ–Љ–∞ –њ—А–µ–њ–∞—А–∞—В–∞ –Є –љ–∞—А–∞—Б—В–∞—В—М –≤ —В–µ—З–µ–љ–Є–µ 3-—Е –Љ–µ—Б.
3. –Я—А–Є –љ–∞–ї–Є—З–Є–Є –Ы–Ш–У–С – –њ–Њ–ї–љ–∞—П –Њ—В–Љ–µ–љ–∞ –њ—А–µ–њ–∞—А–∞—В–∞ –Ј–ї–Њ—Г–њ–Њ—В—А–µ–±–ї–µ–љ–Є—П, –Њ–±—Й–µ–µ –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ –њ—А–Є–µ–Љ–∞ –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Њ–≤, –≤ –њ—А–Њ—В–Є–≤–љ–Њ–Љ —Б–ї—Г—З–∞–µ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–∞—П —В–µ—А–∞–њ–Є—П –±—Г–і–µ—В –љ–µ—Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–є.
4. –Ф–ї—П –Њ—Ж–µ–љ–Ї–Є —В–µ—А–∞–њ–Є–Є –Є –і–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Њ–≥–Њ –љ–∞–±–ї—О–і–µ–љ–Є—П –Њ–±—П–Ј–∞—В–µ–ї—М–љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –і–љ–µ–≤–љ–Є–Ї–Њ–≤ –У–С.
5. –Я–Њ—Б—В–µ–њ–µ–љ–љ–∞—П –Њ—В–Љ–µ–љ–∞ —В–µ—А–∞–њ–Є–Є.
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Є –ї–µ—З–µ–љ–Є–µ –У–С–Э —П–≤–ї—П–µ—В—Б—П —Б–ї–Њ–ґ–љ–Њ–є –Љ—Г–ї—М—В–Є–і–Є—Б—Ж–Є–њ–ї–Є–љ–∞—А–љ–Њ–є –Ј–∞–і–∞—З–µ–є, —Б–Њ–њ—А—П–ґ–µ–љ–љ–Њ–є —Б –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л–Љ–Є —Б–ї–Њ–ґ–љ–Њ—Б—В—П–Љ–Є –Є —В—А–µ–±—Г—О—Й–µ–є —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П —Б—В—А–∞—В–µ–≥–Є–є –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є, –Љ–µ–ґ–ї–Є—З–љ–Њ—Б—В–љ—Л—Е –≤–Ј–∞–Є–Љ–Њ–Њ—В–љ–Њ—И–µ–љ–Є–є, –њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –Ї–Њ—А—А–µ–Ї—Ж–Є–Є. –Т—Л—Б–Њ–Ї—Г—О –Ј–љ–∞—З–Є–Љ–Њ—Б—В—М –Є–Љ–µ—О—В –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Є–µ –љ–µ–ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ –Љ–µ—В–Њ–і—Л —В–µ—А–∞–њ–Є–Є. –Ф–ї—П —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є –У–С–Э –≤ —Б–ї—Г—З–∞–µ –і–µ–Ј–∞–і–∞–њ—В–∞—Ж–Є–Є –њ–∞—Ж–Є–µ–љ—В–∞ —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ —А–∞–љ–љ–Є–є –њ—А–Є–µ–Љ –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Њ–≤, –Є–Ј –Ї–Њ—В–Њ—А—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–Љ –њ–µ—А–≤–Њ–≥–Њ –≤—Л–±–Њ—А–∞ —П–≤–ї—П–µ—В—Б—П –Є–±—Г–њ—А–Њ—Д–µ–љ. –Ю–њ—В–Є–Љ–∞–ї—М–љ—Л–Љ —Б—З–Є—В–∞–µ—В—Б—П –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –±—Л—Б—В—А–Њ–і–µ–є—Б—В–≤—Г—О—Й–Є—Е —Д–Њ—А–Љ –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Њ–≤, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є –Є–±—Г–њ—А–Њ—Д–µ–љ–∞ (–Э—Г—А–Њ—Д–µ–љ –≠–Ї—Б–њ—А–µ—Б—Б), –і–Њ–Ї–∞–Ј–∞–≤—И–Є—Е —Б–≤–Њ—О –±—Л—Б—В—А—Г—О –Є –≤—Л—Б–Њ–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М. –Ъ–Њ–Љ–њ–ї–µ–Ї—Б–љ—Л–є –њ–Њ–і—Е–Њ–і –Ї —В–µ—А–∞–њ–Є–Є —П–≤–ї—П–µ—В—Б—П –Ї–ї—О—З–Њ–Љ –Ї —Б–љ–Є–ґ–µ–љ–Є—О —З–∞—Б—В–Њ—В—Л, –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –У–С –Є –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є–Є –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є. –Т–∞–ґ–љ–Њ —Г—З–Є—В—Л–≤–∞—В—М –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л–µ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ—А–Є —Б–Њ—Б—В–∞–≤–ї–µ–љ–Є–Є –њ—А–Њ–≥—А–∞–Љ–Љ—Л –ї–µ—З–µ–љ–Є—П: –≤–µ—Б, –≤–Њ–Ј—А–∞—Б—В, –њ–Њ–ї, –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –Њ–±–Љ–µ–љ–∞, —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й—Г—О —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї—Г—О –Є —Н–љ–і–Њ–Ї—А–Є–љ–љ—Г—О –њ–∞—В–Њ–ї–Њ–≥–Є—О, –Ї–Њ–Љ–Њ—А–±–Є–і–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞, –∞–±—Г–Ј—Г—Б–љ—Л–є —Д–∞–Ї—В–Њ—А, –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –Љ–µ–ґ–ї–Є—З–љ–Њ—Б—В–љ—Л—Е –≤–Ј–∞–Є–Љ–Њ–Њ—В–љ–Њ—И–µ–љ–Є–є. –Ф–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Њ–µ –љ–∞–±–ї—О–і–µ–љ–Є–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –≤—Б–µ–Љ –њ–∞—Ж–Є–µ–љ—В–∞–Љ –Є–Ј –≥—А—Г–њ–њ —А–Є—Б–Ї–∞: –•–У–С–Э, –Ы–Ш–У–С, –І–≠–У–С–Э —Б –љ–∞–ї–Є—З–Є–µ–Љ –Њ—В—З–µ—В–ї–Є–≤—Л—Е –Ї–Њ–Љ–Њ—А–±–Є–і–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤. –Я–Њ–і—Е–Њ–і –Ї –ї–µ—З–µ–љ–Є—О –У–С–Э –і–Њ–ї–ґ–µ–љ –±—Л—В—М –Њ—Б–љ–Њ–≤–∞–љ –љ–∞ —Б—В–µ–њ–µ–љ–Є –љ–∞—А—Г—И–µ–љ–Є—П –Ї–∞—З–µ—Б—В–≤–∞ –ґ–Є–Ј–љ–Є —Б —Г—З–µ—В–Њ–Љ –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Л—Е –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–µ–є –њ–∞—Ж–Є–µ–љ—В–∞.


–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. Schwartz B.S., Stewart W.F., Lipton R.B. Lost work-days and decreased work effectiveness associated with headache in the workplace // J. Occup. Environ. Med. 1997. Vol. 39. P. 320–327.
2. Jensen R. Pathophysiological mechanisms of tension-type headache: a review of epidemiological and experimental studies // Cephalalgia. 1999. Vol. 19. P. 602–621.
3. Bendtsen L., Schoenen J. Synthesis of tension-type headache mechanisms / J. Olesen, P.J. Goadsby, N. Ramadan et al. (Eds.). The Headaches. Philadelphia: Lippincott Williams & Wilkins, 2005. P. 677–681.
4. Ashina S., Bendtsen L., Ashina M. Pathophysiology of tension-type headache // Curr. Pain Headache Rep. 2005. Vol. 9. P. 415–422.
5. Headache Classification Committee of the International Headache Society (IHS). The International Classification of Headache Disorders, 3rd edition (beta version) // Cephalalgia. 2013. Vol. 33. P. 629.
6. Jensen R. Peripheral and central mechanisms in tension-type headache: an update // Cephalalgia. 2003. Vol. 23 (Suppl. 1). P. 49.
7. Ulrich V., Gervil M., Olesen J. The relative influence of environment and genes in episodic tension-type headache // Neurology. 2004. Vol. 62. P. 2065.
8. Russell M.B., Ostergaard S., Bendtsen L., Olesen J. Familial occurrence of chronic tension-type headache // Cephalalgia. 1999. Vol. 19. P. 207.
9. Schmidt-Wilcke T., Leinisch E., Straube A. et al. Gray matter decrease in patients with chronic tension type headache // Neurology. 2005. Vol. 65. P. 1483.
10. Schoenen J., Bottin D., Hardy F., Gerard P. Cephalic and extracephalic pressure pain thresholds in chronic tension-type headache // Pain. 1991. Vol. 47. P. 145.
11. Stovner L.J., Hagen K., Jensen R. et al. The global burden of headache: a documentation of headache prevalence and disability worldwide // Cephalalgia. 2007. Vol. 27. P. 193.
12. Russell M.B., Levi N., Saltyte-Benth J., Fenger K. Tension-type headache in adolescents and adults: a population based study of 33,764 twins // Eur. J. Epidemiol. 2006. Vol. 21. P. 153.
13. Lyngberg A.C., Rasmussen B.K., Jørgensen T., Jensen R. Has the prevalence of migraine and tension-type headache changed over a 12-year period? A. Danish. Population survey // Eur. J. Epidemiol. 2005. Vol. 20. P. 243.
14. Schwartz B.S., Stewart W.F., Simon D., Lipton R.B. Epidemiology of tension-type headache // JAMA. 1998. Vol. 279. P. 381.
15. Rasmussen B.K., Jensen R., Schroll M., Olesen J. Epidemiology of headache in a general population - a prevalence study // J. Clin. Epidemiol. 1991. Vol. 44. P. 1147.
16. Russell M.B. Tension-type headache in 40-year-olds: a Danish population-based sample of 4000 // J. Headache Pain. 2005. Vol. 6. P. 441.
17. Couch J.R. The long-term prognosis of tension-type headache // Curr. Pain Headache Rep. 2005. Vol. 9. P. 436.
18. Jensen R., Stovner L.J. Epidemiology and comorbidity of headache // Lancet. Neurol. 2008. Vol. 7. P. 354.
19. Bendtsen L., Jensen R. Tension-type headache: the most common, but also the most neglected, headache disorder // Curr. Opin. Neurol. 2006. Vol. 19. P. 305.
20. Jensen R., Rasmussen B.K., Pedersen B., Olesen J. Muscle tenderness and pressure pain thresholds in headache. A population study // Pain. 1993. Vol. 52. P. 193.
21. Sandrini G., Antonaci F., Pucci E. et al. Comparative study with EMG, pressure algometry and manual palpation in tension-type headache and migraine // Cephalalgia. 1994. Vol. 14. P. 451.
22. Jensen R., Fuglsang-Frederiksen A. Quantitative surface EMG of pericranial muscles. Relation to age and sex in a general population // Electroencephalogr. Clin. Neurophysiol. 1994. Vol. 93. P. 175.
23. Ashina M., Stallknecht B., Bendtsen L. et al. Tender points are not sites of ongoing inflammation -in vivo evidence in patients with chronic tension-type headache // Cephalalgia. 2003. Vol. 23. P. 109.
24. Buchgreitz L., Lyngberg A.C., Bendtsen L., Jensen R. Increased prevalence of tension-type headache over a 12-year period is related to increased pain sensitivity. A population study // Cephalalgia. 2007. Vol. 27. P. 145.
25. Rasmussen B.K. Migraine and tension-type headache in a general population: precipitating factors, female hormones, sleep pattern and relation to lifestyle // Pain. 1993. Vol. 53. P. 65.
26. Karli N., Zarifoglu M., Calisir N., Akgoz S. Comparison of pre-headache phases and trigger factors of migraine and episodic tension-type headache: do they share similar clinical pathophysiology? // Cephalalgia. 2005. Vol. 25. P. 444.
27. Rasmussen B.K., Jensen R., Schroll M., Olesen J. Interrelations between migraine and tension-type headache in the general population // Arch. Neurol. 1992. Vol. 49. P. 914.
28. –Ю—Б–Є–њ–Њ–≤–∞ –Т.–Т., –Ґ–∞–±–µ–µ–≤–∞ –У.–†.–Я–µ—А–≤–Є—З–љ—Л–µ –≥–Њ–ї–Њ–≤–љ—Л–µ –±–Њ–ї–Є. –Я—А–∞–Ї—В–Є—З–µ—Б–Ї–Њ–µ —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ –Ь.: –Ю–Ю–Ю «–Я–Р–У–†–Ш-–Я—А–Є–љ—В», 2007. 60—Б.
29. Tepper S.J., Dahlöf C.G., Dowson A. et al. Prevalence and diagnosis of migraine in patients consulting their physician with a complaint of headache: data from the Landmark Study // Headache. 2004. Vol. 4.
30. Lipton R.B., Cady R.K., Stewart W.F. et al. Diagnostic lessons from the spectrum study // Neurology. 2002. Vol. 58. S. 27.4. P.856.
31. –ѓ—Е–љ–Њ –Э.–Э., –Я–∞—А—Д–µ–љ–Њ–≤ –Т.–Р., –Р–ї–µ–Ї—Б–µ–µ–≤ –Т.–Т. –У–Њ–ї–Њ–≤–љ–∞—П –±–Њ–ї—М. –Ь.: –†–µ–Љ–µ–і–Є—Г–Љ, 2000. 150 —Б.
32. Nappi G., Moskowitz M. Headache. Published Edinburgh: Elsevier, 2011. 825 p.
33. Hoffmann J., Goadsby P.J. Update on intracranial hypertension and hypotension // Curr. Opin. Neurol. 2013. Vol. 26(3). P. 240–247.
34. Cashman E.C., Smyth D. Primary headache syndromes and sinus headache: An approach to diagnosis and management // Auris. Nasus Larynx. 2012. Vol. 39(3). P. 257–260.
35. Blau J.N., MacGregor E.A. Migraine and the neck // Headache. 1994. Vol. 34. P. 88–90.
36. Sjaastad –Ю., Fredriksen –Ґ., Pfaffenrath V. Cervicogenic headache: diagnostic criteria. The Cervicogenic Headache International Study Group // Headache. 1998. Vol. 38(6). P. 442–445.
37. –Ґ–∞–±–µ–µ–≤–∞ –У.–†., –Р–Ј–Є–Љ–Њ–≤–∞ –Ѓ.–≠. –Ґ–µ—А–∞–њ–Є—П –≥–Њ–ї–Њ–≤–љ–Њ–є –±–Њ–ї–Є –љ–∞–њ—А—П–ґ–µ–љ–Є—П // –§–∞—А–Љ–∞—В–µ–Ї–∞. 2011. вДЦ 19. –°. 50–54.
38. Bendtsen L., Evers S., Linde M. et al. EFNS guideline on the treatment of tension-type headache - report of an EFNS task force // Eur. J. Neurol. 2010. Vol.17. P. 1318.
39. Lenaerts M.E. Pharmacotherapy of tension-type headache (TTH) // Expert Opin. Pharmacother. 2009. Vol. 10. P. 1261.
40. Ryan R.E. Motrin – a new agent for the symptomatic treatment of muscle contraction headache // Headache. 1977. Vol. 16. P. 280–283.
41. Diamond S. Ibuprofen versus aspirin and placebo in the treatment of muscle contraction headache // Headache. 1983. Vol. 23. P. 206–210.
42. Schachtel B.P., Furey S.A., Thoden W.R. Nonprescription ibuprofen and acetaminophen in the treatment of tension-type headache // J. Clin. Pharmacol. 1996. Vol. 36. P. 1120–1125.
43. Nebe J., Heier M., Diener H.C. Low-dose ibuprofen in self-medication of mild to moderate headache: a comparison with acetylsalicylic acid and placebo // Cephalalgia.1995. Vol. 15. P. 531–535.
44. Packman B., Packman E., Doyle G. et al. Solubilized ibuprofen: evaluation of onset, relief, and safety of a novel formulation in the treatment of episodic tension-type headache // Headache. 2000. Vol. 40. P. 561–567.
45. Moore R.A., Derry S., Straube S. et al. Faster, higher, stronger? Evidence for formulation and efficacy for ibuprofen in acute pain // Pain. 2014. Vol. 155(1). P. 14–21.
46. Koseoglu E., Akboyraz A., Soyuer A., Ersoy A.O. Aerobic exercise and plasma beta endorphin levels in patients with migrainous headache without aura // Cephalalgia. 2003. Vol. 23(10). P. 972–976.
47. Nestoriuc Y., Rief W., Martin A. Meta-analysis of biofeedback for tension-type headache: efficacy, specificity, and treatment moderators // J. Consult. Clin. Psychol. 2008. Vol. 76. P. 379.
48. Rains J.C., Penzien D.B., McCrory D.C., Gray R.N. Behavioral headache treatment: history, review of the empirical literature, and methodological critique // Headache. 2005. Vol. 45 (Suppl. 2). S.92.
49. Penzien D.B., Rains J.C., Lipchik G.L., Creer T.L. Behavioral interventions for tension-type headache: overview of current therapies and recommendation for a self-management model for chronic headache // Curr. Pain Headache Rep. 2004. Vol. 8. P. 489.
50. Jackson J.L., Kuriyama A., Hayashino Y. Botulinum toxin A for prophylactic treatment of migraine and tension headaches in adults: a meta-analysis // JAMA. 2012. Vol. 307. P. 1736.
51. Moja P.L., Cusi C., Sterzi R.R., Canepari C. Selective serotonin re-uptake inhibitors (SSRIs) for preventing migraine and tension-type headaches // Cochrane Database Syst. Rev. 2005. CD002919.








.gif)



