Введение
Синдром Толоса — Ханта (СТХ) — редкое заболевание, характеризующееся сочетанием дисфункции одного или нескольких краниальных нервов (глазодвигательных, первой или второй ветви тройничного нерва, зрительного нерва) с болевым синдромом различной степени выраженности в области глазницы или периорбитальной области.
Впервые данный синдром был описан испанским неврологом E.S. Tolosa в 1954 г. и дополнен в 1961 г. группой американских нейрохирургов во главе с W.E. Hunt, так исторически закрепилось современное название данного клинического синдрома — СТХ [1, 2].
В клинической практике СТХ одинаково часто встречается у мужчин и у женщин, в основном в пожилом и старческом возрасте. Наиболее редко СТХ возникает в течение первых двух десятилетий жизни, описание таких клинических случаев носит спорадический характер [3]. Встречаемость СТХ составляет 1–2 случая на 1 000 000 взрослого населения, в детской практике статистических данных нет [4].
Клинические проявления развиваются остро или подостро после перенесенной вирусной инфекции, переохлаждения, стресса. Как правило, первым неврологическим симптомом становится боль различной интенсивности, локализующаяся ретробульбарно, в лобной, надбровной или височной областях. Спустя несколько дней (реже одновременно) присоединяются диплопия, косоглазие и ограничение подвижности глазного яблока на стороне боли. Развитие тотальной офтальмоплегии сопряжено с поражением всех нервов, проходящих через верхнюю глазничную щель, и встречается в 25% случаев СТХ [5].
Основой для постановки диагноза служат катамнестические данные о периодическом возникновении односторонних симптомов поражения верхней глазной щели и/или кавернозного синуса. Рутинные общеклинические и биохимические анализы не информативны. При анализе цереброспинальной жидкости в 50% наблюдается норма или незначительное повышение уровня белка до 1 г/л с редким минимальным изменением цитоза, основным методом подтверждения СТХ являются МРТ или мультиспиральная компьютерная томография [6].
Практика показывает, что сходные клинические признаки наблюдаются при широком круге неврологических и соматических заболеваний: бактериальном, вирусном и грибковом воспалении наружной стенки кавернозного синуса или мозговых оболочек; первичных либо вторичных опухолях мозга и орбиты (аденома гипофиза, менингиома крыла основной кости, краниофарингиома, невринома, метастазы в головной мозг и/или орбиту); сосудистых мальформациях (артериовенозные аневризмы внутренней сонной артерии, каротидно-кавернозные соустья и др.) и диссекциях ветвей внутренней сонной артерии; тромбозе; лимфоме; эпидермоидных кистах кавернозного синуса; орбитальном миозите; саркоидозе; некоторых заболеваниях крови; офтальмической мигрени; системных аутоиммунных заболеваниях, таких как гранулематоз Вегенера, системная красная волчанка; при болезни Крона. По этой причине пациенты с характерной клинической картиной требуют тщательного обследования для исключения другой органической патологии [7, 8].
Чаще всего в основе СТХ лежат аутоиммунные механизмы формирования гранулем (гранулемы) в области наружной стенки кавернозного синуса и/или в проекции верхней глазной щели, выявляемых при нейровизуализации с помощью МРТ головного мозга или при проведении трансназальной биопсии. Особого внимания заслуживают случаи так называемого идиопатического СТХ, когда воспалительные или аутоиммунные причины отсутствуют, данные МРТ в норме либо имеющиеся изменения неспецифичны — за такими пациентами требуется катамнестическое наблюдение с целью исключения иного генеза заболевания [9].
Приводим собственный клинический опыт постановки диагноза СТХ у ребенка, полагая, что описание заболевания в детском возрасте представляет несомненный интерес для практикующих неврологов и педиатров.
Клиническое наблюдение
Пациентка С., 6 лет и 3 мес. На момент госпитализации предъявляла жалобы на боли в области правого глаза, слезотечение, опущение верхнего века, головокружение, повышение температуры тела до 37,2–37,4 °C. Данные клинические проявления сохранялись в течение трех дней.
Из анамнеза заболевания, со слов матери, известно, что похожее состояние у ребенка возникло в третий раз. В возрасте 1 год и 2 мес. девочка была госпитализирована в стационар с такими же очаговыми симптомами. Однако, учитывая, что на момент госпитализации у девочки отмечались симптомы ОРВИ, подъем температуры тела до субфебрильных цифр и незначительное повышение уровня белка до 0,6 г/л в спинномозговой жидкости без увеличения цитоза, был выставлен диагноз: энцефалит вирусной этиологии, с преимущественной локализацией в задней черепно-мозговой ямке, с офтальмоплегическим синдромом. При нейровизуализации головного мозга с помощью МРТ отмечены только признаки незавершенной миелинизации. Осмотр окулиста патологии не выявил. На фоне лечения с использованием глюкокортикостероидов (ГКС) в течение 2 нед. очаговая симптоматика регрессировала.
Повторно схожие симптомы наблюдались в возрасте 3 года и 2 мес. На фоне полного здоровья у ребенка возникла боль в области орбиты правого глаза с птозом верхнего века. Девочка была госпитализирована с подозрением на острое нарушение мозгового кровообращения. Проведено МРТ-обследование: органических признаков поражения головного мозга не выявлено. Патология органа зрения исключена. Был выставлен диагноз: острая нейропатия глазодвигательного нерва неуточненной этиологии. На фоне двухнедельного лечения, которое, как и в предыдущий раз, включало ГКС, клинические проявления полностью регрессировали.
После выписки из стационара находилась под наблюдением невролога по месту жительства, получала курсы ноотропной и дегидратирующей терапии.
Из анамнеза жизни известно, что ребенок родился от второй доношенной беременности, за время беременности у женщины дважды были эпизоды острой респираторной инфекции без повышения температуры, с легкими катаральными явлениями, получала симптоматическое лечение. Роды физиологические самостоятельные. В первый год жизни девочка росла и развивалась в соответствии с возрастом. На диспансерном учете у узких специалистов не состояла.
В возрасте четырех лет пациентке поставлен диагноз бронхиальной астмы, по поводу которой получает специфическую терапию, включая курсы гормональной терапии (ГКС). На момент госпитализации бронхиальная астма в стадии ремиссии. Вакцинирована согласно прививочному календарю РФ.
Неврологический статус. Сознание ясное, пациентка контактная, ориентирована во времени и пространстве, но эмоционально лабильная, плаксивая. Менингеальных знаков нет. Глазные щели D<S, зрачки D=S, нерезко выраженный правосторонний энофтальм. Некоторое запаздывание правого глаза при взгляде вверх; движение глазных яблок кнаружи, кнутри, книзу не нарушено. Фотореакции зрачков прямые и содружественные, живые. Установочный горизонтальный нистагм. Диплопия по вертикальной оси при взгляде прямо. Слезотечение справа. Точки выхода ветвей тройничных нервов безболезненны. Лицо симметричное. Бульбарных расстройств нет. Язык по средней линии. Парезов нет. Мышечный тонус не изменен. Сухожильные рефлексы живые, D=S. Патологических стопных знаков нет. Координаторные пробы без изменений. В пробе Ромберга устойчива. Расстройств чувствительности на лице нет. Глубокая и поверхностная чувствительность не нарушена (рис. 1).
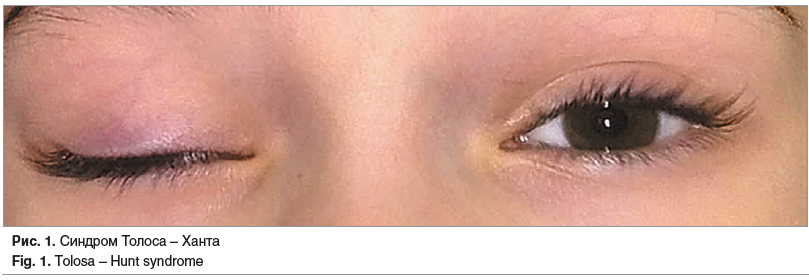
Данные общего и биохимического анализов крови, общего анализа мочи без особенностей. Консультирована офтальмологом: грубых нарушений глазодвигательной функции не выявлено. На глазном дне изменений нет.
МРТ-исследование головного мозга с ангиографией сосудов головного мозга. Данных за наличие изменений очагового характера в веществе мозга не получено. МР-ангиограмма: асимметрия диаметров интракраниальных сегментов позвоночных артерий (D>S); непрямолинейный ход основной артерии; вариант строения виллизиева круга в виде неполной задней трифуркации правой внутренней сонной артерии и снижения кровотока по правой задней соединительной артерии.
Электроэнцефалографический видеомониторинг: без патологии. Осмотрена эндокринологом: исключена эндокринная патология. Исключена миастения, локальная (глазная) форма. Рентгенография грудной клетки: без очаговых и инфильтративных изменений в легких.
С учетом жалоб при поступлении, анамнеза заболевания (третий эпизод офтальмоплегии), клинических проявлений и данных дополнительного обследования выставлен окончательный диагноз: приобретенная идиопатическая правосторонняя офтальмоплегия, СТХ.
За время нахождения в отделении проводилось комплексное лечение: пульс-терапия ГКС (дексаметазона натрия фосфат 4 мг/сут) в течение 12 дней, холиномиметики с антихолинэстеразным действием (неостигмина метилсульфат 0,6 мл/сут) и витамины с микроэлементами. На фоне лечения клинические проявления полностью регрессировали.
Обсуждение
Представленное наблюдение СТХ является яркой демонстрацией отсутствия настороженности врачей, работающих с детьми, в отношении данного синдрома. Первичные офтальмопарез или офтальмоплегия характеризуются многообразием вариантов течения и синдромов, часто встречающихся в нейроофтальмологической практике, одним из которых является СТХ.
В работах как зарубежных, так и отечественных авторов СТХ освещается как редкий синдром во взрослой практике, а его возникновение в педиатрии считается практически невозможным. Встречаются единичные описательные статьи с клиникой данного синдрома у детей в различных возрастных группах [10]. Учитывая, что варианты болевой офтальмоплегии многочисленны и этиология их различна, СТХ ставят как диагноз исключения.
Особенности катамнеза клинического течения данного заболевания с обострениями и ремиссиями, быстрым регрессом симптоматики на фоне применения пульс-терапии ГКС, исключение специфического гранулематозного воспаления наружной стенки кавернозного синуса в результате проведения нескольких МРТ позволили нам диагностировать идиопатический СТХ.
Заключение
Синдром Толоса — Ханта, при всем многообразии нейроофтальмологических синдромов, является редко диагностируемой патологией не только в педиатрической, но и во взрослой практике. В представленном клиническом наблюдении манифестация заболевания в очень раннем возрасте, сопровождавшаяся признаками ОРВИ, фактически исключила даже саму возможность заподозрить данную патологию. Только благодаря тщательному обследованию пациентки с использованием лабораторных и нейровизуализационных методик, сопоставлению клинической картины и результатов исследований, анализу рецидивирующего характера течения заболевания стало возможным поставить правильный диагноз.
Сведения об авторах:
Шишкина Елена Викторовна — к.м.н., доцент кафедры медицинской реабилитации с курсом последипломного образования лечебного факультета ФГБОУ ВО КрасГМУ им. проф. В.Ф. Войно-Ясенецкого Минздрава России; 660022, Россия, г. Красноярск, ул. Партизана Железняка, д. 1; ORCID iD 0000-0002-5818-3482.
Базилевская Тамара Николаевна — врач-невролог КГБУЗ «КМДКБ № 1»; 660015, Россия, г. Красноярск, ул. Ленина, д. 149; ORCID iD 0000-0002-5874-5342.
Изохватова Рамзия Фаридовна — врач-невролог КГБУЗ «КМДКБ № 1»; 660015, Россия, г. Красноярск, ул. Ленина, д. 149; ORCID iD 0000-0001-5819-6112.
Новикова Ирина Валерьевна — врач-невролог КГБУЗ «КМДКБ № 1»; 660015, Россия, г. Красноярск, ул. Ленина, д. 149; ORCID iD 0000-0003-3511-5764.
Панфилова Юлия Валерьевна — врач-невролог КГБУЗ «КМДКБ № 1»; 660015, Россия, г. Красноярск, ул. Ленина, д. 149; ORCID iD 0000-0002-6354-2776.
Галактионова Марина Юрьевна — д.м.н., доцент, заведующая кафедрой поликлинической педиатрии и пропедевтики детских болезней с курсом последипломного образования ФГБОУ ВО КрасГМУ им. проф. В.Ф. Войно-Ясенецкого Минздрава России; 660022, Россия, г. Красноярск, ул. Партизана Железняка, д. 1; ORCID iD 0000-0001-7437-0512.
Маисеенко Дмитрий Александрович — к.м.н., доцент кафедры акушерства и гинекологии Института последипломного образования, ФГБОУ ВО КрасГМУ им. проф. В.Ф. Войно-Ясенецкого Минздрава России; 660022, Россия, г. Красноярск, ул. Партизана Железняка, д. 1; ORCID iD 0000-0003-1569-5098..
Контактная информация: Шишкина Елена Викторовна, e-mail: alenas1977@mail.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 15.01.2020, поступила после рецензирования 06.02.2020, принята в печать 17.02.2020.
About the authors:
Elena V. Shishkina — Cand. of Sci. (Med.), associate professor of the Department of Medical Rehabilitation with the Course of Postgraduate Education, Prof. V.F. Voino-Yasenetsky Krasnoyarsk State Medical University, 1, Partizan Zheleznyak Str., Krasnoyarsk, 660022, Russian Federation; ORCID iD 0000-0002-5818-3482.
Tamara N. Basilevskaya — neurologist, Krasnoyarsk Interregional Children’s Clinical Hospital No. 1, 149, Lenin Str., Krasnoyarsk, 660015, Russian Federation; ORCID iD 0000-0002-5874-5342.
Ramziya F. Izokhvatova — neurologist, Krasnoyarsk Interregional Children’s Clinical Hospital No. 1, 149, Lenin Str., Krasnoyarsk, 660015, Russian Federation; ORCID iD 0000-0001-5819-6112.
Irina V. Novikova — neurologist, Krasnoyarsk Interregional Children’s Clinical Hospital No. 1, 149, Lenin Str., Krasnoyarsk, 660015, Russian Federation; ORCID iD 0000-0003-3511-5764.
Yuliya V. Panfilova — neurologist, Krasnoyarsk Interregional Children’s Clinical Hospital No. 1, 149, Lenin Str., Krasnoyarsk, 660015, Russian Federation; ORCID iD 0000-0002-6354-2776.
Marina Yu. Galaktionova — Doct. of Sci. (Med.), Associate Professor, Head of the Department of Polyclinic Pediatrics and Propaedeutics of Children’s Diseases with the Course of Postgraduate Education, Prof. V.F. Voino-Yasenetsky Krasnoyarsk State Medical University, 1, Partizan Zheleznyak Str., Krasnoyarsk, 660022, Russian Federation; ORCID iD 0000-0001-7437-0512.
Dmitriy A. Maiseenko — Cand. of Sci. (Med.), associate professor of the Department of Obstetrics & Gynecology of the Institution of Postgraduate Education, Prof. V.F. Voino-Yasenetsky Krasnoyarsk State Medical University, 1, Partizan Zheleznyak Str., Krasnoyarsk, 660022, Russian Federation; ORCID iD 0000-0003-1569-5098.
Contact information: Elena V. Shishkina, e-mail: alenas1977@mail.ru. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 15.01.2020, revised 06.02.2020, accepted 17.02.2020.








.gif)



