–Т–≤–µ–і–µ–љ–Є–µ
–С–Њ–ї—М –≤ —Б–њ–Є–љ–µ вАФ –Њ–і–љ–Њ –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л—Е –±–Њ–ї–µ–Ј–љ–µ–љ–љ—Л—Е —Б–Њ—Б—В–Њ—П–љ–Є–є, –≤—Л—П–≤–ї—П–µ–Љ–Њ–µ –њ—А–Є –Њ—Б–Љ–Њ—В—А–µ —Г 12вАУ30% –љ–∞—Б–µ–ї–µ–љ–Є—П. –Я—А–Є–Љ–µ—А–љ–Њ —Г 10% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–∞—П –±–Њ–ї—М –≤ —Б–њ–Є–љ–µ [1]. –С–Њ–ї—М –≤ —Б–њ–Є–љ–µ –Њ–Ї–∞–Ј—Л–≤–∞–µ—В –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –љ–∞ –њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –±–ї–∞–≥–Њ–њ–Њ–ї—Г—З–Є–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –≤—Л–Ј—Л–≤–∞—П —Б–Њ—Б—В–Њ—П–љ–Є–µ —Б—В—А–µ—Б—Б–∞, –і–µ–њ—А–µ—Б—Б–Є–Є –Є —В—А–µ–≤–Њ–≥–Є [2], –∞ —Е—А–Њ–љ–Є–Ј–∞—Ж–Є—П –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б–Њ–±–Њ–є —Б–µ—А—М–µ–Ј–љ—Г—О –њ—А–Њ–±–ї–µ–Љ—Г –і–ї—П –Њ–±—Й–µ—Б—В–≤–µ–љ–љ–Њ–≥–Њ –Ј–і–Њ—А–Њ–≤—М—П –≤—Б–ї–µ–і—Б—В–≤–Є–µ –Є–Ј–љ—Г—А–Є—В–µ–ї—М–љ–Њ–≥–Њ —В–µ—З–µ–љ–Є—П –±–Њ–ї–µ–Ј–љ–Є –Є –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л—Е —Б–Њ—Ж–Є–∞–ї—М–љ–Њ —Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Є—Е –њ–Њ—Б–ї–µ–і—Б—В–≤–Є–є [3]. –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ —В–Њ, —З—В–Њ –њ–Њ—В–µ–љ—Ж–Є–∞–ї—М–љ—Л–µ –њ—А–Є—З–Є–љ—Л –±–Њ–ї–Є –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л, –Њ–љ–Є –≤ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є —Б—В–µ–њ–µ–љ–Є —Б–≤—П–Ј–∞–љ—Л —Б –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–µ–є —В–Ї–∞–љ–Є –Љ–µ–ґ–њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤–Њ–≥–Њ –і–Є—Б–Ї–∞ (–Ь–Я–Ф) [4вАУ5]. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–µ –ї–µ—З–µ–љ–Є–µ —П–≤–ї—П–µ—В—Б—П –µ–і–Є–љ—Б—В–≤–µ–љ–љ—Л–Љ –і–Њ—Б—В—Г–њ–љ—Л–Љ –≤–Є–і–Њ–Љ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞ –≤ —Ж–µ–ї—П—Е —Г—Б—В—А–∞–љ–µ–љ–Є—П –≤–Њ–Ј–Љ–Њ–ґ–љ—Л—Е –Є—Б—В–Њ—З–љ–Є–Ї–Њ–≤ –±–Њ–ї–Є –Є –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –±–Є–Њ–Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –і–Є—Б–Ї–Њ–≤. –Ю–і–љ–∞–Ї–Њ –Є–љ—В–µ—А–µ—Б –Ї —А–∞–Ј—А–∞–±–Њ—В–Ї–µ –∞–ї—М—В–µ—А–љ–∞—В–Є–≤–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –ї–µ—З–µ–љ–Є—П, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є –±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Љ–µ—В–Њ–і–Њ–≤ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П —В–Ї–∞–љ–Є –Ь–Я–Ф, –љ–µ—Г–Ї–ї–Њ–љ–љ–Њ —А–∞—Б—В–µ—В [6].–Ь–µ–ґ–њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤—Л–є –і–Є—Б–Ї
–Ь–Я–Ф –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б–Њ–±–Њ–є —Д–Є–±—А–Њ—Е—А—П—Й–µ–≤—Г—О —Б—В—А—Г–Ї—В—Г—А—Г, –Ї–Њ—В–Њ—А–∞—П –љ–∞—Е–Њ–і–Є—В—Б—П –Љ–µ–ґ–і—Г –њ–Њ–Ј–≤–Њ–љ–Ї–∞–Љ–Є –Є –±–ї–∞–≥–Њ–і–∞—А—П –Ї–Њ—В–Њ—А–Њ–є –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї –Њ–±–ї–∞–і–∞–µ—В —Б—В–∞–±–Є–ї—М–љ–Њ—Б—В—М—О –Є –≥–Є–±–Ї–Њ—Б—В—М—О. –Т –Ї–∞–ґ–і–Њ–Љ –і–Є—Б–Ї–µ –Ї–Њ–ї–ї–∞–≥–µ–љ–Њ–≤–Њ–µ —Д–Є–±—А–Њ–Ј–љ–Њ–µ –Ї–Њ–ї—М—Ж–Њ –≤–Ї–ї—О—З–∞–µ—В –≤ —Б–µ–±—П —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–Њ–µ –њ–Њ —Ж–µ–љ—В—А—Г —Б–Є–ї—М–љ–Њ –≥–Є–і—А–∞—В–Є—А–Њ–≤–∞–љ–љ–Њ–µ —Б—В—Г–і–µ–љ–Є—Б—В–Њ–µ —П–і—А–Њ, —Н—В–Є —Б—В—А—Г–Ї—В—Г—А—Л –Њ—В–і–µ–ї–µ–љ—Л –Њ—В —Б–Љ–µ–ґ–љ—Л—Е —В–µ–ї –њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤ —В–Њ–љ–Ї–Є–Љ —Б–ї–Њ–µ–Љ –≥–Є–∞–ї–Є–љ–Њ–≤–Њ–≥–Њ —Е—А—П—Й–∞, —Е—А—П—Й–µ–≤—Л–Љ–Є –Ї–Њ–љ—Ж–µ–≤—Л–Љ–Є –њ–ї–∞—Б—В–Є–љ–Ї–∞–Љ–Є [7].–°—В—Г–і–µ–љ–Є—Б—В–Њ–µ —П–і—А–Њ —Б–Њ—Б—В–Њ–Є—В –Є–Ј –Ї–Њ–ї–ї–∞–≥–µ–љ–∞ II —В–Є–њ–∞ –Є —Н–ї–∞—Б—В–Є–љ–Њ–≤—Л—Е –≤–Њ–ї–Њ–Ї–Њ–љ, –Ј–∞–Ї–ї—О—З–µ–љ–љ—Л—Е –≤ –∞–≥–≥—А–µ–Ї–∞–љ—Б–Њ–і–µ—А–ґ–∞—Й–Є–є –≥–µ–ї—М. –§–Є–Ї—Б–Є—А–Њ–≤–∞–љ–љ–∞—П –њ–ї–Њ—В–љ–Њ—Б—В—М –Ј–∞—А—П–і–∞ –Љ–Њ–ї–µ–Ї—Г–ї –∞–≥–≥—А–µ–Ї–∞–љ–∞ –≤ —Б—В—Г–і–µ–љ–Є—Б—В–Њ–Љ —П–і—А–µ —Б–Њ–Ј–і–∞–µ—В –≤—Л—Б–Њ–Ї–Њ–µ –Њ—Б–Љ–Њ—В–Є—З–µ—Б–Ї–Њ–µ –і–∞–≤–ї–µ–љ–Є–µ, —З—В–Њ –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В –≤—Л—Б–Њ–Ї—Г—О —Б—В–µ–њ–µ–љ—М –≥–Є–і—А–∞—В–∞—Ж–Є–Є —Б—В—Г–і–µ–љ–Є—Б—В–Њ–≥–Њ —П–і—А–∞ –Є –њ–Њ–Ј–≤–Њ–ї—П–µ—В –њ–Њ–і–і–µ—А–ґ–Є–≤–∞—В—М –≤—Л—Б–Њ—В—Г –Ь–Я–Ф, –∞ —В–∞–Ї–ґ–µ –њ—А–Є–≤–Њ–і–Є—В –Ї –њ–µ—А–µ—А–∞—Б–њ—А–µ–і–µ–ї–µ–љ–Є—О –љ–∞–≥—А—Г–Ј–Ї–Є –њ–Њ –Ї–Њ–љ—Ж–µ–≤–Њ–є –њ–ї–∞—Б—В–Є–љ–Ї–µ [8, 9]. –Ъ–ї–µ—В–Ї–Є —Б—В—Г–і–µ–љ–Є—Б—В–Њ–≥–Њ —П–і—А–∞ –Њ–±–ї–∞–і–∞—О—В –љ–Є–Ј–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В—М—О, –љ–Њ –њ—А–Њ–Є—Б—Е–Њ–і—П—В –Є–Ј –Ї–ї–µ—В–Њ–Ї —Е–Њ—А–і—Л, –∞ –Ј–∞—В–µ–Љ –љ–∞ —Д–Њ–љ–µ —Б–Њ–Ј—А–µ–≤–∞–љ–Є—П –њ—А–Є–Њ–±—А–µ—В–∞—О—В —Е–Њ–љ–і—А–Њ—Ж–Є—В–Њ–њ–Њ–і–Њ–±–љ—Л–µ —З–µ—А—В—Л [8]. –§–Є–±—А–Њ–Ј–љ–Њ–µ –Ї–Њ–ї—М—Ж–Њ —Б–Њ—Б—В–Њ–Є—В –Є–Ј 15вАУ25 –ї–∞–Љ–µ–ї–µ–є (–Ї–Њ–љ—Ж–µ–љ—В—А–Є—З–µ—Б–Ї–Є—Е –Ї–Њ–ї–µ—Ж) —Б –њ–∞—А–∞–ї–ї–µ–ї—М–љ—Л–Љ —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–Є–µ–Љ –Ї–Њ–ї–ї–∞–≥–µ–љ–Њ–≤—Л—Е –≤–Њ–ї–Њ–Ї–Њ–љ –≤ –Ї–∞–ґ–і–Њ–є –ї–∞–Љ–µ–ї–Є –Є –њ–µ—А–њ–µ–љ–і–Є–Ї—Г–ї—П—А–љ—Л–Љ —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–Є–µ–Љ –Ї–Њ–ї–ї–∞–≥–µ–љ–Њ–≤—Л—Е –≤–Њ–ї–Њ–Ї–Њ–љ –Љ–µ–ґ–і—Г —Б–Њ—Б–µ–і–љ–Є–Љ–Є –ї–∞–Љ–µ–ї—П–Љ–Є, —З—В–Њ –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В –њ—А–Њ—З–љ–Њ—Б—В—М –љ–∞ —А–∞—Б—В—П–ґ–µ–љ–Є–µ [10]. –Т–љ–µ—И–љ—П—П —З–∞—Б—В—М —Д–Є–±—А–Њ–Ј–љ–Њ–≥–Њ –Ї–Њ–ї—М—Ж–∞ —Б–Њ–і–µ—А–ґ–Є—В —Д–Є–±—А–Њ–±–ї–∞—Б—В–Њ–њ–Њ–і–Њ–±–љ—Л–µ –њ—А–Њ–і–Њ–ї–≥–Њ–≤–∞—В—Л–µ —В–Њ–љ–Ї–Є–µ –Ї–ї–µ—В–Ї–Є, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї –Ї–ї–µ—В–Ї–Є, —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ—Л–µ –≤–љ—Г—В—А–Є —Д–Є–±—А–Њ–Ј–љ–Њ–≥–Њ –Ї–Њ–ї—М—Ж–∞, –Є–Љ–µ—О—В –±–Њ–ї–µ–µ –Њ–Ї—А—Г–≥–ї—Г—О —Д–Њ—А–Љ—Г –Є –њ–Њ—Е–Њ–ґ–Є –љ–∞ —Е–Њ–љ–і—А–Њ—Ж–Є—В—Л.
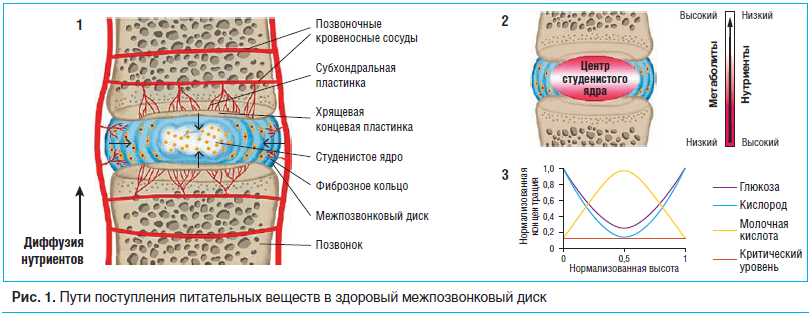
–Я–Є—В–∞—В–µ–ї—М–љ—Л–µ –≤–µ—Й–µ—Б—В–≤–∞ –≤ –Ї–ї–µ—В–Ї–Є –∞–≤–∞—Б–Ї—Г–ї—П—А–љ–Њ–≥–Њ —Б—В—Г–і–µ–љ–Є—Б—В–Њ–≥–Њ —П–і—А–∞ –і–Є—Б–Ї–∞ –Є –≤–љ—Г—В—А–µ–љ–љ–µ–≥–Њ —Д–Є–±—А–Њ–Ј–љ–Њ–≥–Њ –Ї–Њ–ї—М—Ж–∞ –њ–Њ—Б—В—Г–њ–∞—О—В —З–µ—А–µ–Ј –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ—Л–µ –Ї—А–Њ–≤–µ–љ–Њ—Б–љ—Л–µ —Б–Њ—Б—Г–і—Л. –Ъ–∞–њ–Є–ї–ї—П—А—Л –њ—А–Њ–љ–Є–Ї–∞—О—В –Є–Ј –њ—А–Њ—Б—В—А–∞–љ—Б—В–≤–∞ –Ї–Њ—Б—В–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞ —З–µ—А–µ–Ј —Б—Г–±—Е–Њ–љ–і—А–∞–ї—М–љ—Г—О –њ–ї–∞—Б—В–Є–љ–Ї—Г –Є –Ј–∞–Ї–∞–љ—З–Є–≤–∞—О—В—Б—П –њ–µ—В–ї—П–Љ–Є –љ–∞ —Б—В—Л–Ї–µ —Б—Г–±—Е–Њ–љ–і—А–∞–ї—М–љ–Њ–є –Є —Е—А—П—Й–µ–≤–Њ–є –Ї–Њ–љ—Ж–µ–≤–Њ–є –њ–ї–∞—Б—В–Є–љ–Њ–Ї. –Я–Є—В–∞—В–µ–ї—М–љ—Л–µ –≤–µ—Й–µ—Б—В–≤–∞ (–љ–∞–њ—А–Є–Љ–µ—А, –Ї–Є—Б–ї–Њ—А–Њ–і –Є –≥–ї—О–Ї–Њ–Ј–∞) –і–Є—Д—Д—Г–љ–і–Є—А—Г—О—В –Є–Ј –Ї–∞–њ–Є–ї–ї—П—А–љ–Њ–≥–Њ —Б–ї–Њ—П —З–µ—А–µ–Ј —Е—А—П—Й–µ–≤—Г—О –Ї–Њ–љ—Ж–µ–≤—Г—О –њ–ї–∞—Б—В–Є–љ–Ї—Г –њ–Њ–і –≤–ї–Є—П–љ–Є–µ–Љ –≥—А–∞–і–Є–µ–љ—В–Њ–≤, –≤–Њ–Ј–љ–Є–Ї–∞—О—Й–Є—Е –Є–Ј-–Ј–∞ –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є—Е –њ–Њ—В—А–µ–±–љ–Њ—Б—В–µ–є –і–Є—Б–Ї–Њ–≤—Л—Е –Ї–ї–µ—В–Њ–Ї, —В–Њ–≥–і–∞ –Ї–∞–Ї –њ—А–Њ–і—Г–Ї—В—Л –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Љ–∞ (–љ–∞–њ—А–Є–Љ–µ—А, –Љ–Њ–ї–Њ—З–љ–∞—П –Ї–Є—Б–ї–Њ—В–∞) –і–Є—Д—Д—Г–љ–і–Є—А—Г—О—В –≤ –Њ–±—А–∞—В–љ–Њ–Љ –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–Є. –Ъ–ї–µ—В–Ї–Є –≤–љ–µ—И–љ–µ–≥–Њ —Д–Є–±—А–Њ–Ј–љ–Њ–≥–Њ –Ї–Њ–ї—М—Ж–∞ –њ–Є—В–∞—О—В—Б—П –Њ—В –Ї–∞–њ–Є–ї–ї—П—А–Њ–≤ –Є–Ј –Ї—А–Њ–≤–µ–љ–Њ—Б–љ—Л—Е —Б–Њ—Б—Г–і–Њ–≤ –Њ–Ї—А—Г–ґ–∞—О—Й–Є—Е –Љ—П–≥–Ї–Є—Е —В–Ї–∞–љ–µ–є, –Ї–Њ—В–Њ—А—Л–µ –љ–∞ –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –Љ–Є–ї–ї–Є–Љ–µ—В—А–Њ–≤ –њ—А–Њ–љ–Є–Ї–∞—О—В –≤ –і–Є—Б–Ї (—А–Є—Б. 1.1). –¶–µ–љ—В—А –і–Є—Б–Ї–∞ –Є–Љ–µ–µ—В —Б–∞–Љ—Л–є –љ–Є–Ј–Ї–Є–є —Г—А–Њ–≤–µ–љ—М —Б–Њ–і–µ—А–ґ–∞–љ–Є—П –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –Є –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ—Г—О –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є—О –Љ–µ—В–∞–±–Њ–ї–Є—В–Њ–≤ (—А–Є—Б. 1.2). –Э–∞ —А–Є—Б—Г–љ–Ї–µ 1.3 –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–∞ —Б—Е–µ–Љ–∞ –љ–Њ—А–Љ–∞–ї–Є–Ј–Њ–≤–∞–љ–љ—Л—Е –≥—А–∞–і–Є–µ–љ—В–Њ–≤ –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–є –≥–ї—О–Ї–Њ–Ј—Л, –Ї–Є—Б–ї–Њ—А–Њ–і–∞ –Є –Љ–Њ–ї–Њ—З–љ–Њ–є –Ї–Є—Б–ї–Њ—В—Л –њ–Њ –≤—Б–µ–Љ—Г —П–і—А—Г —З–µ—А–µ–Ј –Ї–Њ–љ—Ж–µ–≤—Г—О –њ–ї–∞—Б—В–Є–љ–Ї—Г. –Т–∞–ґ–љ–Њ, —З—В–Њ –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є—П –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –і–Њ–ї–ґ–љ–∞ –Њ—Б—В–∞–≤–∞—В—М—Б—П –≤—Л—И–µ –Ї—А–Є—В–Є—З–µ—Б–Ї–Є—Е —Г—А–Њ–≤–љ–µ–є –і–ї—П –њ–Њ–і–і–µ—А–ґ–∞–љ–Є—П –ґ–Є–Ј–љ–µ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –Є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Ї–ї–µ—В–Њ–Ї.
–С–Є–Њ–Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–∞—П —А–Њ–ї—М –Ь–Я–Ф –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П –Њ—А–≥–∞–љ–Є–Ј–∞—Ж–Є–µ–є –Є —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є –µ–≥–Њ –Љ–∞–Ї—А–Њ–Љ–Њ–ї–µ–Ї—Г–ї—П—А–љ—Л—Е –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–Њ–≤, –Ї–Њ—В–Њ—А—Л–µ —Б–Є–љ—В–µ–Ј–Є—А—Г—О—В—Б—П –Є –њ–Њ–і–і–µ—А–ґ–Є–≤–∞—О—В—Б—П —Б –њ–Њ–Љ–Њ—Й—М—О –љ–µ–±–Њ–ї—М—И–Њ–є –њ–Њ–њ—Г–ї—П—Ж–Є–Є –Ї–ї–µ—В–Њ–Ї-—А–µ–Ј–Є–і–µ–љ—В–Њ–≤; —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ, –Ї–ї–µ—В–Њ—З–љ–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –≤–∞–ґ–љ–∞ –і–ї—П —Б–Њ—Е—А–∞–љ–µ–љ–Є—П –і–Є—Б–Ї–∞ –≤ –љ–Њ—А–Љ–∞–ї—М–љ–Њ–Љ –Ј–і–Њ—А–Њ–≤–Њ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–Є [11].
–Э–Њ—А–Љ–∞–ї—М–љ–Њ–µ —Б—В–∞—А–µ–љ–Є–µ –Љ–µ–ґ–њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤–Њ–≥–Њ –і–Є—Б–Ї–∞
–Ь–Я–Ф –њ–Њ–і–≤–µ—А–≥–∞–µ—В—Б—П –≤–Њ–Ј—А–∞—Б—В–љ—Л–Љ –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ —А–∞–љ—М—И–µ –Љ–љ–Њ–≥–Є—Е –і—А—Г–≥–Є—Е —В–Ї–∞–љ–µ–є –Њ—А–≥–∞–љ–Є–Ј–Љ–∞ —Б –љ–∞—А–∞—Б—В–∞–љ–Є–µ–Љ –≥–Є—Б—В–Њ–Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є. –Т–Њ–Ј—А–∞—Б—В–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –Ь–Я–Ф –њ—А–µ–і—Б—В–∞–≤–ї—П—О—В —Б–Њ–±–Њ–є –љ–Њ—А–Љ–∞–ї—М–љ—Л–є –њ—А–Њ—Ж–µ—Б—Б, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї –і–µ–≥–µ–љ–µ—А–∞—Ж–Є—П –і–Є—Б–Ї–∞ вАФ –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ —Б–Њ—Б—В–Њ—П–љ–Є–µ, –Ї–Њ—В–Њ—А–Њ–µ –њ—А–Є–≤–Њ–і–Є—В –Ї —Б—В—А—Г–Ї—В—Г—А–љ—Л–Љ –љ–∞—А—Г—И–µ–љ–Є—П–Љ –Є –Љ–Њ–ґ–µ—В –≤—Л–Ј—Л–≤–∞—В—М –њ—А–µ–ґ–і–µ–≤—А–µ–Љ–µ–љ–љ–Њ–µ —Б—В–∞—А–µ–љ–Є–µ –і–Є—Б–Ї–∞ [12]. –•—А—П—Й–µ–≤—Л–µ –Ї–Њ–љ—Ж–µ–≤—Л–µ –њ–ї–∞—Б—В–Є–љ–Ї–Є –Њ–±–ї–∞–і–∞—О—В –љ–Є–Ј–Ї–Њ–є –њ—А–Њ–љ–Є—Ж–∞–µ–Љ–Њ—Б—В—М—О –Є –Ї—А–Њ–≤–Њ—Б–љ–∞–±–ґ–µ–љ–Є–µ–Љ, —З—В–Њ –љ–∞ —Д–Њ–љ–µ —Б—В–∞—А–µ–љ–Є—П –њ—А–Є–≤–Њ–і–Є—В –Ї –Є–Ј–Љ–µ–љ–µ–љ–Є—О –Љ–Є–Ї—А–Њ–Њ–Ї—А—Г–ґ–µ–љ–Є—П –Ь–Я–Ф –Є —Б—В–Є–Љ—Г–ї—П—Ж–Є–Є –Ї–∞—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ [10]. –Ю–±—Й–µ–µ —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ –њ—А–Њ—В–µ–Њ–≥–ї–Є–Ї–∞–љ–Њ–≤ –≤ –Ь–Я–Ф —Б–љ–Є–ґ–∞–µ—В—Б—П –љ–∞ —Д–Њ–љ–µ —Б—В–∞—А–µ–љ–Є—П, –њ—А–Є–≤–Њ–і—П –Ї —Б–љ–Є–ґ–µ–љ–Є—О –≥–Є–і—А–∞—В–∞—Ж–Є–Є –Ь–Я–Ф –Є –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ –Ї –Є–Ј–Љ–µ–љ–µ–љ–Є—О –µ–≥–Њ –±–Є–Њ–Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Є—Е —Б–≤–Њ–є—Б—В–≤. –Ъ–Њ–ї–ї–∞–≥–µ–љ–Њ–≤—Л–µ –≤–Њ–ї–Њ–Ї–љ–∞ II —В–Є–њ–∞ –≤ —Б—В—Г–і–µ–љ–Є—Б—В–Њ–Љ —П–і—А–µ –Є —Д–Є–±—А–Њ–Ј–љ–Њ–Љ –Ї–Њ–ї—М—Ж–µ –Ј–∞–Љ–µ—Й–∞—О—В—Б—П –≤–Њ–ї–Њ–Ї–љ–∞–Љ–Є I —В–Є–њ–∞ [13, 14]. –Т —Б—В—Г–і–µ–љ–Є—Б—В–Њ–Љ —П–і—А–µ –љ–∞—З–Є–љ–∞–µ—В –љ–∞–Ї–∞–њ–ї–Є–≤–∞—В—М—Б—П –ґ–µ–ї—В—Л–є –њ–Є–≥–Љ–µ–љ—В, –Є –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ —П–і—А–Њ —Б—В–∞–љ–Њ–≤–Є—В—Б—П —В—А—Г–і–љ–Њ–Њ—В–ї–Є—З–Є–Љ—Л–Љ –Њ—В —Д–Є–±—А–Њ–Ј–љ–Њ–≥–Њ –Ї–Њ–ї—М—Ж–∞.–Ь–µ—Е–∞–љ–Є–Ј–Љ—Л –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –Ь–Я–Ф
–≠—В–Є–Њ–ї–Њ–≥–Є—П –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –Ь–Я–Ф
–Ъ–∞–Ї —Г–ґ–µ –±—Л–ї–Њ —Б–Ї–∞–Ј–∞–љ–Њ, –њ—А–Њ—Ж–µ—Б—Б –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –Ь–Я–Ф –љ–∞—З–Є–љ–∞–µ—В—Б—П —А–∞–љ—М—И–µ, —З–µ–Љ –≤ –ї—О–±–Њ–є –і—А—Г–≥–Њ–є —В–Ї–∞–љ–Є –Њ—А–≥–∞–љ–Є–Ј–Љ–∞, –∞ —В–µ—А–Љ–Є–љ ¬Ђ–і–µ–≥–µ–љ–µ—А–∞—Ж–Є—П –і–Є—Б–Ї–∞¬ї –Њ—Е–≤–∞—В—Л–≤–∞–µ—В –≤–∞—А–Є–∞–±–µ–ї—М–љ—Л–є –і–Є–∞–њ–∞–Ј–Њ–љ –Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є –±–Є–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Є—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є [15].–Ф–µ–≥–µ–љ–µ—А–∞—Ж–Є—О –Ь–Я–Ф —Б–≤—П–Ј—Л–≤–∞—О—В —Б–Њ —Б–ї–Њ–ґ–љ—Л–Љ –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є–µ–Љ —Б—А–µ–і–Њ–≤—Л—Е –Є –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤. –Ф–∞–љ–љ—Л–є –њ—А–Њ—Ж–µ—Б—Б –≤–Ї–ї—О—З–∞–µ—В –≤ —Б–µ–±—П –њ—А–Њ–≥—А–µ—Б—Б–Є–≤–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ –њ–Њ—Б—В—Г–њ–ї–µ–љ–Є—П –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –Ї —В–Ї–∞–љ—П–Љ –і–Є—Б–Ї–∞, –∞ —В–∞–Ї–ґ–µ –Є–Ј–Љ–µ–љ–µ–љ–Є–µ —Б–Њ—Б—В–∞–≤–∞ –≤–љ–µ–Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ –Љ–∞—В—А–Є–Ї—Б–∞, —З—В–Њ –њ—А–Є–≤–Њ–і–Є—В –Ї –Њ—Б–ї–∞–±–ї–µ–љ–Є—О —В–Ї–∞–љ–µ–є –Є –Є–Ј–Љ–µ–љ–µ–љ–Є—О –Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Љ–∞. –°–љ–Є–ґ–µ–љ–љ–Њ–µ –њ–Њ—Б—В—Г–њ–ї–µ–љ–Є–µ –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ–Њ –≤–ї–Є—П–µ—В –љ–∞ —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –і–Є—Б–Ї–∞ –Ї –њ–Њ–і–і–µ—А–ґ–∞–љ–Є—О —Б–Њ—Б—В–∞–≤–∞ –≤–љ–µ–Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ –Љ–∞—В—А–Є–Ї—Б–∞, –∞ —В–∞–Ї–ґ–µ –Ї —Б–љ–Є–ґ–µ–љ–Є—О –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –Ї–Є—Б–ї–Њ—А–Њ–і–∞, –њ—А–Є —Н—В–Њ–Љ —В–∞–Ї–ґ–µ —Б–љ–Є–ґ–∞–µ—В—Б—П —Г—А–Њ–≤–µ–љ—М pH [16]. –Ъ–∞–ї—М—Ж–Є—Д–Є–Ї–∞—Ж–Є—П –Ї–Њ–љ—Ж–µ–≤—Л—Е –њ–ї–∞—Б—В–Є–љ–Њ–Ї —В–∞–Ї–ґ–µ –њ—А–Є–≤–Њ–і–Є—В –Ї —Б–љ–Є–ґ–µ–љ–Є—О –Ї—А–Њ–≤–Њ—В–Њ–Ї–∞. –Э–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М –њ–Є—В–∞–љ–Є—П –љ–∞—А—Г—И–∞–µ—В —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –Ь–Я–Ф —А–µ–∞–≥–Є—А–Њ–≤–∞—В—М –љ–∞ –њ–Њ–≤—Л—И–µ–љ–Є–µ –љ–∞–≥—А—Г–Ј–Ї–Є –Є–ї–Є —В—А–∞–≤–Љ—Г. –°—В—А—Г–Ї—В—Г—А–љ—Л–µ –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є—П —Б–Њ –≤—А–µ–Љ–µ–љ–µ–Љ –љ–∞—А–∞—Б—В–∞—О—В –Є —Г—Б–Ї–Њ—А—П—О—В –њ—А–Њ—Ж–µ—Б—Б –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є [17]. –Я—А–Є—З–Є–љ—Л –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –і–Є—Б–Ї–∞ –њ–ї–Њ—Е–Њ –Є–Ј—Г—З–µ–љ—Л, –Њ–і–љ–∞–Ї–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–Ї–∞–Ј–∞–ї–Є, —З—В–Њ –Њ—Б–љ–Њ–≤–љ—Г—О —А–Њ–ї—М –≤ –µ–µ —А–∞–Ј–≤–Є—В–Є–Є –Є–≥—А–∞–µ—В –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–є –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В [18].
–Т—Л—П–≤–ї–µ–љ–Њ –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –Ї–∞—В–µ–≥–Њ—А–Є–є –≥–µ–љ–Њ–≤, –≤–љ–Њ—Б—П—Й–Є—Е –≤–Ї–ї–∞–і –≤ –і–µ–≥–µ–љ–µ—А–∞—Ж–Є—О –Ь–Я–Ф. –≠—В–Є –≥–µ–љ—Л –≥—А—Г–њ–њ–Є—А—Г—О—В –њ–Њ –≤—Л–њ–Њ–ї–љ—П–µ–Љ–Њ–є –≤ –Ь–Я–Ф —Д—Г–љ–Ї—Ж–Є–Є. –Я–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ—Л –≥–µ–љ–Њ–≤ –∞–≥–≥—А–µ–Ї–∞–љ–∞ (ACAN), COL1, COL9, COL11, FN, HAPLN1, —В—А–Њ–Љ–±–Њ—Б–њ–Њ–љ–і–Є–љ–∞, –±–µ–ї–Ї–∞ –њ—А–Њ–Љ–µ–ґ—Г—В–Њ—З–љ–Њ–≥–Њ —Б–ї–Њ—П —Е—А—П—Й–∞ (CILP) –Є –∞—Б–њ–Њ—А–Є–љ–∞ (ASPN) –Њ–Ї–∞–Ј—Л–≤–∞—О—В –≤–ї–Є—П–љ–Є–µ –љ–∞ —Б—В—А—Г–Ї—В—Г—А—Г –Ь–Я–Ф [19]. –Я–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ—Л –≥–µ–љ–Њ–≤ —Д–µ—А–Љ–µ–љ—В–Њ–≤ –Ї–∞—В–∞–±–Њ–ї–Є–Ј–Љ–∞ MMP1, MMP2, MMP3, PARK2 –Є PSMB9 –Є –∞–љ—В–Є–Ї–∞—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є—Е —В–Ї–∞–љ–µ–≤—Л—Е –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤ –Љ–µ—В–∞–ї–ї–Њ–њ—А–Њ—В–µ–Є–љ–∞–Ј, —А–µ–≥—Г–ї–Є—А—Г—О—Й–Є–µ –Ї–∞—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—Ж–µ—Б—Б—Л, –Љ–Њ–≥—Г—В –≤–љ–Њ—Б–Є—В—М –≤–Ї–ї–∞–і –≤ –і–µ–≥–µ–љ–µ—А–∞—Ж–Є—О –Ь–Я–Ф [19]. –£–Ї–∞–Ј–∞–љ–љ—Л–µ –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ—Л –≤–ї–Є—П—О—В –љ–∞ —В–Њ–љ–Ї–Є–є –±–∞–ї–∞–љ—Б –Љ–µ–і–Є–∞—В–Њ—А–Њ–≤ –∞–љ–∞–±–Њ–ї–Є–Ј–Љ–∞ –Є –Ї–∞—В–∞–±–Њ–ї–Є–Ј–Љ–∞ –≤ —В–Ї–∞–љ–Є –Ь–Я–Ф. –Т—Б–µ —Д–∞–Ї—В–Њ—А—Л, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—Й–Є–µ –∞–Ї—В–Є–≤–∞—Ж–Є–Є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –Ї–∞—Б–Ї–∞–і–∞, —Г—Б–Ї–Њ—А—П—О—В –њ—А–Њ—Ж–µ—Б—Б –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –Ь–Я–Ф, –љ–∞—А—Г—И–∞—П –±–∞–ї–∞–љ—Б –∞–љ–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є—Е –Є –Ї–∞—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ [20]. –Я–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ—Л –≥–µ–љ–Њ–≤ –Ш–Ы-1, –Ш–Ы-6 –Є –¶–Ю–У-2 —В–∞–Ї–ґ–µ —Б–≤—П–Ј–∞–љ—Л —Б –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–µ–є –Ь–Я–Ф [21, 22].
–Т –њ–∞—В–Њ–≥–µ–љ–µ–Ј –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –Ь–Я–Ф –≤–љ–Њ—Б—П—В –≤–Ї–ї–∞–і –Є —Б—А–µ–і–Њ–≤—Л–µ —Д–∞–Ї—В–Њ—А—Л. –†–∞–љ–µ–µ –≤ –Ї–∞—З–µ—Б—В–≤–µ –Њ—Б–љ–Њ–≤–љ–Њ–≥–Њ —Д–∞–Ї—В–Њ—А–∞ —А–Є—Б–Ї–∞ –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –Ь–Я–Ф —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞–ї–Є –Ї–Њ–љ—Ж–µ–њ—Ж–Є—О ¬Ђ–Є–Ј–љ–Њ—Б–∞ –Є —А–∞–Ј—А—Л–≤–Њ–≤¬ї, –њ—А–µ–і–њ–Њ–ї–∞–≥–∞—О—Й—Г—О –њ–∞—В–Њ–≥–µ–љ–љ—Г—О —А–Њ–ї—М –њ–Њ–≤—В–Њ—А–љ–Њ–є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–∞–≥—А—Г–Ј–Ї–Є, –Њ–і–љ–∞–Ї–Њ –±–ї–Є–Ј–љ–µ—Ж–Њ–≤—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–ї–Є, —З—В–Њ –љ–∞–≥—А—Г–Ј–Ї–∞ –Є–≥—А–∞–µ—В –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ—Г—О —А–Њ–ї—М –≤ –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –і–Є—Б–Ї–∞ [23]. –Я—А–µ–і–њ–Њ–ї–∞–≥–∞–µ—В—Б—П —В–∞–Ї–ґ–µ —А–Њ–ї—М –Њ–ґ–Є—А–µ–љ–Є—П –≤ —А–∞–Ј–≤–Є—В–Є–Є –і–µ–≥–µ–љ–µ—А–∞—В–Є–≤–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П —Б—Г—Й–µ—Б—В–≤—Г—О—В —Б–Љ–µ—И–∞–љ–љ—Л–µ —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –і–∞–љ–љ—Л–µ –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –≤–ї–Є—П–љ–Є—П –Њ–ґ–Є—А–µ–љ–Є—П –љ–∞ –і–µ–≥–µ–љ–µ—А–∞—В–Є–≤–љ—Л–є –Ї–∞—Б–Ї–∞–і. –°–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –і–µ–Љ–Њ–љ—Б—В—А–Є—А—Г—О—В, —З—В–Њ –Ш–Ь–Ґ >25 –Ї–≥/–Љ2 —П–≤–ї—П–µ—В—Б—П –љ–µ–Ј–∞–≤–Є—Б–Є–Љ—Л–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ —А–Є—Б–Ї–∞ –њ–Њ—П–≤–ї–µ–љ–Є—П —А–µ–љ—В–≥–µ–љ–Њ–≥—А–∞—Д–Є—З–µ—Б–Ї–Є—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –Ь–Я–Ф, –∞ –Њ–ґ–Є—А–µ–љ–Є–µ –≤ –Љ–Њ–ї–Њ–і–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ вАФ –Љ–Њ—Й–љ—Л–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ —А–Є—Б–Ї–∞ —Г–≤–µ–ї–Є—З–µ–љ–Є—П —З–Є—Б–ї–∞ –Ь–Я–Ф, –њ–Њ–і–≤–µ—А–ґ–µ–љ–љ—Л—Е –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –≤ –±—Г–і—Г—Й–µ–Љ [24]. –°–Њ–≥–ї–∞—Б–љ–Њ –і—А—Г–≥–Њ–є –≥–Є–њ–Њ—В–µ–Ј–µ —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј, —Б–≤—П–Ј–∞–љ–љ—Л–µ —Б –Њ–ґ–Є—А–µ–љ–Є–µ–Љ, –≥–Њ–Љ–Њ–ї–Њ–≥–Є—З–љ—Л –њ–Њ –њ–∞—В–Њ–≥–µ–љ–µ–Ј—Г –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј—Г —Б–Њ—Б—Г–і–Њ–≤ –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Њ–≥–Њ —Б—В–Њ–ї–±–∞ –Є —А–µ–Ј—Г–ї—М—В–Є—А—Г—О—Й–µ–є –∞–Ї—В–Є–≤–∞—Ж–Є–Є –і–µ–≥–µ–љ–µ—А–∞—В–Є–≤–љ–Њ–≥–Њ –Ї–∞—Б–Ї–∞–і–∞. –Ф—А—Г–≥–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Г–Ї–∞–Ј—Л–≤–∞—О—В –љ–∞ –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј—М –Њ–ґ–Є—А–µ–љ–Є—П –Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ–Њ–≤—Л—И–µ–љ–Є—П —Г—А–Њ–≤–љ—П –Ш–Ы-6 –Є –њ—А–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –Ї–∞—Б–Ї–∞–і–Њ–≤ –≤–Њ –≤—Б–µ–Љ –Њ—А–≥–∞–љ–Є–Ј–Љ–µ, —З—В–Њ –Љ–Њ–ґ–µ—В –≤–љ–Њ—Б–Є—В—М –≤–Ї–ї–∞–і –≤ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–є –њ—Г—В—М –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –Ь–Я–Ф [25].
–°—З–Є—В–∞–µ—В—Б—П, —З—В–Њ –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –Њ—В –љ–∞—З–∞–ї—М–љ–Њ–≥–Њ —В—А–Є–≥–≥–µ—А–∞ –і–µ–≥–µ–љ–µ—А–∞—Ж–Є—П –Ј–∞–≤–Є—Б–Є—В –Њ—В –і–Є—Б–Ї–Њ–≤—Л—Е –Ї–ї–µ—В–Њ–Ї [26]. –Т –љ–Њ—А–Љ–∞–ї—М–љ–Њ–Љ –і–Є—Б–Ї–µ —Б–Ї–Њ—А–Њ—Б—В–Є –Љ–∞–Ї—А–Њ–Љ–Њ–ї–µ–Ї—Г–ї—П—А–љ–Њ–≥–Њ —Б–Є–љ—В–µ–Ј–∞ –Є –і–µ–≥—А–∞–і–∞—Ж–Є–Є —Б–±–∞–ї–∞–љ—Б–Є—А–Њ–≤–∞–љ—Л, –љ–Њ, –Ї–Њ–≥–і–∞ –њ—А–µ–Њ–±–ї–∞–і–∞—О—В –њ—А–Њ—Ж–µ—Б—Б—Л –і–µ–≥—А–∞–і–∞—Ж–Є–Є, —В–Ї–∞–љ—М —Г—В—А–∞—З–Є–≤–∞–µ—В –Њ—А–≥–∞–љ–Є–Ј–∞—Ж–Є–Њ–љ–љ—Г—О –Є –±–Є–Њ–Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї—Г—О —Д—Г–љ–Ї—Ж–Є—О [27].
–Ю–±–µ—Б–њ–µ—З–µ–љ–Є–µ –њ–Є—В–∞—В–µ–ї—М–љ—Л–Љ–Є –≤–µ—Й–µ—Б—В–≤–∞–Љ–Є –Ј–і–Њ—А–Њ–≤—Л—Е –і–Є—Б–Ї–Њ–≤
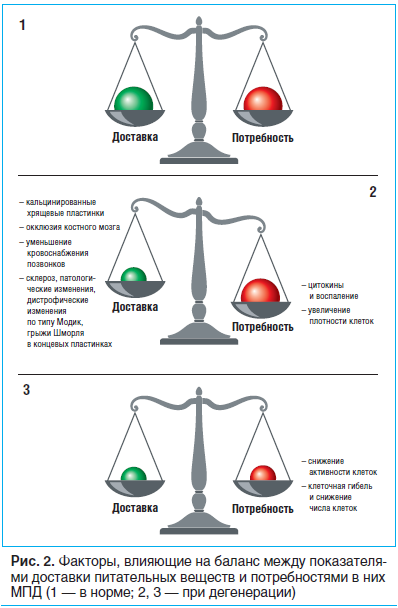
–Я–Њ–і–і–µ—А–ґ–∞–љ–Є–µ –Њ–њ—В–Є–Љ–∞–ї—М–љ–Њ–є —Б—А–µ–і—Л –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Љ–∞ –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –і–ї—П –≤—Л–ґ–Є–≤–∞–љ–Є—П –Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–Є—А–Њ–≤–∞–љ–Є—П –і–Є—Б–Ї–Њ–≤—Л—Е –Ї–ї–µ—В–Њ–Ї —П–≤–ї—П–µ—В—Б—П –Њ—Б–Њ–±–Њ–є –њ—А–Њ–±–ї–µ–Љ–Њ–є, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –Ь–Я–Ф —Б–Њ—Б—В–∞–≤–ї—П—О—В —Б–∞–Љ—Г—О –±–Њ–ї—М—И—Г—О –±–µ—Б—Б–Њ—Б—Г–і–Є—Б—В—Г—О —В–Ї–∞–љ—М –≤ –Њ—А–≥–∞–љ–Є–Ј–Љ–µ [28].–•–Њ—В—П –Ї–ї–µ—В–Ї–Є –≤–љ–µ—И–љ–µ–≥–Њ —Д–Є–±—А–Њ–Ј–љ–Њ–≥–Њ –Ї–Њ–ї—М—Ж–∞ –њ–Њ–ї—Г—З–∞—О—В —Б–≤–Њ–Є –њ–Є—В–∞—В–µ–ї—М–љ—Л–µ –≤–µ—Й–µ—Б—В–≤–∞ (–Є —Н–ї–Є–Љ–Є–љ–Є—А—Г—О—В –Є—Е –Љ–µ—В–∞–±–Њ–ї–Є—В—Л) –Є–Ј –Ї–∞–њ–Є–ї–ї—П—А–Њ–≤ –Љ—П–≥–Ї–Є—Е —В–Ї–∞–љ–µ–є, –Њ–Ї—А—Г–ґ–∞—О—Й–Є—Е –і–Є—Б–Ї, –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –Ї–ї–µ—В–Њ–Ї –≤–љ—Г—В—А–Є –і–Є—Б–Ї–∞ –Ї—А–Њ–≤–Њ—Б–љ–∞–±–ґ–∞—О—В—Б—П —В–Њ–ї—М–Ї–Њ —З–µ—А–µ–Ј –Ї–∞–њ–Є–ї–ї—П—А—Л, –±–µ—А—Г—Й–Є–µ –љ–∞—З–∞–ї–Њ –≤ —В–µ–ї–∞—Е –њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤, –њ—А–Њ–љ–Є–Ї–∞—О—Й–Є–µ —З–µ—А–µ–Ј —Б—Г–±—Е–Њ–љ–і—А–∞–ї—М–љ—Г—О –њ–ї–∞—Б—В–Є–љ–Ї—Г –Є –Ј–∞–Ї–∞–љ—З–Є–≤–∞—О—Й–Є–µ—Б—П –њ–µ—В–ї—П–Љ–Є, –њ—А–Є–ї–µ–ґ–∞—Й–Є–Љ–Є –Ї —Е—А—П—Й–µ–≤–Њ–є –Ї–Њ–љ—Ж–µ–≤–Њ–є –њ–ї–∞—Б—В–Є–љ–Ї–µ [29]. –Я–Є—В–∞—В–µ–ї—М–љ—Л–µ –≤–µ—Й–µ—Б—В–≤–∞ –њ–µ—А–µ–Љ–µ—Й–∞—О—В—Б—П –≥–ї–∞–≤–љ—Л–Љ –Њ–±—А–∞–Ј–Њ–Љ –њ—Г—В–µ–Љ –і–Є—Д—Д—Г–Ј–Є–Є [28] –Є–Ј –Ї–∞–њ–Є–ї–ї—П—А–Њ–≤ —З–µ—А–µ–Ј —Е—А—П—Й–µ–≤—Г—О –Ї–Њ–љ—Ж–µ–≤—Г—О –њ–ї–∞—Б—В–Є–љ–Ї—Г –Є –њ–ї–Њ—В–љ—Г—О –і–Є—Б–Ї–Њ–≤—Г—О –Љ–∞—В—А–Є—Ж—Г –≤ —П—З–µ–є–Ї–Є –і–Є—Б–Ї–∞; –њ—А–Њ–і—Г–Ї—В—Л –Њ–±–Љ–µ–љ–∞ –і–≤–Є–≥–∞—О—В—Б—П –≤ –Њ–±—А–∞—В–љ–Њ–Љ –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–Є. –°–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ, –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–µ –≥—А–∞–і–Є–µ–љ—В—Л –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –Њ–њ—А–µ–і–µ–ї—П—О—В—Б—П –±–∞–ї–∞–љ—Б–Њ–Љ –Љ–µ–ґ–і—Г —Б–Ї–Њ—А–Њ—Б—В—М—О –њ–Њ—Б—В—Г–њ–ї–µ–љ–Є—П –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –Є –њ–Њ—В—А–µ–±–ї–µ–љ–Є–µ–Љ –і–∞–љ–љ—Л—Е –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –Ї–ї–µ—В–Ї–∞–Љ–Є (—А–Є—Б. 2.1). –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Љ–Є–љ–Є–Љ–∞–ї—М–љ—Л–µ –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –≥–ї—О–Ї–Њ–Ј—Л, –Ї–Є—Б–ї–Њ—А–Њ–і–∞ –Є –і—А—Г–≥–Є—Е –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –љ–∞—Е–Њ–і—П—В—Б—П –≤ —Ж–µ–љ—В—А–µ –і–Є—Б–Ї–∞. –≠—В–Є –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –і–Њ–ї–ґ–љ—Л –њ—А–µ–≤—Л—И–∞—В—М –Ї—А–Є—В–Є—З–µ—Б–Ї–Є–є –њ–Њ—А–Њ–≥ –і–ї—П —В–Њ–≥–Њ, —З—В–Њ–±—Л –Ї–ї–µ—В–Ї–Є –Њ—Б—В–∞–≤–∞–ї–Є—Б—М –ґ–Є–Ј–љ–µ—Б–њ–Њ—Б–Њ–±–љ—Л–Љ–Є –Є –∞–Ї—В–Є–≤–љ—Л–Љ–Є [30].
–С–∞–ї–∞–љ—Б –Љ–µ–ґ–і—Г –і–Њ—Б—В–∞–≤–Ї–Њ–є –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –Є –Є—Е –њ–Њ—В—А–µ–±–ї–µ–љ–Є–µ–Љ –љ–µ—Г—Б—В–Њ–є—З–Є–≤ (—А–Є—Б. 2.2), –Є, –µ—Б–ї–Є –Ї–∞–Ї–Њ–є-–ї–Є–±–Њ –њ–∞—А–∞–Љ–µ—В—А –љ–∞—А—Г—И–µ–љ, –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є—П –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –Є —А–Э (–≤—Б–ї–µ–і—Б—В–≤–Є–µ –љ–∞–Ї–Њ–њ–ї–µ–љ–Є—П –Љ–µ—В–∞–±–Њ–ї–Є—В–Њ–≤) –≤ –і–Є—Б–Ї–∞—Е –Љ–Њ–ґ–µ—В –њ–Њ–љ–Є–ґ–∞—В—М—Б—П –і–Њ —Г—А–Њ–≤–љ–µ–є, –Ї–Њ—В–Њ—А—Л–µ –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ–Њ –≤–ї–Є—П—О—В –љ–∞ –Ї–ї–µ—В–Њ—З–љ—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –і–∞–ґ–µ –ґ–Є–Ј–љ–µ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –Ї–ї–µ—В–Њ–Ї (—А–Є—Б. 2.3) [30, 31].
–С–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –і–Є—Б–Ї–Њ–≤—Л—Е –Ї–ї–µ—В–Њ–Ї –Ј–∞–≤–Є—Б—П—В –Њ—В –Ї–∞–њ–Є–ї–ї—П—А–Њ–≤, –≤—Л—Е–Њ–і—П—Й–Є—Е –Є–Ј —В–µ–ї –њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤, —Б–љ–∞–±–ґ–∞—О—Й–Є—Е –Є—Е –њ–Є—В–∞—В–µ–ї—М–љ—Л–Љ–Є –≤–µ—Й–µ—Б—В–≤–∞–Љ–Є; –Њ–і–љ–∞–Ї–Њ –≤ –њ—А–Њ—Ж–µ—Б—Б–µ –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –Ј–∞–њ—Г—Б–Ї–∞—О—В—Б—П –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л, –љ–∞—А—Г—И–∞—О—Й–Є–µ –љ–Њ—А–Љ–∞–ї—М–љ–Њ–µ –њ–Є—В–∞–љ–Є–µ –Ї–ї–µ—В–Њ–Ї.
–Э–∞—А—Г—И–µ–љ–Є–µ –Ї—А–Њ–≤–Њ—Б–љ–∞–±–ґ–µ–љ–Є—П –њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤
–Р—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј –∞—А—В–µ—А–Є–є, –њ–Є—В–∞—О—Й–Є—Е –њ–Њ—П—Б–љ–Є—З–љ—Л–є –Њ—В–і–µ–ї –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞, —Б–≤—П–Ј–∞–љ —Б –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–µ–є –і–Є—Б–Ї–Њ–≤ [32]. –Ъ –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –і–Є—Б–Ї–Њ–≤ —В–∞–Ї–ґ–µ –њ—А–Є–≤–Њ–і—П—В –±–Њ–ї–µ–Ј–љ—М –У–Њ—И–µ, —Б–µ—А–њ–Њ–≤–Є–і–љ–Њ–Ї–ї–µ—В–Њ—З–љ–∞—П –∞–љ–µ–Љ–Є—П –Є –Ї–µ—Б—Б–Њ–љ–љ–∞—П –±–Њ–ї–µ–Ј–љ—М, –Ї–Њ—В–Њ—А—Л–µ –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ–Њ –≤–ї–Є—П—О—В –љ–∞ –Љ–Є–Ї—А–Њ—Ж–Є—А–Ї—Г–ї—П—Ж–Є—О –Є, —Б–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ, —Г–Љ–µ–љ—М—И–∞—О—В –њ–Њ—Б—В—Г–њ–ї–µ–љ–Є–µ –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –≤ –Ь–Я–Ф [33]. –Я–Њ—Б–Ї–Њ–ї—М–Ї—Г –Ї–∞–њ–Є–ї–ї—П—А—Л —Н–Ї—Б–њ—А–µ—Б—Б–Є—А—Г—О—В –Љ—Г—Б–Ї–∞—А–Є–љ–Њ–≤—Л–µ —А–µ—Ж–µ–њ—В–Њ—А—Л, —Д–∞–Ї—В–Њ—А—Л, –Ї–Њ—В–Њ—А—Л–µ –≤–ї–Є—П—О—В –љ–∞ –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї—Г—О –Љ–Є–Ї—А–Њ—Ж–Є—А–Ї—Г–ї—П—Ж–Є—О (–љ–∞–њ—А–Є–Љ–µ—А, –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ –≤–Є–±—А–∞—Ж–Є–Є –Є –≤–∞–Ј–Њ–∞–Ї—В–Є–≤–љ—Л—Е –≤–µ—Й–µ—Б—В–≤) –Љ–Њ–≥—Г—В –Њ–≥—А–∞–љ–Є—З–Є–≤–∞—В—М —В—А–∞–љ—Б–њ–Њ—А—В –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –≤ –і–Є—Б–Ї–Є [34].–Э–∞—А—Г—И–µ–љ–Є–µ –Ї—А–Њ–≤–Њ—Б–љ–∞–±–ґ–µ–љ–Є—П –Ї–Њ–љ—Ж–µ–≤–Њ–є –њ–ї–∞—Б—В–Є–љ–Ї–Є
–Я–Њ—Б—В—Г–њ–ї–µ–љ–Є–µ –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –Ї–ї–µ—В–Њ–Ї –і–Є—Б–Ї–∞ –і–Њ–ї–ґ–љ–Њ –њ—А–Њ—Е–Њ–і–Є—В—М —З–µ—А–µ–Ј –Ї–Њ–љ—Ж–µ–≤—Г—О –њ–ї–∞—Б—В–Є–љ–Ї—Г –њ–Њ–Ј–≤–Њ–љ–Ї–∞ (–Ї–∞–Ї —Б—Г–±—Е–Њ–љ–і—А–∞–ї—М–љ—Г—О, —В–∞–Ї –Є —Е—А—П—Й–µ–≤—Г—О –Ї–Њ–љ—Ж–µ–≤—Г—О), –∞ –≤ –і–Є—Б–Ї–∞—Е, –њ–Њ–і–≤–µ—А–ґ–µ–љ–љ—Л—Е –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є, —Н—В–Њ—В –њ—Г—В—М –Љ–Њ–ґ–µ—В –±—Л—В—М –Ј–∞—В—А—Г–і–љ–µ–љ. –Ю–Ї–Ї–ї—О–Ј–Є—П —Б–≤–Њ–±–Њ–і–љ—Л—Е –њ—А–Њ—Б—В—А–∞–љ—Б—В–≤ –Ї–Њ—Б—В–љ–Њ–≥–Њ –Љ–Њ–Ј–≥–∞, –њ—А–Є–≤–Њ–і—П—Й–∞—П –Ї –њ–Њ—В–µ—А–µ –Ї–Њ–љ—В–∞–Ї—В–∞ –Љ–µ–ґ–і—Г –Ї–∞–њ–Є–ї–ї—П—А–∞–Љ–Є –Є —Е—А—П—Й–µ–≤–Њ–є –Ї–Њ–љ—Ж–µ–≤–Њ–є –њ–ї–∞—Б—В–Є–љ–Ї–Њ–є, —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П –њ—А—П–Љ–Њ –њ—А–Њ–њ–Њ—А—Ж–Є–Њ–љ–∞–ї—М–љ–Њ —Б—В–µ–њ–µ–љ–Є –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –і–Є—Б–Ї–∞, —А–∞–≤–љ–Њ –Ї–∞–Ї –Є –Ї–∞–ї—М—Ж–Є—Д–Є–Ї–∞—Ж–Є—П —Е—А—П—Й–µ–≤–Њ–є –Ї–Њ–љ—Ж–µ–≤–Њ–є –њ–ї–∞—Б—В–Є–љ–Ї–Є [35], —З—В–Њ –њ—А–µ–њ—П—В—Б—В–≤—Г–µ—В –і–Є—Д—Д—Г–Ј–Є–Є —А–∞—Б—В–≤–Њ—А–µ–љ–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –Є–Ј –Ї–∞–њ–Є–ї–ї—П—А–Њ–≤ –≤ –і–Є—Б–Ї [36]. –Ф—А—Г–≥–Є–µ –і–µ–≥–µ–љ–µ—А–∞—В–Є–≤–љ—Л–µ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –Ї–Њ–љ—Ж–µ–≤–Њ–є –њ–ї–∞—Б—В–Є–љ–Ї–Є, —В–∞–Ї–Є–µ –Ї–∞–Ї —Б–Ї–ї–µ—А–Њ–Ј, –і–Є—Б—В—А–Њ—Д–Є—З–µ—Б–Ї–Є–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –њ–Њ —В–Є–њ—Г –Ь–Њ–і–Є–Ї, –≥—А—Л–ґ–Є –®–Љ–Њ—А–ї—П –Є –њ–Њ—А–∞–ґ–µ–љ–Є—П –Ї–Њ–љ—Ж–µ–≤–Њ–є –њ–ї–∞—Б—В–Є–љ–Ї–Є [37], —В–∞–Ї–ґ–µ –Љ–Њ–≥—Г—В –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ–Њ –≤–ї–Є—П—В—М –љ–∞ –њ–Њ—Б—В—Г–њ–ї–µ–љ–Є–µ –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤.–£–≤–µ–ї–Є—З–µ–љ–Є–µ –њ–Њ—В—А–µ–±–љ–Њ—Б—В–Є –Ї–ї–µ—В–Њ–Ї –≤ –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤–∞—Е
–Ъ–∞–Ї –Є —Б–љ–Є–ґ–µ–љ–Є–µ —Б–Ї–Њ—А–Њ—Б—В–Є —В—А–∞–љ—Б–њ–Њ—А—В–∞ –≤ –Ї–ї–µ—В–Ї–Є –Ь–Я–Ф, —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Ї–ї–µ—В–Њ—З–љ–Њ–є –њ–Њ—В—А–µ–±–љ–Њ—Б—В–Є, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ–Њ–µ –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В—М—О –Ї–ї–µ—В–Њ–Ї [38] –Є–ї–Є –њ–Њ–≤—Л—И–µ–љ–љ–Њ–є —Б–Ї–Њ—А–Њ—Б—В—М—О –њ–Њ—В—А–µ–±–ї–µ–љ–Є—П –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –Ї–ї–µ—В–Ї–∞–Љ–Є [39], –Љ–Њ–ґ–µ—В —Б–љ–Є–Ј–Є—В—М –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є—О –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –≤ –Ь–Я–Ф –љ–Є–ґ–µ –Ї—А–Є—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Г—А–Њ–≤–љ—П. –§–∞–Ї—В–Њ—А—Л —А–Њ—Б—В–∞ –Є —Ж–Є—В–Њ–Ї–Є–љ—Л, —В–∞–Ї–Є–µ –Ї–∞–Ї –Ш–Ы-1b, –Ї–Њ—В–Њ—А—Л–µ —Н–Ї—Б–њ—А–µ—Б—Б–Є—А—Г—О—В—Б—П –≤ –±–Њ–ї—М—И–Є—Е –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞—Е –≤–Њ –≤—А–µ–Љ—П –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –і–Є—Б–Ї–∞ [40], —В–∞–Ї–ґ–µ –Љ–Њ–≥—Г—В –Є–љ–і—Г—Ж–Є—А–Њ–≤–∞—В—М –Ј–∞–Љ–µ—В–љ–Њ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —Б–Ї–Њ—А–Њ—Б—В–Є –њ–Њ—В—А–µ–±–ї–µ–љ–Є—П –≥–ї—О–Ї–Њ–Ј—Л [41] –Є –≤—Л—А–∞–±–Њ—В–Ї–Є –Љ–Њ–ї–Њ—З–љ–Њ–є –Ї–Є—Б–ї–Њ—В—Л —Е—А—П—Й–µ–≤—Л–Љ–Є –Ї–ї–µ—В–Ї–∞–Љ–Є [42].–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Є–Љ–µ—О—Й–Є–µ—Б—П –і–∞–љ–љ—Л–µ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ —В–Њ–Љ, —З—В–Њ —Б–љ–Є–ґ–µ–љ–љ–Њ–µ –њ–Њ—Б—В—Г–њ–ї–µ–љ–Є–µ –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –Ї –і–Є—Б–Ї–Њ–≤—Л–Љ –Ї–ї–µ—В–Ї–∞–Љ (–ї–Є–±–Њ –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ –љ–∞—А—Г—И–µ–љ–Є—П –і–Њ—Б—В–∞–≤–Ї–Є, –ї–Є–±–Њ –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ –њ–Њ–≤—Л—И–µ–љ–љ–Њ–≥–Њ –њ–Њ—В—А–µ–±–ї–µ–љ–Є—П) вАФ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ–µ —П–≤–ї–µ–љ–Є–µ –њ—А–Є –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –Ь–Я–Ф —Б –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–Љ –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–Љ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ–Љ –љ–∞ –Ї–ї–µ—В–Њ—З–љ—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –ґ–Є–Ј–љ–µ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М.
–Ь–µ—В–Њ–і—Л —Г–ї—Г—З—И–µ–љ–Є—П —А–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –Ь–Я–Ф
–Э–∞ —Б–µ–≥–Њ–і–љ—П—И–љ–Є–є –і–µ–љ—М —Б—В—А–∞—В–µ–≥–Є–Є —А–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є —В–Ї–∞–љ–µ–є –і–Є—Б–Ї–∞ —Б–Њ—Б—А–µ–і–Њ—В–Њ—З–µ–љ—Л –љ–∞ –Ї–ї–µ—В–Њ—З–љ—Л—Е –њ–Њ–і—Е–Њ–і–∞—Е —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –Є–ї–Є –±–µ–Ј –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П —Б–њ–µ—Ж–Є–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л—Е –±–Є–Њ–Љ–∞—В–µ—А–Є–∞–ї–Њ–≤ –Є–ї–Є —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Њ—Б—В–∞ [43]. –•–Њ—В—П —Н—В–Є –њ–Њ–і—Е–Њ–і—Л –Ї–∞–ґ—Г—В—Б—П —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–Љ–Є –≤ —Г—Б–ї–Њ–≤–Є—П—Е in vitro –Є –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е –љ–∞ –ґ–Є–≤–Њ—В–љ—Л—Е, –і–µ–≥–µ–љ–µ—А–∞—Ж–Є—П –і–Є—Б–Ї–∞ —Г –ї—О–і–µ–є –Њ–±—Л—З–љ–Њ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П —Г–Љ–µ–љ—М—И–µ–љ–Є–µ–Љ –Њ–±–µ—Б–њ–µ—З–µ–љ–Є—П –і–Є—Б–Ї–∞ –њ–Є—В–∞—В–µ–ї—М–љ—Л–Љ–Є –≤–µ—Й–µ—Б—В–≤–∞–Љ–Є, —Б–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ, –њ–Њ—В–µ—А—П –њ–Є—В–∞—В–µ–ї—М–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –Љ–Њ–ґ–µ—В –Њ–≥—А–∞–љ–Є—З–Є—В—М —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –і–∞–љ–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –ї–µ—З–µ–љ–Є—П.–°—В—А–∞—В–µ–≥–Є–Є –±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —А–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –Ь–Я–Ф –Њ—Б–љ–Њ–≤–∞–љ—Л –љ–∞ –њ—А–µ–і–њ–Њ–ї–Њ–ґ–µ–љ–Є–Є –Њ —В–Њ–Љ, —З—В–Њ –і–µ–≥–µ–љ–µ—А–∞—Ж–Є—П –≤–Њ–Ј–љ–Є–Ї–∞–µ—В –Є–Ј-–Ј–∞ –љ–µ–њ—А–∞–≤–Є–ї—М–љ–Њ–≥–Њ –њ–Њ–≤–µ–і–µ–љ–Є—П –Ї–ї–µ—В–Њ–Ї.
–Ь–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л–µ –њ–Њ–і—Е–Њ–і—Л –Ї –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—О –Ь–Я–Ф –≤–Ї–ї—О—З–∞—О—В –≤ —Б–µ–±—П –Є–Љ–њ–ї–∞–љ—В–∞—Ж–Є—О –≤ –њ–Њ–≤—А–µ–ґ–і–µ–љ–љ—Л–є –і–Є—Б–Ї –∞–Ї—В–Є–≤–љ—Л—Е –Ї–ї–µ—В–Њ–Ї (–Ї–∞–Ї –Ї–ї–µ—В–Њ–Ї –і–Є—Б–Ї–∞, —В–∞–Ї –Є —Б—В–≤–Њ–ї–Њ–≤—Л—Е –Ї–ї–µ—В–Њ–Ї) –Ї–∞–Ї —В–∞–Ї–Њ–≤—Л—Е –ї–Є–±–Њ –≤—Б—В—А–Њ–µ–љ–љ—Л—Е –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–Є–є –±–Є–Њ–Љ–∞—В–µ—А–Є–∞–ї-–љ–Њ—Б–Є—В–µ–ї—М [44, 45].
–Ф—А—Г–≥–Њ–є –≤–∞—А–Є–∞–љ—В –њ—А–µ–і—Г—Б–Љ–∞—В—А–Є–≤–∞–µ—В –Є–Ј–Љ–µ–љ–µ–љ–Є–µ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Њ—Б—В–∞–≤—И–Є—Е—Б—П –Ї–ї–µ—В–Њ–Ї-—А–µ–Ј–Є–і–µ–љ—В–Њ–≤ –і–µ–≥–µ–љ–µ—А–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –і–Є—Б–Ї–∞ –њ—Г—В–µ–Љ –≤–љ—Г—В—А–Є–і–Є—Б–Ї–Њ–≤–Њ–є –Є–љ—К–µ–Ї—Ж–Є–Є —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤ –Є–ї–Є —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –Љ–µ—В–Њ–і–Њ–≤ –≥–µ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є [46, 47].
–Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –њ—А–µ–і–ї–Њ–ґ–µ–љ–Њ –≤–Њ—Б—Б—В–∞–љ–∞–≤–ї–Є–≤–∞—В—М —Д—Г–љ–Ї—Ж–Є—О –і–µ–≥–µ–љ–µ—А–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –і–Є—Б–Ї–∞ –њ—Г—В–µ–Љ —В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—Ж–Є–Є —Ж–µ–ї—М–љ–Њ–≥–Њ –і–Є—Б–Ї–∞. –Ю–і–љ–∞–Ї–Њ –њ–Њ–њ—Л—В–Ї–Є —Б–Њ–Ј–і–∞—В—М —Ж–µ–ї—М–љ—Л–є –Ь–Я–Ф –Љ–µ—В–Њ–і–∞–Љ–Є —В–Ї–∞–љ–µ–≤–Њ–є –Є–љ–ґ–µ–љ–µ—А–Є–Є –µ—Й–µ –љ–µ —Г–≤–µ–љ—З–∞–ї–Є—Б—М —Г—Б–њ–µ—Е–Њ–Љ, –њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ –Є–Ј-–Ј–∞ —В—А—Г–і–љ–Њ—Б—В–µ–є —А–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є —Д–Є–±—А–Њ–Ј–љ–Њ–≥–Њ –Ї–Њ–ї—М—Ж–∞ [48], –∞ —В–∞–Ї–ґ–µ —Б–ї–Њ–ґ–љ–Њ—Б—В–Є –≤–∞—Б–Ї—Г–ї—П—А–Є–Ј–∞—Ж–Є–Є –Ї–∞–ґ–і–Њ–≥–Њ –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–≥–Њ –і–Є—Б–Ї–∞ –Є —В–µ–ї–∞ –њ–Њ–Ј–≤–Њ–љ–Ї–∞ [49].
–Т—Б–µ –Њ–њ–Є—Б–∞–љ–љ—Л–µ –њ–Њ–і—Е–Њ–і—Л –Ї —А–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –і–Є—Б–Ї–∞ –Є–Љ–µ—О—В –Њ–і–љ–Њ –≤–∞–ґ–љ–Њ–µ —Г—Б–ї–Њ–≤–Є–µ: —Г—Б–њ–µ—И–љ–Њ–µ –і–Њ–ї–≥–Њ—Б—А–Њ—З–љ–Њ–µ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ –і–Є—Б–Ї–∞ –њ–Њ–і—А–∞–Ј—Г–Љ–µ–≤–∞–µ—В, —З—В–Њ —Н–љ–і–Њ–≥–µ–љ–љ—Л–µ –Є–ї–Є –Є–Љ–њ–ї–∞–љ—В–Є—А–Њ–≤–∞–љ–љ—Л–µ –Ї–ї–µ—В–Ї–Є –Њ—Б—В–∞—О—В—Б—П –ґ–Є–≤—Л–Љ–Є –Є –∞–Ї—В–Є–≤–љ—Л–Љ–Є. –•–Њ—В—П —Н—В–Њ–≥–Њ –Љ–Њ–ґ–љ–Њ –ї–µ–≥–Ї–Њ –і–Њ–±–Є—В—М—Б—П –≤ —Г—Б–ї–Њ–≤–Є—П—Е in vitro –Є –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е –љ–∞ –ґ–Є–≤–Њ—В–љ—Л—Е, –љ–Њ –љ–∞—Б–Ї–Њ–ї—М–Ї–Њ —Н—В–Њ –Њ—Б—Г—Й–µ—Б—В–≤–Є–Љ–Њ –≤ –і–µ–≥–µ–љ–µ—А–Є—А–Њ–≤–∞–љ–љ—Л—Е –Ь–Я–Ф —З–µ–ї–Њ–≤–µ–Ї–∞, –њ–Њ–Ї–∞ –љ–µ–Є–Ј–≤–µ—Б—В–љ–Њ.
–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –і–ї—П –ї–µ—З–µ–љ–Є—П –і–µ–≥–µ–љ–µ—А–∞—В–Є–≤–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –Ь–Я–Ф –љ–∞ —Д–Њ–љ–µ –Њ—Б—В–µ–Њ—Е–Њ–љ–і—А–Њ–Ј–∞ –њ—А–Є–Љ–µ–љ—П—О—В –њ—А–µ–њ–∞—А–∞—В—Л –Є–Ј –≥—А—Г–њ–њ—Л —Е–Њ–љ–і—А–Њ–њ—А–Њ—В–µ–Ї—В–Њ—А–Њ–≤.
–Ю–і–љ–Є–Љ –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –љ–∞–Ј–љ–∞—З–∞–µ–Љ—Л—Е —Е–Њ–љ–і—А–Њ–њ—А–Њ—В–µ–Ї—В–Њ—А–Њ–≤ —П–≤–ї—П–µ—В—Б—П –њ—А–µ–њ–∞—А–∞—В –Р–ї—Д–ї—Г—В–Њ–њ. –Р–ї—Д–ї—Г—В–Њ–њ вАФ –Њ—А–Є–≥–Є–љ–∞–ї—М–љ—Л–є –Є–љ—К–µ–Ї—Ж–Є–Њ–љ–љ—Л–є —Е–Њ–љ–і—А–Њ–њ—А–Њ—В–µ–Ї—В–Њ—А, –њ—А–µ–і—Б—В–∞–≤–ї—П—О—Й–Є–є —Б–Њ–±–Њ–є –±–Є–Њ–∞–Ї—В–Є–≤–љ—Л–є –Ї–Њ–љ—Ж–µ–љ—В—А–∞—В –Є–Ј 4 –≤–Є–і–Њ–≤ –Љ–µ–ї–Ї–Њ–є –Љ–Њ—А—Б–Ї–Њ–є —А—Л–±—Л. –Т –µ–≥–Њ —Б–Њ—Б—В–∞–≤ –≤—Е–Њ–і—П—В –≥–ї–Є–Ї–Њ–Ј–∞–Љ–Є–љ–Њ–≥–ї–Є–Ї–∞–љ—Л (–≥–ї—О–Ї—Г—А–Њ–љ–Њ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞, —Е–Њ–љ–і—А–Њ–Є—В–Є–љ-4-—Б—Г–ї—М—Д–∞—В –Є —Е–Њ–љ–і—А–Њ–Є—В–Є–љ-6-—Б—Г–ї—М—Д–∞—В, –Ї–µ—А–∞—В–∞–љ-—Б—Г–ї—М—Д–∞—В, –і–µ—А–Љ–∞—В–∞–љ-—Б—Г–ї—М—Д–∞—В), –∞–Љ–Є–љ–Њ–Ї–Є—Б–ї–Њ—В—Л –Є –Љ–Є–Ї—А–Њ—Н–ї–µ–Љ–µ–љ—В—Л.
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е in vitro –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Р–ї—Д–ї—Г—В–Њ–њ–∞ —Б–њ–Њ—Б–Њ–±—Б—В–≤–Њ–≤–∞–ї–Њ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–Љ—Г —Г–≤–µ–ї–Є—З–µ–љ–Є—О –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –Ї–ї–µ—В–Њ–Ї –≤ —Д–∞–Ј–∞—Е —А–µ–њ–ї–Є–Ї–∞—Ж–Є–Є –Є –Љ–Є—В–Њ–Ј–∞ –Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ —Ж–Є–Ї–ї–∞. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –Њ–љ —Г–≤–µ–ї–Є—З–Є–≤–∞–ї –Є–љ–і–µ–Ї—Б –њ—А–Њ–ї–Є—Д–µ—А–∞—Ж–Є–Є —Е–Њ–љ–і—А–Њ–±–ї–∞—Б—В–Њ–≤ –љ–∞ 64% (–≤ –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є 0,2%), –њ–Њ–ї—Г—З–µ–љ—Л –і–∞–љ–љ—Л–µ –Њ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–Є –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —Е–Њ–љ–і—А–Њ—Ж–Є—В–Њ–≤. –Р–ї—Д–ї—Г—В–Њ–њ –Є–љ–≥–Є–±–Є—А—Г–µ—В –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –≥–Є–∞–ї—Г—А–Њ–љ–Є–і–∞–Ј—Л –љ–∞ 83% –Є —Б—В–∞–±–Є–ї–Є–Ј–Є—А—Г–µ—В –≤–љ–µ–Ї–ї–µ—В–Њ—З–љ—Л–є –Љ–∞—В—А–Є–Ї—Б, –Є–љ–і—Г—Ж–Є—А—Г–µ—В –Є–љ–≥–Є–±–Є—А–Њ–≤–∞–љ–Є–µ –∞–Ї—В–Є–≤–љ—Л—Е —Д–Њ—А–Љ –Ї–Є—Б–ї–Њ—А–Њ–і–∞, —В. –µ. —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В –∞–љ—В–Є–Њ–Ї—Б–Є–і–∞–љ—В–љ—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Є —Б–љ–Є–ґ–∞–µ—В –Њ–Ї—Б–Є–і–∞—В–Є–≤–љ—Л–є —Б—В—А–µ—Б—Б. –£—А–Њ–≤–µ–љ—М –≤–љ—Г—В—А–Є–Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ –њ–µ—А–Њ–Ї—Б–Є–і–∞ –≤–Њ–і–Њ—А–Њ–і–∞ —Б–љ–Є–ґ–∞–µ—В—Б—П –љ–∞ 52%, –≤–љ—Г—В—А–Є–Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ —Б—Г–њ–µ—А–Њ–Ї—Б–Є–і–∞–љ–Є–Њ–љ–∞ вАФ –љ–∞ 32%.
–Я—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–є —Н—Д—Д–µ–Ї—В –њ—А–µ–њ–∞—А–∞—В–∞ –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–µ—В—Б—П —З–µ—А–µ–Ј –њ–Њ–і–∞–≤–ї–µ–љ–Є–µ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –≥–µ–љ–Њ–≤ –Ш–Ы-1, –Ш–Ы-6 –љ–∞ 16% –Є –Ш–Ы-8 –љ–∞ 35%, –Њ–љ –љ–∞ 56% –Є–љ–≥–Є–±–Є—А—Г–µ—В –∞–Ї—В–Є–≤–љ–Њ—Б—В—М —Б–Њ—Б—Г–і–Є—Б—В–Њ–≥–Њ —Н–љ–і–Њ—В–µ–ї–Є–∞–ї—М–љ–Њ–≥–Њ —Д–∞–Ї—В–Њ—А–∞ —А–Њ—Б—В–∞, –Є–љ–Є—Ж–Є–Є—А—Г—О—Й–µ–≥–Њ –∞–љ–≥–Є–Њ–≥–µ–љ–µ–Ј –Є —П–≤–ї—П—О—Й–µ–≥–Њ—Б—П –љ–µ–Ј–∞–≤–Є—Б–Є–Љ—Л–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ –і–µ—Б—В—А—Г–Ї—Ж–Є–Є –њ—А–Є –Њ—Б—В–µ–Њ–∞—А—В—А–Њ–Ј–µ.
–Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –Р–ї—Д–ї—Г—В–Њ–њ —Б–љ–Є–ґ–∞–µ—В —Н–Ї—Б–њ—А–µ—Б—Б–Є—О –∞–≥–≥—А–µ–Ї–∞–љ–∞–Ј—Л –љ–∞ 70% –Є —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –Ј–∞—Й–Є—В–µ –Љ–µ–ґ–Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ –Љ–∞—В—А–Є–Ї—Б–∞; —Г—Б–Є–ї–Є–≤–∞–µ—В —Н–Ї—Б–њ—А–µ—Б—Б–Є—О –≥–µ–љ–∞ SOX9 –љ–∞ 58%, —З—В–Њ —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –і–Є—Д—Д–µ—А–µ–љ—Ж–Є—А–Њ–≤–Ї–µ —Е–Њ–љ–і—А–Њ—Ж–Є—В–Њ–≤, —Б–Є–љ—В–µ–Ј—Г –Ї–Њ–ї–ї–∞–≥–µ–љ–∞ –Є –≤–љ–µ–Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ –Љ–∞—В—А–Є–Ї—Б–∞, –∞ —В–∞–Ї–ґ–µ —Б—В–Є–Љ—Г–ї–Є—А—Г–µ—В —Б–Є–љ—В–µ–Ј –∞–≥–≥—А–µ–Ї–∞–љ–∞ –љ–∞ 60% –Є –≥–Є–∞–ї—Г—А–Њ–љ–∞–љ–∞ –љ–∞ 39%, —З—В–Њ –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ –і–ї—П –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П —Б—В—А—Г–Ї—В—Г—А–љ–Њ–є —Ж–µ–ї–Њ—Б—В–љ–Њ—Б—В–Є —Е—А—П—Й–∞ [50вАУ52].
–Р–ї—Д–ї—Г—В–Њ–њ –Є–Ј—Г—З–µ–љ –љ–µ —В–Њ–ї—М–Ї–Њ in vitro, –љ–Њ –Є –≤ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е –Ы.–Ш. –Р–ї–µ–Ї—Б–µ–µ–≤–Њ–є –Є —Б–Њ–∞–≤—В. [53, 54] –ї–µ—З–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–Њ–Љ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –Ј–∞–Љ–µ–і–ї—П–ї–Њ —Б—Г–ґ–µ–љ–Є–µ —Б—Г—Б—В–∞–≤–љ–Њ–є —Й–µ–ї–Є. –£—А–Њ–≤–µ–љ—М –Љ–∞—А–Ї–µ—А–∞ –і–µ–≥—А–∞–і–∞—Ж–Є–Є —Е—А—П—Й–∞ CTX-II –Є–Љ–µ–ї —В–µ–љ–і–µ–љ—Ж–Є—О –Ї —Б–љ–Є–ґ–µ–љ–Є—О —З–µ—А–µ–Ј 3 –Љ–µ—Б. –ї–µ—З–µ–љ–Є—П –Р–ї—Д–ї—Г—В–Њ–њ–Њ–Љ, –Ї–Њ—В–Њ—А–∞—П —Б–Њ—Е—А–∞–љ—П–ї–∞—Б—М –і–Њ –Ї–Њ–љ—Ж–∞ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –≤ –≥—А—Г–њ–њ–µ –њ–ї–∞—Ж–µ–±–Њ —Г—А–Њ–≤–µ–љ—М CTX-II –љ–µ –Љ–µ–љ—П–ї—Б—П. –Ъ –Ї–Њ–љ—Ж—Г –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –љ–∞ —Д–Њ–љ–µ –њ—А–Є–µ–Љ–∞ –Р–ї—Д–ї—Г—В–Њ–њ–∞ –Њ—В–Љ–µ—З–µ–љ–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –±–Њ–ї—М—И–µ–µ —Б–љ–Є–ґ–µ–љ–Є–µ –±–Њ–ї–Є –њ–Њ —И–Ї–∞–ї–µ WOMAC, —З–µ–Љ –≤ –≥—А—Г–њ–њ–µ –њ–ї–∞—Ж–µ–±–Њ. –°—Г–Љ–Љ–∞—А–љ—Л–є –Є–љ–і–µ–Ї—Б WOMAC –≤ –Ї–Њ–љ—Ж–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –≤ –≥—А—Г–њ–њ–∞—Е —А–∞–Ј–ї–Є—З–∞–ї—Б—П: –≤ –≥—А—Г–њ–њ–µ –Р–ї—Д–ї—Г—В–Њ–њ–∞ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ —Б—Г–Љ–Љ–∞—А–љ–Њ–≥–Њ –Є–љ–і–µ–Ї—Б–∞ WOMAC –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М —Г–ґ–µ –љ–∞ 2-–Љ –≤–Є–Ј–Є—В–µ, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї –≤ –≥—А—Г–њ–њ–µ –њ–ї–∞—Ж–µ–±–Њ вАФ –ї–Є—И—М –љ–∞ 4-–Љ –≤–Є–Ј–Є—В–µ. –Я–Њ–ї—Г—З–µ–љ–љ—Л–µ –і–Њ—Б—В–Њ–≤–µ—А–љ—Л–µ –і–∞–љ–љ—Л–µ —Б–ї—Г–ґ–∞—В –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М—Б—В–≤–Њ–Љ –љ–µ—Б–Њ–Љ–љ–µ–љ–љ–Њ–≥–Њ –Љ–Њ–і–Є—Д–Є—Ж–Є—А—Г—О—Й–µ–≥–Њ –і–µ–є—Б—В–≤–Є—П –њ—А–µ–њ–∞—А–∞—В–∞ –љ–∞ —Б–Є–Љ–њ—В–Њ–Љ—Л –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П.
–Т –і–≤–Њ–є–љ–Њ–Љ —Б–ї–µ–њ–Њ–Љ –њ–ї–∞—Ж–µ–±–Њ-–Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –Ю.–°. –Ы–µ–≤–Є–љ–∞ –Є —Б–Њ–∞–≤—В. [55] –њ—А–µ–њ–∞—А–∞—В –љ–∞–Ј–љ–∞—З–∞–ї–Є –њ—А–Є –≤–µ—А—В–µ–±—А–Њ–≥–µ–љ–љ–Њ–є –ї—О–Љ–±–Њ–Є—И–Є–∞–ї–≥–Є–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —В–µ—З–µ–љ–Є—П –љ–∞ —Д–Њ–љ–µ —Б–њ–Њ–љ–і–Є–ї–Њ–∞—А—В—А–Њ–Ј–∞. –°—А–∞–≤–љ–Є–≤–∞–ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –≤–љ—Г—В—А–Є–Љ—Л—И–µ—З–љ–Њ–≥–Њ –Є –њ–∞—А–∞–≤–µ—А—В–µ–±—А–∞–ї—М–љ–Њ–≥–Њ —Б–њ–Њ—Б–Њ–±–Њ–≤ –≤–≤–µ–і–µ–љ–Є—П –Р–ї—Д–ї—Г—В–Њ–њ–∞. –Р–≤—В–Њ—А—Л –і–µ–ї–∞—О—В –≤—Л–≤–Њ–і –Њ —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–Њ–Љ —Б–љ–Є–ґ–µ–љ–Є–Є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –њ—А–Є –њ–∞—А–∞–≤–µ—А—В–µ–±—А–∞–ї—М–љ–Њ–Љ –≤–≤–µ–і–µ–љ–Є–Є –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –њ–ї–∞—Ж–µ–±–Њ.
–Ш–Љ–µ—О—Й–Є–µ—Б—П –і–∞–љ–љ—Л–µ –Њ –≤—Л—Б–Њ–Ї–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –њ—А–µ–њ–∞—А–∞—В–∞ –Р–ї—Д–ї—Г—В–Њ–њ –њ–Њ–Ј–≤–Њ–ї—П—О—В —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞—В—М –µ–≥–Њ –≤ –Ї–∞—З–µ—Б—В–≤–µ –±–∞–Ј–Є—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Г –±–Њ–ї—М–љ—Л—Е —Б —В–∞–Ї–Є–Љ–Є –Ї–Њ—Б—В–љ–Њ-–Љ—Л—И–µ—З–љ—Л–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є, –Ї–∞–Ї –≥–Њ–љ–∞—А—В—А–Њ–Ј, —Б–њ–Њ–љ–і–Є–ї–Њ–∞—А—В—А–Њ–Ј, —В–µ–љ–і–Є–љ–Є—В—Л, —Н–љ—В–µ–Ј–Є—В—Л, –≤ —В. —З. —Г –±–Њ–ї—М–љ—Л—Е —Б –Ї–Њ–Љ–Њ—А–±–Є–і–љ–Њ—Б—В—М—О –њ—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –і–ї–Є—В–µ–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Њ—Б—В–µ–Њ–∞—А—В—А–Њ–Ј–∞ –Є –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–Є –њ—А–Є–µ–Љ–∞ –Э–Я–Т–Я.
–Ш–љ—В–µ—А–µ—Б–љ—Л–Љ —Д–∞–Ї—В–Њ–Љ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В—Б—П –љ–∞–ї–Є—З–Є–µ —Г –Р–ї—Д–ї—Г—В–Њ–њ–∞ —П—А–Ї–Њ–≥–Њ —А–∞–љ–љ–µ–≥–Њ –∞–љ–∞–ї—М–≥–µ–Ј–Є—А—Г—О—Й–µ–≥–Њ —Н—Д—Д–µ–Ї—В–∞, —З—В–Њ –Њ—В–ї–Є—З–∞–µ—В –µ–≥–Њ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –Њ—В –≤—Б–µ—Е –Є–Ј–≤–µ—Б—В–љ—Л—Е –≤ –†–§ –Є–љ—К–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –Њ—В–љ–Њ—Б—П—Й–Є—Е—Б—П –Ї –Ї–ї–∞—Б—Б—Г —Е–Њ–љ–і—А–Њ–њ—А–Њ—В–µ–Ї—В–Њ—А–Њ–≤. –Э–∞—И 15-–ї–µ—В–љ–Є–є –Њ–њ—Л—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –Р–ї—Д–ї—Г—В–Њ–њ–∞ –њ–Њ–Ї–∞–Ј–∞–ї –∞–љ–∞–ї—М–≥–µ–Ј–Є—А—Г—О—Й–Є–є —Н—Д—Д–µ–Ї—В —Г 47,3% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б—А–∞–Ј—Г –њ–Њ—Б–ї–µ –њ–µ—А–≤–Њ–є –±–ї–Њ–Ї–∞–і—Л, —Г –Њ—Б—В–∞–ї—М–љ—Л—Е вАФ –њ–Њ—Б–ї–µ 2-–≥–Њ –Є 3-–≥–Њ –≤–≤–µ–і–µ–љ–Є—П. –Я—А–Є —Н—В–Њ–Љ –ї–µ—З–µ–±–љ—Л–є —Н—Д—Д–µ–Ї—В –љ–∞—А–∞—Б—В–∞–ї –≤ —В–µ—З–µ–љ–Є–µ –ї–µ—З–µ–±–љ–Њ–≥–Њ –Ї—Г—А—Б–∞ [56].
–Я—А–µ–і—Б—В–∞–≤–ї—П–µ—В –Є–љ—В–µ—А–µ—Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Р–ї—Д–ї—Г—В–Њ–њ–∞ –≤ –љ–µ–є—А–Њ—Е–Є—А—Г—А–≥–Є–Є [57] —Г –±–Њ–ї—М–љ—Л—Е —Б –Њ—Б—В–µ–Њ—Е–Њ–љ–і—А–Њ–Ј–Њ–Љ –њ–Њ—П—Б–љ–Є—З–љ–Њ–≥–Њ –Њ—В–і–µ–ї–∞ –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞, –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л–Љ –Ї–Њ—А–µ—И–Ї–Њ–≤—Л–Љ –Є –і–Є—Б–Ї–Њ–≥–µ–љ–љ—Л–Љ –±–Њ–ї–µ–≤—Л–Љ–Є —Б–Є–љ–і—А–Њ–Љ–∞–Љ–Є. –Я–∞—Ж–Є–µ–љ—В–∞–Љ –њ–Њ–і –Ї–Њ–љ—В—А–Њ–ї–µ–Љ –≤–љ—Г—В—А–Є–і–Є—Б–Ї–Њ–≤–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П –≤—Л–њ–Њ–ї–љ—П–ї–Є –њ—Г–љ–Ї—Ж–Є–Њ–љ–љ—Г—О –љ—Г–Ї–ї–µ–Њ–њ–ї–∞—Б—В–Є–Ї—Г —Б –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–Љ –≤–≤–µ–і–µ–љ–Є–µ–Љ –Р–ї—Д–ї—Г—В–Њ–њ–∞: –≤ –±–ї–Є–ґ–∞–є—И–µ–Љ –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –њ—А–Њ–≤–Њ–і–Є–ї–Є 5 –њ–∞—А–∞–≤–µ—А—В–µ–±—А–∞–ї—М–љ—Л—Е –±–ї–Њ–Ї–∞–і —Б –Р–ї—Д–ї—Г—В–Њ–њ–Њ–Љ —Б –Є–љ—В–µ—А–≤–∞–ї–Њ–Љ 2 –і–љ—П. –І–µ—А–µ–Ј 12 –Љ–µ—Б. —Е–Њ—А–Њ—И–Є–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –±—Л–ї–Є –і–Њ—Б—В–Є–≥–љ—Г—В—Л —Г 92% –±–Њ–ї—М–љ—Л—Е, –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –љ–µ –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М. –Р–≤—В–Њ—А—Л –і–µ–ї–∞—О—В –≤—Л–≤–Њ–і, —З—В–Њ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–µ –≤–≤–µ–і–µ–љ–Є–µ –Р–ї—Д–ї—Г—В–Њ–њ–∞ –≤ –њ–Њ–ї–Њ—Б—В—М –і–Є—Б–Ї–∞ –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є –Њ–±–Њ—Б–љ–Њ–≤–∞–љ–Њ –Є –Њ–Ї–∞–Ј—Л–≤–∞–µ—В —Б—В–Є–Љ—Г–ї–Є—А—Г—О—Й–µ–µ –і–µ–є—Б—В–≤–Є–µ –љ–∞ —А–µ–≥–µ–љ–µ—А–∞—В–Є–≤–љ—Л–µ –њ—А–Њ—Ж–µ—Б—Б—Л –њ—А–Є –ї—О–±–Њ–Љ —В–Є–њ–µ –Ь–Я–Ф. –£ –±–Њ–ї—М–љ—Л—Е –њ–Њ—Б–ї–µ –≥–Є–і—А–Њ–і–Є—Б–Ї—Н–Ї—В–Њ–Љ–Є–Є –≤–≤–µ–і–µ–љ–Є–µ –Р–ї—Д–ї—Г—В–Њ–њ–∞ –њ—А–µ–і–Њ—В–≤—А–∞—Й–∞–ї–Њ —А–∞–Ј–≤–Є—В–Є–µ –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–є –≤–љ—Г—В—А–Є–і–Є—Б–Ї–Њ–≤–Њ–є –≥–Є–њ–µ—А—В–µ–љ–Ј–Є–Є.
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ
–Я–Њ–љ–Є–Љ–∞–љ–Є–µ –Љ–µ—Е–∞–љ–Є–Ј–Љ–Њ–≤ –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –Ь–Я–Ф –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –і–ї—П —А–∞–Ј—А–∞–±–Њ—В–Ї–Є —Б—В—А–∞—В–µ–≥–Є–є –ї–µ—З–µ–љ–Є—П, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ—Л—Е –љ–∞ –±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Ј–∞–ґ–Є–≤–ї–µ–љ–Є–µ –Є —А–µ–њ–∞—А–∞—Ж–Є—О –Ь–Я–Ф. –°—В–µ–њ–µ–љ—М –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –Ь–Я–Ф –Њ–њ—А–µ–і–µ–ї—П–µ—В –њ–Њ–і—Е–Њ–і—П—Й–Є–є —Е–∞—А–∞–Ї—В–µ—А –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞; –Ї—А–Њ–Љ–µ —В–Њ–≥–Њ, —А–∞–Ј–ї–Є—З–љ—Л–µ –њ–Њ–і—Е–Њ–і—Л –Ї –ї–µ—З–µ–љ–Є—О –Љ–Њ–≥—Г—В –Є–Љ–µ—В—М —А–∞–Ј–љ—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —Н—В–∞–њ–∞ –∞–Ї—В–Є–≤–∞—Ж–Є–Є –і–µ–≥–µ–љ–µ—А–∞—В–Є–≤–љ–Њ–≥–Њ –Ї–∞—Б–Ї–∞–і–∞. –Я—А–Њ—Ж–µ—Б—Б –і–µ–≥–µ–љ–µ—А–∞—Ж–Є–Є –Ь–Я–Ф —Б–ї–Њ–ґ–µ–љ –Є –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–љ—Л–Љ–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є, –њ–Њ—Н—В–Њ–Љ—Г —Б–њ–Њ—Б–Њ–±—Л –Њ–±—А–∞—Й–µ–љ–Є—П –≤—Б–њ—П—В—М —Н—В–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ –і–Њ–ї–ґ–љ—Л –±—Л—В—М —В–∞–Ї–ґ–µ —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–љ—Л–Љ–Є –Є –≤–∞—А—М–Є—А–Њ–≤–∞—В—М –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —Д–µ–љ–Њ—В–Є–њ–∞ –±–Њ–ї–µ–Ј–љ–Є –Є —Б—В–µ–њ–µ–љ–Є –µ–µ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П [58вАУ63].–Ч–∞ –њ–Њ—Б–ї–µ–і–љ–µ–µ –і–µ—Б—П—В–Є–ї–µ—В–Є–µ –Є–љ—В–µ—А–µ—Б –Ї –Ї–ї–µ—В–Њ—З–љ–Њ–Љ—Г –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—О –Ь–Я–Ф —Б–њ–Њ—Б–Њ–±—Б—В–≤–Њ–≤–∞–ї —А–∞–Ј–≤–Є—В–Є—О –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –±–Є–Њ–ї–Њ–≥–Є–Є –Ь–Я–Ф –Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —А–∞—Б—И–Є—А–Є–ї –љ–∞—И–Є –Ј–љ–∞–љ–Є—П –≤ —Н—В–Њ–є –Њ–±–ї–∞—Б—В–Є, –Њ —З–µ–Љ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г–µ—В —Г—Б–њ–µ—И–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –ґ–Є–≤–Њ—В–љ—Л—Е –±–ї–∞–≥–Њ–і–∞—А—П –≥—А–∞–Љ–Њ—В–љ–Њ–Љ—Г –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—О —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Њ—Б—В–∞, –Ї–ї–µ—В–Њ–Ї –Є –±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Љ–∞—В–µ—А–Є–∞–ї–Њ–≤.
–Т –Ї–∞—З–µ—Б—В–≤–µ —Б—В–∞—А—В–Њ–≤–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –≤ —В–µ—А–∞–њ–Є–Є –і–µ–≥–µ–љ–µ—А–∞—В–Є–≤–љ–Њ-–і–Є—Б—В—А–Њ—Д–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞ –Є –±–Њ–ї–Є –≤ —Б–њ–Є–љ–µ –Љ–Њ–ґ–љ–Њ —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞—В—М –Р–ї—Д–ї—Г—В–Њ–њ, –µ–≥–Њ —Б–Є–Љ–њ—В–Њ–Љ–Њ–Љ–Њ–і–Є—Д–Є—Ж–Є—А—Г—О—Й–Є–µ –Є —Б—В—А—Г–Ї—В—Г—А–љ–Њ-–Љ–Њ–і–Є—Д–Є—Ж–Є—А—Г—О—Й–Є–µ —Н—Д—Д–µ–Ї—В—Л –љ–∞—И–ї–Є –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є–µ –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е, –њ—А–Њ–≤–µ–і–µ–љ–љ—Л—Е in vitro –Є –њ–ї–∞—Ж–µ–±–Њ-–Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е. –Я—А–µ–њ–∞—А–∞—В —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В —Б—В–Њ–є–Ї–Њ–Љ—Г —Г–Љ–µ–љ—М—И–µ–љ–Є—О –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞, —Г–≤–µ–ї–Є—З–µ–љ–Є—О –њ–Њ–і–≤–Є–ґ–љ–Њ—Б—В–Є –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞ –Є —А–∞—Б—И–Є—А–µ–љ–Є—О —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–µ–є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –ї—О–Љ–±–Њ–Є—И–Є–∞–ї–≥–Є–µ–є, –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –њ–Њ–≤—Л—И–∞–µ—В –њ–Њ—А–Њ–≥ –±–Њ–ї–Є –Є –љ–Њ—Ж–Є—Ж–µ–њ—В–Є–≤–љ–Њ–≥–Њ —А–µ—Д–ї–µ–Ї—Б–∞ –і–Њ –љ–Њ—А–Љ–∞–ї—М–љ—Л—Е –Ј–љ–∞—З–µ–љ–Є–є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ–Є –±–Њ–ї—П–Љ–Є –≤ –љ–Є–ґ–љ–µ–є —З–∞—Б—В–Є —Б–њ–Є–љ—Л –њ–Њ—Б–ї–µ –Ї—Г—А—Б–∞ –ї–µ—З–µ–љ–Є—П.








.gif)



