–Ю—Б—В—А—Л–є —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В –Њ—В–љ–Њ—Б–Є—В—Б—П –Ї —З–Є—Б–ї—Г –љ–∞–Є–±–Њ–ї–µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –Є —Н—В–∞ –њ—А–Њ–±–ї–µ–Љ–∞ —Б –Ї–∞–ґ–і—Л–Љ –≥–Њ–і–Њ–Љ —Б—В–∞–љ–Њ–≤–Є—В—Б—П –≤—Б–µ –∞–Ї—В—Г–∞–ї—М–љ–µ–µ. –Т –Х–≤—А–Њ–њ–µ –µ–ґ–µ–≥–Њ–і–љ–Њ –Њ—Б—В—А—Л–є —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В –њ–Њ—А–∞–ґ–∞–µ—В 1вАУ5% –≤–Ј—А–Њ—Б–ї–Њ–≥–Њ –љ–∞—Б–µ–ї–µ–љ–Є—П, –≤ –†–Њ—Б—Б–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞—О—В –Њ–Ї–Њ–ї–Њ 10 –Љ–ї–љ —З–µ–ї–Њ–≤–µ–Ї [2].
–І–∞—Б—В–Њ—В–∞ –Њ–±—А–∞—Й–µ–љ–Є–є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Њ—Б—В—А—Л–Љ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–∞–µ—В –Ї–∞–Ї –≤ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–є, —В–∞–Ї –Є –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–љ–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ. –Я–Њ–Ј–і–љ–µ–µ –љ–∞—З–∞–ї–Њ –ї–µ—З–µ–љ–Є—П, –љ–µ–њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Љ–µ—Б—В–љ–Њ–є —В–µ—А–∞–њ–Є–Є, –љ–µ–∞–і–µ–Ї–≤–∞—В–љ—Л–є –≤—Л–±–Њ—А –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Є –Є—А—А–∞—Ж–Є–Њ–љ–∞–ї—М–љ–∞—П –Њ—А–≥–∞–љ–Є–Ј–∞—Ж–Є—П –Њ–Ї–∞–Ј–∞–љ–Є—П –њ–Њ–Љ–Њ—Й–Є —Б–љ–Є–ґ–∞—О—В —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—П –Є –њ—А–Є–≤–Њ–і—П—В –Ї —А—П–і—Г –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤, –≤ —В. —З. –±–Њ–ї–µ–µ –і–ї–Є—В–µ–ї—М–љ–Њ–Љ—Г —В–µ—З–µ–љ–Є—О –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, —А–Њ—Б—В—Г —З–Є—Б–ї–∞ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є, —А–∞–Ј–≤–Є—В–Є—О —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞. –Т—Б–µ —Н—В–Њ –≤–ї–µ—З–µ—В –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л–є —Б–Њ—Ж–Є–∞–ї—М–љ–Њ-—Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В –Њ—В –љ–µ–Њ–±–Њ—Б–љ–Њ–≤–∞–љ–љ–Њ–є –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–Є, –њ–µ—А–µ–Ј–∞–≥—А—Г–ґ–µ–љ–љ–Њ—Б—В—М —Б—В–∞—Ж–Є–Њ–љ–∞—А–Њ–≤, —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —А–∞—Б—Е–Њ–і–Њ–≤, –±–Њ–ї–µ–µ –і–ї–Є—В–µ–ї—М–љ—Л–є —Б—А–Њ–Ї –љ–µ—В—А—Г–і–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є.
–Т –°–®–Р –Є —Б—В—А–∞–љ–∞—Е –Ч–∞–њ–∞–і–љ–Њ–є –Х–≤—А–Њ–њ—Л –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Њ—Б—В—А—Л–Љ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–Њ–Љ –ї–µ—З–∞—В—Б—П –≤ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е –Є –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–Є—А—Г—О—В—Б—П –ї–Є—И—М –њ—А–Є —В—П–ґ–µ–ї—Л—Е —Д–Њ—А–Љ–∞—Е [3].
–Т—Л—Б–Њ–Ї–Є–є —Г—А–Њ–≤–µ–љ—М –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–∞–Љ–Є —Б–≤—П–Ј–∞–љ —Б —А—П–і–Њ–Љ –љ–µ–≥–∞—В–Є–≤–љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤: —А–Њ—Б—В–Њ–Љ —З–Є—Б–ї–∞ –≤–Є—А—Г—Б–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ—Л—Е —И—В–∞–Љ–Љ–Њ–≤ –±–∞–Ї—В–µ—А–Є–є, –±–Њ–ї—М—И–Њ–є —З–∞—Б—В–Њ—В–Њ–є –Є–Љ–Љ—Г–љ–Њ–і–µ—Д–Є—Ж–Є—В–љ—Л—Е –Є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є. –С–Њ–ї–µ–µ —В–Њ–≥–Њ, –љ–µ–∞–і–µ–Ї–≤–∞—В–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞ –Є –Њ–Ї–Њ–ї–Њ–љ–Њ—Б–Њ–≤—Л—Е –њ–∞–Ј—Г—Е –њ—А–Є–≤–Њ–і–Є—В –Ї —Г–≤–µ–ї–Є—З–µ–љ–Є—О —Б–ї—Г—З–∞–µ–≤ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—Ж–µ—Б—Б–Њ–≤, –њ–Њ—Н—В–Њ–Љ—Г –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –±–Њ–ї–µ–µ —В—Й–∞—В–µ–ї—М–љ–Њ –њ–Њ–і—Е–Њ–і–Є—В—М –Ї –≤—Л–±–Њ—А—Г –Є –љ–∞–Ј–љ–∞—З–µ–љ–Є—О —А–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ –≤ –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞ –Є –Њ–Ї–Њ–ї–Њ–љ–Њ—Б–Њ–≤—Л—Е –њ–∞–Ј—Г—Е–∞—Е [4].
–Ю—Б—В—А—Л–µ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–µ –≤–Є—А—Г—Б–љ—Л–µ –Є–љ—Д–µ–Ї—Ж–Є–Є (–Ю–†–Т–Ш) –≤ –њ–Њ–і–∞–≤–ї—П—О—Й–µ–Љ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ —П–≤–ї—П—О—В—Б—П –љ–∞—З–∞–ї—М–љ—Л–Љ –Ј–≤–µ–љ–Њ–Љ –≤ —Ж–µ–њ–Є –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –≤–µ—А—Е–љ–Є—Е –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є –Є –Ы–Ю–†-–Њ—А–≥–∞–љ–Њ–≤. –Э–∞ –љ–∞—З–∞–ї—М–љ—Л—Е —Н—В–∞–њ–∞—Е –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≤—Л–Ј–≤–∞–љ—Л –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ–Љ –≤–Є—А—Г—Б–љ—Л—Е –∞–≥–µ–љ—В–Њ–≤, –Ї–Њ—В–Њ—А—Л–µ –Ј–∞–њ—Г—Б–Ї–∞—О—В –њ–∞—В–Њ—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї—Г—О —А–µ–∞–Ї—Ж–Є—О. –Ъ–Њ–љ–µ—З–љ–Њ, –љ–∞ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–Љ –њ—А–Є–µ–Љ–µ –Њ–њ—А–µ–і–µ–ї–Є—В—М —В–Њ—З–љ—Г—О —Н—В–Є–Њ–ї–Њ–≥–Є—О –Ю–†–Т–Ш –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –љ–µ–≤–Њ–Ј–Љ–Њ–ґ–љ–Њ. –Ю–њ–Є—А–∞—П—Б—М –љ–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї—Г—О –Ї–∞—А—В–Є–љ—Г, –≤—А–∞—З –њ—А–µ–і–њ–Њ–ї–∞–≥–∞–µ—В –≤–ї–Є—П–љ–Є–µ —В–Њ–≥–Њ –Є–ї–Є –Є–љ–Њ–≥–Њ –≤–Є—А—Г—Б–∞. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –њ—А–Є—З–Є–љ–Њ–є –Њ—Б—В—А–Њ–≥–Њ –≤–Є—А—Г—Б–љ–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П –≤–µ—А—Е–љ–Є—Е –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є —П–≤–ї—П—О—В—Б—П —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–µ –≤–Є—А—Г—Б—Л (–≤–Є—А—Г—Б—Л –≥—А–Є–њ–њ–∞, –њ–∞—А–∞–≥—А–Є–њ–њ–∞, —А–Є–љ–Њ–≤–Є—А—Г—Б—Л, –∞–і–µ–љ–Њ–≤–Є—А—Г—Б—Л, –Ї–Њ—А–Њ–љ–∞–≤–Є—А—Г—Б—Л –Є –і—А.). –Я—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –≤—Б–µ –Ю–†–Т–Ш –љ–∞—З–Є–љ–∞—О—В—Б—П —Б —А–∞–Ј–≤–Є—В–Є—П –Њ—Б—В—А–Њ–≥–Њ —А–Є–љ–Є—В–∞. –Ю–і–љ–∞–Ї–Њ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –±—Л—Б—В—А–Њ –≤ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–є –њ—А–Њ—Ж–µ—Б—Б –≤–Њ–≤–ї–µ–Ї–∞–µ—В—Б—П —Б–ї–Є–Ј–Є—Б—В–∞—П –Њ–±–Њ–ї–Њ—З–Ї–∞ –љ–µ —В–Њ–ї—М–Ї–Њ –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞, –љ–Њ –Є –Њ–Ї–Њ–ї–Њ–љ–Њ—Б–Њ–≤—Л—Е –њ–∞–Ј—Г—Е, —В. –Ї. –Њ–љ–Є –њ—А–µ–і—Б—В–∞–≤–ї—П—О—В —Б–Њ–±–Њ–є –µ–і–Є–љ—Г—О —Б—В—А—Г–Ї—В—Г—А–љ—Г—О –Є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї—Г—О —Б–Є—Б—В–µ–Љ—Г, –њ–Њ—Н—В–Њ–Љ—Г –Љ—Л –≥–Њ–≤–Њ—А–Є–Љ –Њ —А–∞–Ј–≤–Є—В–Є–Є –Њ—Б—В—А–Њ–≥–Њ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–∞ [5].
–Ю—Б—В—А–Њ–µ –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ –њ–∞—В–Њ–Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ –њ—А–Њ—Ж–µ—Б—Б–Њ–Љ, –Ї–Њ—В–Њ—А—Л–є –≤–Ї–ї—О—З–∞–µ—В —В–Ї–∞–љ–µ–≤—Л–µ, –Ї–ї–µ—В–Њ—З–љ—Л–µ –Є –Є–Љ–Љ—Г–љ–љ—Л–µ —А–µ–∞–Ї—Ж–Є–Є. –Т –њ–µ—А–≤—Л–µ —З–∞—Б—Л –Є –і–љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Њ—З–µ–љ—М –≤–∞–ґ–љ—Л–Љ —П–≤–ї—П–µ—В—Б—П –Љ–µ—Б—В–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –Њ—Б—В—А–Њ–≥–Њ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–∞, –Ї–Њ—В–Њ—А–Њ–µ –њ–Њ–Љ–Њ–≥–∞–µ—В –±—Л—Б—В—А–Њ –Ї—Г–њ–Є—А–Њ–≤–∞—В—М –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ –Є –і–Њ–±–Є—В—М—Б—П –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є—П –±–µ–Ј –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П —Б–Є—Б—В–µ–Љ–љ—Л—Е –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤.
–Я—А–Є–Љ–µ–љ–µ–љ–Є–µ —Б–Є—Б—В–µ–Љ–љ–Њ–є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –њ—А–Є –Њ—Б—В—А–Њ–Љ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–µ –≤ –љ–∞—З–∞–ї–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —Б–µ—А—М–µ–Ј–љ–Њ –Њ—Б–ї–Њ–ґ–љ—П–µ—В –њ—А–Њ–±–ї–µ–Љ—Г –ї–µ—З–µ–љ–Є—П. –Я–µ—А–µ–Њ—Ж–µ–љ–Ї–∞ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є–Љ–Є –≤—А–∞—З–∞–Љ–Є —Н—Д—Д–µ–Ї—В–∞ —Б–Є—Б—В–µ–Љ–љ—Л—Е –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤ –њ—А–Є –Њ—Б—В—А—Л—Е –Є–љ—Д–µ–Ї—Ж–Є—П—Е –Ы–Ю–†-–Њ—А–≥–∞–љ–Њ–≤ –Њ–±—К—П—Б–љ—П–µ—В—Б—П –≤—Л—Б–Њ–Ї–Њ–є —З–∞—Б—В–Њ—В–Њ–є —Б–њ–Њ–љ—В–∞–љ–љ–Њ–≥–Њ –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –њ—А–Є —Н—В–Є—Е –Є–љ—Д–µ–Ї—Ж–Є—П—Е –Є –Њ—И–Є–±–Њ—З–љ—Л–Љ –Љ–љ–µ–љ–Є–µ–Љ, —З—В–Њ —Б–Є—Б—В–µ–Љ–љ—Л–µ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Є –њ—А–µ–і–Њ—В–≤—А–∞—Й–∞—О—В —А–∞–Ј–≤–Є—В–Є–µ –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —Б—Г–њ–µ—А–Є–љ—Д–µ–Ї—Ж–Є–Є –њ—А–Є –≤–Є—А—Г—Б–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е. –Э–µ—А–∞—Ж–Є–Њ–љ–∞–ї—М–љ–∞—П –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ—В–µ—А–∞–њ–Є—П –≤–µ–і–µ—В –Ї –Ї–∞—В–∞—Б—В—А–Њ—Д–Є—З–µ—Б–Ї–Њ–Љ—Г —А–Њ—Б—В—Г –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –≤–Њ –≤—Б–µ–Љ –Љ–Є—А–µ. –Э–∞ 71-–є —Б–µ—Б—Б–Є–Є –У–µ–љ–µ—А–∞–ї—М–љ–Њ–є –Р—Б—Б–∞–Љ–±–ї–µ–Є –Ю–Ю–Э, –Ї–Њ—В–Њ—А–∞—П –њ—А–Њ—Е–Њ–і–Є–ї–∞ 22 —Б–µ–љ—В—П–±—А—П 2016 –≥., —Б—В—А–∞–љ—Л вАУ —З–ї–µ–љ—Л –Ю–Ю–Э –і–Њ–≥–Њ–≤–Њ—А–Є–ї–Є—Б—М, —З—В–Њ –Ј–∞–є–Љ—Г—В—Б—П —А–∞–Ј—А–∞–±–Њ—В–Ї–Њ–є –љ–∞—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е –њ–ї–∞–љ–Њ–≤ –њ—А–Њ—В–Є–≤–Њ–і–µ–є—Б—В–≤–Є—П –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є, —В. –µ. –њ—А–Њ–±–ї–µ–Љ–∞ –њ—А–Є–љ—П–ї–∞ –≤—Б–µ–Љ–Є—А–љ—Л–є –Љ–∞—Б—И—В–∞–±.
–Я–Њ—Н—В–Њ–Љ—Г —Б–Є—Б—В–µ–Љ–љ–∞—П –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ—В–µ—А–∞–њ–Є—П –і–Њ–ї–ґ–љ–∞ –њ—А–Њ–≤–Њ–і–Є—В—М—Б—П —В–Њ–ї—М–Ї–Њ –њ—А–Є –Њ–±–Њ—Б–љ–Њ–≤–∞–љ–љ–Њ–Љ –њ–Њ–і–Њ–Ј—А–µ–љ–Є–Є –љ–∞ –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–є —Б–Є–љ—Г—Б–Є—В, –Ї–Њ–≥–і–∞ –Є–Љ–µ—О—В—Б—П 3 –њ—А–Є–Ј–љ–∞–Ї–∞ –Є –±–Њ–ї–µ–µ –Є–Ј —Б–ї–µ–і—Г—О—Й–Є—Е: –≤—Л—А–∞–ґ–µ–љ–љ–∞—П –ї–Є—Ж–µ–≤–∞—П –±–Њ–ї—М, –≥–љ–Њ–є–љ—Л–µ –≤—Л–і–µ–ї–µ–љ–Є—П –Є–Ј –љ–Њ—Б–∞ –Є –љ–∞–ї–Є—З–Є–µ –≥–љ–Њ—П –≤ —Б—А–µ–і–љ–µ–Љ –љ–Њ—Б–Њ–≤–Њ–Љ —Е–Њ–і–µ, –њ–Њ–≤—Л—И–µ–љ–Є–µ —В–µ–Љ–њ–µ—А–∞—В—Г—А—Л –≤—Л—И–µ 38 ¬∞–°, –њ–Њ–≤—Л—И–µ–љ–Є–µ –°–Ю–≠, –љ–µ–є—В—А–Њ—Д–Є–ї—М–љ—Л–є –ї–µ–є–Ї–Њ—Ж–Є—В–Њ–Ј, –≤—В–Њ—А–∞—П –≤–Њ–ї–љ–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –њ–Њ—Б–ї–µ –љ–µ–і–Њ–ї–≥–Њ–≥–Њ –Љ–љ–Є–Љ–Њ–≥–Њ —Г–ї—Г—З—И–µ–љ–Є—П [6].
–Ъ—А–Њ–Љ–µ –ґ–∞–ї–Њ–± –Є —Б—В–∞–љ–і–∞—А—В–љ–Њ–≥–Њ –Њ—Б–Љ–Њ—В—А–∞ –Ы–Ю–†-–Њ—А–≥–∞–љ–Њ–≤, –≤ –њ–Њ—Б–ї–µ–і–љ–µ–µ –≤—А–µ–Љ—П –≤ –њ—А–∞–Ї—В–Є–Ї—Г –Њ—В–Њ—А–Є–љ–Њ–ї–∞—А–Є–љ–≥–Њ–ї–Њ–≥–∞ —И–Є—А–Њ–Ї–Њ –≤–љ–µ–і—А–µ–љ–Њ —Н–љ–і–Њ—Б–Ї–Њ–њ–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞ –Є –Њ–Ї–Њ–ї–Њ–љ–Њ—Б–Њ–≤—Л—Е –њ–∞–Ј—Г—Е. –°–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ —В–Є–њ—Л —Н–љ–і–Њ—Б–Ї–Њ–њ–Њ–≤, –Ї–∞–Ї –ґ–µ—Б—В–Ї–Є—Е, —В–∞–Ї –Є –≥–Є–±–Ї–Є—Е, –њ–Њ–Ј–≤–Њ–ї—П—О—В –Њ—Б—Г—Й–µ—Б—В–≤–Є—В—М –±–Њ–ї–µ–µ –і–µ—В–∞–ї—М–љ—Л–є –Њ—Б–Љ–Њ—В—А –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞, —Б–Њ—Г—Б—В–Є–є –Њ–Ї–Њ–ї–Њ–љ–Њ—Б–Њ–≤—Л—Е –њ–∞–Ј—Г—Е –Є –љ–Њ—Б–Њ–≥–ї–Њ—В–Ї–Є. –Я—А–Є –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–Љ —Б–Є–љ—Г—Б–Є—В–µ –Љ—Л –Љ–Њ–ґ–µ–Љ –≤—Л—П–≤–Є—В—М –≥–љ–Њ–є–љ–Њ–µ –Њ—В–і–µ–ї—П–µ–Љ–Њ–µ –≤ —Б—А–µ–і–љ–µ–Љ –љ–Њ—Б–Њ–≤–Њ–Љ —Е–Њ–і–µ. –Ю–і–љ–∞–Ї–Њ –Њ—В—Б—Г—В—Б—В–≤–Є–µ –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ—В–і–µ–ї—П–µ–Љ–Њ–≥–Њ –≤ –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞ –љ–µ –Є—Б–Ї–ї—О—З–∞–µ—В –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Њ–Ї–Њ–ї–Њ–љ–Њ—Б–Њ–≤—Л—Е –њ–∞–Ј—Г—Е. –≠—В–Њ –Љ–Њ–ґ–µ—В –Њ–±—К—П—Б–љ—П—В—М—Б—П –±–ї–Њ–Ї–Њ–Љ —Б–Њ—Г—Б—В—М—П –Є–ї–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –≤—П–Ј–Ї–Њ—Б—В—М—О —Б–µ–Ї—А–µ—В–∞ [7].
–Ф–ї—П –±–Њ–ї–µ–µ —В–Њ—З–љ–Њ–є –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–Є –і–Є–∞–≥–љ–Њ–Ј–∞ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–∞ –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Љ–µ—В–Њ–і—Л –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П вАУ —Б–∞–Љ—Л–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л–µ –≤ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ —Б–Є–љ—Г—Б–Є—В–Њ–≤. –Ю–љ–Є –њ–Њ–Ј–≤–Њ–ї—П—О—В —Б—Г–і–Є—В—М –Њ –љ–∞–ї–Є—З–Є–Є –Є–ї–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –њ–∞–Ј—Г—Е, –Є—Е —Д–Њ—А–Љ–µ, —А–∞–Ј–Љ–µ—А–∞—Е, –∞ —В–∞–Ї–ґ–µ –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є –Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞.
–Ъ–Њ–Љ–њ—М—О—В–µ—А–љ—Г—О —В–Њ–Љ–Њ–≥—А–∞—Д–Є—О (–Ъ–Ґ) –Њ–Ї–Њ–ї–Њ–љ–Њ—Б–Њ–≤—Л—Е –њ–∞–Ј—Г—Е –њ—А–Є –Њ—Б—В—А—Л—Е –њ—А–Њ—Ж–µ—Б—Б–∞—Е –њ—А–Є–Љ–µ–љ—П—О—В –і–Њ—Б—В–∞—В–Њ—З–љ–Њ —А–µ–і–Ї–Њ. –Т—Л–њ–Њ–ї–љ—П–µ—В—Б—П —З–∞—Й–µ –≤—Б–µ–≥–Њ –њ—А–Є –Ј–∞—В—П–љ—Г–≤—И–Є—Е—Б—П –Є–ї–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е —Б–Є–љ—Г—Б–Є—В–∞—Е, —Б–Њ—Е—А–∞–љ–µ–љ–Є–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ—Л –љ–∞ —Д–Њ–љ–µ –∞–і–µ–Ї–≤–∞—В–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П, –њ—А–Є —Г–≥—А–Њ–Ј–µ —А–∞–Ј–≤–Є—В–Є—П –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є.
–Т –љ–∞—З–∞–ї–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Љ–µ—Б—В–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –Њ—Б—В—А–Њ–≥–Њ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–∞ –і–Њ–ї–ґ–љ–Њ –љ–∞—З–∞—В—М—Б—П –±–µ–Ј–Њ—В–ї–∞–≥–∞—В–µ–ї—М–љ–Њ. –Ґ–∞–Ї –Ї–∞–Ї –і–ї—П —В–Њ–њ–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є —Б—Г—Й–µ—Б—В–≤—Г–µ—В –±–Њ–ї—М—И–Њ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–љ—Л—Е –≥—А—Г–њ–њ –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ—А–Є–і–µ—А–ґ–Є–≤–∞—В—М—Б—П –њ—А–Є–љ—Ж–Є–њ–∞ –њ–Њ—Б–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ–≥–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Б —А–∞–Ј–ї–Є—З–љ—Л–Љ —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ –і–µ–є—Б—В–≤–Є–µ–Љ.
–Т–Њ—Б–њ–∞–ї–µ–љ–Є–µ —Б–ї–Є–Ј–Є—Б—В—Л—Е –Њ–±–Њ–ї–Њ—З–µ–Ї –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞ –Є –Њ–Ї–Њ–ї–Њ–љ–Њ—Б–Њ–≤—Л—Е –њ–∞–Ј—Г—Е –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –≤—Б–µ–≥–і–∞ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –Ї–Њ–Љ–њ–µ–љ—Б–∞—В–Њ—А–љ—Л–Љ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—П —Б–ї–Є–Ј–Є —Б –Є–Ј–Љ–µ–љ–µ–љ–Є–µ–Љ —Б–Њ—Б—В–∞–≤–∞ –љ–Њ—Б–Њ–≤–Њ–≥–Њ —Б–µ–Ї—А–µ—В–∞ –Ј–∞ —Б—З–µ—В —Г–Љ–µ–љ—М—И–µ–љ–Є—П —Б–Њ–і–µ—А–ґ–∞–љ–Є—П –≤–Њ–і—Л –Є –њ–Њ–≤—Л—И–µ–љ–Є—П –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –Љ—Г—Ж–Є–љ–Њ–≤ (–љ–µ–є—В—А–∞–ї—М–љ—Л—Е –Є –Ї–Є—Б–ї—Л—Е –≥–ї–Є–Ї–Њ–њ—А–Њ—В–µ–Є–љ–Њ–≤). –Ш–Ј–Љ–µ–љ–µ–љ–Є–µ —Б–Њ—Б—В–∞–≤–∞ –љ–Њ—Б–Њ–≤–Њ–≥–Њ —Б–µ–Ї—А–µ—В–∞ –њ—А–Є–≤–Њ–і–Є—В –Ї —Г–≤–µ–ї–Є—З–µ–љ–Є—О –≤—П–Ј–Ї–Њ—Б—В–Є –љ–Њ—Б–Њ–≤–Њ–є —Б–ї–Є–Ј–Є, —З—В–Њ —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –∞–і–≥–µ–Ј–Є–Є –њ–∞—В–Њ–≥–µ–љ–љ—Л—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤ –љ–∞ —Б–ї–Є–Ј–Є—Б—В—Л—Е –Њ–±–Њ–ї–Њ—З–Ї–∞—Е —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ –Є —Б–Њ–Ј–і–∞–µ—В –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–µ —Г—Б–ї–Њ–≤–Є—П –і–ї—П –Є—Е —А–∞–Ј–Љ–љ–Њ–ґ–µ–љ–Є—П. –Я–Њ—Н—В–Њ–Љ—Г –Љ–µ—Б—В–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –Њ—Б—В—А–Њ–≥–Њ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–∞ –ї–Њ–≥–Є—З–љ–Њ –љ–∞—З–Є–љ–∞—В—М —Б –њ—А–Њ–Љ—Л–≤–∞–љ–Є—П –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞. –° –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–Є —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є —Г–і–∞–ї—П–µ—В—Б—П –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є —Б–µ–Ї—А–µ—В –≤–Љ–µ—Б—В–µ —Б –њ–∞—В–Њ–≥–µ–љ–љ—Л–Љ–Є –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–∞–Љ–Є, –∞–ї–ї–µ—А–≥–µ–љ–∞–Љ–Є –Є –њ—Л–ї—М—О. –£–Љ–µ–љ—М—И–∞—О—В—Б—П –Њ—В–µ–Ї –Є –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ, –њ–Њ–≤—Л—И–∞–µ—В—Б—П —В–Њ–љ—Г—Б –Ї–∞–њ–Є–ї–ї—П—А–Њ–≤, –Ј–∞ —Б—З–µ—В –Њ—З–Є—Й–µ–љ–Є—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–ї—Г—З—И–∞–µ—В—Б—П —А–∞–±–Њ—В–∞ –Ї–ї–µ—В–Њ–Ї –Љ–µ—А—Ж–∞—В–µ–ї—М–љ–Њ–≥–Њ —Н–њ–Є—В–µ–ї–Є—П —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є, —Г—Б–Є–ї–Є–≤–∞–µ—В—Б—П –і–≤–Є–ґ–µ–љ–Є–µ —Б–ї–Є–Ј–Є, —З—В–Њ –њ–Њ–≤—Л—И–∞–µ—В –Ј–∞—Й–Є—В–љ—Л–µ —Б–≤–Њ–є—Б—В–≤–∞ —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞.
–Э–µ —Б—В–Њ–Є—В –Ј–∞–±—Л–≤–∞—В—М –Њ —В–Њ–Љ, —З—В–Њ —В–µ—Е–љ–Є—З–µ—Б–Ї–Є –љ–µ–њ—А–∞–≤–Є–ї—М–љ–Њ –≤—Л–њ–Њ–ї–љ–µ–љ–љ–Њ–µ –њ—А–Њ–Љ—Л–≤–∞–љ–Є–µ –Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –µ–≥–Њ —Г –Љ–∞–ї–µ–љ—М–Ї–Є—Е –і–µ—В–µ–є –њ—А–Є–≤–Њ–і—П—В –Ї –Њ–±—А–∞—В–љ–Њ–Љ—Г —Н—Д—Д–µ–Ї—В—Г. –Т–Љ–µ—Б—В–Њ –ї–µ—З–µ–±–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П –Ј–∞ —Б—З–µ—В —Г–і–∞–ї–µ–љ–Є—П –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–µ–Ї—А–µ—В–∞ –Љ—Л –њ–Њ–ї—Г—З–∞–µ–Љ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П –≤ –≤–Є–і–µ –Њ—Б—В—А–Њ–≥–Њ —Б—А–µ–і–љ–µ–≥–Њ –Њ—В–Є—В–∞. –Я–Њ—Н—В–Њ–Љ—Г –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –і–ї—П –Њ—А–Њ—И–µ–љ–Є—П —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –љ–∞ –Њ—Б–љ–Њ–≤–µ –Љ–Њ—А—Б–Ї–Њ–є –≤–Њ–і—Л –≤ –≤–Є–і–µ –∞—Н—А–Њ–Ј–Њ–ї—П –Є–ї–Є –Ї–∞–њ–µ–ї—М —П–≤–ї—П–µ—В—Б—П –±–Њ–ї–µ–µ —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ. –Р —Б–Њ–і–µ—А–ґ–∞—Й–Є–µ—Б—П –≤ –Љ–Њ—А—Б–Ї–Њ–є –≤–Њ–і–µ —Б–Њ–ї–Є –Є –Љ–Є–Ї—А–Њ—Н–ї–µ–Љ–µ–љ—В—Л (–°–∞, F–µ, –Ъ, –Ьg, Zn –Є –і—А.) —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—В –њ–Њ–≤—Л—И–µ–љ–Є—О –і–≤–Є–≥–∞—В–µ–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —А–µ—Б–љ–Є—З–µ–Ї, –∞–Ї—В–Є–≤–Є–Ј–∞—Ж–Є–Є —А–µ–њ–∞—А–∞—В–Є–≤–љ—Л—Е –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ –≤ –Ї–ї–µ—В–Ї–∞—Е —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –љ–Њ—Б–∞ –Є –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є–Є —Д—Г–љ–Ї—Ж–Є–Є –µ–µ –ґ–µ–ї–µ–Ј.
–Ф–ї—П –∞–Ї—В–Є–≤–∞—Ж–Є–Є –Љ–µ—Е–∞–љ–Є–Ј–Љ–Њ–≤ –Љ–µ—Б—В–љ–Њ–≥–Њ –Є–Љ–Љ—Г–љ–Є—В–µ—В–∞ —И–Є—А–Њ–Ї–Њ –њ—А–Є–Љ–µ–љ—П—О—В—Б—П –Є–Љ–Љ—Г–љ–Њ–Љ–Њ–і—Г–ї—П—В–Њ—А—Л. –Ш–Љ–Љ—Г–љ–Њ–Љ–Њ–і—Г–ї—П—В–Њ—А—Л —Б–Њ—Б—В–Њ—П—В –Є–Ј –ї–Є–Ј–∞—В–Њ–≤ –±–∞–Ї—В–µ—А–Є–є –Є —Б—В–Є–Љ—Г–ї–Є—А—Г—О—В —Б–Њ–±—Б—В–≤–µ–љ–љ—Л–µ –Ј–∞—Й–Є—В–љ—Л–µ —Б–Є–ї—Л –Њ—А–≥–∞–љ–Є–Ј–Љ–∞. –Т –љ–∞—З–∞–ї–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є—Е –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –љ–∞–њ—А–∞–≤–ї–µ–љ–Њ –љ–∞ —Г—Б–Ї–Њ—А–µ–љ–Є–µ –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є—П, —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞, –њ—А–Є –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П вАУ –љ–∞ –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ –і–∞–ї—М–љ–µ–є—И–µ–є –≥–µ–љ–µ—А–∞–ї–Є–Ј–∞—Ж–Є–Є –Є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї—Г —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П, –∞ –≤ —Б—В–∞–і–Є–Є —А–µ–∞–±–Є–ї–Є—В–∞—Ж–Є–Є вАУ –љ–∞ —Г—Б–Ї–Њ—А–µ–љ–Є–µ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –Є–Љ–Љ—Г–љ–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –Є –љ–µ–і–Њ–њ—Г—Й–µ–љ–Є–µ —А–µ—Ж–Є–і–Є–≤–Њ–≤ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞.
–Т –љ–∞—З–∞–ї—М–љ–Њ–є —Б—В–∞–і–Є–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –∞ —В–∞–Ї–ґ–µ –Ї–∞–Ї –і–Њ–њ–Њ–ї–љ–µ–љ–Є–µ –Ї —Б–Є—Б—В–µ–Љ–љ–Њ–є –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ—В–µ—А–∞–њ–Є–Є, –Ї–Њ—В–Њ—А–∞—П –њ—А–Њ–≤–Њ–і–Є—В—Б—П –њ–Њ —Б—В—А–Њ–≥–Є–Љ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ, –Љ–µ—Б—В–љ–Њ –Љ–Њ–≥—Г—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М—Б—П —А–∞—Б—В–≤–Њ—А—Л –∞–љ—В–Є—Б–µ–њ—В–Є–Ї–Њ–≤ –≤ –≤–Є–і–µ —Б–њ—А–µ–µ–≤ –Є –Є–љ–≥–∞–ї—П—Ж–Є–є.
–Ґ–Њ–њ–Є—З–µ—Б–Ї–Є–µ –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і—Л —П–≤–ї—П—О—В—Б—П ¬Ђ–Ј–Њ–ї–Њ—В—Л–Љ —Б—В–∞–љ–і–∞—А—В–Њ–Љ¬ї –њ—А–Є –ї–µ—З–µ–љ–Є–Є –Њ—Б—В—А–Њ–≥–Њ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–∞. –Ш—Е –њ—А–Є–Љ–µ–љ—П—О—В –њ—А–Є —Б—А–µ–і–љ–µ—В—П–ґ–µ–ї—Л—Е –Є —В—П–ґ–µ–ї—Л—Е —Д–Њ—А–Љ–∞—Е, –њ—А–Є –њ–Њ—А–∞–ґ–µ–љ–Є–Є –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е –њ–∞–Ј—Г—Е. –Э–∞ –Ї–ї–µ—В–Њ—З–љ–Њ–Љ —Г—А–Њ–≤–љ–µ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ –Ї–Њ—А—В–Є–Ї–Њ—Б—В–µ—А–Њ–Є–і–Њ–≤ –њ—А–Њ—П–≤–ї—П–µ—В—Б—П —Г–Љ–µ–љ—М—И–µ–љ–Є–µ–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ —В—Г—З–љ—Л—Е –Ї–ї–µ—В–Њ–Ї –Є –±–∞–Ј–Њ—Д–Є–ї–Њ–≤, –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ —Б–љ–Є–ґ–µ–љ–Є–µ–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ —Н–Њ–Ј–Є–љ–Њ—Д–Є–ї–Њ–≤ –Є –Є—Е –њ—А–Њ–і—Г–Ї—В–Њ–≤ –≤ —Н–њ–Є—В–µ–ї–Є–Є, —Г–Љ–µ–љ—М—И–µ–љ–Є–µ–Љ –њ—А–Њ–і—Г–Ї—Ж–Є–Є –ї–µ–є–Ї–Њ—В—А–Є–µ–љ–Њ–≤ –≤ —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–µ –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞ –Є –Њ–Ї–Њ–ї–Њ–љ–Њ—Б–Њ–≤—Л—Е –њ–∞–Ј—Г—Е.
–Ч–∞–ї–Њ–ґ–µ–љ–љ–Њ—Б—В—М –љ–Њ—Б–∞ —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—О—В –Ї–∞–Ї —Б–Њ—Б—В–Њ—П–љ–Є–µ, –≤–Њ–Ј–љ–Є–Ї–∞—О—Й–µ–µ –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ —Г–≤–µ–ї–Є—З–µ–љ–Є—П –њ—А–Њ–љ–Є—Ж–∞–µ–Љ–Њ—Б—В–Є –Ї–∞–њ–Є–ї–ї—П—А–Њ–≤ —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞, –≤—Б–ї–µ–і—Б—В–≤–Є–µ —З–µ–≥–Њ —А–∞—Б—И–Є—А—П—О—В—Б—П –њ–µ—Й–µ—А–Є—Б—В—Л–µ —В–µ–ї–∞ –Є —З—А–µ–Ј–Љ–µ—А–љ–Њ —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П –Њ–±—К–µ–Љ —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є. –Ґ–∞–Ї–Њ–µ —Б–Њ—Б—В–Њ—П–љ–Є–µ –њ–Њ–і—В–≤–µ—А–ґ–і–∞–µ—В—Б—П –∞–Ї—В–Є–≤–љ—Л–Љ–Є –ґ–∞–ї–Њ–±–∞–Љ–Є –±–Њ–ї—М–љ–Њ–≥–Њ, –і–∞–љ–љ—Л–Љ–Є –Њ—Б–Љ–Њ—В—А–∞ –Є –Њ–±—К–µ–Ї—В–Є–≤–љ—Л–Љ–Є –Љ–µ—В–Њ–і–∞–Љ–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П. –£—З–Є—В—Л–≤–∞—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Г—О —А–Њ–ї—М –Њ–±—Б—В—А—Г–Ї—Ж–Є–Є –µ—Б—В–µ—Б—В–≤–µ–љ–љ—Л—Е –Њ—В–≤–µ—А—Б—В–Є–є –Њ–Ї–Њ–ї–Њ–љ–Њ—Б–Њ–≤—Л—Е –њ–∞–Ј—Г—Е –≤ –њ–∞—В–Њ–≥–µ–љ–µ–Ј–µ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–∞, –±–Њ–ї—М—И–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –≤ –µ–≥–Њ —В–µ—А–∞–њ–Є–Є –њ—А–Є–Њ–±—А–µ—В–∞—О—В —Б–Њ—Б—Г–і–Њ—Б—Г–ґ–Є–≤–∞—О—Й–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л. –Ґ—А–∞–і–Є—Ж–Є–Њ–љ–љ–Њ –≤ —Н—В–Є—Е —Б–ї—Г—З–∞—П—Е –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П —Б–Њ—Б—Г–і–Њ—Б—Г–ґ–Є–≤–∞—О—Й–Є–µ —Б—А–µ–і—Б—В–≤–∞ –љ–∞ –Њ—Б–љ–Њ–≤–µ ќ±-–∞–і—А–µ–љ–Њ–Љ–Є–Љ–µ—В–Є–Ї–Њ–≤.
–Ю–і–љ–∞–Ї–Њ –і–ї–Є—В–µ–ї—М–љ–Њ–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ —Н—В–Є—Е —Б—А–µ–і—Б—В–≤ –Љ–Њ–ґ–µ—В —Б—В–∞—В—М –њ—А–Є—З–Є–љ–Њ–є —А–∞–Ј–≤–Є—В–Є—П –љ–∞–Ј–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—А–µ–∞–Ї—В–Є–≤–љ–Њ—Б—В–Є, –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≥–Є—Б—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ —Б—В—А–Њ–µ–љ–Є—П —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є, —В. –µ. –≤—Л–Ј–≤–∞—В—М —А–∞–Ј–≤–Є—В–Є–µ –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–≥–Њ —А–Є–љ–Є—В–∞. –Я–Њ—Н—В–Њ–Љ—Г –Є—Е –ї—Г—З—И–µ –Ј–∞–Љ–µ–љ–Є—В—М –≤—П–ґ—Г—Й–Є–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є вАУ 3% —А–∞—Б—В–≤–Њ—А–Њ–Љ –Ї–Њ–ї–ї–∞—А–≥–Њ–ї–∞ –Є–ї–Є –њ—А–Њ—В–∞—А–≥–Њ–ї–∞. –Т –Є—Е —Б–Њ—Б—В–∞–≤ –≤—Е–Њ–і–Є—В –Ї–Њ–ї–ї–Њ–Є–і–љ–Њ–µ —Б–µ—А–µ–±—А–Њ –≤ –Љ–µ–ї–Ї–Њ–і–Є—Б–њ–µ—А—Б–љ–Њ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–Є. –Ю–љ–Є –љ–µ —В–∞–Ї —В–Њ–Ї—Б–Є—З–љ—Л, –Ї–∞–Ї –ї–µ–Ї–∞—А—Б—В–≤–∞ –љ–∞ –Њ—Б–љ–Њ–≤–µ –Є–Њ–љ–љ–Њ–≥–Њ —Б–µ—А–µ–±—А–∞, –Є –љ–µ –≤—Л–Ј—Л–≤–∞—О—В –Њ—Й—Г—Й–µ–љ–Є–µ –ґ–ґ–µ–љ–Є—П –Є —А–∞–Ј–і—А–∞–ґ–µ–љ–Є—П —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є. –Т –Њ—В–Њ—А–Є–љ–Њ–ї–∞—А–Є–љ–≥–Њ–ї–Њ–≥–Є–Є –њ—А–Њ—В–∞—А–≥–Њ–ї (–њ—А–Њ—В–µ–Є–љ–∞—В —Б–µ—А–µ–±—А–∞) –њ–Њ–ї—Г—З–Є–ї –±–Њ–ї–µ–µ —И–Є—А–Њ–Ї–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ, —З–µ–Љ –Ї–Њ–ї–ї–∞—А–≥–Њ–ї, –Ї–Њ—В–Њ—А—Л–є —З–∞—Й–µ –њ—А–Є–Љ–µ–љ—П–µ—В—Б—П –≤ —Г—А–Њ–ї–Њ–≥–Є–Є –Є –≥–Є–љ–µ–Ї–Њ–ї–Њ–≥–Є–Є.
–Т—П–ґ—Г—Й–Є–µ —Б—А–µ–і—Б—В–≤–∞ –љ–∞ –Њ—Б–љ–Њ–≤–µ —Б–µ—А–µ–±—А–∞ –Њ–±—А–∞–Ј—Г—О—В –Ј–∞—Й–Є—В–љ—Г—О –њ–ї–µ–љ–Ї—Г –Є–Ј –Љ–Њ–ї–µ–Ї—Г–ї —Б–µ—А–µ–±—А–∞, –Ї–Њ—В–Њ—А—Л–µ —Б–≤—П–Ј—Л–≤–∞—О—В—Б—П —Б –±–µ–ї–Ї–Њ–≤—Л–Љ–Є –Љ–Њ–ї–µ–Ї—Г–ї–∞–Љ–Є –љ–∞ –њ–Њ–≤—А–µ–ґ–і–µ–љ–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–Љ –њ—А–Њ—Ж–µ—Б—Б–Њ–Љ —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–µ. –≠—В–Њ –њ—А–Є–≤–Њ–і–Є—В –Ї —Б–љ–Є–ґ–µ–љ–Є—О —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –Ї –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–Љ –∞–≥–µ–љ—В–∞–Љ, —Г–Љ–µ–љ—М—И–∞–µ—В –њ—А–Њ—Б–≤–µ—В –Ї–∞–њ–Є–ї–ї—П—А–Њ–≤, —Б–љ–Є–ґ–∞–µ—В –Є—Е –њ—А–Њ–љ–Є—Ж–∞–µ–Љ–Њ—Б—В—М, —В–µ–Љ —Б–∞–Љ—Л–Љ —В–Њ—А–Љ–Њ–Ј—П –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–µ –њ—А–Њ—Ж–µ—Б—Б—Л, —Г–Љ–µ–љ—М—И–∞—О—В –Њ—В–µ—З–љ–Њ—Б—В—М —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞ [8].
–Ю—Б—В—А–Њ–µ –≤–Є—А—Г—Б–љ–Њ–µ –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ —З–∞—Б—В–Њ —Б–Љ–µ–љ—П–µ—В—Б—П –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–Љ –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ–Љ, —В. –Ї. –≤–Є—А—Г—Б—Л –Њ—Б–ї–∞–±–ї—П—О—В –Є–ї–Є –њ–Њ–і–∞–≤–ї—П—О—В –Љ–µ—Б—В–љ—Л–є –Є–Љ–Љ—Г–љ–Є—В–µ—В —Б–ї–Є–Ј–Є—Б—В—Л—Е –Њ–±–Њ–ї–Њ—З–µ–Ї –≤–µ—А—Е–љ–Є—Е –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є. –Я–Њ –і–∞–љ–љ—Л–Љ –ї–Є—В–µ—А–∞—В—Г—А—Л, —Б–∞–Љ—Л–Љ–Є —З–∞—Б—В—Л–Љ–Є –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–Љ–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П–Љ–Є —П–≤–ї—П—О—В—Б—П Streptococcus pneumoniae, Haemophilus influenza, Moraxella catarrhalis.
–Э–∞–Љ–Є –љ–∞ –±–∞–Ј–µ –У–Ъ–С –Є–Љ. –°.–Я. –С–Њ—В–Ї–Є–љ–∞ –Є –У–Ъ–С –Є–Љ. –Ю.–Ш. –Ь—Г—Е–Є–љ–∞ –≤ 2014вАУ2016 –≥–≥. –±—Л–ї–Њ –њ—А–Њ–≤–µ–і–µ–љ–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞ –њ—А–Є –Њ—Б—В—А–Њ–Љ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–µ —Г 186 (100%) –њ–∞—Ж–Є–µ–љ—В–Њ–≤ (—А–Є—Б. 1).
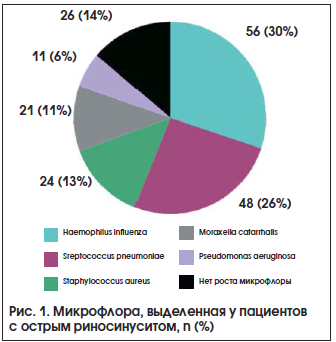
–Т –љ–∞—И–µ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –≤ —В—А–Њ–є–Ї—Г –ї–Є–і–µ—А–Њ–≤ –Ї—А–Њ–Љ–µ H. influenza –Є Str. pneumoniae –≤–Њ—И–µ–ї Staph. aureus, –Њ—В—В–µ—Б–љ–Є–≤ M. catarrhalis –љ–∞ 4-–µ –Љ–µ—Б—В–Њ.
–Я–Њ –і–∞–љ–љ—Л–Љ –ї–Є—В–µ—А–∞—В—Г—А—Л, –њ—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –Љ–љ–Њ–≥–Є–Љ–Є –∞–≤—В–Њ—А–∞–Љ–Є –±—Л–ї–Њ –Њ—В–Љ–µ—З–µ–љ–Њ –љ–∞–ї–Є—З–Є–µ –∞–љ—В–Є—Б–µ–њ—В–Є—З–µ—Б–Ї–Є—Е —Б–≤–Њ–є—Б—В–≤ –њ—А–Њ—В–µ–Є–љ–∞—В–∞ —Б–µ—А–µ–±—А–∞ –њ–Њ –Њ—В–љ–Њ—И–µ–љ–Є—О –Ї Str. pneumoniae, H. influenza, M. catarrhalis, Staph. aureus вАУ –Њ—Б–љ–Њ–≤–љ—Л–Љ –Ј–љ–∞—З–Є–Љ—Л–Љ –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–∞–Љ –≤ —Н—В–Є–Њ–ї–Њ–≥–Є–Є –Њ—Б—В—А–Њ–≥–Њ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–∞ [9].
–Я—А–Њ—В–∞—А–≥–Њ–ї –љ–µ –≤—Л–Ј—Л–≤–∞–µ—В –љ–∞—А—Г—И–µ–љ–Є—П –±–∞–ї–∞–љ—Б–∞ –љ–Њ—А–Љ–∞–ї—М–љ–Њ–є –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л. –Я–∞—В–Њ–≥–µ–љ–љ–∞—П –Љ–Є–Ї—А–Њ—Д–ї–Њ—А–∞ –±–Њ–ї–µ–µ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–∞ –Ї –Є–Њ–љ–∞–Љ —Б–µ—А–µ–±—А–∞, —З–µ–Љ –љ–µ–њ–∞—В–Њ–≥–µ–љ–љ–∞—П, —З—В–Њ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –њ—А–Њ—В–µ–Є–љ–∞—В—Г —Б–µ—А–µ–±—А–∞ –≤–Њ–Ј–і–µ–є—Б—В–≤–Њ–≤–∞—В—М –Є–Ј–±–Є—А–∞—В–µ–ї—М–љ–Њ. –Х—Б–ї–Є —Б—А–∞–≤–љ–Є–≤–∞—В—М –њ—А–Њ—В–µ–Є–љ–∞—В —Б–µ—А–µ–±—А–∞ —Б –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–∞–Љ–Є, —В–Њ —Г –љ–µ–≥–Њ –µ—Б—В—М –±–Њ–ї—М—И–Њ–µ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–Њ, –Ї–Њ—В–Њ—А–Њ–µ –Ј–∞–Ї–ї—О—З–∞–µ—В—Б—П –≤ —В–Њ–Љ, —З—В–Њ –Њ–љ –љ–µ –≤—Л–Ј—Л–≤–∞–µ—В –і–Є—Б–±–∞–Ї—В–µ—А–Є–Њ–Ј–∞ –і–∞–ґ–µ –њ—А–Є –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –і–Њ–ї–≥–Њ–Љ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є [10].
–Ъ—А–Њ–Љ–µ –∞–љ—В–Є—Б–µ–њ—В–Є—З–µ—Б–Ї–Є—Е —Б–≤–Њ–є—Б—В–≤, –њ—А–Њ—В–∞—А–≥–Њ–ї –Њ–±–ї–∞–і–∞–µ—В —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М—О —Г—Б–Є–ї–Є–≤–∞—В—М —А–µ–≥–µ–љ–µ—А–∞—В–Є–≤–љ—Л–µ —Б–≤–Њ–є—Б—В–≤–∞ –Љ–µ—А—Ж–∞—В–µ–ї—М–љ–Њ–≥–Њ —Н–њ–Є—В–µ–ї–Є—П –±–ї–∞–≥–Њ–і–∞—А—П –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—О –Њ–±–≤–Њ–ї–∞–Ї–Є–≤–∞—О—Й–µ–є –Ј–∞—Й–Є—В–љ–Њ–є –њ–ї–µ–љ–Ї–Є –Є–Ј –∞–ї—М–±—Г–Љ–Є–љ–∞—В–Њ–≤ —Б–µ—А–µ–±—А–∞ [8].
–Я—А–Њ–≥—А–µ—Б—Б –љ–µ —Б—В–Њ–Є—В –љ–∞ –Љ–µ—Б—В–µ, –Є –Љ–љ–Њ–≥–Є–µ –њ—А–Є–≤—Л—З–љ—Л–µ –≤–µ—Й–Є –њ—А–Є—Е–Њ–і—П—В –Ї –љ–∞–Љ –≤ –љ–Њ–≤–Њ–є —Д–Њ—А–Љ–µ, –љ–Њ–≤–Њ–Љ –Ї–∞—З–µ—Б—В–≤–µ, –Њ—Б—В–∞–≤–∞—П—Б—М –њ—А–Є —Н—В–Њ–Љ –њ—А–Њ–≤–µ—А–µ–љ–љ—Л–Љ –Є –љ–∞–і–µ–ґ–љ—Л–Љ –њ–Њ–Љ–Њ—Й–љ–Є–Ї–Њ–Љ. –Я—А–Њ—В–∞—А–≥–Њ–ї –Є—Б–њ–Њ–ї—М–Ј—Г–µ—В—Б—П –≤ —В–µ—З–µ–љ–Є–µ –і–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –≤—А–µ–Љ–µ–љ–Є. –° –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, –Њ–љ —Б–µ–±—П –Ј–∞—А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–ї –Ї–∞–Ї —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–є –њ—А–µ–њ–∞—А–∞—В, —Б –і—А—Г–≥–Њ–є —Б—В–Њ—А–Њ–љ—Л, –Є–Љ–µ–µ—В —А—П–і –њ—А–Њ–±–ї–µ–Љ–љ—Л—Е –Ї–∞—З–µ—Б—В–≤. –Ъ —Б–Њ–ґ–∞–ї–µ–љ–Є—О, —Г –њ—А–Њ—В–∞—А–≥–Њ–ї–∞ –Ї–Њ—А–Њ—В–Ї–Є–є —Б—А–Њ–Ї –і–µ–є—Б—В–≤–Є—П вАУ –ї–Є—И—М 30 —Б—Г—В, –Є –µ–≥–Њ –Љ–Њ–ґ–љ–Њ –Ї—Г–њ–Є—В—М —В–Њ–ї—М–Ї–Њ –≤ –∞–њ—В–µ–Ї–∞—Е, –Є–Љ–µ—О—Й–Є—Е —Б–Њ–±—Б—В–≤–µ–љ–љ—Л–є –њ—А–Њ–Є–Ј–≤–Њ–і—Б—В–≤–µ–љ–љ—Л–є –Њ—В–і–µ–ї. –°–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ —А–∞—Б—В–≤–Њ—А –њ—А–Њ—В–∞—А–≥–Њ–ї–∞ –Є–Ј–≥–Њ—В–Њ–≤–Є—В—М –љ–µ–≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, —В. –Ї. –і–ї—П —Н—В–Њ–≥–Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ—А–Є–і–µ—А–ґ–Є–≤–∞—В—М—Б—П —Б–њ–µ—Ж–Є–∞–ї—М–љ—Л—Е –Љ–µ—В–Њ–і–Є–Ї –Є —В–Њ—З–љ–Њ–≥–Њ –≤–Ј–≤–µ—И–Є–≤–∞–љ–Є—П. –° —И–Є—А–Њ–Ї–Є–Љ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є–µ–Љ —Б–µ—В–µ–≤—Л—Е –∞–њ—В–µ–Ї –Є –∞–њ—В–µ—З–љ—Л—Е –Ї–Є–Њ—Б–Ї–Њ–≤ –њ—А–Є–Њ–±—А–µ—В–µ–љ–Є–µ –њ—А–Њ—В–∞—А–≥–Њ–ї–∞ —Б—В–∞–ї–Њ –љ–µ–њ—А–Њ—Б—В–Њ–є –Ј–∞–і–∞—З–µ–є.
–Я–Њ—П–≤–ї–µ–љ–Є–µ –≤ –љ–∞—И–µ–є –њ—А–∞–Ї—В–Є–Ї–µ —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–≥–Њ –њ—А–Њ—В–∞—А–≥–Њ–ї–∞ вАУ –і–Њ—Б—В—Г–њ–љ–Њ–≥–Њ –њ—А–Њ—В–∞—А–≥–Њ–ї–∞ вАУ –њ–Њ–Ј–≤–Њ–ї–Є–ї–Њ —Б —Г—Б–њ–µ—Е–Њ–Љ —А–µ—И–Є—В—М –њ—А–Њ–±–ї–µ–Љ–љ—Л–µ –≤–Њ–њ—А–Њ—Б—Л. –Ш–Ј–≥–Њ—В–Њ–≤–ї–µ–љ–љ—Л–є –≤ –Ј–∞–≤–Њ–і—Б–Ї–Є—Е —Г—Б–ї–Њ–≤–Є—П—Е, –Њ–љ –њ–Њ—Б—В—Г–њ–∞–µ—В –≤ –∞–њ—В–µ—З–љ—Г—О —Б–µ—В—М –≤ –±–µ–Ј—А–µ—Ж–µ–њ—В—Г—А–љ—Г—О –њ—А–Њ–і–∞–ґ—Г. –Я–Њ —Б–Њ—Б—В–∞–≤—Г –Є –Љ–µ—Е–∞–љ–Є–Ј–Љ—Г –і–µ–є—Б—В–≤–Є—П –Њ–љ –Є–і–µ–љ—В–Є—З–µ–љ –≤—Б–µ–Љ –љ–∞–Љ –Є–Ј–≤–µ—Б—В–љ–Њ–Љ—Г –њ—А–Њ—В–∞—А–≥–Њ–ї—Г, —Б–Њ–і–µ—А–ґ–∞—Й–µ–Љ—Г –Є–Њ–љ—Л —Б–µ—А–µ–±—А–∞. –°–Њ–≤—А–µ–Љ–µ–љ–љ—Л–є –њ—А–Њ—В–∞—А–≥–Њ–ї –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ –≤ –≤–Є–і–µ —Б—Г—Е–Њ–≥–Њ –≤–µ—Й–µ—Б—В–≤–∞ вАУ –њ—А–Њ—В–µ–Є–љ–∞—В–∞ —Б–µ—А–µ–±—А–∞ (—В–∞–±–ї–µ—В–Ї–∞) –Є —А–∞—Б—В–≤–Њ—А–Є—В–µ–ї—П. –Я–µ—А–µ–і –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –µ–≥–Њ –∞–Ї—В–Є–≤–Є—А—Г—О—В, —Б–Њ–µ–і–Є–љ–Є–≤ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В—Л —Б–Њ–≥–ї–∞—Б–љ–Њ –Є–љ—Б—В—А—Г–Ї—Ж–Є–Є –њ–Њ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–Љ—Г –њ—А–Є–Љ–µ–љ–µ–љ–Є—О, вАУ –њ—А–Њ—Ж–µ–і—Г—А–∞ –њ—А–Њ—Б—В–∞—П –Є –і–Њ—Б—В—Г–њ–љ–∞—П –і–ї—П –Ї–∞–ґ–і–Њ–≥–Њ. –Ґ–∞–±–ї–µ—В–Ї–∞ —Б–Љ–µ—И–Є–≤–∞–µ—В—Б—П —Б —А–∞—Б—В–≤–Њ—А–Є—В–µ–ї–µ–Љ, –Є —З–µ—А–µ–Ј 15 –Љ–Є–љ —А–∞—Б—В–≤–Њ—А –≥–Њ—В–Њ–≤.
–Р–Ї—В–Є–≤–љ—Л–є –њ—А–µ–њ–∞—А–∞—В —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–≥–Њ –њ—А–Њ–Љ—Л—И–ї–µ–љ–љ–Њ–≥–Њ –њ—А–Њ—В–∞—А–≥–Њ–ї–∞ —Н—Д—Д–µ–Ї—В–Є–≤–µ–љ –≤ —В–µ—З–µ–љ–Є–µ 30 —Б—Г—В —Б –Љ–Њ–Љ–µ–љ—В–∞ –∞–Ї—В–Є–≤–∞—Ж–Є–Є, —З—В–Њ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Њ –∞–љ–∞–ї–Є–Ј–Њ–Љ —Б—В–∞–±–Є–ї—М–љ–Њ—Б—В–Є –њ—А–Њ—В–µ–Є–љ–∞—В–∞ —Б–µ—А–µ–±—А–∞ –≤ —А–∞—Б—В–≤–Њ—А–µ.
–Я—А–Њ–Љ—Л—И–ї–µ–љ–љ—Л–є –њ—А–Њ—В–∞—А–≥–Њ–ї —Е–Њ—А–Њ—И–Њ —Б–Њ—З–µ—В–∞–µ—В—Б—П —Б –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є, –Ї–Њ—В–Њ—А—Л–µ –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П –њ—А–Є –Њ—Б—В—А–Њ–Љ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–µ. –Я—А–Є–Љ–µ–љ—П–µ—В—Б—П –Ї–∞–Ї —Г –і–µ—В–µ–є, —В–∞–Ї –Є —Г –≤–Ј—А–Њ—Б–ї—Л—Е. –Т—Л–њ—Г—Б–Ї–∞–µ—В—Б—П –≤ —Д–Њ—А–Љ–µ –Ї–∞–њ–µ–ї—М –Є —Б–њ—А–µ—П.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –≤ –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ–Њ–є –Њ—В–Њ—А–Є–љ–Њ–ї–∞—А–Є–љ–≥–Њ–ї–Њ–≥–Є–Є –љ–∞–Ї–Њ–њ–ї–µ–љ –±–Њ–ї—М—И–Њ–є –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–є –Њ–њ—Л—В –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –њ—А–Њ—В–∞—А–≥–Њ–ї–∞ (–њ—А–Њ—В–µ–Є–љ–∞—В–∞ —Б–µ—А–µ–±—А–∞) –≤ –ї–µ—З–µ–љ–Є–Є –Њ—Б—В—А–Њ–≥–Њ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–∞, –∞ –њ–Њ—П–≤–ї–µ–љ–Є–µ –≤ —Г–і–Њ–±–љ–Њ–є –Є —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є —Д–Њ—А–Љ–µ –Њ–±–ї–µ–≥—З–∞–µ—В –µ–≥–Њ —И–Є—А–Њ–Ї–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –≤ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ.
–Э–∞ –±–∞–Ј–µ –У–Ъ–С –Є–Љ. –°.–Я. –С–Њ—В–Ї–Є–љ–∞ –Љ—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–ї–Є 109 –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –љ–∞—Е–Њ–і–Є–≤—И–Є—Е—Б—П –љ–∞ –ї–µ—З–µ–љ–Є–Є –њ–Њ –њ–Њ–≤–Њ–і—Г –Њ—Б—В—А–Њ–≥–Њ –ї–µ–≥–Ї–Њ–≥–Њ –Є —Б—А–µ–і–љ–µ—В—П–ґ–µ–ї–Њ–≥–Њ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–∞. –Ш–Ј –љ–Є—Е 54 вАУ –≤ —Г—Б–ї–Њ–≤–Є—П—Е —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞, 55 вАУ –≤ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е –Ї–ї–Є–љ–Є–Ї–Њ-–і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Ж–µ–љ—В—А–∞. –Т–Њ–Ј—А–∞—Б—В –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Њ—В 18 –і–Њ 74 –ї–µ—В. –Ш–Ј –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Є—Б–Ї–ї—О—З–∞–ї–Є—Б—М –±–µ—А–µ–Љ–µ–љ–љ—Л–µ, –њ–∞—Ж–Є–µ–љ—В—Л —Б –њ–Њ–ї–Є–≤–∞–ї–µ–љ—В–љ–Њ–є –∞–ї–ї–µ—А–≥–Є–µ–є, —Б —В—П–ґ–µ–ї–Њ–є —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–є –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є (—Б–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В —В—П–ґ–µ–ї–Њ–≥–Њ —В–µ—З–µ–љ–Є—П, –Є–Љ–Љ—Г–љ–Њ–і–µ—Д–Є—Ж–Є—В, —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В —В—П–ґ–µ–ї–Њ–≥–Њ —В–µ—З–µ–љ–Є—П). –Ю—Ж–µ–љ–Є–≤–∞–ї–Њ—Б—М —Б–Њ—Б—В–Њ—П–љ–Є—П –Ј–і–Њ—А–Њ–≤—М—П –њ–Њ –Њ–њ—А–Њ—Б–љ–Є–Ї—Г SNOT 20, –і–Є–љ–∞–Љ–Є–Ї–∞ –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є, –љ–∞–ї–Є—З–Є–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤, —Б—А–Њ–Ї–Є –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є—П.
–Ы–µ—З–µ–љ–Є–µ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Ј–∞–Ї–ї—О—З–∞–ї–Њ—Б—М –≤ –Љ–µ—Б—В–љ–Њ–Љ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –Є–Ј–Њ—В–Њ–љ–Є—З–µ—Б–Ї–Є—Е —Б–њ—А–µ–µ–≤ –љ–∞ –Њ—Б–љ–Њ–≤–µ –Љ–Њ—А—Б–Ї–Њ–є –≤–Њ–і—Л, —Б–њ—А–µ—П –њ—А–Њ–Љ—Л—И–ї–µ–љ–љ–Њ–≥–Њ –њ—А–Њ—В–∞—А–≥–Њ–ї–∞ –њ–Њ 2 –і–Њ–Ј—Л 3 —А–∞–Ј–∞ –≤ –і–µ–љ—М, –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –≤ —В–∞–±–ї–µ—В–Є—А–Њ–≤–∞–љ–љ–Њ–є —Д–Њ—А–Љ–µ вАУ –Ј–∞—Й–Є—Й–µ–љ–љ—Л—Е –њ–µ–љ–Є—Ж–Є–ї–ї–Є–љ–Њ–≤ –Є–ї–Є, –њ—А–Є –љ–µ–њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є, –Љ–∞–Ї—А–Њ–ї–Є–і–Њ–≤. –Т —Б—В–∞—Ж–Є–Њ–љ–∞—А–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Є —Б–Њ—Б—Г–і–Њ—Б—Г–ґ–Є–≤–∞—О—Й–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л –Љ–µ—Б—В–љ–Њ –Є –Є–љ—К–µ–Ї—Ж–Є–Њ–љ–љ—Л–µ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Є (—Ж–µ—Д–∞–ї–Њ—Б–њ–Њ—А–Є–љ—Л –≤—В–Њ—А–Њ–≥–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є—П). –†–µ–Ј—Г–ї—М—В–∞—В—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Г–Ї–∞–Ј—Л–≤–∞—О—В –љ–∞ –Њ—З–µ–≤–Є–і–љ–Њ–µ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–Њ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П, –Ї–Њ—В–Њ—А–Њ–µ –≤—Л—А–∞–ґ–µ–љ–Њ –≤ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–Љ –Њ—Б–ї–∞–±–ї–µ–љ–Є–Є —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ —Г–ґ–µ –љ–∞ 3-–Є —Б—Г—В–Ї–Є, —Г–ї—Г—З—И–µ–љ–Є–Є –Ї–ї–Є–љ–Є–Ї–Њ-–ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –≤ –±–Њ–ї–µ–µ —А–∞–љ–љ–Є–µ —Б—А–Њ–Ї–Є –≤ –Њ—В–ї–Є—З–Є–µ –Њ—В —Б—В–∞—Ж–Є–Њ–љ–∞—А–∞. –Т —Б—В–∞—Ж–Є–Њ–љ–∞—А–љ–Њ–є –≥—А—Г–њ–њ–µ —В–Њ—В –ґ–µ —А–µ–Ј—Г–ї—М—В–∞—В –і–Њ—Б—В–Є–≥–∞–ї—Б—П –≤ —Б—А–µ–і–љ–µ–Љ –љ–∞ 2 —Б—Г—В –њ–Њ–Ј–ґ–µ. –°—А–µ–і–љ—П—П –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –љ–µ—В—А—Г–і–Њ—Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –≤ –њ–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї–µ —Б–Њ—Б—В–∞–≤–Є–ї–∞ 6 –і–љ–µ–є, –≤ —Б—В–∞—Ж–Є–Њ–љ–∞—А–µ вАУ 10 –і–љ–µ–є.
–Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–Њ–Ї–∞–Ј–∞–ї–Њ –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–Є –∞–і–µ–Ї–≤–∞—В–љ–Њ–Љ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є –±–Њ–ї—М–љ—Л—Е —Б –Њ—Б—В—А—Л–Љ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–Њ–Љ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б–Њ —Б—В–∞—Ж–Є–Њ–љ–∞—А–љ—Л–Љ –ї–µ—З–µ–љ–Є–µ–Љ —А–∞–≤–љ–Њ–Ј–љ–∞—З–љ–Њ–є –Ї–∞—В–µ–≥–Њ—А–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ—А–Њ–Љ—Л—И–ї–µ–љ–љ—Л–є –њ—А–Њ—В–∞—А–≥–Њ–ї –≤ –≤–Є–і–µ —Б–њ—А–µ—П —Н—Д—Д–µ–Ї—В–Є–≤–µ–љ –њ—А–Є –Љ–µ—Б—В–љ–Њ–Љ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –≤ —В–µ—А–∞–њ–Є–Є –Њ—Б—В—А—Л—Е —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–Њ–≤, —З—В–Њ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Њ –≤—Л—Б–Њ–Ї–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Є –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М—О. –Ґ–∞–Ї–ґ–µ —Б—В–Њ–Є—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞ –њ—А–Њ–Љ—Л—И–ї–µ–љ–љ–Њ–≥–Њ –њ—А–Њ—В–∞—А–≥–Њ–ї–∞ —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є—О —А–∞–Ј–≤–Є—В–Є—П –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤ –Є, –Ї–∞–Ї —Б–ї–µ–і—Б—В–≤–Є–µ, –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ —Е—А–Њ–љ–Є–Ј–∞—Ж–Є–Є –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П, —З—В–Њ –њ–Њ–Ј–≤–Њ–ї—П–µ—В —Г—Б–њ–µ—И–љ–Њ –њ—А–Є–Љ–µ–љ—П—В—М –µ–≥–Њ –≤ —В–µ—А–∞–њ–Є–Є –Њ—Б—В—А—Л—Е —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–Њ–≤.
–Ы–µ—З–µ–љ–Є–µ –±–Њ–ї—М–љ—Л—Е —Б –Њ—Б—В—А—Л–Љ —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–Њ–Љ –і–Њ–ї–ґ–љ–Њ –Њ–њ–Є—А–∞—В—М—Б—П –љ–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є, –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є–µ —Б—В–∞–љ–і–∞—А—В—Л, –Љ–µ–ґ–і—Г–љ–∞—А–Њ–і–љ—Л–µ —Б–Њ–≥–ї–∞—Б–Є—В–µ–ї—М–љ—Л–µ –і–Њ–Ї—Г–Љ–µ–љ—В—Л, —Н—В–Њ –њ–Њ–Ј–≤–Њ–ї–Є—В —Г–ї—Г—З—И–Є—В—М –њ—А–Њ—Ж–µ—Б—Б –ї–µ—З–µ–љ–Є—П –љ–∞ –≤—Б–µ—Е —Г—А–Њ–≤–љ—П—Е [4].
–Т –љ–∞—З–∞–ї–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Љ–µ—Б—В–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –і–Њ–ї–ґ–љ–Њ –њ—А–Є–Љ–µ–љ—П—В—М—Б—П –љ–µ–Ј–∞–Љ–µ–і–ї–Є—В–µ–ї—М–љ–Њ. –Ш—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –њ—А–Њ—В–µ–Є–љ–∞—В–∞ —Б–µ—А–µ–±—А–∞ вАУ –њ—А–Њ–Љ—Л—И–ї–µ–љ–љ–Њ–≥–Њ –њ—А–Њ—В–∞—А–≥–Њ–ї–∞ –≤ —Г–і–Њ–±–љ–Њ–є –Є —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є —Д–Њ—А–Љ–µ –Њ–±–ї–µ–≥—З–∞–µ—В –µ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –≤ –µ–ґ–µ–і–љ–µ–≤–љ–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –Є –њ–Њ–Ј–≤–Њ–ї—П–µ—В —Г–ї—Г—З—И–Є—В—М –Ї–∞—З–µ—Б—В–≤–Њ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й–Є. –°–Є—Б—В–µ–Љ–љ—Л–µ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Є —Б–ї–µ–і—Г–µ—В –љ–∞–Ј–љ–∞—З–∞—В—М —В–Њ–ї—М–Ї–Њ –њ—А–Є –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–љ—Л—Е –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–∞—Е [11].
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–є –њ—А–Є–Љ–µ—А
–С–Њ–ї—М–љ–∞—П –Э., 28 –ї–µ—В. –Э–∞—Е–Њ–і–Є–ї–∞—Б—М –љ–∞ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є –≤ –У–Ъ–С –Є–Љ. –°.–Я. –С–Њ—В–Ї–Є–љ–∞ —Б –і–Є–∞–≥–љ–Њ–Ј–Њ–Љ ¬Ђ–Њ—Б—В—А—Л–є –і–≤—Г—Б—В–Њ—А–Њ–љ–љ–Є–є –≥–љ–Њ–є–љ—Л–є –≥–∞–є–Љ–Њ—А–Є—В¬ї. –Я—А–Є –Њ–±—А–∞—Й–µ–љ–Є–Є: —Б–Њ—Б—В–Њ—П–љ–Є–µ —Г–і–Њ–≤–ї–µ—В–≤–Њ—А–Є—В–µ–ї—М–љ–Њ–µ. –С–µ—Б–њ–Њ–Ї–Њ–Є–ї–Є –ґ–∞–ї–Њ–±—Л –љ–∞ –Ј–∞–ї–Њ–ґ–µ–љ–љ–Њ—Б—В—М –љ–Њ—Б–∞, —Б–ї–Є–Ј–Є—Б—В–Њ-–≥–љ–Њ–є–љ—Л–µ –≤—Л–і–µ–ї–µ–љ–Є—П –Є–Ј –љ–Њ—Б–∞, –≥–Њ–ї–Њ–≤–љ—Л–µ –±–Њ–ї–Є, –±–Њ–ї–Є –≤ –Њ–±–ї–∞—Б—В–Є –ї–Є—Ж–∞, –њ–Њ–≤—Л—И–µ–љ–Є–µ —В–µ–Љ–њ–µ—А–∞—В—Г—А—Л —В–µ–ї–∞. –Я—А–Є —А–Є–љ–Њ—Б–Ї–Њ–њ–Є–Є: –≥–Є–њ–µ—А–µ–Љ–Є—П, –Њ—В–µ–Ї —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –њ–Њ–ї–Њ—Б—В–Є –љ–Њ—Б–∞, –Њ—В–µ–Ї –љ–Є–ґ–љ–Є—Е –љ–Њ—Б–Њ–≤—Л—Е —А–∞–Ї–Њ–≤–Є–љ, –њ–Њ—Б–ї–µ –∞–љ–µ–Љ–Є–Ј–∞—Ж–Є–Є ¬Ђ–њ–Њ–ї–Њ—Б–Ї–∞¬ї –≥–љ–Њ–є–љ–Њ–≥–Њ –Њ—В–і–µ–ї—П–µ–Љ–Њ–≥–Њ –≤ —Б—А–µ–і–љ–Є—Е –љ–Њ—Б–Њ–≤—Л—Е —Е–Њ–і–∞—Е. –Я—А–Њ–≤–µ–і–µ–љ–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ: –Њ–±—Й–Є–є –∞–љ–∞–ї–Є–Ј –Ї—А–Њ–≤–Є, –њ–Њ—Б–µ–≤ –Њ—В–і–µ–ї—П–µ–Љ–Њ–≥–Њ –Є–Ј –љ–Њ—Б–∞, —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Њ–Ї–Њ–ї–Њ–љ–Њ—Б–Њ–≤—Л—Е –њ–∞–Ј—Г—Е. –Я–Њ –і–∞–љ–љ—Л–Љ —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П: —Б—Г–±—В–Њ—В–∞–ї—М–љ–Њ–µ –Ј–∞—В–µ–Љ–љ–µ–љ–Є–µ —Б —Г—А–Њ–≤–љ—П–Љ–Є –ґ–Є–і–Ї–Њ—Б—В–Є –≤ –≥–∞–є–Љ–Њ—А–Њ–≤—Л—Е –њ–∞–Ј—Г—Е–∞—Е.–Я–∞—Ж–Є–µ–љ—В–Ї–µ –њ—А–Њ–њ–Є—Б–∞–љ–∞ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П (–∞–Љ–Њ–Ї—Б–Є—Ж–Є–ї–ї–Є–љ –Є –Ї–ї–∞–≤—Г–ї–∞–љ–Њ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞ 875+125 –Љ–≥ 1 —В–∞–±–ї–µ—В–Ї–∞ 2 —А–∞–Ј–∞ –≤ –і–µ–љ—М, –Ї—Г—А—Б 7 –і–љ–µ–є); –ї–Њ—А–∞—В–∞–і–Є–љ 10 –Љ–≥ 1 —А–∞–Ј –≤ –і–µ–љ—М, –Ї—Г—А—Б 7 –і–љ–µ–є; –Љ–µ—Б—В–љ–∞—П —В–µ—А–∞–њ–Є—П (—Б–Њ—Б—Г–і–Њ—Б—Г–ґ–Є–≤–∞—О—Й–Є–µ –Ї–∞–њ–ї–Є –≤ –љ–Њ—Б, –Ј–∞—В–µ–Љ –њ—А–Њ–Љ—Л–≤–∞–љ–Є–µ –Є–Ј–Њ—В–Њ–љ–Є—З–µ—Б–Ї–Є–Љ —А–∞—Б—В–≤–Њ—А–Њ–Љ –Љ–Њ—А—Б–Ї–Њ–є –≤–Њ–і—Л –Є –њ—А–Њ–Љ—Л—И–ї–µ–љ–љ—Л–Љ –њ—А–Њ—В–∞—А–≥–Њ–ї–Њ–Љ –њ–Њ 2вАУ3 –Ї–∞–њ–ї–Є –≤ –Ї–∞–ґ–і—Г—О –њ–Њ–ї–Њ–≤–Є–љ—Г –љ–Њ—Б–∞ 3 —А–∞–Ј–∞ –≤ –і–µ–љ—М, –Ї—Г—А—Б 7 –і–љ–µ–є). –Э–∞ 2-–є –і–µ–љ—М –Њ—Б–Љ–Њ—В—А–∞: –≤—Л—А–∞–ґ–µ–љ–љ–Њ–µ —Г–ї—Г—З—И–µ–љ–Є–µ –љ–Њ—Б–Њ–≤–Њ–≥–Њ –і—Л—Е–∞–љ–Є—П, —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –≥–Њ–ї–Њ–≤–љ—Л—Е –±–Њ–ї–µ–є. –Я–Њ –∞–љ–∞–ї–Є–Ј–∞–Љ –Ї—А–Њ–≤–Є: –≥—А—Г–±—Л—Е –Њ—В–Ї–ї–Њ–љ–µ–љ–Є–є –љ–µ –≤—Л—П–≤–ї–µ–љ–Њ (–љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–є –ї–µ–є–Ї–Њ—Ж–Є—В–Њ–Ј). –Э–∞ 3-–є –і–µ–љ—М –ї–µ—З–µ–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–Ї–∞ –Њ—В–Љ–µ—В–Є–ї–∞ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Г—О –і–Є–љ–∞–Љ–Є–Ї—Г –≤ –≤–Є–і–µ –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є—П –≥–Њ–ї–Њ–≤–љ—Л—Е –±–Њ–ї–µ–є, —Г–ї—Г—З—И–µ–љ–Є—П –љ–Њ—Б–Њ–≤–Њ–≥–Њ –і—Л—Е–∞–љ–Є—П. –Э–∞ 5-–µ —Б—Г—В–Ї–Є –Њ—В–Љ–µ—З–µ–љ–Њ –њ–Њ–ї–љ–Њ–µ –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є–µ. –Я–Њ –і–∞–љ–љ—Л–Љ –±–∞–Ї—В–µ—А–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П: Streptococcus pneumoniae 5√Ч106. –І—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї –∞–Љ–њ–Є—Ж–Є–ї–ї–Є–љ—Г, –≤–∞–љ–Ї–Њ–Љ–Є—Ж–Є–љ—Г, –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г.
–Ъ—Г—А—Б —В–µ—А–∞–њ–Є–Є –≤—Л–і–µ—А–ґ–∞–љ –њ–Њ —Б—Е–µ–Љ–µ. –°–љ—П—В–∞ —Б –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–≥–Њ –љ–∞–±–ї—О–і–µ–љ–Є—П —Б –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є–µ–Љ. –Т –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є –љ–µ –љ—Г–ґ–і–∞–ї–∞—Б—М.












