– Уважаемый Владимир Кириллович, в России в Национальный календарь прививок включена ежегодная вакцинация детей против гриппа. Однако многие родители отказываются от этого вида вакцинации. С чем связано такое отношение к этой прививке и каковы последствия такого массового отказа?
– Халатное отношение к вакцинации против гриппа можно объяснить только низкой осведомленностью родителей об этой инфекции, которую часто путают с, в общем-то, безобидными ОРВИ. А отрицательное отношение многих педиатров к этой вакцинации – свидетельство низкой квалификации. Вакцинация против гриппа предотвращает13–24% всех фебрильных респираторных эпизодов в сезон, в т. ч. самый опасный из них – грипп. И начинать вакцинацию надо со 2-го полугодия. В сезон 2007–2008 гг. в России удельный вес детей 0–2 лет среди заболевших гриппом составил 38,4%, 3–6 лет – 43,5%, школьников – 14%, тогда как взрослых – 2,8%. В США, где госпитализируют по строгим показаниям, по поводу гриппа в больницу попадали 240–720 из 100 тыс. детей 0–6 мес. и 17–45 – 2–5 лет. Дети умирают от гриппа и его осложнений (крупа, бронхиолита, астмы, отита и пневмонии), причем около половины – это преморбидно здоровые дети. Частота отита у детей с гриппом составляет 18–40%, по данным разных авторов, намного чаще у детей до 2 лет.
Вакцинация снижает заболеваемость вакцинными штаммами гриппа на 70–90%; при несовпадении штаммов эффективность вакцины снижается до 45–60%. Ежегодная вакцинация уменьшает госпитализацию по поводу гриппа детей в возрасте 6–23 мес. на 75%, смертность – на 41%, а заболеваемость отитом – на 5–30%. За много лет мы в клинике не видели больного гриппом, получившего ранее прививку. Вакцинация школьников снижает заболеваемость гриппом всего населения, смертность привитых взрослых от пневмонии в сезон гриппа уменьшается в 2–3 раза. В Свердловской области, где вакцинируют большую часть детей (всего более 40% населения), вспышки гриппа не наблюдаются.
А из-за чего страх? Современные сплит- и субъединичные гриппозные вакцины практически нереактогенны и не дают осложнений.
– В 2014 г. календарь иммунопрофилактики России пополнился вакцинацией против пневмококковой инфекции, однако вставить 3 дополнительные инъекции в достаточно плотное «расписание» прививок сложно. Насколько оправданно такое уплотнение календаря?
– Пневмококки – самая частая причина бактериальных заболеваний человека – как особенно опасных бактериемических (менингита, деструктивной пневмонии, плеврита, септического артрита), так и менее тяжелых, но значительно более частых в раннем детстве «мукозальных» инфекций: пневмонии, среднего отита, синусита. Быстрота развития и трудности диагностики этих заболеваний являются частыми причинами позднего начала лечения и их тяжелого течения. В России ежегодно заболевает пневмонией 50 тыс. детей до 5 лет, средним отитом – 2,5 млн, из этого числа до половины и более обусловлено пневмококками, причем современные пневмококковые конъюгированные вакцины (10- и 13-валентная) позволяют предотвратить 70–85% заболеваний, вызванных циркулирующими в России серотипами этого возбудителя. Так что можно лишь приветствовать включение пневмококковой вакцинации в календарь иммунопрофилактики.
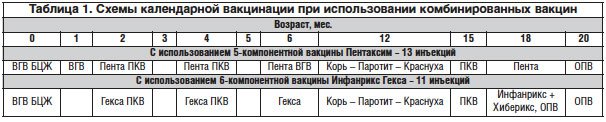
Что касается «плотности» календаря, то в приказе Министерства здравоохранения РФ от 21 марта 2014 г. № 125н прививки распределены таким образом, что большинству детей лишь в 4,5-месячном возрасте придется одновременно делать 3 инъекции, что, в общем-то, не влечет за собой каких-либо последствий. При проведении вакцинации против гемофильной инфекции детям групп риска (в основном это дети ВИЧ-инфицированных матерей и находящиеся в домах ребенка) число одновременно проводимых инъекций моновакцинами увеличивается, что диктует необходимость изыскания средств на комбинированные вакцины, которые могут вводиться по имеющимся схемам. (Примечание редакции: схемы представлены в таблице 1.)
Есть надежда, что в ближайшие годы отечественная микробиологическая промышленность наладит выпуск комбинированных вакцин для всего детского населения страны.
– В литературе появляются сообщения о вспышках коклюша в ряде стран, несмотря на проведение массовой вакцинации и ревакцинации. С чем связано такое положение и какова ситуация в России?
– Повышение заболеваемости коклюшем в ряде стран в 70–80-е гг. прошлого века было связано с массовыми отказами от использования цельноклеточной вакцины из-за ее высокой реактогенности. Это вынудило перейти на ацеллюлярную (бесклеточную) вакцину, что позволило резко повысить охват прививками и снизить заболеваемость коклюшем. На этом фоне в 1998–2002 гг. был отмечен подъем заболеваемости школьников и подростков в развитых странах (до 150–250 на 100 тыс.). Это было связано с ограниченностью срока иммунитета, создаваемого коклюшными инактивированными вакцинами (5–7 лет) в условиях уменьшения циркуляции возбудителя и, соответственно, отсутствием естественного бустирования. Введение 2-й ревакцинации перед школой позволило справиться с этой проблемой, однако в последние 3–4 года возникла новая ситуация – рост заболеваемости коклюшем подростков 10–12 лет, в т. ч. получивших 5-ю дозу бесклеточной вакцины.
Анализ причин роста заболеваемости в ряде штатов США позволил связать его как с уровнем недопривитости детского населения, улучшением диагностики (методом ПЦР) коклюша, протекающего у подростков стерто, так и с использованием ацеллюлярных вакцин. Было показано, что подростки, привитые ранее хотя бы одной дозой цельноклеточной вакцины, заболевают намного реже, чем те, кого прививали только ацеллюлярной вакциной. В Голландии введение ацеллюлярной вакцины в возрасте 4 лет после 4 доз цельноклеточной создавало достаточно выраженный иммунитет, и дети не болели коклюшем.
Казалось бы, во всем виновата ацеллюлярная вакцина, однако в этом вопросе далеко не все ясно, полностью винить ацеллюлярные вакцины в подъеме заболеваемости подростков нельзя. Так, в Дании прививают моновалентной бесклеточной вакциной (коклюшный анатоксин – 5 доз) и вспышек коклюша у подростков не наблюдают. Та же картина в Швеции, где используют разные ацеллюлярные вакцины.
Ситуация в России тревожная. Данные статистики заболеваемости коклюшем (в 2013 г. – 3,16 на 100 тыс. общая и 19,24 на 100 тыс. детей 0–14 лет) как будто соответствуют высокому уровню охвата прививками (>95%). Эти цифры, однако, противоречат фактам. В частности, коклюш у подростков и взрослых практически не диагностируется (всего 134 случая у 15–17-летних в 2013 г.), тогда как у детей грудного возраста (которых заражают больные подростки и взрослые) заболеваемость превышает 100 на 100 тыс., а летальные случаи у них регистрируются во многих регионах. О неполноте регистрации можно судить, сопоставив эти данные с данными г. Санкт-Петербурга (где диагноз подтверждается в результате исследования методом ПЦР): в этом городе заболеваемость коклюшем превышает данные по России в 4 раза: там заболеваемость детей 1–14 лет в последние годы – в пределах 100–200 на 100 тыс., а детей первого года жизни с 2004 г. только 1 раз опускалась ниже 200, достигнув в 2011 г. 321,7 на 100 тыс.
Эти данные показывают, что цифры охвата АКДС у нас завышены, часть родителей уклоняется от введения АКДС, о чем говорят и серологические данные. Повысить охват может только переход на ацеллюлярную вакцину, а снижение заболеваемости школьников, а вместе с ними и детей первого года жизни возможно путем введения 2-й ревакцинации в возрасте 4–6 лет. Вакцинация детей этого возраста вакциной Инфанрикс в Свердловской области показала высокую эффективность.
– В России зарегистрированы вакцины против ветряной оспы, однако этот вид вакцинации не включен в Национальный календарь. Есть ли данные о целесообразности этой прививки?
– Хотя ветрянка рассматривается как легкая инфекция, из-за своей массовости она наносит достаточно ощутимый ущерб, особенно здоровью лиц из групп повышенного риска. Поэтому прививки таких лиц (в основном иммунокомпрометированных пациентов) во всем мире считаются обязательными. Постэкспозиционная профилактика – вакцинация контактных лиц в очаге позволит осуществить контроль над вспышечной заболеваемостью, прежде всего в организованных детских коллективах; такой опыт накоплен во многих регионах страны. Однако оба этих подхода не позволяют повлиять на общую заболеваемость, которая может достигать 1 тыс. на 100 тыс. населения и наносит существенный экономический ущерб из-за вынужденной нетрудоспособности родителей. Да и возможность предотвратить 1 млн заболеваний в год у детей, как нам кажется, – достаточное основание для введения массовой вакцинации; ее Минздрав планировал на 2015 г.
– Какова ситуация с вакцинацией против ротавирусной инфекции?
– Опыт США, Бразилии, Мексики, ряда стран Европы показал, что массовая вакцинация против ротавирусной инфекции способна почти полностью предотвратить развитие тяжелых и среднетяжелых форм гастроэнтерита этой этиологии, госпитализацию и, тем более, смертность от них. Ротавирус – ведущая причина гастроэнтерита у детей раннего возраста, его лечение нередко требует госпитализации и внутривенных инфузий, причем других мер профилактики, кроме вакцинации, нет. Ротавирусом заражаются не только дети грудного и раннего возраста, очень часто наблюдаются вспышки среди детей старшего возраста и взрослых членов семьи.
В развитых странах одним из основных путей передачи ротавирусной инфекции является заражение в педиатрическом стационаре, в сезон заболевает до 1/3 госпитализированных детей 0–3 лет, заражая контакты после выписки (случаи внутрибольничного заражения в России обычны, но регистрируются редко). Так что для России, имеющей огромное число педиатрических коек (около 90 на 10 тыс. детского населения, что в 5–20 раз больше, чем в других странах) эта вакцинация представляется особенно важной.
Выдвигаемые иногда возражения против введения массовой вакцинации на основании того, что эта инфекция – не единственная причина детских поносов и что она не является важной причиной смертности, представляются малообоснованными. Снижение заболеваемости – не менее важная задача. На подходе вакцина против норовирусного гастроэнтерита, так что вместе эти 2 вакцины позволят свести вирусную кишечную заболеваемость к минимуму.
– Растет число родителей, отказывающихся от всех или некоторых прививок их детей. В чем причина и как противодействовать этому?
– Причина участившихся отказов от прививок – успехи программы иммунопрофилактики, практически ликвидировавшей все частые тяжелые инфекции, что снизило «наглядность» программы для родителей. В то же время противники вакцинации продолжают запугивать население якобы высокой частотой прививочных осложнений, прибегая при этом к нечистоплотным приемам – например, выдавая тяжелые заболевания (чаще всего ДЦП, эпилепсию) за последствия прививок. И в этом им нередко – вольно или невольно – помогают малограмотные и/или безответственные медработники (пора бы уже наказывать за такие проступки). Падкие до сенсаций журналисты помогают им распространять эти небылицы, а вот публиковать истинные данные об осложнениях они, как правило, отказываются.
Иногда родители не прививают своего ребенка, полагая, что в отсутствие инфекции, благодаря прививкам остальных их ребенок не заболеет. Однако практика показывает, что инфекция найдет свою непривитую жертву. Так, в России после заноса полиомиелита из Таджикистана были отмечены случаи инфицирования у непривитых. Можно также привести пример с ростом заболеваемости корью в 2011-м и последующих годах.
Противостоять отказам от прививок можно, но для этого необходима планомерная и систематическая работа. Мы должны терпеливо и доходчиво показывать родителям преимущества вакцинации, разъясняя им логику проведения массовой иммунопрофилактики, а не просто запугивая их ужасами инфекций.
– Спасибо Вам за интервью!