–Т–≤–µ–і–µ–љ–Є–µ
–°–Њ–≥–ї–∞—Б–љ–Њ World Population Prospects 2019 –≥. –≤ –њ–Њ—Б–ї–µ–і–љ–Є–µ –і–µ—Б—П—В–Є–ї–µ—В–Є—П –≤ –Љ–Є—А–µ –љ–∞–±–ї—О–і–∞–µ—В—Б—П —В–µ–љ–і–µ–љ—Ж–Є—П —Б—В–∞—А–µ–љ–Є—П –љ–∞—Б–µ–ї–µ–љ–Є—П: —Г–≤–µ–ї–Є—З–Є–≤–∞—О—В—Б—П —Б—А–µ–і–љ—П—П –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –ґ–Є–Ј–љ–Є –Є –і–Њ–ї—П –љ–∞—Б–µ–ї–µ–љ–Є—П –≤ –≤–Њ–Ј—А–∞—Б—В–µ —Б—В–∞—А—И–µ 60 –ї–µ—В. –≠—В–Њ –≤–µ–і–µ—В –Ї —Г–≤–µ–ї–Є—З–µ–љ–Є—О —З–Є—Б–ї–∞ –≤–Њ–Ј—А–∞—Б—В-–∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, —Б –Ї–Њ—В–Њ—А—Л–Љ–Є —Б–≤—П–Ј–∞–љ—Л —А–∞–Ј–ї–Є—З–љ—Л–µ –≥–µ—А–Є–∞—В—А–Є—З–µ—Б–Ї–Є–µ —Б–Є–љ–і—А–Њ–Љ—Л. –Ю–і–љ–Є–Љ–Є –Є–Ј —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л—Е –≥–µ—А–Є–∞—В—А–Є—З–µ—Б–Ї–Є—Е —Б–Є–љ–і—А–Њ–Љ–Њ–≤, –њ–Њ–Љ–Є–Љ–Њ —Б—В–∞—А—З–µ—Б–Ї–Њ–є –∞—Б—В–µ–љ–Є–Є, —П–≤–ї—П—О—В—Б—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–є –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ –Є —Б–Є–љ–і—А–Њ–Љ –њ–∞–і–µ–љ–Є–є [1, 2].
–Э–∞–Є–±–Њ–ї—М—И–µ–µ –Ј–љ–∞—З–µ–љ–Є–µ –Є–Љ–µ–µ—В –≤–ї–Є—П–љ–Є–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є –љ–∞ —А–Є—Б–Ї –ї–µ—В–∞–ї—М–љ–Њ–≥–Њ –Є—Б—Е–Њ–і–∞. –Ґ–∞–Ї, –≤ –Љ–µ—В–∞–∞–љ–∞–ї–Є–Ј–µ G.J. Macfarlane et al. [3] –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ—Л–є —А–Є—Б–Ї (–Ю–†) —Б–Љ–µ—А—В–Є –Њ—В –≤—Б–µ—Е –њ—А–Є—З–Є–љ, –њ—А–Є –љ–∞–ї–Є—З–Є–Є –±–Њ–ї–µ–≤—Л—Е —Б–Є–љ–і—А–Њ–Љ–Њ–≤, —Б–Њ—Б—В–∞–≤–Є–ї 2,43 (95% –і–Њ–≤–µ—А–Є—В–µ–ї—М–љ—Л–є –Є–љ—В–µ—А–≤–∞–ї (–Ф–Ш) 2,17вАУ2,72), –њ—А–Є —Н—В–Њ–Љ –≤ —Б—В—А—Г–Ї—В—Г—А–µ –њ—А–Є—З–Є–љ —Б–Љ–µ—А—В–љ–Њ—Б—В–Є –Ю–† –Ї–∞—А–і–Є–Њ–≤–∞—Б–Ї—Г–ї—П—А–љ—Л—Е –њ—А–Є—З–Є–љ –±—Л–ї 1,63 (95% –Ф–Ш 0,98вАУ2,70), —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л—Е вАФ 1,70 (95% –Ф–Ш 0,45вАУ6,45), –Њ–љ–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е вАФ 1,51 (95% –Ф–Ш 1,06вАУ2,13) [3].
–Ю—Ж–µ–љ–Ї–∞ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є –≤ —Б—В–∞—А—И–Є—Е –≤–Њ–Ј—А–∞—Б—В–љ—Л—Е –≥—А—Г–њ–њ–∞—Е –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В—Б—П —Б–ї–Њ–ґ–љ–Њ–є –Ј–∞–і–∞—З–µ–є –њ–Њ –њ—А–Є—З–Є–љ–µ –Ї—А–∞–є–љ–µ–є —А–∞–Ј–љ–Њ—А–Њ–і–љ–Њ—Б—В–Є –≤–Ї–ї—О—З–µ–љ–љ—Л—Е –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї—М—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј –њ–Њ–њ—Г–ї—П—Ж–Є–є, –Ї–Њ—В–Њ—А—Л–µ –і–µ–Љ–Њ–љ—Б—В—А–Є—А—Г—О—В –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В—М –≤ –Є–љ—В–µ—А–≤–∞–ї–µ 27вАУ86% [4]. –С–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е, –≤–Ї–ї—О—З–∞—О—Й–Є—Е –њ–Њ–њ—Г–ї—П—Ж–Є—О –Є–љ—В–µ—А–љ–∞—В–Њ–≤ –Є –≥–µ—А–Є–∞—В—А–Є—З–µ—Б–Ї–Є—Е –≥–Њ—Б–њ–Є—В–∞–ї–µ–є, –Љ–µ–љ–µ–µ –≤—Л—Б–Њ–Ї–Є–µ вАФ –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е, –Њ—Ж–µ–љ–Є–≤–∞—О—Й–Є—Е –Њ–±—Й—Г—О –њ–Њ–њ—Г–ї—П—Ж–Є—О –ї–Є—Ж –≤ –≤–Њ–Ј—А–∞—Б—В–љ–Њ–Љ –Є–љ—В–µ—А–≤–∞–ї–µ 60вАУ110 –ї–µ—В.
–Ю—Ж–µ–љ–Ї–∞ —Б—А–µ–і–љ–µ–є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б—В–∞—А—И–Є—Е –≤–Њ–Ј—А–∞—Б—В–љ—Л—Е –≥—А—Г–њ–њ —В–∞–Ї–ґ–µ —П–≤–ї—П–µ—В—Б—П –Ї—А–∞–є–љ–µ –≤–∞—А–Є–∞–±–µ–ї—М–љ–Њ–є. –†—П–і –∞–≤—В–Њ—А–Њ–≤ —Г–Ї–∞–Ј—Л–≤–∞—О—В —Б—А–Њ–Ї–Є 3вАУ6 –ї–µ—В [5], –Њ–і–љ–∞–Ї–Њ –Њ—В–і–µ–ї—М–љ—Л–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –љ–∞–±–ї—О–і–µ–љ–Є—П –≤ –≥–µ—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –њ–Њ–Ї–∞–Ј—Л–≤–∞—О—В –і–ї–Є—В–µ–ї—М–љ–Њ–µ —В–µ—З–µ–љ–Є–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є вАФ –і–Њ 25вАУ30 –ї–µ—В [6].
–Ь–µ—Е–∞–љ–Є–Ј–Љ—Л —А–∞–Ј–≤–Є—В–Є—П –Є –њ–∞—В–Њ–≥–µ–љ–µ–Ј —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б—В–∞—А—И–Є—Е –≤–Њ–Ј—А–∞—Б—В–љ—Л—Е –≥—А—Г–њ–њ –Є–Љ–µ—О—В —А—П–і –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–µ–є. –° –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–µ –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ—Л —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ–Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ–Є —Г –њ–Њ–ґ–Є–ї—Л—Е –ї—О–і–µ–є, —В–∞–Ї–Є–Љ–Є –Ї–∞–Ї —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –љ–µ–є—А–Њ—В—А–∞–љ—Б–Љ–Є—В—В–µ—А–Њ–≤ (–≥–∞–Љ–Љ–∞-–∞–Љ–Є–љ–Њ–Љ–∞—Б–ї—П–љ–Њ–є –Ї–Є—Б–ї–Њ—В—Л, —Б–µ—А–Њ—В–Њ–љ–Є–љ–∞, –љ–Њ—А–∞–і—А–µ–љ–∞–ї–Є–љ–∞ –Є –∞—Ж–µ—В–Є–ї—Е–Њ–ї–Є–љ–∞), —Б–Њ–Ї—А–∞—Й–µ–љ–Є–µ —З–Є—Б–ї–∞ –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є—Е –љ–Њ—Ж–Є—Ж–µ–њ—В–Є–≤–љ—Л—Е –љ–µ–є—А–Њ–љ–Њ–≤, —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –±–Њ–ї–µ–≤–Њ–≥–Њ –њ–Њ—А–Њ–≥–∞ –Є —Б–љ–Є–ґ–µ–љ–Є–µ —Б–Є–љ—В–µ–Ј–∞ —Н–љ–і–Њ–≥–µ–љ–љ—Л—Е –Њ–њ–Є–Њ–Є–і–Њ–≤. –° –і—А—Г–≥–Њ–є —Б—В–Њ—А–Њ–љ—Л, –њ—А–Є—З–Є–љ–Њ–є –±–Њ–ї–Є –≤—Л—Б—В—Г–њ–∞–µ—В –≥–Њ–Љ–µ–Њ—Б—В–µ–љ–Њ–Ј, —А–∞–Ј–≤–Є–≤–∞—О—Й–Є–є—Б—П –њ—А–Є —Б—В–∞—А–µ–љ–Є–Є, –Ї–Њ—В–Њ—А—Л–є –Ј–∞–Ї–ї—О—З–∞–µ—В—Б—П –≤ –њ–Њ—В–µ—А–µ –≥–Њ–Љ–µ–Њ—Б—В–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ —А–µ–Ј–µ—А–≤–∞ —А–∞–Ј–ї–Є—З–љ—Л—Е —Б–Є—Б—В–µ–Љ –Њ—А–≥–∞–љ–Њ–≤, –њ—А–Њ—П–≤–ї—П—О—Й–µ–є—Б—П –Ї–∞–Ї —Б–љ–Є–ґ–µ–љ–Є–µ —Д—Г–љ–Ї—Ж–Є–Є –њ–µ—З–µ–љ–Є –Є –њ–Њ—З–µ–Ї, —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –Љ—Л—И–µ—З–љ–Њ–є –Љ–∞—Б—Б—Л, —З—В–Њ –њ—А–Є–≤–Њ–і–Є—В –Ї —Г–≤–µ–ї–Є—З–µ–љ–Є—О —А–Є—Б–Ї–∞ –њ–∞–і–µ–љ–Є–є, —Б–љ–Є–ґ–µ–љ–Є—О –∞–њ–њ–µ—В–Є—В–∞, –љ–∞—А—Г—И–µ–љ–Є—П–Љ —Б–љ–∞, –і–µ–њ—А–µ—Б—Б–Є–Є, –≥–µ—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–Љ—Г –і–µ–ї–Є—А–Є—О, –≤–Њ–Ј–±—Г–ґ–і–µ–љ–Є—О –Є –≤ —Ж–µ–ї–Њ–Љ вАФ –Ї —Г—В—П–ґ–µ–ї–µ–љ–Є—О —Б—В–∞—А—З–µ—Б–Ї–Њ–є
–∞—Б—В–µ–љ–Є–Є [7].
–Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В—Л–µ –њ—А–Є—З–Є–љ—Л —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є —Г –њ–Њ–ґ–Є–ї—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ вАФ —Б–Ї–µ–ї–µ—В–љ–Њ-–Љ—Л—И–µ—З–љ—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤—Б–ї–µ–і—Б—В–≤–Є–µ –і–µ–≥–µ–љ–µ—А–∞—В–Є–≤–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞ –Є –Њ—Б—В–µ–Њ–∞—А—В—А–Є—В–∞. –Ф—А—Г–≥–Є–Љ–Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л–Љ–Є –њ—А–Є—З–Є–љ–∞–Љ–Є —П–≤–ї—П—О—В—Б—П –љ–µ–є—А–Њ–њ–∞—В–Є—П, –Є—И–µ–Љ–Є—З–µ—Б–Ї–∞—П –±–Њ–ї—М, –±–Њ–ї—М –њ—А–Є –Њ–љ–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е –Є –њ—А–Є –љ–µ–Ї–Њ—В–Њ—А—Л—Е –≤–Є–і–∞—Е —В–µ—А–∞–њ–Є–Є –њ–Њ—Б–ї–µ–і–љ–Є—Е [8]. –°–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ —Г –њ–Њ–ґ–Є–ї—Л—Е –ґ–µ–љ—Й–Є–љ —Е—А–Њ–љ–Є—З–µ—Б–Ї–∞—П –±–Њ–ї—М –Ј–∞—З–∞—Б—В—Г—О –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–∞ –Ї–Њ–Љ–њ—А–µ—Б—Б–Є–Њ–љ–љ—Л–Љ–Є –њ–µ—А–µ–ї–Њ–Љ–∞–Љ–Є —В–µ–ї –њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤ –љ–∞ —Д–Њ–љ–µ –Њ—Б—В–µ–Њ–њ–Њ—А–Њ–Ј–∞.
–Я–∞–і–µ–љ–Є—П —П–≤–ї—П—О—В—Б—П –Њ–і–љ–Њ–є –Є–Ј —Б–∞–Љ—Л—Е —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л—Е –њ—А–Є—З–Є–љ –Є–љ–≤–∞–ї–Є–і–Є–Ј–∞—Ж–Є–Є –Є —Б–Љ–µ—А—В–Є –ї—О–і–µ–є —Б—В–∞—А—И–µ 60 –ї–µ—В –≤ –†–Њ—Б—Б–Є–Є [9]. –°—А–µ–і–Є —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ –њ–∞–і–µ–љ–Є–є –≤—Л–і–µ–ї—П—О—В –љ–µ–Љ–Њ–і–Є—Д–Є—Ж–Є—А—Г–µ–Љ—Л–µ, —З–∞—Б—В–Є—З–љ–Њ –Љ–Њ–і–Є—Д–Є—Ж–Є—А—Г–µ–Љ—Л–µ –Є –Љ–Њ–і–Є—Д–Є—Ж–Є—А—Г–µ–Љ—Л–µ. –•—А–Њ–љ–Є—З–µ—Б–Ї–Є–є –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ –Њ—В–љ–Њ—Б–Є—В—Б—П –Ї —З–∞—Б—В–Є—З–љ–Њ –Љ–Њ–і–Є—Д–Є—Ж–Є—А—Г–µ–Љ—Л–Љ —Д–∞–Ї—В–Њ—А–∞–Љ —А–Є—Б–Ї–∞ –њ–∞–і–µ–љ–Є–є [10], –Њ–љ –Њ–≥—А–∞–љ–Є—З–Є–≤–∞–µ—В –њ–Њ–і–≤–Є–ґ–љ–Њ—Б—В—М –њ–∞—Ж–Є–µ–љ—В–∞, –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ —Б–љ–Є–ґ–∞–µ—В—Б—П —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –Љ—Л—И–µ—З–љ–∞—П —Б–Є–ї–∞ (—А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П —Б–∞—А–Ї–Њ–њ–µ–љ–Є—П), —З—В–Њ –Є –њ—А–Є–≤–Њ–і–Є—В –Ї –њ–∞–і–µ–љ–Є—П–Љ [11]. –Ъ–∞–Ї —Г–ґ–µ —Г–њ–Њ–Љ–Є–љ–∞–ї–Њ—Б—М –≤—Л—И–µ, —Е—А–Њ–љ–Є—З–µ—Б–Ї–∞—П –±–Њ–ї—М —Г –њ–Њ–ґ–Є–ї—Л—Е —Б–≤—П–Ј–∞–љ–∞ —Б —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ —З–∞—Б—В–Њ—В—Л –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л—Е –Є—Б—Е–Њ–і–Њ–≤, –≤ —В. —З. —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є, –њ–∞–і–µ–љ–Є–є, –і–µ–њ—А–µ—Б—Б–Є–Є –Є –љ–∞—А—Г—И–µ–љ–Є–є —Б–љ–∞.
–Ы–µ—З–µ–љ–Є–µ –±–Њ–ї–Є —Г –њ–Њ–ґ–Є–ї—Л—Е –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –Њ—В–ї–Є—З–∞–µ—В—Б—П –Њ—В –ї–µ—З–µ–љ–Є—П –ї—О–і–µ–є –≤ –Љ–Њ–ї–Њ–і–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ. –°–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Ј–∞—В—А—Г–і–љ—П—О—В –Њ—Ж–µ–љ–Ї—Г –Є –ї–µ—З–µ–љ–Є–µ –±–Њ–ї–Є —Г –њ–Њ–ґ–Є–ї—Л—Е. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –њ–Њ–ґ–Є–ї—Л–µ –ї—О–і–Є –њ–Њ-—А–∞–Ј–љ–Њ–Љ—Г —А–µ–∞–≥–Є—А—Г—О—В –љ–∞ —А–∞–Ј–ї–Є—З–љ—Л–µ –Љ–µ—В–Њ–і—Л –ї–µ—З–µ–љ–Є—П, –Њ–±—Л—З–љ–Њ —Б –Љ–µ–љ—М—И–µ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М—О –Є –±–Њ–ї–µ–µ —В—П–ґ–µ–ї—Л–Љ–Є –њ–Њ–±–Њ—З–љ—Л–Љ–Є —А–µ–∞–Ї—Ж–Є—П–Љ–Є, –≤–Ї–ї—О—З–∞—П –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–µ —А–Є—Б–Ї–Є –њ–Њ–ї–Є–њ—А–∞–≥–Љ–∞–Ј–Є–Є –Є –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є. –Т –і–Њ–њ–Њ–ї–љ–µ–љ–Є–µ –Ї —Н—В–Њ–Љ—Г –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –њ–Њ–ґ–Є–ї—Л—Е –ї—О–і–µ–є, –њ—А–Њ–ґ–Є–≤–∞—О—Й–Є—Е –≤ –і–Њ–Љ–∞—Е –њ—А–µ—Б—В–∞—А–µ–ї—Л—Е, –Є–Љ–µ—О—В —В—Г –Є–ї–Є –Є–љ—Г—О —Б—В–µ–њ–µ–љ—М –Ї–Њ–≥–љ–Є—В–Є–≤–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є, –Ї–Њ—В–Њ—А—Л–µ –≤–ї–Є—П—О—В –љ–∞ –Є—Е —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М —Б–Њ–Њ–±—Й–∞—В—М –Њ –±–Њ–ї–Є, —З—В–Њ –њ—А–Є–≤–Њ–і–Є—В –Ї –љ–µ–∞–і–µ–Ї–≤–∞—В–љ—Л–Љ –Њ—Ж–µ–љ–Ї–µ –Є –ї–µ—З–µ–љ–Є—О. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –Њ—В—Б—Г—В—Б—В–≤—Г—О—В –љ–∞—Г—З–љ–Њ –Њ–±–Њ—Б–љ–Њ–≤–∞–љ–љ—Л–µ —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–∞ –њ–Њ –ї–µ—З–µ–љ–Є—О —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є —Г –њ–Њ–ґ–Є–ї—Л—Е –ї—О–і–µ–є, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –≤ –±–Њ–ї—М—И–µ–є —Б—В–µ–њ–µ–љ–Є –Њ—А–Є–µ–љ—В–Є—А–Њ–≤–∞–љ—Л –љ–∞ –Љ–Њ–ї–Њ–і—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤.
–У–ї–∞–≤–љ–∞—П –њ—А–Њ–±–ї–µ–Љ–∞ –ї–µ—З–µ–љ–Є—П –±–Њ–ї–Є –≤ —Б—В–∞—А—И–Є—Е –≤–Њ–Ј—А–∞—Б—В–љ—Л—Е –≥—А—Г–њ–њ–∞—Е –Ј–∞–Ї–ї—О—З–∞–µ—В—Б—П –≤ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–Є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Б—А–µ–і—Б—В–≤ –љ–∞ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–є —Б—В–∞—В—Г—Б –Є –∞–≤—В–Њ–љ–Њ–Љ–љ–Њ—Б—В—М –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –Ґ–∞–Ї, –Є–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –≥–∞–±–∞–њ–µ–љ—В–Є–љ–Њ–Є–і–Њ–≤ –њ—А–Є —В–µ—А–∞–њ–Є–Є –љ–µ–є—А–Њ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є –Љ–Њ–ґ–µ—В –±—Л—В—М —Б–≤—П–Ј–∞–љ–Њ —Б –љ–∞—А—Г—И–µ–љ–Є–µ–Љ –Љ–Њ–±–Є–ї—М–љ–Њ—Б—В–Є –Є —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ —А–Є—Б–Ї–∞ –њ–∞–і–µ–љ–Є–є —Г –±–Њ–ї—М–љ—Л—Е —Б—В–∞—А—И–µ 60 –ї–µ—В.
–¶–µ–ї—М –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П: –Є–Ј—Г—З–Є—В—М —А–Њ–ї—М –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –≤–Є—В–∞–Љ–Є–љ–Њ–≤ –≥—А—Г–њ–њ—Л –Т, —Г—А–Є–і–Є–љ–∞ –Є —Е–Њ–ї–Є–љ–∞ –≤ —В–µ—А–∞–њ–Є–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –њ–∞–і–µ–љ–Є—П–Љ–Є.
–Ь–∞—В–µ—А–Є–∞–ї –Є –Љ–µ—В–Њ–і—Л
–Я—А–Њ–≤–µ–і–µ–љ–Њ –Њ—В–Ї—А—Л—В–Њ–µ —Б—А–∞–≤–љ–Є—В–µ–ї—М–љ–Њ–µ –њ—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ–Њ–µ –љ–µ–Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –≤ –њ–∞—А–∞–ї–ї–µ–ї—М–љ—Л—Е –≥—А—Г–њ–њ–∞—Е. –Ф–ї—П –Њ—Ж–µ–љ–Ї–Є –≤–ї–Є—П–љ–Є—П –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Б–Ї–µ–ї–µ—В–љ–Њ-–Љ—Л—И–µ—З–љ–Њ–є –±–Њ–ї–Є –љ–∞ –≥–µ—А–Є–∞—В—А–Є—З–µ—Б–Ї–Є–є —Б—В–∞—В—Г—Б –Є —Б–Є–љ–і—А–Њ–Љ –њ–∞–і–µ–љ–Є–є —Б—А–µ–і–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Њ—В–і–µ–ї–µ–љ–Є—П –≥–µ—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є –†–Њ—Б—Б–Є–є—Б–Ї–Њ–≥–Њ –≥–µ—А–Њ–љ—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –љ–∞—Г—З–љ–Њ-–Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Ж–µ–љ—В—А–∞ –±—Л–ї–Њ –Њ—В–Њ–±—А–∞–љ–Њ 60 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –њ–∞–і–µ–љ–Є—П–Љ–Є –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ. –Т—Б–µ –њ–∞—Ж–Є–µ–љ—В—Л –њ–Њ–і–њ–Є—Б–∞–ї–Є –Є–љ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ–Њ–µ —Б–Њ–≥–ї–∞—Б–Є–µ –љ–∞ —Г—З–∞—Б—В–Є–µ –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є.
–Ъ—А–Є—В–µ—А–Є–Є –≤–Ї–ї—О—З–µ–љ–Є—П –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ: –≤–Њ–Ј—А–∞—Б—В —Б—В–∞—А—И–µ 60 –ї–µ—В, –љ–∞–ї–Є—З–Є–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Б–Ї–µ–ї–µ—В–љ–Њ-–Љ—Л—И–µ—З–љ–Њ–є –±–Њ–ї–Є, –љ–µ–є—А–Њ–њ–∞—В–Є—З–µ—Б–Ї–∞—П –±–Њ–ї—М –Є —Е–Њ—В—П –±—Л –Њ–і–љ–Њ –њ–∞–і–µ–љ–Є–µ –≤ —В–µ—З–µ–љ–Є–µ –њ–Њ—Б–ї–µ–і–љ–µ–≥–Њ –≥–Њ–і–∞.
–Ъ—А–Є—В–µ—А–Є–Є –љ–µ–≤–Ї–ї—О—З–µ–љ–Є—П –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ: –Њ—В—Б—Г—В—Б—В–≤–Є–µ —Б–Њ–≥–ї–∞—Б–Є—П –љ–∞ —Г—З–∞—Б—В–Є–µ –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є, –і–µ–Љ–µ–љ—Ж–Є—П.
–Я–∞—Ж–Є–µ–љ—В—Л –±—Л–ї–Є —А–∞–Ј–і–µ–ї–µ–љ—Л –љ–∞ 2 –≥—А—Г–њ–њ—Л, –Њ—Б–љ–Њ–≤–љ—Г—О –Є –≥—А—Г–њ–њ—Г —Б—А–∞–≤–љ–µ–љ–Є—П, –њ–Њ 30 —З–µ–ї–Њ–≤–µ–Ї, —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ—Л–µ –њ–Њ –≤–Њ–Ј—А–∞—Б—В—Г, –њ–Њ–ї–Њ–≤–Њ–Љ—Г —Б–Њ—Б—В–∞–≤—Г, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ –Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–Љ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ (—В–∞–±–ї. 1).

–Я–∞—Ж–Є–µ–љ—В—Л –Њ—Б–љ–Њ–≤–љ–Њ–є –≥—А—Г–њ–њ—Л –≤ —В–µ—З–µ–љ–Є–µ 2 –Љ–µ—Б. –њ–Њ–ї—Г—З–∞–ї–Є —Б—В–∞–љ–і–∞—А—В–љ—Г—О —В–µ—А–∞–њ–Є—О —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є (–≥–∞–±–∞–њ–µ–љ—В–Є–љ 300 –Љ–≥ –љ–∞ –љ–Њ—З—М, –Ї–Њ–ї–µ–Ї–∞–ї—М—Ж–Є—Д–µ—А–Њ–ї 2000 –Ь–Х, –і–Є–Ї–ї–Њ—Д–µ–љ–∞–Ї 25 –Љ–≥ –њ—А–Є –±–Њ–ї–Є –≤—Л—И–µ 50 –њ–Њ –Т–Р–®, –Њ–Љ–µ–њ—А–∞–Ј–Њ–ї 20 –Љ–≥ (–њ—А–Є –њ—А–Є–µ–Љ–µ –і–Є–Ї–ї–Њ—Д–µ–љ–∞–Ї–∞)), –∞ —В–∞–Ї–ґ–µ –≤–Є—В–∞–Љ–Є–љ—Л –≥—А—Г–њ–њ—Л –Т –≤ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є —Б —Г—А–Є–і–Є–љ–Њ–Љ –Є —Е–Њ–ї–Є–љ–Њ–Љ (–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї—Г—О –∞–Ї—В–Є–≤–љ—Г—О –і–Њ–±–∞–≤–Ї—Г (–С–Р–Ф) –Э–µ–є—А–Њ—Б–њ–∞–љ –§–Њ—А—В–µ –Ї–Њ–Љ–њ–ї–µ–Ї—Б: 150 –Љ–≥ —Г—А–Є–і–Є–љ–∞ –Љ–Њ–љ–Њ—Д–Њ—Б—Д–∞—В–∞, –≤–Є—В–∞–Љ–Є–љ—Л –Т1, –Т6, –Т12, —Д–Њ–ї–Є–µ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞, —Е–Њ–ї–Є–љ) 1 –і—А–∞–ґ–µ –≤ —Б—Г—В–Ї–Є. –Т –≥—А—Г–њ–њ–µ —Б—А–∞–≤–љ–µ–љ–Є—П –њ–∞—Ж–Є–µ–љ—В—Л –њ–Њ–ї—Г—З–∞–ї–Є —В–Њ–ї—М–Ї–Њ —Б—В–∞–љ–і–∞—А—В–љ—Г—О —В–µ—А–∞–њ–Є—О —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є.
–Я–Њ—Б–ї–µ 2 –Љ–µ—Б. —В–µ—А–∞–њ–Є–Є –њ—А–Њ–≤–µ–і–µ–љ–∞ –њ–Њ–≤—В–Њ—А–љ–∞—П –Њ—Ж–µ–љ–Ї–∞ –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞, –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –љ–µ–є—А–Њ–њ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–∞ –±–Њ–ї–Є, —А–Є—Б–Ї–∞ –њ–∞–і–µ–љ–Є–є.
–Ь–µ—В–Њ–і—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –Љ–µ—В–Њ–і—Л.
1.1. –°–±–Њ—А –ґ–∞–ї–Њ–± –Є –∞–љ–∞–Љ–љ–µ–Ј–∞, –≤–Ї–ї—О—З–∞—П –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–є –∞–љ–∞–Љ–љ–µ–Ј –Є –∞–љ–∞–Љ–љ–µ–Ј –њ–∞–і–µ–љ–Є–є.
1.2. –Ю–±—К–µ–Ї—В–Є–≤–љ—Л–є –Њ—Б–Љ–Њ—В—А.
1.3. –Ю—Ж–µ–љ–Ї–∞ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ (–і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –Њ—Б—В–µ–Њ–∞—А—В—А–Є—В–∞ –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞, –±–Њ–ї–Є –≤–Њ –≤—А–µ–Љ—П –Њ–±–Њ—Б—В—А–µ–љ–Є—П, –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В—М –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –њ–Њ –Т–Р–® –Є WOMAC, —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–є —Б—В–∞—В—Г—Б –±–Њ–ї—М–љ–Њ–≥–Њ —Б—Г—Б—В–∞–≤–∞ –њ–Њ —И–Ї–∞–ї–µ WOMAC).
1.4. –Ю—Ж–µ–љ–Ї–∞ —Б–Є–љ–і—А–Њ–Љ–∞ —Б—В–∞—А—З–µ—Б–Ї–Њ–є –∞—Б—В–µ–љ–Є–Є –њ—А–Є –њ–Њ–Љ–Њ—Й–Є —И–Ї–∞–ї—Л ¬Ђ–Т–Њ–Ј—А–∞—Б—В –љ–µ –њ–Њ–Љ–µ—Е–∞¬ї.
1.5. –Ъ–Њ–Љ–њ–ї–µ–Ї—Б–љ–∞—П –≥–µ—А–Є–∞—В—А–Є—З–µ—Б–Ї–∞—П –Њ—Ж–µ–љ–Ї–∞ —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ —И–Ї–∞–ї –С–∞—А—В–µ–ї–∞ –Є –Ы–Њ—Г—В–Њ–љ–∞, MNA, —В–µ—Б—В–∞ ¬Ђ–Т—Б—В–∞–љ—М –Є –Є–і–Є¬ї, –Ї—А–∞—В–Ї–Њ–є –±–∞—В–∞—А–µ–Є —В–µ—Б—В–Њ–≤ —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–≥–Њ —Д—Г–љ–Ї—Ж–Є–Њ–љ–Є—А–Њ–≤–∞–љ–Є—П (–Ъ–С–Ґ–§–§) (5 –њ–Њ–і—К–µ–Љ–Њ–≤ —Б–Њ —Б—В—Г–ї–∞; –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ —Б–Ї–Њ—А–Њ—Б—В–Є —Е–Њ–і—М–±—Л; —В–∞–љ–і–µ–Љ–љ—Л–µ —В–µ—Б—В—Л вАФ —Б—В–Њ–њ—Л –≤–Љ–µ—Б—В–µ, –њ–Њ–ї—Г—В–∞–љ–і–µ–Љ–љ–Њ–µ –њ–Њ–ї–Њ–ґ–µ–љ–Є–µ, —В–∞–љ–і–µ–Љ–љ–Њ–µ –њ–Њ–ї–Њ–ґ–µ–љ–Є–µ; —В–µ—Б—В –љ–∞ —А–∞–≤–љ–Њ–≤–µ—Б–Є–µ вАФ —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –љ–∞ –њ—А–∞–≤–Њ–є –љ–Њ–≥–µ –Є –љ–∞ –ї–µ–≤–Њ–є –љ–Њ–≥–µ). –°–Є–љ–і—А–Њ–Љ —Б—В–∞—А—З–µ—Б–Ї–Њ–є –∞—Б—В–µ–љ–Є–Є —Г—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–ї—Б—П: 1) –њ—А–Є 5 –±–∞–ї–ї–∞—Е –Є –±–Њ–ї–µ–µ –њ–Њ —В–µ—Б—В—Г ¬Ђ–Т—Б—В–∞–љ—М –Є –Є–і–Є¬ї –Є 2) —Б—Г–Љ–Љ–∞—А–љ–Њ –њ—А–Є 3вАУ4 –±–∞–ї–ї–∞—Е –њ–Њ —В–µ—Б—В—Г ¬Ђ–Т–Њ–Ј—А–∞—Б—В –љ–µ –њ–Њ–Љ–µ—Е–∞¬ї –Є 7 –±–∞–ї–ї–∞—Е –Є –Љ–µ–љ–µ–µ –њ–Њ –Ъ–С–Ґ–§–§.
1.6. –Ю—Ж–µ–љ–Ї–∞ –Ї–Њ–≥–љ–Є—В–Є–≤–љ–Њ–≥–Њ —Б—В–∞—В—Г—Б–∞ —Б –њ–Њ–Љ–Њ—Й—М—О —И–Ї–∞–ї—Л MMSE –Є —В–µ—Б—В–∞ —А–Є—Б–Њ–≤–∞–љ–Є—П —З–∞—Б–Њ–≤ –і–ї—П –Є—Б–Ї–ї—О—З–µ–љ–Є—П –і–µ–Љ–µ–љ—Ж–Є–Є.
1.7. –Ю—Ж–µ–љ–Ї–∞ —Б–Є–љ–і—А–Њ–Љ–∞ –њ–∞–і–µ–љ–Є–є (–њ–Њ —И–Ї–∞–ї–µ –Ь–Њ—А–Ј–µ, —И–Ї–∞–ї–µ —Б–∞–Љ–Њ–Њ—Ж–µ–љ–Ї–Є —А–Є—Б–Ї–∞ –њ–∞–і–µ–љ–Є–є), –±—Л—В–Њ–≤—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ –њ–∞–і–µ–љ–Є–є, –Њ—Ж–µ–љ–Ї–∞ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –њ–∞–і–µ–љ–Є–є –≤ —В–µ—З–µ–љ–Є–µ –њ–Њ—Б–ї–µ–і–љ–µ–≥–Њ –≥–Њ–і–∞ –Є –Є—Е –Є—Б—Е–Њ–і–∞ –∞–љ–∞–Љ–љ–µ—Б—В–Є—З–µ—Б–Ї–Є.
–Ы–∞–±–Њ—А–∞—В–Њ—А–љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П.
2.1. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј –Ї—А–Њ–≤–Є.
2.2. –С–Є–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј –Ї—А–Њ–≤–Є (–Њ–±—Й–Є–є –±–µ–ї–Њ–Ї, –∞–ї—М–±—Г–Љ–Є–љ, –Љ–Њ—З–µ–≤–Є–љ–∞, –Ї—А–µ–∞—В–Є–љ–Є–љ (–Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ —Б–Ї–Њ—А–Њ—Б—В–Є –Ї–ї—Г–±–Њ—З–Ї–Њ–≤–Њ–є —Д–Є–ї—М—В—А–∞—Ж–Є–Є (–°–Ъ–§) –њ–Њ —Д–Њ—А–Љ—Г–ї–µ
SKD-EPI), –≥–ї—О–Ї–Њ–Ј–∞, –Љ–Њ—З–µ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞, –±–Є–ї–Є—А—Г–±–Є–љ –Њ–±—Й–Є–є –Є –њ—А—П–Љ–Њ–є, –Њ–±—Й–Є–є —Е–Њ–ї–µ—Б—В–µ—А–Є–љ, –∞–ї–∞–љ–Є–љ–∞–Љ–Є–љ–Њ—В—А–∞–љ—Б—Д–µ—А–∞–Ј–∞ (–Р–ї–Р–Ґ) –Є –∞—Б–њ–∞—А—В–∞—В–∞–Љ–Є–љ–Њ—В—А–∞–љ—Б—Д–µ—А–∞–Ј–∞ (–Р—Б–Р–Ґ), –°-—А–µ–∞–Ї—В–Є–≤–љ—Л–є –±–µ–ї–Њ–Ї).
–Ш–љ—Б—В—А—Г–Љ–µ–љ—В–∞–ї—М–љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П.
3.1. –Ъ–Є—Б—В–µ–≤–∞—П –і–Є–љ–∞–Љ–Њ–Љ–µ—В—А–Є—П –љ–∞ –∞–њ–њ–∞—А–∞—В–µ ¬Ђ–°–Є–ї–∞—З¬ї –Ф–Ь–≠–†-120 (–†–Њ—Б—Б–Є—П).
3.2. –Ґ–µ—А–Љ–Њ—Б–µ–љ—Б–Њ–Љ–µ—В—А–Є—П –љ–∞ —В–µ—А–Љ–Њ—Б–µ–љ—Б–Њ—В–µ—Б—В–µ—А–µ –Ґ–°–Ґ-01 (–†–Њ—Б—Б–Є—П).
–°—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї—Г—О –Њ–±—А–∞–±–Њ—В–Ї—Г –і–∞–љ–љ—Л—Е –њ—А–Њ–≤–Њ–і–Є–ї–Є —Б –њ–Њ–Љ–Њ—Й—М—О –њ—А–Њ–≥—А–∞–Љ–Љ—Л Microsoft Excel –і–ї—П Mac 2018 –≥., –≤–µ—А—Б–Є—П 16.18. –Ъ–Њ–ї–Є—З–µ—Б—В–≤–µ–љ–љ—Л–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ –≤–Є–і–µ —Б—А–µ–і–љ–µ–є –∞—А–Є—Д–Љ–µ—В–Є—З–µ—Б–Ї–Њ–є –Є —Б—В–∞–љ–і–∞—А—В–љ–Њ–≥–Њ –Њ—В–Ї–ї–Њ–љ–µ–љ–Є—П. –Ф–Њ—Б—В–Њ–≤–µ—А–љ–Њ—Б—В—М —А–∞–Ј–ї–Є—З–Є–є –Љ–µ–ґ–і—Г –≥—А—Г–њ–њ–∞–Љ–Є –Њ–њ—А–µ–і–µ–ї—П–ї–Є —Б –њ–Њ–Љ–Њ—Й—М—О t-–Ї—А–Є—В–µ—А–Є—П –°—В—М—О–і–µ–љ—В–∞ –њ–Њ—Б–ї–µ –њ—А–Њ–≤–µ—А–Ї–Є —А–∞—Б–њ—А–µ–і–µ–ї–µ–љ–Є—П –љ–∞ –љ–Њ—А–Љ–∞–ї—М–љ–Њ—Б—В—М. –†–∞–Ј–ї–Є—З–Є—П —Б—З–Є—В–∞–ї–Є —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Л–Љ–Є –њ—А–Є pвЙ§0,05.
–†–µ–Ј—Г–ї—М—В–∞—В—Л –Є –Њ–±—Б—Г–ґ–і–µ–љ–Є–µ
–Э–∞ —Д–Њ–љ–µ –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Њ—В–Љ–µ—З–µ–љ–∞ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–∞—П –і–Є–љ–∞–Љ–Є–Ї–∞ –≤ –≤–Є–і–µ —Г–Љ–µ–љ—М—И–µ–љ–Є—П –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –њ–Њ –Т–Р–® –Є –њ–Њ —А–∞–Ј–і–µ–ї—Г –Р —И–Ї–∞–ї—Л WOMAC –Є —Г–Љ–µ–љ—М—И–µ–љ–Є—П —В—А—Г–і–љ–Њ—Б—В–µ–є –њ—А–Є –≤—Л–њ–Њ–ї–љ–µ–љ–Є–Є –њ–Њ–≤—Б–µ–і–љ–µ–≤–љ—Л—Е –і–µ–ї –њ–Њ —А–∞–Ј–і–µ–ї—Г –° —И–Ї–∞–ї—Л WOMAC, –Ї–Њ—В–Њ—А–∞—П —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–Њ –±—Л–ї–∞ –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–∞ –≤ –Њ—Б–љ–Њ–≤–љ–Њ–є –≥—А—Г–њ–њ–µ (—В–∞–±–ї. 2).

–Я—А–Є —Н—В–Њ–Љ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–є —А–∞–Ј–љ–Є—Ж—Л –≤–Њ –≤–ї–Є—П–љ–Є–Є –љ–∞ —Г—В—А–µ–љ–љ—О—О —Б–Ї–Њ–≤–∞–љ–љ–Њ—Б—В—М –Є –њ–Њ–і–≤–Є–ґ–љ–Њ—Б—В—М —Б—Г—Б—В–∞–≤–Њ–≤ –њ—А–Є –Њ—Ж–µ–љ–Ї–µ –њ–Њ —А–∞–Ј–і–µ–ї—Г –Т —И–Ї–∞–ї—Л WOMAC –љ–µ –њ–Њ–ї—Г—З–µ–љ–Њ.
–Т —Е–Њ–і–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –≤ –Њ–±–µ–Є—Е –≥—А—Г–њ–њ–∞—Е –Њ—Ж–µ–љ–Є–≤–∞–ї–Њ—Б—М –≤–ї–Є—П–љ–Є–µ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –љ–∞ –≤—Л–њ–Њ–ї–љ–µ–љ–Є–µ —В–µ—Б—В–Њ–≤ —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–≥–Њ —Д—Г–љ–Ї—Ж–Є–Њ–љ–Є—А–Њ–≤–∞–љ–Є—П, –Њ—В—А–∞–ґ–∞—О—Й–Є—Е —В—П–ґ–µ—Б—В—М –≥–µ—А–Є–∞—В—А–Є—З–µ—Б–Ї–Є—Е —Б–Є–љ–і—А–Њ–Љ–Њ–≤. –Т—Л—П–≤–ї–µ–љ–Њ, —З—В–Њ –≤ –Њ—Б–љ–Њ–≤–љ–Њ–є –≥—А—Г–њ–њ–µ –љ–∞ —Д–Њ–љ–µ —В–µ—А–∞–њ–Є–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –≤ –±–Њ–ї—М—И–µ–є —Б—В–µ–њ–µ–љ–Є —Г–Љ–µ–љ—М—И–∞–ї–Њ—Б—М –≤—А–µ–Љ—П, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ–µ –і–ї—П 5 –њ–Њ–і—К–µ–Љ–Њ–≤ —Б–Њ —Б—В—Г–ї–∞ –Є –і–ї—П –≤—Л–њ–Њ–ї–љ–µ–љ–Є—П —В–µ—Б—В–∞ ¬Ђ–Т—Б—В–∞–љ—М –Є –Є–і–Є¬ї. –£–≤–µ–ї–Є—З–µ–љ–Є–µ —Б–Ї–Њ—А–Њ—Б—В–Є —Е–Њ–і—М–±—Л –≤ –Њ–±–µ–Є—Е –≥—А—Г–њ–њ–∞—Е –±—Л–ї–Њ —А–∞–≤–љ–Њ–Ј–љ–∞—З–љ—Л–Љ. –Ґ–∞–Ї–ґ–µ –Њ—В–Љ–µ—З–µ–љ–∞ –і–Њ—Б—В–Њ–≤–µ—А–љ–∞—П —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ–∞—П –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–∞—П –і–Є–љ–∞–Љ–Є–Ї–∞ –≤ –≤–Є–і–µ —Г–≤–µ–ї–Є—З–µ–љ–Є—П —Б—Г–Љ–Љ—Л –±–∞–ї–ї–Њ–≤ –њ–Њ –Ъ–С–Ґ–§–§ –Є —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ –Ї–Є—Б—В–µ–≤–Њ–є –і–Є–љ–∞–Љ–Њ–Љ–µ—В—А–Є–Є –≤ –Њ—Б–љ–Њ–≤–љ–Њ–є –≥—А—Г–њ–њ–µ –≤ –Њ—В–ї–Є—З–Є–µ –Њ—В –≥—А—Г–њ–њ—Л —Б—А–∞–≤–љ–µ–љ–Є—П (—В–∞–±–ї. 3).
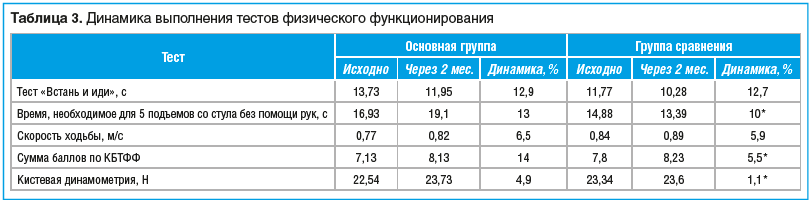
–Т –Њ—Б–љ–Њ–≤–љ–Њ–є –≥—А—Г–њ–њ–µ –≤—Л—П–≤–ї–µ–љ–Њ –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–µ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –љ–µ–є—А–Њ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є –Ї–∞–Ї –њ–Њ —И–Ї–∞–ї–µ DN4 (26% –њ—А–Њ—В–Є–≤ 19%, —А<0,05), —В–∞–Ї –Є –њ–Њ —И–Ї–∞–ї–µ LANSS (16,3% –њ—А–Њ—В–Є–≤ 12,1%, —А<0,05) (—А–Є—Б. 1).

–Ю —Б—В–µ–њ–µ–љ–Є –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є—П –љ–µ—А–≤–љ–Њ–≥–Њ –≤–Њ–ї–Њ–Ї–љ–∞ —Б—Г–і–Є–ї–Є –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –і–Є–љ–∞–Љ–Є–Ї–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –љ–µ–є—А–Њ–њ–∞—В–Є–Є –њ—Г—В–µ–Љ –Њ—Ж–µ–љ–Ї–Є –Є–Ј–Љ–µ–љ–µ–љ–Є–є —В–µ–Љ–њ–µ—А–∞—В—Г—А–љ–Њ–є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є. –Т –Њ—Б–љ–Њ–≤–љ–Њ–є –≥—А—Г–њ–њ–µ –≤—Л—П–≤–ї–µ–љ–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–µ —Г–ї—Г—З—И–µ–љ–Є–µ —В–µ–њ–ї–Њ–≤–Њ–є –Є —Е–Њ–ї–Њ–і–Њ–≤–Њ–є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є, –∞ —В–∞–Ї–ґ–µ –њ–Њ–≤—Л—И–µ–љ–Є–µ –±–Њ–ї–µ–≤–Њ–≥–Њ –њ–Њ—А–Њ–≥–∞ –љ–∞ –Ї–Є—Б—В—П—Е –њ—А–Є –і–µ–є—Б—В–≤–Є–Є —В–µ–њ–ї–∞ –Є —Е–Њ–ї–Њ–і–∞ (—В–∞–±–ї. 4).
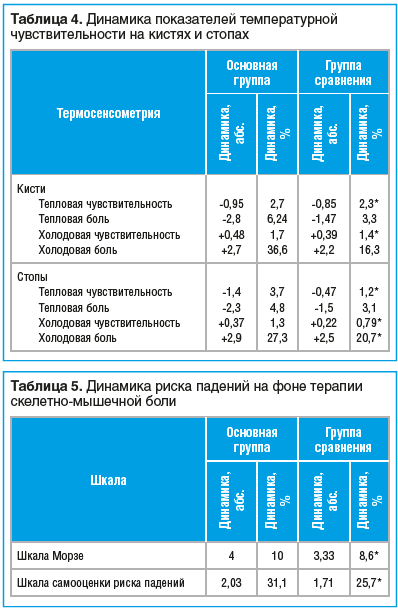
–Р–љ–∞–ї–Њ–≥–Є—З–љ–∞—П —В–µ–љ–і–µ–љ—Ж–Є—П –Њ—В–Љ–µ—З–µ–љ–∞ –≤ –і–Є–љ–∞–Љ–Є–Ї–µ —В–µ–Љ–њ–µ—А–∞—В—Г—А–љ–Њ–є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –Є –±–Њ–ї–µ–≤–Њ–≥–Њ –њ–Њ—А–Њ–≥–∞ –њ—А–Є –і–µ–є—Б—В–≤–Є–Є —В–µ–њ–ї–∞ –Є —Е–Њ–ї–Њ–і–∞ –љ–∞ —Б—В–Њ–њ–∞—Е (—Б–Љ. —В–∞–±–ї. 4).
–Т —Е–Њ–і–µ —Б—А–∞–≤–љ–µ–љ–Є—П –і–Є–љ–∞–Љ–Є–Ї–Є —А–Є—Б–Ї–∞ –њ–∞–і–µ–љ–Є–є –Љ–µ–ґ–і—Г –≥—А—Г–њ–њ–∞–Љ–Є –≤—Л—П–≤–ї–µ–љ–Њ, —З—В–Њ –њ—А–Є–µ–Љ –С–Р–Ф, —Б–Њ–і–µ—А–ґ–∞—Й–µ–є –Ї–Њ–Љ–њ–ї–µ–Ї—Б –≤–Є—В–∞–Љ–Є–љ–Њ–≤ –≥—А—Г–њ–њ—Л –Т –Є –∞–љ–∞–ї–Њ–≥–Є –њ–Є—А–Є–Љ–Є–і–Є–љ–∞, –≤ —Б–Њ—Б—В–∞–≤–µ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Б–Ї–µ–ї–µ—В–љ–Њ-–Љ—Л—И–µ—З–љ–Њ–є –±–Њ–ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Б–љ–Є–ґ–∞–µ—В —А–Є—Б–Ї –њ–∞–і–µ–љ–Є–є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є —Б–Ї–µ–ї–µ—В–љ–Њ-–Љ—Л—И–µ—З–љ–Њ–є –±–Њ–ї—М—О (—В–∞–±–ї. 5). –Ґ–∞–Ї–ґ–µ —Б—В–Њ–Є—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –Ј–∞ –≤—А–µ–Љ—П –љ–∞–±–ї—О–і–µ–љ–Є—П –љ–Є –Њ–і–Є–љ –Є–Ј –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –љ–µ —Г–њ–∞–ї.
–Я—А–Є –Њ—Ж–µ–љ–Ї–µ –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є —В–µ—А–∞–њ–Є–Є –Є–Ј–Љ–µ–љ–µ–љ–Є–є –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є (–Р—Б–Р–Ґ, –Р–ї–Р–Ґ, –Ї—А–µ–∞—В–Є–љ–Є–љ, –°–Ъ–§, —Е–Њ–ї–µ—Б—В–µ—А–Є–љ, –±–Є–ї–Є—А—Г–±–Є–љ) –љ–µ –≤—Л—П–≤–ї–µ–љ–Њ. –Э–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤ —В–µ—А–∞–њ–Є–Є –љ–µ –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ–Њ. –Э–Є –Њ–і–Є–љ –њ–∞—Ж–Є–µ–љ—В –љ–µ –Њ—В–Ї–∞–Ј–∞–ї—Б—П –Њ—В —В–µ—А–∞–њ–Є–Є –Є –љ–µ –≤—Л–±—Л–ї –Є–Ј –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ –Ї–∞–Ї–Њ–є-–ї–Є–±–Њ –і—А—Г–≥–Њ–є –њ—А–Є—З–Є–љ–µ.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ, —З—В–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞, —Б–Њ–і–µ—А–ґ–∞—Й–µ–≥–Њ –≤–Є—В–∞–Љ–Є–љ—Л –≥—А—Г–њ–њ—Л –Т, —Г—А–Є–і–Є–љ –Є —Е–Њ–ї–Є–љ, –≤ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≥–µ—А–Є–∞—В—А–Є—З–µ—Б–Ї–Є–Љ–Є —Б–Є–љ–і—А–Њ–Љ–∞–Љ–Є –Љ–Њ–ґ–µ—В –њ–Њ–≤—Л—И–∞—В—М —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—П. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є M. Okada [12] —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ, —З—В–Њ —Г—А–Є–і–Є–љ —П–≤–ї—П–µ—В—Б—П –∞–≥–Њ–љ–Є—Б—В–Њ–Љ –њ—Г—А–Є–љ–µ—А–≥–Є—З–µ—Б–Ї–Є—Е —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ —В–Є–њ–∞ P2Y –Є –Њ–±–ї–∞–і–∞–µ—В –∞–љ—В–Є–љ–Њ—Ж–Є—Ж–µ–њ—В–Є–≤–љ—Л–Љ –і–µ–є—Б—В–≤–Є–µ–Љ. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –і–Њ–Ї–∞–Ј–∞–љ–Њ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ —Г—А–Є–і–Є–љ–∞ –љ–∞ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ –љ–µ—А–≤–љ–Њ–≥–Њ –≤–Њ–ї–Њ–Ї–љ–∞ [13вАУ18] –Є –љ–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—П [19] –њ—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –µ–≥–Њ –≤ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є –љ–µ–≤—А–Њ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є. –Э–∞–Љ–Є —В–∞–Ї–ґ–µ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ, —З—В–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ —Г—А–Є–і–Є–љ—Б–Њ–і–µ—А–ґ–∞—Й–µ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –њ–Њ–Ј–≤–Њ–ї—П–µ—В —Н—Д—Д–µ–Ї—В–Є–≤–љ–µ–µ —Г–≤–µ–ї–Є—З–Є—В—М —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –љ–µ—А–≤–љ—Л—Е –≤–Њ–ї–Њ–Ї–Њ–љ –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–µ–є –±–µ–Ј –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Г—А–Є–і–Є–љ–∞. –Т –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–Љ –љ–∞–Љ–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –≤–Ї–ї—О—З–µ–љ–Є–µ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –≤–Є—В–∞–Љ–Є–љ–Њ–≤ –≥—А—Г–њ–њ—Л –Т, —Г—А–Є–і–Є–љ–∞ –Є —Е–Њ–ї–Є–љ–∞, –њ–Њ–Љ–Є–Љ–Њ –њ–Њ–≤—Л—И–µ–љ–Є—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞—О—Й–µ–є —В–µ—А–∞–њ–Є–Є, –њ—А–Є–≤–µ–ї–Њ –Ї —Г–ї—Г—З—И–µ–љ–Є—О –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–≥–Њ —Д—Г–љ–Ї—Ж–Є–Њ–љ–Є—А–Њ–≤–∞–љ–Є—П –Є —Б–љ–Є–ґ–µ–љ–Є—О —А–Є—Б–Ї–∞ –њ–∞–і–µ–љ–Є–є —Г –≥–µ—А–Є–∞—В—А–Є—З–µ—Б–Ї–Є—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤.
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ
–Ъ–Њ–Љ–њ–ї–µ–Ї—Б–љ–∞—П —В–µ—А–∞–њ–Є—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б—В–∞—А—И–Є—Е –≤–Њ–Ј—А–∞—Б—В–љ—Л—Е –≥—А—Г–њ–њ, –≤–Ї–ї—О—З–∞—О—Й–∞—П –љ–µ—Б—В–µ—А–Њ–Є–і–љ—Л–µ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л, –Ї–Њ–ї–µ–Ї–∞–ї—М—Ж–Є—Д–µ—А–Њ–ї, –∞–љ—В–Є–Ї–Њ–љ–≤—Г–ї—М—Б–∞–љ—В—Л, –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В –і–Њ—Б—В–Њ–≤–µ—А–љ—Л–є –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞—О—Й–Є–є —Н—Д—Д–µ–Ї—В –≤ —В–µ—З–µ–љ–Є–µ 2 –Љ–µ—Б. –Т–Ї–ї—О—З–µ–љ–Є–µ –≤ —В–µ—А–∞–њ–Є—О –њ—А–µ–њ–∞—А–∞—В–∞, —Б–Њ–і–µ—А–ґ–∞—Й–µ–≥–Њ –≤–Є—В–∞–Љ–Є–љ—Л –≥—А—Г–њ–њ—Л –Т, —Г—А–Є–і–Є–љ –Є —Е–Њ–ї–Є–љ, —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞—О—Й–Є–є —Н—Д—Д–µ–Ї—В, –≤ –±–Њ–ї—М—И–µ–є —Б—В–µ–њ–µ–љ–Є —Г—Б—В—А–∞–љ—П–µ—В –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –љ–µ–≤—А–Њ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є –Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –љ–µ—А–≤–љ—Л—Е –≤–Њ–ї–Њ–Ї–Њ–љ (–Њ—Ж–µ–љ–Ї–∞ —Б –њ–Њ–Љ–Њ—Й—М—О –Ї–Њ–ї–Є—З–µ—Б—В–≤–µ–љ–љ–Њ–є —В–µ—А–Љ–Њ—Б–µ–љ—Б–Њ–Љ–µ—В—А–Є–Є).
–С–Њ–ї–µ–µ —В–Њ–≥–Њ, –≤ —Е–Њ–і–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ, —З—В–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≥–µ—А–Є–∞—В—А–Є—З–µ—Б–Ї–Є–Љ–Є —Б–Є–љ–і—А–Њ–Љ–∞–Љ–Є –≤–ї–Є—П–µ—В –Є –љ–∞ —В—П–ґ–µ—Б—В—М –њ–Њ—Б–ї–µ–і–љ–Є—Е. –Ґ–∞–Ї, –њ—А–Є —Б–љ–Є–ґ–µ–љ–Є–Є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П —Б–Ї–Њ—А–Њ—Б—В—М —Е–Њ–і—М–±—Л, –њ–Њ–≤—Л—И–∞–µ—В—Б—П —Б—Г–Љ–Љ–∞—А–љ—Л–є –±–∞–ї–ї –Ъ–С–Ґ–§–§, —Г–Љ–µ–љ—М—И–∞–µ—В—Б—П —А–Є—Б–Ї –њ–∞–і–µ–љ–Є–є. –Я—А–Є —Н—В–Њ–Љ –њ—А–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–Є –њ—А–µ–њ–∞—А–∞—В–∞, —Б–Њ–і–µ—А–ґ–∞—Й–µ–≥–Њ –≤–Є—В–∞–Љ–Є–љ—Л –≥—А—Г–њ–њ—Л –Т, —Г—А–Є–і–Є–љ –Є —Е–Њ–ї–Є–љ, —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П –њ–Њ–Ј–Є—В–Є–≤–љ—Л–є —Н—Д—Д–µ–Ї—В –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞—О—Й–µ–є —В–µ—А–∞–њ–Є–Є –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –≥–µ—А–Є–∞—В—А–Є—З–µ—Б–Ї–Њ–≥–Њ —Б—В–∞—В—Г—Б–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤.
–С–ї–∞–≥–Њ–і–∞—А–љ–Њ—Б—В—М
–†–µ–і–∞–Ї—Ж–Є—П –±–ї–∞–≥–Њ–і–∞—А–Є—В –Ю–Ю–Ю ¬Ђ–Ъ–≤–∞–і—А–∞—В-–°¬ї –Ј–∞ –Њ–Ї–∞–Ј–∞–љ–љ—Г—О –њ–Њ–Љ–Њ—Й—М –≤ —В–µ—Е–љ–Є—З–µ—Б–Ї–Њ–є —А–µ–і–∞–Ї—В—Г—А–µ –љ–∞—Б—В–Њ—П—Й–µ–є –њ—Г–±–ї–Є–Ї–∞—Ж–Є–Є.












